-
Medical journals
- Career
PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
Authors: R. Katra; P. Dytrych; D. Groh; M. Jurovčík; Z. Kabelka
Authors‘ workplace: Subkatedra dětské otorinolaryngologie IPVZ, Praha přednosta doc. MUDr. Z. Kabelka, Ph. D. ; Klinika ušní, nosní a krční 2. LF UK a FN Motol, Praha
Published in: Otorinolaryngol Foniatr, 59, 2010, No. 4, pp. 197-201.
Category: Original Article
Overview
PFAPA syndrom (Periodic Fever, Aphthous Stomatitis, Pharyngitis and Cervical Adenitis, Marshall’s syndrome), patřící mezi syndromy periodických horeček, je autoinflamatorní idiopatické onemocnění charakterizované typickou periodickou horečkou s aftózní stomatitidou, faryngitidou či tonzilitidou a krční lymfadenopatií. K vedlejším příznakům může patřit zvracení, bolesti břicha, průjem, artritidy, konjunktivitida nebo kožní vyrážka. Mezi atakami vysokých horeček jsou děti zcela bez klinických příznaků. První manifestace je zpravidla před dosažením 5. roku věku. Etiopatogeneze tohoto onemocnění zatím není známa, uvažuje se o imunitní dysregulaci s akcentací v lymfatické tkáni patrových tonzil. Diagnóza je stanovena per exclusionem. V laboratoři je nespecificky zvýšená zánětlivá aktivita organismu. Symptomatický efekt je sledován po podání Prednisonu. Zatím neexistuje kauzální léčba. Tonzilektomie může u pacientů vést k remisi. Jako vysvětlení tohoto fenoménu se nabízí odstranění zdroje patologických signálů. PFAPA syndrom je relativně častou příčinou opakovaných horeček v raném dětství. V diferenciálně diagnostické rozvaze je nutno zvažovat všechny možné příčiny opakovaných febrilií na základě klinických a laboratorních vyšetření a v neposlední řadě pečlivé anamnézy. Časná diagnostika, citlivě vedená terapie a selektivně indikovaná tonzilektomie může zamezit zbytečným nákladným vyšetřením a ochránit pacienty před nadměrným užíváním antibiotik.
Klíčová slova:
PFAPA syndrom, periodická horečka, tonzilektomie, kortikoidy.ÚVOD
PFAPA syndrom byl poprvé popsán Marshallem (15, 21) v roce 1987 a byl považován za vzácně se vyskytující onemocnění v dětské populaci do 10 let věku. Dle nových poznatků se ale ukazuje, že výskyt tohoto onemocnění je vyšší než se v minulosti předpokládalo. Z vzácného onemocnění se postupem doby stává onemocnění poměrně frekventované, i když málo diagnostikované. Můžeme se domnívat, že svůj podíl má jednak charakter tohoto onemocnění, tak i jeho odborná neznalost, zvláště pokud se schová pod obrazem recidivujících tonzilitid.
Periodické horečky jsou klinické jednotky patřící k autoinflamatorním onemocněním (28). Termín „autoinflamatorní“ nejvíce definuje patofyziologický mechanismus nemoci (8, 28). Dysregulace vrozené imunitní odpovědi spolu s absencí autoprotilátek odlišuje tyto jednotky od autoimunitních onemocnění. Opakované horečky v pravidelných, časově omezených intervalech, jsou doprovázeny lokálními zánětlivými projevy. U většiny syndromů periodických horeček se podařilo definovat vrozenou příčinu. Dle typu dědičnosti je dělíme na syndromy (3, 11, 28) dědičné autozomálně dominantní, ke kterým řadíme CAPS (Cryopyrin associated periodic fever syndromes) a TRAPS (TNFR-associated periodic fever syndrome), a autozomálně recesivní FMF (Familiar mediterranean fever) a HIDS (Hyper-IgD syndrome). Mimo tuto klasifikaci stojí PFAPA syndrom v současné době bez známé vyvolávající příčiny.
CHARAKTERISTIKA
Dle literatury (2, 5, 8, 16, 24) je toto onemocnění rozpoznáno a charakterizováno jako opakovaná horečka s projevy obsaženými v jeho názvu - PFAPA syndrom (Periodic fever, Aphthous stomatitis, Pharyngitis and cervical Adenitis). Objevuje se nejčastěji u dětí v raném věku (2–5 roků) a může trvat i několik let. Onemocnění má tendenci s věkem ustupovat, resp. jednotlivé ataky horeček se prodlužují až zcela vymizí obvykle do 10 let věku.
I přes dlouhodobé trvání nemoci nebylo prokázáno poškození orgánů, onemocnění nealteruje celkový vývoj dítěte a nedochází k dlouhodobým či trvalým následkům. Dominujícím příznakem je periodická horečka dosahující hodnot vysoko přes 38,5 °C. Je třeba zdůraznit, že často i při vysoké teplotě dítě bývá v dobrém celkovém klinickém stavu, nebývá schvácené. Horečka je nejčastěji doprovázena klinickým obrazem podobným streptokokové tonzilitidě. Tonzily jsou prosáklé, zvětšené s povlaky, které se ve většině případů vyskytují. Povlaky lze volně setřít. Dalším příznakem PFAPA syndromu je výskyt aft (5, 27) v ústní dutině. Jedná se o malé (pod 5 mm) mělké ulcerace, které se spontánně hojí během 5–10 dnů. Afty jsou přítomny dle literatury až v 70 % případů, ale dle našich pozorování jsou méně časté. Pravidelným nálezem je i reaktivní krční lymfadenopatie. Krční lymfatické uzliny bývají zvětšeny jen mírně, bilaterálně podél kývače bez zarudnutí či fluktuace, středně palpační citlivosti. Generalizovaná lymfadenopatie nebo hepatosplenomegalie nejsou typické. Pacienti nemívají příznaky postižení jiných orgánů, např. respiračního traktu. Výše zmíněné hlavní příznaky se vyskytují u většiny postižených dětí. Nicméně některé děti mohou mít lehčí formu nemoci nebo se u nich objevují další tzv. přidružené příznaky (14, 18, 26), jako jsou bolesti kloubů, břicha, hlavy, konjunktivitida nebo kožní vyrážka, zvracení či průjem. Ve vzácných případech mohou bolesti břicha imitovat náhlou břišní příhodu. Kožní příznaky makulopapulózní či erytematózní léze, urtika nebo purpura bývají vzácné. Horečnaté ataky začínají náhle z plného zdraví dítěte a trvají několik dní, obvykle 3 až 5 dní. Tyto ataky se opakují vždy po několika týdnech s určitou individuální pravidelností (2-4 týdny). Každá ataka vymizí spontánně během 3–5 dnů. Mezi těmito horečnatými atakami je dítě zcela zdravé, asymptomatické, růst ani celkový vývoj nejsou alterovány.
ETIOLOGIE
Příčina PFAPA syndromu není známá. Výjimečně byly popsány rodinné případy (9, 12, 22), ale žádná genetická podstata nebyla nalezena. Jsou ale známy případy sourozenců, u kterých se PFAPA syndrom projevil postupně u obou. Předpokládá se jistá, prozatím nezjištěná souvislost s imunitním systémem zvláště v oblasti Waldeyerova lymfatického okruhu s akcentací v tonzilách (tonsilla palatina). Tento lymfatický okruh je v obdobích horečky aktivován, což vede k zánětlivé reakci. Uvažuje se o imunitní dysregulaci i o infekční etiologii ve Waldeyerově lymfatickém okruhu. Zatím nebyl definován ani spouštěcí mechanismus, který aktivuje febrilní ataku doplněnou o zmíněné klinické příznaky.
DIAGNÓZA A MOŽNÉ ÚSKALÍ
Pro diagnózu PFAPA syndromu neexistují žádná cílená vyšetření. Nemoc je diagnostikována na základě klinických projevů a vyloučení jiných onemocnění, která se mohou projevovat podobně. Lze však pozorovat častý rodinný výskyt, který by mohl poukazovat na možný hereditární původ (10). Zároveň je třeba podtrhnout neocenitelný význam anamnézy. Setkáváme se s tím, že rodiče pacientů s podezřením na PFAPA syndrom jsou velmi dobře informováni, vedou si „horečkové deníčky“, kdy se ataka objevila, jak dlouho trvala i jaké byly zánětlivé parametry a terapie. K celkovému podvědomí tohoto onemocnění přispívá i navštěvování tzv. internetových blogů. Odborná společnost není o této problematice zcela ideálně informována, i když se situace v posledních 3 letech zlepšila. Dalším důvodem k stanovení diagnózy PFAPA syndromu je také zbavení rodičů určité úzkosti, zoufalství z časté nemocnosti a vyhnout se zbytečnému, drahému laboratornímu vyšetření a předcházet nadměrnému léčení.
Laboratorní nálezy jsou nespecifické (zvýšené CRP, vyšší sedimentace, leukocytóza s posunem doleva), svědčící pro zánětlivou aktivaci organismu (6). Vzácností nebývá ani CRP nad 160 či 250 a výrazná leukocytóza 30-40 s vyplavováním mladých forem neutrofilních leukocytů u dětských pacientů, což vyvolává obvyklou reakci ošetřujícího lékaře, a to nasazení empirické antibiotické terapie. V tomto okamžiku se objevuje tzv. medicínské dilema. Z obecného pohledu lékaře, u kterého se objeví pacient ve věku např. 6 let, s vysokými teplotami, nálezem v ústní dutině „odpovídajícím“ tonzilitidě, k tomu vysoké zánětlivé parametry, je toto jednání vcelku pochopitelné. Na druhé straně tohoto rozporu stojí možnost určitého vyčkání, trpělivosti, symptomatické terapie zvláště po získání pozitivní anamnézy ve smyslu PFAPA syndromu.
V rámci symptomatické terapie je možné podat Prednison v dávce 1 mg/kg per os nebo rektálně. Tato terapie je při zahájení považována i za tzv. diagnostický test. Obvykle po podání této dávky dochází během několika hodin k postupnému odeznívání základních klinických příznaků, zvláště poklesu teploty, snižování zánětlivých parametrů, povlaky na tonzilách mizí během následujícího dne, celkový stav pacienta se postupně normalizuje (1, 17, 20, 24).
Kultivační vyšetření výtěrů krku, resp. z povrchu tonzil, s ohledem k přítomnosti povlaků u PFAPA, je vždy negativní, resp. se závěrem nálezu viridujících streptokoků a neisserií. Jednoznačně patologicky přínosná kultivace nebývá obvyklá.
Ke stanovení diagnózy syndromu periodické horečky, resp. přímo PFAPA syndromu, je nutná široká diferenciálně diagnostická rozvaha a samozřejmostí je znalost této klinické jednotky (8, 10). Nejčastěji může celkový i lokální nález u pacienta imitovat akutní tonzilitidu s reaktivní krční lymfadenitidou a febriliemi. Zejména je nutno vyloučit obvyklé infekce, včetně atypických, systémové onemocnění (např. juvenilní idiopatická artritida, systémový lupus erythematosus, morbus Crohn atd.), primární i sekundární imunodeficit a hematologické či onkologické příčiny rekurentních horeček (akutní lymfoblastická leukémie, lymfomy atd.) (9, 19). Své zastoupení má i psychologická anamnéza.
Hlavním důvodem pro nízký počet nově diagnostikovaných pacientů je malé povědomí o této klinické jednotce, a proto stále zůstává mnoho pacientů, u kterých není diagnóza dlouho nebo vůbec stanovena. K nepoznání PFAPA syndromu přispívá i to, že opakované tonzilitidy, pod kterými se toto onemocnění může skrývat, mohou být indikací k tonzilektomii, která může u většiny pacientů vést k remisi (10, 12). V současné době existují pro stanovení PFAPA syndromu modifikovaná kritéria dle Marschalla. Tato kritéria jsou i nadále málo senzitivní a bude nutné zavést mnohem širší panel vyšetření (9). Modifikovaný soubor diagnostických kritérií ukazuje tabulka 1.
Table 1. Modifikovaná diagnostická kritéria PFAPA syndromu. 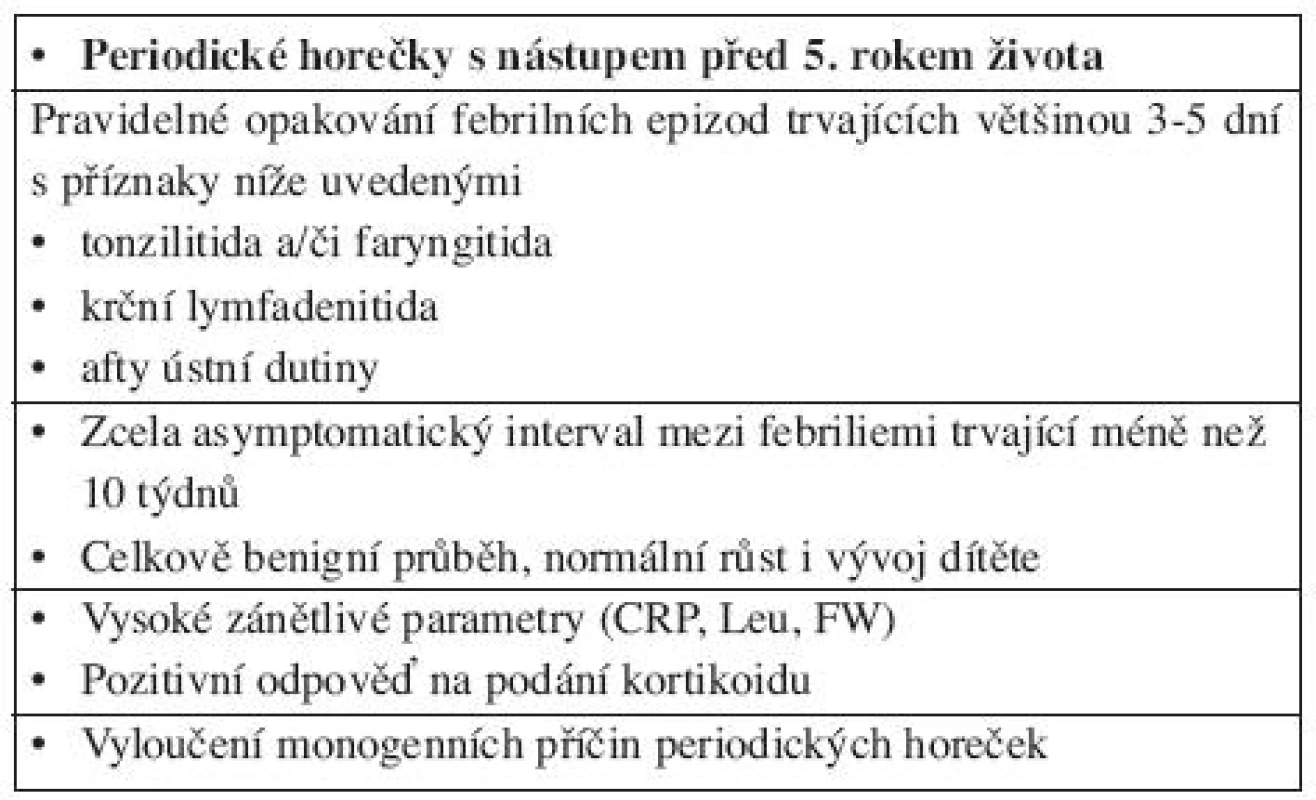
TERAPIE
Základem je symptomatická terapie během febrilní ataky, kdy jsou podávány běžné léky proti horečce a bolesti (antipyretika, analgetika, nesteroidní antirevmatika) (25). Postupem času se může objevit určitá refrakternost této základní symtomatické terapie. Na začátku další ataky je doporučena jednorázová aplikace kortikosteroidu (Prednisonu) v dávce 1 mg/kg, per os či per rectum do 48 hodin po začátku klinických příznaků, nejčastěji horečky. Efekt účinku se dostaví většinou v řádech hodin. Na některých pracovištích se doporučuje podání Prednisonu v dávce 1 mg/kg první a druhý den, dále pak 0,5 mg/kg třetí a čtvrtý den.
S opatrností můžeme tvrdit, že podání antibiotik je bez efektu, ale podání kortikoidů může zastavit horečnatou ataku. Je také otázkou, do jaké míry je správně diagnostikován PFAPA syndrom od jiného bakteriálního zánětu, nejčastěji tonzilitidy. V tomto případě je podání antibiotik pochopitelně na místě. Zpětné zhodnocení účinnosti antibiotické terapie, když víme, že příznaky PFAPA syndromu odeznívají mezi 3.-5. dnem, je velmi obtížné. Zároveň se v posledních letech objevuje pozitivní efekt tonzilektomie, resp. adenotonzilektomie. Na našem ORL pracovišti pacienti s vysoce suspektní diagnózou PFAPA syndromu (obvykle dlouhodobě sledováni) jsou indikováni k provedení adenotonzilektomie (7, 12, 13). Vždy se jedná o určitou formu dohody mezi pacientem, resp. jeho zákonným zástupcem a lékařem. Mezioborová spolupráce je vítána. V mnoha případech přicházejí sami rodiče dětských pacientů s přáním provedení adenotonzilektomie. Hlavním důvodem tohoto jednání je prostý fakt, že jejich děti po dlouhou dobu (např. 2 roky) opakovaně trpěly na „angíny, horečky a vysoké zánětlivé parametry “ a vždy byla nasazena antibiotické terapie. Běžné jsou i případy deseti antibiotik za jeden rok. Tato mnohokrát opakovaná antibiotická terapie s sebou nese i neblahý dopad na celý organismus, např. anémie, střevní mikrobiální dysbalance, vznik rezistencí atd. Zde se domnívám, že indikace k provedení adenotonzilektomie je mnohem snazší. Obtížná situace se objevuje při prvotním záchytu a vyslovení podezření na PFAPA syndrom. Zde hraje významnou úlohu i určitá zkušenost ošetřujícího lékaře. Lékařskou útěchou nám může být fakt, že trvá-li toto periodické onemocnění léta a v pravidelných intervalech se objevují „záněty v oblasti Waldeyerova okruhu s vysokou horečkou“, bývají tito pacienti indikováni k provedení tonzilektomie většinou s diagnózou recidivující tonzilitis. V těchto případech je pak obtížné prokázat, zdali se jednalo o PFAPA syndrom. Každopádně u valné většiny pacientů se již febrilní ataky neobjevují. Tento pozitivní poznatek jsme již pozorovali za poslední 2 roky u našich 18 pacientů, u kterých jsme společně mezioborově diagnostikovali PFAPA syndrom a následně provedli (adeno) tonzilektomii. U více než 90 % případů se již febrilní ataky a doprovodné příznaky neobjevily.
Jsme si vědomi toho, že provedení adenotonzilektomie u PFAPA syndromu je kontroverzní, protože z celkového pohledu tohoto onemocnění víme, že primárně neovlivňuje vývoj dítěte a vlastní chirurgická intervence s sebou nese svoje rizika. Proto je třeba zvážit provedení adenotonzilektomie velmi pečlivě. Z našich zkušeností je třeba vyzdvihnout, že vlastní intervence bývá z pohledu chirurga obtížná. Při tonzilektomii je lymfatická tkáň velmi křehká, rozpadající se. Častým nálezem jsou pevné srůsty, a s tím související obtížná preparace.
Poznámka: V literatuře se objevuje sdělení o možnosti použití Cimetidinu. Jedná se o H2 - antihistaminikum. Vzhledem k jeho nežádoucím účinkům, zvláště antiandrogenímu působení a inhibici cytochromu P450, čímž snižuje rychlost biotransformace, nebyl námi použit. K jeho uváděnému účinku se lze vyjádřit pouze z dostupných literárních zdrojů (1, 4). Doporučené dávkování je 20-40 mg/kg/den, pozitivní odpověď byla jen u 28 % pacientů.
ZÁVĚR
PFAPA syndrom patří mezi relativně častou příčinu rekurentních horeček v raném dětství. Jeho diagnostika není jednoduchá i vzhledem k nízké specifitě diagnostických kritérií. Znalost tohoto syndromu ovlivňuje diferenciálně diagnostickou rozvahu recidivujících teplot nejasné etiologie u dětí do 10 let věku.
U pacientů s předpokládaným PFAPA syndromem je časná diagnostika hlavním faktorem, který může zamezit nadměrnému užívání antibiotik. V diagnostickém procesu hraje významnou roli řádné provedení anamnézy, zvláště se zaměřením na výskyt recidivujících febrilií a příznaků připomínajících tonzilitidu. V diferenciálně diagnostické rozvaze je nutno zvažovat všechny možné další příčiny opakujících teplot na základě klinických a laboratorních vyšetření. Individuální indikace k chirurgické intervenci - provedení selektivní adenotonzilektomie - se postupně dostává do popředí; pozorujeme její pozitivní efekt. Předpokládáme, že základní laboratorní vyšetření, kultivační stěry z tonzil i další doplňující algoritmy, např. imunologické a genetické vyšetření (při podezření na geneticky podmíněný syndrom periodických horeček), jsou provedeny, případně řádně doplněny. Zde je třeba zdůraznit interdisciplinární spolupráci, a to zvláště se specializovanou ambulancí zabývající se syndromy periodických horeček.
Práce vznikla za částečné podpory grantového projektu GAUK 52608/2008.
MUDr. Rami Katra
Klinika ušní, nosní a krční 2. LF UK a FNM
V Úvalu 84
150 06 Praha 5 - Motol
e-mail: rami.katra@centrum.cz
Sources
1. Berlucchi, M., Meini, A., Plebani, A. et al.: Update on treatment of Marshall’s syndrome (PFAPA syndrome): report of five cases with review of the literature. Ann. Otol Rhinol Laryngol, 112, 2003, s. 365-369.
2. Cortis, E., De Benedetti, F., Insalaco, A. et al.: Abnormal production of tumor necrosis factor (TNF) - alpha and clinical efficacy of the TNF inhibitor etanercept in a patient with PAPA syndrome [corrected]. J. Pediatr., 145, 2004, s. 851-855.
3. Dahn, K. A., Glode, M. P., Chan, K. H.: Periodic fever and pharyngitis in young children: a new disease for the otolaryngologist? Arch. Otolaryngol Head Neck Surg., 126, 2000, s. 1146-1149.
4. Feder, H. M., Jr.: Cimetidine treatment for periodic fever associated with aphthous stomatitis, pharyngitis and cervical adenitis. Pediatr. Infect Dis. J., 11, 1992, s. 318-321.
5. Femiano, F., Lanza, A., Buonaiuto, C. et al.: Oral aphthous-like lesions, PFAPA syndrome: a review. J. Oral Pathol Med., 37, 2008, s. 319-323.
6. Forsvoll, J. A., Oymar, K.: C-reactive protein in the periodic fever, aphthous stomatitis, pharyngitis and cervical adenitis (PFAPA) syndrome. Acta Pediatr., 96, 2007, s. 1670-1673.
7. Garavello, W., Romagnoli, M., Gaini, R. M.: Effectiveness of adenotonsillectomy in PFAPA syndrome: a randomized study. J. Pediatr., 155, 2009, s. 250-253.
8. Gattorno, M., Caorsi, R., Meini, A. et al.: Differentiating PFAPA syndrome from monogenic periodic fevers. Pediatrics, 124, 2009, s. e721-728.
9 Gattorno, M., Sormani, M. P., D’osualdo, A. et al.: A diagnostic score for molecular analysis of hereditary autoinflammatory syndromes with periodic fever in children. Arthritis Rheum, 58, 2008, s. 1823-1832.
10. Hofer, M. F.: Cured by tonsillectomy: was it really a PFAPA syndrome? J. Pediatr., 153, 2008, s. 298.
11. Król, P., Katra, R., Doležalová, P.: Syndromy periodických horeček. Čes.-slov. Pediat., 64, 2009, s. 480-487.
12. Leong, S. C., Karkos, P. D., Apostolidou, M. T.: Is there a role for the otolaryngologist in PFAPA syndrome? A systematic review. Int. J. Pediatr. Otorhinolaryngol, 70, 2006, s. 1841-1845.
13. Licameli, G., Jeffrey, J., Luz, J. et al.: Effect of adenotonsillectomy in PFAPA syndrome. Arch. Otolaryngol Head Neck Surg., 134, 2008, s. 136-140.
14. Lierl, M.: Periodic fever syndromes: a diagnostic challenge for the allergist. Allergy, 62, 2007, s. 1349-1358.
15. Marshall, G. S., Edwards, K. M., Butler, J. et al.: Syndrome of periodic fever, pharyngitis, and aphthous stomatitis. J. Pediatr., 110, 1987, s. 43-46.
16. Marshall, G. S., Edwards, K. M., Lawton, A. R.: PFAPA syndrome. Pediatr. Infect. Dis. J., 8, 1989, s. 658-659.
17. Padeh, S.: Periodic fever syndromes. Pediatr. Clin. North Am., 52, 2005, s. 577-609, vii.
18. Padeh, S., Brezniak, N., Zemer, D. et al.: Periodic fever, aphthous stomatitis, pharyngitis, and adenopathy syndrome: Clinical characteristics and outcome. J. Pediatr., 135, 1999, s. 98-101.
19. Padeh, S., Stoffman, N., Berkun, Y.: Periodic fever accompanied by aphthous stomatitis, pharyngitis and cervical adenitis syndrome (PFAPA syndrome) in adults. Isr. Med. Assoc. J., 10, 2008, s. 358-360.
20. Pignataro, L., Torretta, S., Pietrogrande, M. C. et al.: Outcome of tonsillectomy in selected patients with PFAPA syndrome. Arch. Otolaryngol Head Neck Surg., 135, 2009, s. 548-553.
21. Reimann, H. A.: Periodic disease; a probable syndrome including periodic fever, benign paroxysmal peritonitis, cyclic neutropenia and intermittent arthralgia. J. Am. Med. Assoc., 136, 1948, s. 239-244.
22. Simon, A., Van Der Meer, J. W., Vesely, R. et al.: Approach to genetic analysis in the diagnosis of hereditary autoinflammatory syndromes. Rheumatology (Oxford), 45, 2006, s. 269-273.
23. Stojanov, S., Hoffmann, F., Kery, A. et al.: Cytokine profile in PFAPA syndrome suggests continuous inflammation and reduced anti-inflammatory response. Eur Cytokine Netw., 17, 2006, s. 90-97.
24. Tasher, D., Somekh, E., Dalal, I.: PFAPA syndrome: new clinical aspects disclosed. Arch. Dis. Child, 91, 2006, s. 981-984.
25. Tasher, D., Stein, M., Dalal, I. et al.: Colchicine prophylaxis for frequent periodic fever, aphthous stomatitis, pharyngitis and adenitis episodes. Acta Pediatr., 97, 2008, s. 1090-1092.
26. Thomas, K. T., Edwards, K. M.: Periodic fever syndrome. Pediatr. Infect. Dis. J., 18, 1999, s. 68-69.
27. Thomas, K. T., Feder, H. M., Jr., Lawton, A. R. et al.: Periodic fever syndrome in children. J. Pediatr., 135, 1999, s. 15-21.
28. Tunca, M., Ozdogan, H.: Molecular and genetic characteristics of hereditary autoinflammatory diseases. Curr Drug Targets Inflamm Allergy, 4, 2005, s. 77-80.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2010 Issue 4-
All articles in this issue
- Ototoxicita indukovaná cisplatinou - klinické sledování a stanovení individuální senzitivity
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část I (teoretická část) -
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část) - Hodnocení kvality závěru glottis
- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
- Přehled metodických postupů subjektivního popisu vlastností hlasových projevů v oblasti poruch, patologie a terapie hlasu
- Endoskopická autofluorescencia v diagnostike nádorov hrtana
- Kostný vibrátor ukotvený do lebky (BAHA) - naše skúsenosti
- Současné možnosti léčby recidivující papilomatózy hrtanu
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- PFAPA syndrom v ORL oblasti a jeho indikace k tonzilektomii
- Kawasakiho syndrom – možná příčina krční lymfonoditidy u dětí
- Vestibulárne evokované myogénne potenciály – VEMP: štandardizácia metódy
-
Obstrukční spánková apnoe – význam septoplastiky a turbinoplastiky
Část II (praktická část)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

