-
Medical journals
- Career
LEHKÉ MOZKOVÉ PORANĚNÍ
Authors: MUDr. Růžička Filip, Ph.D.
Authors‘ workplace: Neurologická klinika a Centrum klinických neurověd, Univerzita Karlova v Praze, 1. lékařská fakulta, a Všeobecná fakultní nemocnice v Praze, Kateřinská 30, 120 00 Praha
Published in: Listy klinické logopedie 2019; 3(2): 59-65
Category: Not only for speech therapists
Overview
Lehké mozkové poranění, jinak otřes mozku, patří mezi nejfrekventovanější diagnózy v neurologii. Prvním cílem toho přehledu je představit aktualizovaný přístup ke vstupnímu neurologickému vyšetření, jehož účelem je identifikovat pacienty s vyšším rizikem nutnosti neurochirurgické intervence nebo observace v nemocnici. Druhým cílem je ukázat změnu pohledu na otřes mozku jako plně reverzibilní postižení.
Klíčová slova:
otřes mozku – mozková komoce – lehké mozkové poranění – postkomoční syndrom – chronická traumatická encefalopatie
Úvod a definice
Mozek je extrémně komplexní struktura s vysokými metabolickými nároky, ale z mechanického hlediska se jedná o měkkou, viskoelastickou, výrazně prokrvenou a snadno zranitelnou hmotu. Není proto překvapením, že traumata mozku patří mezi nejfrekventovanější diagnózy v neurologii. V klinické praxi je stratifikace tíže mozkových poranění založena na hodnocení pomocí Glasgowské škály poruch vědomí (GCS: Glasgow Coma Scale), délky ztráty vědomí a posttraumatické amnézie (PTA). Kritéria lehkého mozkového poranění (mTBI: mild Traumatic Brain Injury) jsou pak naplněna, pokud má pacient při vstupním neurologickém vyšetření lehkou nebo žádnou poruchu vědomí (GCS 13-15), přechodná ztráta vědomí bezprostředně po úrazu nebyla delší než 30 minut a PTA netrvala déle než 24 hodin. Za mTBI lze tak považovat i jakoukoli přechodnou periodu dezorientace nebo i transientních neurologických příznaků. Starší pojmy komoce a otřes mozku se dnes nejčastěji překrývají s definicí mTBI (Chudomel et al., 2019; Kay et al., 1993; Levin and Diaz-Arrastia, 2015; Sharp and Jenkins, 2015). Celkově mTBI tvoří až 90 % všech mozkových poranění a jejich incidence činí dle některých odhadů až 600 případů/ 100 000 obyvatel ročně (Cassidy et al., 2004; Gardner and Yaffe, 2015). Pro tuto četnost, ale často bagatelizovaný průběh, bývají někdy označovány za tichou epidemii. Nejčastější příčiny mTBI jsou obecně pády, především u věkových skupin pod 15 a nad 65 let. Ve skupině mladých dospělých mužů se vedle pádů uplatňují i dopravní úrazy a násilí mezi osobami (Voss et al., 2015). Spefickou problematiku přestavují sportovci a vojáci. Zdá se totiž, že riziko trvalých zdravotních následků může být u těchto skupin vyšší v důsledku opakovaných mTBI nebo častých asymptomatických nárazů do hlavy (Chapman and Diaz-Arrastia, 2014; Jordan, 2013; McKee and Robinson, 2014).
Anatomická distribuce poranění a jeho etiopatogeneze
Patofyziologickým podkladem mTBI je dynamická deformace mozku vlivem setrvačných sil, které vznikají při prudkém, především rotačním, pohybu hlavy. Protože je tímto mechanismem mozek poškozován prakticky v celém svém objemu, hovoříme o difusním typu poranění (Ghajari et al., 2017; Kleiven, 2013; Smith and Meaney, 2000). Na buněčné úrovni vedou setrvačné síly střižným a tenzním mechanismem k poškození jak funkce a struktury neuronů, tak i všech dalších složek nervové tkáně (astrocytů, oligodendroglie, mikroglie), cévních struktur a hematoencefalické bariéry. Důsledkem těchto dějů může být potom jednak jednorázové postižení bílé či šedé hmoty v okamžiku traumatu, jednak i vznik chronických zánětlivých změn s přetrvávajícím vlivem na trofiku mozku (Blennow et al., 2012; Fehily and Fitzgerald, 2017). V souvislosti s mTBI byla navíc také prokázána akcelerovaná tvorba shluků patologických bílkovin (např. τ-proteinu, alfa-synukleinu, beta-amyloidu a TDP-43) v neuronech i mezibuněčném prostoru, což z dlouhodobého hlediska může souviset s rizikem neurodegenerativního onemocnění (McKee et al., 2013; Mez et al., 2017; Tagge et al., 2018).
Akutní klinické projevy
Vzhledem k difusní distribuci poranění mozku bývají mTBI obecně spojena s méně topicky vyhraněnou klinickou symptomatikou a projevují se širokým spektrem somatických, motorických a neuropsychiatrických příznaků (tabulka 1). Bolesti hlavy patří mezi nejčastější z nich. Bezprostředně po traumatu může, ale nemusí být přítomna přechodná ztráta vědomí (Albicini and McKinlay, 2014; Sharp and Jenkins, 2015).
Table 1. Příznaky mTBI zahrnují široké spektrum příznaků z různých funkčních systémů 
Vyšetření pacienta s mTBI
Základem akutního managementu mTBI nebo obecně jakéhokoli traumatu je zhodnocení, monitorace a případně zajištění základních životních funkcí, tj. ověření úrovně vědomí (např. oslovením, bolestivým podnětem), průchodnosti dýchacích cest, spontánního normálního dýchání a cirkulace (pouze zdravotníci palpací tepu na velkých tepnách) a dále provedení adekvátního neurologického a somatického vyšetření. Je nezbytné vždy vyloučit i příznaky související s poraněním lební baze (např. brýlový hematom, rinorea, otorea, hemotympanon), krční páteře a míchy, karotické a vertebrální disekce nebo poranění jiných orgánů. V anamnéze zjišťujeme čas a mechanismus úrazu, délku ztráty bezvědomí, užívání antikoagulační nebo antiagregační terapie, případnou intoxikaci a základní zdravotní anamnézu pacienta. Nakonec indikujeme a hodnotíme výsledky pomocných (zobrazovacích a laboratorních) metod. Klíčová je u poranění mozku monitorace dynamiky klinického stavu pacienta.
Neurologické vyšetření je zaměřeno na zhodnocení vědomí, kognitivních funkcí a ložiskového nálezu. Proto vždy vyšetřujeme GCS, PTA, funkci hlavových nervů, hybnost a koordinaci končetin, čití, stoj a chůzi. PTA je nedílnou součástí vyšetření, protože i pacient, který je plně při vědomí a bez topického neurologického nálezu, může mít poruchu paměti. Navíc je PTA nezávislý prediktor jak rizika rozvoje významného intrakraniálního poranění vyžadujícího operační výkon (Stiell et al., 2005), tak i protrahovaných postkomočních obtíží (Faux et al., 2011). Na přesném typu použitého testu nezáleží. Ve světě se nejčastěji používají protokoly A-WPTAS (Abbreviated Westmead Post Traumatic Scale) nebo SAC (Standardized Assessment of Concussion), který je součástí SCAT3 (Sport Concussion Assessment Tool) užívaného ve sportu (McCrea, 2001; Shores et al., 2008). Pro orientační vyšetření lze využít i některé položky např. z Montrealského kognitivního testu (MoCA), který je dostupný i v češtině.
Nekontrastní CT mozku je hlavním pomocným vyšetřením u mTBI. Zobrazí všechna potencionálně operovatelná poranění. Indikace CT mozku je založena na zhodnocení přítomnosti rizikových faktorů (tabulka 2). Ložiskový nález (např. krvácení) na CT ale nevylučuje klinicky definovanou diagnózu mTBI a může být zjistitelný až v 10 % případů (Chudomel et al., 2019; Smits et al., 2007; Vos et al., 2012).
Table 2. Indikace CT mozku u mTBI 
Výsledkem vyšetření pacienta s mTBI je buď indikace hospitalizace, nebo propuštění pacienta do domácího prostředí. Pacienty s ložiskovým nálezem na CT hospitalizujeme vždy. Pacienty s normálním CT nálezem hospitalizujeme k dovyšetření a observaci zejména v případech, že mají: GCS < 15, trvající PTA, ložiskový neurologický deficit, přetrvávající bolest hlavy, opakované zvracení, podezření na likvoreu, příznaky meningeálního dráždění, podezření na poranění krční páteře a koagulační poruchu (Chudomel et al., 2019). Každý pacient, který je propuštěn do domácí péče, by měl dostat písemné instrukce s vysvětlením průběhu, prognózy a terapie komočních příznaků a dále doporučení pro případ zhoršení stavu (obrázek 1).
Image 1. Praktický management mTBI 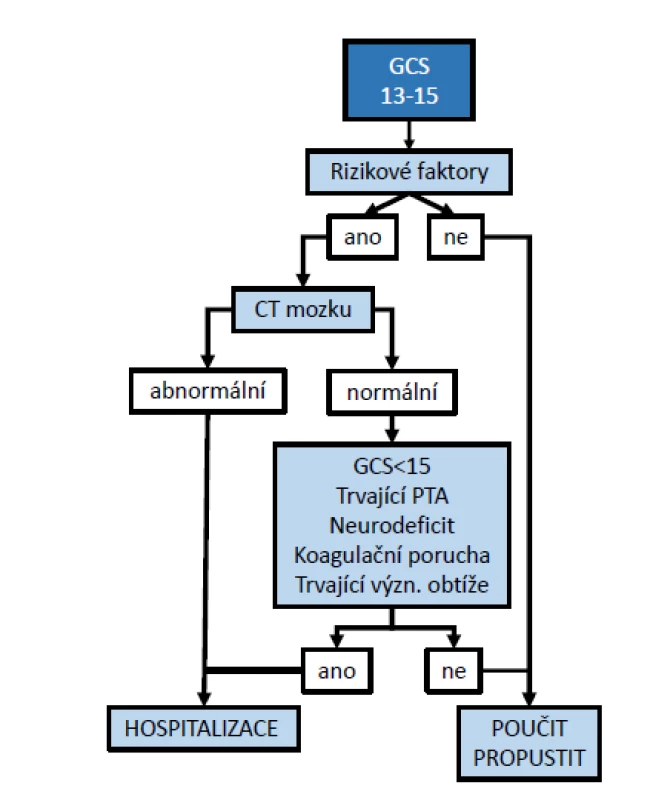
Pozdní následky mTBI
Postkomoční příznaky a postkomoční syndrom
Prognóza trvalých potíží u jednorázového mTBI není přesně známa. Původní předpoklad, že naprostá většina postižených by měla být během několika týdnů až 3 měsíců bez symptomů, se ukázal jako nesprávný. Podle novějších studií 10–40 procent postižených udává různé přetrvávající obtíže, nebo mají prokazatelný kognitivní deficit déle než jeden rok po traumatu (Hiploylee et al., 2017; McInnes et al., 2017; McMahon et al., 2014). Bolesti hlavy, převážně charakteru migrén nebo tenzních bolestí, patří mezi nejčastěji referované stesky (Eckner et al., 2017; Finkel et al., 2017; Lucas et al., 2014). Pravděpodobnost rozvoje dlouhodobých obtíží je obecně úměrná počtu opakovaných mTBI. Ohroženější jsou proto sportovci a vojáci, u nichž k poranění dochází častěji (Broglio et al., 2011). Klinický průběh postkomočních symptomů modifikují i premorbidní faktory, jako jsou vzdělání, osobnost, kognitivní rezerva, anxieta a deprese (Broshek et al., 2015; Oldenburg et al., 2016; Scheenen et al., 2017).
Jednoznačná definice pojmu „postkomoční syndrom“ neexistuje (Broshek, De Marco and Freeman, 2015; Rose et al., 2015). V klinické praxi se užívá většinou tehdy, když více příznaků mTBI (většinou tři a více) přetrvávají delší než „očekávanou“ dobu, která ale není přesně vymezena. Také různé klasifikační systémy nemocí, se kterými se dosud můžeme v literatuře setkat, aplikují pro tento syndrom odlišná kritéria (Boake et al., 2005) (tabulka 3). Naopak nejnovější doporučení DSM-V pojem postkomoční syndrom zcela opustila a nahradila jej diagnózou lehké nebo těžké neurokognitivní poruchy (neurocognitive disorder; NCD) (Simpson, 2014).
Table 3. Definice postkomočního syndromu dle různých klasifikací 
Morfologické a funkční nálezy po mTBI
Dlouho přetrvávající názor, že mTBI vedou jen k „funkčnímu postižení mozku a nikdy nezanechávají trvalé následky“, je v současnosti překonaný především díky výsledkům moderních zobrazovacích, neuropatologických i experimentálních studií, které společně ukazují, že poranění hodnocená klinicky jako „lehká“ (mTBI), zvláště pokud jsou opakovaná, mohou být spojena s různě dlouho přetrvávajícími nebo i trvalými změnami bílé i šedé hmoty (Bigler, 2017; Guenette et al., 2018; Mez et al., 2017; Tagge et al., 2018). Například studie hodnotící šedou hmotu mozku pomocí voxel based morfometrie a analýzy tloušťky kortexu dokládají, že anamnéza mTBI může být spojena s trvalou redukcí šedé hmoty ve frontálních, mediotemporálních a parietálních oblastech mozku (Bigler, 2017; Koerte et al., 2015; Monti et al., 2013). Podobně vycházejí i analýzy MR zobrazení tenzorů difuze, které dokazují poškození bílé hmoty subkortikálně, v oblastech dlouhých komisurálních a asociačních spojů mozkových laloků, a dále v mozkovém kmeni, zejména v mezencefalu (Bigler, 2017; Ghajari, Hellyer and Sharp, 2017; Khong et al., 2016). V těsné spojitosti s poruchou struktury je i porucha funkce. Ve funkční MR tak bývají nejčastěji patrny změny tzv. defaultní sítě mozku, která představuje komplexní spojení mezi frontální, parietální a temporální kůrou (Mayer et al., 2015). Klinicky se její poškození projevuje posttraumatickou poruchou paměti, která patří mezi klíčové příznaky mTBI. Všechny uvedené nálezy na MR většinou korelují s mírou a trváním postkomočních obtíží nebo přítomností kognitivního deficitu. Lze je však prokázat i u jedinců, u nichž obtíže buď již plně odezněly, nebo dokonce zcela chyběly, a věnují se jen činnostem spojených s četnými nárazy do hlavy, například hlavičkování ve fotbale (Bazarian et al., 2014; Koerte et al., 2012; Koerte et al., 2016).
Neurodegenerativní onemocnění
I když přímá souvislost mezi opakovaným mTBI a vznikem progresivního neurodegenerativního onemocnění není v současné době zatím zcela prokázaná, existuje celá řada důkazů, které takový pohled podporují (Smith et al., 2019; Turk and Budson, 2019). Tzv. chronická traumatická encefalopatie (CTE) je patologicko-anatomicky definovaná jednotka, pro kterou je typické ukládání hyperfosforylovaného τ-proteinu a případně dalších patologických proteinových agregátů na traumatem nejvíce zatížených místech, tj. predilekčně v ohybu mozkových brázd a perivaskulárně, z nichž se potom předpokládá následné šíření patologie do nepostižených částí mozku (McKee et al., 2015; McKee et al., 2013; Mez et al., 2017). Incidence ani prevalence tohoto onemocnění není dosud známa. CTE bylo opakovaně popsáno u zemřelých boxerů, u hráčů fotbalu, hokeje, amerického fotbalu a u vojáků po zranění výbuchem. Například v dosud největší publikované neuropatologické studii bývalých amerických fotbalistů z řad amatérských i profesionálních týmů, kteří darovali svůj mozek na výzkum, byla v různém stupni diagnostikována přítomnost známek CTE v 87 % případů (Mez, Daneshvar, Kiernan, Abdolmohammadi, Alvarez, Huber, Alosco, Solomon, Nowinski and McHale, 2017). Klinický obraz CTE je nespecifický. Zahrnuje spektrum motorických příznaků, jako jsou poruchy chůze, hybné zpomalení, třes, dysartrie a neuropsychiatrické projevy. U behaviorální formy, častější u mladších postižených, je dále v popředí zvýšená úzkostnost, impulsivita, agresivita a deprese. Naopak pro kognitivní formu je charakteristická časná porucha paměti, pozornosti a exekutivních funkcí a rychlejší konverze do syndromu demence (Stern et al., 2013). Zdá se také navíc, že kromě CTE může být mTBI jedním z faktorů ve vývoji i některých dalších neurodegenerativních onemocnění, např. Parkinsonovy nemoci (Irwin and Trojanowski, 2013; Jafari et al., 2013). K tomuto závěru došla jak metaanalýza 22 prací do roku 2013 (Jafari et al., 2013), tak rozsáhlá analýza klinických a patologických dat ze tří prospektivních kohortových studií z roku 2017, která zahrnovala více než 7 000 subjektů (Crane et al., 2016).
Terapie a doplňující vyšetření
V návaznosti na mTBI je vhodný krátkodobý klidový režim (úplný klid 2–3 dny), dodržování spánkové hygieny a ušetření jedince všech sportovních, pracovních nebo školních aktivit (Schneider et al., 2017; Silverberg and Iverson, 2013). Po odeznění akutních příznaků se doporučuje stupňovitý návrat k předchozím aktivitám a aerobnímu cvičení tak, aby nedošlo ke znovuobjevení postkomočních symptomů (King et al., 2014). Jak dlouho by celková doba rekonvalescence měla trvat, není známo. Je ale pravděpodobně delší než často ve sportovní medicíně uváděných 7–14 dnů (Bigler, 2012). Terapie bolestí hlavy nebo úzkostných a depresivních symptomů se neliší od obecných doporučení (Hadanny and Efrati, 2016; Praško et al., 2010). U anamnézy opakovaných komocí a/nebo protrahovaného trvání obtíží je vhodné doplnění standardní MR mozku, vč. sekvencí DWI (diffusion-weighted imaging) a SWI (susceptibility-weighted imaging), které slouží k prokázání difusního traumatu mozku, např. k detekci mikrohemoragií. Podrobné neuropsychologické vyšetření může odhalit časnou poruchu kognitivních funkcí. V případech nálezů svědčících pro trvalé poškození nervové tkáně a/nebo kognitivní deficit je vhodné zvážit ukončení rizikové (např. sportovní) činnosti (King, Brughelli, Hume and Gissane, 2014; Makdissi et al., 2017).
Závěr
K mTBI dochází vlivem akceleračně-deceleračně vznikajících sil, které vedou v různém stupni k difusnímu poškození nervové tkáně nebo cévních struktur. Při akutním hodnocení pacienta je nutné vyloučit nejdříve závažnější a potenciálně život ohrožující poranění. Proto kromě neurologického vyšetření provádíme v indikovaných případech i CT mozku. Z dlouhodobého hlediska mohou být i lehká mozková poranění, zvlášť pokud jsou opakovaná, spojena s přetrvávajícím poškozením kognitivních a emočních funkcí, a pravděpodobně i zvýšeným rizikem vzniku progresivního neurodegenerativního onemocnění. Lehká mozková poranění tak představují globálně významnou zdravotní, sociální, právní, vojenskou i ekonomickou problematiku. Nezbytný je proto jejich správný klinický management a co možná největší prevence.
MUDr. Filip Růžička, Ph.D.
Neurologická klinika a Centrum klinických neurověd, Univerzita Karlova v Praze, 1. lékařská fakulta
a Všeobecná fakultní nemocnice v Praze, Kateřinská 30, 120 00 Praha
Filip.Ruzicka@vfn.cz
Sources
- ALBICINI, M. and A. MCKINLAY. Mild traumatic brain injury: a review of terminology, symptomatology, clinical considerations and future directions. Traumatic Brain Injury, 2014, 1.
- BAZARIAN, J. J., T. ZHU, J. ZHONG, D. JANIGRO et al. Persistent, long-term cerebral white matter changes after sports-related repetitive head impacts. PloS one, 2014, 9(4), e94734.
- BIGLER, E. D. Mild traumatic brain injury: the elusive timing of “recovery”. Neuroscience letters, 2012, 1(509), 1–4.
- BIGLER, E. D. Structural neuroimaging in sport-related concussion. International journal of psychophysiology, 2017.
- BLENNOW, K., J. HARDY and H. ZETTERBERG. The neuropathology and neurobiology of traumatic brain injury. Neuron, 2012, 76(5), 886–899.
- BOAKE, C., S. R. MCCAULEY, H. S. LEVIN, C. PEDROZA et al. Diagnostic criteria for postconcussional syndrome after mild to moderate traumatic brain injury. The Journal of neuropsychiatry and clinical neurosciences, 2005, 17(3), 350–356.
- BROGLIO, S. P., J. T. ECKNER, D. MARTINI, J. J. SOSNOFF et al. Cumulative head impact burden in high school football. Journal of neurotrauma, 2011, 28(10), 2069–2078.
- BROSHEK, D. K., A. P. DE MARCO and J. R. FREEMAN. A review of post-concussion syndrome and psychological factors associated with concussion. Brain injury, 2015, 29(2), 22–237.
- CASSIDY, J. D., L. CARROLL, P. PELOSO, J. BORG et al. Incidence, risk factors and prevention of mild traumatic brain injury: results of the WHO Collaborating Centre Task Force on Mild Traumatic Brain Injury. Journal of rehabilitation medicine, 2004, 36(0), 28–60.
- CHAPMAN, J. C. and R. DIAZ-ARRASTIA. Military traumatic brain injury: a review. Alzheimer‘s & Dementia, 2014, 10(3), S97–S104.
- CHUDOMEL, O., F. RŮŽIČKA, M. BRÁZDIL, P. MARUSIČ et al. Lehká mozková poranění – konsenzuální odborné stanovisko české neurologické společnosti. Česká a slovenská neurologie a neurochirurgie, 2019, 1(1).
- CRANE, P. K., L. E. GIBBONS, K. DAMS-O’CONNOR, E. TRITTSCHUH et al. Association of traumatic brain injury with late-life neurodegenerative conditions and neuropathologic findings. JAMA neurology, 2016, 73(9), 1062–1069.
- ECKNER, J. T., T. SEIFERT, A. PESCOVITZ, M. ZEIGER et al. Is migraine headache associated with concussion in athletes? A case-control study. Clinical journal of sport medicine: official journal of the Canadian Academy of Sport Medicine, 2017, 27(3), 266.
- FAUX, S., J. SHEEDY, R. DELANEY and R. RIOPELLE. Emergency department prediction of post-concussive syndrome following mild traumatic brain injury—an international cross-validation study. Brain injury, 2011, 25(1), 14–22.
- FEHILY, B. and M. FITZGERALD. Repeated mild traumatic brain injury: potential mechanisms of damage. Cell transplantation, 2017, 26(7), 1131–1155.
- FINKEL, A. G., B. J. IVINS, J. A. YERRY, J. S. KLARIC et al. Which matters more? A retrospective cohort study of headache characteristics and diagnosis type in soldiers with mTBI/concussion. Headache: The Journal of Head and Face Pain, 2017, 57(5), 719–728.
- GARDNER, R. C. and K. YAFFE. Epidemiology of mild traumatic brain injury and neurodegenerative disease. Molecular and Cellular Neuroscience, 2015, 66, 75–80.
- GHAJARI, M., P. J. HELLYER and D. J. SHARP. Computational modelling of traumatic brain injury predicts the location of chronic traumatic encephalopathy pathology. Brain, 2017, 140(2), 333–343.
- GUENETTE, J. P., M. E. SHENTON and I. K. KOERTE. Imaging of concussion in young athletes. Neuroimaging Clinics, 2018, 28(1), 43–53.
- HADANNY, A. and S. EFRATI. Treatment of persistent post-concussion syndrome due to mild traumatic brain injury: current status and future directions. Expert review of neurotherapeutics, 2016, 16(8), 875–887.
- HIPLOYLEE, C., P. A. DUFORT, H. S. DAVIS, R. A. WENNBERG et al. Longitudinal study of postconcussion syndrome: not everyone recovers. Journal of neurotrauma, 2017, 34(8), 1511–1523.
- IRWIN, D. J. and J. Q. TROJANOWSKI. Many roads to Parkinson‘s disease neurodegeneration: Head trauma—A road more traveled than we know? Movement disorders, 2013, 28(9), 1167–1170.
- JAFARI, S., M. ETMINAN, F. AMINZADEH and A. SAMII. Head injury and risk of Parkinson disease: A systematic review and meta‑analysis. Movement disorders, 2013, 28(9), 1222–1229.
- JORDAN, B. D. The clinical spectrum of sport-related traumatic brain injury. Nature Reviews Neurology, 2013, 9(4), 222.
- KAY, T., D. E. HARRINGTON, R. ADAMS, T. ANDERSON et al. Definition of mild traumatic brain injury. Journal of Head Trauma Rehabilitation, 1993, 8(3), 86–87.
- KHONG, E., N. ODENWALD, E. HASHIM and M. D. CUSIMANO. Diffusion tensor imaging findings in post-concussion syndrome patients after mild traumatic brain injury: a systematic review. Frontiers in neurology, 2016, 7, 156.
- KING, D., M. BRUGHELLI, P. HUME and C. GISSANE. Assessment, management and knowledge of sport-related concussion: systematic review. Sports medicine, 2014, 44(4), 449–471.
- KLEIVEN, S. Why most traumatic brain injuries are not caused by linear acceleration but skull fractures are. Frontiers in bioengineering and biotechnology, 2013, 1, 15.
- KOERTE, I. K., B. ERTL-WAGNER, M. REISER, R. ZAFONTE et al. White matter integrity in the brains of professional soccer players without a symptomatic concussion. Jama, 2012, 308(18), 1859–1861.
- KOERTE, I. K., A. P. LIN, A. WILLEMS, M. MUEHLMANN et al. A review of neuroimaging findings in repetitive brain trauma. Brain pathology, 2015, 25(3), 318-349.
- KOERTE, I. K., M. MAYINGER, M. MUEHLMANN, D. KAUFMANN et al. Cortical thinning in former professional soccer players. Brain imaging and behavior, 2016, 10(3), 792–798.
- LEVIN, H. S. and R. R. DIAZ-ARRASTIA. Diagnosis, prognosis, and clinical management of mild traumatic brain injury. The Lancet Neurology, 2015, 14(5), 506–517.
- LUCAS, S., J. M. HOFFMAN, K. R. BELL and S. DIKMEN. A prospective study of prevalence and characterization of headache following mild traumatic brain injury. Cephalalgia, 2014, 34(2), 93–102.
- MAKDISSI, M., K. J. SCHNEIDER, N. FEDDERMANN-DEMONT, K. M. GUSKIEWICZ et al. Approach to investigation and treatment of persistent symptoms following sport-related concussion: a systematic review. Br J Sports Med, 2017, bjsports-2016-097470.
- MAYER, A. R., P. S. BELLGOWAN and F. M. HANLON. Functional magnetic resonance imaging of mild traumatic brain injury. Neuroscience & Biobehavioral Reviews, 2015, 49, 8–18.
- MCCREA, M. Standardized mental status testing on the sideline after sport-related concussion. Journal of athletic training, 2001, 36(3), 274.
- MCINNES, K., C. L. FRIESEN, D. E. MACKENZIE, D. A. WESTWOOD et al. Mild Traumatic Brain Injury (mTBI) and chronic cognitive impairment: A scoping review. PloS one, 2017, 12(4), e0174847.
- MCKEE, A. C. and M. E. ROBINSON. Military-related traumatic brain injury and neurodegeneration. Alzheimer‘s & Dementia, 2014, 10(3), S242–S253.
- MCKEE, A. C., T. D. STEIN, P. T. KIERNAN and V. E. ALVAREZ. The neuropathology of chronic traumatic encephalopathy. Brain pathology, 2015, 25(3), 350–364.
- MCKEE, A. C., T. D. STEIN, C. J. NOWINSKI, R. A. STERN et al. The spectrum of disease in chronic traumatic encephalopathy. Brain, 2013, 136(1), 43–64.
- MCMAHON, P. J., A. HRICIK, J. K. YUE, A. M. PUCCIO et al. Symptomatology and functional outcome in mild traumatic brain injury: results from the prospective TRACK-TBI study. Journal of neurotrauma, 2014, 31(1), 26–33.
- MEZ, J., D. H. DANESHVAR, P. T. KIERNAN, B. ABDOLMOHAMMADI et al. Clinicopathological evaluation of chronic traumatic encephalopathy in players of American football. Jama, 2017, 318(4), 360–370.
- MONTI, J. M., M. W. VOSS, A. PENCE, E. MCAULEY et al. History of mild traumatic brain injury is associated with deficits in relational memory, reduced hippocampal volume, and less neural activity later in life. Frontiers in aging neuroscience, 2013, 5, 41.
- OLDENBURG, C., A. LUNDIN, G. EDMAN, C. NYGREN-DE BOUSSARD et al. Cognitive reserve and persistent post-concussion symptoms – a prospective mild traumatic brain injury (mTBI) cohort study. Brain injury, 2016, 30(2), 146–155.
- PRAŠKO, D. M. J., M. P. DOUBEK, M. T. DIVEKY, M. A. GRAMBAL et al. Úzkostné poruchy v neurologii. Neurology for practice, 2010, 11(4), 265–270.
- ROSE, S. C., A. N. FISCHER and G. L. HEYER. How long is too long? The lack of consensus regarding the post-concussion syndrome diagnosis. Brain injury, 2015, 29(7-8), 798–803.
- SCHEENEN, M. E., J. M. SPIKMAN, M. E. DE KONING, H. J. VAN DER HORN et al. Patients “at risk” of suffering from persistent complaints after mild traumatic brain injury: the role of coping, mood disorders, and post-traumatic stress. Journal of neurotrauma, 2017, 34(1), 31-37.
- SCHNEIDER, K. J., J. J. LEDDY, K. M. GUSKIEWICZ, T. SEIFERT et al. Rest and treatment/rehabilitation following sport-related concussion: a systematic review. Br J Sports Med, 2017, bjsports-2016-097475.
- SHARP, D. J. and P. O. JENKINS. Concussion is confusing us all. Practical neurology, 2015, 15(3), 172–186.
- SHORES, E. A., A. LAMMÉL, C. HULLICK, J. SHEEDY et al. The diagnostic accuracy of the Revised Westmead PTA Scale as an adjunct to the Glasgow Coma Scale in the early identification of cognitive impairment in patients with mild traumatic brain injury. Journal of Neurology, Neurosurgery & Psychiatry, 2008, 79(10), 1100–1106.
- SILVERBERG, N. D. and G. L. IVERSON. Is rest after concussion “the best medicine?”: recommendations for activity resumption following concussion in athletes, civilians, and military service members. The journal of head trauma rehabilitation, 2013, 28(4), 250–259.
- SIMPSON, J. R. DSM-5 and neurocognitive disorders. Journal of the American Academy of Psychiatry and the Law Online, 2014, 42(2), 159–164.
- SMITH, D. H., V. E. JOHNSON, J. Q. TROJANOWSKI and W. STEWART. Chronic traumatic encephalopathy—confusion and controversies. Nature Reviews Neurology, 2019, 15(3), 179–183.
- SMITH, D. H. and D. F. MEANEY. Axonal damage in traumatic brain injury. The neuroscientist, 2000, 6(6), 483–495.
- SMITS, M., D. W. DIPPEL, G. G. DE HAAN, H. M. DEKKER et al. Minor head injury: guidelines for the use of CT – a multicenter validation study. Radiology, 2007, 245(3), 831–838.
- STERN, R. A., D. H. DANESHVAR, C. M. BAUGH, D. R. SEICHEPINE et al. Clinical presentation of chronic traumatic encephalopathy. Neurology, 2013, 81(13), 1122–1129.
- STIELL, I. G., C. M. CLEMENT, B. H. ROWE, M. J. SCHULL et al. Comparison of the Canadian CT Head Rule and the New Orleans Criteria in patients with minor head injury. Jama, 2005, 294(12), 1511–1518.
- TAGGE, C. A., A. M. FISHER, O. V. MINAEVA, A. GAUDREAU-BALDERRAMA et al. Concussion, microvascular injury, and early tauopathy in young athletes after impact head injury and an impact concussion mouse model. Brain, 2018.
- TURK, K. W. and A. E. BUDSON. Chronic Traumatic Encephalopathy. Continuum: Lifelong Learning in Neurology, 2019, 25(1), 187–207.
- VOS, P., Y. ALEKSEENKO, L. BATTISTIN, E. EHLER et al. Mild traumatic brain injury. European journal of neurology, 2012, 19(2), 191–198.
- VOSS, J. D., J. CONNOLLY, K. A. SCHWAB and A. I. SCHER. Update on the epidemiology of concussion/mild traumatic brain injury. Current pain and headache reports, 2015, 19(7), 32.
Labels
Clinical speech therapy General practitioner for children and adolescents
Article was published inClinical speech therapy (Listy klinické logopedie)
2019 Issue 2-
All articles in this issue
- EDITORIAL
- TRAINING ON COGNITIVE FUNCTIONS AFTER CRANIOCEREBRAL INJURY FROM THE PERSPECTIVE OF OCCUPATIONAL THERAPIST
- CURRENT TELEREHABILITATION OPTIONS IN APHASIA
- ASSESSMENT OF OROFACIAL DYSFUNCTION IN ADULTS WITH NEUROGENIC MOTOR SPEECH DISORDERS BY USING OROFACIAL PROFILE TEST
- RESPIRATORY PHYSIOTHERAPY TECHNIQUES USED IN PATIENTS WITH NEUROLOGICAL DISEASE
- COMPLEX NEUROREHABILITATION PROGRAM „CRANIOPROGRAM“ FOR PATIENTS WITH ACQUIRED BRAIN INJURY AND ACCESS TO SPEECH PATHOLOGY AND PSYCHOLOGY CARE
- CRANIOCEREBRAL INJURY – CASUISTRY
- NEUROPSYCHOLOGICAL REHABILITATION OF CHILDREN WITH TRAUMATIC BRAIN INJURY
- COMPREHENSIVE REHABILITATION CARE FOR A GIRL WITH ACQUIRED BRAIN INJUR
- MILD TRAUMATIC BRAIN INJURY
-
PO VÝBORNÉ AKUTNÍ PÉČI U NÁS ČASTO NEPŘICHÁZÍ STEJNĚ KVALITNÍ PÉČE NÁSLEDNÁ
ROZHOVOR S JANOU DOBRKOVSKOU, ŘEDITELKOU SDRUŽENÍ CEREBRUM -
JE TO PRO MĚ VELKÁ ŠKOLA TRPĚLIVOSTI, SEBEOVLÁDÁNÍ A NACHÁZENÍ MALÝCH KAŽDODENNÍCH RADOSTÍ
ROZHOVOR S MANŽELKOU PACIENTA PO KRANIOTRAUMATU -
VÍTANÁ POMOC LOGOPÉDOM PRACUJÚCIM S DEŤMI V OBLASTI RANEJ INTERVENCIE
RECENZIA MONOGRAFIE ROZVOJ KOMUNIKAČNÍCH A JAZYKOVÝCH SCHOPNOSTÍ OD BARBORY ČERVENKOVÉ1 -
POKROK SE NEDÁ ZASTAVIT ANI V NAŠEM OBORU, KDO CHCE BÝT ÚSPĚŠNÝ, MUSÍ JÍT S DOBOU
ROZHOVOR S PŘEDSEDKYNÍ AKL ČR PAEDDR. IRENOU CUDLÍNOVOU - CURRENT REQUIREMENTS FOR EARLY HEARING DETECTION AND INTERVENTION AT BILATERAL CONGENITAL PROFOUND HEARING LOSS
- QUALITY OF LIFE OF ADULTS WHO STUTTER – IMPLICATIONS FOR CLINICAL PRACTICE
- QUALITY OF LIFE OF ADULTS WHO STUTTER – IMPLICATIONS FOR CLINICAL PRACTICE
- AN OVERVIEW OF SEVERAL NEWLY CREATED OR ADAPTED DIAGNOSTIC TOOLS FOR PEOPLE WITH COMMUNICATION DISORDERS
-
RECENZE KNIHY
MOTOR SPEECH DISORDERS: DIAGNOSIS AND TREATMENT OD DONALDA FREEDA
- Clinical speech therapy (Listy klinické logopedie)
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- MILD TRAUMATIC BRAIN INJURY
- CRANIOCEREBRAL INJURY – CASUISTRY
- TRAINING ON COGNITIVE FUNCTIONS AFTER CRANIOCEREBRAL INJURY FROM THE PERSPECTIVE OF OCCUPATIONAL THERAPIST
- RESPIRATORY PHYSIOTHERAPY TECHNIQUES USED IN PATIENTS WITH NEUROLOGICAL DISEASE
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


