-
Medical journals
- Career
Problémy s neplodností v kontextu reprodukčního stárnutí
Authors: Anna Šťastná 1,2; Adéla Volejníková 2
Authors‘ workplace: Výzkumný ústav práce a sociálních věcí, v. v. i. 1; Katedra demografie a geodemografie PřF UK 2
Published in: Čas. Lék. čes. 2023; 162: 321-329
Category: Original Article
Overview
Práce hodnotí výskyt problémů s neplodností v české populaci, identifikuje metody užívané jednotlivci nebo páry pokoušejícími se o těhotenství k jeho dosažení a podrobněji hodnotí využívání metod asistované reprodukce v současné české společnosti.
Výsledky ukazují, že v závěru reprodukčního období deklaruje 27 % žen i mužů zkušenost s tím, že se jim v průběhu reprodukčního života nedařilo alespoň 12 měsíců docílit těhotenství, ačkoliv o něj usilovali. Zkušenost s některou z metod napomáhající otěhotnění deklaruje v obecné populaci reprodukčního věku každý pátý. Nejčastěji jsou využívány metody nevyžadující návštěvu lékaře (desetina dotázaných deklaruje sledování ovulace), zkušenost s využitím asistované reprodukce má v obecné populaci 5 % osob. Mezi osobami, které zažily období, kdy se jim nedařilo alespoň rok počít, je zkušenost s metodami napomáhajícími početí výrazně vyšší (3/4 mužů a 2/3 žen) a vyšší je také využívání medicínsky asistované reprodukce (čtvrtina má zkušenost s užíváním léků a taktéž čtvrtina s asistovanou reprodukcí).
Klíčová slova:
neplodnost, léčba neplodnosti, IVF, asistovaná reprodukce
ÚVOD
Posun reprodukce do vyššího věku je spojen s problémy s početím nebo přímo s neplodností. Průměrný věk ženy při narození dítěte (bez ohledu na pořadí) nejen že ve většině evropských zemí včetně Česka překročil hranici 30 let, ale v řadě evropských zemí již překračuje 32 let (v roce 2021 například v zemích jižní Evropy – Itálii, Španělsku, Řecku, ale také ve Švýcarsku nebo Lichtenštejnsku) a jinde se 32 rokům postupně přibližuje (1).
Nárůst průměrného věku žen při narození dítěte znamená mimo jiné i to, že řada párů se snaží mít děti ve věku, kdy již přirozená schopnost otěhotnět postupně klesá, a že některým z nich se početí potomka nemusí z důvodu věku podařit vůbec. Již řadu let se ve studiích realizace reprodukčních plánů hovoří o „odkládajících“ (2, 3), případně „věčně odkládajících“ (4), kteří dle svých deklarací sice chtějí (další) dítě, ovšem nemohou se rozhodnout, kdy je vhodné začít tento reprodukční plán realizovat. To ve výsledku může vyústit v nesoulad mezi reprodukčními plány a skutečným počtem dětí, které se jim za reprodukční období stihnou narodit, protože s narůstajícím věkem realizace reprodukčních plánů výrazně klesá (5, 6). Lidé na přelomu třicítky a čtyřicítky navíc od svých původních reprodukčních plánů častěji upouští, což se týká jak mužů, tak žen (7).
Neplodnost se u žen rychle zvyšuje po překročení věkové hranice 35 let (8, 9) a studie dokládají, že ve věku 40 let již 1 ze 6 žen není schopna otěhotnět a ve věku 45 let již není schopna otěhotnět více než polovina žen (10). Vzhledem k tomu, že výrazný odklad reprodukce se nevyhnul ani české populaci (11), se otázka neplodnosti nebo problémů při realizaci reprodukčních plánů z důvodů zdravotních obtíží některého z partnerů v páru stává důležitým lékařským, ale také socio-demografickým tématem.
Cílem tohoto článku je:
- zhodnotit výskyt problémů s neplodností v české populaci;
- identifikovat metody užívané jednotlivci nebo páry pokoušejícími se o těhotenství k jeho dosažení;
- podrobněji zhodnotit jednu z léčebných možností – asistovanou reprodukci – jak z hlediska rozšíření jejího využívání, tak z hlediska její úspěšnosti, a tím možnosti ovlivnit úspěšnost realizace reprodukčních plánů.
K naplnění uvedených cílů je nezbytné kombinovat více datových zdrojů. V prvé řadě se zaměříme na údaje ze šetření „GGP – Současná česká rodina“ (2020–2022), které poskytuje sebehodnocení respondentů jak v oblasti problémů s neplodností, tak ve způsobu jejich překonávání (12). Jedná se o data socio-demografického dotazníkového šetření, kde na jedné straně není možné uvedené odpovědi validovat z hlediska správnosti či lékařské relevance, na druhé straně díky tomu získáváme unikátní možnost sledovat výskyt a řešení problémů s neplodností optikou jedinců, kteří ne vždy volí řešení metodu medicínsky asistované reprodukce (MAR). Samotná oblast MAR se v posledních desetiletích rozvíjí velmi dynamicky a zahrnuje v sobě kromě všech postupů asistované reprodukce (mimotělního oplodnění) také způsoby léčby neplodnosti, jako je indukce ovulace, stimulace vaječníků, operace, intrauterinní, intracervikální a intravaginální inseminace apod. (13). Nicméně ani o této složce reprodukce, prováděné prostřednictvím různých zásahů, postupů, operací a technologií, nemáme jiná ucelená data než ta založená na deklaraci respondentů.
Druhým datovým zdrojem, který poslouží ke zhodnocení využívání metod asistované reprodukce, jsou data z Národního registru reprodukčního zdraví (NRRZ) (14). Ten poskytuje detailní informace o souhrnu postupů napomáhajících překonat problémy s neplodností páru – asistované reprodukci definované jako všechny zákroky, které zahrnují in vitro manipulaci s lidskými oocyty a spermiemi nebo s embryi za účelem reprodukce (13).
ZDROJE DAT
Analytická část článku kombinuje zmíněné dva hlavní datové zdroje. Prvním zdrojem jsou data sociodemografického šetření „GGP – Současná česká rodina“ (12), druhým pak data z NRRZ – modulu asistované reprodukce (14). Kombinujeme tedy data reprezentativního šetření pracujícího se sebehodnocením respondentů s daty registru poskytujícími kompletní údaje o léčbě metodami asistované reprodukce v Česku, jejichž hlášení ze strany zdravotnických zařízení je ze zákona povinné. Nespornou výhodou dané kombinace dat z různých zdrojů a různých již ze své povahy je možnost získat ucelenější a komplexnější pohled na sledovanou problematiku, který jde nad rámec toho, co v současné době umožňují administrativní data nebo celopopulační data zdravotních registrů.
Šetření GGP – Současná česká rodina
Šetření „GGP – Současná česká rodina“ (12) je českou částí mezinárodního projektu Generations and Gender Programme(15). Tento výzkum se detailně zaměřuje na oblast rodinného a reprodukčního chování, respondent(k)y dotazuje mimo jiné na existenci obtíží s přirozeným početím, respondent(k)y v reprodukčním věku pak na zkušenost s využíváním metod napomáhajících k otěhotnění. Český datový soubor (12) obsahuje informace o reprezentativním vzorku českých mužů a žen ve věku 18–69 let (n = 5583). V analýze pracujeme s váženými daty, která zohledňují existující mírné odchylky z hlediska věkové a vzdělanostní struktury vzorku v porovnání s obecnou populací Česka (16).
V analytické části pracujeme s následujícími otázkami a proměnnými. Pro hodnocení problémů s neplodností využíváme otázku: „Stalo se vám někdy, že jste se pokoušela/pokoušeli otěhotnět, avšak nepočala/nepočali jste po dobu alespoň 12 měsíců?“ (Ano – Ne) Identifikace způsobů, kterými se jednici nebo páry snaží obtíže s početím řešit, vychází z otázky: „Použili jste někdy některé z těchto metod, které by Vám (Vaší partnerce) pomohly otěhotnět? Označte, prosím, všechny metody, které jste použili/používáte.“ Respondenti vybírali odpověď z následující nabídky: užívání léků, metody zjišťující dobu ovulace, umělá inseminace, mimotělní oplodnění (IVF) nebo injekce spermie do vajíčka (ICSI), chirurgický výkon, konzultace s lékařem.
Národní registr reprodukčního zdraví
Modul asistované reprodukce NRRZ zahrnuje údaje o všech cyklech asistované reprodukce (AR), které byly provedeny na území Česka. Naopak inseminace ženy (ale ani například kryokonzervace spermií) nejsou součástí evidence v tomto registru (17). V analytické části pracujeme s anonymizovanými údaji o jednotlivých cyklech AR v Česku mezi lety 2016 a 2021. Tento datový zdroj umožnil pro účely analýzy identifikovat ženy, které označujeme jako tzv. tuzemky. Vzhledem k velkému a stále rostoucímu objemu přeshraniční reprodukční péče realizované v naší zemi (18) je pro postihnutí trendů léčby neplodnosti české populace nezbytné odfiltrovat z dat cizinky, které k nám přijíždějí pouze na účelem podstoupení některého z cyklů AR.
Do NRAR jsou povinně hlášeny údaje, na jejichž základě je možné označit daný cyklus jako cyklus „tuzemky“, tedy ženy žijící v Česku. Těmito proměnnými jsou: a) země současného pobytu ženy, b) státní občanství ženy, c) zda byl cyklus AR hrazen z veřejného zdravotního pojištění. „Tuzemkou“ je pro účely této analýzy označena žena, jejíž současný stát pobytu je Česko a/nebo má české občanství a/nebo je její cyklus AR hrazen z českého veřejného zdravotního pojištění. Vzhledem k tomu, že z veřejného zdravotního pojištění bylo ve sledovaném období možné hradit pouze cykly IVF, a to do 39. narozenin ženy, u žen s jiným typem cyklu a u žen ve věku 39 a více let jsou k identifikaci reprodukčních turistek využita pouze dvě kritéria – kombinace země současného pobytu a státního občanství.
Registr asistované reprodukce rozlišuje 6 základních cyklů asistované reprodukce: cyklus IVF (tj. mimotělního oplození metodami IVF či ICSI – intracytoplazmatickou injekcí spermie), cyklus KET (tj. kryoembryotransferu), cyklus ED (tj. darování oocytu), cyklus OoR (tj. přijetí darovaného oocytu), cyklus EmR (tj. přijetí darovaného embrya) a cyklus Freez (tj. zmražení všech oocytů či embryí za účelem zachování plodnosti do budoucna) (17). Analýza je zaměřena pouze na cykly s cílem otěhotnět, z výše uvedených tedy nezahrnuje cykly Freez a ED.
METODY
Vedle popisných statistik a třídění 1. a 2. stupně je pro zhodnocení úspěšnosti asistované reprodukce dle věku ženy využit ukazatel pregnancy rate. Tento ukazatel aplikujeme pouze na cykly vedoucí k otěhotnění s dostatečným počtem pozorování v jednotlivých věkových skupinách, tj. IVF/ICSI a KET. Pregnancy rate na embryotransfer je spočtena na základě proměnných označujících, zda byla klinicky prokázána gravidita (UZ), a cíl cyklu jako počet cyklů dané metody AR s klinicky prokazatelnou graviditou (UZ) k počtu cyklů dané metody AR, ve kterých proběhl embryotransfer (19). Jedná se tedy o podíl žen daného věku, jež otěhotněly, ze všech žen daného věku, kterým byl proveden embryotransfer.
Řežábek sice upozorňuje na to, že pregnancy rate lze pouze obtížně využít k porovnávání efektivity jednotlivých pracovišť nebo metod, protože takové srovnání by bylo možné pouze tehdy, pokud by byl v rámci sledovaných cyklů ve sledované věkové skupině transferován stejný počet embryí (20). Nicméně vzhledem k tomu, že pregnancy rate nejlépe vyjadřuje efekt cyklu z pohledu základního tématu tohoto článku, tedy z hlediska snahy o překonání neplodnosti páru a dosažení otěhotnění, využíváme v našem textu právě tento ukazatel.
VÝSLEDKY
Zkušenost s obdobím neúspěšné snahy o těhotenství
Neplodnost je chápána jako onemocnění mužského či ženského reprodukčního systému, které je definováno tím, že po ≥ 12 měsících pravidelného nechráněného pohlavního styku nedojde k otěhotnění (13). Na stejně dlouhé období 12 měsíců se zaměřuje také sebehodnocení reprodukční úspěšnosti respondentů v šetření „Současná česká rodina“, kteří odpovídali na otázku: „Stalo se vám někdy, že jste se pokoušela/pokoušeli otěhotnět, avšak nepočala/nepočali jste po dobu alespoň 12 měsíců?“
Obr. 1 ukazuje, že životní zkušenost s neúspěšnými pokusy o těhotenství narůstá spolu s narůstajícím věkem respondentů. Do 30 let věku tuto zkušenost deklaruje pouze minimum mužů a žen, což souvisí nejen s optimálním fyziologickým věkem pro reprodukci, ale především s demografickými aspekty časování plodnosti (11), protože v tomto věku se o těhotenství dosud velká část respondentů a respondentem vůbec nepokoušela. Ve věku 30–39 let, kdy je v současnosti realizována polovina z celkové plodnosti v Česku (21), deklaruje již 20–23 % žen, že se někdy v životě alespoň 12 měsíců neúspěšně snažily otěhotnět. Mezi muži pak má tuto zkušenost 16 % dotázaných (obr. 1).
Nejvyšší podíl respondentů (téměř 30 % mužů i žen), kteří někdy v životě zažili období, kdy se jim nedařilo po více než 12 měsíců dosáhnout těhotenství, je ve věku 40–44 let, u žen ještě ve věkové skupině 45–49 let. To jsou lidé, kteří z většiny již svou reprodukci neplánují, neboť na věk ≥ 40 let připadají v Česku již pouze 3 % z celkové realizované plodnosti (21). Zaměřme se proto na životní zkušenost s obdobím neplodnosti u čtyřicátníků a čtyřicátnic v souvislosti s počtem jejich vlastních (biologických) dětí. Nejméně často deklarují zkušenost s obdobím, kdy se jim nedařilo počít, rodiče 2 dětí (21 % žen a 23 % mužů ve věku 40–49 let se 2 dětmi). Naopak častěji deklarují zkušenost s tímto obdobím ženy a muži s 1 biologickým dítětem (každý třetí) nebo bezdětní (každá třetí bezdětná žena a každý čtvrtý bezdětný muž ve věku 40–49 let). Ze způsobu dotazování nelze identifikovat a kvantifikovat kauzální souvislost těchto dvou jevů, nicméně tyto výsledky naznačují, že bezdětnost či nižší počet dětí může u části mužů i žen souviset právě s tím, že v životě zažili alespoň jedno období, kdy se minimálně 12 měsíců snažili neúspěšně počít dítě. Předešlé české studie již dříve poukazovaly na význam zdravotních faktorů při zdůvodňování nenaplnění reprodukčních plánů ve smyslu neplánovaného odkladu narození 1. a 2. dítěte do vyššího věku žen (22, 23).
Ve věku nad 50 let podíl respondentů deklarujících zkušenost s ročním a delším neúspěšným pokusem o těhotenství klesá (obr. 1). To může být ovlivněno tím, že tyto generace mužů a žen realizovaly svoji reprodukci typicky v mladším věku před tím, než se naplno rozvinul proces odkladu reprodukce posouvající věk realizace rodičovských plánů k hranici 30 let, ale i za ni. Klesající podíl osob pozitivně odpovídajících na danou otázku však může být z části způsoben také výrazným časovým odstupem od období, na které je otázka mířena, především u žen, a možnou klesající validitou odpovědí vážících se retrospektivně k období před více než 20 lety. Především v případě věkové skupiny 60–64 let je výrazný rozdíl v deklaracích mužů a žen pouze obtížně vysvětlitelný.
Image 1. Podíl žen a mužů, kteří deklarují zkušenost s neschopností počít potomka trvající alespoň 12 měsíců, podle věkových skupin (12) 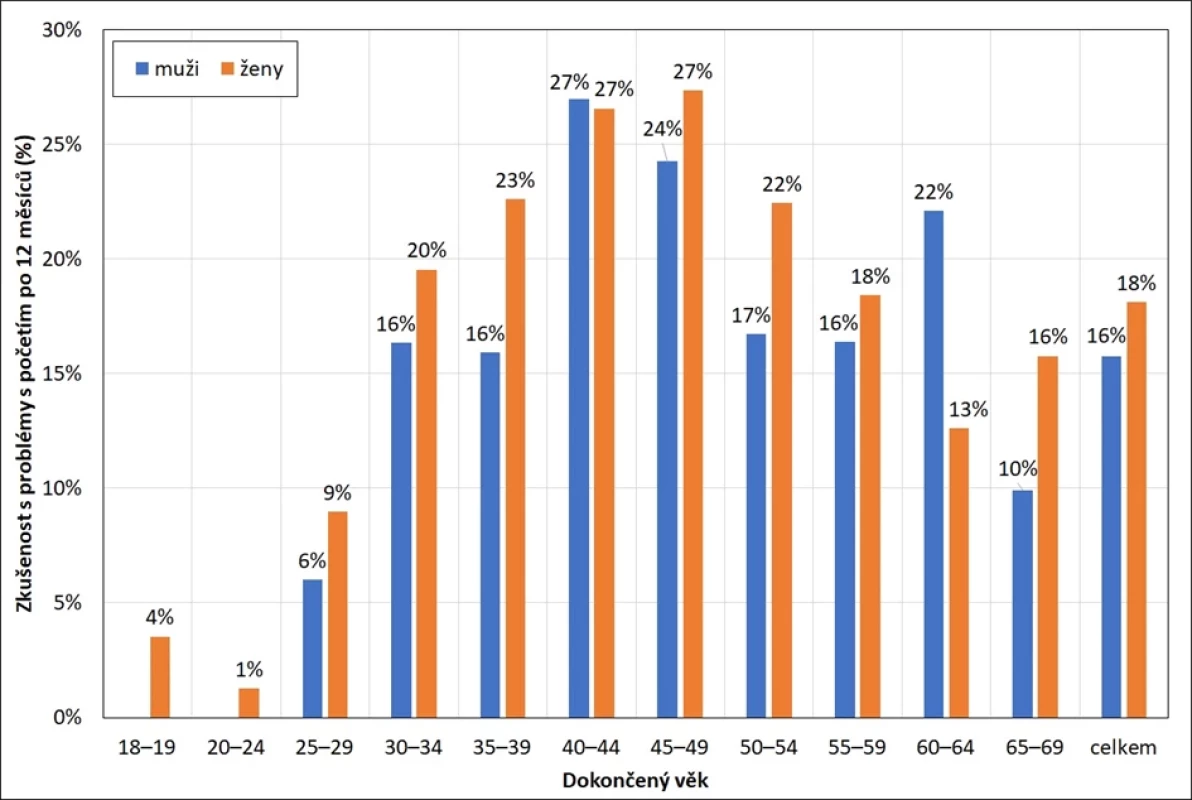
Pozn.: Podíl odpovědi „Ano“ na otázku: „Stalo se vám někdy, že jste se pokoušela/pokoušeli otěhotnět, avšak nepočala/nepočali jste po dobu alespoň 12 měsíců?“ Vážená data. Zkušenosti s metodami napomáhajícími otěhotnět
Zkušenost s metodami napomáhajícími otěhotnění byla dotazována pouze u osob mladších 50 let a jednalo se o uzavřenou otázku, která zjišťovala různé možnosti, jež mohou páry snažící se otěhotnět využít, od metod možných aplikovat bez nutnosti konzultace s lékařem (např. sledování ovulace) až po metody asistované reprodukce spočívající v mimotělním oplodnění. Konkrétně byly dotazovány tyto možnosti a respondenti mohli vybrat všechny odpovědi relevantní jejich situaci: užívání léků, metody zjišťující dobu ovulace, umělá inseminace, IVF nebo ICSI, chirurgický výkon, konzultace s lékařem.
Obecně lze hodnotit míru užívání daných metod napomáhajících otěhotnění různě v závislosti na tom, k jaké populaci (tedy jmenovateli) dané údaje o využívaných metodách vztahujeme. Zde volíme dva způsoby – nejprve hodnotíme využívání metod v obecné populaci, ve jmenovateli jsou tedy všichni muži nebo ženy ve věku 18–49 let (věková skupina, jíž byla daná otázka položena). Užší pojetí pak chápeme jako využívání daných metod těmi, kteří deklarují zkušenost s obdobím alespoň 12 měsíců, po něž se jim nepodařilo počít. Ve jmenovateli jsou tedy počty mužů/žen, kteří/které se neúspěšně pokoušeli/y o početí po dobu nejméně 12 měsíců. Ve skutečnosti nejsou tyto dvě životní zkušenosti dotazovány jako časově sousledné, nemáme tedy informace, zda využívání některé z uvedených metod bezprostředně souviselo s deklarovaným obdobím obtíží s početím. Tento postup nám však umožňuje odhadovat výskyt daných metod pomáhajících s početím v subpopulaci, která se ve své reprodukční dráze setkala s delším obdobím, kdy se nedařilo otěhotnět. Oba tyto přístupy mohou poskytnout užitečné informace.
Souhrnně lze říci, že v obecné populaci osob ve věku 18–49 let deklaruje zkušenost s využíváním některé z metod napomáhající otěhotnění téměř každý pátý muž i žena. Nejčastěji jsou zastoupeny metody nevyžadující medicínskou intervenci – zjišťování doby ovulace někdy využila každá desátá žena i desetina mužů, a je tedy nejčastěji uváděnou metodou, kterou se páry snaží napomoci otěhotnění (obr. 2). Skoro stejný podíl mužů i žen (9 %) deklaruje zkušenost s konzultacemi s lékařem za účelem dosažení těhotenství. Zkušenost s užíváním léků za účelem napomoci těhotenství páru deklaroval každý dvacátý muž i žena v reprodukčním věku, obdobné zastoupení mělo také využití metod asistované reprodukce (mimotělní oplodnění metodou IVF či ICSI). 2 % mužů i žen deklarují zkušenost s umělou inseminací a pouze výjimečně je uváděno chirurgické řešení nebo využití jiné léčby (obr. 2).
Image 2. Zkušenost s metodami napomáhajícími otěhotnění, muži a ženy 18–49 let, v % (12) 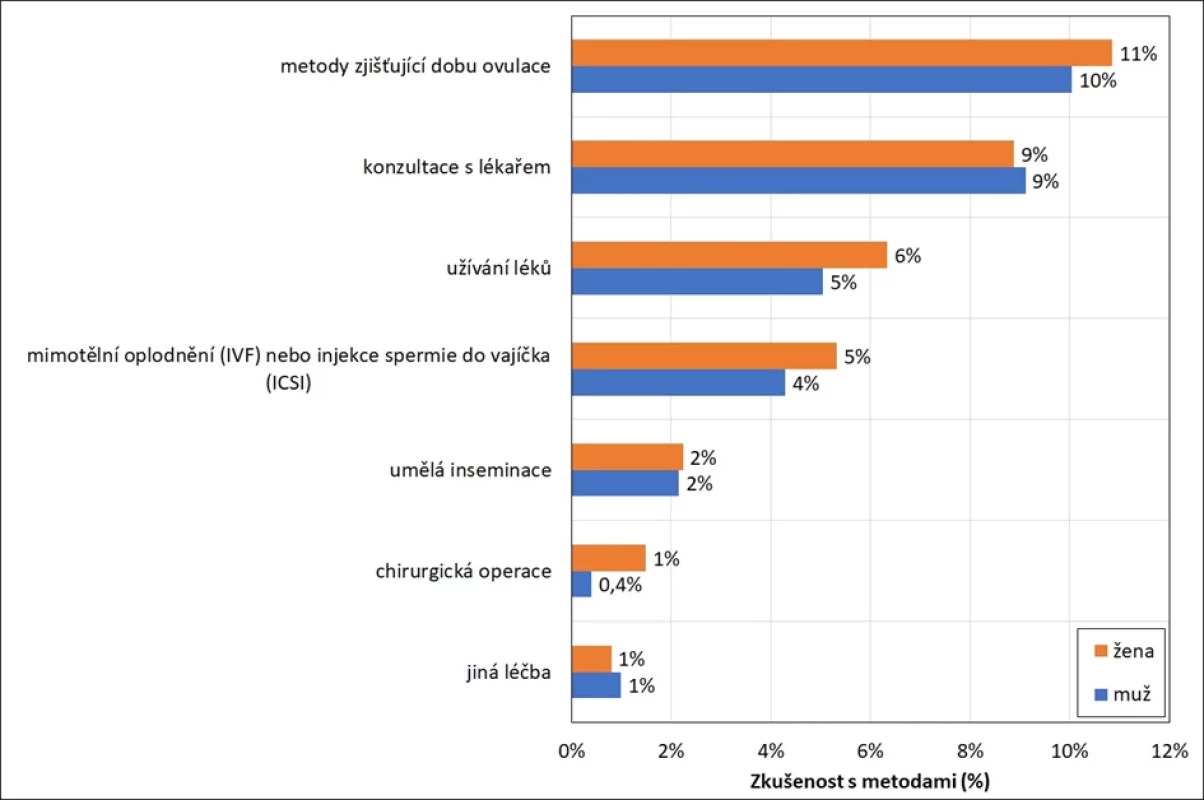
Pozn.: Umožněn výběr 1 i více uvedených metod, součet nedává dohromady 100 %. Vážená data. Zatímco se deklarované využívání sledovaných metod napomáhajících početí výrazně neliší dle pohlaví, nacházíme výrazné rozdíly v závislosti na vzdělání (obr. 3). Především metody, které neřadíme pod medicínsky asistovanou reprodukci (MAR), jsou výrazně častěji deklarovány vzdělanější částí respondentů. Zatímco metody zjišťující dobu ovulace aplikovalo 15 % vysokoškolsky vzdělaných osob ve věku 18–49 let, mezi osobami bez maturity uvádí tyto metody pouze necelá 4 % osob. Obdobně v případě konzultace s lékařem – oproti každému desátému vysokoškolákovi v populaci ji přiznává pouze 5 % osob bez maturity. V přístupech řadících se pod medicínsky asistovanou reprodukci jsou již rozdíly menší, ač i zde je patrné méně časté využívání asistované reprodukce (AR) a umělé inseminace nejméně vzdělanou částí populace. Z části by bylo možné tyto rozdíly vysvětlit odlišnou věkovou skladbou, kdy část osob bez maturity i s maturitou jsou ve sledovaném vzorku mladí lidé pokračující stále ve studiu. Nicméně na ztížený přístup k AR nebo některým jeho metodám pro nejméně vzdělanou část populace ukazují některé vybrané zahraniční studie (24–26) a tento jev by bylo důležité podrobněji zmapovat také v Česku, neboť některé důvody identifikované zahraničními studiemi (např. problematika zdravotního pojištění) nejsou v jiném legislativním kontextu úhrady za péči aplikovatelné na českou situaci.
Image 3. Zkušenost s metodami napomáhajícími otěhotnění dle vzdělání, muži i ženy 18–49 let, v % (12) 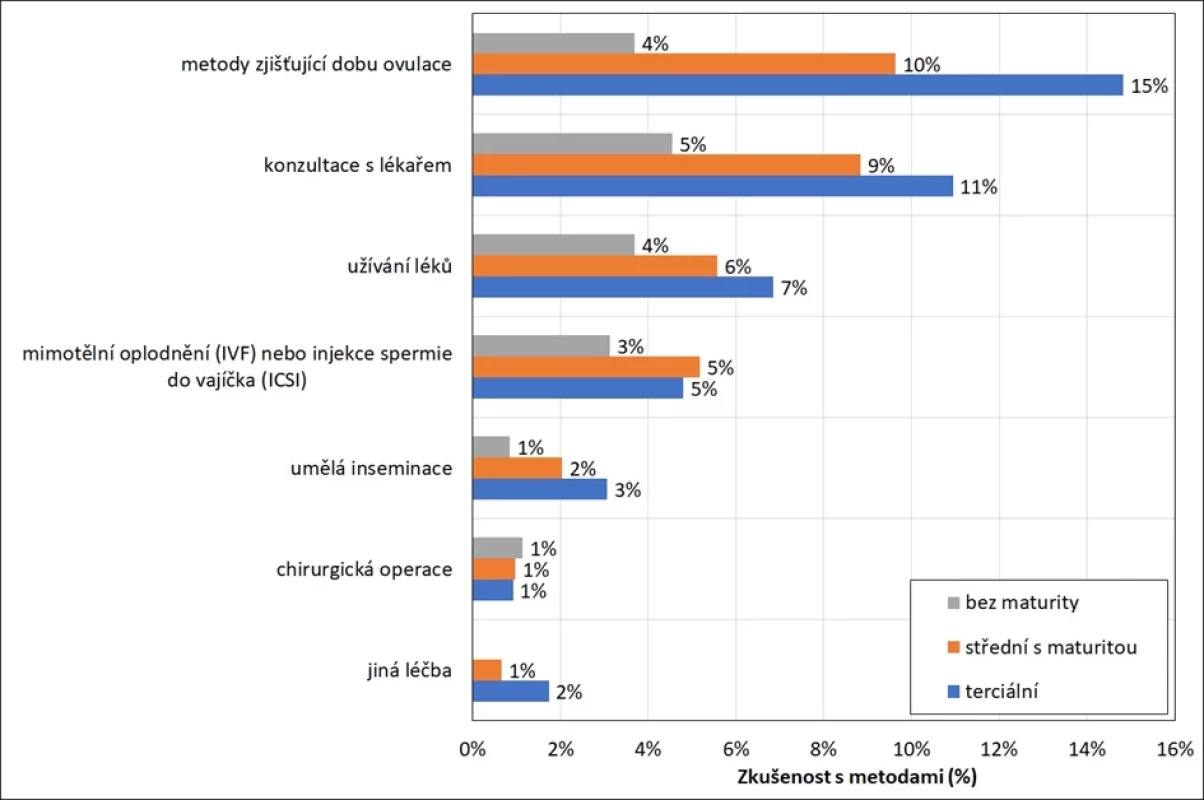
Pozn.: Vzhledem ke stejnému vzdělanostnímu gradientu identifikovanému u mužů i u žen jsou v grafu uvedeny výsledky za muže i ženy ve věku 18–49 let dohromady. Umožněn výběr 1 i více uvedených metod, součet nedává dohromady 100 %. Vážená data. Není překvapivé, že výrazně častější zastoupení všech výše uvedených metod nalezneme u respondentů, kterým se někdy v životě stalo, že se po dobu alespoň 12 měsíců neúspěšně pokoušeli o početí (obr. 4). Z této skupiny vyzkoušely alespoň některou z uvedených metod tři čtvrtiny mužů a dvě třetiny žen. Téměř polovina mužů a 38 % žen v tomto případě deklaruje zkušenost s lékařskými konzultacemi zaměřenými na oblast problémů s početím, zhruba každý třetí má zkušenosti s metodami zjišťujícími dobu ovulace (obr. 4). Čtvrtina mužů i žen má zkušenost s užíváním léků nebo s metodami mimotělního oplodnění. Umělou inseminaci uvádí zhruba desetina mužů i žen. 8 % žen podstoupilo ve snaze napomoci početí chirurgický výkon (obr. 4). Naopak každý pátý muž a 28 % žen, kteří zažili dlouhodobější obtíže s početím, dle své deklarace nevyužili žádnou v uvedených metod napomáhajících početí.
Image 4. Zkušenost s metodami napomáhajícími otěhotnění, muži a ženy 18–49 let deklarující problémy s početím trvající alespoň 12 měsíců, v % (12) 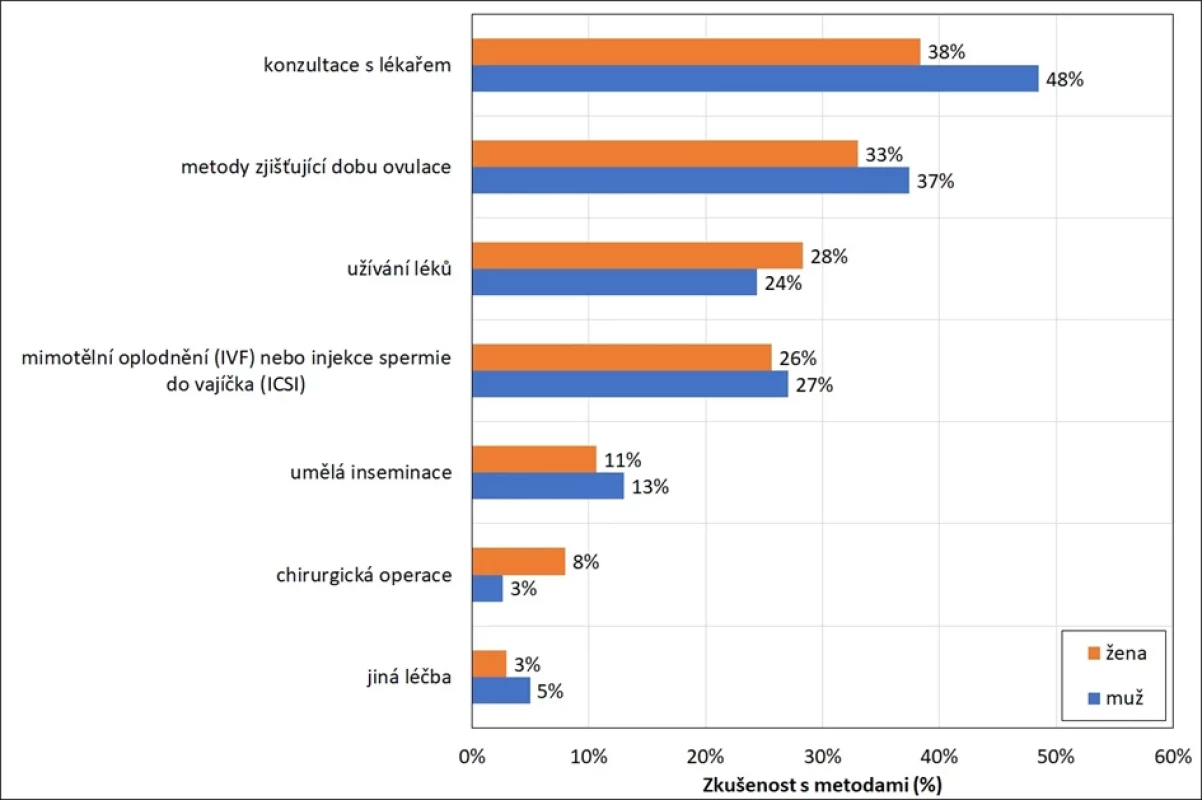
Pozn.: Umožněn výběr 1 i více uvedených metod, součet nedává dohromady 100 %. Vážená data. Asistovaná reprodukce v Česku stále na vzestupu
Sebedeklaratorní hodnocení výskytu problémů s neplodností v průběhu reprodukčního života a využívané způsoby jejich řešení uvedené v dotazníkovém šetření „GGP – Současná česká rodina“ jsou cennými informacemi, které v českém kontextu v reprezentativním měřítku nelze ve srovnatelném rozsahu získat z jiných zdrojů. Detailní a vyčerpávající informace v této oblasti v Česku existují pouze ohledně využívání metod asistované reprodukce (AR). NRRZ totiž na bázi populačního registru shromažďuje informace o všech ženách, u kterých byla zahájena ovariální stimulace nebo bylo zahájeno monitorování za účelem léčby sterility (sterility vlastní či sterility jiné ženy v případě darování oocytů) metodou mimotělního oplodnění (IVF) nebo příbuznými technikami (27). Nicméně ani z těchto dat nelze odhadnout, jaký podíl žen získá za svůj reprodukční život zkušenost s metodami asistované reprodukce, neboť jednotkou sledování jsou cykly AR, nikoliv ženy. V případě absolvování více cyklů AR je tak daná žena v datech NRRZ zastoupena vícekrát.
Na populační úrovni je možné odhadnout zkušenost s využitím metod AR u 5 % žen v reprodukčním věku (obr. 3), mezi ženami deklarujícími zkušenost s obdobím problémů s početím dosahuje výskyt využívání AR zhruba 25 % (obr. 4). Pro doplnění těchto údajů přehledem trendů ve využívání AR je však nezbytné upravit data NRRZ – vzhledem k tomu, že řada publikovaných statistik o AR v sobě obsahuje také výrazný podíl přeshraniční reprodukční péče, která je v Česku poskytována zahraničním pacientkám (17), zaměřujeme se pouze na tzv. tuzemky (viz výše) a na cykly asistované reprodukce s cílem otěhotnět, mezi něž patří cykly mimotělního oplodnění metodami IVF či ISCI, cykly kryoembryotransferu a cykly přijetí darovaného oocytu či embrya (17).
Obr. 5 dokládá setrvalý nárůst cyklů s cílem otěhotnět u tuzemek. Růstový trend počtu cyklů (jak počtu započatých cyklů, tak cyklů, ve kterých byl proveden embryotransfer) byl pouze mírně narušen protiepidemickými opatřeními v prvním roce pandemie COVID-19 z důvodu možných omezení provozu na klinikách asistované reprodukce, ale také možných obav pacientek. V roce 2021 je patrný návrat k růstovému trendu. Zatímco v roce 2016 bylo zahájeno 20 tisíc cyklů asistované reprodukce směřujících k otěhotnění a v nich bylo provedeno více než 16 tisíc embryotransferů, v roce 2021 to bylo již 23,5 tisíce započatých cyklů cílících na otěhotnění a v nich provedených 19,5 tisíce embryotransferů. Nárůst využívání metod AR se projevuje také v evidovaném nárůstu počtu porodů – v případě cyklů tuzemek je možné hovořit o nárůstu z 3,5 tisíce porodů v cyklech AR v roce 2016 na 4,8 tisíce porodů v roce 2021. Tyto údaje jsou sice mírně podhodnocené z důvodu neúplné evidence porodů a narozených dětí v modulu asistované reprodukce NRRZ, nicméně svým růstovým trendem v zásadě odpovídají přesnějším demografickým odhadům počtu živě narozených dětí po úspěšném použití metod asistované reprodukce u nás (28) a postupnému nárůstu jejich podílu na realizované celkové plodnosti Česka (z 3,1 % celkové úhrnné plodnosti v roce 2013 na 3,4 % úhrnné plodnosti v roce 2020 (27).
Image 5. Cykly asistované reprodukce v Česku a porody po cyklech asistované reprodukce, tuzemky, 2016–2021 (abs.) (14) 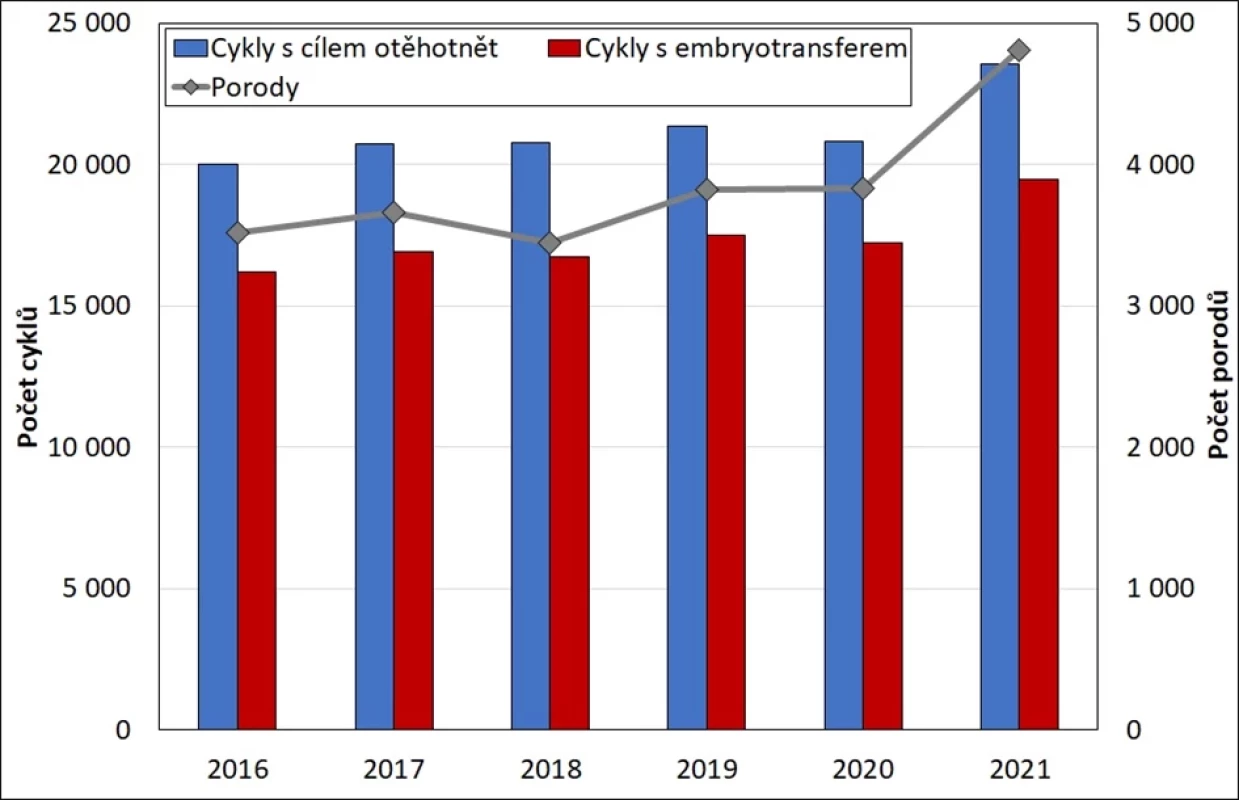
Vzhledem k odkládání reprodukce do vyššího věku se dále zaměřme na to, zda se spolu s narůstajícím využívaním metod AR, ale především s jejich dynamickým rozvojem nějak mění také jejich úspěšnost v závislosti na věku ženy. Úspěšnost v tomto případě měříme ukazatelem pregnancy rate. Obr. 6 jasně ukazuje, že spolu s rostoucím věkem žen výrazně klesá podíl těch, které po embryotransferu otěhotní – zatímco ve věku do 30 let je těhotenství klinicky potvrzeno zhruba u 40 % žen absolvujících embryotransfer, ve věku 35 let je to necelých 35 %. Již po 32. roce věku ženy vidíme výraznější pokles ve schopnosti otěhotnět v rámci léčby metodami asistované reprodukce – ve věku 40 let je těhotenství klinicky potvrzeno u < 20 % žen po embryotransferu, po 45. roce věku se tento podíl pohybuje pod 5 %. I přes dynamický vývoj léčebných metod není v tomto vzorci úspěšnosti dle věku mezi roky 2016 a 2021 patrný žádný posun směrem k vyšší úspěšnosti. Na starších datech Řežábek (19) dokládá setrvávající úroveň úspěšnosti léčby metodami IVF také za použití odlišného ukazatele, který na rozdíl od používané pregnancy rate není ze své definice závislý na počtu transferovaných embryí (implantation rate vztahuje počet plodových vajíček k počtu transferovaných embryi).
Image 6. Pregnancy rate po cyklech IVF/ICSI dle věku ženy, tuzemky, Česko 2016 a 2021 (14) 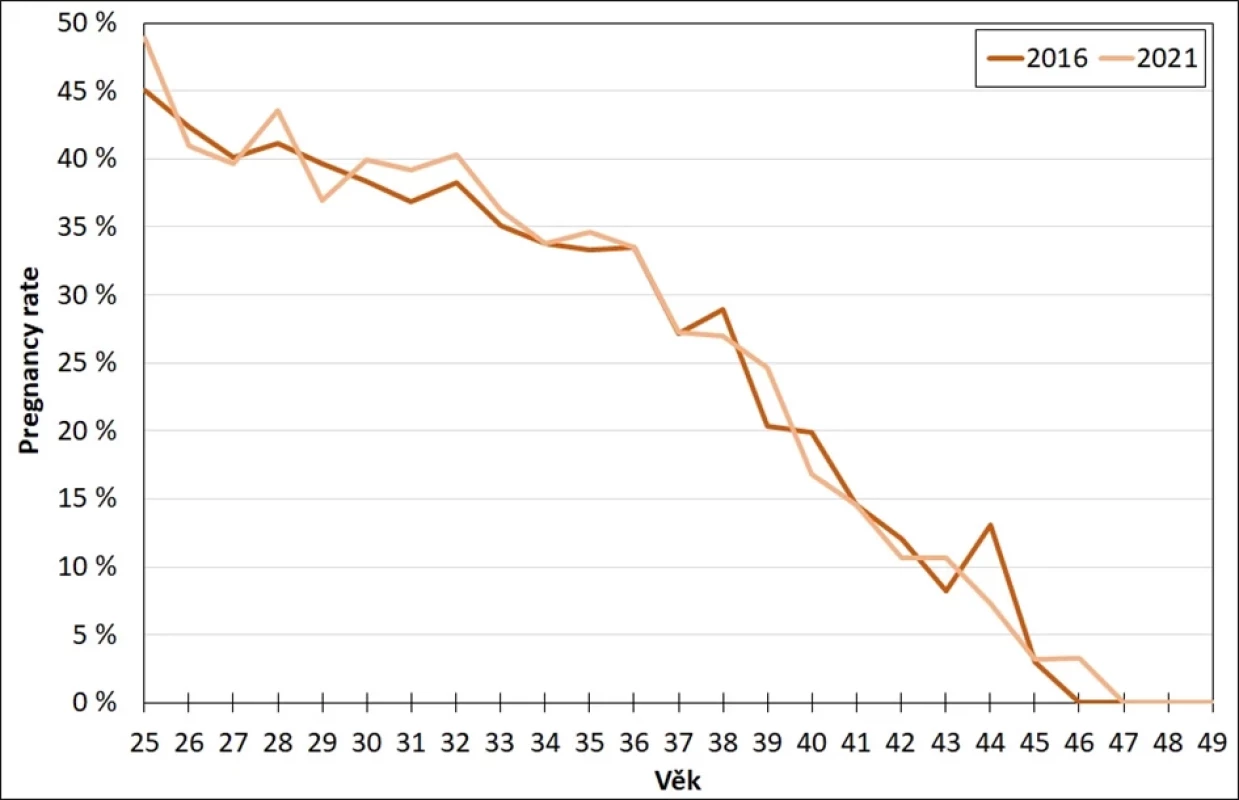
Pregnancy rate u metod KET ukazuje obr. 7. Zde je jasně patrný vyšší podíl klinicky potvrzených těhotenství u starších žen. V rámci KET se až do 40 let věku pregnancy rate pohybuje nad 30 %, což je ve věku 40 let dvojnásobný podíl klinicky potvrzených těhotenství v porovnání s IVF realizovanými v tomto věku. Také po dosažení 40 let věku se podíl těhotenství ze všech cyklů s embryotransferem pohybuje mezi 15–25 %, z důvodu nízkého podílu pacientek tuzemek v tomto věku jsou však tyto hodnoty více volatilní. Při porovnání údajů z let 2016 a 2021 se také zdá mírný nárůst v úspěšnosti měřené pregnancy rate v mladších věkových skupinách.
Image 7. Pregnancy rate po cyklech KET dle věku ženy, tuzemky, Česko 2016 a 2021 (14) 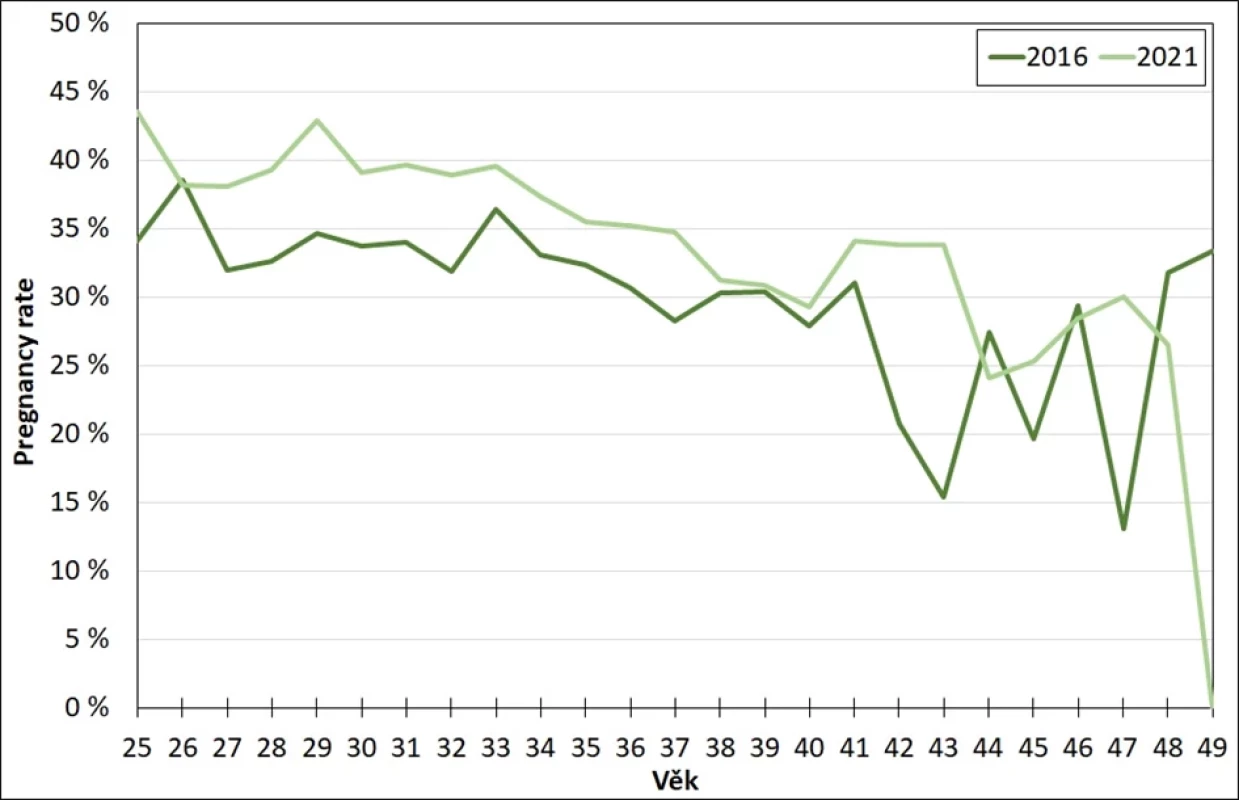
ZÁVĚR
Výsledky ukazují, že nemalý podíl osob se v průběhu reprodukčního období dostane do situace, kdy se jim ani přes snahu nepodaří v průběhu minimálně 12 měsíců počít potomka. V závěru reprodukčního období tuto zkušenost deklaruje 27 % žen (ve věku 40–49 let) i mužů (ti dominantně ve věku 40–44 let). Zkušenost s aplikacemi různých metod, které by těhotenství mohly napomoci, pak deklaruje v obecné populaci reprodukčního věku každý pátý, nicméně s metodami, které lze řadit pod skupinu medicínsky asistované reprodukce, je zkušenost nižší. Vyšší využívání některých z metod napomáhajících početí včetně těch s intervencí lékařů pak deklarují především osoby, jež zažily delší období bez úspěšného početí – tři čtvrtiny mužů a dvě třetiny žen. V případě metod asistované reprodukce nebo užívání léků je to každý čtvrtý se zkušeností s obdobím, kdy se nedařilo počít potomka.
Podrobné informace o tom, jaký podíl osob se v průběhu reprodukčního období dostane do situace, kdy se jim nedaří po kratší či delší období realizovat reprodukční plány, stejně tak jako to, zda a jaké volí způsoby či metody napomáhající v tomto období k početí, jsou důležité z věcných i praktických důvodů.
Z dosavadních dat zdravotních registrů není možné odhadnout rozsah využívání medicínsky asistované reprodukce v Česku. Dílčí, ač velmi podrobné informace ze zdravotních registrů máme dosud pouze o metodách asistované reprodukce. Analýzy využívání možností reprodukční medicíny mají svůj význam pro lepší pochopení vztahu mezi sociální politikou, vyhledáváním lékařské pomoci v otázkách reprodukce a demografickými charakteristikami osob, respektive obecněji sociální strukturou obyvatel. Zde prezentované výsledky naznačují, že některé vzdělanostní skupiny volí lékařské řešení problémů s neplodností nebo obecně jakékoliv metody napomáhající početí méně často, a to i pokud deklarují životní zkušenost s obdobím, kdy se jim delší dobu nedařilo počít potomka. Uvedené informace a na ně navazující výzkumy jsou relevantní také z hlediska poskytovatelů zdravotní péče při odhadu poptávky po dané péči nebo identifikaci překážek bránících vyhledat lékařskou pomoc, které mohou u některých socio-demografických skupin snižovat reálnou dostupnost daného typu léčby.
Kritická diskuse reálných možností reprodukční medicíny, tedy také snižující se úspěšnosti řady léčebných postupů spolu se zvyšujícím se věkem žen, by měla být součástí obecnější diskuse o širších souvislostech odkladu reprodukce do vyššího věku žen i mužů tak, aby jednotlivci i páry při plánování rodičovství měli dostatek validních informací pro své reprodukční plánování.
Čestné prohlášení
Autorky prohlašují, že v souvislosti s tématem, vznikem a publikací tohoto článku nejsou v žádném střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou.
Poděkování
Tento text vznikl v rámci projektu Obohacení datové báze pro tvorbu a evaluaci rodinné politiky (reg. č. TL03000338), který je spolufinancován se státní podporou Technologické agentury ČR v rámci Programu ÉTA.
Adresa pro korespondenci:
PhDr. Mgr. Anna Šťastná, Ph.D.
Katedra demografie a geodemografie PřF UK
Albertov 6, 128 00 Praha 2
e-mail: anna.stastna@natur.cuni.cz
Sources
- Fertility Indicators. Eurostat, 2023. Dostupné na: https://ec.europa.eu/eurostat/databrowser/view/demo_find/default/table?lang=en
- Kapitány B, Spéder Z. Realization, postponement or abandonment of childbearing intentions in four European countries. Population 2012; 67 (4): 599–629.
- Kocourková J, Šťastná A. The realization of fertility intentions in the context of childbearing postponement: Comparison of transitional and post-transitional populations. J Biosoc Sci 2021; 53 (1): 82–97.
- Berrington A. Perpetual postponers? Women’s, men’s and couple’s fertility intentions and subsequent fertility behaviour. Popul Trends 2004; 117 : 9–19.
- Beaujouan É. Late fertility intentions increase over time in Austria, but chances to have a child at later ages remain low. Reprod Biomed Soc Online 2021; 23 (14): 125–139.
- Beaujouan É, Reimondos A, Gray E et al. Declining realisation of reproductive intentions with age. Hum Reprod 2019; 34 (10): 1906–1914.
- Spéder Z, Kapitány B. How are time-dependent childbearing intentions realized? Realization, postponement, abandonment, bringing forward. Eur J Popul 2009; 25 : 503–523.
- Liu KE, Case A. Advanced reproductive age and fertility. J Obstet Gynaecol Can 2017; 39 (8): 685–695.
- Steiner AZ, Jukic AM. Impact of female age and nulligravidity on fecundity in an older reproductive age cohort. Fertil Steril 2016; 105 (6): 1584–1588.e1.
- Leridon H, Slama R. The impact of a decline in fecundity and of pregnancy postponement on final number of children and demand for assisted reproduction technology. Hum Reprod 2008; 23 (6): 1312–1319.
- Kocourková J, Šťastná A, Idlbeková B, Slabá J. Trendy plodnosti a potratovosti v Česku. Časopis lékařů českých 2023; 162 (7–8): 299–306.
- Kreidl M, Šťastná A, Kocourková J et al. Czech Harmonized Generations and Gender Survey-II. Wave 1 (2020–2022). Version 1 2023. GGP Data Archive.
- Zegers-Hochschild F, Adamson GD, Dyer S et al. The international glossary on infertility and fertility care, 2017. Fertil Steril 2017; 108 (3): 393–406.
- Národní registr reprodukčního zdraví – Modul asistované reprodukce. 2016–2021. Anonymizovaná individuální data o cyklech asistované reprodukce poskytnutá řešitelům z KDGD PřF UK pro vědecké účely. ÚZIS ČR.
- Generations & Gender Programme. Dostupné na: www.ggp-i.org
- Kreidl M, Šťastná A, Hubatková B a kol. „Současná česká rodina“ – dokumentace k datům. MUNI Press, Brno, 2023
- Asistovaná reprodukce v ČR 2020. ÚZIS ČR, 2022. Dostupné na: www.uzis.cz/res/f/008420/asistreprodukce2020.pdf
- Volejníková A, Kocourková J. Asistovaná reprodukce v Česku z pohledu přeshraniční reprodukční péče. Demografie 2022; 64 : 159–174.
- Řežábek K. Trendy v asistované reprodukci v datech Národního registru asistované reprodukce České republiky v letech 2007–2017. Česká gynekologie 2020; 85(1): 4-10
- Řežábek K. Principy a výsledky Národního registru asistované reprodukce. Praktická gynekologie 2013; 17 (4): 309–314.
- Demografická příručka – 2021. ČSÚ. Dostupné na. www.czso.cz/csu/czso/demograficka-prirucka-2021
- Šťastná A, Slabá J, Kocourková J. Plánování, načasování a důvody odkladu narození prvního dítěte v České republice. Demografie 2017; 59 (3): 207–223.
- Šťastná A, Slabá J, Kocourková J. Druhé dítě – důvody neplánovaného odkladu a časování jeho narození. Demografie 2019; 61 (2): 77–92.
- Mackay A, Taylor S, Glass B. Inequity of access: scoping the barriers to assisted reproductive technologies. Pharmacy (Basel) 2023; 11 (1): 17.
- Eisenberg ML, Smith JF, Millstein SG et al. Predictors of not pursuing infertility treatment after an infertility diagnosis: Examination of a prospective U.S. cohort. Fertil Steril 2010; 94 : 2369–2371.
- Hammoud AO, Gibson M, Stanford J et al. In vitro fertilization availability and utilization in the United States: A study of demographic, social, and economic factors. Fertil Steril 2009; 91 : 1630–1635.
- NRRZ – Modul asistované reprodukce (AR). ÚZIS ČR, 2023. Dostupné na: www.uzis.cz/index.php?pg=registry-sber-dat--narodni-zdravotni-registry--narodni-registr-reprodukcniho-zdravi--modul-asistovane-reprodukce
- Kocourková J, Šťastná A, Burcin B. The influence of the increasing use of assisted reproduction technologies on the recent growth in fertility in Czechia. Sci Rep 2023; 13 : 10854.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Úvodem
- Umělá inteligence v medicíně a zdravotnictví: Příležitost a/nebo hrozba?
- Využití umělé inteligence v zobrazovacích metodách
- Role umělé inteligence v časném záchytu ložiskových změn plicního parenchymu při rtg vyšetření hrudníku: zkušenosti z retrospektivních studií na české populaci
- Umělá inteligence ve screeningu diabetické retinopatie: od nápadu po zdravotnický prostředek v klinické praxi
- Jazykové modely mění svět akademických publikací. Je to dobře?
- Aktuální pohled na změny v reprodukčním chování v Česku
- Trendy plodnosti a potratovosti v Česku
- Změny v antikoncepčním chování populace v Česku
- Reprodukční plány žen v Česku v kontextu pozdního reprodukčního režimu a pandemie COVID-19
- Problémy s neplodností v kontextu reprodukčního stárnutí
- Věk nástupu menopauzy v závislosti na věku prvního porodu
- Otazníky a dotazníky kolem akutního klimakterického syndromu
- Praktické klinické doporučení pro perioperační péči v bariatrické chirurgii 2023
- Chirurgická a medikamentózní léčba dětské obezity
- MUDr. František Adamík – zakladatel otorinolaryngologie na Valašsku a průkopník ORL endoskopie
- Jmenování Jana Evangelisty Purkyně profesorem fyziologie ve Vratislavi
- Přehledné dějiny medicíny na českém území
- PŘEDNÁŠKOVÉ VEČERY SPOLKU ČESKÝCH LÉKAŘŮ V PRAZE (DUBEN – ČERVEN 2024)
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Umělá inteligence v medicíně a zdravotnictví: Příležitost a/nebo hrozba?
- Trendy plodnosti a potratovosti v Česku
- Využití umělé inteligence v zobrazovacích metodách
- Otazníky a dotazníky kolem akutního klimakterického syndromu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

