-
Medical journals
- Career
Miniinvazivní techniky operování a jednodenní péče
Authors: Lukáš Havlůj 1; Vladimír Teplan 1; Jan Bafrnec 1; Petr Waldauf 2; Robert Gürlich 1
Authors‘ workplace: Chirurgická klinika 3. LF UK a FN Královské Vinohrady, Praha 1; Klinika anesteziologie a resuscitace 3. LF UK a FN Královské Vinohrady, Praha 2
Published in: Čas. Lék. čes. 2020; 159: 22-25
Category: Original Article
Overview
Vzhledem k demografickému vývoji společnosti je nutné již dnes připravit funkční plán zdravotní péče pro seniory. Jednou z možností je provést operační výkon u nekomplikovaných a běžných diagnóz v režimu jednodenní chirurgie.
V rámci retrospektivní analýzy souboru seniorů operovaných ve standardním režimu provozu velké nemocnice univerzitního typu a seniorů operovaných v režimu jednodenní chirurgie byla porovnána homogennost obou skupin a bylo provedeno statistické zhodnocení výsledků. Komplikace byly uvedeny podle Clavienovy-Dindovy klasifikace.
Při srovnání obou skupin nebyly statisticky významné rozdíly v demografických údajích a klasifikaci předoperačního rizika (ASA). Skupina operovaných v jednodenní chirurgii měla méně komplikací a kratší průměrnou dobu hospitalizace.
Vysoký věk pacienta není jediným kritériem pro posouzení biologického stavu organismu, a tudíž neznamená vždy nutnost operování ve velké nemocnici s velkým akutním a turbulentním provozem. Řada seniorů ocení spíše individuální přístup a dostatek informací, které je možné nabídnout ve zdravotních zařízeních pouze s elektivním programem. Skutečným limitem není kalendářní věk pacienta, ale zdravotní stav.
Klíčová slova:
jednodenní chirurgie – miniinvazivní chirurgie – senioři
ÚVOD
Stáří (senium) je pozdní fáze ontogeneze a je důsledkem a projevem geneticky podmíněných involučních procesů modifikovaných dalšími faktory (choroby, životní prostředí, způsob života). Jako rané stáří se označuje věk mezi 65–74 let, za pravé stáří je považováno rozmezí 75–89 let a nad 90 let věku hovoříme o dlouhověkosti.
Demografický výhled pro ČR není příznivý. V současné době je v Česku nejpočetnější skupinou obyvatelstvo ve věku 30–40 let, obyvatelé starší 65 let však tvoří 17,4 % populace. Pokud se neprojeví dopad imigrační vlny nebo se zásadním způsobem nezmění porodnost, bude v roce 2050 nejpočetnější skupinou občanů věková skupina 70–80 let.
Velké nemocnice univerzitního typu se zaměřují na pacienty se závažnou onkologickou a traumatologickou diagnózou nebo pacienty s větším operačním rizikem. Vlivem centralizace veškeré akutní péče dochází k přetěžování velkých nemocnic a vzhledem ke špatné personální situaci musíme zdravotní péči o seniory do budoucna plánovat. Prodloužením čekací doby na operační výkon běžných výkonů (LCHE, operace hernií, varixů DK) úměrně roste riziko vzniku komplikací (recidiva cholecystitidy, inkarcerace hernie). Jednou z možností jak zlepšit prooperovanost je operování seniorů v režimu jednodenní chirurgie.
Vyšší věk a miniinvazivní operace není kontraindikací ani u větších operačních výkonů, jako je např. kolorektální chirurgie. Při srovnání laparoskopických operací a otevřených výkonů u seniorů je laparoskopická metoda stejně bezpečná a efektivní jako otevřené výkony (1). Chronologický věk by neměl být diskriminací při rozhodování o strategii léčby. Pro objektivní posouzení nestačí pouze chirurgická intuice, je vhodné posoudit skutečný zdravotní stav a rezervy seniora (2). Limitem miniivazivní chirurgie v režimu jednodenní chirurgie pak není chronologický věk pacienta, ale zejména jeho zdravotní stav (3, 4).
METODIKA
Jedná se o retrospektivní analýzu souboru operací 3 zkušených operatérů za stejné období (od 1. 1. 2016 do 31. 12. 2018) a stejných operačních výkonů (LCHE a TAPP) ve dvou nemocničních zařízeních – ve velké fakultní nemocnici a na jednodenní chirurgii. Obě skupiny byly statisticky porovnány a zhodnoceny. Mezi sledované parametry patřily demografické, hospitalizační údaje a chirurgické komplikace. Z demografických údajů jsme porovnávali pohlaví, věk nad 75 let, typ operačního výkonu. Dalšími sledovanými parametry byly rizikovost operačního výkonu dle ASA, doba hospitalizace a chirurgické komplikace. Komplikace byly zhodnoceny pomocí Clavienovy-Dindovy klasifikace (tab. 1). K analýze skupin jsme využili Welchův t-test a Waldův test.
Table 1. Tab. 1 Clavienova-Dindova klasifikace 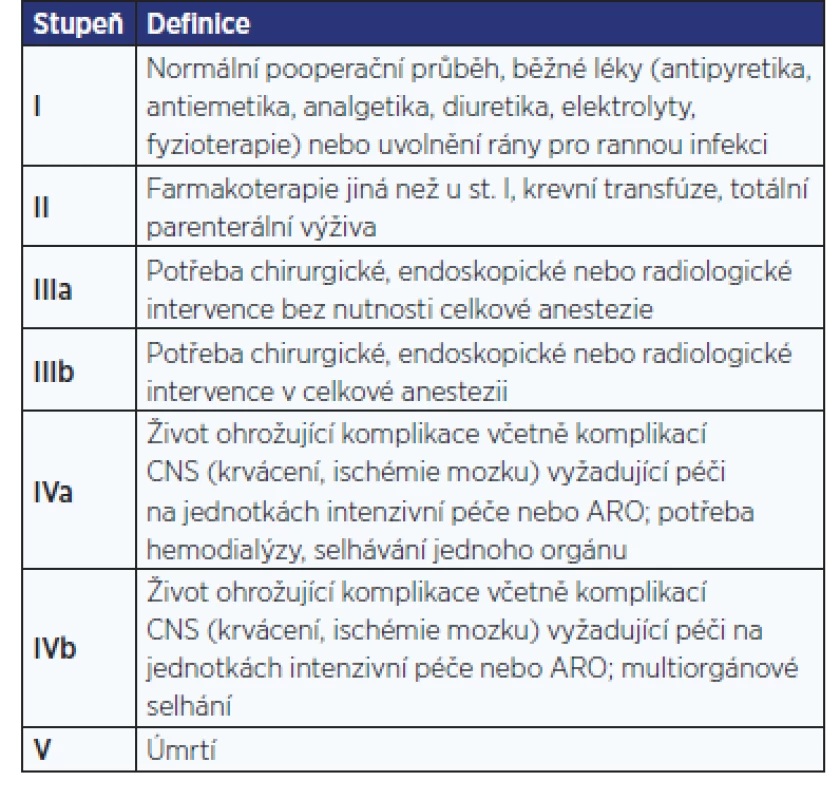
Pacient v režimu jednodenní chirurgie nastupuje k operaci v den provedení výkonu, nalačno, již se zhotoveným předoperačním vyšetřením. Při přijetí je kontrolován chirurgem, internistou a na oddělení anesteziologem. Ve velké nemocnici pacient přichází den před operačním výkonem k administrativnímu příjmu se zhotoveným předoperačním vyšetřením. Noc před operací obvykle tráví doma. Příprava operačního pole je pro obě skupiny identická a odehrává se bezprostředně před operací. Výkon je proveden stejnou technikou s využitím stejných materiálů a implantátů. Při LCHE drénujeme dle operačního nálezu a průběhu výkonu. Pokud je nález nekomplikovaný a výkon jednoduchý, obyčejně nedrénujeme.
Po operačním výkonu jsou všichni pacienti na jednodenní chirurgii monitorováni na pooperačním pokoji, ve velké nemocnici se obvykle vracejí ze sálu na standardní lůžko. Dimise je ve velké nemocnici obvykle druhý pooperační den. Hospitalizace na jednodenní chirurgii trvá 24 hodin. Operatér pacienty minimálně kontroluje při extrakci stehů 7.–8. pooperační den.
VÝSLEDKY
V uvedeném období bylo ve velké nemocnici operováno 61 pacientů a na jednodenní chirurgii 63 pacientů. V obou skupinách nebyl statisticky významný rozdíl v demografických údajích. Demografické údaje jsou uvedeny v tab. 2. Ve velké fakultní nemocnici bylo provedeno více LCHE (45 pacientů) a méně TAPP (16 pacientů) oproti pracovišti jednodenní chirurgie, kde byly obě skupiny diagnóz vyrovnanější (LCHE/TAPP: 31/36). Co se týká operačního rizika dle ASA, ani zde nebyly statisticky významné rozdíly v obou skupinách. Kratší doba hospitalizace v režimu jednodenní chirurgie byla předpokládaná a byla i statisticky významná.
Table 2. Demografické údaje 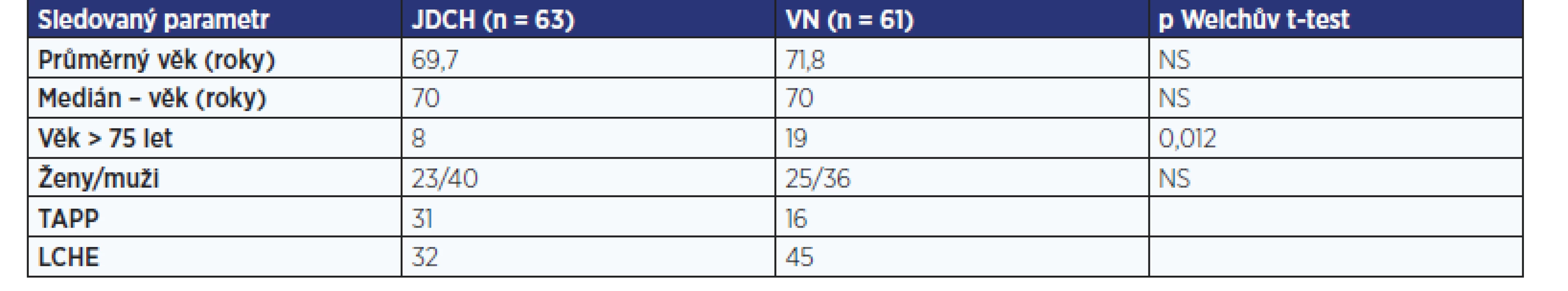
Pozn.: TAPP – transabdominální preperitoneální plastika; LCHE – laparoskopická cholecystektomie; JDCH – jednodenní chirurgie; VN – velká nemocnice; NS – nesignifikantní Ve velké nemocnici byl v 52 případech zcela nekomplikovaný průběh. Na jednodenní chirurgii pak 58 pacientů nemělo žádnou chirurgickou komplikaci. Při zpracování komplikací jsme ve skupině operovaných v jednodenní chirurgii zaznamenali pouze v 5 případech incizní hematomy se spontánní resorpcí, nevyžadující žádnou další intervenci nebo léčbu (Clavien-Dindo st. I). Ve velké nemocnici byl nekomplikovaný hematom pozorován ve 2 případech a v dalších 4 případech se jednalo o serom, který vyžadoval evakuaci z rány a následující minimálně 1–3 převazy. Mezi další závažnější komplikace ve velké nemocnici patřila v 1 případě nozokomiální infekce v ráně (MRSA) (Clavien-Dindo st. II), dále 1× biliární leak v drénu (ošetřeno ERCP a stentáží, Clavien-Dindo st. IIIa). Nejzávažnější komplikace byla zaznamenaná ve velké nemocnici, kdy došlo během LCHE k nepoznané perforaci tenkého střeva s nutností reoperace, sepsí a hospitalizací na ARO (Clavien-Dindo st. IVa). Detailní přehled komplikací je uveden v tab. 3.
Table 3. Perioperační parametry a komplikace 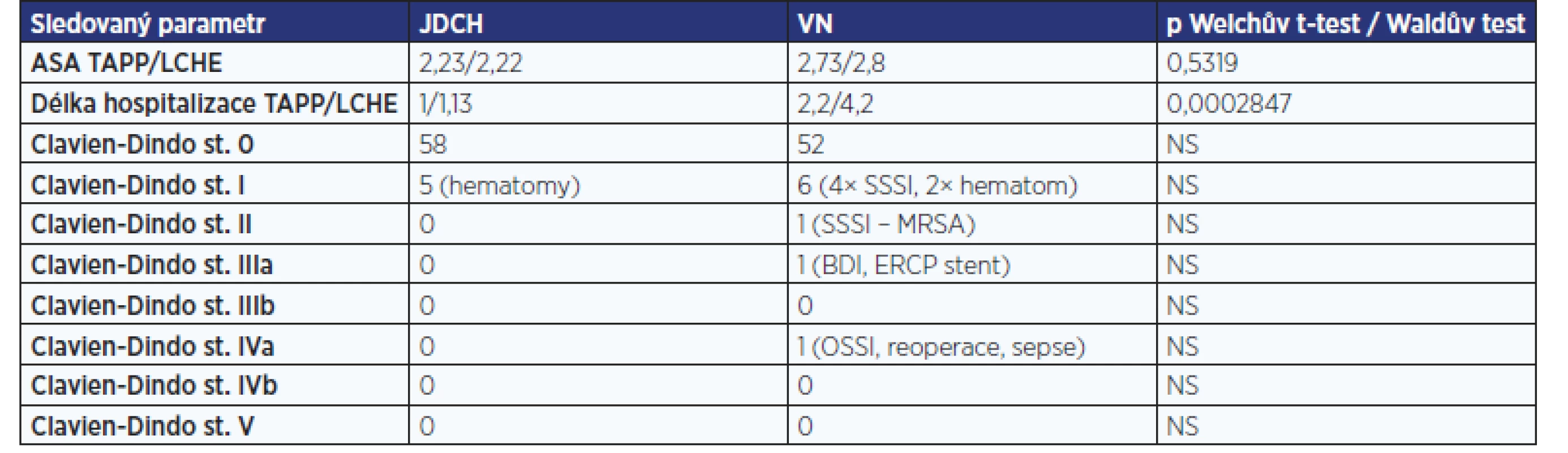
Pozn.: TAPP – transabdominální preperitoneální plastika; LCHE – laparoskopická cholecystektomie; JDCH – jednodenní chirurgie; VN – velká nemocnice; ASA – American Society of Anesthesiologists score; SSSI – kožní infekce; OSSI – infekce v místě chirurgického výkonu; BDI – poranění žlučových cest; ERCP – endoskopická retrográdní Zásadní pro posouzení bezpečnosti operování seniorů v režimu jednodenní chirurgie je statistické srovnání komplikací adjustovaných na věk a ASA. Dle těchto výsledků je operování seniorů v režimu jednodenní chirurgie minimálně stejně bezpečné jako výkony ve velké nemocnici univerzitního typu (tab. 4). Výsledky mohly být ovlivněny skladbou pacientů, protože ve velké nemocnici převažovaly operace z důvodu cholecystolitiázy. K dokonalému porovnání obou skupin by navíc bylo třeba klasifikovat i lokální nález a složitost výkonu, při operaci cholecystolitiázy závažnost chronického zánětu, přítomnost a stupeň adhezí, v případě TAPP potom velikost, typ a rozsah ingvinální hernie (např. klasifikace podle Nyhuse).
Table 4. Komplikace adjustované na ASA a věk 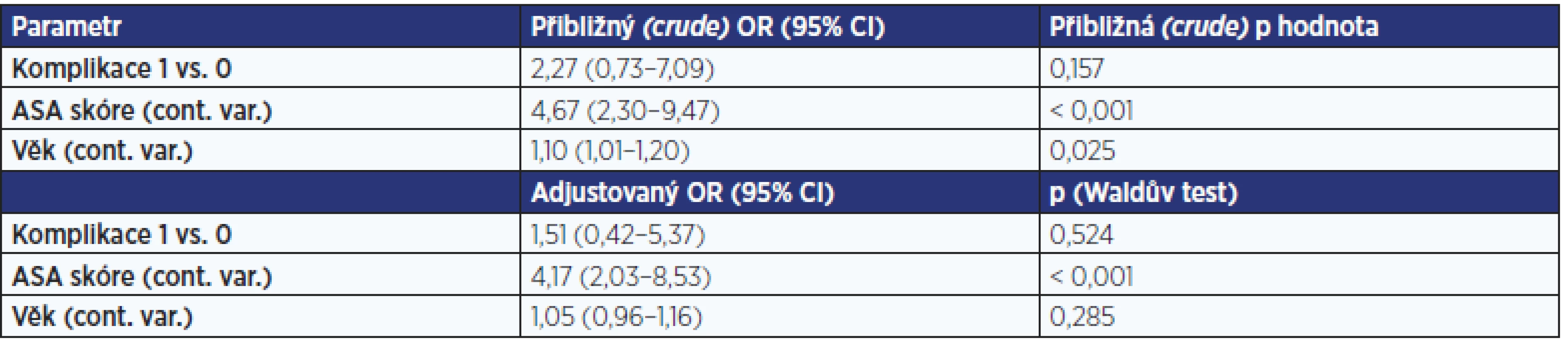
Pozn.: ASA – American Society of Anesthesiologists score; cont. var. – continuous variable; OR – poměr šancí; CI – interval spolehlivosti. DISKUSE
Vyšší věk, komorbidity, velká nemocnice s akutní péčí a pobyt na jednotce intenzivní péče jsou jednoznačně rizikovými faktory pro vznik nozokomiální infekce (5). Vzhledem k časné mobilizaci a krátké hospitalizaci je v jednodenních chirurgiích menší riziko nozokomiální nákazy a nižší riziko tromboembolie. Nižší výskyt tromboembolických komplikací byl zaznamenán zejména u nízce rizikových pacientů operovaných na jednodenní chirurgii (6). U vysoce rizikových pacientů a rizikových výkonů (operace varixů DK a artroskopie) je ovšem riziko vzniku TEN podobné (7). Kratší doba hospitalizace a rychlejší návrat do domácího prostředí snižuje i riziko vzniku pooperačního kognitivního deficitu nebo delirantních stavů seniorů (8).
Miniinvazivní operace jsou obecně nákladnější zejména kvůli peroperačním nákladům. K úspoře celkových prostředků ovšem na druhou stranu dochází zkrácením doby hospitalizace, zkrácením délky pracovní neschopnosti a snížením nákladů vynaložených na lázeňskou léčebně rehabilitační péči. U seniorů jsou nicméně tyto ekonomické úspory relativní, k úspoře dochází především snížením nákladů na lázeňskou léčebně rehabilitační péči.
Největší obavou pacientů před operačním zákrokem je obvykle výskyt pooperační bolesti. Pooperační bolest je i zásadní překážkou brzkého propuštění. Nutným předpokladem časné dimise pacientů je zejména šetrná operační technika a dostatečné a pravidelné pooperační podání analgetik. U laparoskopických výkonů může být pooperační bolest způsobena nedostatečnou pooperační evakuací kapnoperitonea. Většina pacientů obyčejně váhá požádat o analgetikum, když je pooperační bolest ještě snesitelná. Při kombinaci miniinvazivního operačního zákroku a pravidelného podání pooperačních analgetik přitom řada pacientů hodnotí pooperační bolest jako malou.
Lokální infiltrační anestazie operační rány bupivakainem při úvodu nebo na závěr operačního výkonu je efektivní a bezpečná metoda (9). Díky podání lokálního anestetika i u miniinvazivních výkonů (do oblasti incizí) řada pacientů po operaci ani bolest pociťovat nemusí. Další variantou, jak snížit pooperační bolest během LCHE je intraabdominální podání lokálních anestetik. Anestetika (nejčastěji bupivakain) lze podávat před nebo na konci operačního výkonu, nejčastěji do operační oblasti (lůžko žlučníku, podbrániční prostor). Jedná se o bezpečnou a účinnou metodu, což potvrzuje řada klinických randomizovaných studií (10). Ke snížení pooperační bolesti po LCHE může vést i snížení nitrobřišního tlaku během operačního výkonu. Snížení nitrobřišního tlaku zároveň nevede ke zvýšení rizika operace (11).
Lokálního podání anestetika do operované oblasti lze využít také v případě operace ingvinálních hernií laparoskopickým přístupem. Celková intenzita perioperačního stresu může být pro seniory ve velkých nemocnicích násobně vyšší vzhledem k současně probíhající péči o akutní pacienty, nemocné po velkých operacích a pacienty vykazující non-compliance. Ve velkých nemocnicích je péče koncentrovaná zejména na tyto osoby. Senioři s rutinní operací a normálním pooperačním průběhem bývají zdravotnickým personálem mnohdy přehlíženi. Dále dochází k horší informovanosti o průběhu hospitalizace a často nedostatečné jsou zejména informace jak postupovat po propuštění (návrat k chronické medikaci, dietní a fyzická opatření). V jednodenních chirurgiích tomu obvykle bývá naopak, centrem pozornosti je zejména operovaný senior. K prohloubení perioperačního stresu dochází také izolací seniorů od rodiny a věkem zhoršeným smyslovým vnímáním (12).
V dostupné literatuře zatím nebyly srovnávány dvě skupiny pacientů z hlediska bezpečnosti mininvazivních operací na jednodenní chirurgií a v odlišném režimu péče velké nemocnice univerzitního typu. V řadě recentních článků je však bezpečnost běžných elektivních operací seniorů v režimu jednodenních chirurgie již deklarovaná (13–17).
ZÁVĚR
Selektovanou část seniorů lze dle našeho názoru bezpečně operovat miniinvazivně i v režimu jednodenní chirurgie. Část seniorů ale preferuje vícedenní hospitalizaci a téměř plné uzdravení před délkou hospitalizace a větším komfortem. Pokud uvažujeme o provedení miniinvazivního chirurgického výkonu seniora v režimu jednodenní chirurgie, je třeba identifikovat seniora, který z této možnosti léčby bude profitovat, a současně podat dostatečné množství informací. Dostatek informací je třeba většinou předat nejen pacientovi, ale i jeho rodině.
Čestné prohlášení
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopisu.
Poděkování
Práce byla podpořena výzkumným projektem Univerzity Karlovy PROGRES Q28 – Onkologie.
Adresa pro korespondenci:
MUDr. Lukáš Havlůj
Chirurgická klinika 3. LF UK a FNKV
Šrobárova 1150/50, 100 34 Praha 10
Tel.: 267 162 468
e-mail: lukas.havluj@fnkv.cz
Sources
- Kasalický M, Martínek L, Penka I. Je laparoskopická kolorektální chirurgie bezpečná i u starších pacientů? Rozhledy v chirurgii 2018; 97(1): 21–26.
- Hoch J. Chirurgie ve vyšším věku. Rozhledy v chirurgii 2018; 97(1): 3–4.
- Carlomagno N, Tammaro V, Scotti A et al. Is day-surgery laparoscopic cholecystectomy contraindicated in the elderly? Results from a retrospective study and literature review. Int J Surg 2016; 33(1): 103–107
- Ahmad NZ, Byrnes G, Naqvi SA. A meta-analysis of ambulatory versus inpatient laparoscopic cholecystectomy. Surg Endosc 2008; 22(9): 1928–1934.
- Haque M, Sartelli M, McKimm J, Abu Bakar M. Health care-associated infections – an overview. Infect Drug Resist 2018; 11 : 2321–2333.
- Wang L, Baser O, Wells P et al. Benefit of early discharge among patients with low‐risk pulmonary embolism. PLoS One 2017; 12(10): e0185022.
- Pannucci CJ, Shanks A, Moote MJ et al. Identifying patients at high risk for venous thromboembolism requiring treatment after outpatient surgery. Ann Surg 2012; 255(6): 1093–1098.
- Canet J, Raeder J, Rasmussen LS et al. Cognitive dysfunction after minor surgery in the elderly. Acta Anaesthesiol Scand 2003; 47 : 1204–1210.
- Loizides S, Gurusamy KS, Nagendran M et al. Wound infiltration with local anaesthetic agents for laparoscopic cholecystectomy. Cochrane Database Syst Rev 2014; 12(3): CD007049.
- Gurusamy KS, Nagendran M, Guerrini GP et al. Intraperitoneal local anaesthetic instillation versus no intraperitoneal local anaesthetic instillation for laparoscopic cholecystectomy. Cochrane Database Syst Rev 2014; 13(3): CD007337.
- Hua J, Gong J, Yao L et al. Low-pressure versus standard-pressure pneumoperitoneum for laparoscopic cholecystectomy: a systematic review and meta-analysis. Am J Surg 2014; 208(1): 143–150.
- Rohan D, Buggy DJ, Crowley S et al. Increased incidence of postoperative cognitive dysfunction 24 hr after minor surgery in the elderly. Can J Anaesth 2005; 52 : 137–142.
- Grifasi C, Petrocceli M, Di Capua F et al. Geriatric day surgery: challenge or opportunity? BMC Surgery 2013; 13(2): A24.
- Amato B, Compagna R, Fappiano F et al. Day-surgery inguinal hernia repair in the elderly: single centre experience. BMC Surgery 2013; 13(2): S28.
- The Hernia Surge Group. International guidelines for groin hernia management. Hernia 2018; 22(1): 1–165.
- Majholm B, Engbaek J, Bartholdy J et al. Is day surgery safe? A Danish multicentre study of morbidity after 57,709 day surgery procedures. Acta Anaesthesiol Scand 2012; 56(3): 323–331.
- Mattila K, Vironen J, Eklund A et al. Randomized clinical trial comparing ambulatory and inpatient care after inguinal hernia repair in patients aged 65 years or older. Am J Surg 2011; 201(2): 179–185.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Předoperační příprava seniorů
- Perioperační péče o seniory
- Traumatologická péče o seniory v Traumatologickém centru FN Královské Vinohrady v Praze
- Miniinvazivní techniky operování a jednodenní péče
- Onkochirurgie seniorů
- Elektivní pravostranná hemikolektomie u 93letého pacienta se symptomatickým kolorektálním karcinomem
- Biliární ileus u stoleté pacientky
- Polékové postižení plic nitrofurantoinem
- K aktuální judikatuře soudů ohledně povinné mlčenlivosti
- Úvodem
- Editorial
- V epicentru pandemie COVID-19 a humanitární krize v Itálii: měnící se perspektivy ohledně připravenosti a mírnění důsledků
- Fyziolog František Mareš – vědec obdivovaný i zatracovaný
- Rita Levi-Montalciniová (1909–2012)
- Profesor Zdeněk Mraček oslavil 90 let
- 90 let docentky Miloše Sedláčkové
- Zemřel profesor Vítězslav Kolek
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Polékové postižení plic nitrofurantoinem
- Předoperační příprava seniorů
- Biliární ileus u stoleté pacientky
- Traumatologická péče o seniory v Traumatologickém centru FN Královské Vinohrady v Praze
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

