-
Medical journals
- Career
Onemocnění horní části trávicího traktu: zhoubná onemocnění foregutu
Authors: prof. MUDr. DrSc. Miloslav Duda 1; MUDr. Ph.D. Štěpán Suchánek 2; MUDr. Lukáš Adamčík 3; MUDr. Tomáš Jínek 3
Authors‘ workplace: II. chirurgická klinika LF UP a FN Olomouc a Chirurgické oddělení a Komplexní onkologické centrum, Nemocnice Nový Jičín, a. s. 1; Interní klinika 1. LF UK a ÚVN Praha 2; Chirurgické oddělení a Komplexní onkologické centrum, Nemocnice Nový Jičín, a. s. 3
Published in: Čas. Lék. čes. 2016; 155: 23-29
Category: Review Articles
Overview
Diagnostika a léčba onemocnění horní části zažívacího traktu zahrnuje problematiku jícnu, žaludku a dvanácterníku. Odborná terminologie vychází z embryologického vývoje zažívací trubice. Společný přístup k onemocněním foregutu vyplývá z obdobných diagnostických postupů, provázanosti zejména chirurgické léčby a potenciální možnosti společného screeningu. Očekává se od něj zlepšení diagnostiky a léčby. Tento koncept se uplatňuje již řadu let v USA a dalších západoevropských zemích, především mezi chirurgy, jako tzv. foregut surgery (zejména u malignit) a zahrnuje s tím související problematiku dalších specializací, v první řadě gastroenterologie.
Počet nově diagnostikovaných nádorů foregutu (jícnu a žaludku) v ČR (data za období 2006–2010) představuje ročně v průměru 2204 nemocných, což je druhý největší počet solidních zhoubných tumorů GIT po kolorektálních nádorech (ročně 8127). Pokud jde o primární diagnostiku všech solidních nádorů, které jsou léčeny chirurgy ve spolupráci s dalšími odbornostmi, pak jsou nádory foregutu na čtvrtém místě po nádorech kolorektálních, nádorech prsu (ročně 6317) a nádorech plic (ročně 6482). Jde-li však o počet operovaných, jsou na třetím místě. Nádorů plic se operuje ročně 926 a jícnu a žaludku 1024.
Diagnóza je stanovována většinou v pozdním klinickém stadiu, čemuž odpovídá nízké pětileté přežívání – v průměru 18 % u jícnu a 30 % u žaludku. Je třeba hledat cesty k časnější endoskopické diagnostice a u chirurgické léčby jsou rezervy v uplatňování principu high volume hospitals.Klíčová slova:
onemocnění foregutu, onkologie foregutu, časná diagnostika, princip „high volume hospitals"Úvod a terminologie
S rozvojem a nárůstem teoretických i praktických medicínských znalostí a dovedností vývoj směřuje stále k větší specializaci. V základních lékařských oborech, jakými jsou vnitřní lékařství a chirurgie, jsou dnes již desítky specializací, což se odráží v postgraduálním vzdělávání lékařů, v organizaci péče o nemocné s jednotlivými diagnózami a stále častěji i v odborné specializaci pracovišť. Již dávno je samozřejmostí specializace internistů na choroby zažívacího traktu (gastroenterologie), obsahová náplň této specializace se výrazně odlišuje např. od kardiologie, nefrologie a dalších. Obdobně je tomu v chirurgii, kde se od všeobecné chirurgie stále více vzdalují specializace jako traumatologie, cévní chirurgie a další.
Velmi výrazně se uplatňuje (i uvnitř již etablovaných oborů) orgánová specializace. Ta stále více proniká rovněž do všeobecné chirurgie, jejímž podstatným obsahem je chirurgie zažívacích orgánů. Běžně se již řadu let profilují chirurgové v koloproktologii a hepatobiliární chirurgii. V zahraničí se pak dlouhodobě uplatňuje specializace označovaná jako foregut surgery a s ní spojená takto zaměřená diagnostika.
Koncept onemocnění, diagnostiky a léčby horní části zažívacího traktu zahrnuje v klinickém pojetí problematiku jícnu, žaludku a dvanácterníku. Odborná terminologie vychází z embryologického vývoje zažívací trubice. Z primitivního střeva se během vývoje diferencuje přední, střední a dolní střevo (foregut, midgut, hindgut). Z předního (horního) střeva se vyvíjí horní část trávicí trubice od úst po dvanáctník do vstupu žlučovodu. Obecně se pro tuto část zažívací trubice užívá termín foregut.
Koncepce foregutu v zahraničí
Vzhledem ke společným diagnostickým postupům, provázanosti chirurgické léčby a potenciální možnosti společného screeningu se u onemocnění jícnu a žaludku (zejména v zahraničí a mezi chirurgy) uplatňuje koncept tzv. foregut surgery, tj. chirurgie horní části zažívací trubice, především u malignit, a s tím související problematika dalších specializací, v první řadě gastroenterologie. Tuto koncepci prosazuje řada zahraničních pracovišť zejména v USA, ale i v některých západoevropských zemích. Své specializované služby nabízí množství pracovišť v USA, např. Foregut Surgery, The Oregon Clinic (1) nebo SurgOne Foregut Institute (SOFI) (2). Jedná se o kombinaci zkušeností dvou subspecializací a výsledkem práce multidisciplinárního týmu je rychlá a přesná diagnóza a léčba onemocnění foregutu (3). Obdobná pracoviště vznikají i v jiných zemích světa. Například ve Švédsku funguje speciální program zaměřený na onkologii foregutu: Foregut Oncology Program, Swedish Medical Center (4). Tato pracoviště zajišťují nejen komplexní diagnostiku a konzervativní a chirurgickou léčbu pro nezhoubná i zhoubná onemocnění foregutu, ale věnují se též výzkumu.
Pro propojení této tématiky v rovině odborné i organizační existuje řada logických argumentů, které jsou základem pro organizaci výzkumu, pořádání konferencí a vydávání publikací (5, 6) s touto tématikou. K institucím s tímto zaměřením patří např. Nadace pro výzkum a vzdělávání nemocí jícnu a celého foregutu (Foundation for Research and Education in Esophageal and Foregut Disease) (7). Ta podporuje a každoročně organizuje vzdělávací seminář s názvem „Lékařské a chirurgické aspekty jícnu a poruch foregutu se zaměřením na patofyziologii a léčbu“.
Zhoubná onemocnění foregutu v České republice
Díky Národnímu onkologickému registru (NOR) obsahujícímu záznamy o cca 1,5 milionu onkologických nemocných od 70. let minulého století jsou v České republice k dispozici důležité údaje o nemocných s nádory foregutu. Údaje z registru jsou zpřístupněny pomoci originálního softwarového nástroje SVOD (Systém pro vizualizaci onkologických dat) na internetové adrese www.svod.cz a jejich hodnocení již bylo předmětem řady publikací (8, 9, 10).
Počet nově diagnostikovaných solidních nádorů v ČR trvale roste, v průměru z let 2006–2010 to bylo ročně více než 70 tisíc nemocných. Podle posledních zveřejněných údajů bylo v České republice v roce 2013 zjištěno 81 541 zhoubných nádorů, na něž zemřelo 26 944 lidí. Celkem ke konci roku 2013 žilo v ČR 518 667 lidí, kteří se s rakovinou léčili nebo léčí (www.ozdravotnictvi.cz/zpravodajstvi).
Počet nově diagnostikovaných nádorů foregutu (jícnu a žaludku) činí v průměru 2204 ročně (podle dat za období let 2006–2010), což je druhý největší počet solidních zhoubných tumorů GIT po kolorektálních nádorech (ročně 8127). Pokud jde o roční primární diagnostiku všech solidních nádorů, které jsou léčeny chirurgy ve spolupráci s dalšími odbornostmi, pak jsou nádory foregutu na čtvrtém místě po nádorech kolorektálních, nádorech prsu (ročně 6317) a nádorech plic (ročně 6482). Jde-li však o počet operovaných, jsou na třetím místě. Nádorů plic se operuje ročně 926 a jícnu a žaludku 1024.
Není bez zajímavosti, že pro nádory děložního cervixu, kterých bylo v uvedeném období ročně diagnostikováno 1038 a operováno 775, je organizován celonárodní screening, zatím co u nádorů foregutu se o tom ani neuvažuje, přestože rizikové faktory jsou dnes již také známy. Nepochybně si tato problematika ve srovnání s ostatními nádory zasluhuje větší pozornost. Důvodem, proč je třeba se jí více věnovat, jsou dosavadní neuspokojivé výsledky v oblasti diagnostiky a léčby.
Nutnost zlepšení časné diagnostiky
Nádory jícnu a žaludku jsou stále v převážné většině diagnostikovány v pozdním klinickém stadiu (obr. 1 a 2) a tomu odpovídají i špatné léčebné výsledky, když celkové pětileté přežívání ve srovnání s ostatními solidními nádory patří k nejhorším (obr. 3). Jak důležitým faktorem je časná diagnostika, ukazují grafy na obr. 4 a 5, kdy v prvním klinickém stadiu lze u karcinomu jícnu dosáhnout pětiletého přežívání v 50 % a u žaludku v 70 %. Screening pro malignity v oblasti foregutu zatím v USA ani Evropě není doporučován, s výjimkou Barrettova jícnu (BJ), kde je sledování této rizikové skupiny považováno za nutné.
Image 1. Zastoupení klinických stadií u karcinomu jícnu v době stanovení diagnózy 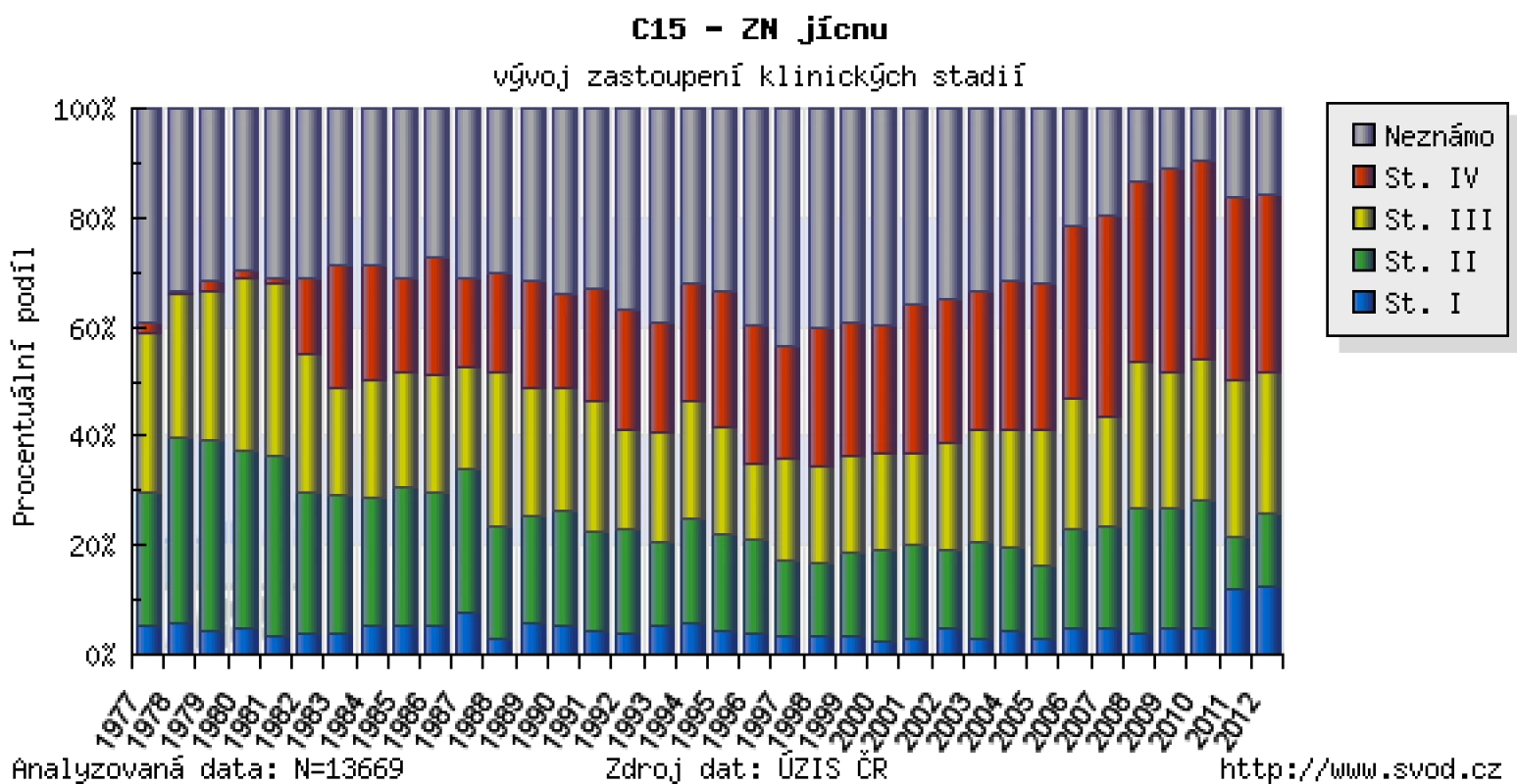
Image 2. Zastoupení klinických stadií u karcinomu žaludku v době stanovení diagnózy 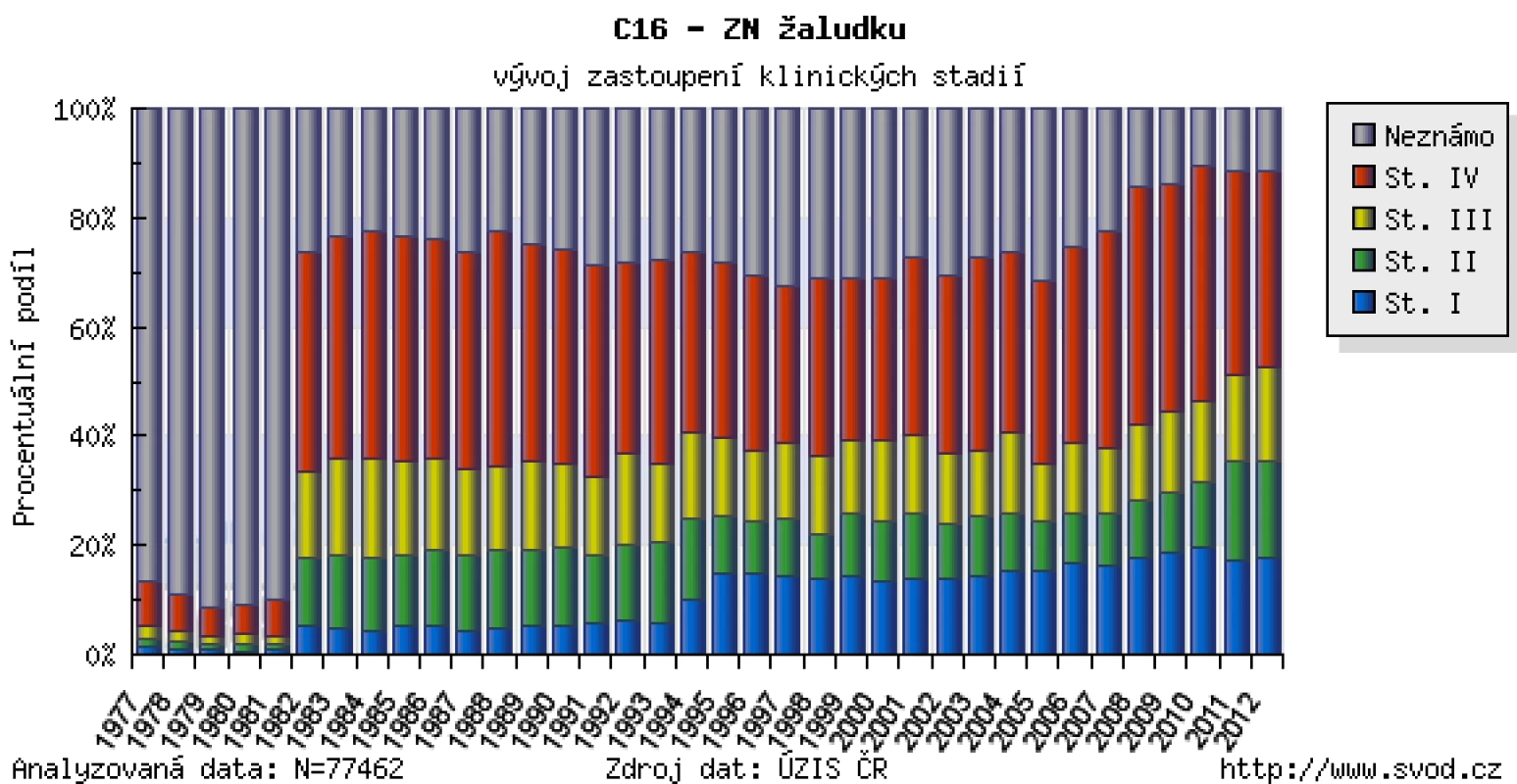
Image 3. Pětileté přežívání onkologických pacientů v ČR (analýza 2005–2009) 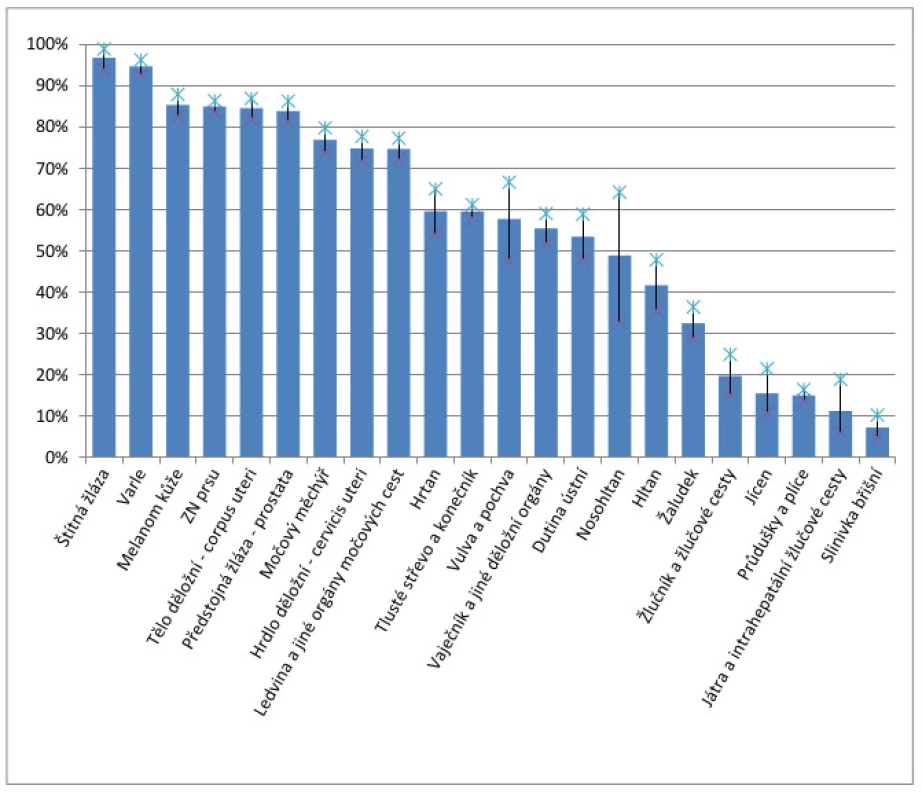
Image 4. Pětileté relativní přežití u léčených onkologických pacientů s nádory jícnu podle klinických stadií ve srovnání tří časových období 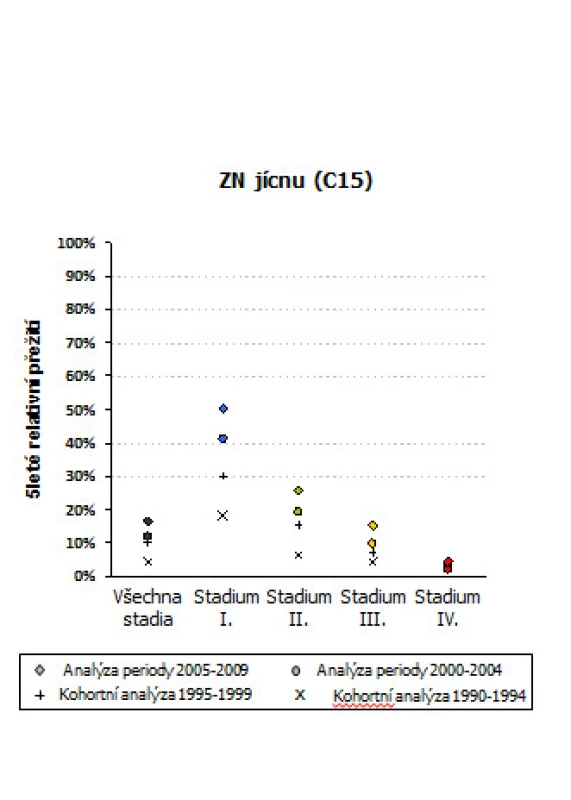
Image 5. Pětileté relativní přežití u léčených onkologických pacientů s nádory žaludku podle klinických stadií ve srovnání tří časových období 
V České republice byly v roce 2013 publikovány standardy České gastroenterologické společnosti ČLS JEP definující endoskopickou diagnostiku a léčbu pacientů s BJ dle histologické charakteristiky lézí při iniciální diagnóze. Multioborový přístup je zde vyjádřen jasným doporučením druhého čtení specializovaným patologem, zejména v případě dysplazie nízkého stupně (low grade dysplasia [LGD]). V případě dysplazie vysokého stupně (high grade dysplasia [HGD]) je indikována endoskopická resekce (ER) nebo endoskopická submukózní disekce (ESD), stejně jako v případě časného adenokarcinomu jícnu (11). U spinocelulárního karcinomu jícnu jsou rizikové skupiny rovněž známé (např. kuřáctví a alkoholismus). V ČR jsou zavedeny nové endoskopické metody jako chromoendoskopie Lugolovým roztokem nebo NBI (narrow band imaging), které zlepšují zachytitelnost drobných slizničních lézí. K využití těchto zkušeností ve screeningu však zatím nedošlo (12). Zlepšení časné diagnostiky nádorů foregutu je jedním z nejdůležitějších úkolů v rámci této problematiky.
Výsledky chirurgické léčby ve vztahu k počtu operací
S výjimkou nejčasnějších stadií nádorů jícnu a žaludku, kde je indikovaná endoskopická submukózní disekce, je chirurgická léčba pro většinu nemocných s nádory foregutu rozhodujícím léčebným postupem skýtajícím naději na vyléčení či dlouhodobější přežívání. Operace pro nádory jícnu a žaludku představují vysoce specializovanou činnost. Řada studií potvrzuje i v této oblasti chirurgie správnost koncentraci nemocných do center ve smyslu principu high volume centers (HVC = centra s vysokým počtem operací). Při vyšším počtu prováděných operací se totiž zmenšuje pooperační mortalita a morbidita a zlepšují se výsledky léčby.
Potřebné počty operací u karcinomu jícnu jsou v odborné literatuře uváděny ve velkém rozmezí. Americká studie z roku 2005 uvádí jako nízkoobjemová centra (low volume centers [LVC]) pracoviště s méně než 7 operacemi za rok, kde pooperační mortalita přesahovala 15 %, zatímco u HVC mortalita činila 7,5 % (13). Švédská studie z téhož roku uvádí u LVC méně než 5 operací za rok při mortalitě 10,4 %, u center střední velikosti s 5–15 operacemi za rok byla pooperační mortalita 6,3 % a u HVC s více než 15 operacemi za rok pak jen 3,5 % (14). V nizozemské studii z roku 2008 je v HVC s průměrným počtem 56 resekcí za rok uváděna mortalita 5 % oproti mortalitě 13 % v LVC s méně než 7 resekcemi za rok (15). Na základě srovnání výsledků center s různým počtem operací došli autoři metaanalýzy z roku 2004 k závěru, že ke zlepšení pooperační mortality je nutné provést nejméně 20 ezofagektomií ročně (16). Některé z těchto studií uvádějí i příznivý vliv počtu operovaných na tří - a pětileté přežívání (16, 17, 18). Jiní autoři však vliv počtu operovaných na dlouhodobé přežívání neprokázali (19, 20, 21).
Ukazuje se, že počet operací sám o sobě negarantuje vysokou kvalitu chirurgické péče. Úlohu zde hraje nepochybně nejen osobní zkušenost chirurga, ale ve velké míře též zkušenost celého týmu (anesteziologů, intenzivistů, sester a dalšího personálu), na čemž závisí kvalita provedení operace a pooperační péče i schopnost zvládání případných komplikací.
Naprostou většinu indikací k resekcím žaludku dnes představují zhoubné nádory. Resekční výkony na žaludku pro benigní onemocnění, zejména vředovou chorobu gastroduodena, jsou dnes díky vysoce účinné konzervativní léčbě zcela výjimečné, a proto by měly spadat rovněž do kompetence onkochirurgů specializovaných na operace foregutu, kteří mají s resekcemi největší zkušenosti. Zcela specifickou problematikou je metabolická a bariatrická chirurgie, která může být specializovanými chirurgy provozována v rámci týmu foregutu nebo i samostatně.
Rovněž u karcinomu žaludku řada studií potvrzuje lepší chirurgické výsledky a přežívání u center s větším počtem operací (22, 23, 24, 25). Ve větší míře než u karcinomu jícnu jsou však prezentovány srovnatelně dobré výsledky i u pracovišť s menším počtem operací (26, 27, 28). Například americká studie z Kalifornie (28) hodnotila operace pro karcinom žaludku z let 2004–2008 na 121 chirurgických odděleních. 62 % bylo nízkoobjemových, s počtem 5 a méně operací za rok (500 nemocných), 30 % pak středně objemových se 6–12 operacemi za rok (1076 nemocných) a 8 % vysokoobjemových s více než 13 operacemi za rok (593 nemocných). Autoři nezjistili statisticky významné rozdíly mezi vysoko - a nízkoobjemovými pracovišti v délce hospitalizace, komplikacích, rehospitalizacích a mortalitě (2,4 vs. 4,4 %, p = 0,06). Vysvětlení spatřovali v tom, že při malém počtu gastrektomii chirurgové v nízkoobjemových nemocnicích získávali zkušenosti se žaludeční chirurgií prováděním většího počtu jiných zákroků na žaludku, zejména operacemi pro morbidní obezitu.
Definice vysokoobjemových center není nikde ve světě jasně dána, a jak vyplývá z uvedeného, nemůže být jediným kritériem jen počet provedených operací, velkou roli hraje zkušenost operatéra a celého týmu s ošetřováním závažných a rizikových stavů. Hlavním kritériem opravňujícím provádění resekčních výkonů na jícnu a žaludku by proto měly být dosažené výsledky daného pracoviště ověřované pravidelným vyhodnocováním kvality chirurgické péče v dané oblasti.
Obr. 6 zobrazuje počty primárních operací zhoubného nádoru jícnu v letech 2006–2010 na jednotlivých chirurgických pracovištích v ČR dle údajů z NOR. Podle registru hrudních výkonů Sekce hrudní chirurgie České chirurgické společnosti ČLS JEP, která formou dotazníků každoročně shromažďuje tato data z jednotlivých pracovišť, se v období let 2007–2014 hrudní výkony provádějí v České republice na 19–22 pracovištích, resekce jícnu pak na 13–14 z nich, ale jen u 8–9 pracovišť je frekvence těchto výkonů 10 a více za rok (29). Jak je patrno z grafu na obr. 7, jsou operace pro nádory žaludku a kardie prováděny na daleko větším počtu pracovišť v malé frekvenci a neodpovídá to doporučovanému principu high volume hospitals, který je důležitým faktorem pro dosažení a udržení vysoké kvality chirurgické péče a možnost výchovy mladých chirurgů.
Image 6. Počty primárních operací zhoubného nádoru jícnu v letech 2006–2010 na jednotlivých chirurgických pracovištích v ČR 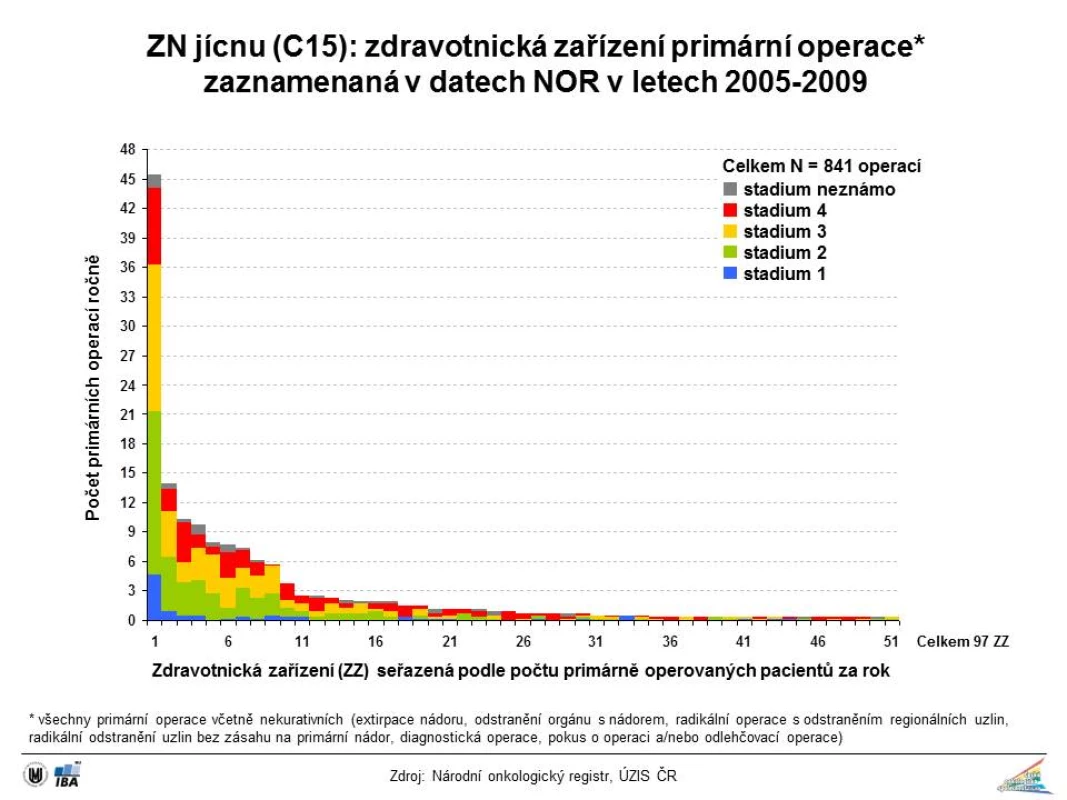
Image 7. Karcinom žaludku (C16): zdravotnická zařízení v ČR označená 1 až 101, kde byly zaznamenány primární operace v datech NOR v letech 2005–2009, průměrný počet ročně provedených operací je vyznačen na svislé ose 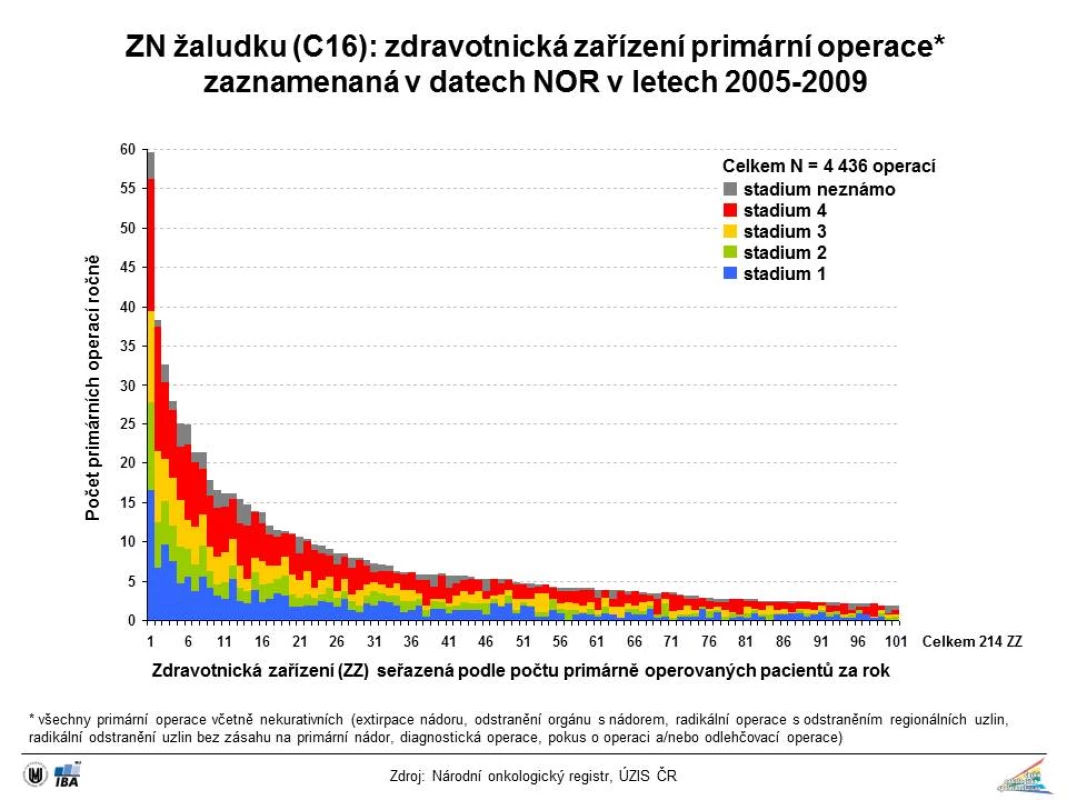
Závěr
Koncepce foregut surgery představuje orgánovou specializaci, která kombinuje zkušenosti dvou subspecializací – hrudní a gastrointestinální chirurgie – a v součinnosti s gastroenterologem a endoskopistou, onkologem a dalšími odborníky vytváří multidisciplinární tým; výsledkem jeho práce je rychlá a přesná diagnostika a léčba onemocnění foregutu.
Soustředění odborníků v multioborovém týmu je dobrým předpokladem i pro řešení výzkumných úkolů. Mezi nejdůležitější úkoly v současnosti patří snaha o zlepšení časné diagnostiky nádorů foregutu a racionální koncentrace nemocných s těmito závažnými onkologickými diagnózami ve smyslu high volume centers (hospitals). Jde o cestu, která povede ke zlepšení výsledků léčby, bude přínosem pro zvyšování kvality péče o nemocné, umožní udržování dobré erudice personálu a výchovu mladých pracovníků.
Korespondenční adresa
prof. MUDr. Miloslav Duda, DrSc.
II. chirurgická klinika, Lékařská fakulta Univerzity Palackého, Fakultní nemocnice Olomouc
Chirurgické oddělení a Komplexní onkologické centrum Nemocnice Nový Jičín, a. s.
Tel.: 602 730 960
e-mail: miloslavduda@gmail.com
Sources
1. oregonclinic.com/specialties/foregut-surgery
2. sofisite.com
3. urmc.rochester.edu/surgery/thoracic.aspx
4. swedish.org/foregut-oncology-program
5. Peters JH, DeMester TR (eds.). Minimally invasive surgery of the foregut. Quality Medical Publishing, Inc., St. Louis Missouri, 1994.
6. Hochwald SN (ed.). Minimally invasive foregut surgery for Malignancy. Springer International Publishing, 2015
7. http://foregutdiseasefoundation.org
8. Národní onkologický registr (NOR) České republiky, Systém pro vizualizaci onkologických dat (SVOD). URL: www.cba.muni.cz/svod
9. Duda M, Žaloudík J, Ryska M, Dušek L. Surgical Onkology. In Dušek L et al. Czech cancer care in number 2008−2009. Grada Publishing, Praha, 2009, p. 283–291.
10. Duda M, Žaloudík J, Ryska M, Dušek L. Chirurgická léčba solidních nádorů v České republice. Rozhl Chir 2010; 89(10): 588–593.
11. Martínek J, Falt P, Gregar J et al. Standardy České gastroenterologické společnosti – endoskopická léčba pacientů s Barrettovým jícnem a časnými neopláziemi jícnu. Gastroent Hepatol 2013; 67(6): 479–487.
12. Vítek P, Komínek P, Kajzrlíková I et al. Endoskopická diagnostika a léčba časného spinocelulárního karcinomu jícnu je možná i v populaci s nízkou incidencí tohoto onemocnění. Endoskopie 2009; 18(4): 161–166.
13. Dimick JB, Wainess R, Upchurch G et al. National trends in outcomes for esophageal resection. An Thorac Surg 2005; 79 : 212–218.
14. Wenner J, Zilling T, Bladstroom A, Alvegard TA. The influence of surgical volume on hospital mortality and 5year survival for carcinoma of the eosophagus and gastric cardia. Anticancer Res 2005; 25 : 419–424.
15. Wouters MW, Wijnhoven BP, Karim-Kos HE et al. High-volume versus low-volume for esophageal resection for cancer: the essentials role of case mix adjustments based on clinical data. Ann Surg Oncol. 2008;15 : 80–87.
16. Metzger R, Bollshweiler E, Vallböhmer D et al. High volume centers for esophagectomy: what is the number needed to achive low postoperative mortality? Dis Esophagus 2004; 17 : 310–314.
17. Wenner J, Zilling T, Bladstroom A, Alvegard TA. The influence of surgical volume on hospital mortality and 5year survival for carcinoma of the eosophagus and gastric cardia. Anticancer Res 2005; 25 : 419–424.
18. Stavrou EP, Smith GS, Baker DF. Surgical outcomes associated with oesophagectomy in New South Wales: an investigation of hospital volume. J Gastrointest Surg 2010; 14 : 951–957.
19. Verhoef C, van de Weyer R, Schaapveld M et al. Better survival in patiens with esophageal cancer after surgical treatment in university hospitals: a plea for performance by surgical oncologist. Ann Surg Oncol 2007; 14 : 1678–1687.
20. Thompson AM, Rapson T, Gilbert FG, Park KGM. Hospital volume does not influence long - term survival of patiens undergoing surgery for oesophageal or gastric cancer. Br J Surg 2007; 94 : 578–584.
21. Dimick JB, Pronovost PJ, Cowan JA jr., Lipsett PA. Surgical volume and quality of care for esophageal resection: do high-volume hospitals have fewer complications? Ann Thorac Surg 2003; 75 : 337–341.
22. Coupland VH, Lagergren J, Lüchtenborg M et al. Hospital volume, proportion resected and mortality from oesophageal and gastric cancer: a population-based study in England, 2004–2008. Gut 2013; 62 : 961–966.
23. Dikken JL, Stiekema J, van de Velde CJ et al. Quality of care indicators for the surgical treatment of gastric cancer: a systematic review. Ann Surg Oncol 2013; 20 : 381–398.
24. Dikken JL, Wouters MW, Lemmens VE et al. Influence of hospital type on outcomes after oesophageal and gastric cancer surgery. Br J Surg 2012; 99 : 954–963.
25. Anderson O, Ni Z, Møller H et al. Hospital volume and survival in oesophagectomy and gastrectomy for cancer. Eur J Cancer 2011; 47 : 2408–2414.
26. Wahnschaff F, Clauer U, Roder J. Surgery of gastric cancer in a medium volume center. Chirurg 2012; 83(9): 823–829.
27. Reavis KM, Hinojosa MW, Smith BR et al. Hospital volume is not a predictor of outcomes after gastrectomy for neoplasm. Am Surg 2009; 75(10): 932–936.
28. Dixon M, Mahar A, Paszat L et al. What provider volumes and characteristics are appropriate for gastric cancer resection? Results of an international RAND/UCLA expert panel. Surgery 2013; 154(5): 1100–1109.
29. Schüttzner J. Registr hrudních výkonů v České republice 2007−2014. Nepublikované sdělení, 2014.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Populační screening kolorektálního karcinomu v České republice
- Nové zobrazovací metody v endoskopické diagnostice nádorů trávicího ústrojí
- Onemocnění horní části trávicího traktu: zhoubná onemocnění foregutu
- Maligní biliární obstrukce
- Karcinom pankreatu – současný efektivní diagnosticko-terapeutický postup
- Časná detekce sporadického karcinomu pankreatu
- Vyšetření mutace KRAS v EUS-FNA preparátech pacientů s tumorem pankreatu
- Prognostický význam ART skóre u pacientů s intermediárním hepatocelulárním karcinomem
- Prof. MUDr. Josef Marek, DrSc., osmdesátiletý
- Za profesorem Vratislavem Schreiberem
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Karcinom pankreatu – současný efektivní diagnosticko-terapeutický postup
- Maligní biliární obstrukce
- Onemocnění horní části trávicího traktu: zhoubná onemocnění foregutu
- Populační screening kolorektálního karcinomu v České republice
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

