-
Medical journals
- Career
Aplikace moderní mikroneurochirurgie a současných technologií při řešení nádorových a cévních onemocnění mozku
Authors: Jan Klener; Robert Tomáš; Michal Šetlík
Authors‘ workplace: Neurochirurgické oddělení Nemocnice Na Homolce, Praha
Published in: Čas. Lék. čes. 2011; 150: 209-214
Category: Review Article
Overview
Nádorová a cévní onemocnění mozku představují svojí četností i závažností nejvýznamnější oblasti intrakraniální neurochirurgie. Moderní vývoj mikroneurochirugie směřuje k pokud možno kompletnímu ošetření léze (tj. radikálnímu odstranění nádoru, kompletnímu uzávěru cévní malformace) při minimální invazivitě pro nemocného a snížení rizik a následků operačního výkonu na minimum. Hlavními nástroji pro dosažení tohoto cíle jsou jednak aplikace moderních mikroneurochirurgických postupů umožňující operace i složitých a hluboko uložených lézí s minimální retrakcí mozku a rizikem poškození nervových a cévních struktur, jednak využití moderních technologií. Neuronavigace a funkční neuronavigace tak umožňují přesné předoperační plánování a peroperační orientaci, fluorescenční metody poskytují peroperační zobrazení cévních struktur či reziduální nádorové tkáně v operačním poli a intraoperační magnetická rezonance nabízí přesné morfologické zobrazení intrakraniálních struktur během operačního výkonu a zvyšuje přesnost neuronavigace. Elektrofyziologický monitoring zvyšuje bezpečnost neurochirurgického výkonu průběžným sledováním mozkových a nervových funkcí. Teprve kombinace a spolupráce výše uvedených metod „šitá na míru“ konkrétní patologické lézi u daného pacienta maximalizuje efekt pro zdárný průběh operace. Prezentujeme přehledné sdělení o aplikaci těchto metod a vlastních zkušenostech na neurochirurgickém oddělení Nemocnice Na Homolce a uvádíme ilustrativní příklady.
Klíčová slova:
mikroneurochirurgie, retrakce mozku, neuronavigace, intraoperační magnetická rezonance.ÚVOD
Neurochirurgické oddělení Nemocnice Na Homolce patří počtem výkonů (v posledních letech provádíme přes 2500 operací za rok) i jejich spektrem k předním neurochirurgickým pracovištím v České republice. V širokém spektru neurochirurgických onemocnění zaujímají nádorová a cévní onemocnění mozku významnou roli svojí četností, závažností i náročností jejich řešení. Proto si dovolujeme na této podskupině onemocnění demonstrovat aplikaci moderních mikroneurochirurgických postupů v součinnosti s využitím moderních technologií na našem pracovišti, a ilustrovat tak náš přístup k těmto zpravidla složitým diagnózám.
Obecným cílem moderní neurochirurgie i cílem naší péče je poskytnout nemocným pokud možno kompletní vyřešení jejich neurochirurgické diagnózy při minimální invazivitě léčby a zachování všech neurologických funkcí. Jakkoliv je radikální odstranění nádoru či kompletní uzávěr cévní leze ideálním technickým výsledkem operace, na prvním místě je vždy snaha o zachování všech funkcí nemocného a zlepšení či zachování kvality jeho života.
Aplikace mikroneurochirugických principů, minimalizace retrakce, „key hole“ operace, chirurgie lební báze
Mikroneurochirurgie je základem a nejdůležitějším principem moderní neurochirurgie. Neznamená jen použití operačního mikroskopu a mikrochirurgických nástrojů, ale především „know how“ zahrnující mimo jiné volbu adekvátního přístupu, správnou operační polohu a vlastní mikrochirurgickou techniku intradurálního přístupu a řešení vlastní patologické léze (1, 2). První fází operace je indikační rozvaha a předoperační plán, kde nám již v předoperační fázi pomáhá neuronavigace (viz dále). Na základě lokalizace patologické léze a jejího vztahu k funkčním strukturám plánujeme adekvátní přístup, tedy kraniotomii. V některých případech lze použít v rámci co nejmenší invazivity tzv.“key hole“ approach, tedy operaci z velmi malého otevření lebky – tam, kde tento přístup není na úkor šetrnosti k nervovým strukturám a bezpečnosti pro nemocného. Příkladem je mikrovaskulární dekomprese pro neuralgii trigeminu v zadní jámě lební, kterou provádíme standardně z 2 cm kraniotomie bez použití retrakce mozku (obr. 1). Ve zdánlivém protikladu může být koncept chirurgie lební báze (skull base surgery), kdy provádíme právě z důvodu snížení rizika poškození nervových či cévních struktur retrakcí extenzivní přístupy přes lebeční spodinu (obr. 2). Raději tedy volíme rozsáhlejší kraniotomii, která umožní extracerebrální přístup k lézi než transcerebrální operaci z malého řezu. Poloha nemocného na operačním stole má mimořádnou důležitost. Umožňuje jednak adekvátní relaxaci mozku zvýšenou pozicí hlavy, jednak vhodnou polohou dosáhneme poklesu příslušné oblasti mozku v důsledku gravitace, která nám ve většině případů umožní šetrné operování přirozenými arachnoidálními prostory bez použití mozkových retraktorů. V intradurálním prostoru se pohybujeme zásadně s pomocí operačního mikroskopu ostrou arachnoidální preparací, kdy využíváme přirozených arachnoidálních prostor jako cestu k hluboko uloženým lézím. Časná evakuace mozkomíšního moku z cisteren i komor dále prohloubí relaxaci mozku a přispěje k šetrnějšímu operování. Také vlastní odstraňování nádoru se řídí určitými principy. Není cílem odstranit nádor jako celek v jedné porci, protože takto bychom během preparace jeho hranic byli nuceni odtahovat mozkovou tkáň. Nádor nejprve zmenšíme zevnitř (tzv. debulking) pomocí ultrazvukového aspirátoru, tj. vytvoříme dutinu v mase nádoru, do které poté postupně vtahujeme zbylou slupku nádorové tkáně a uvolňujeme ji od okolních struktur, takže nutnost retrakce mozku je minimální. Nedílným předpokladem šetrného operování s využitím výše zmíněných principů je dokonalá neuroanestezie umožňující dobrou relaxaci mozkové tkáně i její určitou ochranu neuroprotekcí.
Obr. 1a. Key hole kraniotomie pro mikrovaskulární dekompresi trojklaného nervu 
Obr. 1b. Přístup do mostomozečkového koutu bez retrakce mozečku – patrný kontakt trojklaného nervu s horní mozečkovou tepnou způsobující neuralgii 
Obr. 2a. Chirurgie lební báze – orbitozygomatický přístup 
Obr. 2b. Orbitozygomatický přístup – trepanační ploténka a orbitozygomatický kostní fragment 
Obr. 2c. Rozsáhlý meningeom křídla, vnitřní varianta, operovaný orbitozygomatickým přístupem 
Obr. 2d. Časná pooperační MR prokazující totální odstranění nádoru, průběh bez neurologického zhoršení 
Aplikace těchto zdánlivě jednoduchých principů představuje stupňovitý dynamický proces vyžadující týmovou práci. Na našem oddělení se snažíme o systematický přístup k této problematice po řadu let a zřetelně registrujeme neustálý vývoj směřující k řešení stále složitějších případů s minimální invazivitou, často zcela bez retrakce mozku (obr. 3). To přispívá ke snížení morbidity na minimum a k rychlejší pooperační rekonvalescenci nemocných.
Obr. 3a. Hluboko uložený meningeom pineální krajiny, operovaný bezretrakční technikou 
Obr. 3b. Pooperační MR prokazující totální odstranění nádoru, průběh bez neurologického zhoršení 
Neuronavigace, funkční neuronavigace
Hlavním smyslem neuronavigace je zpřesnit orientaci při operaci. Celý proces začíná předoperačním vyšetřením hlavy magnetickou rezonancí (MR; lze použít i jiné zobrazovací metody nebo jejich fúzi), kdy počítač systému vytvoří z MR dat trojrozměrný virtuální model. Tento lze použít již v předoperační fázi na nesmírně důležité předoperační plánování – volbu přístupu a trajektorie s ohledem na cévní a nervové struktury, případně i funkční centra při použití funkční neuronavigace. Na začátku operace je pak několikaminutovou registrací korelována skutečná poloha hlavy s virtuálním 3D modelem, poté lze již pomocí hrotu speciální sondy nebo polohy zaměřovacího kříže mikroskopu s vysokou přesností určit přesnou polohu libovolného místa v operačním poli jako bodu na MR obrazu na navigačním monitoru (3). Využití neuronavigace tak začíná již při volbě kožního řezu a přesném zacílení kraniotomie na míru; hlavní význam pak spočívá v přesné orientaci v oblasti mozku. Vlivem například odstranění velkého objemu nádoru nebo evakuací většího množství likvoru může dojít v průběhu operace k mírnému znepřesnění (tzv. shift), který lze korigovat s pomocí intraoperační MR (viz dále). Funkční neuronavigace se liší v tom, že do virtuálního anatomického MR modelu jsou superponována předoperačně získaná funkční data, nejčastěji zobrazením aktivovaných korových oblastí metodou BOLD (blood oxygen level dependent) nebo traktografie mozkových drah (DTI – diffusion tensor imaging). To umožní plánování i peroperační použití nejen s ohledem na anatomické, ale i funkční struktury (obr. 4). Význam a přínos neuronavigace se zásadně potencuje v kombinaci s dalšími metodami zmíněnými v dalším textu – fluorescenčními metodami, intraoperační MR a elektrofyziologickým monitoringem.
Obr. 4. Funkční neuronavigace – zobrazení nádoru (zeleně) a trajektorie přístupu, primární motorické arey pro ruku (červeně) a pyramidové dráhy (fraktografie – DTI, modře) 
Neuronavigační systémy se začaly v neurochirurgické praxi rozšiřovat koncem osmdesátých let 20. století, naše pracoviště začalo operovat s pomocí navigačního systému jako první v republice v roce 1995 a doposud jsme provedli téměř 5000 navigovaných operací mozku. Jsme mezinárodní školící centrum pro neuronavigace společnosti Medtronic a stáli jsme u zrodu použití funkční neuronavigace v neurochirurgické praxi u nás, v prvních letech ve spolupráci s IKEM a neurologickou klinikou 1. LF UK (4). V současné době pracujeme se dvěma navigačními systémy nové generace na každodenní bázi a většina mozkových operací probíhá za kontroly neuronavigací.
Operační mikroskop a intraoperační fluorescenční metody
Operační mikroskop je základním mikroneurochirurgickým nástrojem umožňujícím kromě zvětšení i dokonalé osvětlení, přesné elektromagnetické vyvážení stativu i dokumentaci operačních nálezů. Moderní mikroskopy umožňují spojení s neuronavigací, takže bod zaostření mikroskopu (zaměřovací kříž v zorném poli) je zobrazován na MR obrazu navigačního systému, a určuje tak naši polohu, obraz z monitoru lze navíc injektovat do obrazu v okuláru mikroskopu.
Nejnovější mikroskopy přinášeji nové možnosti peroperačního zobrazení cévních struktur a nádorové tkáně.
Intraoperační videoangiografie je založena na fluorescenčních vlastnostech intravenózně aplikovaného barviva – indocyaninové zeleně (ICG). Optický filtr a speciální kamera zabudovaná do operačního mikroskopu umožňují zobrazení a zaznamenání průtoku krve v cévách, moderní software nabízí i semikvantitativní měření průtoku (obr. 5). Metoda se využívá zejména u cévních malformací – mozkových výdutí a arteriovenózních malformací (AVM). Její výhodou je jednoduchost, možnost opakování a zejména rychlost, která dává dostatek času na řešení případně zjištěného problému – např. zúžení či uzávěru cévy (5). U mozkových aneuryzmat nás informuje v řádech sekund po intravenózním podání ICG o vyřazení vaku výdutě z oběhu a průchodnosti magistrálních cév i perforátorů. Určitou nevýhodou je zobrazení průtoku pouze v cévách viditelných v operačním mikroskopu, kombinace s dalšími metodami jako mikrodopplerografie a elektrofyziologický monitoring je proto žádoucí. Od roku 2008 máme k dispozici operační mikroskop umožňující toto vyšetření. V tomto období jsme metodu využili při mikrochirurgickém řešení více než 100 mozkových aneuryzmat a řady dalších cévních anomálií a vaskularizovaných nádorů, její přínos pro bezpečnost a technicky dokonalé ošetření cévních lezí je jednoznačný (5).
Obr. 5a. Intraoperační fluorescenční angiografie – výduť na střední mozkové tepně 
Obr. 5b. Stav po zaklipování výdutě, patrné vyřazení vaku z oběhu a dobrá průchodnost cév 
Fluorescenční zobrazení nádorů se využívá při operacích některých typů primárních mozkových neoplazií, kde ohraničení nádoru proti okolní mozkové tkáni bývá neostré, a případné zbytky nádoru mohou být v běžném pohledu operačního mikroskopu nerozpoznatelné. Po perorálním podání 5-aminolevulové kyseliny (ALA) několik hodin před operací dojde k její metabolické přeměně na protoporfyrin IX s fluorescenčními vlastnostmi v modrém spektru. Nádorovou tkáň pak lze zobrazit jako fluoreskující oblast v zorném poli operačního mikroskopu (6). Přestože je metoda jednoznačně přínosná, na našem pracovišti ji používáme z důvodu vysoké finanční nákladnosti ALA selektivně u komplikovaných případů. K dosažení maximální radikality resekce nádoru přispívá významně i neuronavigace a intraoperační rezonance, ideální je kombinace všech těchto modalit.
Intraoperační magnetická rezonance v prostředí polyfunkčního operačního sálu
Intraoperační magnetická rezonance patří mezi jednu z posledních novinek v neurochirurgii (7). V roce 2009 se podařilo v naší nemocnici otevřít polyfunkční operační sál (obr. 6) vybavený touto technologií. Jedná se o výkonný MR scanner se silou pole 1,5 T umístěný v bezprostřední prostorové návaznosti na operační sál a umožňující snadný transport nemocného během neurochirurgického výkonu (s „otevřenou hlavou“) do gantry přístroje. Poté je provedeno detailní intraoperační MR vyšetření a na základě jeho výsledku je pokračováno v případě uspokojivého nálezu uzavřením rány a ukončením operace, v případě nalezeného zbytku nádoru je pomocí čerstvých MR dat aktualizována, a tím zpřesněna navigace a s její kontrolou resekce nádoru dokončena a případně znovu zkontrolována intraoperační MR. Hlavní využití metody je u primárních mozkových nádorů (tzv. „gliomů“) a nádorů v okolí tureckého sedla, zejména transsfenoidálně operovaných adenomů hypofýzy. Na základě naší zkušenosti u přibližně 70 nemocných s mozkovými nádory vidíme jednoznačný přínos pro radikalitu resekcí nádorů bez zásadnějších technických problémů či komplikací spojených s provedením intraoperačního vyšetření.
Image 1. Polyfunkční sál neurochirurgického oddělení Nemocnice Na Homolce 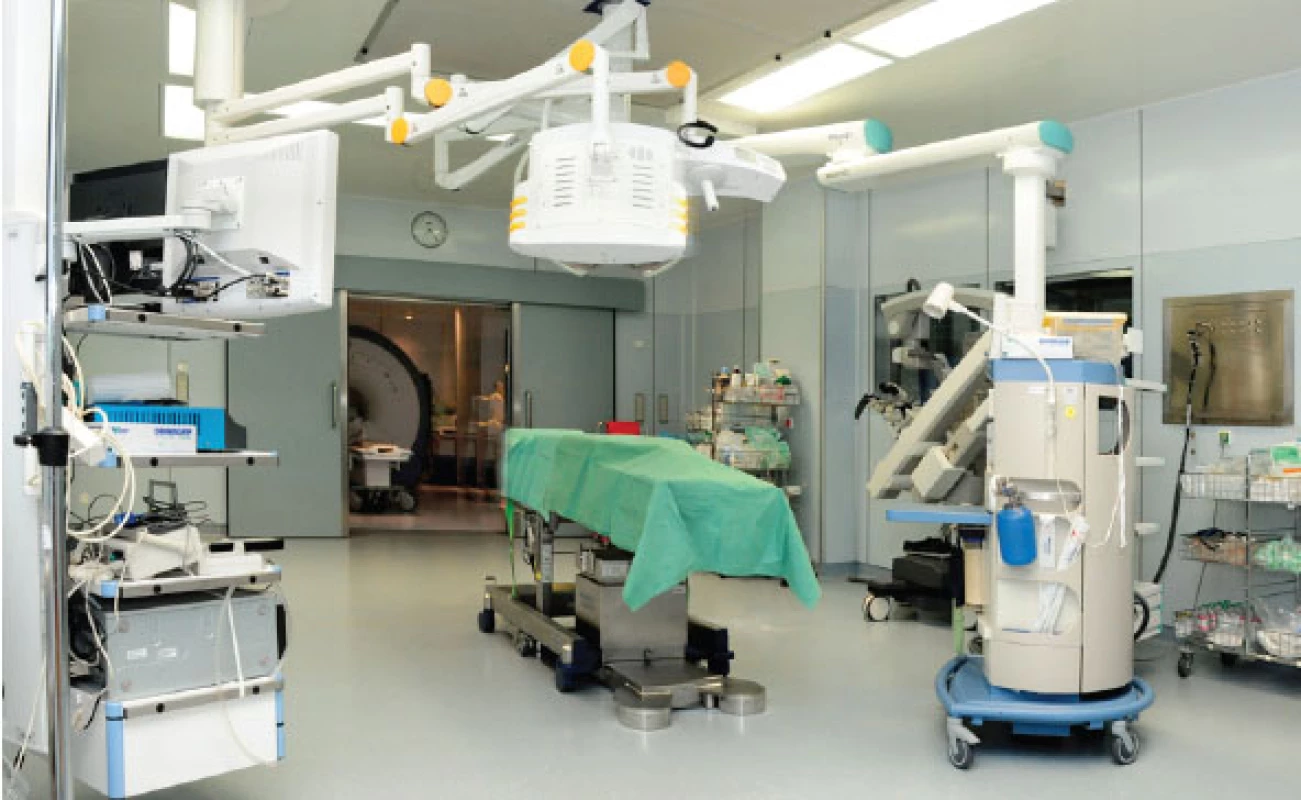
Unikátností instalace MR přístroje v naší nemocnici je jeho využití nejen pro intraoperační vyšetření, ale i pro nemocné neurochirurgické jednotky intenzivní péče, která je v bezprostřední prostorové návaznosti, jednak pro běžný provoz pro hospitalizované i ambulantní nemocné.
V prostředí polyfunkčního operačního sálu tak vzájemné propojení intraoperační MR, navigačního systému a operačního mikroskopu s fluorescenčními moduly umožňuje využití metod a jejich kombinace cíleně „na míru“ daného pacienta.
Intraoperační elektrofyziologické monitorování v mozkové neurochirurgii
Monitorování a mapování funkcí mozku a hlavových nervů se v průběhu neurochirurgických výkonů provádí kombinací evokovaných potenciálů a elektromyografie (EMG). Méně se využívá elektroencefalografe (EEG). K monitoraci se používají speciálně upravené zesilovače schopné měřit změny elektrických potenciálů o velikosti zlomků mikrovoltů. Výběr konkrétní modality závisí na typu operace a úrovni nervové soustavy, na které se operuje (8).
Intraoperační monitoring využíváme nejčastěji u operací nádorů báze a zadní jámy lební, nádorů v blízkosti primární senzorimotorické krajiny a u operací na mozkových cévách.
U nádoru báze lební včetně vestibulárních schwannomů monitorujeme funkci hlavových nervů, ze kterých nádor roste nebo je obrůstá. Volba monitorovaných nervů závisí na poloze nádoru. U vestibulárních schwannomů se zaměřujeme na monitoraci n. VII pomocí stimulační EMG, a pokud je u pacienta zachovaný užitečný sluch, i na monitoraci n. VIII. pomocí kmenových sluchových evokovaných potenciálů (BAEP) (obr. 7).
Obr. 7a. Stimulace lícního nervu po odstranění vestibulárního schwannomu IV. stupně 
Obr. 7b. Vestibulární schwannom IV. stupně, předoperační MR 
Obr. 7c. Pooperační kontrola prokazující totální odstranění nádoru 
Obr. 7d. Funkce lícního nervu po operaci 
U tumorů v tzv. centrální krajině (primární senzorimotorická oblast) je cílem lokalizovat precentrální a postcentrální gyrus a určit jejich vztah k nádoru. K určení polohy centrálního sulku využíváme jevu, při kterém se při registraci evokovaných potenciálů přes centrální sulcus mění polarita odpovědi (tzv. zvrat fází). Poté pomocí přímé kortikální stimulace lokalizujeme oblast pro obličej, ruku a nohu v precentrálním gyru. Následně opakovanou stimulací a registrací myogenních motorických evokovaných potenciálů (MEP) na kontralaterálních končetinách a v obličeji monitorujeme funkčnost kortikospinální dráhy v průběhu resekce. Její blízkost místu resekce opakovaně ověřujeme subkortikální stimulací.
V cévní neurochirurgii používáme především monitoraci somatosenzorických evokovaných potenciálů (SEP) při operacích aneuryzmat a AVM na střední mozkové tepně. Pokles amplitudy korové odpovědi SEP pod 50 % nebo vymizení odpovědi dobře koreluje s ischémií vzniklou v primární senzorimotorické krajině.
Léčba „šitá na míru“
Výše uvedené metody a postupy se v ojedinělých případech „sejdou“ u jedné mozkové operace – příkladem může být složitý nádor spodiny lebeční, kdy využijeme neuronavigaci a fluorescenční videoangiografii k lokalizaci zavzatých cév, elektrofyziologicky monitorujeme kmenové funkce a funkce hlavových nervů a radikalitu ověříme intraoperační MR. Jiným příkladem bude eloquentně uložená AVM, kde rovněž využijeme všechny popsané metody. Častěji při předoperačním plánování zvolíme vhodný výběr kombinace metod na míru dané patologie u daného nemocného. Efekt metod sledujících stejný cíl různými mechanismy se tak sčítá, ne-li potencuje. Pro ochranu motorických funkcí u centrálně uloženého intraaxiálního nádoru je tak vhodné kombinovat funkční neuronavigaci s elektrofyziologickou kontrolou, pro radikalitu resekce neuronavigaci, intraoperační MR a fluorescenční zobrazení reziduální nádorové tkáně. U mozkových aneuryzmat kombinujeme ICG videoangiografii s elektrofyziologickým monitoringem, případně mikrodopplerografií – vše s cílem předejít nechtěnému uzávěru či omezení průtoku cévou. Obecné mikrochirurgické principy jsou pak základem platným u všech typů mozkových operací.
Závěr
Smyslem našeho sdělení je seznámit širší lékařskou veřejnost s nejdůležitějšími principy moderní neurochirurgie a využitím moderních technologií tak, jak jsou vnímány a praktikovány týmem našeho pracoviště s daným technickým vybavením. Vybrali jsme postupy využívané zejména u cévních a nádorových onemocnění mozku, které představují jakýsi vrchol neurochirurgie na základě našich zkušeností s přibližně čtyřmi sty výkony tohoto typu ročně. Považujeme za důležité zdůraznit, že jakkoliv dokonalé technické možnosti nám současný vývoj nabízí, v centru našeho zájmu zůstává individuální nemocný a základem naší práce je dobrá indikační rozvaha a pečlivý předoperační plán zohledňující stanovisko nemocného k léčbě, jeho aktuální obtíže, věk i celkový zdravotní stav.
Zkratky
ALA – aminolevulová kyselina
AVM – arteriovenózní malformace
BAEP – sluchové evokované potenciály
EEG – elektroencefalografie
EMG – elektromyografie
ICG – indocyaninová zeleň
MEP – motorické evokované potenciály
MR – magnetická rezonance
SEP – somatosenzorické evokované potenciály
Adresa pro korespondenci:
MUDr. Jan Klener
Neurochirurgické oddělení Nemocnice Na Homolce
Roentgenova 2, 159 02 Praha 5
fax: +420 257 273 091
e-mail: jan.klener@homolka.cz
Sources
1. Yas‚argil MG. A legacy of microneurosurgery: memoirs, lessons, and axioms. Neurosurgery 1999; 45(5): 1025–1092.
2. Hernesniemi J, Niemelä M, Dashti ?, et al. Principles of microneurosurgery for safe and fast surgery. Surg Technol Int 2006; 15 : 305–310.
3. Alexander III E, Maciunas RJ. Advanced Surgical Navigation. New York: Theime 1999. 4. Klener J, Urgošík D, Tintěra J. Využití funkční magnetické resonance v neurochirurgii centrální krajiny. Část I. Obecné principy. Čes slov Neurol Neurochir 2003; 5 : 329–334.
5. Raabe A, Nakaji P, Beck J, et al. Prospective evaluation of surgical microscope-integrated intraoperative near-infrared indocyanine green videoangiography during aneurysm surgery. J Neurosurg 2005; 103(6): 982–989.
6. Stummer W, Pichlmeier U, Meinel T, Wiestler OD, Zanella F, Reulen HJ. ALA Glioma Study Group Fluorescence-guided surgery with 5-aminolevulinic acid for resection of malignant glioma: a randomised controlled multicentre phase III trial. Lancet Oncol 2006; 7 : 392–401.
7. Albayrak B, Samdani AF, Black PM. Intra-operative magnetic resonance imaging in neurosurgery. Acta Neurochir (Wien) 2004; 146(6): 543–556.
8. Stejskal L, et al. Intraoperační stimulační monitorace v neurochirurgii. Praha: Grada Publishing 2006.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Význam radiochirurgie v léčbě mozkových metastáz
- Současná farmakoterapie epilepsie
- Diagnostika sepse
- Nekonvulzivní status epilepticus
- Aplikace moderní mikroneurochirurgie a současných technologií při řešení nádorových a cévních onemocnění mozku
- Karcinom ledviny v éře nastupujících robotických technologií
- Hluboká mozková stimulace u extrapyramidových poruch pohybu – pražská zkušenost
- Antitrombotická terapie po operacích chlopní – současná doporučení a budoucí trendy
- Syndrom časné repolarizace a idiopatická fibrilace komor
- Psychologická péče jako součást interdisciplinární přípravy pacienta k bariatrické operaci
- Minimálně invazivní výkony v cévní chirurgii
- Význam radiochirurgie v léčbě meningiomů
- Temporální epilepsie dospělých a možnosti neurochirurgické léčby: úloha magnetické rezonance
- Pedální bypass a jeho role v záchraně kriticky ischemické končetiny
- Využití vydechovaného oxidu dusnatého v diagnostice astmatu
- Šestileté zkušenosti s operacemi vrozených srdečních vad u dospělých
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrom časné repolarizace a idiopatická fibrilace komor
- Temporální epilepsie dospělých a možnosti neurochirurgické léčby: úloha magnetické rezonance
- Nekonvulzivní status epilepticus
- Využití vydechovaného oxidu dusnatého v diagnostice astmatu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

