-
Medical journals
- Career
Šestileté zkušenosti s operacemi vrozených srdečních vad u dospělých
Authors: Jana Popelová; Štěpán Černý; Roman Gebauer; Petr Pavel; Pavel Jehlička
Authors‘ workplace: Oddělení kardiochirurgie, Kardiocentrum Nemocnice Na Homolce, Praha
Published in: Čas. Lék. čes. 2011; 150: 293-296
Category: Original Article
Overview
Východisko.
Počet dospělých, u kterých je nutná operace nebo reoperace vrozené srdeční vady (VSV), trvale stoupá. Cílem práce je zhodnocení výsledků a rizikových faktorů operací dospělých s VSV na pracovišti dospělé kardiochirurgie.Metody.
V letech 2005–2010 jsme operovali 459 dospělých s VSV ve věku 40,4 ± 15 let. Operace VSV představují 9,5 % ze všech 4854 kardiochirurgických výkonů provedených v tomto období na našem pracovišti.Výsledky.
Třicetidenní mortalita u dospělých s VSV činila 1,1 %, hospitalizační mortalita 1,52 % a dlouhodobá mortalita 1,3 %. Reoperace po operaci v dětství představovaly 39 %, opakované reoperace 9 %, operace 3–4 chlopní 2,6 %. Robotický výkon či minithorakotomie byly provedeny v 9 %. Plicní hypertenze byla přítomna v 11,3 %, NYHA třída III–IV v 30 %. Rizikové faktory úmrtí byly: NYHA třída III–IV (p < 0,001), cyanóza (p < 0,001), těžká systolická dysfunkce levé (p = 0,006) či pravé komory (p < 0,001). Nepotvrdili jsme vyšší riziko úmrtí u starších pacientů, u žen, u plicní hypertenze, u reoperací, ani u operací 3–4 chlopní.Závěry.
Vynikajících výsledků při operacích dospělých s SV lze dosáhnout na pracovišti dospělé kardiochirurgie při spolupráci dětského kardiochirurga se zkušeným kardiochirurgickým a anesteziologickým týmem. Významnými rizikovými faktory byla NYHA třída III–IV, cyanóza a dysfunkce pravé či levé komory.Klíčová slova:
vrozené srdeční vady, dospělí, kardiochirurgie, mortalita, rizikové faktory, robotická kardiochirurgie.Úvod
Počet dospělých s vrozenou srdeční vadou (VSV) neustále narůstá, dospělosti se v současnosti dožívá více než 85 % dětí narozených s VSV. Ve zprávě z 32. konference v Bethesdě je odhadovaný počet dospělých žijících s VSV asi 2800 na jeden milion obyvatel (1). Více než polovina z nich má středně významnou nebo těžkou komplexní vadu, která vyžaduje specializované sledování včetně možnosti kardiochirurgického řešení. Někteří dospělí, zvláště ti, kteří byli operováni v šedesátých a sedmdesátých letech 20. století, mívají reziduální nálezy, většina homograftů je v průběhu 15–20 let zcela zdegenerována, mnoho pacientů má progresi dříve nevýznamné vady a u řady pacientů může vzniknout i získaná srdeční vada. V některých případech může být VSV odhalena až v dospělosti (2). Všichni tito pacienti by měli být vyšetřeni a operováni ve specializovaném centru.
Většina autorů se shoduje na tom, že přítomnost dětského kardiochirurga je nezbytná, zvláště při operacích a reoperacích komplexních VSV u dospělých (3–5). Dle našeho názoru mohou však dospělí s VSV profitovat i z přítomnosti dospělého kardiochirurga, zvláště se zaměřením na záchovné chlopenní operace a z přítomnosti kardio-anesteziologa s bohatými zkušenosti s vysoce rizikovými staršími pacienty s dysfunkčním myokardem.
Předkládáme naše šestileté zkušenosti s operacemi dospělých s VSV na pracovišti dospělé kardiochirurgie s týmem složeným z dětského a zkušeného dospělého kardiochirurga.
Při hodnocení rizika operace u dospělých s VSV nelze používat Euroscore, které není pro VSV vhodné a podceňuje riziko u vysoce rizikových pacientů (6). Skórovací systémy RACHS (Risk Adjustment for Congenital Heart Surgery) a ABC (Aristotle Basic Complexity Score) byly vytvořeny pro dětskou populaci VSV, pro dospělé se z mnoha důvodů nehodí (7–9). V naší práci jsme se snažili najít nejzávažnější rizikové faktory úmrtí po operaci dospělého s VSV.
Soubor nemocných a použité metody
V Centru pro dospělé s vrozenou srdeční vadou v Nemocnici Na Homolce se staráme o 2530 dospělých s vrozenou srdeční vadou (VSV). V období mezi rokem 2005 a 2010 jsme operovali celkem 459 dospělých s VSV, v průměru 77 operací VSV u dospělých za rok. Průměrný věk dospělých s VSV byl 40 ± 15 let, žen bylo 237 (51,6 %). Operace dospělých s VSV představují 9,5 % ze všech 4854 srdečních operací, provedených v daném období na našem pracovišti (tab. 1). Naše kardiochirurgické pracoviště provádí asi 800 operací ročně se stoupajícím počtem operací chlopní a komplexních výkonů. V roce 2005 tvořily operace chlopní na našem pracovišti 54 %, v roce 2010 již 68 % všech kardiochirurgických výkonů. Operace VSV jsou prováděny na pracovišti dospělé kardiochirurgie za účasti dětského kardiochirurga.
Table 1. Kardiochirurgické výkony a operace dospělých s VSV v Nemocnici Na Homolce v Praze v letech 2005–2010 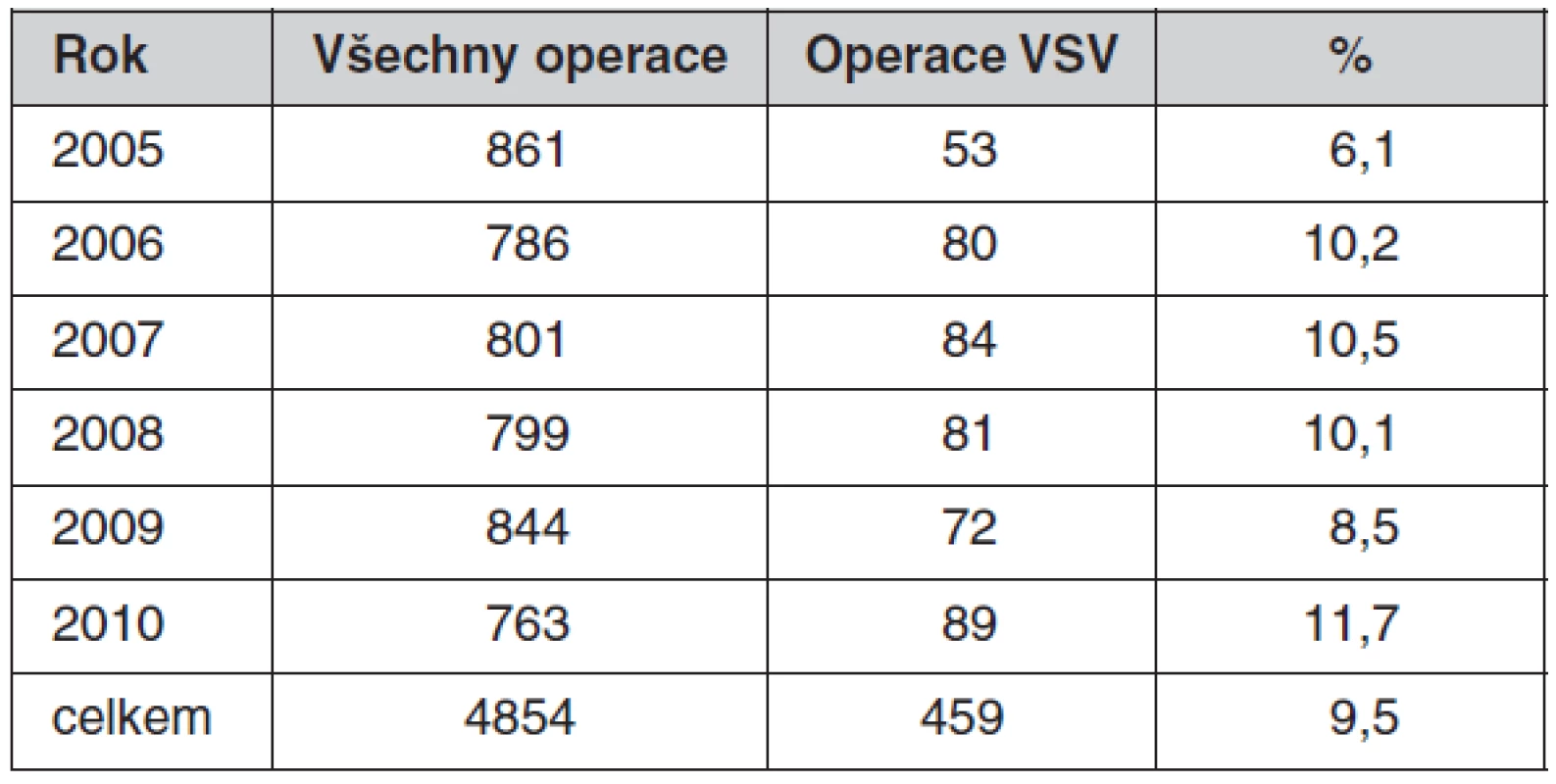
Všichni pacienti byli před operací vyšetřeni klinicky a echokardiograficky zkušeným kardiologem. Před každou reoperací byl proveden CT angiogram hrudníku s kontrastem. Velikost zkratu byla kvantifikována echokardiograficky, katetrizačně, first-pass radionuklidovou kardiografií nebo magnetickou rezonancí. Při podezření na plicní hypertenzi byla provedena pravostranná katetrizace. Koronarografie byla prováděna u všech pacientů starších 40 let nebo při podezření na koronární anomálie. Pokud bylo z chokardiografického vyšetření podezření na dysfunkci pravé komory, byla doplněna kvantifikace ejekční frakce pravé komory pomocí magnetická rezonance. Za těžkou systolickou dysfunkci levé či pravé komory byla považována ejekční frakce ≤ 35 %. Plicní hypertenze byla definována středním tlakem v plicnici nad 25 mm Hg.
Sledování pacientů po operaci bylo 100%, klinické i echokardiografické vyšetření bylo provedeno 1 měsíc, 1 rok, 3 roky a 5 let po operaci. Pokud se pacient nedostavil k plánované kontrole, byl kontaktován telefonicky, případně byla kontaktována jeho rodina a ošetřující lékař.
Při hodnocení rizikových faktorů úmrtnosti jsme nerozlišovali vzhledem k malému počtu úmrtí mezi časnou a pozdní úmrtností.
Statistická analýza byla provedena pomocí χ2-testu s Yatesovou korekcí při očekávaných četnostech pod 5. Dále byl vypočten poměr šancí (OR) a jeho 95% interval spolehlivosti. Rozdíly mezi hodnocenými skupinami byly považovány za významné při hodnotě p < 0,05.
Výsledky
Diagnózy operovaných dospělých s VSV
Přehled jednotlivých diagnóz u operovaných dospělých pacientů s VSV je uveden v tabulce 2 a v grafu 1. Nejčastější diagnózou byla vrozená aortální vada (30 %) včetně dilatace aorty, defekt septa síní typu II (ASD) se vyskytl v 22 % a Fallotova tetralogie (TOF) ve 13,5 % operovaných. Operovali jsme 25 pacientů s Ebsteinovou anomálií (5,4 %) a 27 komplexních VSV (5,9 %) včetně pulmonální atrézie, nekorigované transpozice velkých tepen a primooperace či reoperace u pacientů s fontanovskou cirkulací (tab. 2, graf 1).
Table 2. Diagnózy operovaných dospělých s VSV a jejich věk 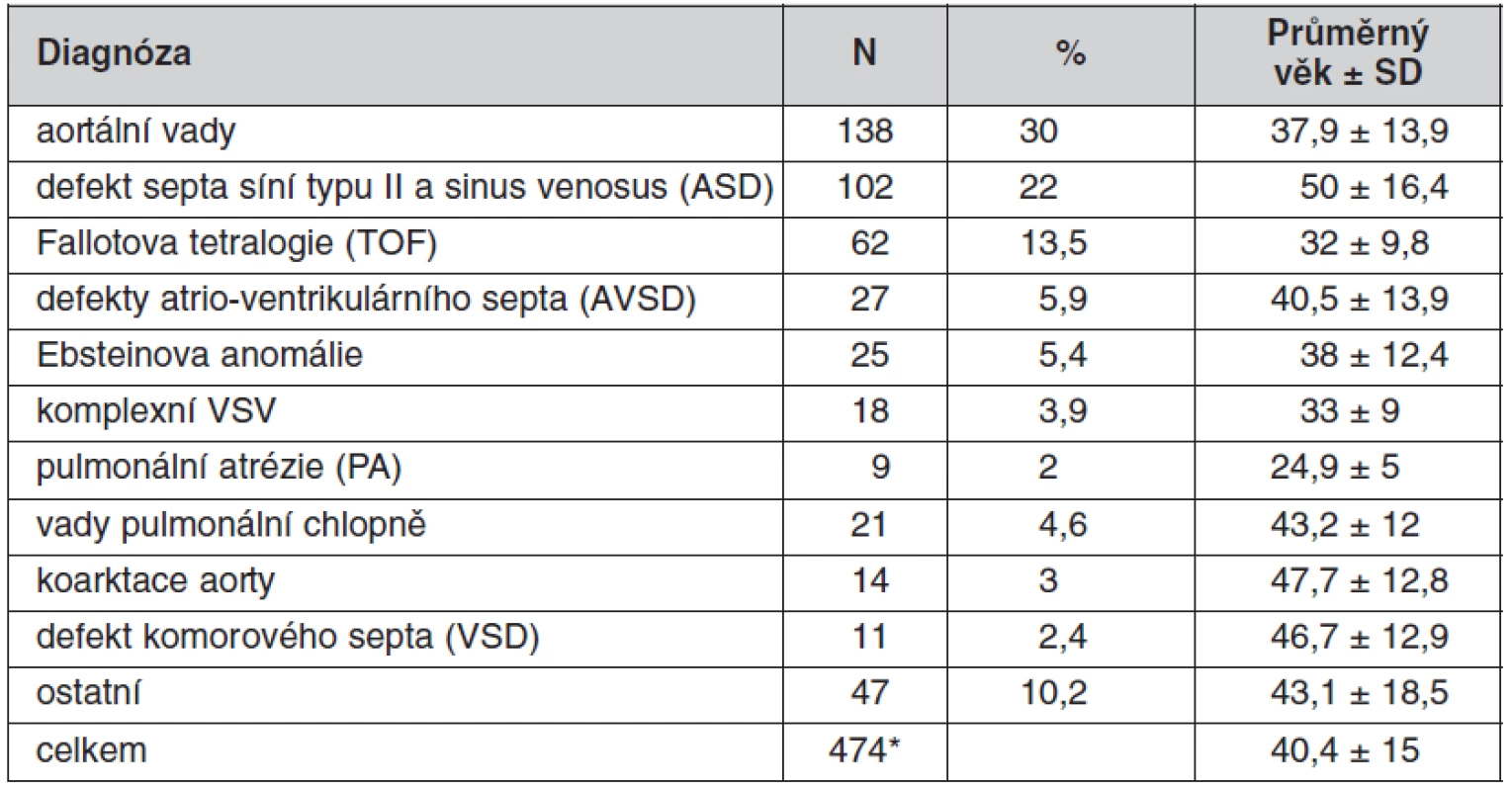
* Někteří pacienti měli více než 1 diagnózu. Graph 1. Diagnózy operovaných dospělých s VSV 
Miniinvazivní a robotická kardiochirurgie u VSV
Pomocí robotické thorakoskopické kardiochirurgie bylo operováno 19 pacientů s defektem septa síní typu secundum a sinus venosus. Z initorakotomie bylo operováno 22 pacientů s efektem síňového septa nebo s itrální vadou. Celkem u 41 pacientů (9 %) s VSV bylo možno použít mini-invazivní přístup bez sternotomie (obr. 1, 2). Žádný z těchto pacientů nezemřel časně ani v dlouhodobém sledování.
Image 1. Operace defektu septa síní pomocí robotického systému daVinci 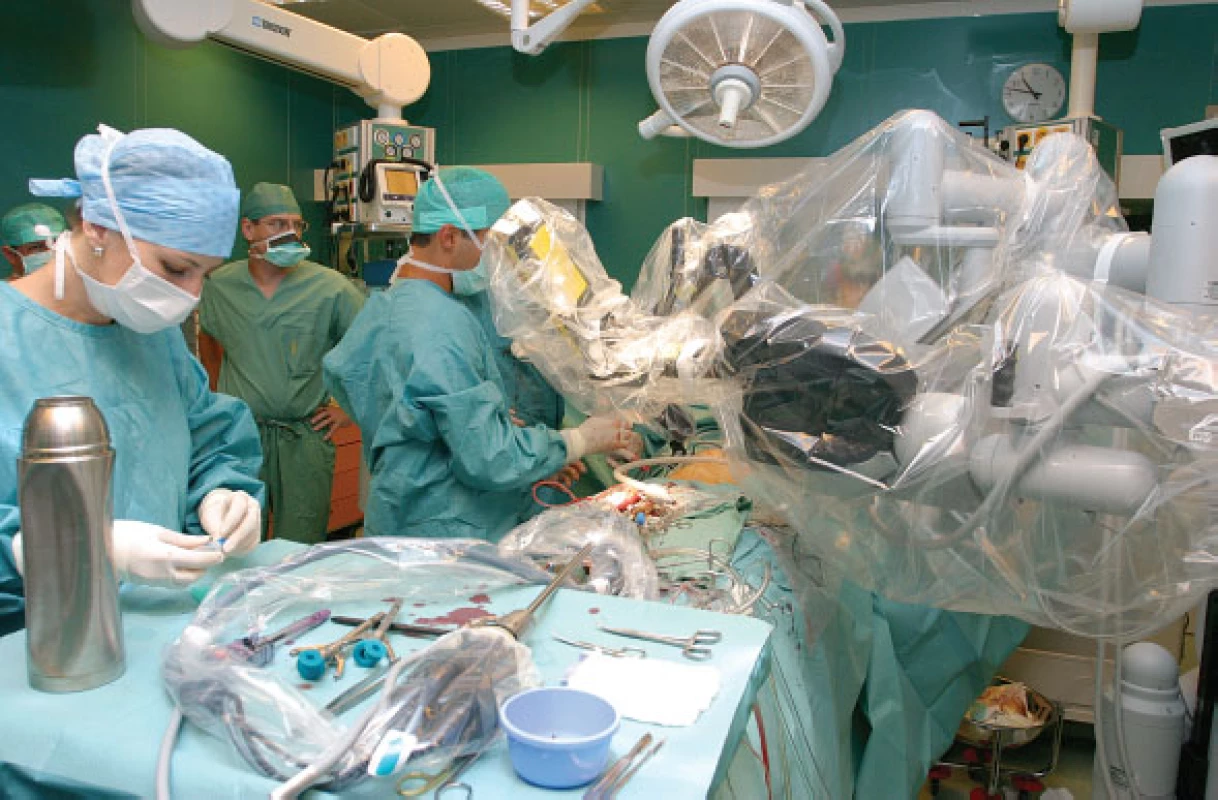
Image 2. Příznivý kosmetický výsledek rok po operaci defektu septa síní pomocí robotického systému 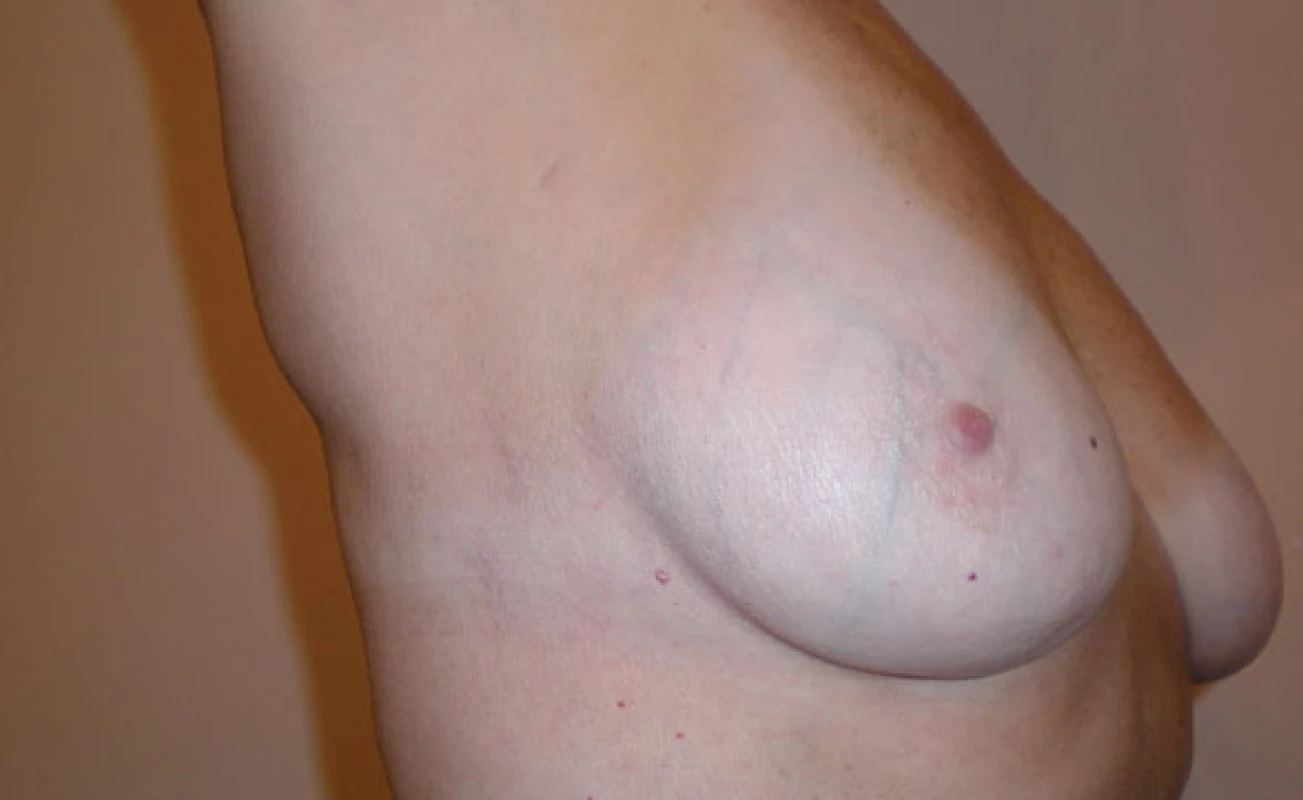
Úmrtnost
Třicetidenní mortalita činila u operovaných dospělých s VSV 1,1 %, časně po operaci zemřelo pět pacientů. Jejich diagnózy a příčiny úmrtí jsou shrnuty v tabulce 3. Hospitalizační mortalita činila 1,52 %. Dlouhodobá mortalita u pacientů propuštěných do domácí péče činila 1,3 %, v průběhu šestiletého sledování zemřelo šest pacientů z kardiovaskulárních příčin.
Table 3. Třicetidenní mortalita: zemřelo pět pacientů ze 459 (1,1 %) 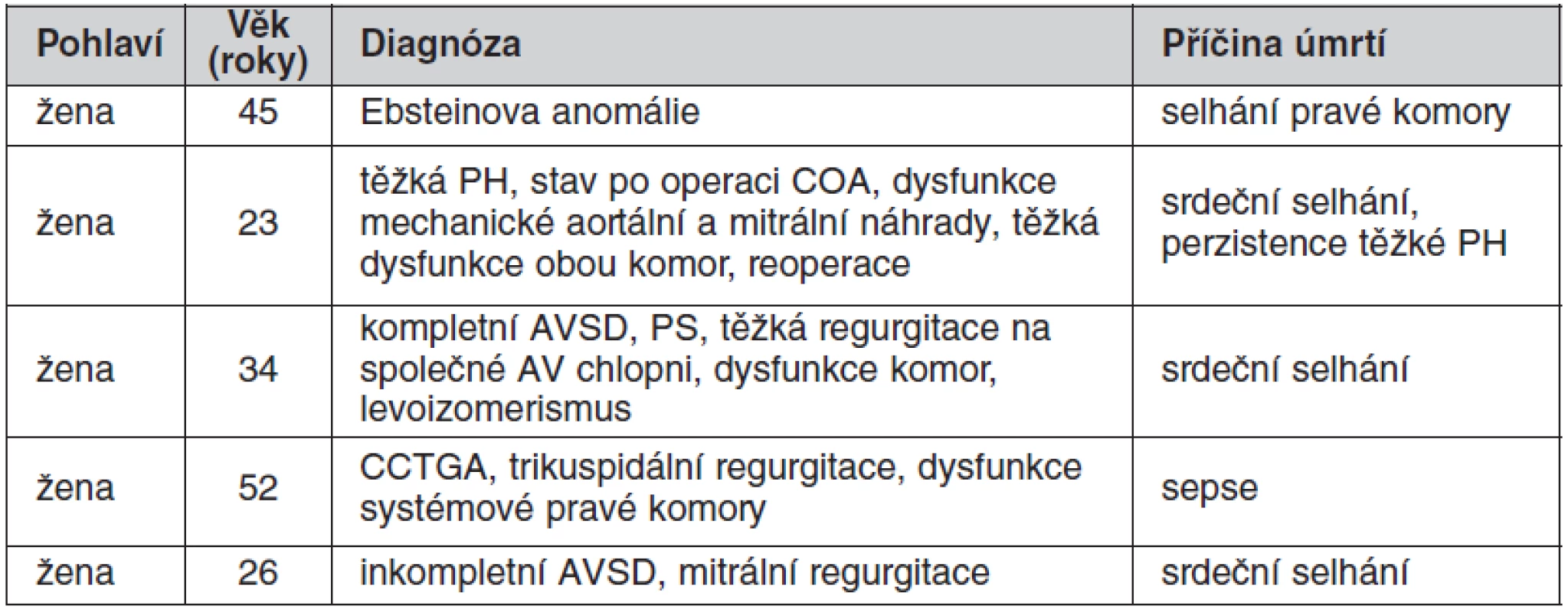
Rizikové faktory
Předchozí operaci srdce v dětství prodělalo celkem 179 pacientů (39 %), opakované operace 41 pacientů (9 %). Nejvyšší počet předchozích operací u jednotlivce činil čtyři, nejvíce předchozích operací měli pacienti s pulmonální atrézií, Fallotovou tetralogií a komplexními VSV.
Plicní hypertenze se vyskytla u 52 operovaných pacientů s VSV (11,2 %), ve funkční třídě NYHA III–IV bylo 30 % pacientů a současnou operaci tří až čtyž chlopní prodělalo 12 pacientů (2,6 %).
Významnými rizikovými faktory pooperační mortality byly: funkční třída NYHA III–IV (p < 0,001; OR > 100), cyanóza (p < 0,001; OR 21,59) a těžká systolická dysfunkce levé komory (p = 0,006; OR 13,33) a pravé komory (p < 0,001; OR 12,65) s ejekční frakcí ≤ 35 %. Neprokázali jsme statisticky významně zvýšené riziko u ženského pohlaví (p = 0,203; OR 2,13), u reoperací (p = 0,258; OR 1,88), u pacientů starších 40 let (p = 0,619; OR 1,32) ani u plicní hypertenze (p = 0,072; OR 3,68) (tab. 4).
Table 4. Rizikové faktory mortality po operaci dospělých s VSV 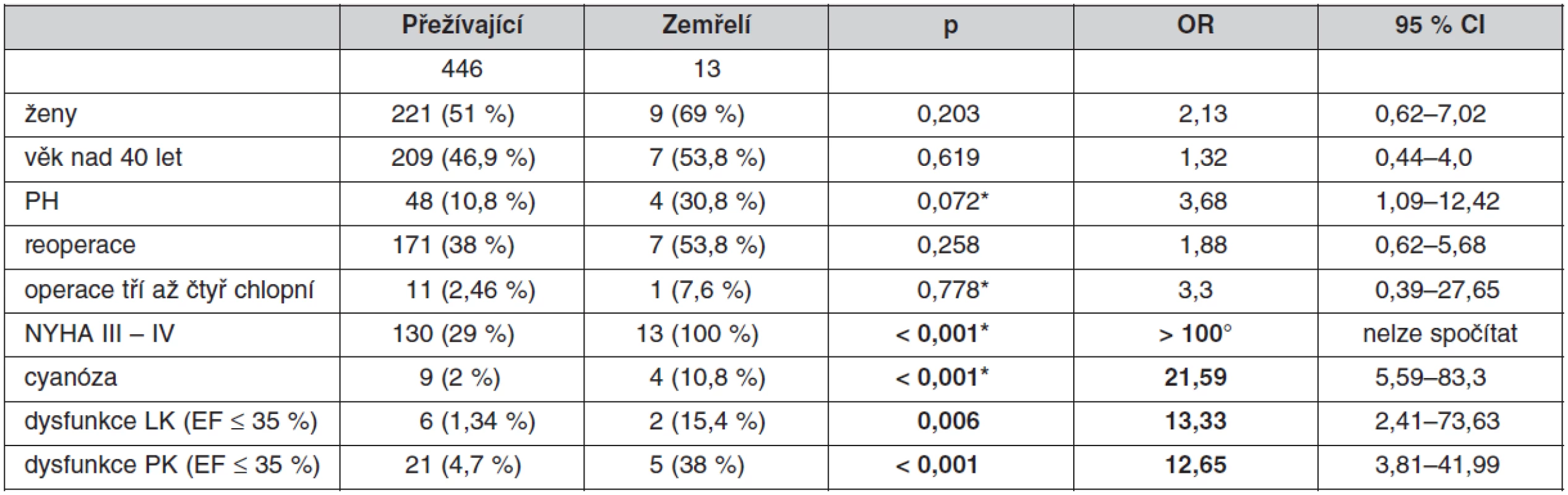
* Yatesova korekce, ° nekonečno Diskuze
V současnosti je počet dospělých žijících s VSV vyšší než počet dětí s VSV (10, 11). Zatímco kardiochirurgická péče o děti s VSV je centralizována a dobře zavedena (v Praze v Dětském kardiocentru); názory na to, kde mají být operováni dospělí pacienti s VSV se v různých zemích liší (10, 12, 13). V práci Karamlou bylo zjištěno, že dospělí operovaní dětským kardiochirurgem měli významně nižší hospitalizační mortalitu (1,87 %), než pokud byli operováni dospělým kardiochirurgem (mortalita 4,84 %), (11).
Naše centrum v Nemocnici Na Homolce započalo s operacemi VSV u dospělých v roce 2005. Mnoho dospělých s VSV má též získanou chlopenní vadu, dysfunkci komor a arytmie. Z toho důvodu jsme se domnívali, že kromě dětského kardiochirurga je vhodná i přítomnost dospělého kardiochirurga se zkušenostmi s chlopenní chirurgií a zkušeného anesteziologického týmu zvyklého starat se o kriticky nemocné starší pacienty s dysfunkčními komorami. Naše výsledky s velmi nízkou časnou mortalitou potvrdily náš předpoklad. Naše třicetidenní mortalita 1,1 % a hospitalizační mortalita 1,52 % je zcela srovnatelná s výsledky jiných zkušených a zavedených center pro dospělé s VSV, ve kterých se hospitalizační mortalita pohybuje mezi 1,87–2 % (12, 11, 14) a třicetidenní mortalita je 1,5 % (6).
Naše výsledky potvrzují, že dospělí s VSV mohou být bezpečně operováni na zkušeném a specializovaném pracovišti dospělé kardiochirurgie s přítomností dětského kardiochirurga v týmu. To je v rozporu s nálezem ve studii Karamlou, kde byla zjištěna nejvyšší hospitalizační mortalita 9,93 % právě při kombinaci operací dětským kardiochirurgem na dospělé kardiochirurgii (13). Tento rozpor je vysvětlitelný rozdílnou kvalitou dospělé kardiochirurgie. Předpokladem operací dospělých s VSV na pracovišti dospělé kardiochirurgie je vysoká kvalita daného pracoviště s nízkou mortalitou a rozsáhlými zkušenostmi s operacemi vysoce rizikových pacientů. Na našem pracovišti byla v roce 2010 celková hospitalizační mortalita všech operovaných pacientů 1,2 %, což je pod běžným průměrem.
Nejvýznamnějšími rizikovými faktory časné a pozdní mortality byly v naší studii: cyanóza v předoperační období, NYHA třída III–IV a těžká systolická dysfunkce levé nebo pravé komory. Naše výsledky jsou ve shodě s multicentrickou evropskou studií, která prokázala zcela stejné rizikové faktory pro hospitalizační mortalitu spolu s arytmiemi před operací (11). Arytmie, dysfunkce komor a cyanóza byly rizikovými faktory dlouhodobé mortality i v jiných centrech (15). V naší práci jsme nepotvrdili na rozdíl od Karamlou zvýšené riziko u operace defektu komorového septa (12). Také jsme nepotvrdili na rozdíl od Putmana zvýšené riziko u operací po 40. roce věku a u pacientů s licní hypertenzí, která se však blížila hranici statistické významnosti (6).
Naše výsledky naznačují, že těžké reziduální nálezy u dospělých s VSV by měly být řešeny včas, dříve než dojde k rozvoji významných obtíží, ale také významné dysfunkce komor.
Závěr
Operace dospělých s VSV mohou být bezpečně prováděny na zkušeném specializovaném pracovišti dospělé kardiochirurgie. Vynikajících výsledků s nízkou třicetidenní i hospitalizační mortalitou (1,1 % a 1,52 %) bylo dosaženo při spolupráci dospělého kardiochirurga se zkušenostmi v chlopenní chirurgii s dětským kardiochirurgem. Robotické a miniinvazivní výkony byly dostupné pro 9 % VSV a nulovou mortalitou. Významnými rizikovými faktory úmrtí po operaci byly NYHA třída III–IV, cyanóza a těžká dysfunkce levé nebo pravé komory. Nepotvrdili jsme zvýšené riziko u žen, při věku nad 40 let, u plicní hypertenze, u reoperací ani při operaci tří a více chlopní. Je žádoucí operovat významné reziduální nálezy u dospělých s VSV včas, v době malých symptomů (NYHA I–II) a se zachovanou funkcí obou komor. Centralizace operací dospělých s VSV je nezbytná.
Zkratky
ASD – defekt septa síní
AV – atrio-ventrikulární
AVSD – atrio-ventrikulární septální defekt
CCTGA – vrozeně korigovaná transpozice velkých tepen
COA – koarktace aorty
EF – ejekční frakce
LK – levá komora
MR – mitrální regurgitace
NYHA – funkční třída dle New York Heart Association
OR – poměr šancí
PA – pulmonální atréze
PH – plicní hypertenze
PK – pravá komora
PS – pulmonální stenóza
TOF – Fallotova tetralogie
TR – trikuspidální regurgitace
VSD – defekt komorového septa
VSV – vrozené srdeční vady
Adresa pro korespondenci:
doc. MUDr. Jana Popelová, CSc.
Oddělení kardiochirurgie Nemocnice Na Homolce
Roentgenova 2, 150 30 Praha 5
e-mail: jana.popelova@homolka.cz
Práce byla podpořena grantem MZČR VZ MZOFNM2005 (VZMZO 64203-6306).
Za statistické zhodnocení výsledků děkujeme RNDr. Věře Lánské, CSc. z oddělení lékařské statistiky IKEM, Praha.
Sources
1. Warnes CA, Liberthson R., Danielson GK, et al. Task Force 1: The changing profile of congenital heart disease in adult life. J Am Coll Cardiol 2001; 37(5): 1170–1175.
2. Popelová J, Kolbel F, Dostálová P, Voříšková M. Echocardiography in adults with congenital heart disease. Exp Clin Cardiol 1999; 4(2): 89–93.
3. Therrien J, Warnes C, Daliento L, et al. Canadian Cardiovascular Society Consensus Conference 2001 Update. Recommendations for the management of adults with congenital heart disease, part II. Can J Cardiol 2001; 17 : 1029–5050.
4. Warnes CA, Wiilliams RG, Bashore TM, Child JS, et al. ACC/AHA Guidelines for the management of adults with congenital heart disease. J Am Coll Cardiol 2008; 118: e714–833.
5. Baumgartner H, Bonhoeffer P, De Groot NMS, et al. ESC Guidelines for the management of grown-up congenital heart disease (new version 2010), European Heart J 2010; 31(23): 2915–2957.
6. Putman LM, van Gameren M, Meijboom F, et al. Seventeen years of adult congenital heart surgery: a single centre experience. European Journal of Cardio-thoracic Surgery 2009; (36): 96–104.
7. Jenkins KJ, Gauvreau K, Newburger JW, et al. Consensus-based method for risk adjustment for surgery for congenital heart disease. J Thorac Cardiovasc Surg 2002; 123 : 110-118.
8. O’Brian SM, Jacobs JP, Clarke DR, et al. Accuracy of the Aristotle Basic Complexity Score for classifying the mortality and morbidity potential of congenital heart surgery operations. Ann Thorac Surg 2007; 84 : 2027–2037.
9. van Gameren M, et al. Risk stratification for adult congenital heart surgery. Eur J Cardiothorac Surg 2010, doi: 10.1016/j.ejcts.2010.07.032
10. Dearani JA. Surgery for adults with congenital heart disease should be performed by congeital heart surgeons. J Thorac Cardiovasc Surg 2009; 138 : 5–7.
11. Vida VL, Berggren H, Brawn WJ, et al. Risk of surgery for congenital heart disease in the adult: a multicenter European study. Ann Thorac Surg 2007; 83 : 161–168.
12. Karamlou T, Diggs BS, Person T, et al. National practice patterns for managements of adult congenital heart disease: operation by pediatric heart surgeons decreases in-hospital death. Circulation 2008; 118 : 2345–2352.
13. Karamlou T, Diggs BS, Ungerleider RM, et al. Adults or big kids: what is the ideal clinical environment for management of grown-up patients with congenital heart disease? Ann Thorac Surg 2010; 90(2): 573–579.
14. Niwa K, Perloff JK, Webb G, et al. Survey of specialised tertiary care facilities for adults with congenital heart disease. Int J Cardiol 2004; 96(2): 211–216.
Labels
Addictology Allergology and clinical immunology Anaesthesiology, Resuscitation and Inten Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric dermatology & STDs Paediatric gastroenterology Paediatric gynaecology Paediatric surgery Paediatric cardiology Paediatric nephrology Paediatric neurology Paediatric clinical oncology Paediatric ENT Paediatric pneumology Paediatric psychiatry Paediatric radiology Paediatric rheumatology Paediatric urologist Diabetology Endocrinology Pharmacy Clinical pharmacology Physiotherapist, university degree Gastroenterology and hepatology Medical genetics Geriatrics Gynaecology and obstetrics Haematology Hygiene and epidemiology Hyperbaric medicine Vascular surgery Chest surgery Plastic surgery Surgery Medical virology Intensive Care Medicine Cardiac surgery Cardiology Clinical speech therapy Clinical microbiology Nephrology Neonatology Neurosurgery Neurology Nuclear medicine Nutritive therapist Obesitology Ophthalmology Clinical oncology Orthodontics Orthopaedics ENT (Otorhinolaryngology) Anatomical pathology Paediatrics Pneumology and ftiseology Burns medicine Medical assessment General practitioner for children and adolescents Orthopaedic prosthetics Clinical psychology Radiodiagnostics Radiotherapy Rehabilitation Reproduction medicine Rheumatology Nurse Sexuology Forensic medical examiner Dental medicine Sports medicine Toxicology Traumatology Trauma surgery Urology Laboratory Home nurse Phoniatrics Pain management Health Care Dental Hygienist Medical student
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Význam radiochirurgie v léčbě mozkových metastáz
- Současná farmakoterapie epilepsie
- Diagnostika sepse
- Nekonvulzivní status epilepticus
- Aplikace moderní mikroneurochirurgie a současných technologií při řešení nádorových a cévních onemocnění mozku
- Karcinom ledviny v éře nastupujících robotických technologií
- Hluboká mozková stimulace u extrapyramidových poruch pohybu – pražská zkušenost
- Antitrombotická terapie po operacích chlopní – současná doporučení a budoucí trendy
- Syndrom časné repolarizace a idiopatická fibrilace komor
- Psychologická péče jako součást interdisciplinární přípravy pacienta k bariatrické operaci
- Minimálně invazivní výkony v cévní chirurgii
- Význam radiochirurgie v léčbě meningiomů
- Temporální epilepsie dospělých a možnosti neurochirurgické léčby: úloha magnetické rezonance
- Pedální bypass a jeho role v záchraně kriticky ischemické končetiny
- Využití vydechovaného oxidu dusnatého v diagnostice astmatu
- Šestileté zkušenosti s operacemi vrozených srdečních vad u dospělých
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrom časné repolarizace a idiopatická fibrilace komor
- Temporální epilepsie dospělých a možnosti neurochirurgické léčby: úloha magnetické rezonance
- Nekonvulzivní status epilepticus
- Využití vydechovaného oxidu dusnatého v diagnostice astmatu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

