-
Medical journals
- Career
Vztah inzulínové rezistence a množství viscerálního tuku
: M. Bajzová 1; M. Kováčiková 1; M. Vítková 1; J. Polák 1; E. Klimčáková 1; A. Srp 2; T. Vedral 3; L. Mikulášek 4; P. Šrámková 5; V. Štich 1; J. Hejnová 1
: Oddělení tělovýchovného lékařství 3. LF UK, Praha 1; Radiodiagnostická klinika 3. LF UK a FNKV, Praha 2; Chirurgická klinika 3. LF UK a FNKV, Praha 3; Gynekologicko-porodnická klinika 3. LF UK a FNKV, Praha 4; ISCARE, Centrum pro léčbu obezity, Praha 5
: Čas. Lék. čes. 2008; 147: 376-380
: Original Article
Východisko.
Asociace obezity s metabolickými i kardiovaskulárními chorobami je závislá na rozložení tukové tkáně. Role intraabdominálně uložené, tj. viscerální, tukové tkáně v patogenezi inzulínové rezistence není stále zřejmá. Cílem této práce bylo sledovat vztah mezi inzulínovou rezistencí a podílem viscerální a podkožní tukové tkáně na souboru žen s širokým rozmezím tělesné hmotnosti.Metody a výsledky.
Vyšetřeno bylo 62 žen (věku 21–66 let), z nichž 32 bylo neobézních a 30 obézních (BMI > 30 kg/m²). U účastníků studie bylo hodnoceno množství viscerálního a podkožního tuku pomocí počítačové tomografie, možství celkového tělesného tuku bioimpedancí a stupeň inzulínové senzitivity byl hodnocen spotřebou glukosy (M) během euglykemického hyperinzulínního klempu. Obézní ženy měly nižší inzulínovou senzitivitu ve srovnání s neobézními (5,88 ± 2,17 vs. 3,32 ± 1,44 mg/min/kg, p < 0,001) a vyšší absolutní množství viscerálního tuku. Relativní podíl viscerálního tuku (vztaženého k tuku celkovému nebo podkožnímu) nebyl však u obou skupin rozdílný. V celém souboru stupeň inzulínové senzitivity koreloval s absolutním množstvím celkového a viscerálního tuku, nebyla však nalezena korelace s relativním podílem viscerálního tuku.Závěry.
Výsledky na tomto souboru nasvědčují tomu, že pro predikci stupně inzulínové rezistence daného jedince je důležitější absolutní množství přítomné tukové tkáně jak celkové, tak viscerální než relativní zastoupení viscerálního tuku.Klíčová slova:
inzulínová rezistence, obezita, viscerální tuk.Výsledky řady epidemiologických studií prokazují zřejmou souvislost mezi obezitou těžkého stupně a mortalitou způsobenou kardiovaskulárními a cerebrovaskulárními příhodami. Regionální distribuce tukové tkáně je důležitým indikátorem metabolických a kardiovaskulárních odchylek u obezity mírného stupně, kde tyto odchylky nekorelují s BMI (1–5).
Již v 50. letech minulého století bylo známo, že metabolické komplikace obezity jsou spojeny predominantně s akumulací tukové tkáně v oblasti břicha (6). S rozvojem zobrazovacích metod v 90. letech bylo možno lokalizovat abdominální tuk do oblasti intraabdominální (omentální a mezenterický souhrnně nazývaný viscerální tuk) a subkutánní, dále měřit množství tuku v játrech a svalech (7, 8). Následovalo mnoho studií, zkoumajících souvislost metabolických komplikací obezity (inzulínové rezistence aj.) a rozložení tuku v jednotlivých lokalizacích. Navzdory výrazně menšímu množství viscerální tukové tkáně v porovnání s tukem podkožním bylo v řadě prací ukázáno, že je to právě množství viscerálního tuku, které významně koreluje s inzulínovou rezistencí, DM 2. typu a kardiovaskulárním rizikem (9–15).
Hypotéza o významu viscerálního tuku u nemocí asociovaných s obezitou byla obecně rychle přijata, i když zřejmá příčinná souvislost přes intenzivní výzkum v této oblasti nebyla dosud prokázána (16). Existuje řada prací, které determinantu inzulínové rezistence nacházejí v celkovém množství podkožního a nikoli viscerálního tuku (8, 17).
Cílem naší práce bylo proto sledovat vztah mezi relativním podílem viscerální a podkožní tukové tkáně na straně jedné a inzulínovou rezistencí a dalšími ukazateli metabolického syndromu na straně druhé u souboru žen se širokým rozmezím tělesné hmotnosti.
Množství jednotlivých tukových dep bylo hodnoceno počítačovou tomografii a inzulínová rezistence pomocí hyperinzulinního euglykemického clampu.
SOUBOR NEMOCNÝCH A POUŽITÉ METODY
Soubor pacientů
Do studie bylo zařazeno 62 žen ve věku od 21 do 66 let se širokým rozmezím BMI (19,8–47,0). Soubor jsme rozdělili na 2 skupiny: 1. NEOB – neobézní s BMI < 30 (n = 32) a 2) OB – obézní s BMI ≥ 30 (n = 30). Charakteristiky subjektů studie jsou uvedeny v tabulce 1 a 2.
1. Antropometrické charakteristiky skupiny neobézních (NEOB) a obézních (OB) žen 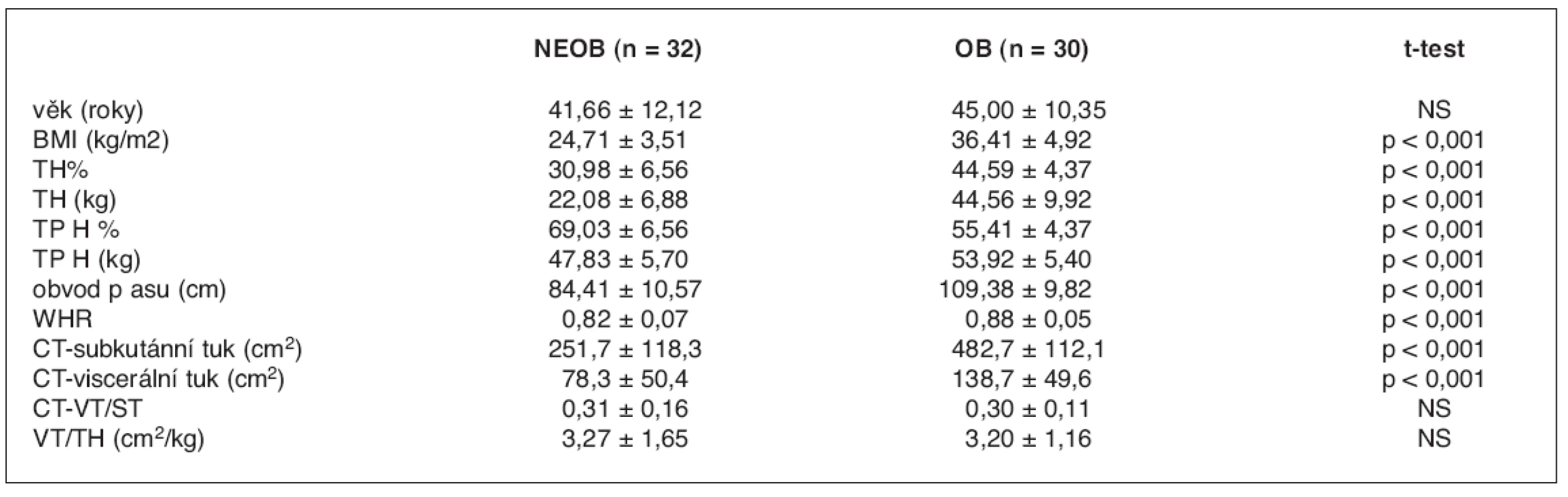
Hodnoty uvedeny jako průměr ± směrodatná odchylka. TH – tuková hmota, TPH – tukuprostá hmota, CT – počítačová tomografie, VT – viscerální tuk, ST – podkožní tuk, M – spotřeba glukózy během clampu korigovaná na distribuční prostor 2. Metabolické a kardiovaskulární charakteristiky skupiny neobézních (NEOB) a obézních (OB) žen 
Ze studie byly vyloučeny pacientky se změnou hmotnosti větší než 3 % za poslední 3 měsíce a pacientky s medikací beta-blokátorů a jiných léků ovlivňujících inzulínovou rezistenci.
Studie byla schválena etickou komisí 3. lékařské fakulty Univerzity Karlovy. Všechny pacientky před vstupem do studie podepsaly informovaný souhlas s účastí ve studii.
Vyšetřovací protokol
Několik dní před operačním výkonem se pacientka dostavila ráno nalačno ke klinickému vyšetření. Předem byla poučena, aby ve dnech předcházejících vyšetření dodržovala obvyklý stravovací režim a pohybovou aktivitu.
Antropometrie
Byla změřena výška, hmotnost a obvod pasu. BMI byl spočítán jako tělesná hmotnost (kg)/výška2 (m).
Složení těla (tuková hmota (TH) a tukuprostá hmota (TPH)) bylo měřeno metodou multifrekvenční bioimpedance (QuadScan 4000, Bodystat, Douglas, British Isles).
Počítačová tomografie (CT)
Plocha viscerální a podkožní tukové tkáně byla určena počítačovou tomografií na úrovni L 4–5 dle metody (12). Vyšetření byla provedena na přístroji CT-Pace Plus (General Electric). Podle předozadního topogramu břicha byly u všech pacientek provedeny 3 příčné scany v úrovni ploténky L4/L5, dále pak 10 mm nad a l0 mm pod touto úrovní. Tloušťka vyšetřované vrstvy byla l0 mm, scany byly provedeny při napětí 120 kV a l30 mAs. Při CT vyšetření odpovídají tukové tkáni denzitní hodnoty -150 H.j. až -50 H.j. Na provedených scanech byly tedy pomocí softwarové výbavy přístroje změřeny plochy, které v tomto denzitním intervalu zaujímá tuk, a to jednak v kompartmentu vnitřního (viscerálního) a zevního (podkožního) tuku. Prostým součtem těchto údajů lze stanovit plochu celkového tuku v dané vyšetřované vrstvě. Pro další analýzy jsme použili průměrnou hodnotu ze všech 3 měření (12).
Euglykemický-hyperinzulínový clamp
Inzulínová rezistence byla hodnocena metodou dvouhodinového hyperinzulínového euglykemického clampu podle DeFronza (18) s dávkou inzulínu 40 mU/min na 1m2 plochy těla. Hodnoceno bylo 30 minut stabilní periody ve 2. hodině clampu, spotřeba glukózy byla přepočítána na tělesnou hmotnost (M – mg/min/kg).
Analýza krve
Byly odebrány vzorky krve pro analýzu biochemických parametrů. Glykémie, inzulín, TG, celkový cholesterol, HDL byly stanoveny v biochemické laboratoři FNKV. Byl spočítán index kardiovaskulárního rizika TG (mg/dL) / HDL cholesterol (mg/dL) (19).
Statistické zpracování
K analýze dat jsme použili statistický software SPSS 12.0. Data jsou vyjádřena jako průměr ± SD. Před statistickou analýzou jsme ověřili, že se jedná o normální rozložení dat. Srovnání jednotlivých antropometrických a metabolických ukazatelů mezi skupinami jsme provedli nepárovým t-testem. Pro určení vztahů mezi TG/HDL cholesterol a M a ostatními parametry byl použit Pearsonův korelační koeficient.
Výsledky
Antropometrické ukazatele
Soubor 62 žen byl rozdělen dle definice Světové zdravotnické organizace na obézní (BMI ≥ 30; n = 30) a neobézní (BMI < 30; n = 32) jedince. Antropometrická charakteristika daných skupin je uvedena v tabulce 1.
Tělesná hmotnost, BMI, % tukové hmoty (TH), množství tukové hmoty a tukuprosté hmoty (TPH) v kg, obvod pasu a poměr pas–boky (WHR) byly vyšší u skupiny obézních žen, % TPH bylo vyšší u neobézních žen.
U skupiny OB byly vyšší absolutní hodnoty plochy podkožní (ST) i viscerální (VT) tukové tkáně měřené pomocí CT. Pokud byla velikost plochy viscerální tukové tkáně vztažena k ploše podkožní tukové tkáně nebo k množství celkového tělesného tuku, pak nebyl v takto definovaných relativních množstvích viscerálního tuku (VT/ST, VT/TH) nalezen významný rozdíl mezi oběma skupinami.
Metabolické a kardiovaskulární ukazatele
Všechny ženy měly normální systolický i diastolický krevní tlak, přesto byly obě hodnoty u skupiny obézních žen významně vyšší než u neobézních.
Hladina triglyceridů (TG) byla vyšší u skupiny obézních, hladiny celkového a HDL cholesterolu se mezi skupinami nelišily. Index kardiovaskulárního rizika TG (mg/dL)/HDL cholesterol (mg/dL) byl vyšší u skupiny obézních žen, ani u jedné skupiny však tento index nepřekročil hranici zvýšeného kardiovaskulárního rizika (≥ 3,5).
Všechny ukazatele inzulínové rezistence, tj. M, bazální inzulinémie a bazální glykémie, byly vyšší u OB ve srovnání s NEOB skupinou.
Vztah mezi množstvím viscerálního tuku a stupněm inzulínové senzitivity
Korelační analýza byla provedena na celém souboru (tab. 2) Plocha viscerálního (r = -0,537; p < 0,01) i podkožního (r = -0,499; p < 0,01) tuku negativně korelovala s inzulínovou senzitivitou vyjádřenou M. Korelace mezi relativními podíly viscerálního tuku VT/ST nebo VT/TH a inzulínovou senzitivitou však nalezena nebyla (r = -0,226 resp. r = 0,246). Index kardiovaskulárního rizika TG/HDL cholesterolu pozitivně koreloval s plochou viscerálního tuku (r = 0,387; p < 0,01), s poměrem VT/ST (r = 0,303; p < 0,05) i s poměrem VT/TH (r = 0,299; p < 0,05).
Diskuze
Již více než 50 let je známo, že akumulace tuku v oblasti horní poloviny těla je spojena významně častěji s metabolickými komplikacemi obezity (6). Epidemiologické studie prokázaly, že centrální obezita významně častěji koreluje se zvýšenou mortalitou a rizikem vzniku diabetu, kardiovaskulárních a cerebrovaskulárních příhod než obezita gluteo-femorální (20). Využití zobrazovacích metod přineslo možnost diferenciace podkožní a intraabdominální složky abdominálního tuku s otevřením otázky, jaký podíl mají obě komponenty na metabolických komplikacích obezity (7–8). Úloha viscerálního tuku není stále zcela zřejmá. Řada prací prokazuje pozitivní asociaci mezi množstvím viscerální tukové tkáně a ukazateli inzulínové rezistence nebo metabolického syndromu (9–15). Nicméně ve velké části studií se zmíněná asociace týká absolutního množství viscerálního tuku, které úzce souvisí s absolutním množstvím tuku celkového. Dále ve většině studií je stupeň uvedené korelace pro viscerální tuk stejný jako pro abdominální tuk podkožní (přehled viz 21). Pouze několik prací prokazuje, že roli v predikci metabolických komplikací má i relativní zvětšení podílu viscerálního tuku na celkovém tuku v abdominální oblasti (12), nebo ve vztahu k podkožnímu tuku v oblasti femorální (9). Některé studie přímo roli intraabdominálního tuku v predikci rizika metabolických komplikací obezity popírají a za determinantu považují abdominální tuk podkožní (8, 17).
V práci jsme sledovali ukazatele, na rozdíl od většiny uvedených prací, inzulínovou citlivost metodou „zlatého standardu“ tj. hyperinzulinním euglykemickým clampem a množství viscerální tukové tkáně obvyklou metodou počítačové tomografie. Soubor byl omezen na ženy. Rozmezí hmotnostního indexu bylo obdobné jako ve většině studií: Polovina subjektů byla v pásmu obezity. Obézní subjekty vykazovaly výrazně nižší stupeň inzulínové senzitivity. Obézní pacientky měly vyšší absolutní množství viscerálního tuku, relativní zastoupení viscerálního tuku ve vztahu k podkožnímu abdominálnímu tuku či k tuku celkovému nebylo u obou skupin odlišné.
V tomto souboru jsme prokázali negativní korelaci mezi stupněm inzulínové senzitivity a absolutním množstvím celkového tuku, tuku viscerálního i abdominálního tuku podkožního (tab. 3). Podkožní tuk femorální nebyl hodnocen. Avšak tato korelace nebyla nalezena, pokud jsme sledovali vliv relativního podílu viscerálního tuku, tj., množství viscerálního tuku bylo vztaženo k množství podkožního abdominálního tuku nebo tuku celkového. Tyto výsledky se tedy řadí ke studiím, které neprokazují vliv relativního podílu viscerální tukové tkáně na stupeň inzulínové rezistence. Pro tento závěr svědčí i srovnání obou podskupin našeho souboru (tab. 1 a 2): Přestože u skupiny obézních byla inzulínová senzitivita výrazně nižší než u neobézních subjektů, nebyl relativní podíl viscerální tukové tkáně v obou skupinách odlišný.
3. Korelace mezi spotřebou glukózy během clampu (M), indexem kardiovaskulárního rizika (TG/HDL) a vybranými antropometrickými a metabolickými parametry 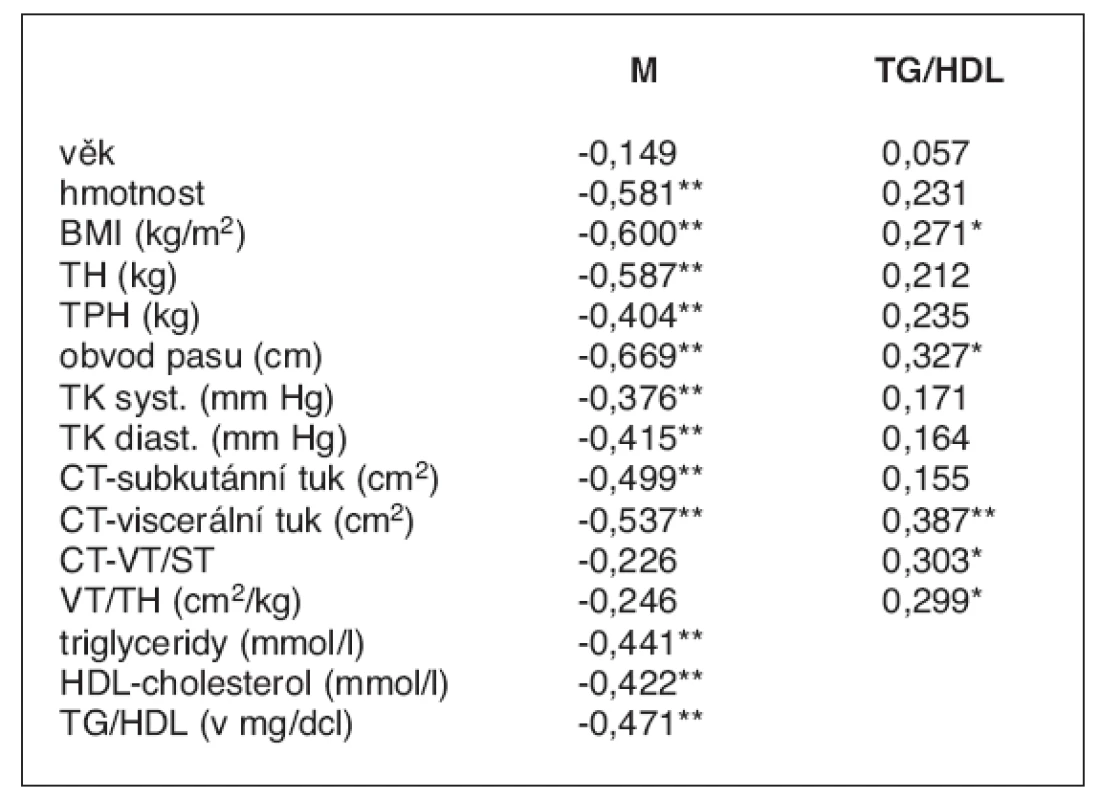
Uvedená data jsou Pearsonův korelační koeficient – r. *p < 0,05, **p < 0,01
Za pozornost nicméně stojí, že relativní podíl viscerálního tuku koreloval pozitivně s indexem kardiovaskulárního rizika TG/HDL.
Korelace tohoto indexu se stupněm inzulínové rezistence je variabilní (21, 22). Výsledek nasvědčuje tomu, že relativní podíl viscerálního tuku, přestože neovlivňuje stupeň inzulínové rezistence, se může odrazit ve zvýšeném metabolickém riziku vyjádřeném indexem TG/HDL. Diskrepance mezi metabolickým rizikem vyjádřeným ukazateli metabolického syndromu a stupněm inzulínové rezistence byla již v minulosti demonstrována (23).
ZÁVĚR
Sledování na souboru 62 obézních a neobézních žen ukazují, že stupeň inzulínové rezistence se zvyšuje s absolutním množstvím, ale ne relativním podílem viscerálního tuku. Osvětlení úlohy viscerálního tuku v patogenezi inzulínové rezistence a metabolického syndromu vyžaduje další studie nejen na úrovni epidemiologické, ale i na úrovni patofyziologických mechanismů působení tukové tkáně.
Zkratky
BMI – body maas intex
CT – počítačová tomografie
HDL – lipoprotein o vysoké hustotě
M – spotřeba glukózy během clampu korigovaná na distribuční prostor
NEOB – skupina neobézních
OB – skupina obézních
ST – podkožní tuk
TG – triglycerid
TH – tuková hmota
TPH – tukuprostá hmota
VT – viscerální tuk
WHR – obvod pasu a poměr pas–boky
Práce byla podporována grantem NR 8066–3/04 Interní grantové agentury MZ ČR.
MUDr. Magda Bajzová
Oddělení tělovýchovného lékařství 3. LF UK a FNKV
110 00 Praha 10, Ruská 87
fax.: 267 102 263, e-mail: magdabajzova@seznam.cz
Sources
1. Feinleib, M.: Epidemiology of obesity in relation to health hazards. Ann. Intern. Med., 1985, 103, s. 1019–1024.
2. Kandel, W. B.: Lipids, diabetes and coronary heart disease: insights from the Framingham Study. Am Heart J, 1985, 110, s. 1100–1107.
3. Keys, A.: Overweight, obesity, coronary heart disease and mortality. Nutr. Rev., 1980, 38, s. 297–307.
4. Mann, G. V.: The influence of obesity and health: part 2. N. Engl. J. Med., 1974, 291, s. 226–232.
5. Larsson, B.: Obesity, fat distribution and cardiovascular disease. Int. J. Obesity, 1991, 15, s. 53–57.
6. Vague, J.: The degrese of masculine differentiation of obesities: a factor determining predisposition to diabetes, atherosclerosis, gout and uric calculous disease. Am. J. Clin. Nutr., 1956, 4, s. 20–34.
7. Kvist, H., Sjostrom, L., Tylen, U.: Adipose tissue volume determinations in women by computed tomography: technical considerations. Int. J. Obes., 1986, 10, s. 53–67.
8. Abate, N., Garg, A., Peshock, R. M. et al.: Relationship of generalized and regional adiposity to insulin senzitivity in men. J. Clin. Investic, 1995, 96, s. 88–98.
9. Pouliot, M. C., Espres, J-P., Naderu, A. et al.: Visceral obesity in men: associations with glukose tolerance, plasma insulin, and lipoproteid levels. Diabetes, 1992, 41, s. 826–834.
10. Lemieux, S., Tremblay, A., Prud-Homme, D. et al.: Seven--year changes in body fat and visceral adipose tissue in women: associations with index of plasma glucose-insulin homeostasis. Diabetes Care, 1996, 19, s. 983–991.
11. Banerji, M. A., Lebowitz, J., Chaiken, R. L. et al.: Relationship of visceral adipose tissue and glukose disposal is independent of sex in black NIDDM subjects. Am. J. Physiol., 1997, 273, s. E425–E432.
12. Fujioka, S., Matsuzawa, Y., Tokunaga, K., Tarui, S.: Contribution of intra-abdominal fat accumulation to the impairment of glucose and lipid metabolism in human obesity. Metabolism., 1987, 36, s. 54–59.
13. Despres, J-P., Nadeau, A., Tremblay, A. et al.: Role of deep abdominal fat in the association between regional adipose tissue distribution and glucose tolerance in obese women. Diabetes, 1989, 38, s. 304–309.
14. Kuk, J. L., Church, T. S., Blair, S. N., Ross, R.: Does Measurment Site of Visceral and Abdominal Subcutaneous Adipose Tissue Alter Associations With the Metabolic Syndrome? Diabetes Care., 2006, 29, s. 679–684.
15. Goodpaster, B. H., Krishnaswami, S., Harris, T. B. et al.: Obesity, Regional Body Fat Distribution, and the Metabolic Syndrome in Older Men and Women. Arch. Intern. Med., 2005, 165, s. 777–783.
16. Frayn, K. N.: Visceral fat and insulin resistence-causativ or correlative? Brit. J. Nutr., 2000, 83 (Suppl. 1), s. S71–S77.
17. Abate, N., Garg, A., Peshock, R. M. et al.: Relationship of generalized and regional adiposity to insulin sensitivity in men with NIDDM. Diabetes., 1996, 45, s. 1684–1693.
18. DeFronzo, R. A., Tobin, J. D., Andres, R.: Glucose clamp technique: a method for quantifying insulin secretion and resistance. Am. J. Physiol., 1979, 237, s. 214–223.
19. McLaughlin, T., Reaven, G., Abbasi, F. et al.: Is There a Simple Way to Identify Insulin-Resistant Individuals at Increased Risk of Cardiovascular Disease? Am. J. Cardiol., 2005, 96, s. 399–404.
20. Wajchenberg, B. L.: Subcutaneous and Visceral Adipose Tissue: Their Relation to the Metabolic Syndrome. Endocrine Reviews, 2000, 21, s. 697–738.
21. Reaven, G.: All obese individuals are not created equal: insulin resistance is the major determinant of cardiovascular disease in overweight/obese individuals. Diabetes Vasc Dis Res., 2005, 2, s. 105–112.
22. Hannon, T. S.: Use of markers of dyslipidemia to identify overweight youth with insulin resistance. Pediatr Diabetes, 2006, 7, s. 260–266.
23. Liao, Y., Kwon, S., Shaughnessy, S. et al.: Critical evaluation of adult treatment panel III criteria in identifying insulin resistance with dyslipidemia. Diabetes Care, 2004, 27, s. 978–983.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Is the Assessment of Serum Creatinine Reliable?
- Allergen Challenge Used to Diagnose Food Allergy – Oral Allergy Syndrome
- Gene Expression Changes During Insulin Resistance and „Diabesity“ in Insulin-sensitive Tissues and Possibilities of Their Regulation
- Biological and Non-biological Elimination Therapy of Acute Liver Failure. Experimental Study on Large Laboratory Animal
- Relation Between Insulin Resistance and Amount of Visceral Adipose Tissue
- Gene Expression Profiling in Prediction of Tumor Response to Neoadjuvant Concomitant Chemoradiotherapy in Patients with Locally Advanced Rectal Carcinoma: Pilot Study
- Conduct Disorders in Seven-year-old Children – Results of ELSPAC Study. 3. Postnatal Development
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Allergen Challenge Used to Diagnose Food Allergy – Oral Allergy Syndrome
- Is the Assessment of Serum Creatinine Reliable?
- Relation Between Insulin Resistance and Amount of Visceral Adipose Tissue
- Conduct Disorders in Seven-year-old Children – Results of ELSPAC Study. 3. Postnatal Development
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

