-
Medical journals
- Career
Léčba hemosuccus pancreaticus embolizací obou gastrických tepen
Authors: V. Janík 1; R. Pádr 2; R. Keil 3; R. Lischke 4; P. Pafko 4
Authors‘ workplace: Radiodiagnostická klinika 3. LF UK a FNKV, Praha 1; Klinika zobrazovacích metod 2. LF UK a FNM, Praha 2; Interní klinika 2. LF UK a FNM, Praha 3; III. chirurgická klinika 1. LF UK a FNM, Praha 4
Published in: Čas. Lék. čes. 2008; 147: 538-541
Category: Case Report
Overview
Východisko.
Aroze peripankreatických tepen při akutní nebo chronické pankreatitidě je vzácnou příčinou krvácení do gastrointestinálního traktu – hemosuccus pancreaticus. Cílem sdělení je seznámit s možnostmi diagnostiky a léčby tohoto závažného klinického stavu.Metody a výsledky.
V našem případě se u nemocného s chronickou pankreatitidou objevilo akutní krvácení do gastrointestinálního traktu, způsobené perforací pseudoaneuryzmatu do pankreatické pseudocysty v oblasti těla pankreatu. Diagnózu hemosuccus pancreaticus, kterou stanovilo endoskopické a CT postkontrastní vyšetření, potvrdilo angiografické vyšetření. Akutní krvácení z pseudoaneuryzmatu, které bylo neobvykle zásobeno z obou gastrických tepen, jsme zastavili embolizací obou tepen kovovými spirálami.Závěry.
Angiografické vyšetření má u pacientů s hemosuccus pancreaticus nezastupitelnou roli. Prokázalo krvácení z pseudoaneuryzmatu zásobeného z obou gastrických tepen, jejichž embolizace vedla k okamžité zástavě krvácení a zlepšení stavu pacienta.Klíčová slova:
hemosuccus pancreaticus, embolizace, pankreatické pseudoaneuryzma, pankreatická pseudocysta.Akutní krvácení do gastrointestinálního traktu patří mezi vzácné, avšak fatální komplikace pankreatitidy (1, 2). Jeho příčinou je komunikace mezi peripankreatickými tepnami a vývodnými pankreatickými cestami, způsobená arozí tepen lytickými enzymy nebo tlakem narůstající pseudocysty (3, 4). Od roku 1970, kdy Sandblom popsal tři případy gastrointestinálního krvácení z pankreatického vývodu, se pro takové krvácení používá název hemosuccus pancreaticus (5). Diagnózu hemosuccus pancreaticus obvykle stanoví endoskopické vyšetření. Následné postkontrastní CT vyšetření zobrazí velikost a lokalizaci pseudoaneuryzmatu. Angiografické vyšetření ozřejmí cévní zásobení aneuryzmatu a umožní embolizaci arodované tepny (6, 7).
Kazuistika
Čtyřicetidevítiletý pacient s chronickou pankreatitidou v anamnéze byl přijat s hematemézou a narůstajícími bolestmi v epigastriu. Urgentně provedená gastrofibroskopie diagnostikovala jako příčinu hematemézy hemobilii. Laboratorní výsledky ukázaly výraznou anémii – Hb 76 g/l a HCT 0,21 a elevovanou hladinu bilirubinu 25 μmol/l. Pacient byl léčen konzervativně podáním krevních derivátů a hemostyptik. Po přechodné stabilizaci začal pacient opět anemizovat a objevila se melena. Při endoskopické retrográdní cholangiopankreatografii (ERCP) jsme zjistili krácení z Vaterské papily a po aplikaci kontrastní látky se zobrazila 4 cm dlouhá suprapapilární stenóza choledochu s 12 mm dilatací ductus hepaticus communis. Do žlučových cest jsme umístili vnitřní plastikovou 10 F endoprotézu. Protože z ústí endoprotézy vytékala čirá žluč, zatímco z Vaterské papily přetrvávalo stopové krvácení, byl pacient okamžitě odeslán k CT vyšetření.
Při postkontrastním CT vyšetření se v oblasti těla pankreatu zobrazila okrouhlá pseudocysta velikosti 61 × 58 mm, v níž se opacifikovalo oválné, excentricky lokalizované pseudoaneuryzma velikosti 15 × 10 mm (obr. 1).
Image 1. Postkontrastní CT vyšetření ukazuje oválné, ohraničené pseudoaneuryzma (šipka) uvnitř pseudocysty lokalizované v těle pankreatu. Plastikový drén v hepato-choledochu (ohnutá šipka). Další pseudocysta v oblasti kaudy pankreatu. 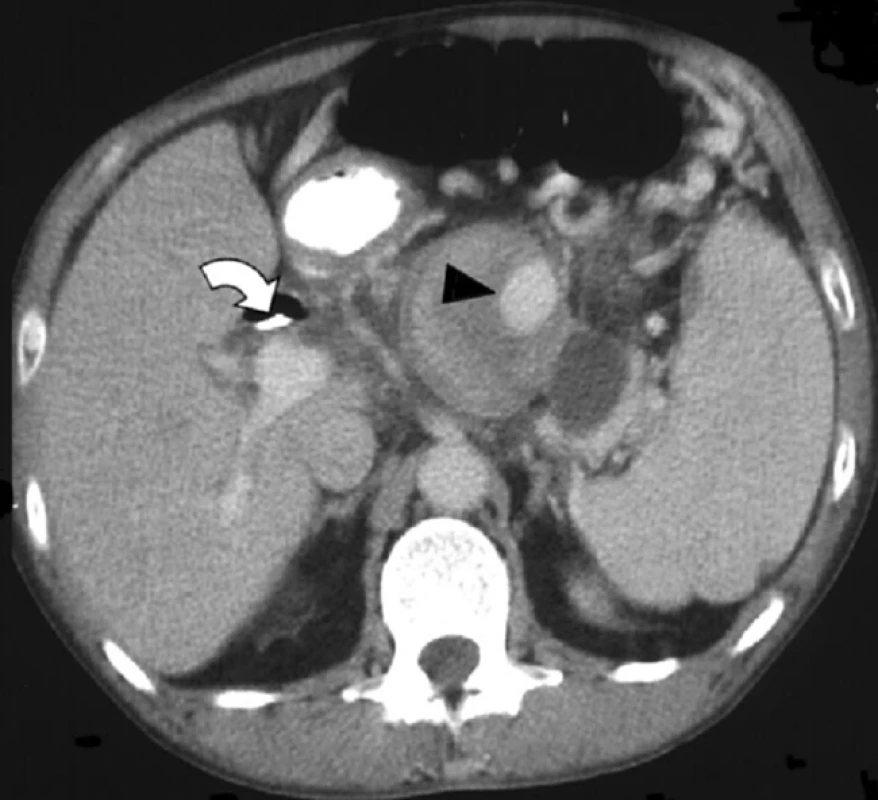
Při angiografickém vyšetření jsme nejprve zavedli 4F Cobra katétr (William Cook, Europe) do arteria lienalis, pseudoaneuryzma se však nezobrazilo. Po umístění katétru do truncus coeliacus se v povodí arteria gastrica sinistra kontrastně zobrazilo pseudoaneuryzma velikosti 3 × 2 cm lokalizované v souhlase s CT nálezem do oblasti těla pankreatu. Při selektivní angiografii arteria gastrica sinistra se pseudoaneuryzma plnilo z drobných větví této tepny a současně se retrográdně stopově zobrazila arteria gastrica dextra (obr. 2). Nejprve jsme provedli embolizaci kmene levé gastrické tepny čtyřmi kovovými spirálami o průměru 3 mm délky 30 mm (William Cook, Europe). Vzhledem k tomu, že se pseudoaneuryzma plnilo také při selektivní angiografii arteria gastrica dextra, embolizovali jsme také tuto tepnu pěti kovovými spirálami stejné velikosti (obr. 3). Při kontrolní angiografii po embolizaci se pseudoaneuryzma již kontrastně nezobrazilo (obr. 4).
Image 2. Při selektivní angiografii levé gastrické tepny se kromě pseudoaneuryzmatu retrográdně stopou plní také pravá gastrická tepna. 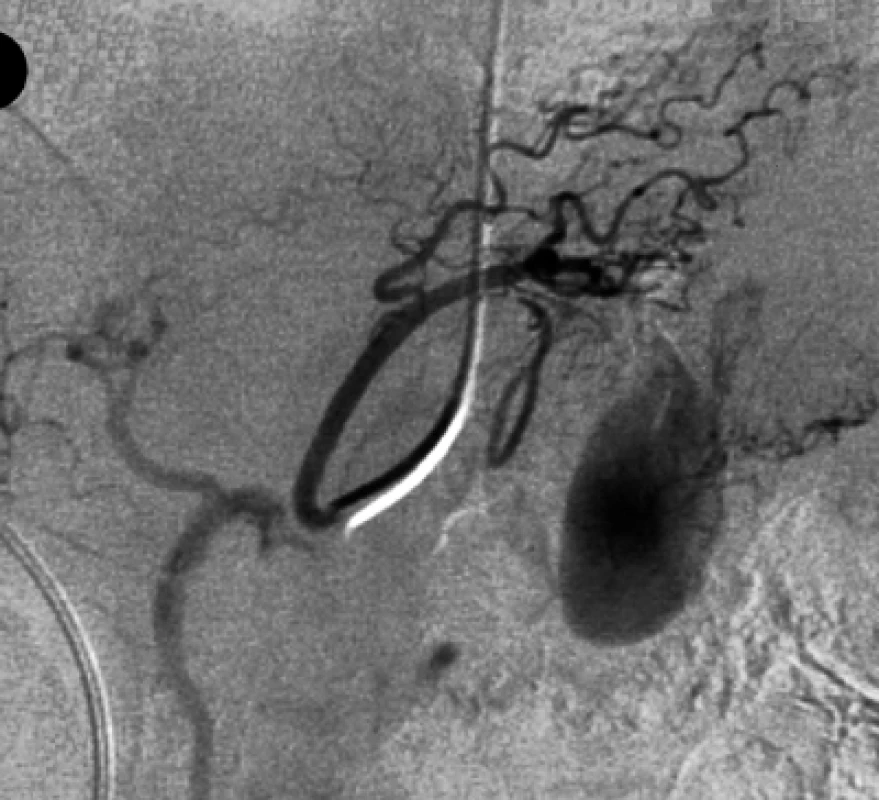
Image 3. Selektivní angiografie pravé gastrické tepny zobrazuje opacifikující se pseudoaneuryzma. 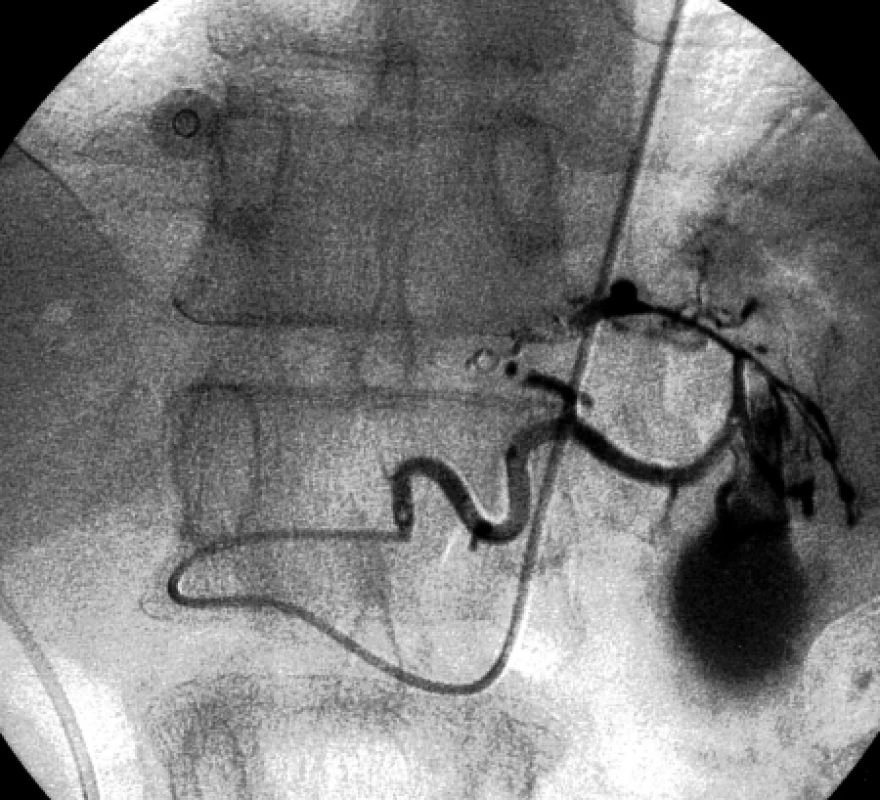
Image 4. Postembolizační angiogram společné hepatické tepny ukazuje kovové spirály v obou uzavřených gastrických tepnách (šipky); přetrvávající opacifikace v p 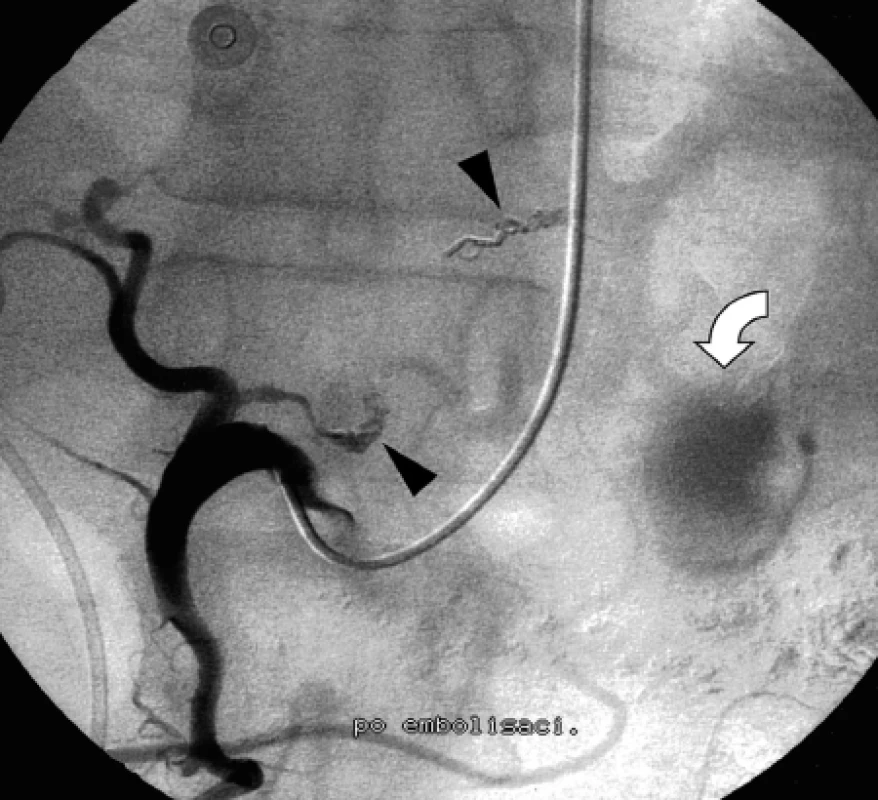
Při postkontrastním CT vyšetření provedeném 5 dní po embolizaci se pseudoaneuryzma již kontrastně nesytí (obr. 5). Pacient byl 20. den hospitalizace propuštěn bez obtíží do domácího ošetřování.
Image 5. Kontrolní postkontrastní CT po embolizaci ukazuje absenci opacifikace pseudo-aneuryzmatu. Kovové spirály v levé gastrické tepně (šipka). Plastikový drén v hepatocholedochu (ohnutá šipka). 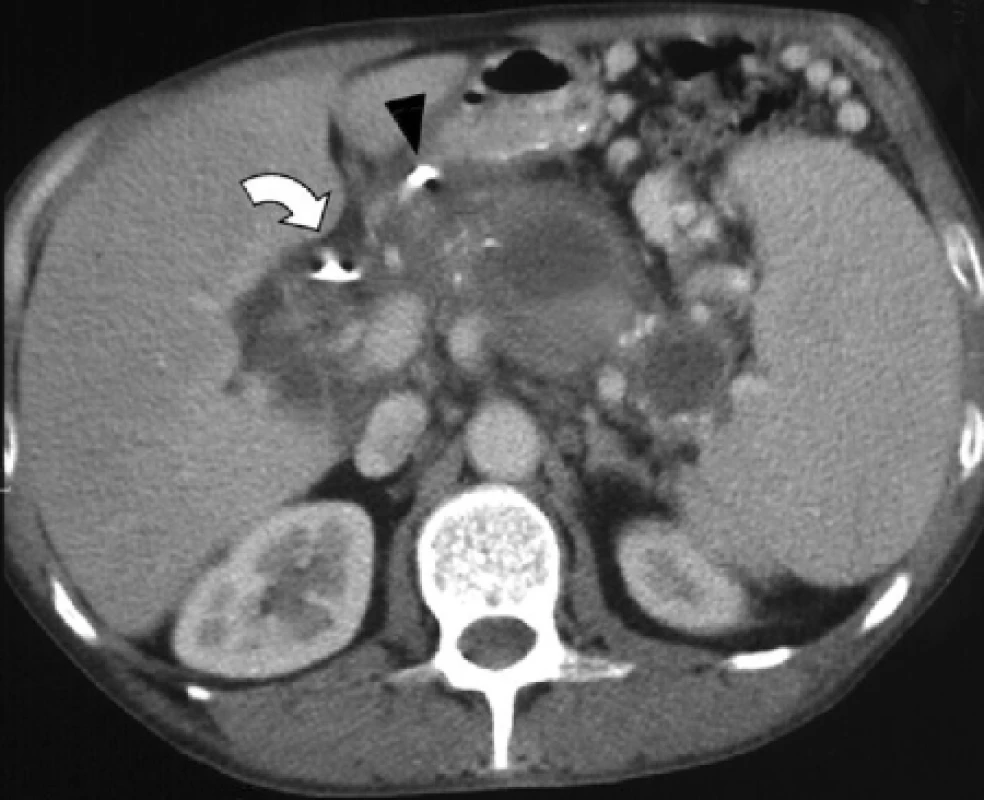
Při kontrolním postkontrastním CT vyšetření provedeném za dva roky po embolizaci pseudocysta pankreatu zregredovala a pseudoaneuryzma vymizelo (obr. 6). Během této doby byl pacient asymptomatický a žádná epizoda krvácení do gastrointestinálního traktu se již neobjevila.
Image 6. Na postkontrastním CT 2 roky po embolizaci již obě pseudycysty i pseudoaneuryzma zregredovaly. Plastikový drén v hepatocholechu (ohnutá šipka). 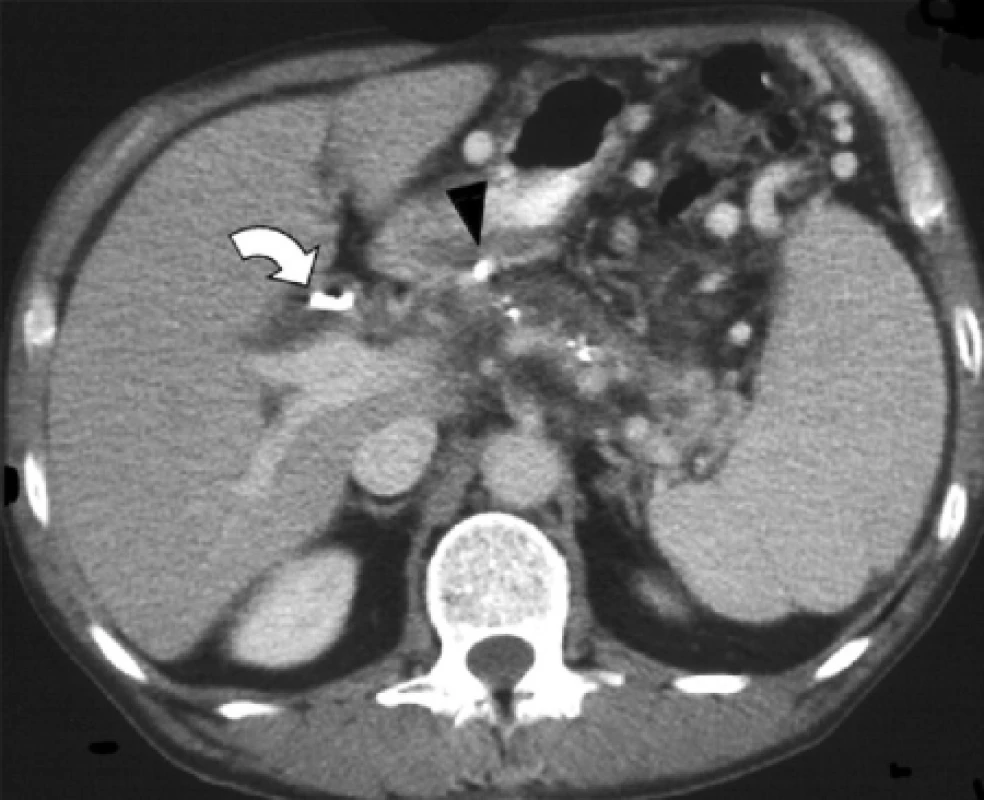
Diskuze
Příčinou hemoragické komplikace u chronické pankreatitidy je kombinace lokální ischémie a natrávení cévní stěny pankretickými enzymy (8, 9). Krvácení způsobené arozí některé z peripankreatických tepen může směřovat přímo do pankreatického vývodného systému, retroperitonea nebo pseudocysty, která buď komunikuje, nebo nekomunikuje s pankreatickým vývodem (1). Vzácně se může objevit také hemobilie, provázená biliární kolikou a ikterem (10). Zdrojem krvácení je nejčastěji arteria lienalis (45 %), méně často arteria gastroduodenalis (17 %) a arteria pancreaticoduodenalis (16 %) (11, 12). Vzácně se krvácení objevuje z povodí arteria gastrica sinistra a arteria renalis, přívodných větví véna portae nebo přímo z aorty (13).
Progrese zánětlivých změn a natrávení cévní stěny pankreatickými emzymy vede ke vzniku pseudoaneuryzmatu na některé z peripankreatických tepen. Ruptura pseudoaneuryzmatu je závažnou komplikací spojenou s vysokou mortalitou, dosahující 90 % u neléčených a 12,5 % u léčených pacientů (2). Perforace drobného pseudoaneuryzmatu lokalizovaného v pseudocystě obvykle vede k přeměně pseudocysty v objemné pseudoaneuryzma (3, 9). Krvácení do pseudocysty se objevuje u 4–6 % nemocných s chronickou pankreatitidou (4). Spontánní perforace pseudocysty komunikující s arteriálním řečištěm do pankreatického vývodu, gastrointestinálního traktu, peritoneální dutiny nebo retroperitonea je závažnou, často fatální komplikací.
K průkazu příčiny krvácení u pacientů s chronickou pankreatitidou do gastrointestinálního traktu přispívá řada zobrazovacích metod. Barevné dopplerovské kódování může odhalit pulzující cystickou lézi charakteru pseudoaneuryzmatu (10, 11). Místo krvácení z arodované tepny je možné detekovat také techneciem 99m (14). Endoskopické vyšetření a endoskopická retrográdní cholangio-pankreatografie (ERCP) zjistí krev vytékající z Vaterské papily (9, 10). Postkontrastní CT vyšetření zobrazí krvácení do pseudocyty a pseudoaneuryzmatu (1). CT nález pseudoaneuryzmatu, které má charakter intenzivně se sytící struktury oválného nebo okrouhlého tvaru, indikuje angiografické vyšetření (15).
Angiografické vyšetření zobrazí arodované tepny, kterými se plní poseudoaneuryzma a jejich komunikaci s pseudocystou nebo pankreatickým vývodem (2, 16). Senzitivita identifikace krvácející tepny při angiografickém vyšetření je 96 % (17).
Léčba krvácivých komplikace je buď konzervativní, chirurgická nebo katetrizační.
Konzervativní léčba je zatížená až 90% mortalitou (4). Chirurgická léčba je založená na ligaci tepny proximálně a distálně od místa krvácení a částečné nebo úplné resekci pankreatu (10). Někteří autoři upřednostňují chirurgické řešení u pacientů s pankreatickým pseudoaneuryzmatem a obstrukčním ikterem (3, 10). Operační řešení je spojené s mortalitou, která u hemodynamicky nestabilních pacientů dosahuje 35–50 % (13). Proto je akutní chirurgické řešení rezervované většinou pro případy, kdy není embolizace technicky proveditelná nebo když dojde k recidivě krvácení (18).
Katetrizační embolizace krvácející tepny je v současnosti považována za metodu první volby (2). Embolizace arodované tepny se provádí s cílem dosažení okamžitého léčebného efektu a vytvoření příznivých podmínek pro pozdější, definitivní chirurgické řešení (8, 11, 19).
K embolizaci krvácející tepny se používají kovové spirály (9), gelová pěna (16), N-butyl-2-cyanoakrylát (2), balónkové katétry (12) nebo lze krček aneuryzmatu uzavřít pokrytým kovovým stentem (6). K uzávěru pankreatického pseudoaneuryzmatu byla také s úspěchem použita perkutánní injekce trombinu pod ultrazvukovou kontrolou (20). Předpokladem optimálního výsledku embolizace je uzávěr tepny, proximálně i distálně od pseudoaneuryzmatu (2, 9). Někteří autoři upozorňují na riziko ruptury nebo zvětšení pseudoaneuryzmatu při jeho embolizaci kovovými spirálami nebo gelovou pěnou, které je spojené s 37% mortalitou (12, 17).
Postembolizační komplikace peripankreatických tepen jsou minimální (19). Při embolizaci arteria lienalis může dojít k parenchymové nebo intestinální nekróze na podkladě úniku embolizačního materiálu do jiných tepen (2, 16).
Závěr
Můžeme konstatovat, že angiografické vyšetření má u pacientů s hemosuccus pancreaticus nezastupitelnou roli. V našem případě se jednalo o vzácný případ krvácení z pseudoaneuryzmatu zásobeného z obou gastrických tepen. Jejich embolizace vedla k okamžité zástavě krvácení a zlepšení stavu pacienta, u kterého v průběhu dvou let došlo k vymizení původní pseudocysty s pseudoaneuryzmatem.
Zkratky
ERCP – endoskopická retrográdní cholangiopankreatografie
doc. MUDr. Václav Janík, CSc.
Radiodiagnostická klinika 3. LF UK a FNKV
Ruská 87, 100 34 Praha 10
fax: +420 267 162xxx, e-mail: janik@fnkv.cz
Sources
1. Baltazar, E. J., Fischer, L. A., Frey, C.: Hemorrhagic complication of pancreatitis: radiologic evaluation with emphasis on CT Imaging. Pancreatology, 2001, 1, s. 3006–3013.
2. Dasgupta, R., Davis, N. J., Williamson, R. C. N., Jackson, J. E.: Haemosuccus Pancreaticus: Treatment by Arterial Embolization. Clinical Radiology, 2002, 57, s. 1021–1027.
3. Stosslein, F., Zimmermann, L., Bulang, T.: Embolization treatment of bleeding complications in pancreatitis J. Hepatobiliary Pancreat. Surg., 1998, 5, s. 344–347.
4. Wagner, J., Messmerl, P., Herzog, U.: Haemorhagische Pseudocysten und Pseudoaneurysmen bei Pancreatitis. Diagnostik und Therapie. Der Chirurg, 1998, 69, s. 48–54.
5. Sandblom, P.: Gastrointestinal Haemorrhage through the pancreatic duct. Ann. Surg., 1970, 171, s. 61–66.
6. Benz, C. A., Jakob, P., Jakobs, R., Reimann, J. F.: Hemosuccus pancreaticus: a rare case of gastrointestinal bleeding: diagnostic and intervetional radiological therapy. Endoscopy, 2000, 32, s. 428–431.
7. Suguki, T., Hatori, T., Imaizumi, T. et al.: Two cases of hemosuccus pancreaticus in which hemostasis was achieved by transcatheter arterial embolization. J. Hepatobiliary Pancreat. Surg., 2003, 10, s. 450–454.
8. Reber, P. U., Patel, A. G., Baer, H. U.: Acute hemorrhage in chronic pancreatitis: Diagnosis and treatment options including superselective microcoil embolization. Pancreas 1999, 18, s. 399–402.
9. Yamaguchi, K., Futagawa, S., Ochi, M. et al.: Pancreatic Pseudoaneuryzm Converted from Pseudocyst: Transcatheter Embolization and Serial CT Assessment Radiation. Medicine, 2000, 18, s. 147–150.
10. Kaman, L., Sanyal, S., Manekuru, S., Singh, R.: Pseudoaneuryzm of the Superior Pancreaticoduodenal artery, Rare Cause of Hemosuccus Panceraticus: Report of a Case Surg. Today, 2004, 34, s. 181–184.
11. Safiku, A., Iordache, S., Ciuream, T. et al.: Pancreatic Pseudoaneurysm of the Superior Mesenteric Artery Complicated with Obstructive Jaundice. A Case Report. Journal of Pancreas, 2005, 6, s. 29–35.
12. Stanule, B. E., Wilson, S. E., Debat, H. T.: Reduced mortality from bleeding pseudocysts and pseudoaneuzrysms caused by pancreatitis. Arch Surg., 1983, 118, s. 45–51.
13. Bender, J. S., Bouwman, D. L., Levison, M. A.: Pseudocysts and pseudoaneuryzmas: Surgical strategy. Pancreas, 1995, 10, s. 143–147.
14. Alavi, A., Ring, E. J.: Lokalization of gastrointestinal bleeding: superiority of Tc99m suflur colloid compared to angiography. AJR, 1981, 137, s. 741–748.
15. Korsak, J., Janik, J., Debski, J. et al.: Pseudoaneurysm of the gastroduodenal artery as a cause of obstructive jaudice. Med. Sci. Monit. 2001, 7, s. 759–761.
16. Maleux, G., van Steenbergen, W., Stockx, L. et al.: Multiple small pseudoaneurysms complicating pancreatitis: angiographic diagnosis and transcatheter embolization. Eur. Radiol., 2000, 10, s. 1127–1129.
17. Boudghene, F., L’Hermin, C., Igor, J. M.: Arterial complication of pancreatitis: Diagnostic and therapeutic aspect in 104 cases. J. Vasc. Interv. Radiol., 1993, 4, s. 551–558.
18. De Perrot, M., Berney, T., Buhler, L.: Management of bleeding pseudoaneurysmus in patients with pancreatitis. Brit. J. Surg., 1999, 86, s. 29–32.
19. Frey, C.: Angiographic embolization therapy of pseudoaneuryzm: Comment on Arterial complication of pancreatitis. Pancreas, 1993, 8, s. 742–746.
20. Sparrow, P., Asquith, J., Chalmers, N.: Ultrasonic-Guided Percutaneous Injection of Pancreatic Pseudoaneuryzm with Thrombin Cardiovasc. Intervent. Radiol., 2003, 26, s. 312–315.
Labels
Addictology Allergology and clinical immunology Angiology Audiology Clinical biochemistry Dermatology & STDs Paediatric gastroenterology Paediatric surgery Paediatric cardiology Paediatric neurology Paediatric ENT Paediatric psychiatry Paediatric rheumatology Diabetology Pharmacy Vascular surgery Pain management Dental Hygienist
Article was published inJournal of Czech Physicians

-
All articles in this issue
- Vzácná diagnóza: CD4⁺56⁺ leukémie z dendritických buněk typu DC2
- Výživa kriticky nemocných endoskopicky zaváděnou trojluminální sondou – retrospektivní analýza
- Atrézie a stenózy duodena
- Sebevražedné pokusy v souboru mladých dospělých – výsledky studie ELSPAC
- Průběh těhotenství a porodu při vrozeném deficitu antitrombinu typu II
- Léčba hemosuccus pancreaticus embolizací obou gastrických tepen
- Journal of Czech Physicians
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Atrézie a stenózy duodena
- Průběh těhotenství a porodu při vrozeném deficitu antitrombinu typu II
- Výživa kriticky nemocných endoskopicky zaváděnou trojluminální sondou – retrospektivní analýza
- Vzácná diagnóza: CD4⁺56⁺ leukémie z dendritických buněk typu DC2
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

