-
Medical journals
- Career
Takotsubo syndrom: incidence, etiologie, komplikace, léčba a prognóza
Authors: Milan Babický 1; František Holm 1,2; Miroslav Erbrt 1
Authors‘ workplace: Kardiologie na Bulovce, s. r. o., Praha 1; Ústav zdravotnických studií Technické univerzity v Liberci 2
Published in: Vnitř Lék 2016; 62(12): 1021-1027
Category: Case Reports
Overview
Takotsubo syndrom je akutní a obvykle reverzibilní syndrom srdečního selhání. Klinicky k nerozeznání imituje akutní koronární syndrom s nebo bez elevací úseku ST na elektrokardiogramu. Je charakterizován akutní poruchou myokardiální kontraktility většinou apikální části levé srdeční komory při absenci okluzivní koronární nemoci. Tvoří 1–2 % pacientů přijatých pro akutní koronární syndrom. Jeho prognóza je velmi dobrá a během několika týdnů dochází ke kompletní úpravě kontraktility levé srdeční komory. Etiologie je neznámá a léčba symptomatická. Může být komplikován tranzientní dynamickou obstrukcí ve výtokovém traktu levé komory, oběhovou nestabilitou a dysrytmiemi. Vzácně vede ke smrti. Prezentujeme případ pacientky s takotsubo syndromem s přechodným extrémně vysokým gradientem ve výtokovém traktu levé komory a s kompletním zotavením.
Klíčová slova:
etiologie – incidence – komplikace – léčba – takotsubo syndromÚvod
Takotsubo syndrom (TS) je charakterizován akutním srdečním selháním obvykle plně reverzibilním a klinicky imituje akutní koronární syndrom (AKS), většinou infarkt myokardu s elevacemi úseku ST na elektrokardiogramu (STEMI) při absenci okluzivního postižení koronárního řečiště. Má velmi dobrou prognózu a do 4–8 týdnů dochází k úplné úpravě kontraktility levé srdeční komory (LK). Klinickému obrazu bolesti na hrudi, dušnosti nebo poruch srdečního rytmu předchází psychický anebo fyzický stres, proto bývá také nazývána jako stresová kardiomyopatie, syndrom zlomeného srdce nebo apical ballooning syndrome. Poprvé byla popsána v Japonsku Sato et al [1] a její název pochází z japonského slova takotsubo, které je názvem rybářské nádoby s úzkým hrdlem užívané jako past na chobotnice. Tvar nádoby připomíná charakteristický tvar levé komory v end-systole při levostranné ventrikulografii (obr. 1).
Image 1. Vlevo <b>levostranný ventrikulogram v end-systole,</b> vpravo <b>nádoba takotsubo</b> 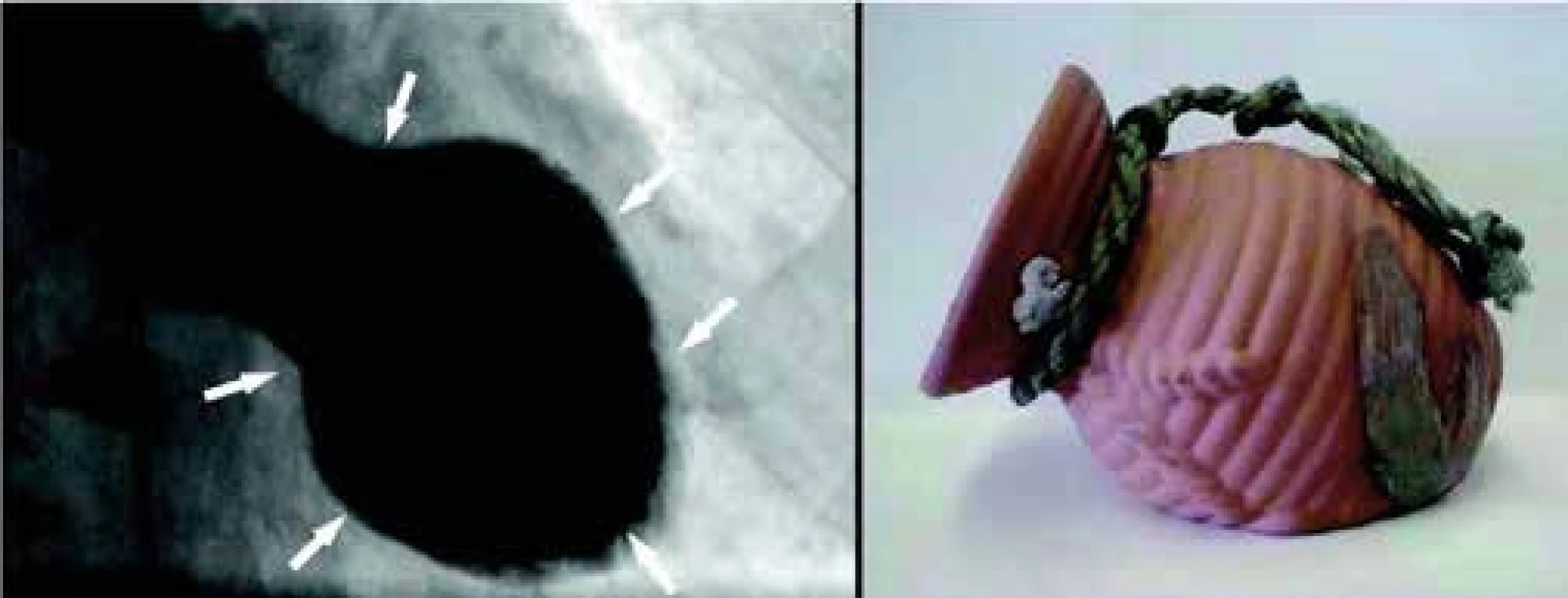
Asociace Srdečního selhání Evropské kardiologické společnosti (The Heart Failure Association of the European Society of Cardiology) publikovala začátkem roku 2016 souhrnný materiál týkající se této problematiky [2]. Je doporučeno užívat názvu syndrom, diagnóza je založena na anatomických rysech, změnách v EKG a srdečních biomarkerů a reverzibilitě myokardiální dysfunkce. Je charakterizován přechodnou poruchou kontraktility většinou (asi v 80 %) apikální části levé srdeční komory (left ventricle apical ballooning) bez postižení koronárního řečiště, avšak porucha kontraktility může postihnout i střední (midventrikulární forma [3]) nebo bazální (invertovaná nebo bazální forma [4]) partie levé srdeční komory, vzácně i obě komory. Klinicky je rozdělena do 2 subtypů: primární nebo sekundární. Primární takotsubo syndrom zahrnuje pacienty s akutním srdečním syndromem, klinicky imitujícím AKS, kteří pro tyto potíže vyhledají lékařskou péči. U těchto nemocných může, ale nemusí předcházet stresová zátěž, většinou emoční. Podstatná část pacientů se sekundárním TS jsou pacienti již hospitalizovaní pro jiný zdravotní problém (interní, chirurgický, porodní, anesteziologický či psychiatrický). U těchto pacientů vyústí náhlá aktivace sympatického nervového systému se vzestupem katecholaminů v akutní takotsubo syndrom jako komplikace původního stavu nebo jeho léčení. Dosud uváděná kritéria Mayo Clinic [5] (tab. 1) se týkají z dnešního pohledu jen primárního takotsubo syndromu, kritéria uvádíme proto, že jsou dosud tradičně zažitá v lékařské veřejnosti.
Table 1. Diagnostická kritéria Mayo Clinic pro takotsubo kardiomyopatii 
Takotsubo syndrom je u pacientů přijatých do nemocnice s klinickým obrazem akutního koronárního syndromu zastoupen v 1–2 %. Porucha kontraktility levé srdeční komory má velmi dobrou prognózu a téměř vždy dojde za 4–8 týdnů k úplné úpravě myokardiální kontraktility.
Etiologie
Přesná etiologie TS je dosud neznámá. Zvažované teorie zahrnují mnohočetný koronární spazmus, poruchu mikrocirkulace, zhoršení metabolizmu mastných kyselin v myokardu s posunem ke zvýšení metabolizmu glukózy, akutní koronární syndrom při reperfuzním poškození a endogenními katecholaminy zprostředkovaný stunning s mikroinfarktem [6–8]. Nejvíce diskutovanou teorií je stresem podmíněné uvolnění katecholaminů, které toxicky poškozují myokard s jeho následným stunningem. Úlohu katecholaminů potvrzují i případy podobné TS po nadměrném užívání kokainu, metamfetaminu nebo fenylefrinu [7,9]. U pacientů s TS byla nalezena hraničně statisticky významně vyšší hladina katecholaminů než u pacientů s AIM [10]. Navíc apikální segmenty levé komory srdeční mají nejvyšší koncentraci sympatické inervace myokardu, což může dobře vysvětlit jejich poškození vysokou hladinou katecholaminů [9]. Někteří autoři [6] zastávají sjednocující hypotézu, že u vnímavých jedinců, zvláště žen, vede neurohormonální stimulace k akutní dysfunkci myokardu s charakteristickou poruchou kontraktility pozorovanou u TS. Zda je spouštěčem mnohočetný koronární spazmus, trombóza, okluze epikardiálních tepen nebo přímé toxické poškození myokardu, je nejasné.
Za rizikové faktory je považován emoční anebo fyzický stres nebo akutní neurologické poškození, zvláště mozkové krvácení – tyto stavy typicky předcházejí rozvoj TS [11]. Stresory zahrnují ztrátu milované osoby (úmrtí, opuštění), špatné osobní finanční zprávy, problémy se zákonem, přírodní katastrofy, autonehody, operace, pobyt na jednotce intenzivní péče a užívání nebo náhlé vysazení drog. TS byl také popsán u případů nedokonaného utonutí [12].
Epidemiologie
Literatura uvádí, že u 1,7–2,2 % pacientů s podezřením na akutní koronární syndrom se následně diagnostikuje TS [13,14]. Zajímavý je etnický vliv s převahou asijské a kavkazoidní rasy, v reportovaných souborech bylo 57,2 % asiatů, 40 % kavkazoidních osob a 2,8 % ostatních [15]. Průměrný věk v publikovaných souborech je 67 let a přibližně 90 % tvoří postmenopauzální ženy [7,16].
Prognóza
Prognóza TS je výborná, přibližně u 95 % pacientů dojde k úplné úpravě kontraktility do 4–8 týdnů [15,18]. Roční rekurence se vyskytuje asi v 1,5 % [19] a mortalita se pohybuje od 1 do 3,2 % [14,20]. Komplikace [21,22] se objevují v asi 20 % případů TS a zahrnují následující:
- akutní levostranné srdeční selhání s nebo bez plicního edému
- kardiogenní šok
- obstrukce výtokového traktu levé komory srdeční
- akutní mitrální regurgitace
- komorové arytmie
- vznik intramurálního trombu v levé komoře srdeční
- ruptura volné stěny levé komory srdeční
- úmrtí
Klinická prezentace
Takotsubo syndrom napodobuje k nerozeznání klinický obraz akutního koronárního syndromu: typické klidové stenokardie provázené dušností, vegetativními příznaky (opocení, nauzea) či palpitace. Menší část pacientů se prezentuje pod obrazem plicního edému nebo kardiogenního šoku. Na elektrokardiogramu (EKG) nacházíme obraz akutního infarktu myokardu s elevacemi ST úseku (STEMI) nebo je EKG nediagnostické s nespecifickými změnami v repolarizaci. K diagnóze TS je nutné invazivní vyšetření – selektivní koronarografie (SKG) a levostranná ventrikulografie (LVG). V laboratoři nacházíme s typickým zpožděním elevaci markerů poškození srdečního svalu (troponin, kreatinkináza), typicky však vzestup srdečních biomarkerů není tak vysoký jako u pacientů s akutní myokardiální nekrózou. Echokardiografie ve shodě s levostrannou ventrikulografií potvrzuje akutní poruchu kinetiky hrotové (či jiné) části LK s poklesem systolické funkce. Asi u 20 % pacientů s TS nacházíme tranzientní dynamickou obstrukci ve výtokovém traktu levé komory (LVOT), která se klinicky projevuje hlučným systolickým šelestem. Další často užívanou zobrazovací metodou, která zpřesní postižení myokardu, je nukleární magnetická rezonance myokardu.
Léčba
Protože se pacienti s TS prezentují pod obrazem akutního koronárního syndromu, jsou přijímáni na jednotky intenzivní péče (JIP) nebo přímo na katetrizační sál a je provedena emergentní selektivní koronární angiografie a levostranná ventrikulografie. Tato invazivní vyšetření (normální angiogram v kombinaci s typickou poruchou kontraktility LK) určí diagnózu takotsubo syndromu. Při stanovení diagnózy takotsubo syndromu nelze trvat na absolutní absenci koronární nemoci, která je ve vyšších věkových skupinách často v hemodynamicky nevýznamné formě přítomna. V diferenciální diagnóze je nutno klást důraz na přítomnost nebo absenci akutní koronární okluze.
Před srdeční katetrizací jsou pacienti léčeni standardní adjuvantní farmakoterapií podávanou nemocným s AKS: kombinovanou antiagregací (kyselina acetylsalicylová + inhibitor P2Y12), antikoagulací (bolus nefrakciovaného heparinu), analgetiky, nitráty, v případě akutního oběhového selhání diuretiky. Vhodné je zmenšení emočního stresu sedativy (benzodiazepiny).
Po stanovení diagnózy TS většinou pokračujeme v antiagregaci ASA (prevence intrakoronární trombózy při možném koronárním spazmu), heparinizaci (prevence vzniku intrakavitální trombózy v LK), podáváme betablokátory a nitráty. Při hypotenzi nebo rozvíjejícím se kardiogenním šoku je nutná podpora oběhu katecholaminy nebo mechanická podpora srdeční cirkulace. Dříve uváděné užití intraaortální balonkové kontrapulzace (IABP) ve světle publikovaných výsledků studie IABP–SCHOCK II trial [23] a vzhledem k tomu, že IABP může zhoršovat dynamickou obstrukci LVOT, není v současné době doporučováno a je zastáván konsenzus se IABP vyhnout a preferovat extrakorporální podporu srdeční cirkulace (ECMO nebo LVAD – left ventricle assist device) [2].
Kardiogenní šok se častěji objevuje u nemocných s dynamickou obstrukcí výtokového traktu levé komory. U těchto pacientů je rovněž přítomen systolický dopředný pohyb mitrální chlopně (SAM), který je provázen akutní mitrální regurgitací. Role srdečního ultrazvuku je v diagnóze těchto komplikací nezastupitelná a echokardiografické vyšetření by mělo být provedeno neodkladně po invazivním stanovení diagnózy TS. Léčba katecholaminy je u obstrukce LVOT kontraindikovaná, protože zvyšuje tlakový gradient, naopak je indikováno podání betablokátorů.
Léčebné schéma pacientů s Takotsubo syndromem je uvedeno v tab. 2, [24].
Table 2. Takotsubo syndrom, léčebný postup. 
Upraveno podle [24] Popis případu
Tímto případem prezentujeme těžkou tranzientní dynamickou obstrukci LVOT s koincidencí myxomatózně degenerované mitrální chlopně a hyperkineze bazálních segmentů levé komory u TS. Takto vysoký gradient je při tomto onemocnění v dostupné literatuře nevídaný, pacientka jej navíc s malou dávkou betablokátorů a anxiolytik hemodynamicky dobře tolerovala, a nebylo proto nutné použít mechanickou srdeční podporu.
62letá nemocná byla přivezena lékařem zdravotnické záchranné služby (ZZS) s diagnózou STEMI přední stěny. Nikdy závažněji nestonala, rodinná anamnéza je zatížena ischemickou chorobou srdeční, je sledována s prediabetem a se středně významnou mitrální insuficiencí, abúzus tabáku a alkoholu popírala, chronicky neužívala žádné léky.
Náhle vzniklá intenzivní bolest na hrudi s iradiací do krku a mezi lopatky, s dušností, opocením a nauzeou, se objevila bezprostředně po hádce s manželem. Po příjezdu ZZS byly zjištěny na EKG elevace úseků ST ve svodech I, aVL, V2, V3, s kontralaterálními depresemi ve svodech III a aVF (obr. 2), pacientka byla oběhově stabilní, TK 140/80 mm Hg, TF 90/min, SpO2 98 %. Lékař ZZS podal bolus nefrakcionovaného heparinu 5 000 IU intravenózně a kyselinu acetylsalicylovou (Anopyrin tbl) 400 mg perorálně. Při přijetí stále přetrvávala bolest na hrudi, elevace ST anteroseptolaterálně (obr. 2), při fyzikálním vyšetření dominoval drsný ejekční šelest nad aortálním ústím a pozdně systolický šelest na hrotě, nebyl přítomen srdeční cval ani městnavé fenomény na plicích.
Image 2. Klasický 12svodový elektrokardiogram s elevacemi úseku ST anteroseptálně 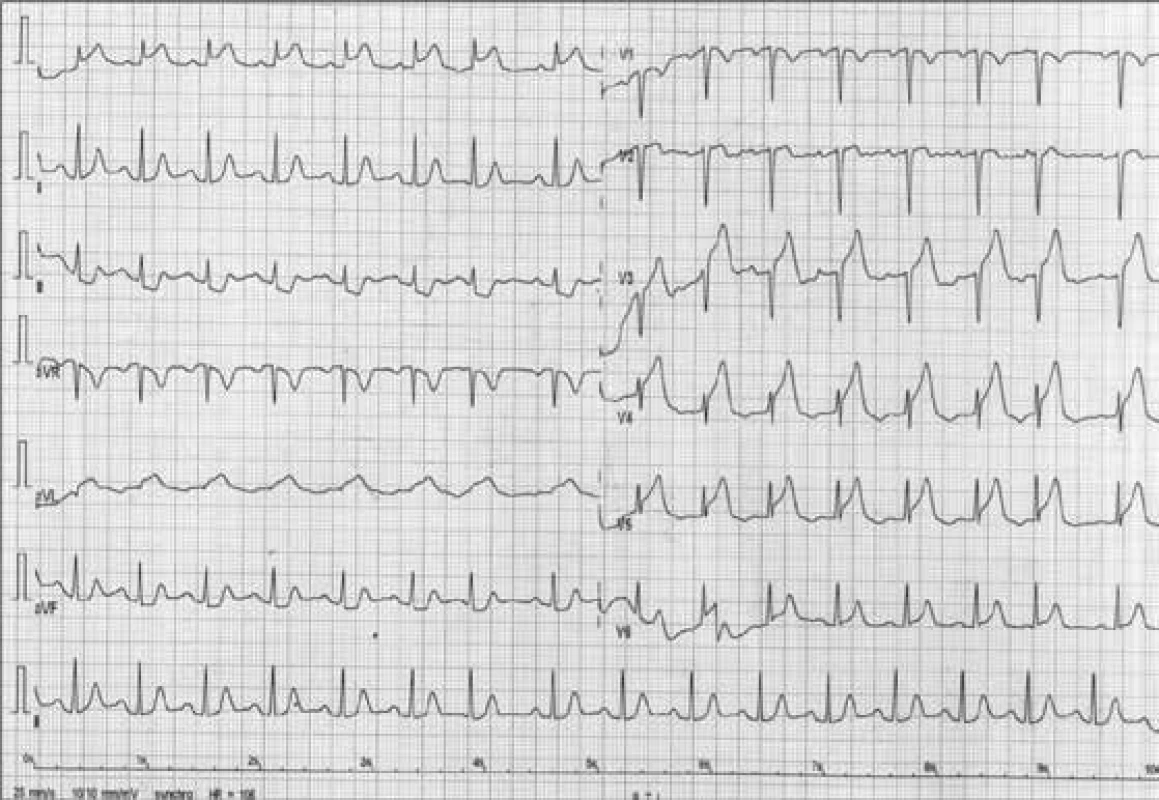
Vzhledem ke klinickému obrazu STEMI byla provedena urgentní koronarografie (obr. 3 a 4) s nálezem typického obrazu takotsubo syndromu (obr. 5 a obr. 6) s ejekční frakcí LK 50 %.
Image 3. Normální angiogram levé koronární tepny 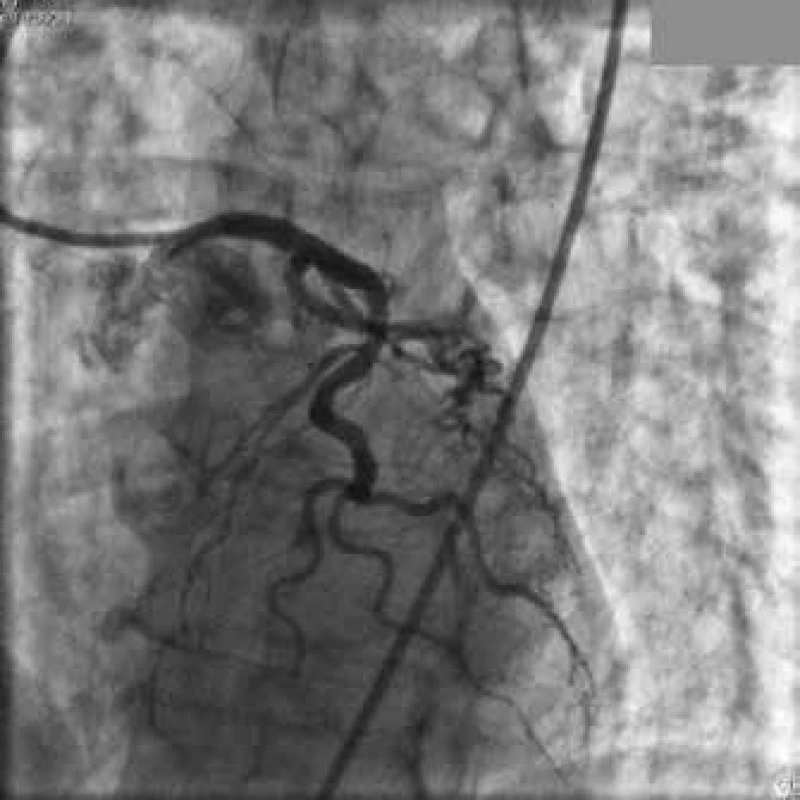
Image 4. Normální angiogram pravé koronární tepny 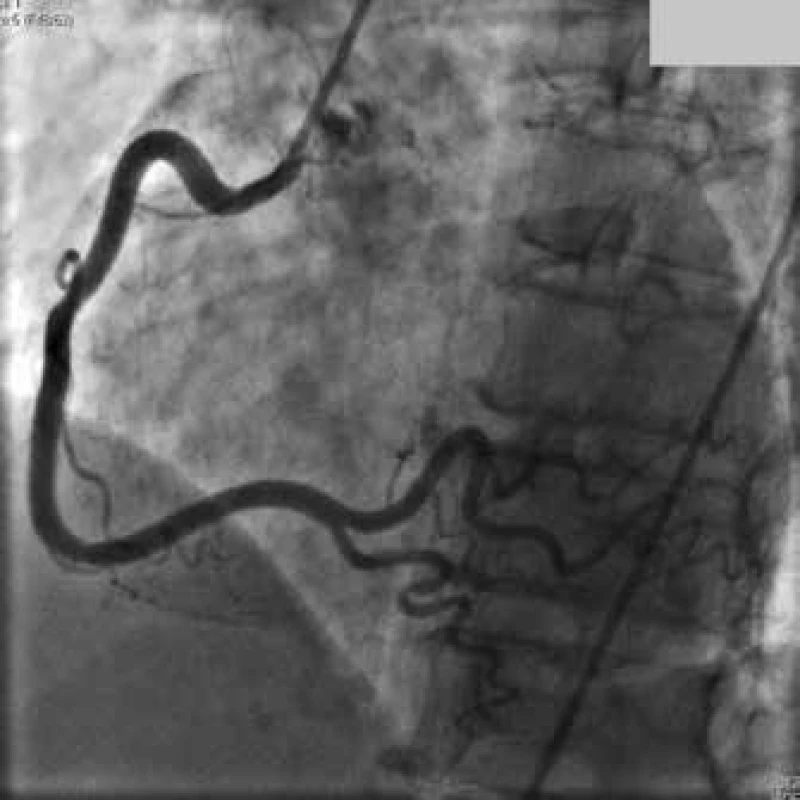
Image 5. Levostranný ventrikulogram v end-diastole 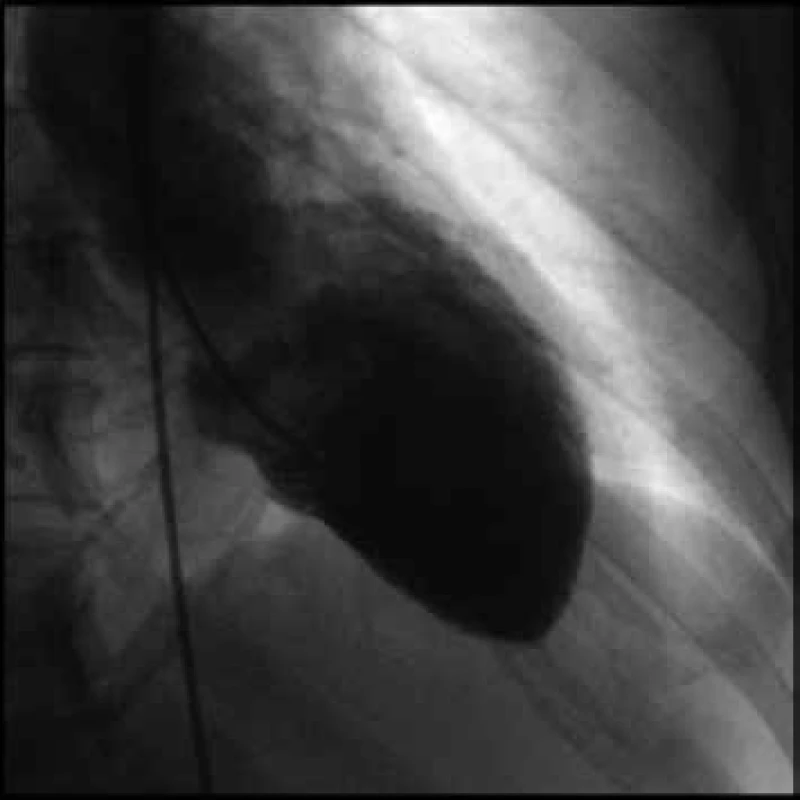
Image 6. Levostranný ventrikulogram v end-systole 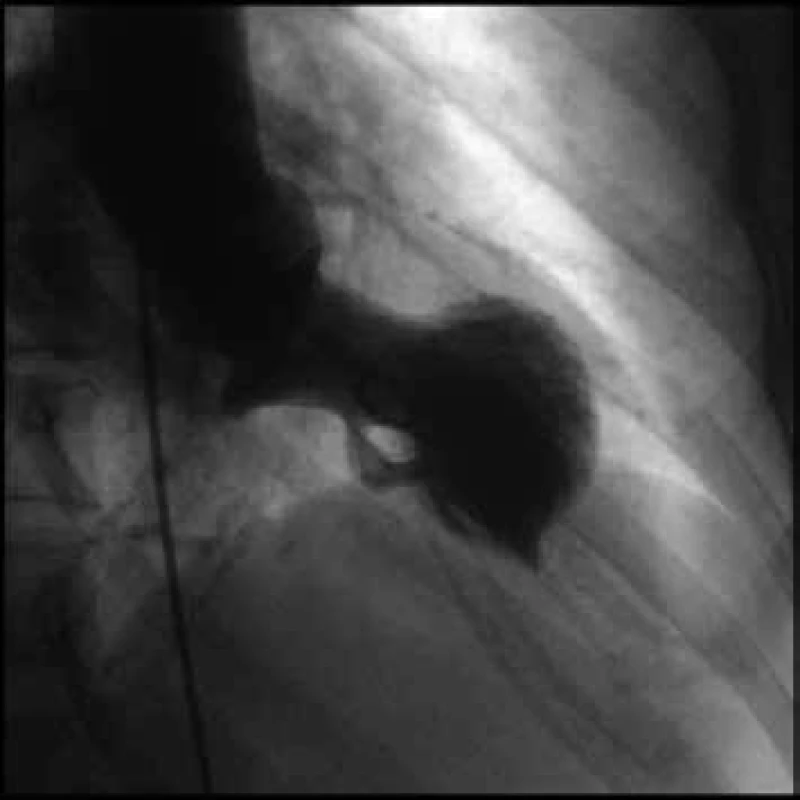
Navazujícím echokardiografickým vyšetřením byla detekována těžká porucha kinetiky (dyskineze) apikální poloviny anteroseptální a laterální stěny s hyperkinezou zbylých segmentů levé komory a globální EF LK 45–50 %. Byl detekován vysoký nitrokomorový gradient až 249 mm Hg a průtokové rychlosti přes aortální chlopeň dosahující téměř 8 m/s (obr. 7). Tento extrémní gradient v LVOT byl provázen dopředným systolickým pohybem (SAM) předního cípu myxomatózně degenerované mitrální chlopně a hyperkinézou bazální části septa (obr. 8). Regurgitace na mitrální chlopni byla hodnocena jako střední až významná.
Image 7. Extrémně vysoký gradient ve výtokovém traktu levé komory – kontinuální Doppler 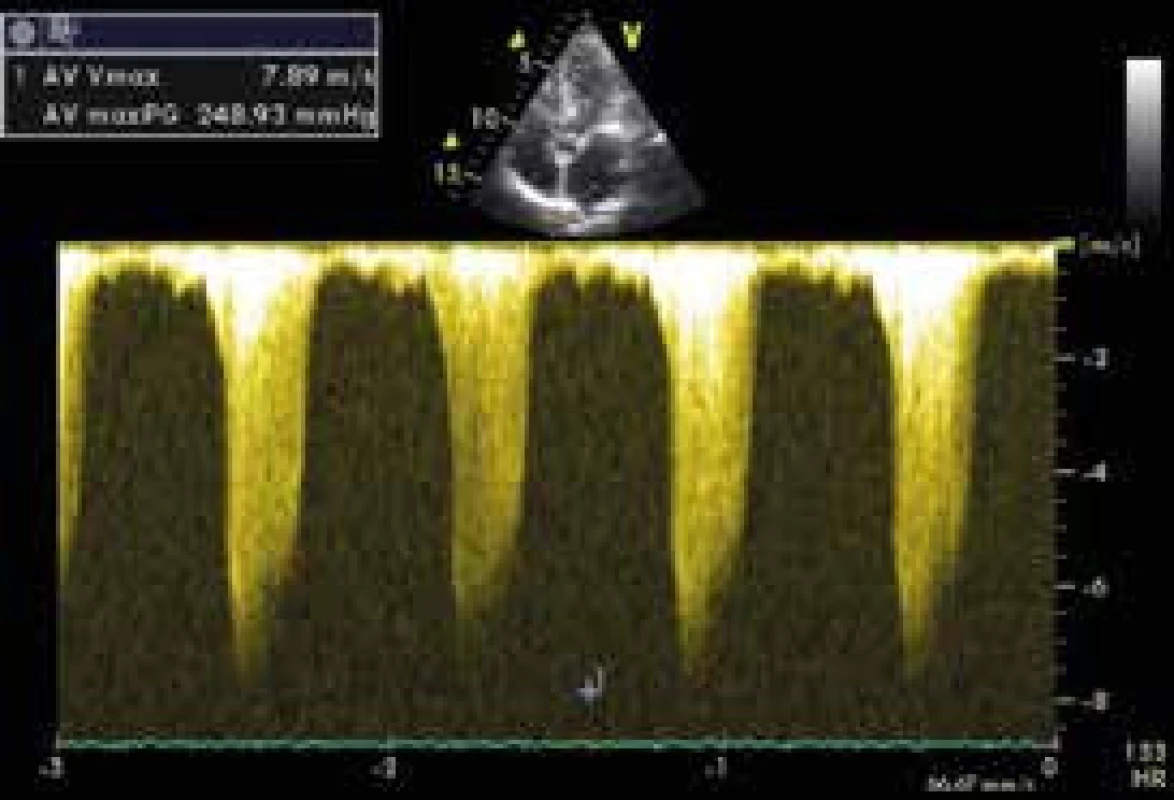
Image 8. Dopředný pohyb mitrální chlopně (SAM) – 4dutinová apikální projekce 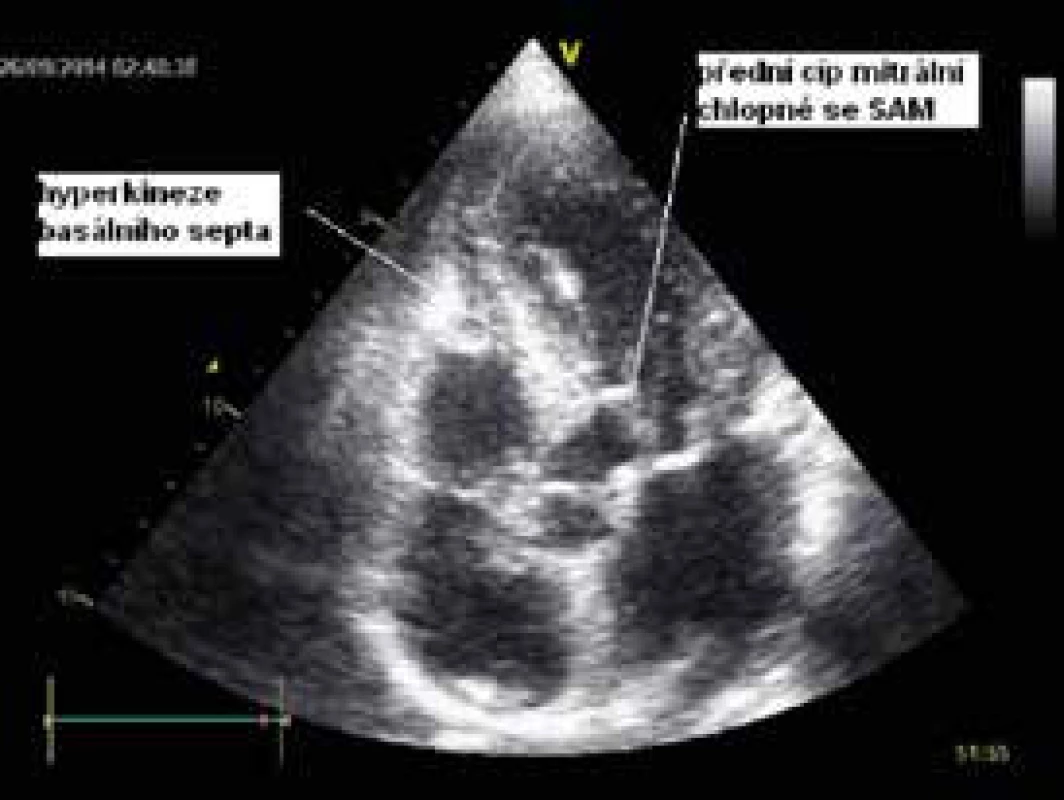
Ve vstupní laboratoři byla zjištěna pouze lehká pozitivita troponinu I (0,095 μg/l) s vrcholem po 24 hodinách od začátku obtíží (6,464 μg/l). Maximální hodnota srdečních biomarkerů a jejich rychlá normalizace nekorelovaly s rozsahem kontraktilní poruchy a typickou dynamikou při akutním koronárním syndromu.
Pacientce byl ihned po vyloučení akutní formy ICHS podán metoprolol sukcinát 25 mg a alprazolam 0,25 mg. Vzhledem k významnému poklesu TK bylo pokračováno v nízkodávkované terapii betablokátory (12,5 mg/den) a anxiolytiky. Přechodně se objevovaly krátce trvající epizody supraventrikulární tachykardie nevyžadující antiarytmickou intervenci, závažnější tachydysrytmie nebyly zachyceny. Občasné oprese na hrudi a pocity dušnosti se u nemocné objevovaly v průběhu 4 dnů. Těžkou dynamickou obstrukci LVOT překvapivě dobře tolerovala a nebylo nutné použít mechanickou srdeční podporu.
Echokardiografické kontroly ukázaly postupnou úpravu kinetiky a ejekční frakce LK a rychlý pokles gradientu v LVOT. Šestý den byla nemocná dimitována s lehkou systolickou dysfunkcí levé komory (EF LK 50–55 %) při hypokineze anteroseptolaterálně a s gradientem v LVOT do 25 mm Hg.
S odstupem 1 měsíce byla nemocná pozvána ke kontrolní oboustranné katetrizaci. Koronarografický nález beze změn, při levostranné ventrikulografii byla patrná symetrická a vydatná kontraktilita levé komory, EF LK 69 %, nebyl detekován gradient nitrokomorový ani na aortální chlopni (obr. 9 a obr. 10). Echokardiografie ukázala normální nález na levé komoře s absencí jakéhokoli patologického gradientu v LVOT. Přetrvává střední až významná regurgitace na myxomatózně degenerované mitrální chlopni, která bude výhledově vyžadovat chirurgické řešení.
Image 9. Levostranný ventrikulogram v end-diastole 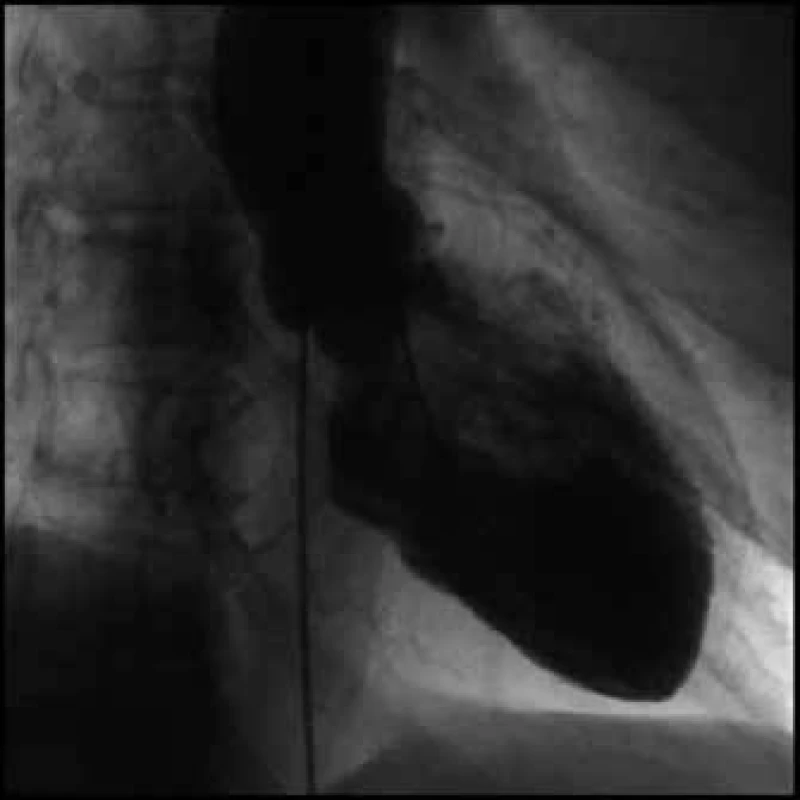
Image 10. Levostranný ventrikulogram v end-systole – kompletní úprava kontraktility 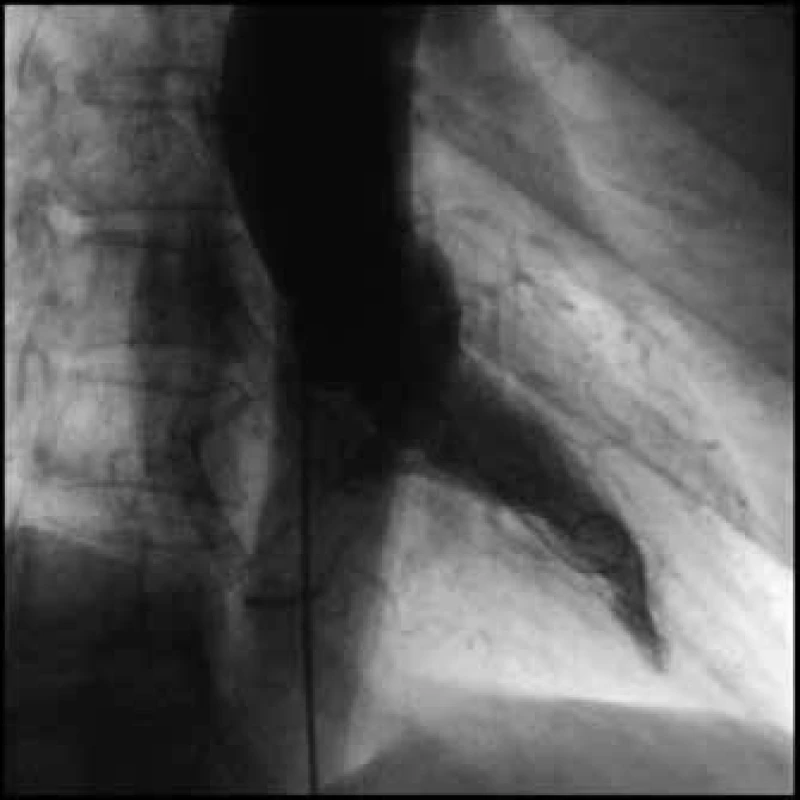
Závěr
Primární takotsubo syndrom se objevuje u 1–2 % pacientů přijatých pro akutní koronární syndrom. Mechanická reperfuzní strategie metodou primární PCI v léčbě pacientů se STEMI je v České republice léčbou volby, a proto je diagnóza TS ve srovnání s érou trombolýzy mnohem častější, i když nelze pochybovat, že tito pacienti existovali – pouze nebyli diagnostikováni. Prognóza TS je většinou velice dobrá, ale i toto onemocnění má svou mortalitu a komplikace. V algoritmu léčby je rozhodujícím faktorem přítomnost anebo absence tranzientní dynamické obstrukce ve výtokovém traktu levé komory srdeční.
MUDr. Milan Babický
milan.babicky@seznam.cz
Kardiologie na Bulovce, s. r. o.,
Praha
www.kardiologie-sro.cz
Doručeno do redakce 21. 4. 2016
Přijato po recenzi 6. 9. 2016
Sources
1. Sato H, Tateishi H, Uchida T. Takotsubo-type cardiomyopathy due to multivessel spasm. In: Kodama K, Haze K, Hon M, eds. Clinical Aspect of Myocardial Injury: From Ischemia to Heart Failure. Kagakuhyouronsha:Tokyo 1990 : 56–64.
2. Lyon RA, Bossone E, Schneider B et al. Current state of knowledge on takotsubo syndrome: a position statement from the task force on takotsubo syndrome of the Heart Failure Association of the European Society of Cardiology. Eur J of Heart Failure 2016; 18(1): 8–27. Dostupné z DOI: <http://dx.doi.org/10.1002/ejhf.424>.
3. Kuběna P, Bohatá Š, Maňoušek J et al. Takotsubo kardiomyopatie, klinické zkušenosti s onemocněním a jednoletá prognóza pacientů. Vnitř Lék 2015; 61(7–8): 619–625.
4. Negahban AQ, Máchal J, Panovský R et al. Neobvyklý typ takotsubo kardiomyopatie – kasuistika a aktuální přehled problematiky. Cor Vasa 2014; 56(5): e403–e410. Dostupné z DOI: <http://dx.doi.org/10.1016/j.crvasa.2013.09.004>.
5. Kawai S, Kitabatake A, Tomoike H. [Takotsubo Cardiomyopathy Group]. Guidelines for diagnosis of takotsubo (ampulla) cardiomyopathy. Circ J 2007; 71(6): 990–992.
6. Lindsay J, Paixao A, Chao T et al. Pathogenesis of the Takotsubo syndrome: a unifying hypothesis. Am J Cardiol 2010; 106(9): 1360–1363. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjcard.2010.06.068>.
7. Afonso L, Bachour K, Awad K et al. Takotsubo cardiomyopathy: pathogenetic insights and myocardial perfusion kinetics using myocardial contrast echocardiography. Eur J Echocardiogr 2008; 9(6): 849–854. Dostupné z DOI: <http://dx.doi.org/10.1093/ejechocard/jen192>.
8. Khallafi H, Chacko V, Varveralis N et al. “Broken heart syndrome”: catecholamine surge or aborted myocardial infarction? J Invasive Cardiol 2008; 20(1): E9-E13.
9. Dorfman TA, Iskandrian AE. Takotsubo cardiomyopathy: State-of-the-art review. J Nucl Cardiol 2009; 16(1): 122–134. Dostupné z DOI: <http://dx.doi.org/10.1007/s12350–008–9015–3>.
10. Buchholz S, Rudan G. Tako-tsubo syndrome on the rise: a review of the current literature. Postgrad Med J 2007; 83(978): 261–264. Dostupné z DOI:<http://dx.doi.org/10.1136/pgmj.2006.052423>.
11. Boland TA, Lee VH, Bleck TP. Stress-induced cardiomyopathy. Crit Care Med 2015; 43(3): 686–693. Dostupné z DOI: <http://dx.doi.org/10.1097/CCM.0000000000000851>.
12. Citro R, Previtali M, Bossone E. Tako-tsubo cardiomyopathy and drowning syndrome: is there a link? Chest 2008; 134(2): 469. Dostupné z DOI: <http://dx.doi.org/10.1378/chest.08–0541>.
13. Bybee KA, Prasad A, Barsness GW et al. Clinical characteristics and thrombolysis in myocardial infarction frame counts in women with transient left ventricular apical ballooning syndrome. Am J Cardiol 2004; 94(3): 343–346.
14. Ito K, Sugihara H, Katoh S et al. Assessment of Takotsubo (ampulla) cardiomyopathy using 99mTc-tetrofosmin myocardial SPECT – comparison with acute coronary syndrome. Ann Nucl Med 2003; 17(2): 115–122.
15. Donohue D, Movahed MR. Clinical characteristics, demographics and prognosis of transient left ventricular apical ballooning syndrome. Heart Fail Rev 2005; 10(4): 311–316.
16. Buchholz S, Rudan G. Tako-tsubo syndrome on the rise: a review of the current literature. Postgrad Med J 2007; 83(978): 261–264.
17. Pilgrim TM, Wyss TR. Takotsubo cardiomyopathy or transient left ventricular apical ballooning syndrome: A systematic review. Int J Cardiol 2008; 124(3): 283–292.
18. Prasad A, Lerman A, Rihal CS. Apical ballooning syndrome (Tako-Tsubo or stress cardiomyopathy): a mimic of acute myocardial infarction. Am Heart J 2008; 155(3): 408–417. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ahj.2007.11.008>.
19. Singh K, Carson K, Usmani Z et al. Systematic review and meta-analysis of incidence and correlates of recurrence of takotsubo cardiomyopathy. Int J Cardiol 2014; 174(3): 696–701. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ijcard.2014.04.221>.
20. Gianni M, Dentali F, Grandi AM et al. Apical ballooning syndrome or takotsubo cardiomyopathy: a systematic review. Eur Heart J 2006; 27(13): 1523–1529.
21. Bybee KA, Kara T, Prasad A et al. Systematic review: transient left ventricular apical ballooning: a syndrome that mimics ST-segment elevation myocardial infarction. Ann Intern Med 2004; 141(11): 858–865.
22. Merchant EE, Johnson SW, Nguyen P et al. Takotsubo cardiomyopathy: a case series and review of the literature. West J Emerg Med 2008; 9(2): 104–111.
23. Thiele G, Zeymer U, Neumann FJ et al. Intraaortic Balloon Support for Myocardial Infarction with Cardiogenic Shock. N Engl J Med 2012; 367(14): 1287–1296. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa1208410>.
24. De Backer O, Debonnaire P, Gevaert S et al. Prevalence, associated factors and management implications of left ventricular outflow tract obstruction in takotstubo cardiomyopathy: a two-year, two-center experience. Cardiovascular Disorders 2014; 14 : 147. Dostupné z DOI: <http://dx.doi.org/10.1186/1471–2261–14–147>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2016 Issue 12-
All articles in this issue
- Přínos magnetické rezonance pro diagnostiku kardiomyopatií a myokarditidy (2. část)
- Trombofília
- Káva ako hepatoprotektívny faktor
- Perorální antidiabetika v léčbě diabetes mellitus 1. typu
- Von Hippelov-Lindauov syndróm – dve strany jednej mince
- Nová fixní kombinace tiotropium a olodaterol – její role v léčbě chronické obstrukční plicní nemoci v České republice
- Takotsubo syndrom: incidence, etiologie, komplikace, léčba a prognóza
- Letální případy krvácení do horní části gastrointestinálního traktu
- Společné stanovisko českých odborných společností ke konsenzu European Atherosclerosis Society a European Federation of Clinical Chemistry and Laboratory Medicine k vyšetřování krevních lipidů a k interpretaci jejich hodnot
- Pomalidomid v léčbě mnohočetného myelomu – vlastní zkušenosti a přehled literatury
- Došlo v posledním desetiletí ke změně počtu a charakteristik pacientů se syndromem diabetické nohy hospitalizovaných k vysoké amputaci na specializovaném podiatrickém pracovišti?
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Trombofília
- Káva ako hepatoprotektívny faktor
- Perorální antidiabetika v léčbě diabetes mellitus 1. typu
- Takotsubo syndrom: incidence, etiologie, komplikace, léčba a prognóza
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

