-
Medical journals
- Career
Analýza vývoje preskripce metforminu a sulfonylurey v České republice
Authors: Denisa Janíčková-Žďárská 1; Petr Honěk 2; Ladislav Dušek 3,4; Tomáš Pavlík 3,4; Milan Kvapil 1
Authors‘ workplace: Interní klinika 2. LF UK a FN Motol, Praha, přednosta prof. MUDr. Milan Kvapil, CSc., MBA 1; Všeobecná zdravotní pojišťovna České republiky, Praha, ředitel Ing. Zdeněk Kabátek 2; Ústav zdravotnických informací a statistiky, Praha, ředitel doc. RNDr. Ladislav Dušek, Ph. D. 3; Institut biostatistiky a analýz MU Brno, ředitel doc. RNDr. Ladislav Dušek, Ph. D. 4
Published in: Vnitř Lék 2015; 61(Suppl 3): 25-29
Category: Original Contributions
Overview
Úvod:
V České republice (ČR) jsou pacienti s diagnózou diabetes mellitus (DM) sledováni a léčeni převážně u specialistů (přibližně 80 % v odborné diabetologické ambulanci), menší část praktickými lékaři (do 20 %). Doposud nebyl zhodnocen dlouhodobý vývoj změn preskripce metforminu a sulfonylurey v České republice a jeho konkordance s doporučenými postupy.Cíl:
Porovnání vývoje preskripce metforminu (MET) a sulfonylurey (SU) v letech 2002–2006 s vývojem v letech 2010–2014 v reprezentativním vzorku populace pacientů s DM v ČR vedených v databázi Všeobecné zdravotní pojišťovny České republiky (VZP), u které bylo v roce 2014 pojištěno 63 % populace ČR.Metodika:
V databázi VZP jsme identifikovali všechny osoby, které měly v letech 2002–2006 a 2010–2014 záznam o diagnóze DM (E10–E16 podle MKN 10) nebo předpis jakékoliv antidiabetické terapie (ATC skupina A10). Pro analýzu byl extrahován soubor osob, které měly v daném roce předepsanou nejméně jednou látku ze skupiny A10 (308 962 evidovaných v roce 2002 a 426 695 evidovaných v roce 2014). Pro každý rok byl vyhodnocen počet osob, které měly předepsán nejméně jednou MET nebo SU. Počet osob léčených MET nebo SU byl pak vyjádřen v procentech ze všech, kteří měli v daném roce předepsanou jakoukoliv terapii ze skupiny A10.Výsledky:
Preskripce metforminu stoupá lineárně ze 43 % na 77 %, preskripce sulfonylurey se lineárně snižuje z 65 % na 37 %.Závěr:
Naše analýza je prvním zhodnocením vývoje preskripce metforminu v ČR a zhodnocením její konkordance s doporučenými postupy pro léčbu DM. Preskripce metforminu v ČR se zvýšila mezi roky 2002–2014 ze 43 % na 77 % a preskripce SU se snížila z 65 % na 37 %. Tento vývoj a aktuální poměr preskripce MET a SU je potvrzením implementace doporučených postupů do praxe a důkazem vysoké kvality péče o pacienty s DM2T v České republice.Klíčová slova:
diabetes mellitus 2. typu – metformin – sulfonylureaÚvod
Jediným relevantním veřejným zdrojem, který zobrazuje informace o terapii diabetes mellitus, je v České republice statistika Ústavu zdravotnických informací a statistiky (ÚZIS) [1]. Ta však nedovoluje posoudit změny v struktuře terapie a jejich vývoj v čase.
Od publikace výsledků studie UKPDS [2] je preferován metformin jako farmakologická intervence první volby u pacientů s diabetem 2. typu (DM2T), v této pozici je zakotven dlouhodobě v doporučených postupech pro léčbu DM2T České diabetologické společnosti České lékařské společnosti J. E. Purkyně [3]. Doposud však nebyla publikována studie, která by zhodnotila dlouhodobý vývoj změn preskripce metforminu a sulfonylurey v České republice (ČR). Respektování odborných doporučení proto nebylo možné zhodnotit.
V ČR jsou pacienti s diabetes mellitus sledováni a léčeni převážně u specialistů (přibližně 80 % v odborné diabetologické ambulanci), menší část je léčena praktickými lékaři (do 20 %) [4].
Cíl práce
Cílem naší retrospektivní epidemiologické analýzy bylo porovnat vývoj preskripce metforminu a sulfonylurey v letech 2002–2006 s vývojem v letech 2010–2014 v reprezentativním vzorku populace pacientů s DM v České republice vedených v databázi Všeobecné zdravotní pojišťovny České republiky (VZP), u níž bylo v roce 2014 pojištěno 63 % populace ČR.
Metodika
V databázi VZP jsme identifikovali všechny osoby, které měly v letech 2002–2006 a 2010–2014 záznam o diagnóze diabetes mellitus (E10–E16 podle MKN 10) [5], nebo měly předepsanou jakoukoliv antidiabetickou terapii (ATC skupina A10) [6]. Následně byl extrahován soubor osob, které měly v daném roce předepsanou nejméně jednou jakoukoliv látku ze skupiny A10 na recept. Pro každý rok jsme vyhodnotili počet osob, které měly předepsán nejméně jednou metformin (bez ohledu na jinou antidiabetickou terapii, samostatně i ve fixní kombinaci) nebo sulfonylureu (bez ohledu na jinou antidiabetickou terapii, samostatně nebo ve fixní kombinaci). Počet osob léčených metfrominem nebo sulfonylureou byl pak vyjádřen jako procento ze všech osob, které měly v daném roce předepsanou jakoukoliv terapii ze skupiny A10. Všechny údaje týkající se pacientů jsou v originální databázi identifikovány k jedné osobě prostřednictvím rodného čísla. Data poskytnutá VZP a použitá k analýze byla zaslepena převedením na anonymní identifikátor, který ale současně umožňuje dohledat všechny recepty a zdravotnické výkony vztahující se k dané osobě.
Výsledky
Tab. 1 zobrazuje počet osob s diagnózou DM identifikovaných v databázi VZP v jednotlivých letech a počet osob, u nichž byla v daném roce nejméně jednou předepsána jakákoliv terapie ze skupiny A10. Graf 1 zobrazuje vývoj poměrného zastoupení preskripce metforminu a sulfonylurey pro jednotlivé roky. Je zřetelný lineární vzestup preskripce metforminu ze 43 % na 77 % ze všech pacientů, jimž byla předepsána antidiabetická medikace a pokles preskripce sulfonylurey z 65 % na 37 %. V roce 2013 bylo z celého počtu pacientů, kteří byli léčeni pouze inzulinem, 14 % ve věku 0–39 let a 7 % ve věku 40–49 let. Tito pacienti jsou s největší pravděpodobností léčeni pro diabetes mellitus 1. typu.
Table 1. Počet osob s DM identifikovaných v databázi VZP v jednotlivých letech podle přítomné diagnózy diabetes mellitus (n) a počet osob, u nichž byla v daném roce nejméně jednou předepsána jakákoliv terapie ze skupiny A10 (N) 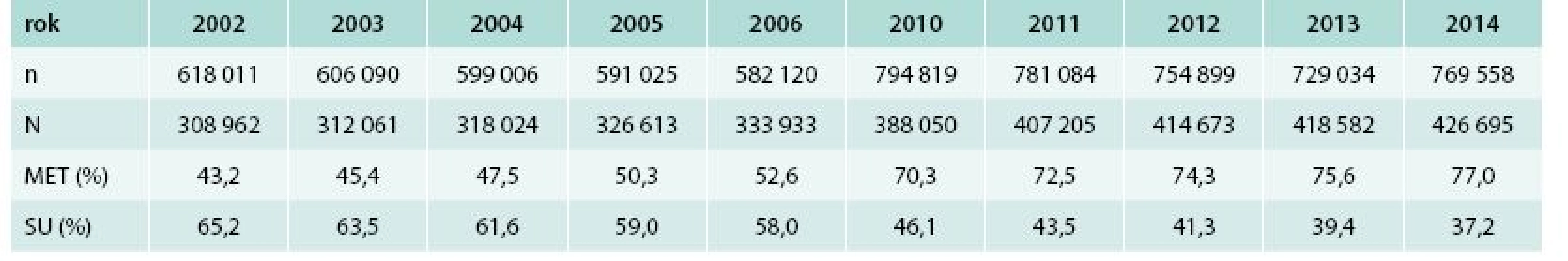
MET – Počet osob, které měly v daný rok předepsaný metformin v jakékoliv kombinaci vyjádřený jako procenta ze všech osob, jimž byla předepsána antidiabetická medikace SU – počet osob, které měly v daný rok předepsanou sulfonylureu v jakékoliv kombinaci vyjádřený jako procenta ze všech osob, jimž byla předepsána antidiabetická medikace Graph 1. Prevalence preskripce metforminu (MET) a sulfonylurey (SU) v České republice v letech 2002–2006 a 2010–2014 vyjádřená v procentech ze všech osob, které měly předepsanou jakoukoliv antidiabetickou medikaci v daném roce 
Diskuse
Podle stávajících doporučení je iniciální terapií pro DM2T úprava životosprávy (dieta a pohyb), redukce hmotnosti a terapie metforminem (MET) [3]. Farmakologická intervence by měla být indikována u asymptomatického pacienta vždy s ohledem na očekávanou dobu dožití, která může být výrazně limitována komorbiditami (onkologické onemocnění, pokročilé srdeční selhání) [7]. Pozice MET jako farmaka první volby pro terapii DM2T byla postulována na základě výsledků studie UKPDS [8,9]. Toto doporučení se dostává do praxe pouze postupně. V obecné rovině lze vysvětlit zdržení jistou konzervativností lékařské profese, tím, že nebyly důkazy o tom, že by nemocným prospělo, pokud by byli při dobré kompenzaci převedeni ze sulfonylurey (SU) na MET, takže tato terapie se zprvu prosazovala pouze jako terapie iniciální. Dalším důvodem v ČR byl jistě rozdíl v ceně. Konečně významnou roli jistě hrála skutečnost, že se teprve postupně formuloval názor, že MET je prospěšný také pro pacienty léčené inzulinem. Prezentovaná data potvrzují setrvalý vzestup preskripce MET v čase. Postupné snížení preskripce SU je způsobeno zejména dvěma skutečnostmi – zvyšuje riziko hypoglykemie a zrychluje přirozený úbytek sekrece inzulinu [2,10,11], v důsledku pak pacient vyžaduje ultimativní extenzi terapie. Výjimkou ze skupiny SU je gliklazid v galenické formě s pozvolným uvolňováním. Vykazuje nižší riziko hypoglykemie proti glimepiridu [12]. Jeho výjimečnost z hlediska bezpečnosti byla potvrzena studií ADVANCE [13].
Základní soubor osob v databázi VZP, které mají někdy přiřknutou diagnózu DM, je mnohem větší, než zřejmě odpovídá reálnému počtu sledovaných a léčených osob s DM. Pokud bychom převedli počet osob z roku 2013 na celou populaci extrapolací podle počtu pojištěnců, bylo by v ČR léčeno 1 157 196 pacientů pro diabetes. Toto číslo neodpovídá datům ÚZIS (861 647 v roce 2013) [4]. Naopak data ÚZIS jsou potvrzena 2 nezávislými šetřeními v obecné populaci starší 18 let provedenými v posledním kvartálu roku 2014, v nichž uvedlo 8 % osob, že se léčí pro diabetes [14]. Nadhodnocení počtu lze vysvětlit tím, že diagnóza DM je vkládána např. na žádanky pro laboratorní vyšetření při podezření na diabetes, který se následně neprokáže, a podobně. Protože většina osob se známou diagnózou DM je léčena u specialistů, lze očekávat, že ti, u nichž je prognóza definována krom jiného důslednou snahou o normalizaci glykemie, mají také v souladu s doporučenými postupy předepsanou antidiabetickou terapii. Při stejné extrapolaci se pak ukazuje, že tato úvaha je správná. Jakoukoliv terapii DM má podle extrapolace z dat VZP předepsáno v ČR 664 415 osob. Podle dat ÚZIS bylo v roce 2013 farmakologicky léčeno 721 689 osob. Proto považujeme námi stanovené podmínky pro výběr souboru ke zhodnocení trendů preskripce MET a SU v ČR za relevantní a poskytující data odpovídající situaci v celé ČR. V řadě publikovaných epidemiologických prací jsou hodnoceni taktéž pouze pacienti léčení farmakologicky [15,16,18].
Pro analýzu jsme zvolili celý soubor osob, u nichž byla předepsána antidiabetická medikace. Do našeho souboru jsou zahrnuty i osoby, které mají DM1T a jiné typy diabetu. Důvodem je významná nejednoznačnost stanovení typu diagnózy podle MKN 10 uvedené v databázi VZP (v letech 2010–2014 byly diagnózy E10 a E11 uvedeny u 17,7 % osob). Zkreslení způsobené zavzetím i pacientů s DM1T považujeme za nepodstatné pro konečné hodnocení, protože počet pacientů s DM1T se mění minimálně (7,1 % v roce 2002 a 6,8 % v roce 2013) [4], nemůže tak zásadně ovlivnit celkový trend. Ve prospěch teze, že doporučené postupy jsou v ČR implementovány velmi účinně, pak lze uzavřít, že při odečtení počtu pacientů, kteří byli v roce 2013 léčeni inzulinem a byli mladší 40 let, by se zvýšil počet pacientů léčených MET o 1 %.
Naše analýza vypovídá o reálné praxi v ČR, to znamená, že zahrnuje i pacienty se závažnými komorbiditami a s omezenou životní prognózou, současně nemocné s minimálním rizikem. Přitom výsledný podíl léčených MET v roce 2014 je srovnatelný se zastoupením MET v terapii u vysoce kardiovaskulárně rizikové populace ve velkých klinických studiích, hodnotících kardiovaskulární bezpečnost nových antidiabetik, jak je přehledně uvedeno v tab. 2. Toto porovnání svědčí pro skutečnost, že péče, která je věnovaná populaci pacientů s DM2T, je v ČR na vysoké úrovni. Z tab. 2 vyplývá, že se snižuje absolutní počet pacientů vedených v databázi VZP s diagnózou DM. Jedná se o pokles způsobený postupným úbytkem osob pojištěných u VZP. Podle dat ÚZIS je v celé ČR trend opačný – setrvalý nárůst prevalence DM [4].
Table 2. Procento pacientů léčených metforminem při vstupu do studie. Upraveno podle [20–24] ![Procento pacientů léčených metforminem při vstupu do studie. Upraveno podle [20–24]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/f222ebe22961d28e94f47e7b46e3c0e9.jpg)
Analýza preskripce vychází z dat VZP. To znamená, že se jedná o vyzvednuté a proplacené recepty. Je tak odstraněno bias nonkompliance pacienta, který má medikaci předepsanou, ale léky si nevyzvedne. Nelze však vyloučit, že část vyzvednutých léků pacient neužije.
Limitací analýz prováděných z databáze VZP je v současnosti nemožnost s vysokou pravděpodobností zhodnotit, jaká je iniciální terapie diabetu. To bude možné po doplnění o další roky sledování, pak lze identifikovat osoby, u nichž je diagnóza diabetu opřena nejen o zapsanou diagnózu, ale také o první preskripci antidiabetické terapie. Studie provedená v Quebecku na limitované populaci osob s DM léčených v primární péči nalezla zvýšení preskripce metforminu jako antidiabetika první volby mezi roky 2002 a 2011 z 89,7 na 94,6 % [15]. Tyto hodnoty však implikují podezření, že se jedná o selektovanou populaci. Přítomnost komorbidit nedovoluje v neselektované populaci pacientů s DM2T léčit 95 % osob MET.
Prezentovaná data se blíží údajům publikovaným výsledkům z jiných států. Srovnání je velmi obtížné, a to zejména pro odlišné metodiky. Přednost naší analýzy spatřujeme v tom, že hodnotí významnou část celé populace ČR s diabetes mellitus, na rozdíl od lokálních studií, do kterých jsou zapojeni vybraní lékaři, studie tak nenabízí koherentní pohled na úroveň péče jako celku v dané zemi [15–18].
Studie hodnotící trendy v preskripci antidiabetik u populace starší 60 let provedené analýzou 6 databází v provincii Ontario (Kanada) ukázala vzestup počtu pacientů léčených MET z 56,2 % v roce 2002 na 76,5 % v roce 2013 [16]. Současně v témže intervalu klesl počet léčených glibenklamidem z 56,4 % na 10,7 %: po uvedení gliklazidu na trh v roce 2007 jím bylo v roce 2013 léčeno 24,3 % osob. Preskripce glimepiridu nebyla v práci hodnocena, protože činila < 5 %. Preskripce inzulinu zůstala prakticky nezměněna, v průběhu hodnoceného období se významně snížil počet hospitalizací pro hypoglykemii.
Švédský národní diabetologický registr byl analyzován z hlediska výsledků terapie MET v recentní publikaci, ze které lze odvodit i sumární prevalenci preskripce MET v rozmezí 5 let [17]. Primárním cílem analýzy bylo zhodnocení kardiovaskulárních rizik o různé terapii, zahrnuta byla populace s DM2T farmakologicky léčená ve věku 40–85 let. Zahrnuti byli všichni pacienti v registru, kteří splňovali vstupní kritéria a kteří byli zaznamenáni v letech 2004–2007. Z celkového počtu 51 675 osob bylo léčeno MET 59 % a SU 80 %.
Studie Ingrid Leal et al [18] byla primárně zaměřena na analýzu preskripce rosiglitazonu, nicméně v hodnoceném souboru 178 674 osob s DM2T se zvýšila prevalence preskripce MET mezi roky 2000–2009 z 8,7 na 22,7 %.
Závěr
Předkládaná analýza je prvním zhodnocením vývoje preskripce metforminu v ČR a zhodnocením její konkordance s doporučenými postupy pro léčbu DM2T. Je zřetelný lineární vzestup preskripce metforminu ze 43 % na 77 % ze všech pacientů, jimž byla předepsána antidiabetická medikace. Současně je v téže době zřetelný protiběžný pokles preskripce SU z 65 % na 37 %. Tento vývoj a aktuální poměr preskripce MET a SU je potvrzením implementace doporučených postupů do praxe a důkazem vysoké kvality péče o pacienty s DM2T v ordinacích specialistů diabetologů vedle dalších pozitivních výsledků, jako je trend k poklesu incidence amputací [19].
as. MUDr. Denisa Janíčková-Žďárská, Ph.D.
denisa.janickova.zdarska@email.cz
Interní klinika 2. LF UK a FN Motol, Praha
www.fnmotol.cz
Doručeno do redakce 2. 10. 2015
Přijato po recenzi 18. 10. 2015
Sources
1. Ústav zdravotnicvkých informací. Dostupné z WWW: <http://www.uzis.cz>.
2. Intensive bloodglucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998; 352(9131): 837–853.
3. Česká diabetologická společnost. Doporučený postup péče o diabetes mellitus 2. typu. Dostupné z WWW: <http://www.diab.cz/dokumenty/dm2_12.pdf>. (poslední přístup 26. 9. 2015)
4. Ústav zdravotnických informací a statistiky ČR. Diabetologie, péče o diabetiky. Dostupné z WWW: <http://www.uzis.cz/category/tematickerady/zdravotnickastatistika/diabetologiepecediabetiky>. (26. 9. 2015)
5. Ústav zdravotnických informaci. Mezinárodní statistická klasifikace nemocí a přidružených zdravotních problémů – MKN10. Dostupné z WWW: <http://www.uzis.cz/cz/mkn/index.html>. (poslední přístup 26. 9. 2015)
6. WHO Collaborating Centre for Drug Statistics Methodology. Anatomical Therapeutic Chemical (ATC) classification system. Structure and principles. Dostupné z WWW: <http://www.whocc.no/atc/structure_and_principles/>. (poslední přístup 26. 9. 2015)
7. Inzucchi SE, Bergenstal RM, Buse JB et al. Management of hyperglycaemia in type 2 diabetes, 2015: a patientcentred approach. Update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetologia. 2015; 58(3): 429–442.
8. Effect of intensive bloodglucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998; 352(9131): 854–865. Erratum in: Lancet 1998; 352(9139):1558.
9. Holman RR, Paul SK, Bethel MA et al. 10year followup of intensive glucose control in type 2 diabetes. N Engl J Med 2008; 359(15): 1577–1589.
10. Matthews DR, Cull CA, Stratton IM et al. UK Prospective Diabetes Study (UKPDS) Group. UKPDS 26: Sulphonylurea failure in noninsulindependent diabetic patients over six years. Diabet Med 1998; 15(4): 297–303.
11. Kahn SE, Haffner SM, Heise MA et al. ADOPT Study Group. Glycemic durability of rosiglitazone, metformin, or glyburide monotherapy. N Engl J Med 2006; 355(23): 2427–2443.
12. Schernthaner G, Grimaldi A, Di Mario U et al. GUIDE study: doubleblind comparison of oncedaily gliclazide MR and glimepiride in type 2 diabetic patients. Eur J Clin Invest 2004; 34(8): 535–542.
13. ADVANCE Collaborative Group. Patel A, MacMahon S, Chalmers J et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358(24): 2560–2572.
14. Kvapil, M. Měly by nás zajímat názory občanů na léčbu diabetu? Kazuistiky v diabetologii 2015; 13(1): 4–5.
15. Wang TY, Eguale T, Tamblyn R. Guidelines adherence in the treatment of patients with newly diagnosed type 2 diabetes: a historical cohort comparing the use of metformin in Quebec pre and postCanadian Diabetes Association guidelines. BMC Health Serv Res 2013; 13 : 442. Dostupné z DOI: <http://dx.doi.org/10.1186/1472–6963–13–442>.
16. Clemens KK, Shariff S, Liu K et al. Trends in Antihyperglycemic Medication Prescriptions and Hypoglycemia in Older Adults: 2002–2013. PLoS One 2015; 10(9): e0137596. Dostupné z DOI: <http://dx.doi.org/10.1371/journal.pone.0137596>.
17. Ekström N, Schiöler L, Svensson AM et al. Effectiveness and safety of metformin in 51 675 patients with type 2 diabetes and different levels of renal function: a cohort study from the Swedish National Diabetes Register. BMJ Open 2012; 2(4): pii: e001076. Dostupné z DOI: <http://dx.doi.org/10.1136/bmjopen2012–001076>.
18. Leal I, Romio SA, Schuemie M et al. Prescribing pattern of glucose lowering drugs in the United Kingdom in the last decade: a focus on the effects of safety warnings about rosiglitazone. Br J Clin Pharmacol 2013; 75(3): 861–868.
19. Piťhová P, Honěk P, Dušek L et al. Incidence amputací u pacientů s diabetes mellitus v České republice 2010–2014. Vnitř Lék 2015; 61(11 Suppl 3): 3S21–3S24.
20. Green JB, Bethel MA, Armstrong PW et al. TECOS Study Group. Effect of Sitagliptin on Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2015; 373(3): 232–242.
21. White WB, Cannon CP, Heller SR et al. EXAMINE Investigators. Alogliptin after acute coronary syndrome in patients with type 2 diabetes. N Engl J Med 2013; 369(14): 1327–1335.
22. Scirica BM, Bhatt DL, Braunwald E et al. SAVORTIMI 53 Steering Committee and Investigators. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus. N Engl J Med 2013; 369(14): 1317–1326.
23. ORIGIN Trial Investigators. Gerstein HC, Bosch J, Dagenais GR et al. Basal insulin and cardiovascular and other outcomes in dysglycemia. N Engl J Med 2012; 367(4): 319–328.
24. Zinman B, Wanner C, Lachin JM et al. EMPAREG OUTCOME Investigators. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med 2015. [Epub ahead of print].
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2015 Issue Suppl 3-
All articles in this issue
-
Úvodní slovo prof. MUDr. Jaroslava Rybky, DrSc., nestora české diabetologie
Význam statistiky v programové péči o nemocné s diabetem - Medicína budoucnosti: klinické základy pevně zakotvené zpětnou vazbou z reálné praxe
- Národní zdravotnický informační systém ČR významně posílí informační podporu diabetologie: editorial
- Reálné možnosti využití datových zdrojů pro hodnocení kvality péče o pacienty s diabetem v České republice: Národní diabetologický informační systém
- Mortalita pacientů s diabetes mellitus léčených perorálními antidiabetiky v České republice poklesla během let 2003–2013 a přiblížila se populačnímu průměru
- Incidence amputací u pacientů s diabetes mellitus v České republice v letech 2010–2014
- Analýza vývoje preskripce metforminu a sulfonylurey v České republice
- Terapie diabetiků hypolipidemiky a antihypertenzivy v České republice: poznámky k datům VZP
- Monitorování kompenzace diabetu u pacientů léčených inzulinovou pumpou v České republice
- Výsledky projektu PROROK po 6 měsících intervence (Prospektivní observační projekt významu diference glykemie nalačno a postprandiální glykemie pro odhad úspěšnosti terapie diabetu 2. typu)
- Klinické a ekonomické přínosy nových antidiabetik v České republice
-
Úvodní slovo prof. MUDr. Jaroslava Rybky, DrSc., nestora české diabetologie
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Incidence amputací u pacientů s diabetes mellitus v České republice v letech 2010–2014
- Mortalita pacientů s diabetes mellitus léčených perorálními antidiabetiky v České republice poklesla během let 2003–2013 a přiblížila se populačnímu průměru
- Monitorování kompenzace diabetu u pacientů léčených inzulinovou pumpou v České republice
- Klinické a ekonomické přínosy nových antidiabetik v České republice
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

