-
Medical journals
- Career
Takotsubo kardiomyopatie, klinické zkušenosti s onemocněním a jednoletá prognóza pacientů
Authors: Petr Kubena 1; Šárka Bohatá 2; Jan Maňoušek 1; Jindřich Špinar 1,3; Jiří Pařenica 1,3
Authors‘ workplace: Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jindřich Špinar, CSc., FESC 1; Radiologická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Vlastimil A. Válek, CSc., MBA 2; Mezinárodní centrum klinického výzkumu – Klinika kardiovaskulárních onemocnění FN u sv. Anny Brno, ředitel Gorazd B. Stokin, M. D., MSc., Ph. D. 3
Published in: Vnitř Lék 2015; 61(7-8): 619-625
Category: Original Contributions
Overview
Úvod:
Takotsubo kardiomyopatie (takotsubo cardiomyopathy – TCM) je vzácné srdeční onemocnění charakterizované v akutní fázi přechodnou dysfunkcí levé komory, které může být komplikováno fibrilací komor nebo srdečním selháním. V diferenciální diagnostice musí být vždy vyloučen akutní infarkt myokardu. Cílem práce je prezentovat charakteristiku pacientů s TCM, jejich jednoletou prognózu a přínos magnetické rezonance k diagnostice těchto pacientů v klinické praxi.Metodika:
Vyhodnoceno bylo celkem 47 pacientů s prokázanou TCM. U všech pacientů byla vyloučena významná ateroskleróza koronárních tepen pomocí selektivní koronární angiografie. Celkem u 10 pacientů (21,3 %) bylo provedeno vyšetření magnetickou rezonancí (MRI) srdce. Pacienti byli prospektivně sledováni minimálně 12 měsíců.Výsledky:
Soubor pacientů s TCM tvořily z 89,4 % ženy, průměrný věk pacientů byl 62,3 ± 11,1 let. Třicet devět pacientů (83,0 %) mělo apikální a 8 midventrikulární formu TCM. Zjevný provokující stresový faktor jsme identifikovali u 18 pacientů (38,3 %). Časté byly další komorbidity, zejména onemocnění štítnice, psychiatrická, plicní nebo alergická onemocnění. U 42 pacientů (89,4 %) byla přítomna dysfunkce levé komory, 4 pacienti (8,5 %) byli v kardiogenním šoku. Čtyři pacienti (8,5 %) prodělali během hospitalizace fibrilaci komor. Roční mortalita v našem souboru činila 14,9 %, jedna pacientka (2,1 %) prodělala v průběhu sledování recidivu ataky TCM.Závěr:
Přestože u pacientů s TCM dochází k úpravě funkce levé komory, akutní fáze může být komplikována rozvojem kardiogenního šoku nebo fibrilací komor. U části pacientů je indikováno vyšetření MRI k vyloučení ischemické nebo zánětlivé etiologie.Klíčová slova:
magnetická rezonance srdce – prognóza – takotsubo kardiomyopatieÚvod
Takotsubo neboli stresová kardiomyopatie (takotsubo cardiomyopathy – TCM) je relativně vzácné srdeční onemocnění postihující nejčastěji postmenopauzální ženy. Podle literatury je diagnostikována u 1–2 % pacientů přijatých pro podezření na akutní koronární syndrom [1]. Poprvé bylo onemocnění popsáno v roce 1990 v Japonsku. Název takotsubo se užívá proto, že se tvar levé srdeční komory v době ataky nápadně podobá stejnojmenné nádobě japonských rybářů používané k chytání chobotnic [2].
Takotsubo kardiomyopatie je spojena s přechodnou dysfunkcí levé srdeční komory. Klinická manifestace zahrnuje nejčastěji bolesti na hrudi anebo dušnost, čímž imituje příznaky akutního koronárního syndromu. Anamnesticky lze u některých pacientů vystopovat nedávný výrazný stresový prožitek. Dysfunkce levé komory srdeční se spontánně upravuje v řádu několika dnů až týdnů od začátku onemocnění a celkově je prognóza velmi příznivá [3]. Podle lokalizace poruchy kinetiky levé komory se popisuje několik forem TCM: nejčastější je apikální (70–80 %), při níž dominuje postižení apikálních segmentů při zachované kontraktilitě bází. Méně časté jsou pak forma midventrikulární s dominujícím postižením kinetiky středních segmentů levé komory a nejvzácnější forma bazální s poruchami kinetiky lokalizovanými při bázi levé komory [4,5].
K diagnostice TCM byla navržena tzv. Mayo kritéria [3,6], tab. 1, která jsou založena jednak na přechodné hypokinezi, akinezi nebo dyskinezi levé komory, jež jsou typické pro TCM, dále na nových EKG změnách (elevace ST úseku nebo inverze T vlny) a vyloučení jiné příčiny, především akutního koronárního syndromu, akutní myokarditidy, feochromocytomu nebo hypertrofické kardiomyopatie [6]. Při diagnostice je nezbytné vyloučit významné aterosklerotické stenózy koronárních tepen odpovídající poruše kinetiky levé komory [7]. Někdy je nutné provést vyšetření magnetickou rezonancí (MRI) srdce k odlišení zánětlivého nebo ischemického postižení myokardu [8].
Table 1. Mayo kritéria k diagnostice takotsubo TCM [3,6] ![Mayo kritéria k diagnostice takotsubo TCM [3,6]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/f5de1d7c98adeb1fd6f0a58f3de40b97.jpg)
Etiologie TCM je stále neznámá. Jako nejpravděpodobnější se jeví role katecholaminů, jejichž hladina je u takotsubo pacientů prokazatelně zvýšená [9,10]. S tím souvisí i aktivace sympatického nervového systému [11]. Zvažuje se také možný etiologický podíl poškození myokardiální mikrocirkulace s přítomností koronárních spazmů [12], endoteliální dysfunkce [13], neurogenní omráčení myokardu [14] nebo snížení průtokové rezervy. Vzhledem k výrazné predominanci onemocnění u žen existuje hypotéza o úloze estrogenů [15]. Popsána je i chronobiologická závislost tohoto onemocnění s predominancí vzniku v létě a ráno [16]. Predominance apikálního postižení myokardu u TCM se vysvětluje nerovnoměrným rozložením β receptorů v myokardu levé srdeční komory [14].
Cíl
Cílem této práce je charakterizovat soubor pacientů s TCM diagnostikovaných na našem pracovišti a jejich jednoletou prognózu s ohledem na Mayo diagnostická kritéria. Zmiňujeme současně diagnostický přínos MRI.
Metodika
Sledování pacientů probíhalo na Interní kardiologické klinice FN Brno, pracoviště Bohunice, od května roku 2006 do srpna roku 2013. Jednalo se o pacienty přijaté na koronární jednotku pro podezření na akutní koronární syndrom, diagnóza takotsubo kariomyopatie byla stanovena na základě:
- klinických příznaků (bolest na hrudi, event. dušnost)
- typického obrazu přechodné dysfunkce levé komory pod 50 % ejekční frakce (EF), která podle kontrolní echokardiografie odezněla v řádu několika dnů až 3 měsíců
- vyloučení významného aterosklerotického koronárního postižení, které by povodím odpovídalo segmentální poruše kinetiky
U všech pacientů byly vyhodnoceny EKG změny a hodnota troponinu, koronarografický nález a funkce levé komory pomocí echokardiografie nebo levostranné ventrikulografie. Do vyhodnocení byli zařazeni pouze pacienti, u kterých byla dokumentována úprava funkce levé komory. U části pacientů byla provedena MRI srdce k vyloučení akutní myokarditidy nebo ischemického postižení. Pacienti byli sledováni minimálně 1 rok s cílem posoudit střednědobou mortalitu a případnou recidivu TCM.
Výsledky
Do studie bylo zařazeno celkem 47 pacientů s TCM. Dominovaly ženy (89,4 %), průměrný věk byl 62,3 ± 11,1 let. Pacienti, u kterých zobrazení pomocí magnetické rezonance prokázalo myokarditidu, nebo ischemickou kardiomyopatii, nebyli v této práci hodnoceni.
V popředí potíží popisovali pacienti bolesti na hrudi, nejčastěji tlakového charakteru. U části pacientů se bolest propagovala do horních končetin a do zad. Dušnost při přijetí uvedlo 17 pacientů (36,2 %). Část pacientů udávala i dlouhodobou námahovou dušnost (17,0 %) a bolesti na hrudi (19,1 %).
Vstupní EKG vykazovalo následující změny:
- elevace ST úseků ve svodech V1–V4 (23 pacientů, tj. 48,9 %), z toho necelá třetina z nich měla přítomny i kontralaterální deprese ST úseku
- blokáda levého Tawarova raménka (6 pacientů, tj. 12,8 %)
- blokáda pravého raménka Tawarova (1 pacient, tj. 2,1 %)
- negativní T vlny nad přední nebo laterální stěnou (27 pacientů, tj. 57,4 %)
- hluboké Q kmity při přijetí (8 pacientů, tj. 17,0 %)
Fibrilace komor se vyskytla u 4 pacientů (8,5 %), průměrný QTc interval byl v našem souboru 464,5 ± 55,1 ms.
Celkem 39 pacientů (83,0 %) mělo apikální a 8 (17,0 %) midventrikulární formu TCM. U 42 pacientů (89,6 %) byla přítomna dysfunkce levé komory s EF < 50 %, průměrná EF byla 36,8 ± 11,0 %. Čtyři pacienti (8,5 %) byli v kardiogenním šoku.
U všech pacientů byla provedena akutní selektivní koronarografie k vyloučení ischemické etiologie, u žádného pacienta nebyla zjištěna významná koronární stenóza. U 2 pacientů (4,3 %) byla nalezena hraniční stenóza koronárních tepen do 50 %, ale poruchy kinetiky byly rozsáhlejší, než by odpovídalo lokalizaci koronární stenózy. U všech pacientů byla zjištěna mírná elevace hs-troponinu T (0,245 ± 0,308 µmol/l, cut-off hodnota odpovídající 99. percentilu je 0,014 µmol/l), nebo troponinu I (6,375 ± 5,950 µmol/l, cut-off hodnota odpovídající 99 percentilu je 0,2 µmol/l).
Vyšetření magnetickou rezonancí srdce bylo provedeno u 10 pacientů (21,3 %) s TCM, u kterých trvaly diagnostické rozpaky. Pacienti, u kterých magnetická rezonance prokázala myokarditidu, nebo ischemickou kardiomyopatii, nejsou v naší práci vyhodnoceni.
Zjevný stresový faktor jsme zjistili u 18 pacientů (38,3 %). U 7 pacientů se jednalo o úmrtí nebo vážné onemocnění v rodině, u 1 pacienta o stresovou situaci při jednání na úřadu (exekuce). Zbývající pacienti byli hospitalizováni pro jiné onemocnění (subarachnoidální krvácení, tranzitorní ischemická ataka, náhrada kyčelního kloubu, bronchopneumonie, schizofrenie, epileptický záchvat, silné rozčilení, silná migréna, bolesti břicha).
Přidružená onemocnění jsou uvedena v tab. 2. Osm pacientů (17 %) mělo anamnézu úzkostně depresivního syndromu, část pacientů trpěla onemocněním štítné žlázy, psychiatrickým, plicním či alergickým onemocněním. Častá byla přítomnost rizikových faktorů aterosklerózy (hypertenze, dyslipidemie a diabetes mellitus).
Table 2. Základní charakteristika 47 pacientů s potvrzenou takotsubo kardiomyopatií 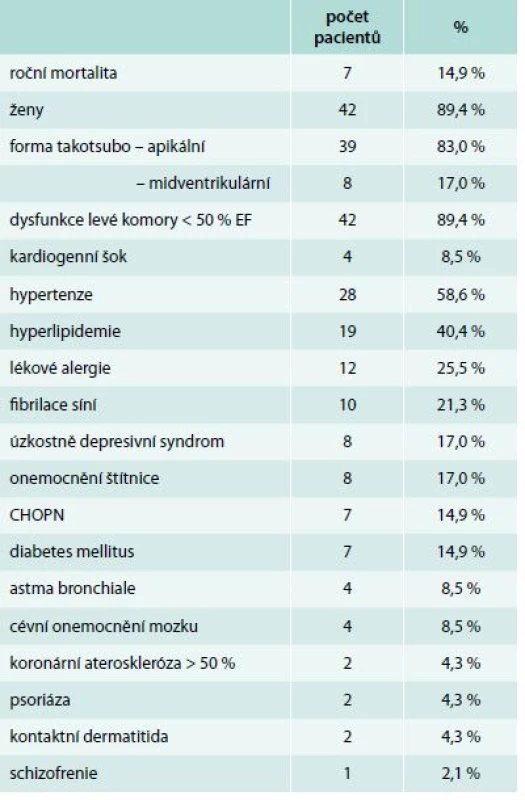
CHOPN – chronická obstrukční bronchopulmonální nemoc cévní onemocnění mozku – cévní mozková příhoda nebo tranzitorní ischemická ataka v anamnéze V dalším sledování po prodělané TCM byla řada pacientů rehospitalizována. Důvodem byly nespecifické torakalgie (3 pacienti, tj. 6,4 %), akutní peritonitida (2 pacienti, tj. 4,3 %), akutní plicní embolie s akutním cor pulmonale (1 pacient, tj. 2,1 %), krvácející žaludeční vřed (1 pacient), subarachnoidální krvácení (1 pacient), akutní pankreatitida (1 pacient), karcinom pankreatu (1 pacient), opakovaná exacerbace CHOPN (1 pacient) a schizofrenie (1 pacient).
Recidivu TCM jsme dokumentovali u 1 pacientky (2,1 %) s úzkostně depresivním syndromem, která byla přijata 3krát v rozmezí 3 let. U pacientky jsme diagnostikovali asthma bronchiale spouštěné plísněmi, po sanaci plísní v domácím prostředí se další ataka v průběhu následujících 5 let neopakovala.
K úmrtí do 1 roku došlo u 7 pacientů (14,9 %). Průměrný věk těchto pacientů byl 68,0 ± 10,7 let. Příčinou úmrtí byl u 1 pacientky kardiogenní šok při přijetí. U dalších pacientů došlo k úmrtí až po propuštění z nemocnice. Příčinou úmrtí byl u 1 pacientky (2,1 %) septický šok při peritonitidě, u dalších 2 pak následek subarachnoidálního krvácení a bronchopneumonie. U dalších 3 pacientek (6,4 %) se příčinu úmrtí zjistit nepodařilo. Žádný ze zemřelých pacientů neměl provedeno vyšetření magnetickou rezonancí srdce.
Diskuse
Na takotsubo kardiomyopatii je nutno pomýšlet v diferenciální diagnostice u pacientů s bolestí na hrudi, pozitivním troponinem a negativním koronarografickým nálezem. Může provázet i jiná závažná onemocnění, jako je subarachnoidální krvácení, nebo psychiatrická onemocnění. Závažnou komplikací, zejména v úvodní fázi TCM, může být fibrilace komor nebo rozvoj kardiogenního šoku. V povědomí lékařské veřejnosti je TCM spojená s dobrou prognózou a s úpravou funkce levé komory, ale jak dokazují naše i jiné práce, část pacientů (8–15 %) zmírá v důsledku přidružených onemocnění.
Publikovaná Mayo kritéria jsou praktickou pomůckou k diagnostice TCM. Vzhledem k přítomnosti bolestí na hrudi, EKG změnám a dysfunkci levé komory je u těchto pacientů indikováno akutní provedení koronarografie. Vyloučení významných aterosklerotických změn, které by vysvětlily rozsáhlé poškození funkce levé komory diagnostikované v akutní fázi pomoci echokardiografického vyšetření nebo ventrikulografie, je zásadním momentem k podezření na tuto diagnózu. Potvrzení diagnózy je v běžné klinické praxi založeno na potvrzení úpravy funkce levé komory, nicméně u části pacientů může správnou finální diagnózu přinést až vyšetření MRI.
Porovnání našich výsledků s publikovanou literaturou:
Delmas et al popsali průměrný věk v jejich souboru 45 pacientů s takotsubo kardiomyopatií 72,7 let a podobnou predominanci žen (91 %). Dokumentovali častější výskyt anxiózně depresivní poruchy než u kontrolní skupiny s akutním koronárním syndromem (78 % vs 26 %), 78 % pacientů uvedlo výrazný stresový faktor [17]. Nižší výskyt anxiózně depresivního syndromu v našem souboru může být dán poddiagnostikováním této komorbidity.
Podle literatury je nejčastějším rozdílem EKG pacientů s TCM ve srovnání s pacienty se STEMI PS absence Q vln (42 % vs 26 %), absence kontralaterálních depresí (94 % vs 51 %), deprese úseku ST ve svodu aVR, absence ST elevací ve svodu V1 a delší maximální QTc interval (567 ± 81 ms vs 489 ± 61 ms) [18]. Podobné změny jsme sledovali i v našem souboru (obr. 1 a, b). Nicméně pouze na základě EKG změn nelze spolehlivě odlišit TCM od STEMI PS [19,20].
Image 1. Srovnání EKG pacienta s TCM (A) a EKG pacienta s akutním infarktem myokardu s elevacemi úseku ST v oblasti přední stěny (B). 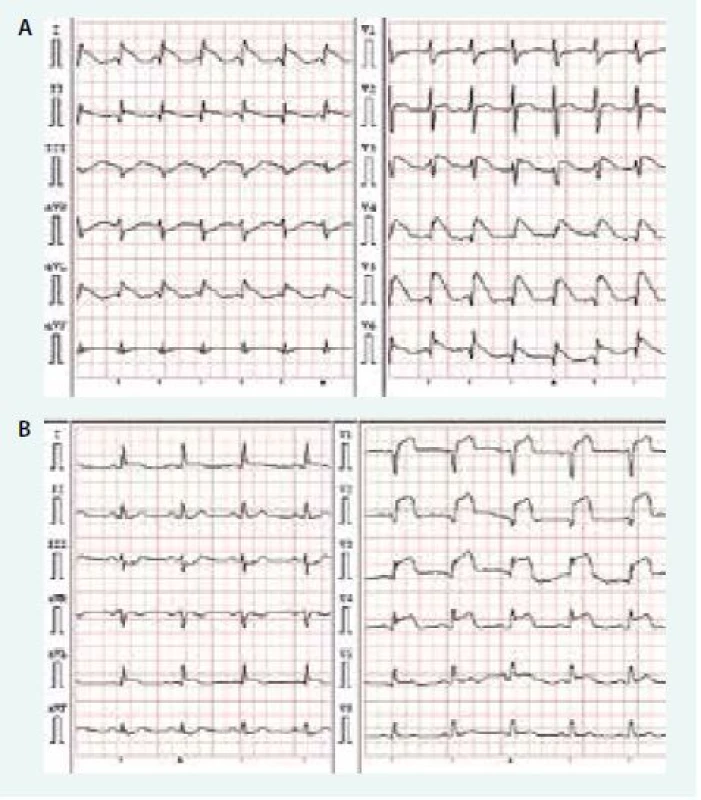
Image 2. Nález MRI pacientky s TCM 
Hypokinéza zejména hrotové části levé komory, bez známek patologického sycení myokardu v pozdní fázi (late enhancement), bez patologického signálu na nativním vyšetření. A – kinetická BTFE sekvence: dlouhá osa (dvoudutinový pohled), v diastole normální obraz B – kinetická BTFE sekvence: dlouhá osa (dvoudutinový pohled), v systole dochází k paradoxnímu vyklenování apikální části LK C – 3D IR-TFE sekvence 10 min po aplikaci kontrastní látky i.v. (late enhancement): čtyřdutinový pohled v diastole, nejsou patrné okrsky patologického sycení myokardu v hypokinetické části levé komory Údaje o mortalitě pacientů s TCM se liší, náš údaj o celkové mortalitě do 1 roku 14,9 % je poměrně vysoký. Kurowski et al udávají celkovou roční mortalitu 8,6 %, Elesber et al udávají 4letou mortalitu 17 % [21].
Prevalence kardiogenního šoku je udávána v souvislosti s TCM kolem 10 %, což koresponduje i s našimi výsledky [22]. Úprava srdeční funkce se uvádí obecně do několika týdnů [3,23].
Vyšetření magnetickou rezonancí srdce jsme indikovali při diagnostických rozpacích. Také ostatní autoři udávají provedení MRI pouze u části pacientů s podezřením na TCM – např. Wittstein u 26 % a Cacciontti u 28 % pacientů [9,23]. Obecně je k diagnostice myokarditidy vhodnější endomyokardiální biopsie než magnetická rezonance srdce [24]. V našem souboru jsme magnetickou rezonanci srdce volili jako nejvhodnější neinvazivní metodu, endokardiální biopsii jsme neprováděli ze 2 důvodů – vzhledem k přechodné dysfunkci levé komory s plnou úpravou a vzhledem k segmentální poruše kinetiky v oblasti levé komory, která může napodobovat akutní infarkt myokardu nebo takotsubo kardiomyopatii. Naše výsledky prokázaly, že provedení magnetické rezonance k vyloučení akutní myokarditidy je v některých případech nezbytné a vede ke správné konečné diagnóze (obr. 2).
Pomocí MRI u TCM lze zobrazit apikální vyklenování levé komory v akutní fázi, v níž je přítomna dysfunkce levé komory, stejně jako následnou úpravu této poruchy. Úlohou MRI je zejména odlišení této jednotky od akutní myokarditidy a akutního infarktu myokardu. Typický pacient s TCM v MR obraze nevykazuje známky patologického pozdního sycení, ale mohou být známky edému myokardu v T2 vážených obrazech a zvýšené globální myokardiální sycení v dysfunkčním segmentu [25].
Naopak pro akutní myokarditidu je v akutní fázi typické, kromě známek edému myokardu v T2 vážených obrazech, také patologické pozdní sycení v neischemické distribuci, což je typicky subepikardiální zóna, nejčastěji ve volné stěně levé komory (tento typ nacházíme u většiny pacientů s etiologickým agens parvovirem B19). Další častý typ sycení je mid-myokardiální distribuce v interventrikulárním septu (častá asociace s lidským herpesvirem 6) [26]. Někdy přechází sycení i na přilehlý perikard a může být přítomen perikardiální výpotek. V časné fázi po aplikaci kontrastní látky pak lze pozorovat výraznější sycení zánětlivě změněné tkáně díky difuzní hyperemii a kapilárnímu prosaku [27], obr. 3. MRI provedená během prvních dnů je méně senzitivní než za 7 dní po začátku klinických příznaků. MRI provedená za 4 týdny má prognostický význam – pokud pozitivní nález přetrvává, prognóza je horší (nekomplikovaný zánět myokardu by neměl trvat více než 2–3 týdny).
Image 3. MRI nález pacienta s diagnózou akutní myokarditidy 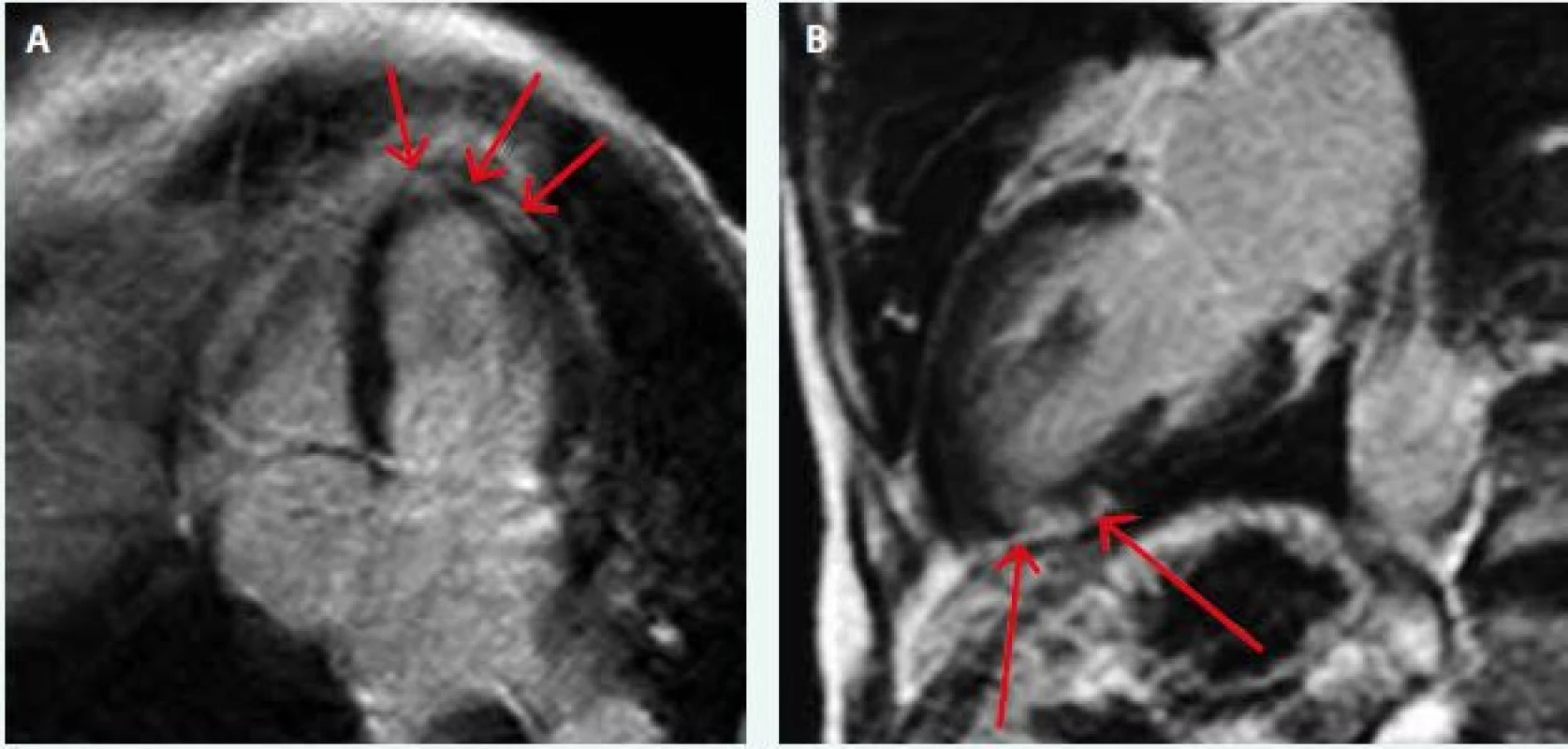
MR obraz ukazuje typické okrsky patologického pozdního sycení v subepikardiální a midmyokardiální lokalizaci. A – IRTFE sekvence 10 min po aplikaci kontrastní látky i.v. (late enhancement): čtyřdutinový pohled, oblasti patologického pozdního sycení hrotové části levé komory (viz šipky), typická distribuce subepikardiální až mid-myokardiální, s ušetřením subendokardiálních oblastí B – MR vyšetření ve dvoudutinovém pohledu (dlouhá osa LK): typické okrsky pozdního patologického sycení s relativním ušetřením subendokardiální při myokarditidě hrotové části LK U akutního infarktu myokardu lze rovněž nalézt zvýšený signál postižené oblasti v T2 vážených obrazech díky edému myokardu. Oproti myokarditidě v časné fázi sycení nenacházíme hyperemii, ale naopak teritoriální perfuzní defekt (daný mikrovaskulární obstrukcí subendokardiální tkáně), který bývá lokalizován primárně subendokardiálně (na rozdíl od myokarditidy) a dosahuje různého stupně transmurálního rozsahu. Ve fázi pozdního sycení je opět dominantní distribuce subendokardiální s různým stupněm šíření celou šíří myokardu v povodí postižené tepenné větve. Pozdní sycení infarktové tkáně je přítomno jak v akutní fázi, v níž je podkladem nekróza tkáně, tak i u chronických infarktů, u nichž je podkladem fibróza [25], obr. 4.
Image 4. MRI nález pacientky s akutním infarktem myokardu 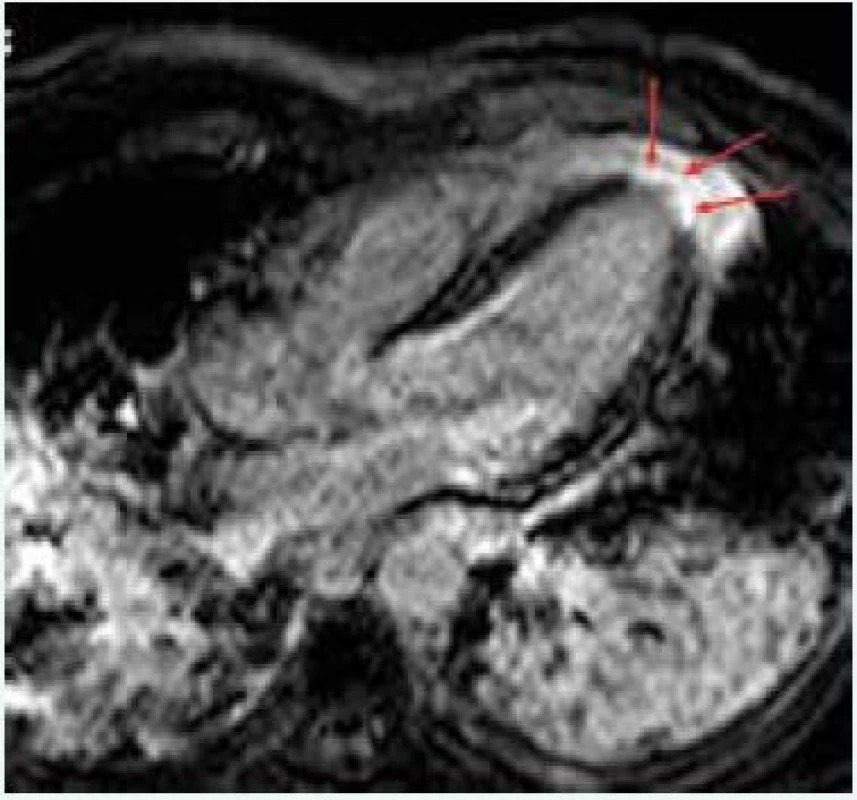
MR obraz ukazuje typické okrsky patologického pozdního sycení v subendokardiální až transmurální lokalizaci. IRTFE sekvence 10 min po aplikaci kontrastní látky (late enhancement): čtyřdutinový pohled, oblasti patologického pozdního sycení hrotové části levé komory, s transmurální distribucí, není ušetřena subendokardiální zóna Pokud chceme pomocí MRI odlišit tyto 3 patologie, je vhodné načasování vyšetření mezi 1–2 týdny po začátku klinických příznaků.
Subarachnoidální krvácení bylo opakovaně asociováno se vznikem TCM. U pacientů s nejasnou poruchou vědomí nebo bolestí hlavy a zároveň podezřením na akutní koronární syndrom (EKG změny, dysfunkce levé komory, pozitivní troponin a negativní koronarografický nález) je třeba na tuto komplikaci pomýšlet [28–30].
V literatuře byla popsána řada případů TCM spojených s nově diagnostikovaným feochromocytomem. U části z nich bylo posléze histologicky diagnostikováno prokrvácení tumoru, které mohlo být příčinou excesivní zátěže katecholaminy. Charakter změn myokardu zjištěný při myokardiální biopsii provedené v akutní fázi u pacienta s feochromocytomem a dysfunkcí komory byl shodný se změnami pacientů s TCM [31,32]. Proto by mělo být na tuto diagnózu u všech pacientů s takotsubo kardiomyopatií pomýšleno.
Přestože u pacientů kolem 30 let se častěji myslí na akutní myokarditidu než na TCM, byla TCM popsána i u mladších pacientů [33].
Limitací této práce je relativně omezený počet pacientů a monocentrický charakter souboru. Dále nebyl u všech pacientů za hospitalizace vyloučen feochromocytom jako možná příčina TCM, na čemž má podíl i částečně retrospektivní charakter práce.
Závěr
Takotsubo kardiomyopatie je relativně vzácná diagnóza, která svým klinickým obrazem napodobuje akutní infarkt myokardu s elevacemi ST. Při diagnostice této jednotky je zásadní vyloučení akutní ischemie myokardu a významné koronární aterosklerózy pomocí selektivní koronarografie. Přestože u většiny pacientů dochází k úplné úpravě funkce levé komory, akutní fáze může být komplikována rozvojem kardiogenního šoku nebo fibrilací komor, v našem souboru byla roční mortalita 14,9 %. Vyšetření magnetickou rezonancí může hrát důležitou roli při vyloučení jiné příčiny, jako je akutní myokarditida se segmentální poruchou kinetiky nebo akutní ischemie.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno), projektem – European Regional Development Fund – FNUSA-ICRC (CZ.1.05/1.1.00/02.0123) a grantem Ministerstva školství a tělovýchovy České republiky (MUNI/A/1544/2014).
MUDr. Mgr. Jiří Pařenica, Ph.D.
jiri.parenica@atlas.cz
Interní kardiologická klinika LF MU a FN Brno
www.fnbrno.cz
Doručeno do redakce 27. 1. 2015
Přijato po recenzi 31. 3. 2015
Sources
1. Hurst TR, Prasad A, Askew J et al. Takotsubo Cardiomyopathy: A Unique Cardiomyopathy With Variable Ventricular Morphology. JACC Cardiovasc Imaging 2010; 3(6): 641–649.
2. Xiu PY, Bchir MB, Sado D et al. An Unusual Cause of Electrocardiographic ST Elevation – Can the Japanese Fishing Industry Help Us? Takotsubo cardiomyopathy. Ann Emerg Med 2014; 63(2): 268–273.
3. Madhavan M, Prasad A. Proposed Mayo Clinic Criteria for the Diagnosis of Tako-Tsubo Cardiomyopathy and Long-Term Prognosis. Herz 2010; 35(4): 240–243.
4. Hurst RT, Askew JW, Reuss CS et al. Transient midventricular ballooning syndrome: a new variant. J Am Coll Cardiol 2006; 48(3): 579–583.
5. Kurowski V, Kaiser A, von Hof K et al. Apical and midventricular transient left ventricular dysfunction syndrome (takotsubo cardiomyopathy)* frequency, mechanisms, and prognosis. Chest 2007; 132(3): 809–816.
6. Bybee KA, Kara T, Prasad A et al. Systematic Review: Transient Left Ventricular Apical Ballooning: A Syndrome That Mimics ST-Segment Elevation Myocardial Infarction. Ann Intern Med 2004; 141(11): 858–865.
7. Parodi G, Citro R, Bellandi B et al. Tako-Tsubo Cardiomyopathy and Coronary Artery Disease: A Possible Association. Coron Artery Dis 2013; 24(6): 527–533.
8. Parsai C, O´Hanlon R, Prasad SK et al. Diagnostic and Prognostic Value of Cardiovascular Magnetic Resonance in Non-Ischaemic Cardiomyopathies. J Cardiovasc Magn Reson 2012; 14 : 54. Dostupné z DOI: <http://dx.doi.org/10.1186/1532–429X-14–54>.
9. Wittstein IS, Thiemann DR, Lima JA et al. Neurohumoral Features of Myocardial Stunning Due to Sudden Emotional Stress. N Eng J Med 2005; 352(6): 539–548.
10. Wright PT, Tranter MH, Morley-Smith AC et al. Pathophysiology of Takotsubo Syndrome: Temporal Phases of Cardiovascular Responses to Extreme Stress. Circ J 2014; 78(7): 1550–1558.
11. Akashi YJ, Nakazawa K, Sakakibara M et al. 123I-MIBG Myocardial Scintigraphy in Patients with “Takotsubo” Cardiomyopathy. J Nucl Med 2004; 45(7): 1121–1127.
12. Schussler JM. Takotsubo cardiomyopathy following epidural steroid injection: yet another way to break the heart. Proc (Bayl Univ Med Cent) 2014; 27(2): 122.
13. Bybee KA, Prasad A, Barsness GW et al. Clinical characteristics and Thrombolysis In: Myocardial Infarction frame counts in women with transient left ventricular apical ballooning syndrome. Am J Cardiol 2004; 94(3): 343–346.
14. Dorfman TA, Iskandrian AE. Takotsubo cardiomyopathy: state-of-the-art review. J Nucl Cardiol 2009; 16(1): 122–134.
15. Ueyama T, Hano T, Kasamatsu K et al. Estrogen Attenuates the Emotional Stress-Induced Cardiac Responses in the Animal Model of Tako-Tsubo (Ampulla) Cardiomyopathy. J Cardiovasc Pharmacol 2003; 42(Suppl 1): S117-S119.
16. Citro R, Previtali M, Bovelli D et al. Chronobiological Patterns of Onset of Tako-Tsubo Cardiomyopathy: A Multicenter Italian Study. J Am Col Cardiol 2009; 54(2): 180–181.
17. Delmas C, Lairez O, Mulin E et al. Anxiodepressive Disorders and Chronic Psychological Stress Are Associated with Tako-Tsubo Cardiomyopathy – New Physiopathological Hypothesis. Circ J 2013; 77(1): 175–180.
18. Kosuge M, Ebina T, Hibi K et al. Simple and accurate electrocardiographic criteria to differentiate takotsubo cardiomyopathy from anterior acute myocardial infarction. J Am Col Cardiol 2010; 55(22): 2514–2516.
19. Johnson NP, Chavez JF, Mosley WJ et al. Performance of Electrocardiographic Criteria to Differentiate Takotsubo Cardiomyopathy from Acute Anterior ST Elevation Myocardial Infarction. Int J Cardiol 2013; 164(3): 345–348.
20. Aschermann M, Aschermann O. Tako-tsubo kardiomyopatie. Vnitř Lék 2009; 55(9): 792–796.
21. Elesber AA, Prasad A, Lennon JR et al. Four-Year Recurrence Rate and Prognosis of the Apical Ballooning Syndrome. J Am Coll Cardiol 2007; 50(5): 448–452.
22. Citro R, Rigo F, D´Andrea A et al. Echocardiographic Correlates of Acute Heart Failure, Cardiogenic Shock, and In-Hospital Mortality in Tako-Tsubo Cardiomyopathy. JACC Cardiovasc Imaging 2014; 7(2): 119–129.
23. Cacciotti L, Passaseo I, Marazzi G et al. Observational study on Takotsubo-like cardiomyopathy: clinical features, diagnosis, prognosis and follow-up. BMJ Open 2012; 2(5). pii: e001165. Dostupné z DOI: <http://dx.doi.org/10.1136/bmjopen-2012–001165>.
24. Caforio A, Tona F, Vinci A et al. Acute biopsy-proven lymphocytic myocarditis mimicking Takotsubo cardiomyopathy. Eur J Heart Fail 2009; 11(4): 428–431.
25. Bogaert J, Dymarkowski S, Taylor AM et al. Clinical Cardiac MR. Springer: Berlin Heidelberg 2012. ISBN 978–3–642–23034–9.
26. Mahrholdt H, Goedecke K, Wagner A et al. Cardiovascular magnetic resonance assessment of human myocarditis. Circulation 2004; 109(10): 1250–1258.
27. Friedrich MG, Sechtem U, Schulz-Menger A et al. Cardiovascular Magnetic Resonance in Myocarditis: AJACC White Paper. J Am Coll Cardiol 2009; 53(17): 1475–1487.
28. Finsterer J, Karim W. CNS-disease affecting the heart: Brain–heart disorders. J Neurol Sci 2014; 345(1–2): 8–14.
29. Redfors B, Shao Y, Omerovic E. Stress-induced cardiomyopathy (Takotsubo) – broken heart and mind? Vasc Health Risk Manag 2013; 9 : 149–154. Dostupné z DOI: <http://dx.doi.org/10.2147/VHRM.S40163>.
30. Lee VH, Connolly HM, Fulgham JR et al. Takotsubo cardiomyopathy in aneurysmal subarachnoid hemorrhage: an underappreciated ventricular dysfunction. J Neurosurg 2006; 105(2): 264–270.
31. Ilio K, Sakurai S, Kato T et al. Endomyocardial biopsy in a patient with hemorrhagic pheochromocytoma presenting as inverted Takotsubo cardiomyopathy. Heart Vessels 2013; 28(2): 255–263.
32. Zielen P, Klisiewicz A, Januszewicz A et al. Pheochromocytoma-related “classic” takotsubo cardiomyopathy. J Hum Hypertens 2010;24(5): 363–366.
33. Redfors B, Shao Y, Omerovis E. Fatal stress-induced cardiomyopathy in a young patient treated with adrenomimetics. Clin Res Cardiol 2012; 101(11): 939–940.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2015 Issue 7-8-
All articles in this issue
- Transplantace pankreatu: současný stav a výhledy do budoucna
- Tumory a transplantace jater
- Transplantace solidních orgánů v České republice
- Konopí – léčba budoucnosti?
- Novinky v léčbě akutního nevarikózního krvácení do horní části gastrointestinálního traktu
- Domácí nutriční péče v České republice
- Vitamin D – stará látka s novými perspektivami
- Možnosti endoskopického řešení polypoidních a nepolypoidních lézí v kolon
- Obyčejná nemoc – apendicitida
- Platí „LDL-hypotéza“ i pro pacienty s diabetem?
- Snížení krevního tlaku – léčbou dalších rizikových faktorů
- Jak na dyslipidemii u pacientů s metabolickým syndromem
- Transplantace ledviny při inkompatibilitě krevní skupiny – úvodní zkušenosti programu
- Takotsubo (stresová) kardiomyopatie – co se změnilo? – editorial
- Rizikové faktory vzniku karcinomu štítné žlázy – editorial
- Takotsubo kardiomyopatie, klinické zkušenosti s onemocněním a jednoletá prognóza pacientů
- Infuzní toxicita rituximabu u nemocných s chronickou lymfocytární leukemií
- Kardiovaskulární účinky léčby GLP-1 agonisty se zaměřením na liraglutid
- Transkatétrová implantácia aortálnej chlopne – indikácie, priebeh intervencie a výsledky
- Hepatorenální syndrom – patofyziologie, diagnostika a léčba
- Rizikové faktory vzniku karcinomu štítné žlázy
-
Erektilná dysfunkcia ako prvý znak systémových cievnych chorôb a orgánovovaskulárnych artériových ischemických chorôb
Odporúčania a výzva Angiologickej sekcie Slovenskej lekárskej komory (2015)
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Obyčejná nemoc – apendicitida
- Transkatétrová implantácia aortálnej chlopne – indikácie, priebeh intervencie a výsledky
- Hepatorenální syndrom – patofyziologie, diagnostika a léčba
-
Erektilná dysfunkcia ako prvý znak systémových cievnych chorôb a orgánovovaskulárnych artériových ischemických chorôb
Odporúčania a výzva Angiologickej sekcie Slovenskej lekárskej komory (2015)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

