-
Medical journals
- Career
Charakteristika ulceráci í na nohách u diabetikov
Authors: L. Štrbová 1; B. Krahulec 1; I. Waczulíková 2; Ľ. Gašpar 1; E. Ambrózy 1
Authors‘ workplace: II. interná klinika Lekárskej fakulty UK a FNsP, Nemocnica Staré Mesto, Bratislava, Slovenská republika, prednosta prof. MU Dr. Andrej Dukát, CSc. 1; Oddeleni e bi omedicínskej fyziky Fakulty matematiky, fyziky a informatiky UK Bratislava, Slovenská republika, prednostka prof. RNDr. Libuša Šikurová, CSc. 2
Published in: Vnitř Lék 2009; 55(10): 918-924
Category: Original Contributions
Overview
Úvod:
Syndróm di abetickej nohy sa často prejavuje porucho u tkanivových štruktúr s kožno u lézi o u na nohách u di abetikov. Ci eľom našej práce bolo analyzovať ulceráci e na nohách u di abetikov s dôrazom na eti opatogenézu, lokalitu a stupeň poškodeni a. Metóda a paci enti: Analyzovali sme nálezy u 124 di abetikov s ulceráci ami na nohách, ktorí boli ambulantne li ečení na ambulancii pre di abetickú nohu a/ alebo hospitalizovaní na lôžkovom oddelení II. internej kliniky LF UK a FNsP v Bratislave v rokoch 1996 – 2006. Základné skríningové vyšetreni e di abetickej ne uropati e sa robilo pomoco u jednoduchých metód (vata, ostrý predmet, ladička, monofilamentum). Okrem pulzáci e artéri í na nohách sme vyšetrovali každému paci entovi členkovo - ramenný tlakový index. V prípade klinicky prítomnej infekci e kožného defektu sme vykonali výter z rany na bakteri ologické vyšetreni e. Klasifikáci a rozsahu ulceráci í na nohách bola vykonaná podľa Wagnera aj podľa Texaskej klasifikáci e, boli popísané aj lokalizáci e ulceráci í. Výsledky: Ne uropatická ulceráci a bola prítomná u 46 paci entov (37 %), kombinovaná ne uro ischemická u 76 paci entov (61 %) a čistá ischemická ulceráci a len u 2 paci entov (2 %). Ne uropati a bola prítomná celkove u 122 (98 %) paci entov s di abeticko u noho u, ischémi u končatín sme zistili u 78 paci entov (63 %). 54 % ulceráci í bolo lokalizovaných na prstoch nôh, ulceráci í lokalizovaných na ploske nohy bolo celkove 43 %. Infekci a ulceráci í na nohách bola prítomná celkove u 72 paci entov (58 %). Celkove bolo 48 plytkých ulceráci í (38,7 %) a 76 hlbokých (61,3 %). V skupine di abetikov bez ischémi e a infekci e bolo 39 % hlbokých ulceráci í voči 80 % v skupine s ischémi o u a infekci o u (p < 0,05). Syndróm di abetickej nohy sa vyskytuje prevažne u di abetikov 2. typu s dlhším trvaním ochoreni a, prevažne li ečených inzulínom, so zlo u glykemicko u kompenzáci o u a s chronickými mikrovaskulárnymi komplikáci ami di abetu, pričom medzi postihnutými di abetikmi prevažovali muži vo vyššom veku. Záver: U di abetikov 2. typu li ečených inzulínom s prítomnými mikrovaskulárnymi komplikáci ami je skríningové vyšetreni e dolných končatín nutnosťo u. Väčšinová lokalizáci a ulceráci í na prstoch nôh znamená predpoklad významného využiti a polo - topánok séri ovej výroby (protetické pomôcky) v terape utickej indikácii.Kľúčové slová:
di abetická noha – lokalizáci a ulceráci e – klinický obraz ulceráci í – riziká di abetickej nohyÚvod
Syndróm diabetickej nohy je podľa SZO definovaný ako infekcia, ulcerácia a/alebo deštrukcia hlbokých tkanív, spojená s neurologickými abnormalitami a s rôznym stupňom ischemickej choroby dolných končatín na nohách, teda distálne od členka. Inými slovami ide o patologický stav na nohách u diabetikov, ktorý za určitých nepriaznivých okolností môže viesť k poruche tkanivových štruktúr, reprezentovaných kožnými alebo osteoartikulárnymi léziami [1]. Pre tento stav sú teda charakteristické chronické, dlhodobo sa nehojace ulcerácie na koži v ktorejkoľvek časti nohy, ktoré sa často komplikujú infekciou mäkkých tkanív, osteomyelitídou a môže sa vyvinúť až nekróza tkaniva – gangréna, ktorú je potom často potrebné odstrániť – amputovať [2]. Rizikové faktory pre amputáciu končatín u diabetikov sú periférna senzitívna neuropatia, ischémia končatiny, ale aj predchádzajúca amputácia, liečba inzulínom a ulcerácia na končatine [3]. Postihnutie dolných končatín je veľkým, nielen medicínskym, ale aj spoločenským a ekonomickým problémom, a to práve najmä pre vysoký počet amputácií.
Hlavnými faktormi, ktoré prispievajú k vývoju diabetickej nohy, sú diabetická neuropatia (distálna symetrická senzitívne-motorická, ale aj autonómna s jej následkami – napr. osteoartropatiou, ktorá vedie k deformitám nohy) a ischemická choroba dolných končatín. Najčastejšie vyvolávajúce príčiny ulcerácií sú biomechanický stres (pôsobením nesprávnej obuvi s tvorbou otlakov), prípadne traumatické podnety. Možná je aj účasť pliesňovej infekcie, najmä medzi prstami [4].
Diabetická neuropatia je skupinou klinických a subklinických syndrómov vyznačujúcich sa rôznorodosťou etiológie, klinických aj laboratórnych prejavov. Jej podstatou sú difúzne alebo fokálne poškodenia periférnych somatických, alebo autonómnych nervových vlákien následkom diabetickej metabolickej poruchy a prejavuje sa charakteristickým, ale mnohotvárnym obrazom. Problémom je všeobecné podhodnotenie prítomnosti neuropatie u diabetikov 2. typu v súčasnosti. Použitím monofilamenta na palci nohy sa ukazuje 72% úspešnosť diagnostiky periférnej neuropatie [5]. Okrem monofilamenta sa naďalej odporúča v diagnostike diabetickej polyneuropatie aj používanie ladičky na vyšetrenie vibračnej citlivosti, ktoré má vysokú pozitívnu prediktívnu hodnotou 86–100% [6].
Diabetická noha sa bežne delí na neuropatickú, ischemickú a zmiešanú (neuroischemickú) [7]. Neuropatia je prítomná až u 90% všetkých ulcerácií na nohách (z toho polovica v čistej neuropatickej forme a polovica v zmiešanej neuropaticko ischemickej forme). Z dôvodu zanedbateľného výskytu čistej ischemickej formy diabetickej nohy sa doporučuje rozdeľovať diabetickú nohu na neuropatickú a neuroischemickú aj z toho hľadiska, že terapeutický postup je pri neuroischemickej a ischemickej diabetickej nohe rovnaký [7].
Prevencia sa zdá byť efektívna len u diabetikov, ktorí sú rizikoví z hľadiska vzniku syndrómu diabetickej nohy. V prípade, že okrem diabetu pacient nemá iný rizikový faktor vzniku ulcerácie, prevencia nie je finančne výhodná. Dôležitá je aj organizácia starostlivosti o nohy diabetikov. V poslednom období sú dôležité nielen medzinárodné, ale aj národné konsenzuálne odporúčania na starostlivosť o diabetické nohy [8]. Na Slovensku zatiaľ takéto odporúčania vypracované neboli.
Cieľom práce bolo analyzovať ulcerácie na nohách u diabetikov s dôrazom na etiopatogenézu, lokalitu a stupeň poškodenia.
Pacienti a metódy
Súbor pacientov sme vytvorili zo 124 diabetikov s ulceráciami na nohách, ktorí boli ambulantne liečení na ambulancii pre diabetickú nohu a/alebo hospitalizovaní na lôžkovom oddelení II. internej kliniky LF UK a FNsP v Bratislave v rokoch 1996–2006. Zdravotná a dostupná obrazová dokumentácia bola podrobená retrospektívnej analýze. Diabetická ulcerácia na nohe bola definovaná prítomnosťou kožného defektu nachádzajúceho sa pod úrovňou členkového kĺbu. Charakteristiky súboru sú v tab. 1.
Table 1. Základné charakteristiky súboru diabetikov s ulceráciami (n = 124). 
Základné skríningové vyšetrenie diabetickej neuropatie sa robilo pomocou jednoduchých, bežne dostupných vyšetrovacích metód. Taktilná citlivosť na končatinách sa vyšetrovala vatou, algická citlivosť zaostreným predmetom, na vyšetrenie tepelnej citlivosti sme použili predmet s jedným koncom studeným (kov) a druhým koncom teplým (umelá hmota) (Tip-test). Tieto vyšetrenia sa robili symetricky na oboch končatinách od kolena smerom nadol až na prsty na oboch stranách končatín. Tlaková citlivosť sa vyšetrovala na ploske nohy 10g Semmes-Weinsteinovým monofilamentom na 4 miestach (na brušku prvého prsta, nad 1. a 5. hlavicou metatarzálnej kosti a na päte). Prah vibračnej citlivosti sme vyšetrovali nad lôžkom nechta 1. prsta nohy semikvantitatívne kalibrovanou 128 Hz ladičkou, súčasne aj kvantitatívnou metódou biothesiometrom (Bio-Medical, Newbury, Ohio, USA) s patologickými hodnotami zvýšeného prahu vibračnej citlivosti nad 25 V. Šlachovo-okosticové reflexy patelárne a Achillovej šlachy sa bilaterálne vyšetrovali neurologickým kladivkom [9]. Na základe týchto vyšetrení sa určilo skóre NDS (Neuropathy Disability Score). V prípade dvoch patologických výsledkov z uvedených vyšetrení alebo vyššieho skóre NDS sme diagnostikovali diabetickú neuropatiu [10,11].
Vyšetrenie autonómnej neuropatie sa robilo pomocou kožnej elektrickej vodivosti prístrojom Thio-Test (Viatris, Nemecko), za použitia nami v minulosti určených noriem (normálna hodnota potivosti je nad 30 μS) [12].
Okrem pulzácie artérií (a. dorsalis pedis a a. tibialis posterior) sme vyšetrovali každému pacientovi členkovo-ramenný tlakový index (ABPI) pomocou dopplerometrického signálu najprv nad a. brachialis a následne na oboch a. tibialis posterior a a. dorsalis pedis. Pre kritickú ischémiu sme použili diagnostické kritérium ABPI pod 0,5 [13]. V prípade klinických príznakov (v prípade nehojacej sa ulcerácie, chladných nôh, pri nehmatných pulzáciách, prípadne klaudikačných ťažkostiach alebo pokojových ischemických bolestiach), alebo nameranom ABPI pod 0,9, sme vykonali duplexné dopplerovské vyšetrenie na RTG pracovisku, následne transkutánnu oxymetriu na nohách pomocou Oxykapnomonitora (SMK 365, Hellige, Nemecko) s príslušnou kyslíkovou polarografickou sondou – transoxódou. Meranie transkutánnej oxymetrie sa vykonalo v pokoji vleže, ale aj po zvesení končatín, elevácii a cvičení končatín. Akceptované kritérium pre ischémiu končatiny je tlak kyslíka pod 30mmHg [14]. V prípade, že sa dokázala ischémia končatín aj týmito vyšetreniami, vykonalo sa arteriografické vyšetrenie na RTG pracovisku.
V prípade klinicky prítomnej infekcie kožného defektu (začervenie okolia rany, šírenie sa infekcie do okolia rany, teplá koža v okolí rany) sme vykonali výter z rany na bakteriologické vyšetrenie na potvrdenie infekcie.
Metabolická kompenzácia diabetu bola posudzovaná pomocou glykovaného hemoglobínu (HbA1c) metódou DCCT (normálne hodnoty do 6,6%). Z laboratórnych výsledkov sa brali do úvahy ešte vyšetrenia cholesterolu, triglyceridov, kreatinínu v sére. Prítomnosť diabetickej nefropatie sa určovala aj pomocou vyšetrenia mikroalbuminúrie (normálne hodnoty do 30 μg/min), na posúdenie prítomnosti diabetickej retinopatie sa robilo vyšetrenie očného pozadia na oftalmologickej ambulancii.
Klasifikácia rozsahu ulcerácií na nohách bola vykonaná podľa Wagnera [15], aj podľa Texaskej klasifikácie [16]. Boli popísané aj lokalizácie ulcerácií, podľa preddefinovaných 5 oblastí nohy (predná časť nohy, priestory medzi prstami a chrbát prstov; spodná plocha prstov; ploska nohy; päta; zadná a bočná časť nohy).
Štatistická analýza výsledkov
Vyšetrované parametre v sledovanom súbore pacientov sme popísali vhodným parametrom centrálnej tendencie a variability. Normálne rozdelené dáta u spojitých premenných popisujeme aritmetickým priemerom a smerodajnou odchýlkou SD. Pre asymetricky rozdelené dáta u spojitých premenných uvádzame medián a medzikvartilové rozpätie IQR. Normalitu dát sme testovali Shapiro Wilkovým testom. Pre testovanie asociácie medzi dvoma kategorickými faktormi sme použili χ2 testy. Testovali sme na hladine významnosti α = 0,05. Ako výslednú pravdepodobnosť uvádzame hodnotu pravdepodobnosti korigovanú na spojitosť (Yatesova korekcia).
Výsledky
93 diabetikov (75%) malo trvanie základného metabolického ochorenia dlhšie ako 10 rokov. 61 pacientov (60%) malo hodnotu HbA1c vyššiu ako 8%. Celkový cholesterol v sére bol v súbore diabetikov 4,57 ± 1,33 mmol/l; triglyceridy v sére boli 2,03 ± 2,17 mmol/l (priemerná hodnota ± SD); kreatinín v sére 90,8 μmol/l (medián); albuminúria 152,5mg/ml (medián); systolický krvný tlak 151,6 ± 25,1mmHg (priemerná hodnota ± SD) (tab. 2).
Table 2. Vyšetrované laboratórne parametre v súbore diabetikov s ulceráciami (n = 124). 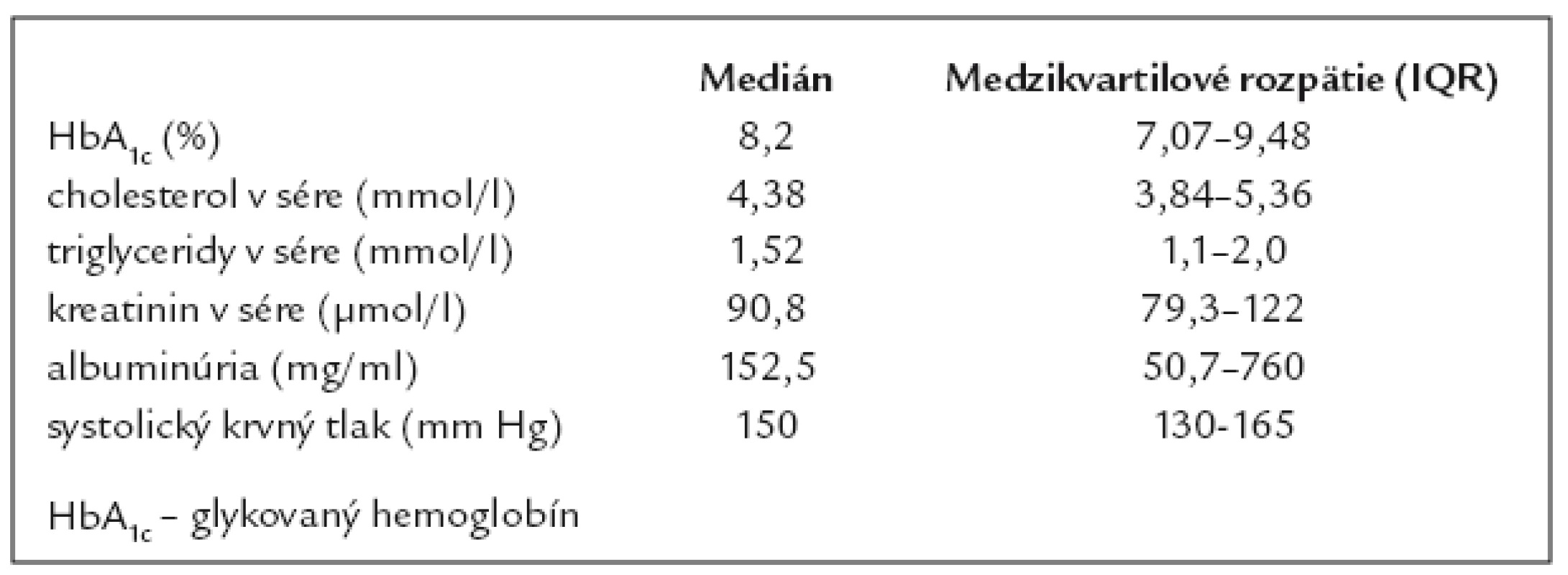
91,4% diabetikov s ulceráciami na končatinách malo diabetickú retinopatiu a 71,6% diabetickú nefropatiu. Abnormálne nízku potivosť na nohách sme zistili u 84,9% diabetikov s ulceráciami.
71 pacientov (57,3%) bolo liečených len inzulínom, 39 (31,5%) orálnymi antidiabetikami, 12 pacientov (9,8%) malo v liečbe kombináciu inzulínu a orálnych antidiabetík a dva pacienti (1,4%) boli liečení dietou (obr. 1).
Image 1. Liečba diabetes mellitus u pacientov s kožnými defektami na nohách (n = 124). 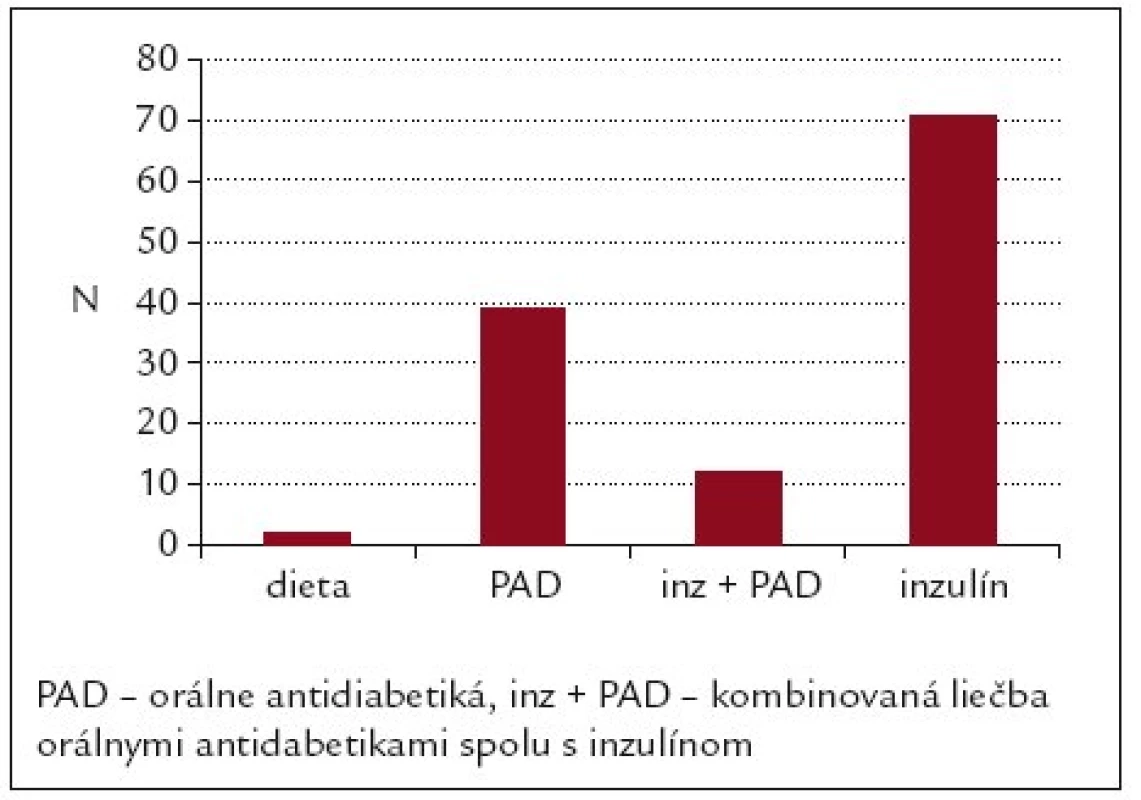
Charakteristika diabetických ulcerácií
Neuropatická ulcerácia bola prítomná u 46 pacientov (37%), kombinovaná neuroischemická u 76 pacientov (61%) a čistá ischemická ulcerácia len u 2 pacientov (2%) (obr. 2).
Image 2. Etiopatogenetická charakteristika kožných defektov na nohách u diabetikov (n = 124). 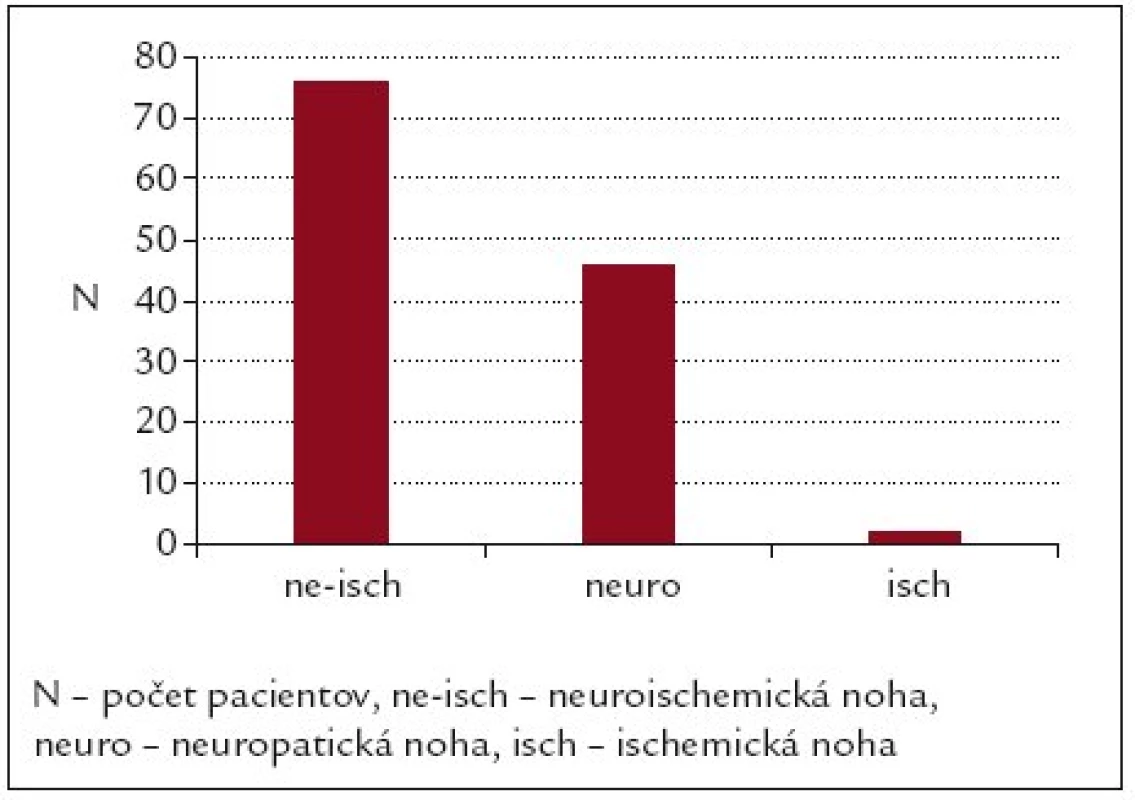
Neuropatia ako základný etiopatogenetický proces ulcerácie na diabetickej nohe bola prítomná celkove u 122 (98%) pacientov s diabetickou nohou. Ischémiu končatín sme zistili u 78 pacientov (63%). Kritickú ischémiu 36 pacientov (29%). ABPI vyšší ako 1,2 svedčiaci pre mediokalcinózu sme zistili u 61 (49,2%) diabetikov.
Kožné defekty boli lokalizované na prednej okrajovej časti prstov nohy, v medziprstných priestoroch a chrbáte prstov nohy u 46 pacientov (37%), na spodine prstov u 20 pacientov (17%), na ploske nohy u 33 diabetikov (26%), na päte u 9 pacientov (7%) a na bočných, okrajových častiach a zadnej časti nohy u 16 pacientov (13%). 54% ulcerácií bolo lokalizovaných na prstoch nôh, ulcerácií lokalizovaných na ploske nohy bolo celkove 43% (obr. 3).
Image 3. Lokalizácia ulcerácií na nohách diabetikov (n = 124). 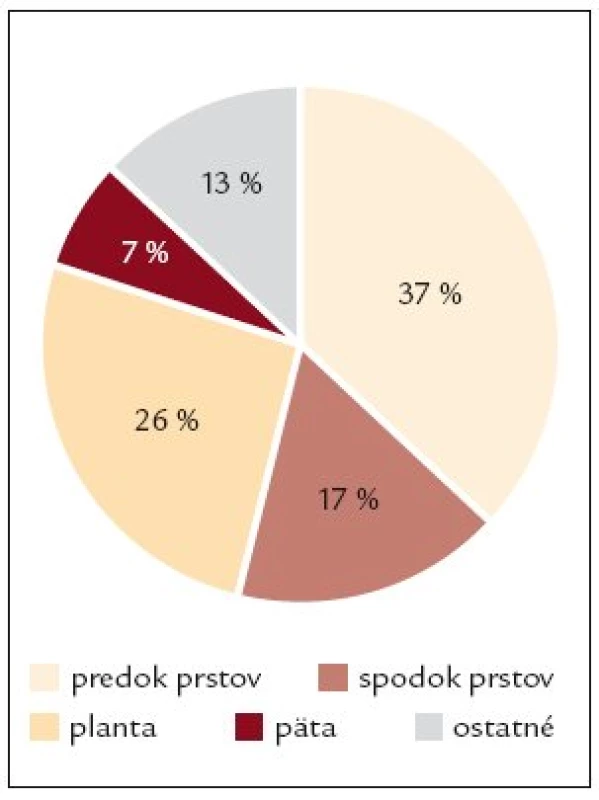
Počty pacientov s ulceráciami klasifikovanými podľa Wagnera sú v tab. 3 a počty pacientov s ulceráciami klasifikovanými podľa Armstronga sú v tab. 4.
Table 3. Klasifikácia ulcerácií podľa Wagnera. 
Table 4. Klasifikácia ulcerácií podľa Armstronga. 
Z tabuľky vyplýva, že infekcia ulcerácií na nohách bola prítomná celkove u 72 pacientov (58%). V A skupine bolo 11 ulcerácií plytkých a 7 hlbokých, v B skupine 5 plytkých a 23 hlbokých, v C skupine 23 plytkých a 11 hlbokých, v D skupine 9 plytkých a 35 hlbokých (obr. 4).
Image 4. Vplyv infekcie a ischémie na hĺbku kožných defektov na nohách diabetikov (n = 124). 
Celkove bolo 48 plytkých ulcerácií (38,7%) a 76 hlbokých (61,3%). V skupine diabetikov bez ischémie a infekcie bolo 39% hlbokých ulcerácií voči 80% v skupine s ischémiou a infekciou (p < 0,05).
Neuropatické ulcerácie (skupiny A ++ B) boli u 31 pacientov lokalizované na ploske nohy (67,4%) voči len 22 pacientom (28,2%) s ischémiou končatín (skupiny C + D) (p < 0,05) (obr. 5).
Image 5. Lokalizácia kožných defektov v závislosti na etiopatogenetických faktoroch diabetickej nohy (n = 124). 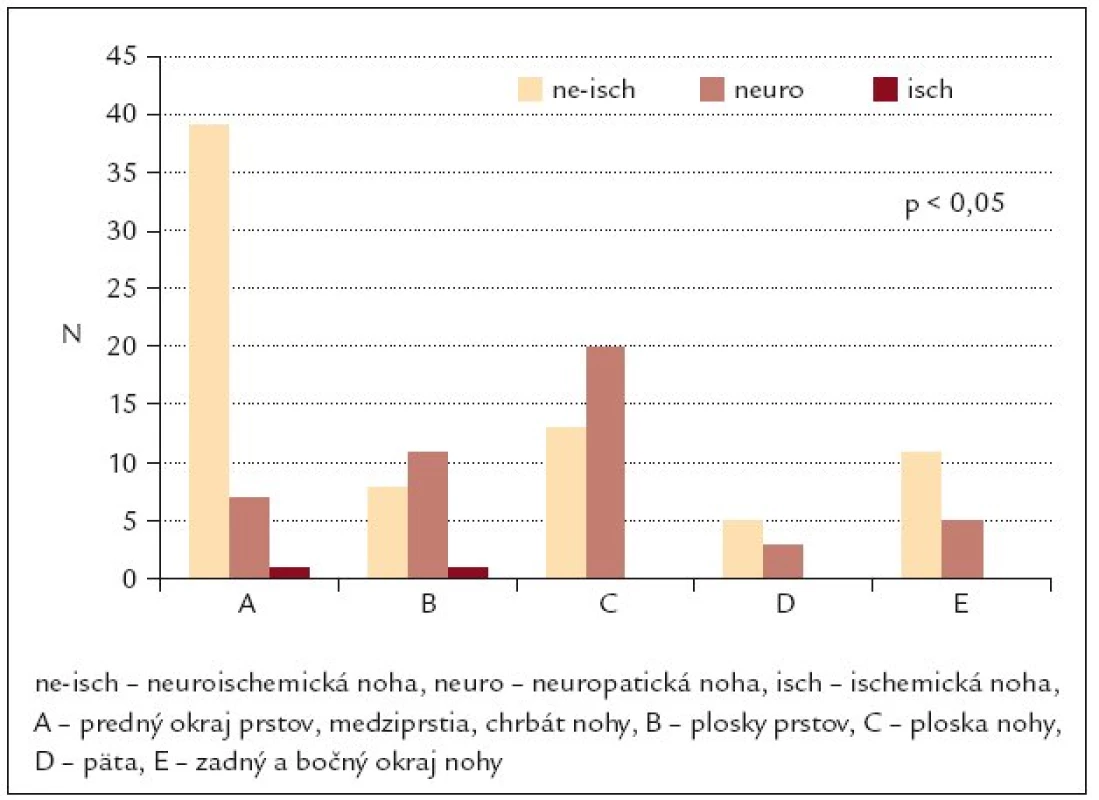
Diskuzia
Diabetická noha, prejavujúca sa či už kožným defektom, infekciou alebo následnou amputáciou, predstavuje veľký medicínsky a komplexnosťou a dĺžkou liečby aj ekonomický problém. Týka sa prevažne, tak ako to potvrdila analýza nášho súboru, diabetikov 2. typu s dlhším trvaním ochorenia, prevažne mužov vo vyššom veku. Na to, že kožné defekty na nohách sa vyskytujú prevažne u diabetikov 2. typu a viac u mužov, poukázal aj Medzinárodný konsenzus o syndróme diabetickej nohy už v roku 1999 [1]. Známy je aj rizikový faktor dlhšieho trvania diabetes mellitus. V štúdii Rith-Najariana et al z roku 1992 bolo zistené, že dlhé trvanie diabetu nad 20 rokov vedie v porovnaní s trvaním ochorenia pod 9 rokov k viac ako 6-násobne vyššiemu riziku vzniku ulcerácií na nohách [17]. Aj vyšší vek bol v minulosti popísaný ako rizikový faktor vzniku ulcerácie na nohe u diabetikov [18].
Prevaha pacientov so zlou metabolickou kompenzáciou diabetu (HbA1c nad 8%) spolu s vysokým percentom výskytu chronických diabetických mikrovaskulárnych (neuropatia, retinopatia, nefropatia) aj makrovaskulárnych (ischemická choroba dolných končatín, mediokalcinóza) komplikácií v našom súbore pacientov potvrdzuje známu skutočnosť, že za výskyt komplikácií diabetes mellitus je zodpovedná hlavne glykácia proteínov a jej následky [19]. Tieto úvahy potvrdzujú aj najnovšie dôkazy o tom, že glykácia je dôležitý mechanizmus vývoja komplikácií diabetu, ktoré sú zahrnuté do syndrómu diabetickej nohy, a to neuropatie, makrovaskulárneho ochorenia a v menšej miere aj do horšieho hojenia rán [20]. Podporou zlej metabolickej situácie ako rizikového faktora zvýšeného výskytu ulcerácií na nohách diabetikov je aj štúdia Manteyho, ktorá zistila, že pacienti, u ktorých došlo behom 2 rokov sledovania k relapsom ulcerácií, mali signifikantne vyšší glykovaný hemoglobin ako pacienti bez reulcerácií (8,5 vs 7,6%) [21]. Podobne aj Jirkovská et al zistili signifikantne vyšší HbA1c v skupine diabetikov s ulceráciami na nohách [22]. Potvrdili sme asociáciu syndrómu diabetickej nohy s chronickými mikrovaskulárnymi komplikáciami diabetu, ako aj difúznym aterosklerotickým postihnutím tepien, čo sa vysvetľuje dlhým trvaním základného metabolického ochorenia. Aj Rathur a Boulton považujú chronické mikrovaskulárne komplikácie za rizikový faktor ulcerácií na nohách diabetikov [23].
Prevaha diabetikov liečených inzulínom, či už samostatne, alebo v kombinácii s orálnymi antidiabetikami (2/3 pacientov), tiež svedčí o dlhodobom a komplikovanom priebehu základného ochorenia s poklesom tvorby vlastného inzulínu v B-bunkách pankreasu. Možno tak usudzovať na základe toho, že indikáciou liečby inzulínom u diabetikov 2. typu býva ešte stále najčastejšie zlyhanie liečby pomocou diéty a preparátov sulfonylurey [24]. Mnohé štúdie potvrdili vysoké percento inzulínom liečených diabetikov 2. typu, ktorým sa vyvinie ulcerácia na nohách [22,25]. Potvrdili sme, že diabetes mellitus v pokročilom štádiu ochorenia má veľmi často prítomné aj ťažké ochorenie lokalizované na nohách [26]. Faglia et al vysvetľujú túto skutočnosť horším stavom aterosklerotického rizika a horším prekrvením dolných končatín, čo zistili u diabetikov 2. typu liečených inzulínom [25].
My sme zistili v našom súbore ischémiu končatín ako etiologický faktor vzniku kožného defektu až v 63%, pričom samotnú neuropatiu malo len 37%, teda niečo viac ako 1/3 diabetikov. Takmer také isté výsledky referovala štúdia z roku 2002, neuropatiu zistili však u 88%, zatiaľ čo my až u 98% diabetikov [27]. V nedávno referovanom veľkom súbore multicentrickej štúdie Eurodiale bola ischémia zistená u 49% a neuropatia u 86% diabetikov s kožnými ulceráciami na nohách [26]. Tento referovaný výskyt je nižší ako v našom súbore, čo svedčí pre menej senzitívne diagnostické metódy použité v uvedenej štúdii. Ischémiu zisťovali len pomocou dopplerometrického indexu a pulzácií artérií, neuropatiu pomocou monofilamenta, vaty, ladičky a ostrého predmetu. Nami použitá metodika určenia ischémie dolných končatín s postupným využitím rôznych diagnostických metód zvyšuje záchytnosť závažného postihnutia artérií a kombináciou jednoduchého skríningového vyšetrenia citlivosti s využitím biothesiometrie a vyšetrenia potivosti na nohách sa postihnutie diabetickou neuropatiou zistí takmer u každého diabetika s ulceráciou na nohe.
Najčastejšou lokalizáciou kožných defektov na nohách boli prsty až v polovici prípadov. Nedávno rovnaký nález referovali aj českí autori, ktorí zistili viac ako polovicu defektov na nohách u pacientov s neuropatickými, ale aj neuroischemickými ulceráciami na prstoch a prednej časti nohy. Celkove zistili v tejto lokalizácii až 75% všetkých ulcerácií [28]. Podobne aj štúdia Eurodiale zistila viac ako polovicu ulcerácií (55%) lokalizovaných na prstoch nôh [26]. Prekvapujúcim zistením je to, že iba 43% kožných defektov bolo lokalizovaných na ploskách nôh. Potvrdila to aj štúdia Eurodiale, ktorá zistila plantárne lokalizované ulcerácie v 48% [26]. Non-plantárna lokalizácia ulcerácie má veľký význam aj z hľadiska odporúčanej liečby. Predchádzajúce odporúčania sa opierajú o meranie plantárneho tlaku [29]. Ale non plantárne ulcerácie doteraz neboli v popredí z hľadiska odporúčania liečby. Preto bude potrebné zamerať sa v blízkej budúcnosti aj na iné ako plantárne lokality ulcerácií. V rámci vysokého počtu ulcerácií na prednej časti nohy sa dostáva do popredia veľmi dôležitá liečebná pomôcka, tzv. polo-topánka s pevnou pätovou časťou a voľnou prednou časťou, ktorá komplentne odstráni tlak na postihnutú časť nohy. Takúto polo-topánku si môžu aj sami pacienti vytvoriť [30].
Dokázali sme, že neuropatická ulcerácia je prevažne lokalizovaná na ploske nohy, zatiaľ čo ischemická v iných lokalitách. My sme týmto len dokázali platnosť všeobecne používaného diferenciálno-diagnostického kritéria medzi neuropatiou a ischémiou z hľadiska lokalizácie ulcerácie. Štúdia Eurodiale zistila u pacientov s ischémiou a infekciou non plantárnu lokalizáciu ulcerácie v 65% pacientov, teda podobne, ako sme zistili v našom súbore [26].
Najčastejšie kožné defekty boli 3. stupňaWagnerovej klasifikácie, resp. v skupine s ischémiou a súčasnou infekciou. Podobne aj štúdia Eurodiale zistila až 31% ulcerácií v skupine pacientov s ischémiou a infekciou [26]. Teda potvrdili sme zhodne ťažký stupeň ochorenia až u 1/3 diabetikov s kožným defektom. Ischémia končatiny, ako aj infekcia rany sú dobre známe nepriaznivé prognostické faktory pri syndróme diabetickej nohy [31]. Predchádzajúce štúdie ukázali výskyt ulcerácií podobne ťažkého stupňa len v 5–15% [16,32].
Závery
Syndróm diabetickej nohy sa vyskytuje prevažne u diabetikov 2. typu s dlhším trvaním ochorenia, prevažne liečených inzulínom, prevažne len mužov vo vyššom veku, so zlou glykemickou kompenzáciou a s chronickými mikrovaskulárnymi komplikáciami diabetu. Diabetická neuropatia bola v našom súbore prítomná u 98% pacientov, ischémia končatín u 63% a infekcia u 58%.
Najčastejšie sme zistili neuroischemické ulcerácie s výskytom u 63% pacientov. Diabetická neuropatia ako hlavná súčasť ulcerácie na nohách diabetikov bola prítomná takmer u všetkých pacientov. Kožné defekty boli lokalizované v prevažnej miere (u 54%) na prstoch nôh, plantárnych ulcerácií bolo menej ako polovica (43%). 60,5% ulcerácií bolo pokročilého 3.–5. stupňa podľa Wagnerovej klasifikácie, väčšinou (58%) išlo o infikované lézie; 61,3% rán bolo hlbokých, v prevažnej miere spôsobených ischémiou a infekciou. Neuropatické ulcerácie boli v prevažnej väčšine lokalizované na ploskách nôh (67,4%).
U diabetikov 2. typu liečených inzulínom s prítomnými mikrovaskulárnymi komplikáciami je skríningové vyšetrenie dolných končatín nutnosťou! Väčšinová lokalizácia ulcerácií na prstoch nôh znamená predpoklad významného využitia polo-topánok sé-riovej výroby (protetické pomôcky) v terapeutickej indikácii.
Je nepochybné, že do starostlivosti o diabetickú nohu je potrebné investovať, či už do preventívnej starostlivosti (vyhľadávanie rizikových nôh, prevencia amputácií končatín), alebo do liečebnej starostlivosti (včasná liečba ulcerácií na nohách), pretože sa to vráti vo forme zníženia ekonomickej záťaže [33]. Cieľom starostlivosti o diabetickú nohu by sa mala stať evidencia amputácií končatín, ktorá by poukazovala na kvalitu starostlivosti o nohy u diabetikov [34].
Štúdia bola čiastočne podporená grantom VEGA: 1/0755/09.
MUDr. Lujza Štrbová
www.faneba.sk
email: lujza.strbova@faneba.sk
Sources
1. Jirkovská A. Syndrom di abetické nohy. Mezinárodní konsensus vypracovaný Mezinárodní pracovní skupino u pro syndrom di abetické nohy. Praha: Galén 2000.
2. Krans HM, Porta M, Keen H et al. Di abetes care and rese arch in Europe: the St Vincent Declarati on acti on programme. WHO 1995.
3. Adler AI, Boyko EJ, Ahroni JH et al. Lower - extremity amputati on in di abetes. The independent effects of peripheral vascular dise ase, sensory ne uropathy, and fo ot ulcers. Di abetes Care 1999; 22 : 1029 – 1035.
4. Krahulec B, Kučera P, Kurča E et al. Di abetická polyne uropati a II. Vybrané komplikáci e di abetickej ne uropati e. Bratislava: Arimes 2003.
5. Herman WH, Kennedy L. Underdi agnosis of peripheral ne uropathy in type 2 di abetes. Di abetes Care 2005; 28 : 1480 – 1481.
6. Meijer JW, Smit AJ, Lefrandt JD et al. Back to basics in di agnosing di abetic polyne uropathy with the tuning fork! Di abetes Care 2005; 28 : 2201 – 2205.
7. Edmonds ME, Foster AV. Managing the di abetic fo ot. Oxford: Blackwell 2005.
8. Bo ulton AJ, Vileikyte L, Ragnarson - Tennvall G et al. The global burden of di abetic fo ot dise ase. Lancet 2005; 366 : 1719 – 1724.
9. Krahulec B, Žúži M, Vozár J et al. Di abetická polyne uropati a, súčasné di agnostické a terape utické možnosti. Bratislava: Lufema 1999.
10. Bo ulton AJ, Gri es FA, Jervell JA. Guidelines for the di agnosis and o ut - pati ent management of di abetic peripheral ne uropathy. Di abet Med 1998; 15 : 508 – 514.
11. Yo ung MJ, Bo ulton AJ, MacLe od AF et al. A multicentre study of the prevalence of di abetic peripheral ne uropathy in the United Kingdom hospital clinic populati on. Di abetologi a 1993; 36 : 150 – 154.
12. Štrbová L, Krahulec B, Lahitová R. Znížená potivosť kože u di abetikov je závažný rizikový faktor ulceráci í na nohách. Di abetologi e Metabolismus Endokrinologi e Výživa 2002; 5 : 51 – 52.
13. Internati onal Working Gro up on the Di abetic Fo ot: Internati onal Consensus on the Di abetic Fo ot & Practical Guidelines on the Management and Preventi on of the Di abetic Fo ot. IDF, Amsterdam 2007.
14. Gašpar Ľ, Krahulec B, Gavorník P. Význam transkutánnej oxymetri e v di agnostike syndrómu di abetickej nohy. Di abetes Obezita 2002; 2 : 24 – 31.
15. Wagner FW jr. Orthopedic rehabilitati on of the dysvascular lower limb. Orthop Clin North Am 1978; 9 : 325 – 350.
16. Armstrong DG, Lavery LA, Harkless LB. Validati on of a di abetic wo und classificati on system. The contributi on of depth, infecti on, and ischemi a to risk of amputati on. Di abetes Care 1998; 21 : 855 – 859.
17. Rith - Najari an SJ, Stolusky T, Gohdes DM. Identifying di abetic pati ents at high risk for lower - extremity amputati on in a primary he alth care setting. A prospective evalu ati on of simple screening criteri a. Di abetes Care 1992; 15 : 1386 – 1389.
18. Bo ulton AM, Cavanagh PR, Rayman G.The Fo ot in Di abetes. Chicester: Wiley 2006.
19. Rácz O, Šipulová A. Patogenéza chronických komplikáci í. In: Kreze A, Langer P, Klimeš I et al (eds). Vše obecná a klinická endokrinológi a. Bratislava: Academic Electronic Press 2004 : 653 – 660.
20. Huijberts MS, Schaper NC, Schalkwijk CG. Advanced glycati on and products and di abetic fo ot dise ase. Di abetes Metab Res Rev 2008; 24 (Suppl 1): S19 – S24.
21. Mantey I, Foster AV, Spencer S et al. Why do fo ot ulcers recur in di abetic pati ents? Di abet Med 1999; 16 : 245 – 249.
22. Jirkovská A, Wosková V, Bartoš V et al. Význam neinvazivní di agnostiky angi opati e a ne uropati e při screeningovém vyšetření syndromu di abetické nohy. Vnitř Lék 1998; 44 : 269 – 273.
23. Rathur HM, Bo ulton AJ. The di abetic fo ot. Clin Dermatol 2007; 25 : 109 – 120.
24. Bartoš V, Pelikánová T. Praktická di abetologi e. Olomo uc: Maxdorf 2000.
25. Fagli a E, Favales F, Qu aranti ello A et al. Are insulin‑tre ated type 2 di abetic subjects at higher risk for fo ot ulcers? Di abetes Care 1999; 22 : 1379 – 1380.
26. Prompers L, Huijberts M, Apelqvist J et al. High prevalence of ischaemi a, infecti on and seri o us comorbidity in pati ents with di abetic fo ot dise ase in Europe. Baseline results from Eurodi ale study. Di abetologi a 2007; 50 : 18 – 25.
27. Oyibo SO, Jude EB, Voyatzoglo u D et al. Clinical characteritics of pati ents with di abetic fo ot problems: changing patterns of fo ot ulcer presentati on. Pract Di abet Int 2002; 19 : 10 – 12.
28. Piťhová P, Pátková H, Galandáková I et al. Lokalizace defektů u syndromu di abetické nohy podle její eti ologi e. Di abetes Obezita 2007; 11 : 17 – 20.
29. Lavery LA, Armstrong DG, Wunderlich RP et al. Di abetic fo ot syndrome: evalu ating the prevalence and incidence of fo ot pathology in Mexican Americans and non‑Hispanic whites from a di abetes dise ase management cohort. Di abetes Care 2003; 26 : 1435 – 1438.
30. Chantela u E. Half - shoes for off - lo ading di abetic plantar ulcers. Di abetes Care 2001; 24 : 2016.
31. Reiber GE, Pecoraro RE, Koepsell TD. Risk factors for amputati on in pati ents with di abetes mellitus. A case - control study. Ann Intern Med 1992; 117 : 97 – 105.
32. Oyibo SO, Jude EB, Tarawneh I et al. The effects of ulcer size and site, pati ent’s age, sex and type and durati on of di abetes on the o utcome of di abetic fo ot ulcers. Di abet Med 2001; 18 : 133 – 138.
33. Mayfi eld A, Reiber GE, Sanders LJ et al. American Di abetes Associ ati on. Preventive fo ot care in di abetes. Di abetes Care 2004; 27 (Suppl 1): S63 – S64.
34. Jeffco ate WJ, van Ho utum WH. Amputati on as a marker of the qu ality of fo ot care in di abetes. Di abetologi a 2004; 47 : 2051 – 2058.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2009 Issue 10-
All articles in this issue
- Charakteristika ulceráci í na nohách u diabetikov
- Plazmatické hladiny neuropeptidu Y, ghrelinu a leptinu u pacientek s anorexia nervosa a jejich změny po šestitýdenní realimentaci
- Sekundární dyslipidemie navozená současnými perorálními kontraceptivy
- BNP a echokardiografické parametre u pacientov s chronickými chorobami obličiek a dialyzovaných chorých
- Vztah mezi kvalito u života a BODE indexem u bývalých kuřáků ve stabilní fázi chronické obstrukční plicní nemoci
- 24letý muž s horečkami, multiorgánovou dysfunkcí a rychle progredujícím ARDS
- Léčba refluxní choroby jícnu – současný stav
- Polohový test – víme o něm opravdu všechno?
- Neuroendokrinní nádory žaludku
- Refluxní choroba jícnu. Standardy České gastroenterologické společnosti – aktualizace 2009
- Nežádo ucí účinky amiodaronu na kůži
- IgA pemfigus provázející mnohočetný myelom vymizel při léčbě bortezomibem (Velcade), cyklofosfamidem a dexametazonem. Popis případu a přehled literatury
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Refluxní choroba jícnu. Standardy České gastroenterologické společnosti – aktualizace 2009
- Léčba refluxní choroby jícnu – současný stav
- Polohový test – víme o něm opravdu všechno?
- Neuroendokrinní nádory žaludku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

