-
Medical journals
- Career
Přístroj Task Force Monitor v diagnostice synkopy pomocí testu na nakloněné rovině
Authors: J. Siegelová 1; B. Fišer 2
Authors‘ workplace: Klinika funkční diagnostiky a rehabilitace Lékařské fakulty MU a FN u sv. Anny, Brno, přednosta prof. MUDr. Jarmila Siegelová, DrSc. 1; Fyziologický ústav Lékařské fakulty MU, Brno, přednosta prof. MUDr. Bohumila Fušer, CSc. 2
Published in: Vnitř Lék 2006; 52(2): 160-166
Category: Review
Overview
Test na sklopném stole se užívá k vyšetřování vazovagální synkopy. Registrace krevního tlaku tep po tepu a monitorování EKG však nestačí k objasnění mechanizmů synkopy u jednotlivých nemocných. Proto byl ve Štýrském Hradci v Rakousku vyvinut přístroj Task Force Monitor, který vedle neinvazivní kontinuální registrace krevního tlaku umožňuje registraci systolického výdeje impedanční metodou. Výhodou je možnost kalkulace srdečního výdeje a totální periferní rezistence tep po tepu a průběžný výpočet variability srdeční frekvence a baroreflexní senzitivity i hodnocení aktivity sympatiku a parasympatiku. Metoda umožňuje detailní hemodynamickou analýzu po celou dobu testu na nakloněné rovině včetně okamžiku synkopy.
Klíčová slova:
vazovagální synkopa - test na nakloněné rovině - Task Force Monitor - variabilita srdeční frekvence a krevního tlaku - baroreflexní senzitivitaÚvod
Od roku 1992 se vyšetření na sklopném stole užívá k rutinnímu vyšetřování vazovagální synkopy v mnoha laboratořích na celém světě. Směrnice připravené odbornými společnostmi se v detailech liší, ale v podstatě je metodika vyšetření obdobná [1,2,3,4]. Po určitém období klidu vleže se stůl sklopí tak, že rovina stolu svírá s horizontální rovinou úhel 70° s hlavou vyšetřované osoby směřující nahoru, a v této poloze setrvá vyšetřovaná osoba několik desítek minut. Test je považován za pozitivní buď při poklesu krevního tlaku doprovázeného bezvědomím nebo při závažné bradykardii se synkopou. Ve většině laboratoří je průběžně snímán EKG záznam a krevní tlak je měřen jednou za minutu, pouze v některých laboratořích je krevní tlak snímán tep po tepu přístrojem Finapres nebo Finometr. Oba tyto přístroje byly vyvinuty v Nizozemí na podkladě průkopnické práce prof. Jana Peňáze z brněnského Fyziologického ústavu, který objevil metodu kontinuální neinvazivní registrace krevního tlaku v prstových arteriích ruky [5]. Principem metody je udržovat konstantní objem v arteriích prstu, na kterém je umístěn snímač. Při vzestupu krevního tlaku v systole má objem arterie tendenci se zvětšovat, ale zpětnovazební zařízení zabrání změnám objemu tak, že tlak v manžetách snímače na prstu vzroste. Tlak v manžetách snímače, který tak sleduje tlak v arteriích, je zaznamenáván, zařízení umožňuje kontinuální záznam. Tento způsob, který je užíván v obou laboratořích Fakultní nemocnice u sv. Anny v Brně (I. interní kardio-angiologická klinika a Klinika funkční diagnostiky a rehabilitace) i Kardiologické kliniky ve Fakultní nemocnici Brno, pracoviště Bohunice [6], má samozřejmě výhody proti standardnímu postupu s intermitentním měřením krevního tlaku v pažní tepně. Zvláště je to výhodné vzhledem k současné klasifikaci pozitivního výsledku testu na sklápěcím stole [7,8].
Diagnostika synkopy
Diagnostika synkopy je doplněna údaji uveřejněnými v Guidelines Evropské kardiologické společnosti, publikované v několika verzích z roku 2004 [2,3] a 2005 [4]. Pozitivní odpověď dělíme do 4 typů. U smíšeného typu 1 poklesu krevního tlaku předchází pokles tepové frekvence; ta buď neklesá pod 40 tepů za minutu nebo klesne pod 40 tepů za minutu na dobu kratší než 10 sekund s přítomnou asystolií kratší než 3 sekundy nebo bez přítomnosti asystolie. Typ 2a je kardioinhibiční bez asystolie, krevní tlak klesá před poklesem tepové frekvence, která je nižší než 40 tepů za minutu po dobu delší než 10 sekund a asystolie, pokud je přítomna, není delší než 3 sekundy. Kardioinhibiční typ 2b s asystolií je charakterizován přítomností asystolie po dobu delší než 3 sekundy. Změny tepové frekvence se objeví současně nebo před poklesem krevního tlaku. Typ 3 je čistý vazodepresorický, tepová frekvence neklesne pod 10 % proti nejvyšší tepové frekvenci záznamu v průběhu sklopení.
Výjimku z této klasifikace tvoří chronotropní inkompetence, kdy tepová frekvence nevzroste během testování (nebo vzrůstá o méně než 10 % nad hodnotu tepové frekvence před sklopením). Jestliže tepová frekvence vzrůstá nad 130 tepů za minutu po začátku a během sklopení, jedná se o excesivní vzestup srdeční frekvence (syndrom posturální tachykardie). Syndrom hypersenzitivity karotického sinu potvrdíme masáží karotického sinu vleže i ve vzpřímené poloze, kdy buď systolický krevní tlak klesne o více než 50 mm Hg nebo se objeví asystolie delší než 3 sekundy.
Od vazovagální synkopy odlišujeme ortostatickou hypotenzi, kdy krevní tlak klesá při aktivním postoji. Americká Autonomic Society a americká Academy of Neurology pod ortostatickou hypotenzi zahrnuje i pokles systolického krevního tlaku o více než 20 mm Hg nebo diastolického krevního tlaku o více než 10 mm Hg v prvních 3 minutách po sklopení stolu o úhel 60° [1,4,8,9]. Psychogenní synkopa (lépe pseudosynkopa), která není doprovázena změnami krevního tlaku a tepové frekvence a není doprovázena elektroencefalografickými abnormalitami nebo abnormalitami zjištěnými transkraniálním dopplerovským průtokoměrem, je charakterizována hlavně náhlým dramatickým začátkem.
Hyperventilační synkopu lze moderněji diagnostikovat neinvazivně poklesem koncentrace oxidu uhličitého v poslední porci vydechovaného vzduchu. Konvulzivní tonicko-klonické pohyby během vazovagální synkopy mohou být mylně diagnostikovány jako epilepsie, ale test na sklápěcím stole je pro diferenciální diagnostiku rozhodující. Synkopu vyvolanou arytmií snadno zjistíme, pokud průběžně monitorujeme EKG.
Z toho, co jsme uvedli výše, jasně vyplývají výhody kontinuálního monitorování krevního tlaku tep po tepu před monitorováním intermitentním. Ale ani toto vybavení testu na sklápěcím stole není bez nevýhod, které zřetelně vyplynou ze současného stavu poznání mechanizmů vazovagální synkopy.
Patofyziologie synkopálního stavu
V patofyziologii vazovagální synkopy je mnoho nejasného [1,2,3]. Kromě bezpečně prokázaných fakt a plauzibilních hypotéz máme řadu rozporuplných údajů, které evokují mnoho dosud nezodpovězených otázek.
Bezpečně je prokázáno, že příčinou synkopy je globální přechodné snížení průtoku krve mozkem a z toho vyplývající nedostatečné zásobení mozkových buněk kyslíkem. Příčinou sníženého průtoku mozkem je snížení perfuzního tlaku krve. Musíme si uvědomit, že ve vzpřímené poloze je perfuzní tlak krve na rozdíl od tlaku krve na úrovni srdce nižší o hydrostatický tlak krevního sloupce mezi úrovní srdce a mozkem. Na snížení perfuzního tlaku reagují mozkové cévy dilatací zprostředkovanou autoregulačním mechanizmem, jehož dynamiku jsme sledovali v jedné z našich minulých prací [10]. K dilataci dochází v průběhu několika tepů, regulační schopnost tohoto mechanizmu je však při značnějším snížení tlaku plně vyčerpána. Schopnost organizmu udržet perfuzní tlak na určité minimální úrovni je zásadní pro normální funkci mozku. V případě synkopy tato schopnost selhává.
Selhání udržení minimálního tlaku u nemocných trpících vazovagální synkopou vysvětluje následující hypotéza. Vzpřímená poloha vede ke shromažďování tekutiny v dolní polovině těla. Objem krve, který se dostává do srdce mechanizmem žilního návratu, je proto nižší, a tak dochází k nedostatečnému plnění srdce a ke snížení systolického a minutového výdeje. Snížení minutového výdeje vede ke snížení krevního tlaku, protože krevní tlak je určen součinem srdečního výdeje a systémového periferního odporu. Baroreceptory přestanou tlumit centra sympatického nervového systému a zvýšená aktivita sympatiku vede ke zvýšenému vylučování adrenalinu z dřeně nadledvin a ke zvýšení kontraktility srdce. Zvýšená kontrakce komor nedostatečně naplněných krví vede k podráždění aferentních C vláken parasympatiku a jejich aktivace vyvolá zvýšenou parasympatickou aktivitu, která se projeví poklesem tepové frekvence a sníženou sympatickou aktivitou. Tato hypotéza tedy předpokládá dvoufázovou sympatickou reakci, nejprve vzestup a pak pokles aktivity. Pokles sympatické aktivity spolu se zvýšenou hladinou adrenalinu vede k vazodilataci, protože adrenalin na rozdíl od noradrenalinu, který se vylučuje jako mediátor na nervových zakončeních vazokonstrikčních cév, působí také na β-noradrenergní receptory, čímž vyvolává vazodilataci. Souhrnně, parasympatikus vyvolá zpomalení srdce a další pokles srdečního výdeje již tak zmenšeného sníženým diastolickým plněním a snížená aktivita sympatiku spolu s vyšší hladinou adrenalinu vazodilatací snižuje periferní odpor. Poněkud málo víme, jak diferencovaná je aktivita různých součástí sympatiku. Je možné, že noradrenergní vlákna jsou více deaktivována než sympatická vlákna cholinergní, která, jak bylo prokázáno na horní končetině člověka, přispívají ke zvýšení vazodilatace. Tento hypotetický mechanizmus vedl k návrhu terapie β-adrenergními blokátory. Ty jednak mohou zeslabením kontrakcí komor přispívat ke snížení dráždění C vláken bloudivého nervu a jednak mohou blokovat vazodilatační účinek adrenalinu [11,12]. Tato hypotéza je logická, neexistují však doklady o účinnosti β-adrenergních blokátorů. Ty mohou také prohlubovat bradykardii u některých kardioinhibičních případů. Zvýšená aktivita aferentních C vláken bloudivého nervu v pokusech na zvířatech, ze kterých byla tato hypotéza odvozena, nikdy nevedla u pokusných zvířat ke zpomalení tepové frekvence. U člověka byly v některých echokardiografických studiích pozorovány zesílené kontrakce nedostatečně naplněných komor v průběhu synkopy vyvolané na sklopném stole u nemocných trpících vazovagálními synkopami, ne však u zdravých kontrol. Na druhé straně v jiné studii pomocí mikroakcelerometru umístěného na hrotu katétru zavedeného do srdeční komory nebyly v průběhu synkopy na sklopném stole pozorovány změny kontraktility.
Práce o vazovagálních synkopách u pacientů po transplantaci srdce teorii podráždění aferentních C vláken parasympatiku nepotvrzují.
Je velmi pravděpodobné, že mechanizmy mohou být odlišné u různých nemocných, jak naznačuje klasifikace vazovagální synkopy. I když budeme předpokládat, že výše popsaná hypotéza je správná, zůstává několik nezodpovězených otázek. Nemocný trpící vazovagálními synkopami se od zdravého liší tím, že se jeho komory méně plní krví, nebo je reaktivita jeho autonomního systému odlišná? Jaké hemodynamické změny způsobené terapií musíme očekávat, abychom došli k závěru, že terapie je úspěšná? V některých studiích byl zjištěn terapeutický účinek blokátoru zpětného vstřebávání serotoninu. Jak se projeví v hemodynamice?
Někteří badatelé zavádějí metody, kterými se snaží učinit test na sklopném stole citlivější tak, že podávají vyšetřovaným osobám vazodilatační látky, izoprenalin nebo sublingválně nitroglycerin. Žádná z výše formulovaných otázek však nemůže být zodpovězena bez toho, že bychom změnili vybavení laboratoře pro testování na nakloněné rovině. K zodpovězení výše uvedených otázek nestačí registrovat krevní tlak a EKG. Musíme znát změny systolického výdeje a změny systémové periferní rezistence tep po tepu. Odpovědí na tuto výzvu je Task Force Monitor vyvinutý na pracovišti ve Štýrském Hradci v Rakousku [13,14]. Přístroj Task Force Monitor vedle neinvazivní kontinuální registrace krevního tlaku umožňuje registraci systolického výdeje impedanční metodou. Výhodou je i možnost kalkulace srdečního výdeje a totální periferní rezistence tep po tepu, průběžný výpočet variability srdeční frekvence a baroreflexní senzitivity a hodnocení aktivity sympatiku a parasympatiku průběžně během celého testu [15,16,17]. S pracovníky, kteří se podíleli na vývoji tohoto zařízení, spolupracujeme již řadu let.
Task Force Monitor
Zařízení snímá krevní tlak Peňázovou metodou, je však doplněno oscilometrickým měřením tlaku na druhé paži, kterého se používá pro korekci rozdílu mezi krevním tlakem v arteriích prstu ruky a v pažní tepně. Vedle EKG registruje také elektrickou impedanci hrudníku. Je již dlouho známo, že změny elektrické impedance hrudníku odpovídají velikosti systolického výdeje levé komory. Studie, která byla autory Task Force Monitoru provedena, srovnává impedančně stanovený srdeční výdej s hodnotou stanovenou termodilučně a výsledkem je velmi dobrá shoda. Tím je vyčerpána hardwarová část přístroje. Sofistikované programové vybavení umožňuje provádět průběžně frekvenční analýzu systolického a diastolického tlaku stejně jako tepové frekvence v desetisekundových úsecích. Frekvenční analýzu oběhových parametrů jsme poprvé na světě prováděli v Brně v roce 1964 [18,19]. Později se ukázalo, že spektrální analýzy lze využít pro stanovení sympatické a parasympatické nervové aktivity [15]. Peňáz ukázal, že systém eferentní vagus - srdeční frekvence reaguje rychle přibližně do frekvencí 0,5 Hz, zatímco přenosová schopnost sympatiku prudce klesá při frekvencích vyšších než 0,1 Hz [19,20]. Proto zvýšení převahy sympatiku nad parasympatikem se ve spektrech tepové frekvence projeví zvýšením spektrálního výkonu při 0,1 Hz nad spektrálním výkonem odpovídající respirační frekvenci. Naše vyšetřované osoby necháváme dýchat podle metronomu při frekvenci 0,33 Hz [17,21]. Naopak při převaze parasympatiku je frekvenční posun opačný. V diastolickém tlaku se zvýšení sympatické nervové aktivity projeví zvýšením spektrálního výkonu při 0,1 Hz. Dále software přístroje umožní stanovit baroreflexní senzitivitu tepové frekvence (BRS) v ms/mm Hg tak zvanou sekvenční metodou. V desetisekundových úsecích studuje korelaci mezi hodnotou systolického krevního tlaku a délkou následujícího tepového intervalu. Pokud nalezne u alespoň tří po sobě jdoucích tepů statisticky významnou korelaci, vypočte z této sekvence tepů sklon křivky závislosti trvání tepového intervalu na velikosti systolického krevního tlaku. Přístroj tak umožňuje monitorovat systolický výdej, systolický a diastolický krevní tlak a tepovou frekvenci a průběžně vypočítávat periferní rezistenci, sympatickou a parasympatickou nervovou aktivitu a BRS. Při použití v laboratoři se sklopným stolem umožní Task Force Monitor hlouběji objasnit patofyziologii různých typů synkop a dá odpověď na otázky, které dosavadní metody nejsou schopny odpovědět.
Na obr. 1 vidíme příklad záznamu kontrolní osoby, na obr. 2 je pozitivní test. U této osoby došlo k mírnému poklesu periferního odporu, který vyvolal pokles krevního tlaku. Pokles periferního odporu mohl být způsoben adrenalinem vyvolanou vazodilatací nebo přechodnou inhibicí vazomotorického centra z neznámé příčiny. Současné zvýšení srdeční sympatické aktivity vedlo k vzestupu tepové frekvence, a tím srdečního výdeje, který však nedokázal pokles tlaku zcela kompenzovat. Na druhé straně představovalo spouštěcí podnět pro vzestup parasympatické aktivity, která zpomalila srdeční frekvenci a poklesem srdečního výdeje vedla k synkopě, které následný vzestup periferního odporu nedokázal zabránit. Mechanizmem spuštění aktivity parasympatiku mohla být aktivace C vláken nebo přímý účinek zprostředkovaný drahami mezi centry v mozkovém kmeni. (Signály indikující aktivitu autonomních nervů jsou na záznamu asi o 10 sekund opožděny.) U této osoby nedošlo k významnému snížení srdečního výdeje v průběhu celého testu až do okamžiku vagem zprostředkované bradykardie bezprostředně před okamžikem synkopy.
Image 1. Příklad záznamu testu kontrolní osoby získaný na výstupu Task Force Monitoru. 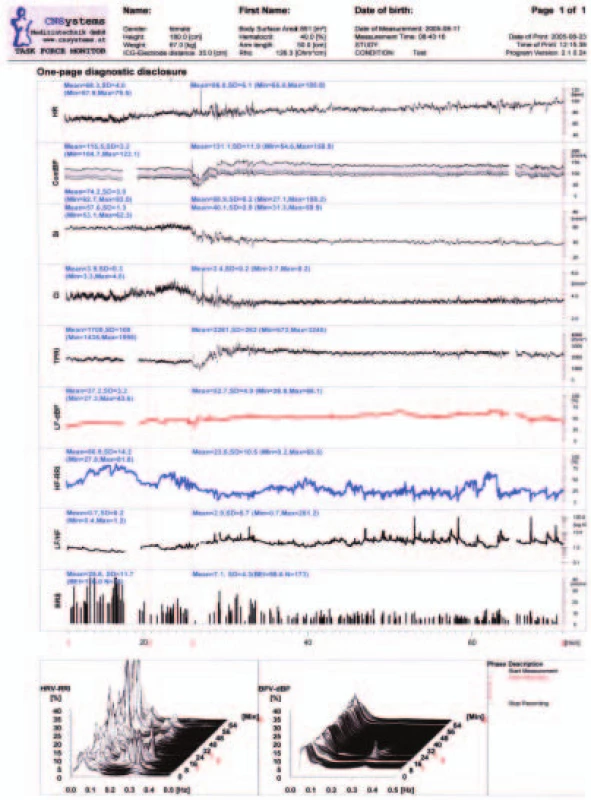
HR, bpm, tepů za minutu, – tepová frekvence, ContBP, mm Hg – kontinuální záznam krevního tlaku, SI, ml/m2 – index systolického výdeje, CI, l/(min*m2) – index srdečního výdeje, TPRI, dyne*s*m2/cm5 – index celkové periferní rezistence, LF-dBP, % – spektrální výkon variability diastolického tlaku při frekvenci 0,1 Hz (0,04–0,14 Hz) odpovídá aktivitě sympatiku, HF–RRI, % – spektrální výkon variability tepových intervalů v oblasti respirační arytmie (0,15–0,4 Hz) odpovídá vagové aktivitě, LF/HF – poměr spektrálních výkonů odpovídá poměru sympatická/parasympatická aktivita, BRS, ms/mm Hg – baroreflexní senzitivita tepové frekvence, HRV–RRI, % – frekvenční spektra variability tepových intervalů, BPV-dBP, % – frekvenční spektra variability diastolického krevního tlaku. Časový záznam: 1 – počátek záznamu, do 13. minuty registrace vleže; 2 – 14. až 18. minuta – dýchání podle metronomu o frekvenci 0,33 Hz; 3 – počátek naklonění (v 18. minutě); 4 – konec záznamu. Image 2. Pozitivní test na nakloněné rovině. 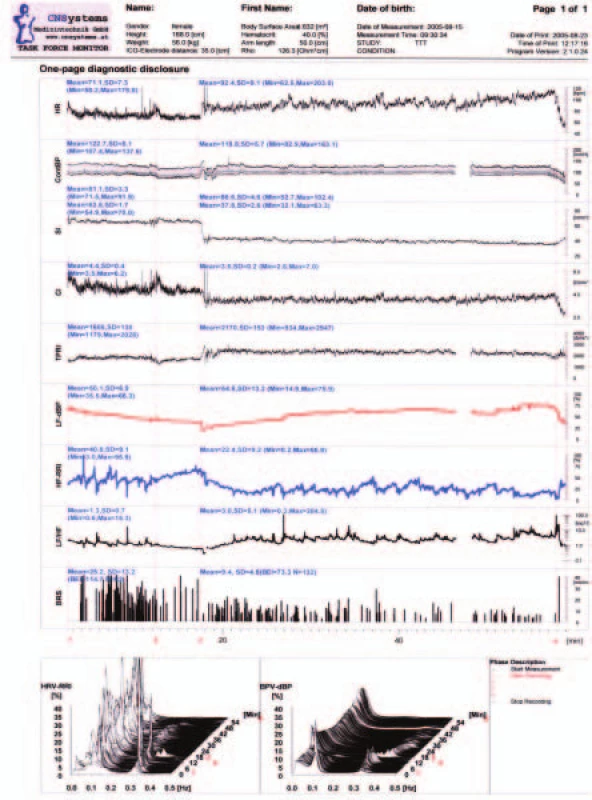
Časový záznam: 1 – počátek záznamu, do 13. minuty registrace vleže; 2 – 14. až 18. minuta – dýchání podle metronomu o frekvenci 0,33 Hz; 3 – v 18. minutě došlo ke sklopení stolu; 4 – počátek synkopálního stavu. Synkopa v 59. minutě záznamu (ve 33. minutě pasivního naklonění pacienta). Ostatní popis jako na obr. 1. Použití Task Force Monitoru však není omezeno jen na vyšetření na sklopném stole. Podobně jako v případě vazovagální synkopy se nezodpovězené otázky týkají i syndromu spánkové apnoe [22]. Epidemiologické studie naznačují vysoké riziko mortality pro kardiovaskulární chorobu, patofyziologický mechanizmus je znám pouze v hrubých rysech. V zásadě zde platí to, co nás učí chronobiologie [23]. Pokud chceme poznat podstatu chronických chorob a správně je léčit, musíme relevantní ukazatele monitorovat pokud možno průběžně a po co nejdelší možnou dobu. Nevýhodou je vysoká cena přístroje. Ta není dána cenou součástek, ale vysokou cenou vývoje, kterou musíme zaplatit, pokud chceme kvalitně léčit.
Nelze říci, že možnosti Task Force Monitoru jsou vyčerpány jeho softwarem. Ve spojení s jinými metodami nám umožní další vývoj monitorovací techniky. Tvrzení, že můžeme sledovat systémový periferní odpor tep po tepu, je poněkud nepřesné. V delším časovém intervalu pochopitelně platí, že systolický výdej odpovídá průtoku krve během jednoho tepu, ale tep po tepu tomu tak být nemusí. Pokud je systolický výdej větší než odtok krve z aorty během tepového intervalu, pak se tato nerovnováha projeví tím, že diastolický tlak na konci dotyčného tepového intervalu je vyšší než diastolický tlak na začátku dotyčného intervalu. Velikost přírůstku tlaku je úměrná hodnotě získané dělením přírůstku objemu poddajností aorty vyjádřené v ml/mm Hg. Teoreticky bychom mohli přírůstek objemu získat z rozdílu impedance hrudníku ve dvou časových intervalech odpovídajících dvěma hodnotám diastolického tlaku po sobě jdoucích tepů. Rozdíl impedancí však přesně neodpovídá změnám objemu aorty, protože se tu projeví i jiné relativně pomalé vlivy, jako je dýchání. Spolehlivější je měřit poddajnost jiným způsobem. Sami jsme společně s našimi pařížskými spolupracovníky popsali před několika lety neinvazivní metodu k určení poddajnosti aorty u člověka [24].
Popis dalšího možného vývoje je pochopitelně jen jednou z alternativ dalšího vývoje této metody. Tím, že metoda používá základních veličin, jako je tlak, objem, průtok a systémový odpor, posunuje poznání od nejrůznějších indexů blíže k základnímu fyzikálnímu popisu, což je významné jak z hlediska základního výzkumu, tak klinické praxe. Před 12 roky jsme poprvé v českém písemnictví popsali použití 24hodinového monitorování krevního tlaku [25]. Od té doby se metoda stala v České republice metodou standardní. V tomto článku popisujeme první použití Task Force Monitoru u nás. Domníváme se, že se použití tohoto nebo ekvivalentního přístroje v průběhu příštích let opět rozšíří.
Podporováno grantem MSM 0021622402.
Prof. MUDr. Jarmila Siegelová, DrSc.
www,fnusa.cz
e-mail: jarmila.siegelova@fnusa.cz
Doručeno do redakce: 25. 8. 2005
Přijato po recenzi: 2. 11. 2005
Sources
1. Perry WS, Kenny RA, Tilt table testing. In: Malik M (ed). Clinical guide to cardiac autonomic tests. Netherlands: Kluwer Academic Publisher 1999 : 67-99.
2. The Task Force on Syncope, European Society of Cardiology. Guidelines on management (diagnosis and treatment) of syncope - update 2004. Europ Heart J 2004; 25 : 2054-2072.
3. ESC Guidelines. Guidelines on management (diagnosis and treatment) of syncope - update 2004. Europace 2004; 6 : 467-537.
4. Committee for practical Guidelines to improve the quality of clinical practice and patient care in Europe. Syncope. European Society of Cardiology, 2005; 1-16.
5. Peňáz J. Photoelectric Measurement of Blood Pressure, Volume and Flow in the Finger. Dresden: Digest of the 10th international conference on medical and biological engeneering 1973 : 104.
6. Dvořák R, Kozák M, Semrád B. Přínos a postavení HUT testu (head upright tilt test) u nemocných se synkopou nejasné etiologie. Vnitř Lék 1994; 40(12): 760-764.
7. Sutton R, Petersen M, Brignole M et al. Proposed classification for tilt induced vasovagal syncope. Eur J Card Pacing Electrophys 1992; 3 : 180-183.
8. Placheta Z, Siegelová J, Štejfa M et al. Zátěžová diagnostika v ambulantní a klinické praxi. Praha: Grada Publishing 1999 : 276.
9. The Consensus Committee of the American Autonomic Society and the American Academy of Neurology. Consensus statement on the definition of orthostatic hypotension, pure autonomic failure and multiple system athrophy. Neurology 1996; 46 : 1470.
10. Savin E, Siegelova J, Fišer B et al. Intra - and extracranial artery blood flow velocity during sudden blood pressure decrease in humans. Eur J Appl Physiol 1997; 76 : 289-293.
11. Oberg B, Thoren P. Increased activity in left ventricular receptors during haemorrhage or occlusion of caval veins in the cat. A possible cause of the vaso-vagal reaction. Acta Physiol Scand 1972; 85 : 164-173.
12. Van Lieshout JJ, Wieling W, Karemaker JM. Neural circulatory control in vasovagal syncope. Pace 1997; 20 : 753-763.
13. Skrabal F, Fortin J, Gratze G et al. Short term blood pressure regulation and its clinically important disturbances: Assessment by the Task Force Monitor including beat to beat stroke volume and blood pressure. Brno: MEFA 10th International Fair of Medical Technology and Pharmacy. 2002 : 4.
14. Fortin J, Habenbacher W, Grullenberger R et al. Real time for monitor for haemodynamic beat to beat parameters and power spectra analysis of the biosignals. Proceedings of the 20th Annual International Conference of the IEEE Engineering and Medicine and Biology Society 1998; 20 : 121.
15. Malik M (ed). Clinical guide to cardiac autonomic tests. Netherlands: Kluwer Academic Publisher 1999 : 423.
16. Task Force of the European Society of Cardiology and the North American Society of Pacing and Electrophysiology: Heart Rate Variability: standards of measurement, physiological interpretation and clinical use. Circulation 1996; 93 : 1043-1065.
17. Semrád B, Fišer B., Honzíková N. Aging and autonomic status. In: Malik M (ed). Clinical guide to cardiac autonomic tests. Netherlands: Kluwer Academic Publisher 1999 : 285-300.
18. Siegelová J, Fišer B, Peňáz J. Frekvenční spektrum spontánních vln krevního tlaku u nenarkotizovaných králíků. Čs Fyziol 1967; 16 : 36.
19. Peňáz J, Fišer B. Amplitudové spektrum spontánních vln plethysmogramu a tepové frekvence u člověka. Čs Fyziol 1966; 15 : 517.
20. Fišer B, Honzíková N, Peňáz J. Power spectra of spontaneous variations of indirectly recorded blood pressure, heart rate and acral blood flow. Automedica 1978; 2: 143-147.
21. Siegelová J, Fišer B, Dušek J et al. Die Baroreflexsensitivitätsmessung bei Patienten mit essentieller Hypertonie: Einfluss von Enalapril. Nieren und Hochdruckkrankheiten 1995; 24 : 20-22.
22. Siegelová J, Moráň M, Fišer B et al. Circadian variations of blood pressure in patients with sleep apnea syndrome. Physiol Res 1995; 44 : 10.
23. Halberg F et al. International BIOCOS Group. Hurdles to asepsis, universal literacy and chronobiology-all to be overcome. Neuroendocrinology Letters 2000; 21 : 145-160.
24. Savin E, Siegelová J, Fišer B et al. Détermination non invasive de la compliance aortique chez l´homme. Archiv Physiol Biochem 1996; 104 : 257-264.
25. Siegelová J, Fišer B, Dušek J et al. 24hodinové monitorování krevního tlaku u nemocných s esenciální hypertenzí: účinnost léčby enalaprilem. Vnitř Lék 1993; 2 : 183-190.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2006 Issue 2-
All articles in this issue
- Mutační analýza LQT genů u jedinců s polékovým prodloužením QT intervalu
- Význam kombinace změn fibrinogenu, mikro/makroalbuminurie a ateromatózy v karotickém řečišti pro posouzení rizika abnormálního nálezu zátěžového SPECT myokardu u asymptomatických diabetiků 2. typu
- Idiopatická komorová extrasystolie - katetrová ablace jako léčebná alternativa
- Autoimunitné tyreopatie u diabetikov
- Význam transezofageálnej echokardiografie v detekcii kardiogénnej a aortálnej embolizácie pri ložiskovej ischémii mozgu a tranzitórnych ischemických atakoch
- Význam virové kinetiky v počátcích léčby chronické hepatitidy C pegylovaným interferonem α a ribavirinem
- Přístroj Task Force Monitor v diagnostice synkopy pomocí testu na nakloněné rovině
- Role proteinů rodiny STAT v regulaci odpovědi na léčbu chronické hepatitidy C interferonem α
- Osteonekróza čelisti v průběhu léčby mnohočetného myelomu
- Tachykardií navozená kardiomyopatie: méně obvyklé příčiny, méně obvyklá řešení: 3 kazuistiky
- Je možné vyléčit typický flutter síní radiofrekvenční ablací do jedné hodiny?
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Idiopatická komorová extrasystolie - katetrová ablace jako léčebná alternativa
- Význam transezofageálnej echokardiografie v detekcii kardiogénnej a aortálnej embolizácie pri ložiskovej ischémii mozgu a tranzitórnych ischemických atakoch
- Je možné vyléčit typický flutter síní radiofrekvenční ablací do jedné hodiny?
- Osteonekróza čelisti v průběhu léčby mnohočetného myelomu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

