-
Medical journals
- Career
Migraeflux v akutní léčbě migrény
Authors: J. Mastík; I. Novotná
Authors‘ workplace: I. neurologická klinika Lékařské fakulty MU a FN u sv. Anny, Brno, přednosta prof. MUDr. Ivan Rektor, CSc.
Published in: Vnitř Lék 2005; 51(9): 984-987
Category: Original Contributions
Overview
Poměrně velkou část pacientů s migrénou s aurou i bez aury lze zařadit dle MIDAS skóre do skupiny I a II. Podle metody stratifikované léčby je doporučováno u záchvatů I. a II. skupiny použít nespecifická kombinovaná antimigrenika. Autoři prokázali dobrou snášenlivost a dostatečnou účinnost preparátu Migraeflux (paracetamol s dimenhydrinátem) jak ve zmírnění intenzity bolesti hlavy, tak v účinku na doprovodné příznaky (nauzea, vomitus, fotofobie a fonofobie). Zaznamenali také poměrně nízký výskyt rekurencí migrenózních záchvatů a nežádoucích účinků, které byly vesměs mírného stupně.
Klíčová slova:
migréna - akutní léčba - stratifikovaná léčba - MIDASÚvod
Rozeznáváme akutní a profylaktickou léčbu migrény. Profylaktická kúra má snížit jak frekvenci, tak intenzitu migrenózních záchvatů. Nejčastěji používanými lékovými skupinami k profylaxi migrény jsou antiepileptika, betablokátory, blokátory kalciových kanálů, tricyklická antidepresiva. K akutní léčbě jednotlivých záchvatů používáme jednoduchá a kombinovaná analgetika, nesteroidní antirevmatika, ergotaminové preparáty a vysoce selektivní specifická antimigrenika ze skupiny triptanů [3].
Se zavedením triptanů se výrazně zlepšily terapeutické možnosti léčby silných migrenózních záchvatů. Ne vždy ale nastane situace, která nasazení triptanů vyžaduje. Podle odhadu Czech Headache Society z roku 2003 jsou asi jen 3 % záchvatů v České republice léčena triptany. Zejména v počátečních obdobích migrény, nebo i později u záchvatů mírné či střední intenzity, je možno používat s efektem řadu nespecifických antimigrenik.
Podle metody „stratifikované léčby“ migrény se doporučuje použít tyto léky u skupiny I a II s MIDAS skóre (Migraine Disability Assessment Scale) 0-5, resp. 6-10, což odpovídá pacientům s mírnou a střední formou migrény (MIDAS stupnice umožňuje rozdělit pacienty s migrénou na 4 skupiny podle počtu silných záchvatů za 3měsíční období) [5].
Kromě jednoduchých analgetik typu acetylsalicylové kyseliny nebo paracetamolu se používá jednoduchých analgetik v kombinaci s antiemetiky s gastrointestinálními prokinetickými vlastnostmi [6]. Z těchto preparátů se osvědčil zejména Migraeflux (paracetamol s dimenhydrinátem). Z velké skupiny nesteroidních antirevmatik se k léčbě migrény hodí zejména preparáty s rychlejším nástupem účinku.
Materiál a metodika
Ve své práci jsme se zaměřili na ověření účinnosti a snášenlivosti již klasického nespecifického antimigrenika Migraeflux. Jako kontrolní lék jsme vybrali jedno z nových antirevmatik s rychlým nástupem účinku, derivát propionové kyseliny - dexketoprofen [1].
Do prospektivní otevřené studie bylo v období od července roku 2003 do března roku 2004 zařazeno 34 pacientů (28 žen a 6 mužů) v průměrném věku 39,6 roku (rozmezí od 20 do 59 let). 25 pacientů mělo migrénu bez aury, 9 migrénu s aurou, průměrná frekvence 4,3 záchvatu (v rozmezí od 2 do 8 záchvatů) měsíčně.
Předchozí zkušenosti s triptany mělo 22 pacientů (64, 7%). Současná profylaktická kúra byla nasazena u 11 pacientů (32,4 %) a nebyla po dobu studie měněna. Nejčastěji šlo o valproát sodný a valproovou kyselinu (3krát), topiramát a klonazepam (2krát).
Migraeflux a Dexoket byly náhodným výběrem nasazeny u každého pacienta u 2 záchvatů, celkem tedy bylo 68 záchvatů migrény přeléčeno jedním a 68 záchvatů druhým preparátem.
Za léčebnou dávku bylo zvoleno 1025 mg Migraefluxu a 25 mg Dexoketu perorálně.
Intenzita bolesti během záchvatu byla hodnocena 4stupňovou škálou (3-2-1-0) pro silnou, střední, mírnou a žádnou intenzitu. Dále byly srovnávány doprovodné příznaky migrény (nauzea, zvracení, fotofobie, fonofobie), rekurence (návrat migrény v průběhu 24 hodin) a nežádoucí účinky. Hodnocení bolesti a doprovodných příznaků bylo prováděno na začátku, po 1, 2 a 4 hodinách po užití léku. Konečně pacienti hodnotili účinnost a snášenlivost preparátu 5stupňovou stupnicí (výborná, velmi dobrá, dobrá, dostatečná, nedostatečná).
Výsledky
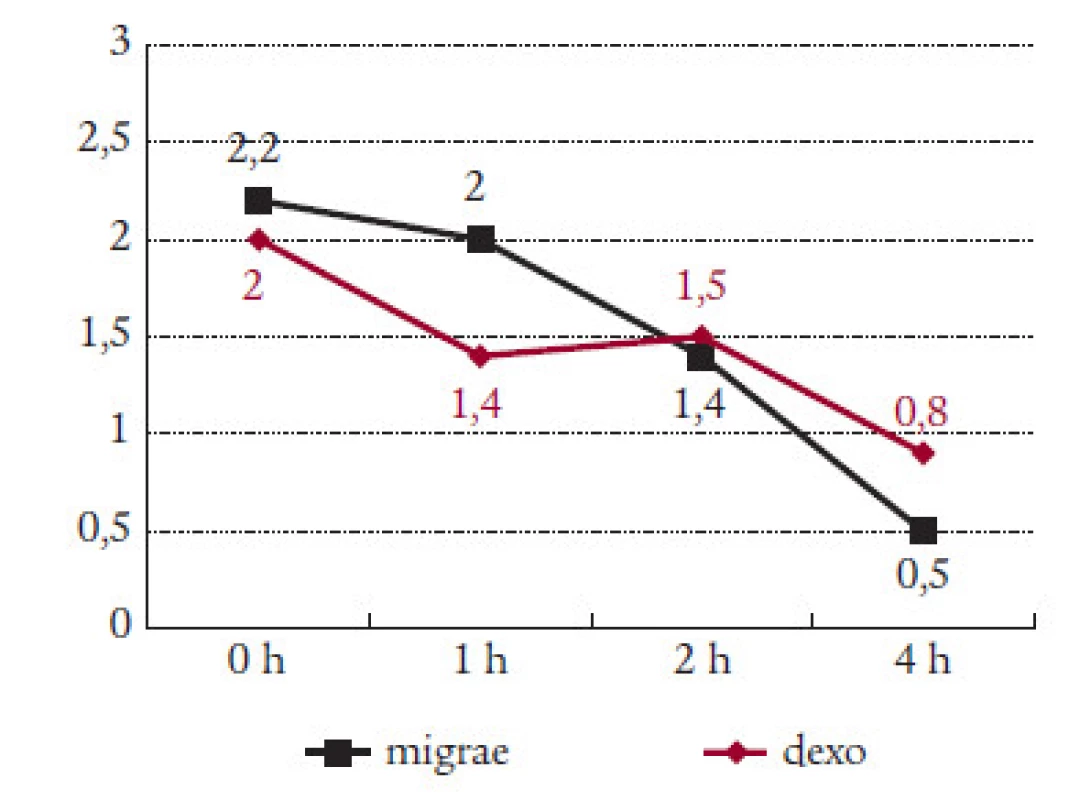
Ve 44 případech byl lék užit při střední intenzitě bolesti, 18krát při silné a 6krát již při mírné intenzitě migrény. U všech 68 záchvatů léčených preparátem Migraeflux klesla průměrná intenzita bolesti z úvodních 2,2 na 1,4 po 2 hodinách a na 0,5 po 4 hodinách (tab. 1).
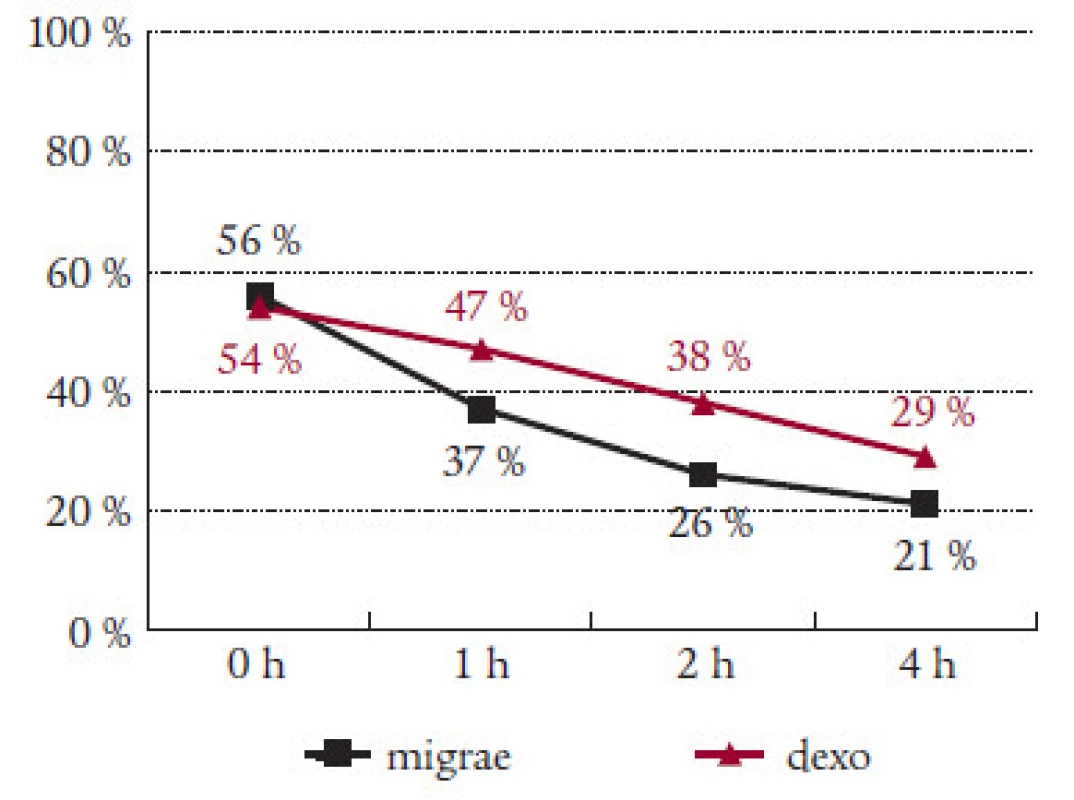
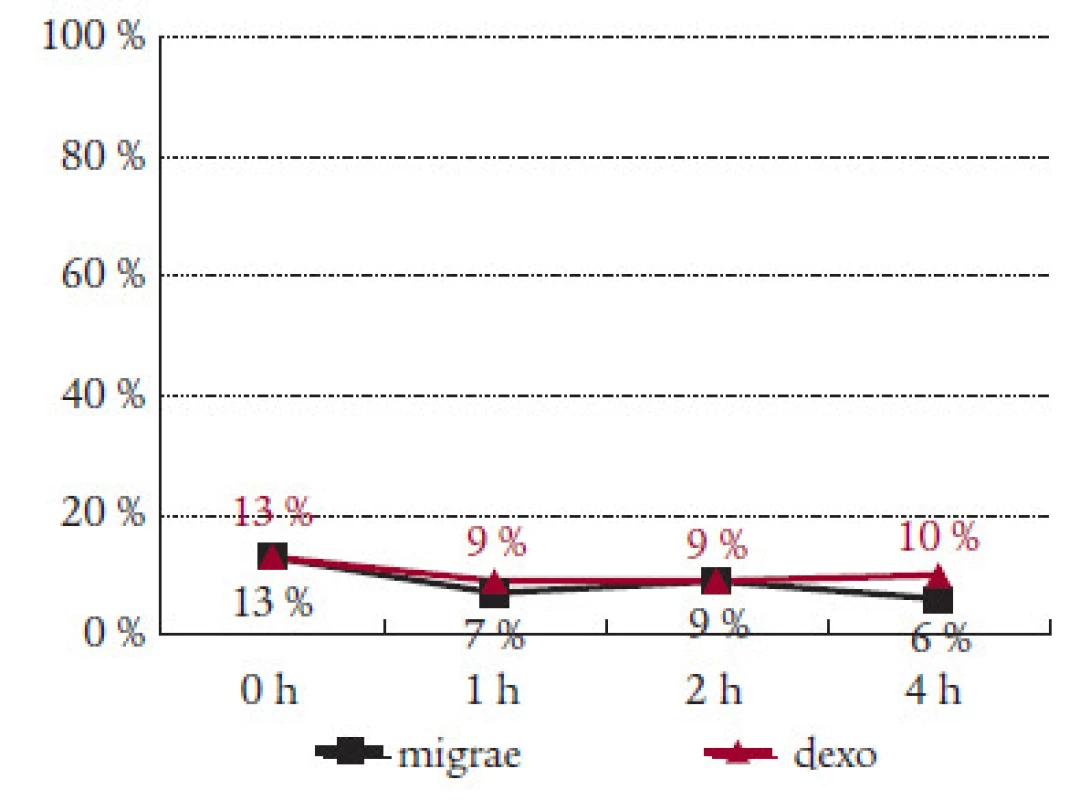
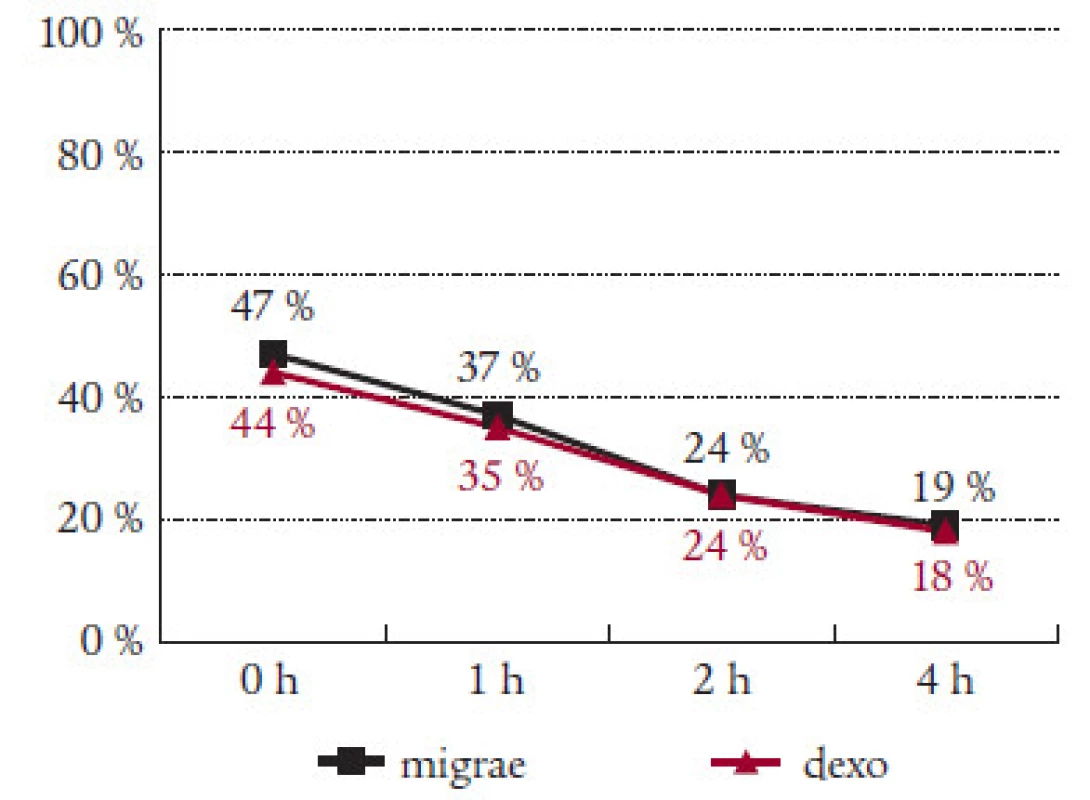
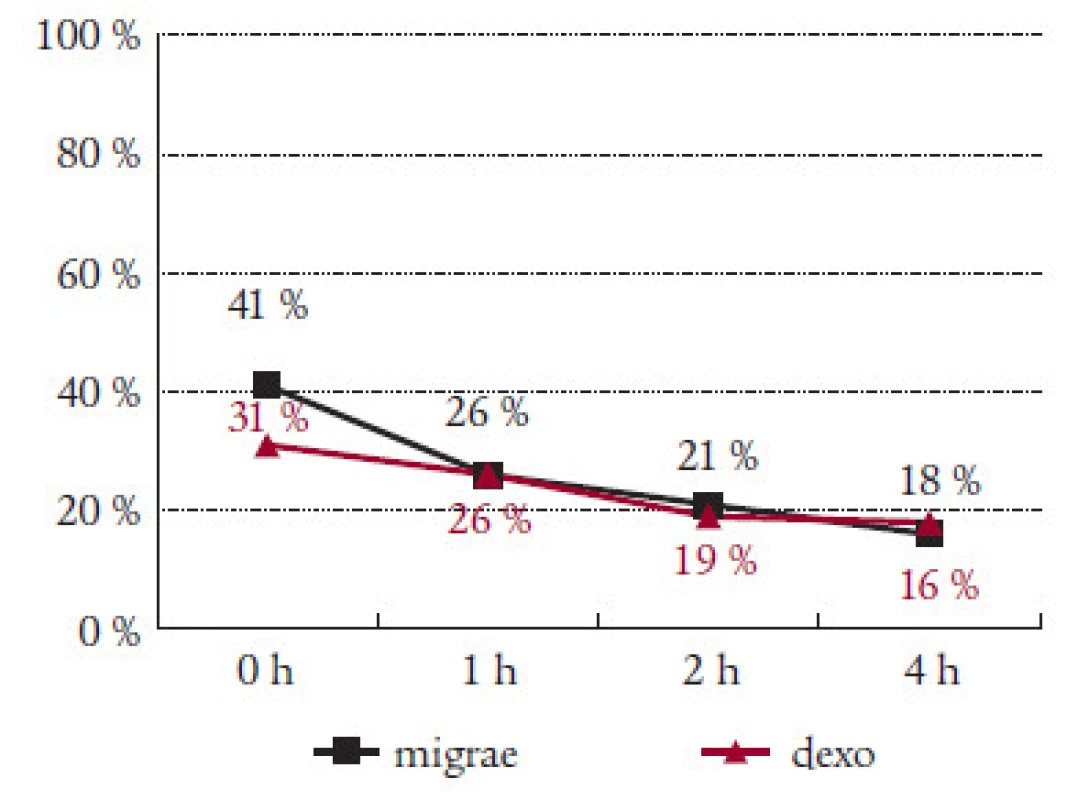
Sledovali jsme i efekt Migraefluxu na doprovodné příznaky migrény. Nauzea, která byla přítomna v úvodu sledování v 56 %, klesla za hodinu od podání Migraefluxu na 37 % a na 26 % záchvatů za 2 hodiny od podání léku (tab. 2). Vomitus byl přítomen v úvodu u 13 % záchvatů. Pokles na polovinu byl zaznamenán jak po 1 hodině (7 %), tak po 4 hodinách (6 %) (tab. 3). Fotofobie a fonofobie byly přítomny ve 47 %, resp. 41 % případů. Pokles na polovinu nastal po 2 hodinách od podání Migraefluxu ( 24 %, resp. 21 %) (tab. 4 a 5).
Výsledky byly statisticky zpracovány neparametrickými metodami (Friedmanův a Wilcoxonův test, pro dichotomické proměnné pak Cochranův a McNemarův test).
Při porovnání intenzity prezentované bolesti ve 4 časových intervalech jsme zjistili statisticky významné snížení bolesti [Friedman test c2 (d.f. = 3) = 108,1; p < 0,001]. Vysoce statisticky významné je při porovnání všech 4 měření také snížení výskytu nauzey [Cochran’s Q (d.f. = 3) = 28,3; p < 0,001], fotofobie [Cochran’s Q (d.f. = 3) = 23,6; p < 0,001] a fonofobie [Cochran’s Q (d.f. = 3) = 22,7; p < 0,001]. Naopak statisticky významné snížení výskytu jsme nezjistili u vomitu.
Ze vzájemného porovnání dvojic následujících měření bolesti (Wilcoxonův test) je patrné, že se bolest statisticky významně snížila jak mezi 1. a 2. měřením (p < 0,002), tak také mezi 2.-3. a 3.-4. měřením (v obou případech p < 0,001). U nauzey došlo k největšímu (statisticky významnému) zlepšení (McNamarův test) pouze mezi 1. a 2. měřením (p < 0,005), u fonofobie také mezi 1. a 2. měřením (p < 0,05) a u fotofobie mezi 2. a 3. měřením (p < 0,05).
Rekurence záchvatu byla přítomna pouze u 10,3 % záchvatů. Stejně tak i výčet nežádoucích účinků byl zanedbatelný. Byly přítomny v 10,3 % a vesměs mírného stupně. Nejčastěji šlo o spavost a únavu, dále poruchu koncentrace, dušnost a pocit sucha v krku.
Výborný nebo velmi dobrý léčebný efekt preparátu udávalo 5 pacientů, 26 bylo spokojeno (12 udalo dobrý a 14 dostatečný efekt) a 3 pacienti byli zcela nespokojeni. 22 pacientů hodnotilo snášenlivost jako výbornou nebo velmi dobrou, 11 jako dobrou a 1 jako dostatečnou (tab. 6).
Table 6. Účinnost a snášenlivost preparátu Migraeflux. 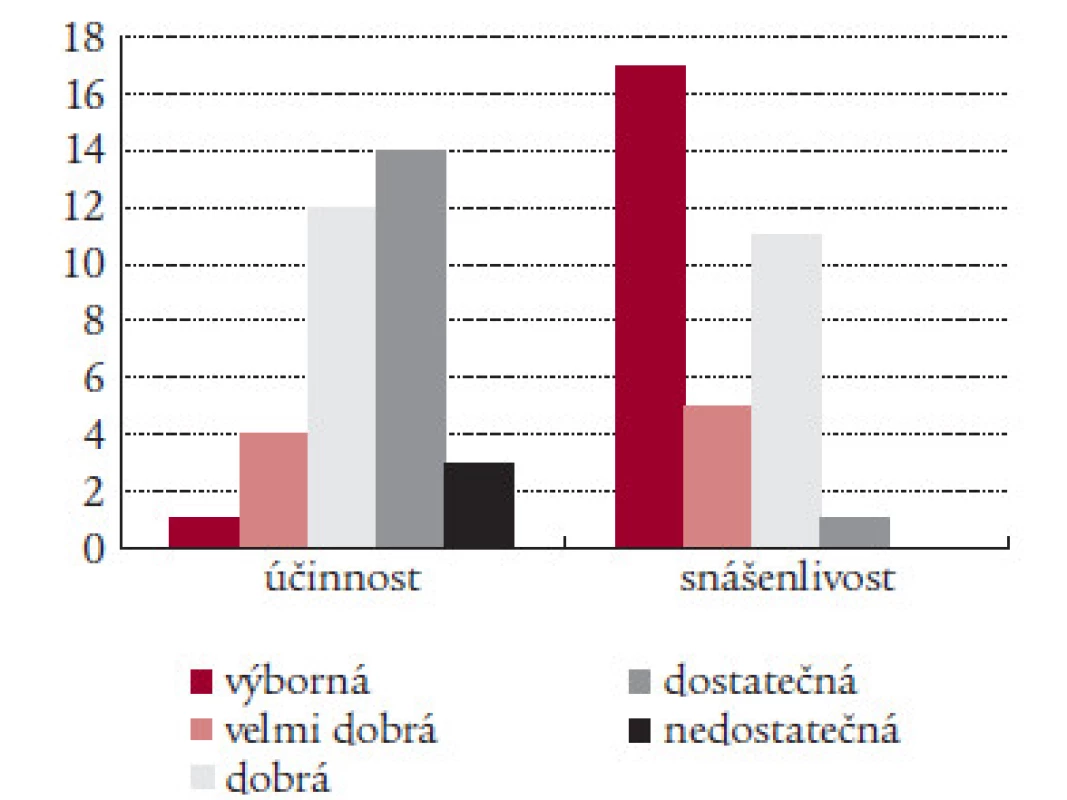
Diskuse
Kombinované přípravky s jednoduchým analgetikem (kyselina acetylsalicylová, paracetamol) a antiemetikem s prokinetickými vlastnostmi jsou v akutní léčbě migrény podstatně účinnější než samotná jednoduchá analgetika [2]. Kromě antiemetického účinku stimulují a normalizují motilitu gastrointestinálního traktu a urychlují vyprazdňování žaludku. Tím se zlepšuje absorpce perorálně podávaných léků, neboť při migrenózním záchvatu dochází ke zpomalení vyprazdňování žaludku a ke snížení absorpce látek. Výsledkem tohoto efektu je urychlení ústupu bolesti hlavy. Prokinetika přitom mají kromě periferního účinku na gastrointestinální trakt i účinek centrální působením na D2-dopaminové receptory. Ideálními antiemetiky jsou z tohoto pohledu metoklopramid, domperidon a také dimenhydrinát.
Přípravek Migraeflux obsahuje v tabletě 500 mg paracetamolu a 12,5 mg dimenhydrinátu. Obdobný přípravek Migränerton obsahuje rovněž 500 mg paracetamolu v 1 kapsli spolu s 5 mg metoklopramidu. U obou preparátů se doporučuje v léčbě migrenózního záchvatu užít 2 tablety nebo kapsle. Panijel et al (1994) ve srovnávací studii prokázali v průměru o 1 až 2 hodiny rychlejší redukci intenzity bolesti hlavy, nauzeu, fotofobie a fonofobie u Migraefluxu oproti Migränertonu. Účinnost Migraefluxu byla signifikantně vyšší (p = 0,0002), rovněž snášenlivost byla signifikantně lepší (p < 0,005). Tento překvapivě výrazný rozdíl se vysvětlovali příznivějšími účinky dimenhydrinátu.
V klinických studiích na malém počtu pacientů (10, resp. 22) prokázali Hess a Halama dobrý efekt Migraefluxu v léčbě migrenózního záchvatu. K redukci bolesti hlavy došlo o 60 resp.70 %, podobný efekt byl pozorován při potlačení nauzey, zvracení a světloplachosti. Jako dobrý hodnotilo efekt léku 83 % pacientů.
Třetí přípravek Migpriv není v současné době registrován. Nesplnil zřejmě naděje, které vzbudil srovnatelným efektem se sumatriptanem při léčbě první ataky migrény při současně nižších vedlejších účincích [7]. Obsahoval 1 620 mg vysoce rozpustného lysinacetylsalicylátu a 10 mg metoklopramidu a vyznačoval se rychlou a téměř úplnou absorpcí.
Do studie byli zařazeni jak pacienti s profylaxí, tak pacienti bez ní. Podmínkou bylo jen, aby během 4 hodnocených záchvatů nebyl tento fakt měněn. Ve výběru kontrolního preparátu jsme se rozhodli pro dexketoprofen jako zástupce skupiny nesteroidních antirevmatik. Vyznačuje se rychlým nástupem účinku. Překvapivě dobrý efekt v léčbě migrény referují Allais et al [1]. Migraeflux a dexketoprofen patří mezi zhruba srovnatelná nespecifická antimigrenika.
Studie prokázala efekt Migraefluxu v léčbě akutního migrenózního záchvatu.
Migraeflux statisticky významně ovlivnil intenzitu bolesti za 2 hodiny (pokles z 2,2 na 1,4 stupně). Po 4 hodinách byla již v průměru intenzita bolesti velmi mírná (0,5 stupně). Nástup účinku preparátu byl po 1 hodině pozvolnější než v kontrolní skupině léčené Dexoketem, po 2 a 4 hodinách však již byl účinnější Migraeflux. Nepozorovali jsme rozdíl v účinku Migraefluxu na skupiny se silnou, střední či mírnou intenzitou bolesti v úvodu léčby. Léčebné výsledky odpovídaly náhodnému výběru pacientů. Nezaměřili jsme se jen na skupiny I a II dle MIDAS skóre, kde by nejspíše byl efekt léku výraznější.
Prokázali jsme účinek Migraefluxu na všechny sledované doprovodné příznaky migrény. Ve všech 4 sledovaných parametrech (nauzea, zvracení, fotofobie, fonofobie) byl zaznamenán spolehlivý efekt léku. Po 2 hodinách po nasazení došlo ke zlepšení zhruba na polovinu. Větší účinek Migraefluxu v porovnání s Dexoketem na nauzeu a zvracení vysvětluje přítomnost dimenhydrinátu. Ten způsoboval ojedinělé nežádoucí účinky Migraefluxu, zejména ospalost a zvýšenou únavou. Vesměs však šlo o nezávažné komplikace, které nevedly k vysazení léčby.
Rekurence záchvatů byla překvapivě nízká, jen u 10,3 % záchvatů, což je zřetelně nižší než v kontrolní skupině léčené Dexoketem i v porovnání s literárními údaji pacientů léčených triptany [4].
S účinností preparátu Migraeflux bylo subjektivně spokojeno 76,5 % pacientů a velmi spokojeno dalších 14,7 %. Pouze 8,8 % pacientů bylo s účinností Migraefluxu nespokojeno. Také snášenlivost Migraefluxu byla pacienty hodnocena velmi dobře: 64,7 % bylo s lékem velmi spokojeno a 35,3 % bylo spokojeno.
Závěr
Autoři ověřili dobrou účinnost kombinovaného nespecifického antimigrenika Migraeflux v dávce 1025 mg v akutní léčbě migrény. Snášenlivost léku byla velmi dobrá a nežádoucí účinky vcelku ojedinělé a vesměs nezávažné. Rekurence migrenózního záchvatu byla nižší než při léčbě triptany.
Doporučují preparát zejména pro léčbu pacientů s migrénou skupiny I a II dle MIDAS skóre.
MUDr. Jiří Mastík
www.fnusa.cz
e-mail: jiri.mastik@fnusa.cz
Doručeno do redakce: 17. 1. 2005
Přijato po recenzi: 14. 2. 2005
Sources
1. Allais G, De Lorenzo C, Airola G et al. Il dexketoprofene trometamolo nel trattamento dell´attacco acuto di emicrania. Minerva Med 2000; 91 : 153-159.
2. Dahlof GGH, Hargreaves RJ. Pathophysiology and pharmacology of migraine. Is there a place for antiemetics in future treatment strategie? Cephalalgia 1998; 18 : 593-604.
3. Doležil D, Doležal T. Moderní terapie migrény naratriptanem. Souč Klin Pr 2003; 3 : 13-14.
4. Ferrari MD, Saxena PR. 5-HT1 receptors in migraine pathophysiology and treatment. European Journal of Neurology 1995; 2 : 5-21.
5. Lipton RB, Stewart WF, Stone AM et al. Stratified care vs. step care strategies for migraine. The disability in strategies of care (DISC) study: a randomized trial. JAMA 2000; 284 : 2599-2605.
6. Pfaffenrath V, Scherzer S. Analgesics and NSAIDs in the treatment of the acute migraine attack. Cephalalgia 1995; 15 : 14-20.
7. Tfelt-Hansen P, Henry P, Mulder LJ et al. The effectiveness of combined oral lysine acetylsalicylate end metoclopramide compared with oral sumatriptan for migraine. Lancet 1995; 346 : 923-926.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2005 Issue 9-
All articles in this issue
- Esenciální hypertenze a Arg16Gly polymorfizmus genu pro β2-adrenergní receptor
- Význam vyšetření kontraktilní rezervy levé komory dobutaminovou echokardiografií u nemocných s pokročilým chronickým srdečním selháním
- Význam kombinovaného rehabilitačního programu u nemocných s chronickou ischemickou chorobou srdeční
- Big endotelin, interleukin 6 a funkce pravé komory
- Léčba symptomatické intermitentní fibrilace síní katetrovou ablací v levé srdeční síni. Bezprostřední a dlouhodobé výsledky u 150 pacientů
- Migraeflux v akutní léčbě migrény
- Účinnost a komplikace léčby snímatelnými kontaktními fixacemi u pacientů s neuropatickými ulceracemi, akutní Charcotovou osteoartropatií a neuropatickými frakturami
- Poruchy metabolizmu železa II.
- Nekomplikovaný priebeh“ hypertenzie, paroxyzmálnej atriálnej fibrilácie a esenciálnej trombocytémie
- Karcinoid
- Lack of Efficacy of Ticlopidine Pre-Treatment in the Reduction of Troponin I Release Following Percutaneous Intervention in Stable Angina Patients
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Karcinoid
- Poruchy metabolizmu železa II.
- Migraeflux v akutní léčbě migrény
- Význam vyšetření kontraktilní rezervy levé komory dobutaminovou echokardiografií u nemocných s pokročilým chronickým srdečním selháním
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career