-
Medical journals
- Career
Srovnání paliativní péče v České republice a subsaharské Africe
Authors: P. Nováková; L. Kroupová
Authors‘ workplace: Vedoucí: PhDr. Jitka Krocová ; Fakulta zdravotnických studií ; Katedra ošetřovatelství a porodní asistence ; Západočeská univerzita v Plzni
Published in: Prakt. Lék. 2017; 97(3): 134-139
Category: Of different specialties
Overview
Péče o nevyléčitelně nemocné a umírající se vyvíjela napříč celou historií ošetřovatelství. Postoje civilizací a jejich vyspělost byly hlavními ukazateli, jak se daná společnost dokáže o nemocné a jejich blízké postarat. Poskytování paliativní péče v 21. století je stále aktuálním tématem nejen v Evropě, v České republice, ale i v zemích třetího světa, ke kterým se řadí i většina států Afriky. Vybranými zeměmi jsou ekonomicky a zdravotnicky vyspělá Česká republika a země třetího světa s nejvyšším výskytem AIDS a chudoby. I přes smrtící virus HIV je africká Uganda od roku 1993 modelovou zemí s nejrozvinutějším poskytováním paliativní péče a je tak schopna metodicky vést i jiné subsaharské země Afriky. Česká republika i Uganda poskytují kvalitní paliativní péči pro umírající, která zahrnuje různé formy, jejímž společným cílem je důstojné umírání bez bolesti, a osamocení.
KLÍČOVÁ SLOVA:
Uganda – Česká republika – paliativní péče – HIV/AIDS – umíráníÚVOD
Paliativní péče a její formy poskytování jsou stále diskutovanými tématy v mnoha zemích, ve většině nemocničních zařízení. Mnohdy uvedené problémy zůstávají na okraji zájmů společnosti. V historickém kontextu se paliativní péče v České republice a Ugandě vyvíjela podle britského modelu, čili v budování lůžkových hospiců za pomoci charitativních neziskových organizací. V současné době vlády obou zemí projednávají nejen, jakým způsobem má být paliativní péče poskytovaná, ale důležitou roli hraje i její financování, což je jedním z důležitých aspektů dostupnosti a kvality péče. V České republice funguje systém lůžkových hospiců, kde se poskytuje specializovaná paliativní péče a začíná se stále více rozšiřovat domácí paliativní péče a mobilní hospice. Zdravotní pojišťovny s ministerstvem zdravotnictví, zástupci hospiců a Českou společností paliativní medicíny hledají řešení, jakým způsobem financovat domácí péči. V Ugandě je v současné době aktuálním tématem k diskuzi spíše začínající systém zdravotních pojišťoven, které v zemi teprve začínají fungovat. Financování velké části paliativní péče ať již hospicové, či domácí péče je odkázáno na hlavní dárce, kterými jsou například Velká Británie a USA. Snahou vlády v Ugandě je též dostat paliativní péči pod rezort ministerstva zdravotnictví. Rozdílnost poskytování paliativní péče v České republice a v Ugandě je dána odlišnostmi v kultuře, financování, dostupnosti paliativní péče, ale i spirituality nemocných, v prožívání nemocných při umírání a v nejčastěji se vyskytujících diagnózách. Na základě osobní zkušenosti s africkým kontinentem, ošetřovatelskou a humanitární činností autorky bylo započato výzkumné šetření, jehož výsledky předkládáme (obr. 1).
Rozvoj paliativní péče v České republice a Ugandě
Rozvoj komplexní paliativní péče začal v Londýně v roce 1967 v Sydenhamu otevřením hospice svatého Kryštofa anglickou lékařkou Cicely Saundersovou. Vlivem tohoto kroku se začalo hospicové hnutí šířit po celé Evropě. V České republice se paliativní medicína začala rozvíjet v devadesátých letech 20. století. Její zakladatelkou se stala česká lékařka Marie Svatošová. Její obětavá práce vedla k založení prvního českého hospice Anežky České v Červeném Kostelci 8. prosince 1995, který se stal vzorem pro následující lůžkové hospice po celé České republice. Překvapivě se vlna hospicového hnutí rozšířila i do zemí třetího světa. Díky obětavé práci anglické lékařky Anne Marrimanové se podařilo založit první hospic v Africe. Merrimanová se svým zdravotnickým týmem vybrala Ugandu, jako nejvhodnější zemi pro model Hospice for Uganda. V roce 1993 poprvé představila paliativní péči ve městě Kampala, kde založila i první hospic. Jejím cílem bylo poskytnout cenově dostupnou úlevu od bolesti pro umírající nemocné ve všech nejchudších zemích Afriky. Podařilo se jí představit perorální Morfium a postupně ho zajistit všem umírajícím. Cílem mise pro Afriku bylo vytvořit takový model paliativní léčby, který bude vzhledem k dané kultuře, politice a náboženství akceptovatelný. Proč vznikla potřeba zaměřovat se na paliativní léčbu v Africe? V současné době si zde méně než 5 % populace s onkologickým onemocněním může dovolit onkologickou léčbu. Paliativní péče se v roce 1994 díky výzkumu v oblasti tlumení bolesti a jiných symptomů rozšířila i na nemocné s HIV/AIDS. Dalším důvodem jsou nepřenosné smrtelné choroby, které vyžadují speciální paliativní léčbu, neboť si nemocní nemohou dovolit běžné zdravotní služby (50 % obyvatelstva) nebo paliativní léčba není od jejich zdravotníků poskytována (obr. 2).
Cíl práce a metodika
Výzkumné šetření probíhalo od listopadu 2015 do března 2016. Hlavním cílem bylo porovnat paliativní péči v České republice a v Ugandě a přiblížit tak danou problematiku zdravotníkům v uvedených zemích. Nástrojem pro kvalitativní výzkumné šetření byl polostrukturovaný rozhovor, umožňující získat detailní a komplexní informace. Pro rozhovor bylo připraveno 30 obecných, otevřených otázek, které byly členěny do šesti oblastí. První oblast se zaměřovala na samotnou paliativní péči a hospic a tvořilo ji sedm otázek. Druhou oblast v rozhovoru tvořilo pět otázek zaměřených na ošetřovatelský tým a vzdělávání. Ve třetí oblasti byla věnována pozornost problematice umírání a smrti a respondenti odpovídali na čtyři otázky. Čtvrtá oblast se zaměřovala na psychologii a komunikaci, byla tvořena pěti otázkami. Pátou oblast rozhovoru tvořily duchovní aspekty v předložených pěti otázkách. Poslední šestou oblast rozhovoru naplnilo pět otázek zaměřených na potřeby nemocných. Před zahájením samotných rozhovorů byl proveden předvýzkum, na jehož základě došlo ke korekci tří výzkumných otázek a sedmi dílčích cílů, vzhledem k obsáhlosti problematiky daného tématu. Do výzkumného šetření byli záměrně vybráni dva respondenti. První zdravotnický pracovník v oboru všeobecná sestra, který vykonává paliativní péči v hospicovém lůžkovém zařízení v České republice v Plzni a druhý z respondentů pracuje v Organizaci Shalom for Uganda, která poskytuje paliativní péči pro obyvatele v Kampale formou domácích návštěv „home care.“ Oba respondenti mají bohatou zkušenost v oblasti poskytování specializované paliativní péče.
VÝSLEDKY A INTERPRETACE VÝZKUMNÉHO ŠETŘENÍ
Otázka 1 – financování paliativní péče v Ugandě a v České republice
V obou zemích probíhá financování paliativní péče vícezdrojově a najdou se shody, které jsou společné pro Českou republiku i Ugandu. Rozdílnost nacházíme ve financování hospicové lůžkové péče a domácí paliativní péče. Z výzkumného šetření vyplynulo, že financování patří v zemi mezi nestátní neziskové organizace a země je tak plně závislá na hlavních dárcích, kterými jsou Velká Británie, USA, Francie a také na jiných neziskových světových organizacích. Hrazení hospicové lůžkové péče v Ugandě nemocný platí po týdnu stráveném v hospici. Jedná se o měnu, která je placena v USD, nebo v EUR. Týdenní částka činí 10 USD nebo 10 EUR. Částka je nepatrná v porovnání s týdenními náklady pobytu v hospici, které činí 86,2 USD či EUR. Důležité je zmínit situaci nemocných, kteří žijí mnohdy pod hranicí velké chudoby a na svou obživu mají na den pouhých 0,5 USD nebo 0,5 EUR. Právě z tohoto důvodu se země stává zcela závislou na hlavních sponzorech a světových neziskových organizacích, které jsou schopny uhradit za nemocného až 60 % částky a více (10). Jakým způsobem se situace bude vyvíjet do budoucna, ukáže čas. Tento rok 2016 probíhají v zemi politické volby, které budou mít velký dopad na všechny stávající rezorty.
Hospicová lůžková péče v České republice patří též mezi nestátní neziskové organizace. Zde je shoda s lůžkovým hospicem v Kampale, avšak financování z velké části přebírají v České republice zdravotní pojišťovny, které jsou schopné podpořit lůžkovou hospicovou péči až v 50†60 %. Dalších 20 % financí poskytují některé Magistráty měst a kolem 2–3 % tvoří sponzorské dary. Klienti v České republice si přispívají též na pobyt celkovou částkou 8700 Kč měsíčně, která činí na den 290 Kč. Podle organizace „Cesta domů“ funguje i systém financování domácí péče (home care). Ošetření hradí zdravotní pojišťovny a za nadstandardní výkony platí nemocný či rodina. O odbornou ošetřovatelskou péči žádá nemocný nebo rodina na doporučení ošetřujícího lékaře (12).
Otázka 2 – vzdělávání všeobecných sester v Ugandě a v České republice
Vzdělávání v Ugandě je velmi kvalitní. V oblasti paliativní péče probíhá vzdělávání všeobecných sester podle britského sytému. Většina všeobecných sester má středoškolské, bakalářské i magisterské vzdělání a všechny sestry musí být registrované. Pokud všeobecné sestry chtějí pracovat v hospici nebo v „home care“, podmínkou je postgraduální vzdělávání v oblasti paliativní péče. V porovnání s literaturou Hospice Africa Uganda se v zemi klade velký důraz na vzdělávání, které funguje v zemi již od roku 1993 na půdě univerzity v Makerere, bez něhož by nebylo možné dále rozšiřovat paliativní péči. V současné době jsou nabízeny kurzy v rozmezí 3–7 dnů pro odborné pracovníky, dobrovolníky, opatrovníky, duchovní pracovníky i tradiční léčitele. Dlouhodobé diplomové kurzy jsou poskytovány pro všeobecné sestry a vedoucí klinik od roku 2003. Trvají 9 měsíců a zaměřují se na specializovanou paliativní péči.
Od roku 2009 byl zřízen v zemi institut pro vysokoškolské vzdělávání s názvem „Institute of Hospice and Paliative Care in Africa“, který nabízí v rámci univerzity v Makerere dvouleté distanční bakalářské studium pro všeobecné sestry. Vzdělávací program je zaměřen nejen na odborníky s vysokoškolským vzděláním. Uganda se na základě rozvoje vzdělávání stává modelovou zemí pro další africké státy, která láká zahraniční zdravotnické pracovníky i dobrovolníky z celého světa (10). V rámci kongresů v Kampale přijíždějí do země stážisté i profesionálové z USA, Evropy a z okolních států Etiopie, Keni a JAR (10).
V návaznosti na vzdělávací proces nacházíme v Africe rozdílnost též v sesterských kompetencích. Sestry, které mají specifický název „clinical officers“ a mají vystudováno několik let medicíny, mohou v Ugandě předepisovat opiáty.
Vzdělávání v oblasti paliativní péče v České republice probíhá trojstupňově. Základní stupeň je určen všem zdravotníkům, středně pokročilý stupeň poskytuje zdravotníkům specializované znalosti v oblasti paliativní péče a speciální nejpokročilejší stupeň slouží pro specialisty v paliativní péči, kteří jsou zařazeni do výzkumu a pracují ve vedoucích pozicích paliativní péče. Tato koncepce se týkala roku 2004 a vychází ze zákona č. 95/2004 Sb. (9). Ve strategickém rozvoji paliativní péče v České republice na období let 2011–2015 se postgraduální vzdělávání sester v problematice hospicové péče vyučuje v rámci specializace předmětu onkologie. Kurzy paliativní péče pro všeobecné sestry a ostatní zdravotnické pracovníky se pořádají v edukačním centru Domu léčby bolesti s hospicem sv. Josefa v Rajhradě u Brna za podpory mezinárodního projektu vzdělávání všeobecných sester, které pracují s nemocnými v konečné fázi života s názvem „End of Life Nursing Education Consortium“.
Problematika v oblasti vzdělávání všeobecných sester v uvedených zemích je překvapující. Nacházím jednotnost ve společné registraci všeobecných sester. V České republice trvá platnost registrace po dobu 10 let, informace o registraci všeobecných sester v Ugandě se nepodařilo zjistit. Podmínkou pro práci všeobecných sester v hospici či v České republice je absolvování a splnění kurzu v oblasti paliativní péče v Rajhradě u Brna za podpory mezinárodního projektu ELNEC.
Uganda se potýká především s problematikou financování vzdělávání v oblasti paliativní péče. Bakalářský studijní program na vysoké škole v Ugandě se studuje 2 roky. Studium je na vysoké úrovni, avšak je drahé. Rozdílnost nacházím v postgraduálním vzdělávání a v sesterských kompetencích. Po ukončení vysokoškolského vzdělání se v zemi pořádají pro sestry dlouhodobé diplomové kurzy trvající 9 měsíců, jež jsou zaměřeny na specializovanou paliativní péči. Kompetence sester v Ugandě se specifickým názvem „clinical officers“, které mají vystudováno několik let medicíny, mohou předepisovat i opioidní analgetikum morfin. Tento krok je dán vzdělávacím programem pro všeobecné sestry v Ugandě, i nedostatkem místních lékařů, kteří z důvodu nízkého finančního ohodnocení odchází do USA a Evropy. Sestry jsou naopak v Ugandě vysoce finančně ohodnoceny a mají v zemi i vysoké společenské postavení.
Otázka 3 – nejčastější diagnózy u nemocných v Ugandě a v České republice vyžadující paliativní péči
Paliativní medicína je určena pro nemocné v konečných stadiích řady onemocnění, kdy je kauzální léčba již velmi omezena. V Ugandě je největším problémem a hrozbou HIV/AIDS. Uganda byla první zemí, kde se tento smrtelný virus objevil a rozšířil po celé Africe. Kromě nejčastější diagnózy HIV/AIDS se v hospici v Kampale vyskytují i nemocní s onkologickým onemocněním, např. s hepatocelulárními karcinomy, karcinomy plic a jinými. Výjimkou nejsou ani lidé se srdečním selháváním a nemocní s dekompenzovaným diabetem. V dětském věku umírají v Ugandě na vrozené vývojové vady, leukemie a HIV/AIDS. Mnoho dětí se v Africe rodí HIV pozitivních. Diagnózy, které jsou v Evropě řešeny kauzálně, se v Africe ve většině případů přesouvají na oblast paliativní péče a symptomatické terapie. V porovnání s literaturou je nejvíce nemocných v Ugandě zasažených virem HIV vyžadujících paliativní péči. V Africe je častým jevem, že nemocný, jenž má HIV/AIDS, trpí současně i onkologickým onemocněním. Nejvíce zasaženou cílovou skupinou jsou muži ve věku 40 let a ženy ve věku 30–35 let. Dále Hospice Africa Uganda uvádí nárůst lymfomů (zejména non-Hodgkinův), u mužů karcinomu jícnu, u žen karcinomu děložního čípku, prsu a vaječníků (10).
Nejčastější problematikou paliativní medicíny v České republice jsou nemocní s onkologickou chorobou v terminálním stadiu nemoci. Z neonkologických diagnóz se přijímají nemocní s demencí, roztroušenou sklerózou, nemocní se stavy po cévní mozkové příhodě, dále nemocní s Alzheimerovou chorobou a s amyotrofickou laterální sklerózou. Zde nacházím shodu výpovědí se Slámou a kol. Nejvíce nemocných v České republice umírá na onkologická onemocnění, chronické srdeční selhání, neurologická onemocnění, např. stavy po CMP, CHOPN, jaterní cirhózu a onemocnění ledvin (7). Rozdílnosti diagnóz u nemocných vyžadující paliativní péči v České republice a v Ugandě jsou následující. V Ugandě je velký počet nemocných s HIV/AIDS a není výjimkou mít k této nemoci i současně onkologické onemocnění. V České republice jsou největší problematikou vyžadující paliativní péči různá onkologická onemocnění. Problematika zmírňování symptomů v paliativní péči v Ugandě by byla hodně obsáhlá. Avšak dle WHO je směřována v České republice a v Ugandě k jednotnosti a holistickému pojetí nemocného v oblasti ošetřovatelství, medicíny a psychologie, v tom se obě země shodují. Prioritou světového zdravotnictví dle WHO je doporučení implementace paliativní péče do svých systémů zdravotnictví (1). Velkou hrozbou v Africe jsou nemocní s HIV/AIDS, která má dopad na celou rodinu a společnost. Není výjimkou úmrtí obou rodičů a osiření dětí, které hladoví a jsou bez vzdělání. Velkou roli hraje i česká nezisková organizace ACET, která se snaží nabídnout africkým dětem lepší budoucnost formou podporování vzdělání tzv. adopcí na dálku (graf 1).
Graph 1. Diagnózy nemocných v Ugandě v letech 2013–2014 
Při léčbě symptomů u nemocných v subsaharské Africe se používají standardizované hodnotící škály dle WHO, které jsou upravené pro Ugandu tak, aby se přihlédlo na kulturní specifika. Intenzita bolesti se přirovnává ke žlutým kanystrům, v nichž děti denně přinášejí na hlavě vodu do svých domovů. Nejvyšší intenzita bolesti se připodobní k plnému kanystru s vodou a všeobecné sestry monitorují stupeň bolesti v čase. Merriman uvádí používání tohoto specifického modelu u dětí ve věku od 3 do 18 let (6) (obr. 3).
Image 3. Vizuální analogová škála na měření dětské bolesti v Africe od 3 do 18 let 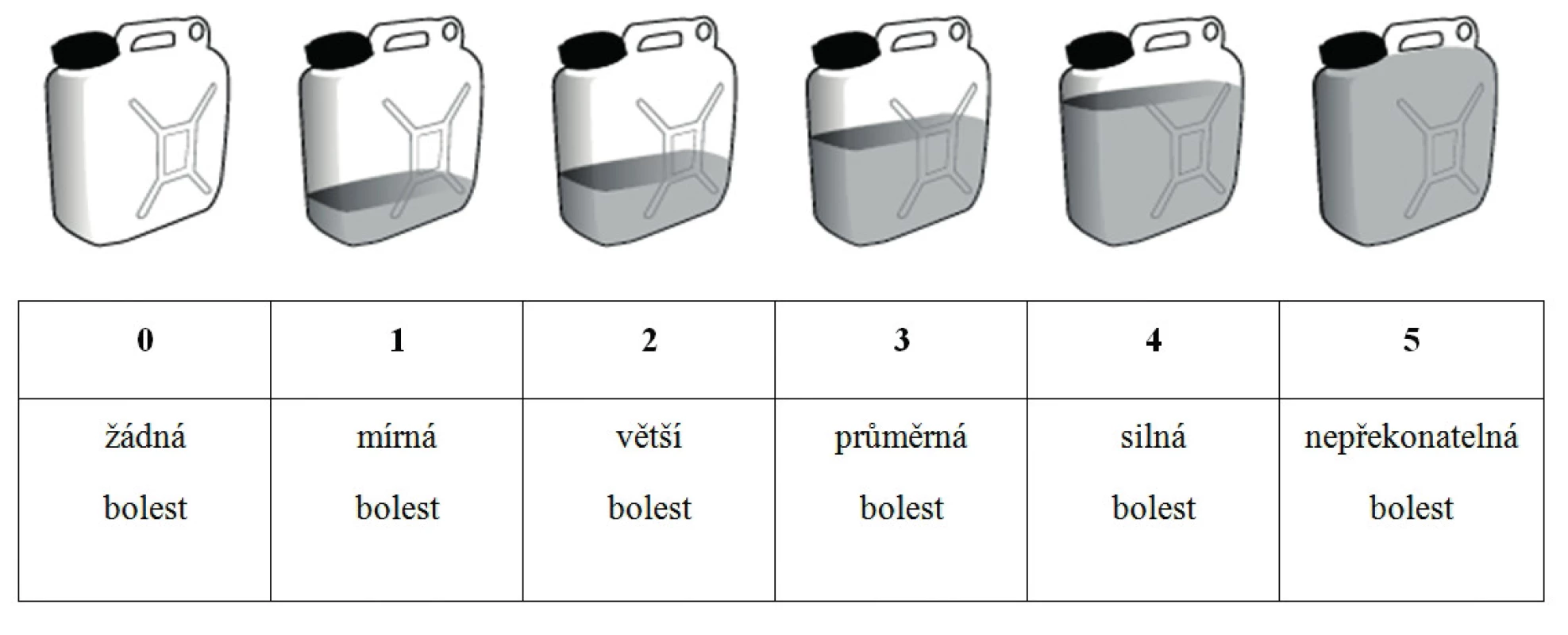
Umírání v Africe a v České republice
V oblasti umírání jsou lidé v afrických zemích se smrtí a umíráním konfrontováni daleko více než v Evropě již od útlého dětství. Lidé žijí v této zemi více přítomností. Pohřby jsou příležitostí pro velké proslovy a nejsou vnímány jako smutná událost. O umírajícího se do poslední chvíle stará rodina. V Africe nikdo neumírá sám. Najdou se nepatrné výjimky, kdy se rodina odvrátí od nemocného většinou u nemoci HIV/AIDS, ale to jsou jen výjimky. V České republice je ve společnosti otázka umírání a smrti stále do jisté míry tabuizována. Mnoho starých lidí umírá v České republice v LDN, nebo jiných zdravotnických či sociálních institucích. Dle Haškovcové je smrt i v 21. století v Evropě tabu (2) (tab. 1).
Table 1. Stručné výpovědi respondentů v oblasti umírání a smrti 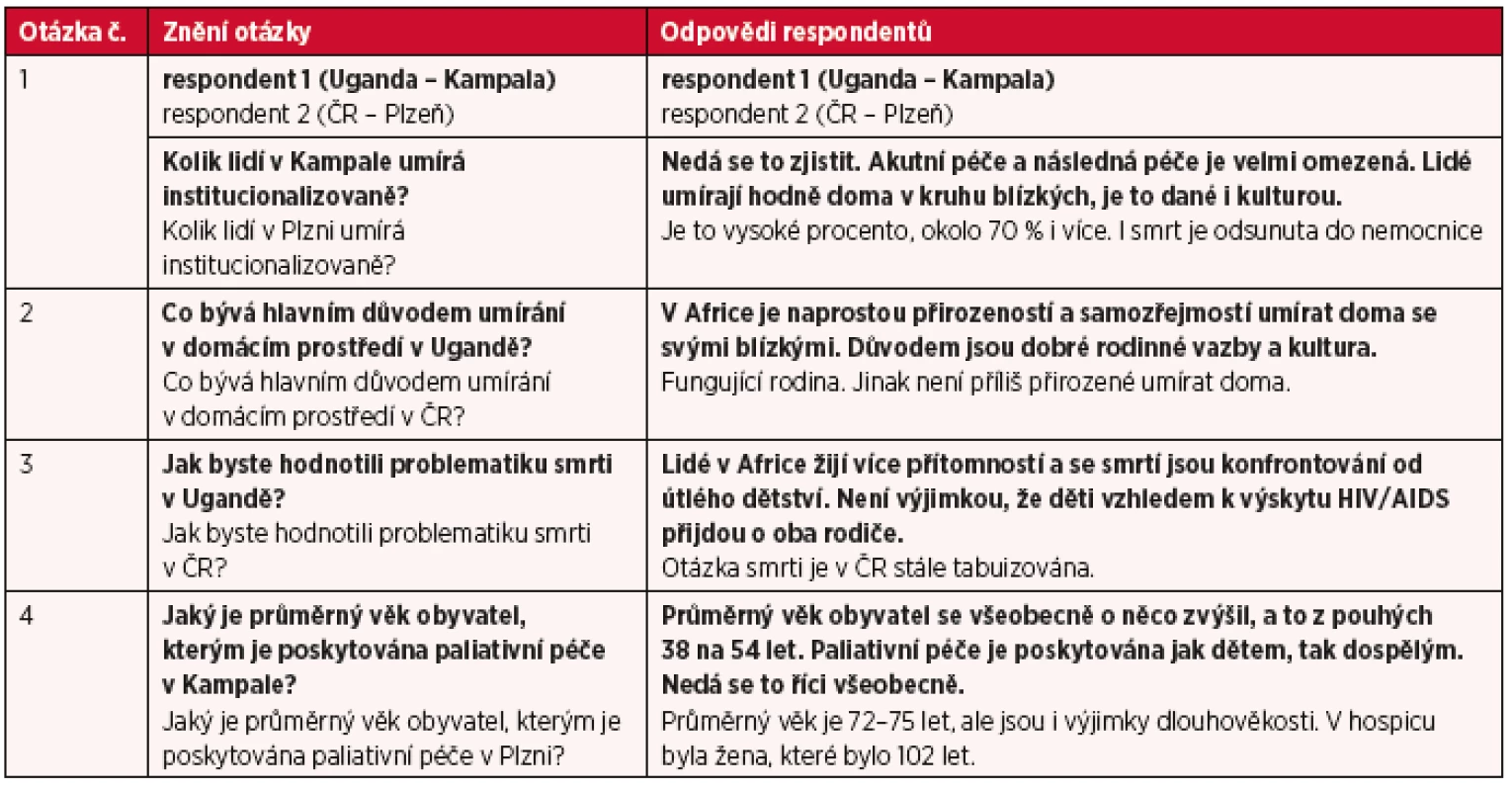
ZÁVĚR
V obou zemích se vyskytují problémy a tabuizace v rozdílných oblastech. V Africe je smrt běžnou součástí života v komunitách. V České republice se smrt vytěsňuje z rodin do institucí a je do jisté míry stále tabuizována. Naopak v České republice není pohled na HIV/AIDS tak stigmatizován, jako je tomu v Africe. Paliativní péče se díky vzdělaným zdravotnickým pracovníkům na celém světě snaží dle směrnic WHO zmírňovat symptomy umírajících a přistupovat ke každému člověku holisticky. Respektuje důstojnost člověka do posledních chvil života a snižuje pocit osamocení a bolesti.
Paliativní medicína v 21. století ve vyspělých státech i zemích třetího světa neslibuje vyléčení, ale slibuje, že nemocný bude umírat důstojně, bez bolesti a nezůstane ve svém strachu osamocen. To jsou společné cíle pro Českou republiku i Ugandu. Věřím, že díky ochotným zdravotníkům budou její cíle i nadále naplňovány a sníží se tabuizování umírání ve vyspělých zemích.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
Petra Nováková
Kaznějovská 29
323 00 Plzeň-Bolevec
e-mail: petra.bure@seznam.cz
Sources
1. Bužgová R. Paliativní péče ve zdravotnických zařízeních: potřeby, hodnocení, kvalita života. Praha: Grada Publishing 2015.
2. Haškovcová H. Thanatologie: nauka o umírání a smrti. 2. přepracované vydání. Praha: Galén 2007.
3. Kalvach Z. Manuál paliativní péče o umírající pacienty: pomoc při rozhodování v paliativní nejistotě. Praha: Cesta domů 2010.
4. Krampota F, Preis J. Perla, která se zvedá z prachu: po stopách ugandských dětí, jejichž životy ovlivnila epidemie HIV/AIDS. Plzeň: Pro firmu ACET ČR vydala Nava 2010.
5. Kupka M. Psychosociální aspekty paliativní péče. Praha: Grada Publishing 2014.
6. Merriman A, Mwebesa E, Katabira E. Palliative medicine: pain and symptom control in the cancer and/or AIDS patient in Uganda and other african countries. 5th ed. Kampala: Hospice Africa Uganda 2012.
7. Sláma O, Kabelka L, Vorlíček J. Paliativní medicína pro praxi. 2. vydání. Praha: Galén 2011.
8. Sláma O, Plátová L. Rady pro závěr života. 1. vydání. Praha: Diakonie ČCE 2014.
9. Sláma O, Špinka Š. Koncepce paliativní péče. Praha: Cesta domů, 2004 [online] [cit. 2016-01-10]. Dostupné z: http://www.cestadomu.cz/res/data/028/003426.pdf
10. Hospices Kampala. Hospice Africa Uganda, ©2016 [online] [cit. 2015-12-11]. Dostupné z: http://www.hospiceafrica.or.ug/index.php/hospices/hkla
11. Vláda České republiky. Strategie rozvoje paliativní péče v České republice na období 2011-2015 [online] [cit. 2016-01-10]. Dostupné z: http://www.vlada.cz/assets/ppov/rlp/ cinnost-rady/zasedani-rady/Strategie-paliativnipece-schvaleno-RLP.doc
12. Umírání a péče o nevyléčitelně nemocné. Umírání.cz [online] 2011 [cit. 2015-08-24]. Dostupné z: http://www.umirani.cz/res/data/017/001909.pdf
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2017 Issue 3-
All articles in this issue
- Péče zaměřená na pacienta: obecné aspekty a terminologické problémy
- Kombinovaná farmaka v léčbě obezity: minulost a současnost
- Preeklampsie není jen komplikací v těhotenství
- Vybrané ukazatele zdravotního stavu české populace – výsledky studie EHES 2014
- Strava založená na potravinách rostlinného původu v prevenci civilizačních onemocnění
- Srovnání paliativní péče v České republice a subsaharské Africe
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Preeklampsie není jen komplikací v těhotenství
- Kombinovaná farmaka v léčbě obezity: minulost a současnost
- Péče zaměřená na pacienta: obecné aspekty a terminologické problémy
- Vybrané ukazatele zdravotního stavu české populace – výsledky studie EHES 2014
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



