-
Medical journals
- Career
Primární prevence v ordinaci praktického lékaře pro dospělé
Authors: Š. Urbánková; A. Pokorná
Authors‘ workplace: Ústav preventivního lékařství ; Přednosta ústavu: prof. MUDr. Zuzana Derflerová Brázdová, DrSc. ; Masarykova univerzita, Lékařská fakulta, Brno
Published in: Prakt. Lék. 2012; 92(2): 86-91
Category: Of different specialties
Overview
Primární prevence prokazatelně a významně přispívá ke kvalitě zdraví a života lidského jedince. Svou roli v prevenci sehrává aktivní a zodpovědný přístup praktického lékaře, který svého klienta/pacienta provází v systému zdravotní péče po celý život. Přelomovým obdobím v kontinuitě poskytované péče je pak přechod z ordinace praktického lékaře pro děti a dorost (PLDD) do ordinace praktického lékaře pro dospělé (PLD). Primární prevence je zacílena na dosud zdravé jedince a neoddiskutovatelně tedy vyžaduje jejich výrazně aktivní přístup. Z tohoto pohledu se situace postupně zlepšuje, a lze vysledovat aktivnější postoj jednotlivců vůči svému zdraví. Zdaleka však ne žádoucím způsobem a efektem na incidenci zejména nepřenosných nemocí hromadného výskytu. Prezentované výzkumné šetření bylo provedeno formou dotazníku a zaměřilo se na management práce v ordinaci praktického lékaře pro dospělé ve vztahu k primární prevenci. Příspěvek předkládá vybrané výsledky průzkumného šetření v primární péči mezi PLD, jejich názory a vztah k primární prevenci.
Klíčová slova:
primární péče, primární prevence, praktický lékař pro dospělé, nepřenosné nemoci hromadného výskytu, programy prevence.Úvod
Primární zdravotní péče je nedílnou součástí zdravotnického systému každé vyspělé země, ve které plní hlavní funkci, přičemž by se mělo jednat o všeobecně přístupnou péči, o místo prvního kontaktu pacienta se zdravotnickým systémem (1). Toto je jen základní vymezení široce pojímané definice primární zdravotní péče. V podmínkách českého zdravotnického systému lze jako lékaře primární zdravotní péče brát v úvahu
- všeobecné praktické lékaře,
- praktické lékaře pro děti a dorost,
- ambulantní gynekology, a
- stomatology (2).
Význam primární péče jako zásadní k posilování péče o zdraví zdůrazňuje Světová zdravotnická organizace v různých dokumentech, např. v rezoluci přijaté na 62. světovém zdravotnickém shromáždění v Ženevě v květnu 2009. Rezoluce vyzývá členské státy, aby rozvíjely zdravotnické systémy založené na silné primární péči, rozvíjely komplexní zdravotnické služby na regionální a lokální úrovni a zajistily výchovu dostatečného počtu zdravotníků, včetně sester a praktických/rodinných lékařů, schopných pracovat v kontextu multidisciplinární komunitní péče (3).
Primární prevence má nezastupitelné místo v souboru účinných preventivních opatření, které posilují zdraví jedinců i celé populace a v konečném důsledku mohou vést k podstatným úsporám ve zdravotnictví. Je nesrovnatelně levnější než sekundární prevence, potažmo léčba již manifestovaného onemocnění.
V našem textu záměrně užíváme duplicitně vnímaný pojem klient/pacient. Jsme si vědomy skutečnosti, že terminologie není jednotná, ale vedou nás k tomu pragmatické důvody. Jako klienta vnímáme osobu, která přichází k PLD bez aktuálních potíží (měla by poptávat primární prevenci). Pacient je naopak jedinec s již manifestovanými obtížemi a měl by poptávat diagnosticko-terapeutické intervence.
Praktický lékař i všeobecná sestra v jeho ordinaci mají být svým pacientům průvodci ve zdraví i nemoci, provádět prevenci a v případě nemoci poskytovat léčbu, případně zprostředkovat léčbu odbornou nebo následnou, zajišťovat a navrhovat příslušnou péči sociální (4). Jejich vztah k pacientům a pacientů k nim pak musí být založený na důvěře a vzájemném osobním i odborném respektu.
Onemocnění, která nejen v našich podmínkách, ale celosvětově ohrožují lidskou populaci a se kterými se praktičtí lékaři ve svých ordinacích setkávají nejčastěji, jsou tzv. nepřenosné nemoci hromadného výskytu, na jejichž vzniku se podílí jak vlivy genetické, tak vlivy životního prostředí a životního stylu. Nejčastěji zmiňovanými jsou choroby
- kardiovaskulární,
- neurodegenerativní,
- onkologické,
- metabolické,
ale také
- onemocnění psychiky či úrazy (adrenalinové sporty podporované médii).
Ve zdravotnické ročence Ústavu zdravotnických informací a statistiky České republiky z roku 2008 je uvedeno, že nejvyšší počet ambulantních ošetření 40, 458 miliónu (preventivní prohlídky činily 5,2 %), byl proveden v ordinaci praktických lékařů pro dospělé, ve kterých bylo k 31. 12. 2008 registrováno 7, 915 miliónu osob. Z tohoto počtu bylo
- 1, 613 miliónu pacientů sledováno lékaři pro hypertenzní nemoc,
- s ischemickou chorobou srdeční bylo dispenzarizováno 797 tisíc pacientů,
- pro cévní nemoci mozku 266 tisíc pacientů,
- s diabetem se léčilo 774 tisíc pacientů.
Zhoubné novotvary byly příčinou každého čtvrtého úmrtí (5).
Ve shodné publikaci z roku 2010 jsou statistická data obdobná. Počet ambulantních ošetření činil 37, 5 miliónu (preventivní prohlídky činily 5,6 %, což je nárůst o 0,4 % oproti roku 2008) a v ordinacích bylo registrováno 7, 937 miliónu pacientů.
Pod dohledem praktického či odborného lékaře bylo
- 1, 707 miliónu pacientů pro hypertenzní nemoc,
- 773 tisíc pro ischemickou nemoc srdeční,
- pro cévní nemoci mozku 256 tisíc pacientů,
- s diabetem bylo dispenzarizováno 806 tisíc pacientů (zde je patrný nárůst).
Každé čtvrté úmrtí bylo opět zapříčiněno zhoubným novotvarem (6).
Výrazný a alarmující je nárůst obezity ve všech věkových skupinách. Riziko vzniku onemocnění se s přibývajícím věkem zvyšuje. Proto je tak důležité věnovat primární prevenci významnou pozornost, a to od co možná nejnižšího věku.
Význam primární prevence roste s ohledem na demografický vývoj, zvyšující se počet obyvatel v nejstarších věkových kategoriích, s ohledem na nárůst objemu dlouhodobé péče u chronických a polymorbidních pacientů, což má významný dopad do ekonomiky země.
Demokratický systém umožnil svobodnou volbu lékaře a zdravotnického zařízení, a tak si většinou svého lékaře zvolí každý sám, nejčastěji na základě referencí či dostupnosti ordinace. Praktický lékař pro dospělé registruje mladé jedince od 15 let (péče prostřednictvím praktického lékaře pro děti a dorost může být však poskytována až do 19 let). Současně by měl praktický lékař obdržet zdravotnickou dokumentaci z předchozího období péče u PLDD, prostřednictvím které může zajistit kontinuitu zdravotní péče. Za svou činnost je PLD odměňován kombinovanou kapitačně výkonovou platbou (do výkonové platby spadá mimo jiné prevence, a tím k ní motivuje).
Za svého klienta/pacienta přebírá lékař svůj díl zodpovědnosti jak ve zdraví, tak v nemoci. Bez ohledu na to, že největší díl zodpovědnosti je na každém jedinci. První kontakt je pro obě strany nejdůležitější. Klient/pacient může v chování a přístupu sestry i lékaře rozpoznat jejich zájem o něj (např. prostřednictvím vstupního pohovoru a zhodnocením rizik, aktivním přístupem k prevenci, kdy je motivován k absolvování ze zákona stanoveným pravidelným prohlídkám, na které má nárok zdarma, či informuje o preventivních programech jeho pojišťovny, nabízí vhodné propagační materiály, odkazuje na adekvátní zdroje informací, apod.) a odhadnout tak budoucí spolupráci.
Cíle šetření
V empirickém šetření jsme měly za cíl zmapování základních úkonů v managementu práce zdravotnického týmu v ordinaci PLD ve vazbě na registraci nového klienta/pacienta a k procesu poskytování primární prevence.
Soubor probandů a metodika
Dotazník byl distribuován v rámci XVIII. brněnských dnů praktického lékařství: „Praktický lékař a spolupráce s ostatními odborníky, nové hranice kompetencí“, konaných ve dnech 1–2. 10. 2010. Cílovou skupinou byli praktičtí lékaři pro dospělé, odborné konference se účastnili lékaři z celé České republiky. Osobně bylo autorkami průzkumu distribuováno celkem 127 anonymních dotazníků, zpět bylo navráceno 76 dotazníků, ve kterých respondenti zodpovídali 20 položek. Návratnost dotazníků byla 59,8 %. Lékařům byl dotazník distribuován v úvodu dvoudenní odborné konference a je tedy možné, že uvedená návratnost byla ovlivněna také tím, že se lékaři konference neúčastnili v obou dnech. Přesto pro nás měla zjištěná data vypovídací hodnotu.
Úvodní položky dotazníkového formuláře byly zaměřeny na získání základních informací o privátní praxi praktických lékařů a managementu práce v jejich ordinacích, zejména ve vztahu k nově registrovaným klientům/pacientům. Druhá část dotazů byla věnována registraci nového klienta/pacienta a zdravotnické dokumentaci, ve třetí části dotazy směřovaly k realizaci primární prevence.
V dotazníkovém šetření jsme se tentokrát nezaměřovaly na obvykle zjišťovaná demografická data (věk, pohlaví apod.), zajímala nás především délka praxe a zkušenosti lékařů. Z šetření vyplynulo, že průměrná délka provozování privátní praxe byla 18,6 let. Můžeme tedy vycházet z dlouholeté soustavné praxe a zkušeností lékařů.
Více než polovina lékařů (52,6 %) provozovala praxi 16,0–19,9 let. Minimální délka praxe byla 2 roky a maximální 38 let.
S tímto průzkumem koresponduje i dotazníkové šetření provedené na shodném kongresu kolegyněmi Pokornou a Hartmanovou, které se věnovalo roli sester pracujících v ordinaci praktického lékaře pro dospělé, a se zaměřením na prevenci kolorektálního karcinomu. Průměrná délka odborné praxe všeobecné sestry u praktického lékaře byla v délce 10,8 let, nejkratší zjištěná délka praxe byla 1 rok a nejdelší 33 let (nejpočetněji byla zastoupena kategorie s délkou praxe 0–5 let, zde odpovídalo 30 respondentek, tj. 31,58 %) (7).
Výsledky
V následujícím textu budou prezentována nejvýznamnější, a dle našeho názoru nejzajímavější data získaná dotazníkovým šetřením, a to ve vztahu k primární péči a primární prevenci.
Obecně i v kuloárech odborných společností a také mezi širokou veřejností je prezentováno a v povědomí, že PLD má v péči přibližně 2 000 pacientů. Tento údaj byl potvrzen také v našem průzkumu. Průměrný počet registrovaných klientů/pacientů v ordinacích dotazovaných PLD byl 1 962 a pohyboval se v rozmezí 200 až 3 500 (tab. 1).
Table 1. Počet registrovaných klientů/pacientů 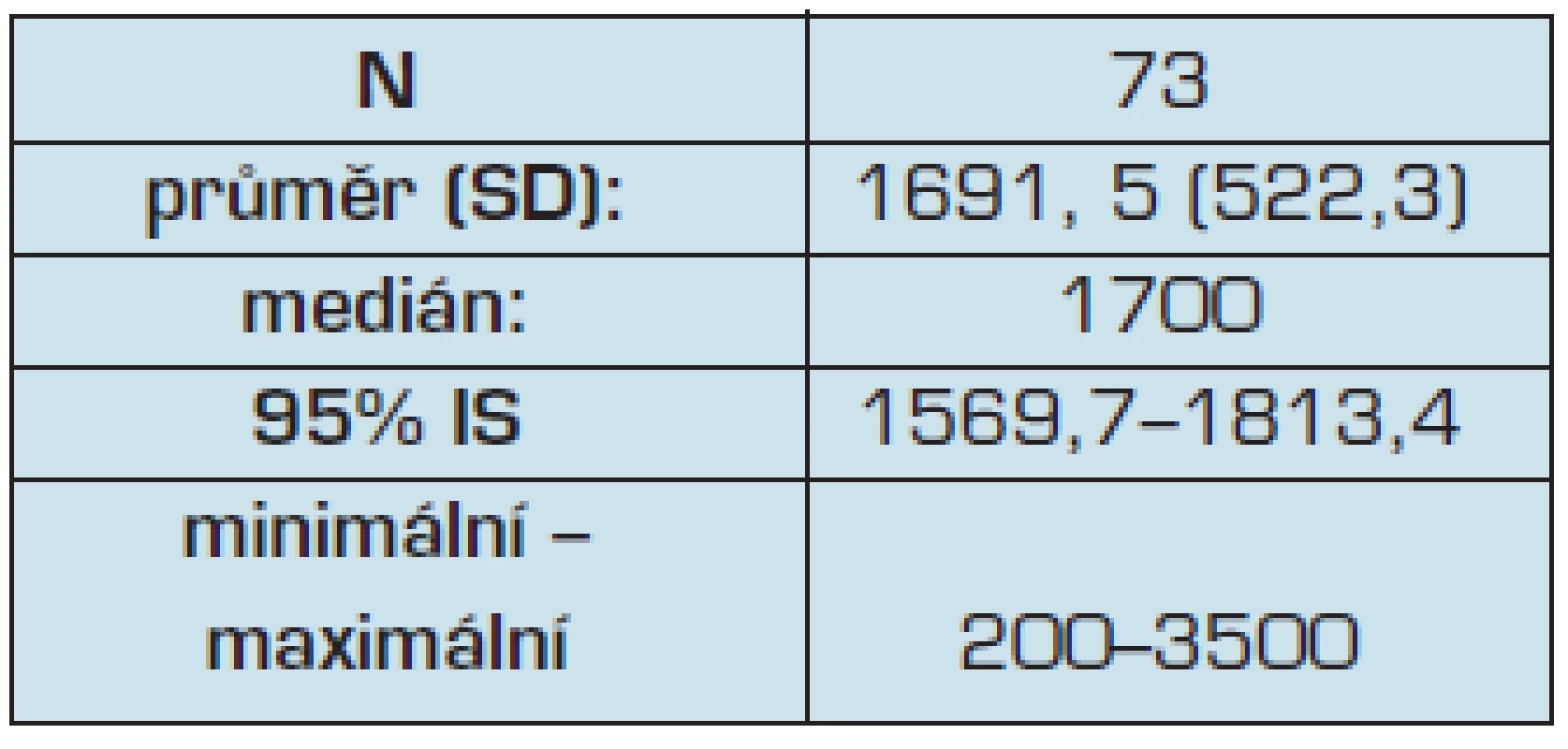
Překvapivé pro nás bylo, že pouze 26 lékařů (34,2 %) mělo uzavřen smluvní vztah se všemi, v té době působícími zdravotními pojišťovnami.
Za naprosto zásadní pro kvalitu poskytované zdravotní péče a bezpečí klienta/pacienta považujeme, s kým lékař v ordinaci spolupracuje. Z odpovědí vyplynulo, že
- 66 (86,8 %) námi oslovených lékařů tvoří tým se všeobecnou sestrou,
- u 8 lékařů (10,6 %) pracují všeobecné sestry se specializací,
- 1 lékař (1,3 %) pracuje s nezdravotnickým pracovníkem, a
- 2 lékaři (2,6 %) vedou svou privátní praxi sami.
U jednoho lékaře (1,3 %) byly zaznamenány dvě odpovědi, a to, že spolupracuje se všeobecnou sestrou i sestrou specialistkou (tab. 2).
Table 2. Spolupráce v ordinaci 
Předpokladem špičkově poskytované péče je nejen vybavení pracoviště, získané vzdělání na odborných nebo akademických pracovištích, ale s ohledem na rychlý pokrok v medicíně a ošetřovatelství i soustavné vzdělávání. S tím musí být v souladu také osobnostní předpoklady pro danou profesi, morální a charakterové vlastnosti.
Velmi rozdílný názor měli lékaři na akreditaci svých ambulantních zařízení:
- jednoznačně pro se vyjádřilo 20 lékařů (26,3 %),
- jisto si nebylo 32 lékařů (42,1 %), a
- zásadně nesouhlasilo 24 lékařů (31,6 %) s odůvodněním, že půjde o zbytečnou administrativní zátěž.
Akreditace zdravotnického zařízení souvisí s novou koncepcí oboru Všeobecné praktické lékařství a bude jistě předmětem vyjednávání o dalším směřování oboru, jeho posouvání ke stále vyšší prestiži mezi ostatními medicínskými obory. Je však nutno uvést, že v demokratických zemích jde o dlouhodobě osvědčenou metodu, kterou je možno hodnotit a také podporovat kvalitu poskytované péče.
V průběhu roku praktičtí lékaři registrují více než 20 nových zájemců přecházejících z ordinací praktických lékařů pro děti a dorost. Celkem 47 lékařů (61,8 %) uvedlo, že je jim nejčastěji předána kompletní zdravotnická dokumentace se závěrečným zhodnocením zdravotního stavu a zhodnocením rizik do dalšího života. To je jistě ideální stav. Avšak
- 23 lékařů (30,3 %) uvedlo, že obdrží pouze výpis ze zdravotnické dokumentace, tedy bez komplexního zhodnocení,
- 7 lékařů (9,2 %) často neobdrží vůbec žádnou dokumentaci,
- 1 lékař (1,3 %) uvedl dvě možnosti, a to že obdrží jak komplexní zdravotnickou dokumentaci se závěrečným zhodnocením zdravotního stavu a zhodnocením rizik do dalšího života, tak pouze výpis ze zdravotnické dokumentace bez komplexního zhodnocení.
Způsoby předání jsou většinou poštou bez doporučení, což uvedlo 30,3 % respondentů. Jak s ohledem na obsah, tak na ochranu osobních údajů toto nelze považovat za dostatečný a vhodný způsob převedení zdravotnické dokumentace klienta/pacienta mezi PLDD a PLD. Zodpovědnost za předání zdravotnické dokumentace byla také relativně často převedena na klienta/pacienta, který dokumentaci osobně předal sestře, anebo lékaři ve shodném poměru 26,3 %.
Postup lékaře při registraci nového klienta v návaznosti na aktuální data, je možno zjistit z tabulky 3.
Table 3. Postup lékaře při registraci nového klienta/pacienta 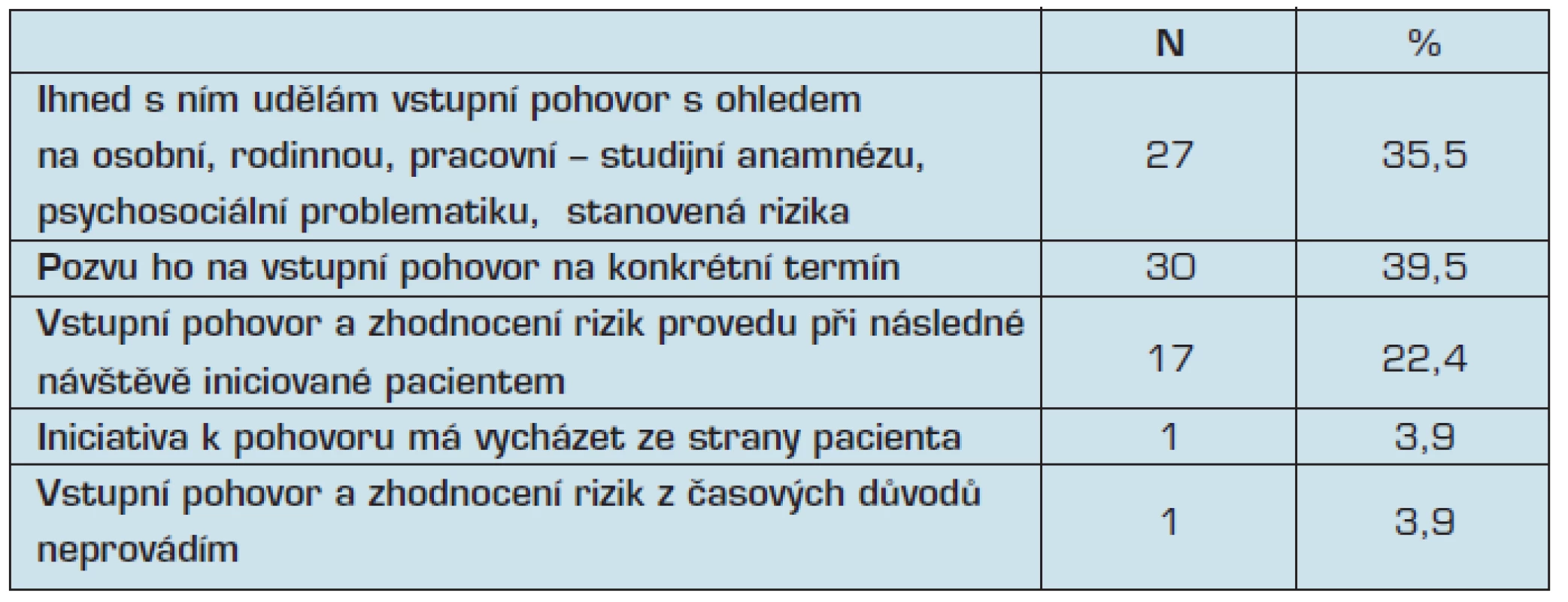
Zde dva lékaři (2,6 %) uvedli, že pozvou pacienta na vstupní pohovor na konkrétní termín, případně vstupní pohovor a zhodnocení rizik provedou při následné návštěvě iniciované pacientem.
Vstupní pohovor pokládáme, a to nejen s ohledem na primární prevenci, za naprosto zásadní v prvním kontaktu s novým klientem/pacientem. Zda jej lékař uskuteční hned, či si na něj dotyčného pozve v jiném vhodném termínu, není až tak podstatné. Podstatný je však čas ze strany obou zúčastněných věnovaný důkladnému rozhovoru se zaměřením na všechny aspekty zdraví a nemoci včetně
- genetické zátěže,
- vlivů životního či pracovního/studentského prostředí,
- psychosociální oblasti a řady dalších.
Má-li zdravotnický tým v ordinaci pracovat perfektně, zejména s ohledem na prevenci, neměla by u rozhovoru chybět všeobecná sestra.
Záznamy ve zdravotnické dokumentaci vede 57 lékařů (75 %) v elektronické i listinné podobě, jen 5 lékařů (6,6 %) využívá zákonné možnosti vést dokumentaci elektronicky se zaručeným elektronickým podpisem, a jen v listinné podobě, což není optimální řešení, vede dokumentaci 14 lékařů (18,4 %).
Tato data vypovídají o vztahu k elektronizaci zdravotnictví.
Přístup oslovených lékařů ke zvaní svých klientů/pacientů k ze zákona stanoveným preventivním prohlídkám názorně ukazuje tabulka 4, přičemž dva lékaři (2,6 %) uvedli, že k preventivním prohlídkám zvou osobně na konkrétní termín, případně je zvaní úkolem spolupracující osoby, tři lékaři (3,9 %) uvedli, že zvaní je úkolem jak spolupracující osoby, tak jsou klienti/pacienti zváni elektronicky či zaslaným dopisem.
Table 4. Způsoby zvaní klientů/pacientů k preventivním prohlídkám 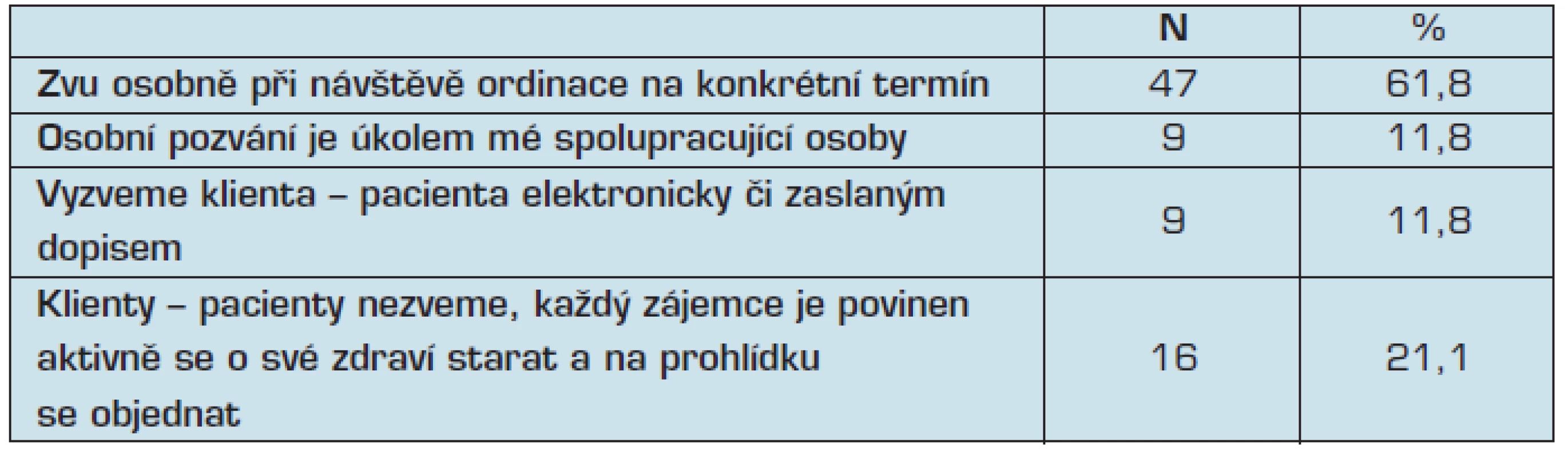
Zde mají lékaři obecně naprostou pravdu v tom, že každý je povinen aktivně se o svůj zdravotní stav zajímat a pečovat o něj. Chceme-li však zvyšovat zájem o realizaci primární prevence a usilovat o zlepšování zdravotního stavu celé populace, obáváme se, že nic jiného, než osobní pozvání – ať již ústní, telefonické, písemné či elektronické, nebude účinné.
Stále velmi aktuální je problematika a dění v souvislosti s využíváním elektronických zdravotních knížek. Proto jsme se dotazovaly lékařů, zda jejich zavádění podporují.
Z našeho výzkumného vzorku vyplývá, že využívání elektronických zdravotních knížek podporuje a záznamy do nich uvádí 9 lékařů (11,8 %).
Možnost záznamů do elektronické zdravotní knížky podporují, ale nevyužívají ji, uvedlo 33 lékařů (43,4 %).
Zásadně jejich zavádění nepodporuje 34 lékařů (44,8 %).
Diskuse kolem elektronizace zdravotnictví bude jistě ještě velmi bouřlivá, jak napovídají zprávy o probíhajících jednáních, která máme možnost sledovat v médiích, na politické scéně, mezi Všeobecnou zdravotní pojišťovnou a odbornou i laickou veřejností.
Další sledovanou oblastí byla docházka klientů/pacientů k zákonem předepsaným zdravotním prohlídkám.
Pouze 22 lékařů (29,0 %) uvedlo, že se měsíčně na zákonem stanovenou prohlídku dostaví více než 20 klientů/pacientů (tab. 5).
Table 5. Počty klientů/pacientů kteří v měsíci absolvují stanovené preventivní prohlídky 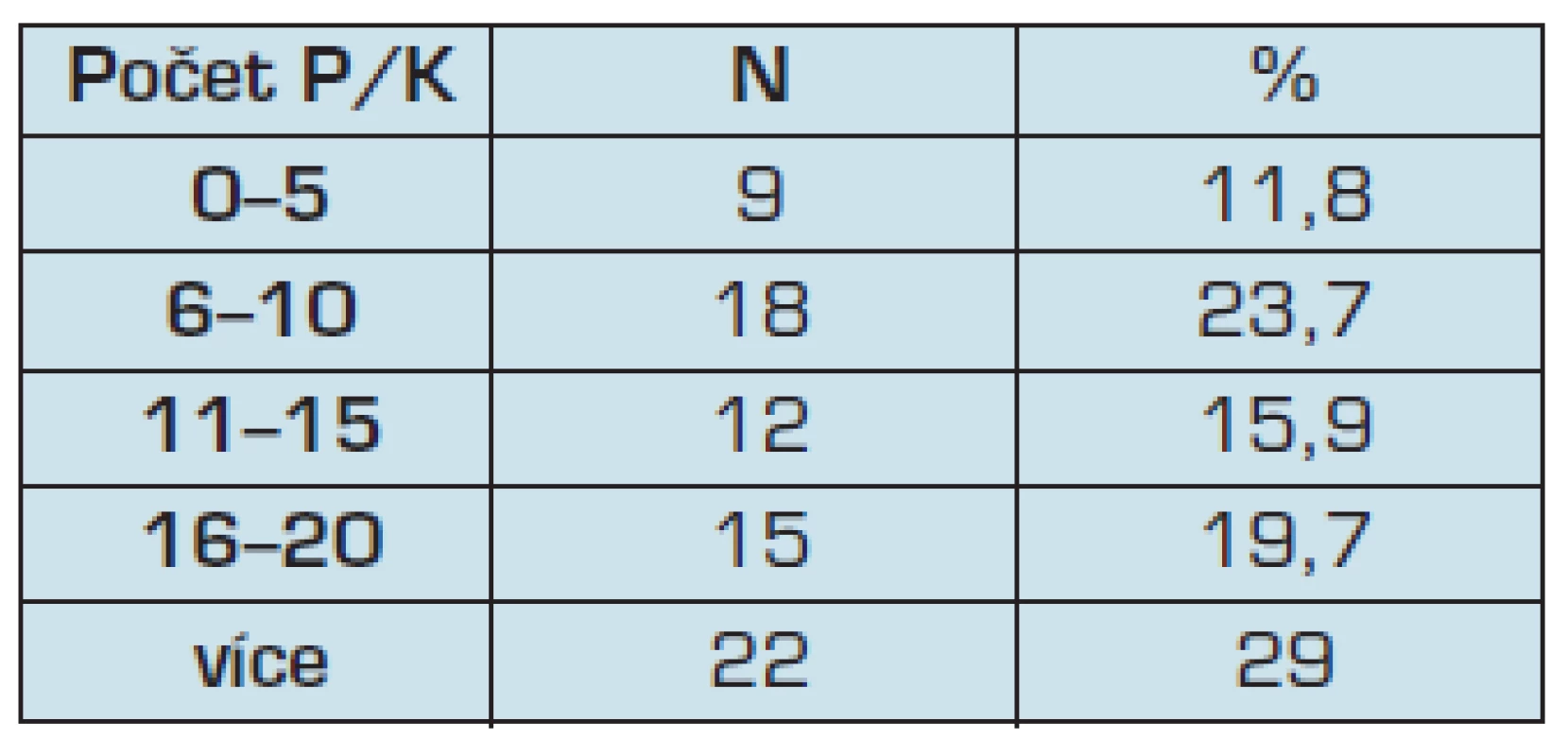
Srovnáme-li počet registrovaných a pravidelné termíny prohlídek, vyznívá toto srovnání velmi negativně. Média uvádí, že z celkové populace absolvuje zákonem stanovené prohlídky jen 15–20 % pacientů/klientů (8).
Ze screeningových programů se pacienti u praktického lékaře nejvíce zajímají o uvedená vyšetření v pořadí – screening:
- karcinomu prsu,
- kolorektálního karcinomu, a
- karcinomu děložního hrdla.
Tato vyšetření následně i podstupují.
Situaci z pohledu klientů/pacientů a zájmu o primární prevenci ilustrují následující informace.
Téměř jednoznačně (v 94,8 %) se lékaři shodli v tom, že o primární prevenci se pacienti v ordinaci PLD zajímají jen ve zcela ojedinělých případech a důležitější se pro ně stává až prevence sekundární a terciární. Jedním z mnoha důvodů je také to, že opakovaně slýcháváme, že „privilegovaná“ je péče ústavní a specializované služby, zatímco primární péče je až v další linii. Význam primární péče je tak znevažován a důsledkem je mimo jiné i zanedbávání podpory zdraví a prevence.
Poslední část výzkumného šetření odpovídá výše uvedenému, a my jí prezentací pomocí osobního názoru oslovených lékařů na pozornost věnovanou primární prevenci, uzavřeme:
- 32 lékařů (42,1 %) uvedlo, že primární prevenci není věnována dostatečná pozornost,
- 27 lékařů (35,5 %) uvedlo, že problematice primární prevence je pozornost věnována, ale informace se následně nedostávají k široké veřejnosti, a
- 17 lékařů (22,4 %) si myslí, že primární prevenci je věnována dostatečná pozornost.
Zde mají obrovský dluh také média, zejména rozhlas a televize, neboť tištěných materiálů či internetových zdrojů, zejména k prevenci nepřenosných nemocí hromadného výskytu, je dostatek. Domníváme se, že větší podpora v uvedených médiích, realizovaná také ze strany Ministerstva zdravotnictví, by rozhodně zvýšila povědomí populace o této problematice.
Diskuse
Všeobecné praktické lékařství je základním oborem, který zajišťuje preventivní a léčebnou péči o svěřenou populaci. Obor tak má významnou odpovědnost za kvalitu i efektivitu celého systému zdravotní péče. Nezastupitelnou roli v systému sehrává praktický lékař. S odkazem mimo jiné i na dostupné odborné zdroje se v diskusi pokusíme získaná data analyzovat.
Jak jsme již uvedly výše, praxe respondentů je dostatečně dlouhá, a tak odpovědi reflektují erudici i zkušenosti praktických lékařů pro dospělé.
Námi zjištěný průměrný počet registrovaných klientů/pacientů v ordinacích dotazovaných PLD téměř přesně odpovídá, dle běžně dostupných zdrojů, realitě. Z již zmiňované Zdravotnické ročenky 2008 Ústavu zdravotnických informací a statistiky lze vyčíst, že na jednoho PLD v tomto roce připadalo 1 626 registrovaných klientů/pacientů. Ze shodné publikace za rok 2010 to bylo 1 620 registrovaných klientů. Předpokládáme však, že počty registrovaných se budou v ordinacích PLD zvyšovat vzhledem k demografickému vývoji.
Za zmínku také stojí, že v současné době je průměrný věk praktického lékaře pro dospělé 54 let. Tento trend není rozhodně příznivý a mohl by ovlivnit kvalitu poskytované péče. Jedním z možných řešení je získávání většího počtu rezidenčních míst pro zájemce o obor Všeobecné praktické lékařství. V roce 2009 získal obor Všeobecné praktické lékařství 155 rezidenčních míst a pro rok 2010 bylo vypsáno dalších 120 míst (10).
Nedotknutelným právem, nikoli však povinností, je uzavření smluvního vztahu mezi zdravotní pojišťovnou a poskytovatelem zdravotní péče. V době zodpovídání dotazů lékaři bylo na českém trhu 9 zdravotních pojišťoven (následně k 29. 3. 2011 došlo ke sloučení ZP Média s VZP). Pouze 26 lékařů (34, 2 %) z celkového počtu 76 odpovídajících uvedlo, že má uzavřen smluvní vztah se všemi zdravotními pojišťovnami. Toto nízké číslo bylo pro nás překvapením. Pojišťovny se v řadě případů odvolávají na racionalizaci a optimalizaci sítě zdravotnických zařízení, což může být důvodem k neuzavření rámcové smlouvy. Pro klienta dané zdravotní pojišťovny to pak může znamenat, že je mu znemožněno zaregistrovat se u konkrétního svobodně vybraného lékaře, s nímž smluvní vztah nebyl navázán. Případně by musel za služby zaplatit, úhrada za ně by nebyla poskytnuta z veřejného zdravotního pojištění.
Další možností je, že lékař o uzavření smluvního vztahu nepožádal, anebo že v daném regionu působí určitá regionální pojišťovna, u níž je u lékaře zaregistrována majorita klientů/pacientů. Tuto skutečnost, tedy důvody pro nenavázání smluvních vztahů s jinými plátci, jsme nezjišťovaly.
Profesionální rozvoj všeobecných sester v primární péči by měl být pokládán za prioritu. Nejvíce, tj. 66 lékařů (86,8 %) spolupracuje se všeobecnou sestrou, 8 lékařů (10,6 %) uvedlo, že spolupracuje se všeobecnou sestrou se specializací.
Obory specializačního vzdělávání a označení odbornosti specialistů jsou definovány ve Sbírce zákonů č. 31/2010, v platném znění. Všeobecná sestra má možnost se specializovat v 9 oborech (nejblíže k primární péči se zaměřením na dospělé má snad obor Komunitní ošetřovatelská péče. Komunitní sestra poskytuje péči v co nejpřirozenějším prostředí pro klienta, zpravidla v domácím prostředí, a umožňuje co nejdelší možné setrvání v komunitě, tedy rodině). Domníváme se, že v souvislosti s novou koncepcí oboru Všeobecné praktické lékařství by bylo velmi prozíravé vytvořit také nový obor specializačního vzdělávání pro všeobecné sestry, který by se mohl jmenovat např. Sestra pro primární péči. Určitě by to zvýšilo prestiž nejen sester pracujících u praktických lékařů, ale rozhodně by to přispělo k vyšší úrovni celé ordinace a mělo pozitivní dopad na klienty/pacienty.
Jeden lékař (1,3 %) spolupracuje jak se všeobecnou sestrou, tak se sestrou se specializací.
Jeden z dotazovaných lékařů (1,3 %) uvedl, že pracuje s nezdravotnickým pracovníkem, což je vzhledem k ochraně osobních údajů, ke kterým můžeme předpokládat, že má dotyčná osoba přístup, alarmující.
Ve dvou případech (2,6 %) vedl lékař ordinaci sám. To nemůžeme relevantně posoudit, nevíme-li, kolik klientů/pacientů je v jeho ordinaci registrováno a kolik potřebného času jim tedy může věnovat, aby nutné odborné, administrativní i jiné úkony zvládl sám.
Rezervy spatřujeme v předávání zdravotnické dokumentace, jejíž součástí by mělo být i závěrečné zhodnocení zdravotního stavu, zhodnocení rizik do dalšího života, a to s ohledem na navazující péči. Takto komplexní zdravotnickou dokumentaci však obdrželo jen 47 lékařů (61,8 %), 23 lékařů (30,3 %) obdrželo jen prostý výpis a 7 lékařů (9,2 %) dokonce zdravotnickou dokumentaci nově registrovaného neobdrželo. Jak bylo již uvedeno výše, jeden lékař zodpověděl dvě možnosti. Zde však může být problém jak na straně původního lékaře, tak na straně samotného klienta/pacienta. Tato skutečnost pak nutně vede k tomu, že náklady na zdravotní péči se zvyšují, neboť lékař musí s ohledem na posouzení zdravotního stavu nově registrovaného provádět řadu laboratorních a případně přístrojových vyšetření, aby tak o klientovi/pacientovi získal relevantní údaje. Nezanedbatelný je i čas, který musí pacientovi věnovat, chce-li obdržet úplné potřebné anamnestické, diagnostické a další informace. V neposlední řadě je narušena již zmiňovaná kontinuita péče. Přitom platná legislativa jasně stanoví, že nově zvolenému lékaři je stávající lékař povinen předat všechny informace potřebné pro zajištění návaznosti poskytování zdravotní péče. Při změně lékaře či zdravotnického zařízení obecně ovšem nelze požadovat předání celé dosavadní dokumentace, ale pouze všech informací, které bude nový lékař potřebovat (například formou podrobného výpisu či fotokopie).
Uchovávání a skartace zdravotnické dokumentace se řídí vyhláškou č. 385/2006 Sb. o zdravotnické dokumentaci, ve znění pozdějších předpisů. Vyřazování zdravotnické dokumentace zajišťuje, opět v souladu s touto vyhláškou zdravotnické zařízení, které ji vede.
Zjištění, které považujeme za velmi potěšující, se týká vstupního pohovoru zaměřeného na sběr dat o nově registrovaném, zhodnocení jeho zdravotního stavu a zhodnocení rizik. Tyto postupy deklarovali téměř všichni lékaři jako běžnou součást jejich praxe. Pouze jeden lékař uvedl, že iniciativa k takovému pohovoru má vycházet od pacienta a tři lékaři uvedli, že tyto informace nezjišťují z časových důvodů. Domníváme se, že pasivní přístup je nepřijatelný a komplexní zjištění dat je vstupní branou k navázání profesionálního vztahu mezi lékařem a klientem/pacientem, založeném na oboustranné důvěře a bezpečí.
Z dotazníkového šetření také vyplynulo, že lékaři aktivně zvou své klienty/pacienty k ze zákona stanoveným preventivním prohlídkám.
Pět lékařů ze 76 respondentů uvedlo dvě možnosti, jak tak činí. Přesto 16 lékařů (21,1 %) k preventivním prohlídkám nemocné nezve a je toho názoru, že tato aktivita musí vycházet od samotného klienta/pacienta, neboť ten je nositelem svého zdraví. Na tomto místě můžeme oponovat tím, že významně na plusovou stranu postoupila prevence v rakovině zejména prsu, kdy soustavnou nejen mediální osvětou (např. kampaně AVON), ale také osobním pozváním na preventivní prohlídky a mamografický screening v posledních letech klesl počet úmrtí na toto závažné onemocnění.
Národní program mamografického screeningu probíhá v ČR od roku 2002. Meziročně došlo v roce 2007, pravděpodobně i díky pilotnímu projektu VZP, k nárůstu provedených vyšetření o 38 %. Počet vyšetřených žen v roce 2003 byl 210 032 a zachycených karcinomů na 1 000 vyšetření bylo 5,0. V roce 2007 byl počet vyšetřených žen 468 923 a počet zachycených nádorů byl 5,3. Zásah cílové populace ve věku 45 až 69 let dosáhl více než 50 % a potvrdil se tak stoupající zájem žen o účast v programu (9).
Toto je příklad hodný následování i v dalších projektech prevence. Je všeobecně známo, že klienti/pacienti by takovéto zvaní velmi uvítali, neboť řada z těch, kteří neví, na co a v jakém časovém období mají nárok, by prohlídky a potřebná vyšetření v konkrétním termínu podstoupila. Domníváme se, že by aktivní přístup významným způsobem přispěl ke snížení nákladů na péči, zejména objeví-li se závažné onemocnění pozdě. Pravidelné a soustavné sledování je základem k včasnému odhalení případných zdravotních obtíží a ke včasné intervenci.
Zaměstnanecká pojišťovna Škoda zvýšila zájem o prevenci u PLD svým projektem Bonifikační systém pro sledování kvality, který byl zařazen do úhradového smluvního dodatku. Cílem bylo vytvořit motivační prostředí pro PLD a získat informace o této oblasti péče a v konečném důsledku zlepšit péči o pojištěnce. Meziročně narostl počet preventivních prohlídek o 8 % (11). Strategií ZP ministerstva vnitra ČR je projekt Zdraví jako vášeň, zaměřený na propagaci zdravého životního stylu, díky kterému v prvních šesti měsících roku 2010 razantně vzrostl počet preventivních prohlídek jejich klientů. Za první půlrok se jen na rakovinu tlustého střeva a konečníku (vyšetření na okultní krvácení) nechalo vyšetřit 30 432 klientů pojišťovny, o 10 709 lidí více, než ve stejném období loňského roku. Vyšetření prokázala 1 600 pozitivních nálezů v časném a dobře léčitelném stádiu onemocnění (12).
Toto je rovněž velmi příkladná cesta jak je možné posunout primární prevenci. Pojišťovny, jako plátci péče, se svými preventivními programy sehrávají významnou pozitivní roli.
Vnímání toho, jaký zájem o primární prevenci mají sami klienti/pacienti je naprosto zřejmé z odpovědí lékařů, kdy 72 (94,8 %) z celkového počtu 76 respondentů uvedlo, že se klienti/pacienti zajímají jen v ojedinělých případech. Je to dokladem toho, že lidé primární prevenci od PLD nepožadují a nepoptávají, a lékaře navštěvují až v období příznaků signalizujících zdravotní obtíže. Mnohdy je pozdě. Existuje mezinárodní shoda, podložená důkazy, že zdravotní systémy založené na primární péči s kvalifikovanými praktickými lékaři poskytují nákladově i klinicky efektivnější péči, než systémy s malým důrazem na primární péči. Vzhledem k nízkoprahové dostupnosti a preventivnímu zaměření má primární péče nejvyšší potenciál k příznivému ovlivnění zdravotního stavu celé populace (3).
Závěr
Praktický lékař pro dospělé se rozhodujícím způsobem podílí na primární prevenci a tím na zdraví populace. Vyšší důraz na prevenci a důslednost může dnešní nepříznivý stav v incidenci i prevalenci řady chorob zmírnit. Investice do primární péče se tak mnohonásobně vrátí. Nemáme teď na mysli pouze investici v podobě financí, ale chce to také čas, odpovídající a přesné vědomosti získané studiem i výzkumem, celoživotní edukaci a rozhodně morálně volní vlastnosti každého z nás. Naše zdraví je náš život. Vyhodnocovat poměr cost/benefit u preventivních programů a předkládat je opakovaně a dlouhodobě široké veřejnosti je jednou z dalších cest jak prevenci podpořit.
V práci jsme se snažily o zmapování základních úkonů v managementu práce zdravotnického týmu v ordinace PLD ve vazbě na registraci nového klienta/pacienta a k primární prevenci. Pozitivním zjištěním rozhodně je, že spolupráce se děje na úrovni odborníků, kteří mají o svého klienta/pacienta zájem a první kontakt s ním vnímají jako zásadní pro budoucí vztah. Je zřejmé, že klienti/pacienti primární prevenci u PLD nepoptávají, a v tomto smyslu se jedná o nutnou dlouhodobou systematickou činnost ve spolupráci zdravotníků, zástupců plátců péče i vlastních klientů/pacientů (lze hovořit o „běhu na dlouhou trať“).
Do systematické podpory primární prevence musí být zapojeni všichni a všechny oblasti společenského života (politika, ekonomika, vzdělávání, výchova, apod.). Zásadním předpokladem je zdravotní gramotnost, která je cestou ke zdraví. Dostat do širokého povědomí populace význam primární prevence a implementovat jej do celospolečenského života je velmi nelehký úkol. Podpora primární prevence se však odráží ve zdraví či naopak nemocnosti populace, a proto bude záležet na vůli ke spolupráci mezi všemi zainteresovanými.
Akreditace ambulancí PLD je po všech stránkách velmi náročná, přesto proti bylo jen 24 lékařů (31,6 %). Bude nutná otevřená diskuze odborníků také k projektu IZIP a k nalezení případného konsenzu i v této oblasti. Inspirovat bychom se mohli v zemích s dlouholetou a propracovanou politikou rodinného/praktického lékařství, jakými jsou Velká Británie, Nizozemsko či Skandinávie.
Mgr. Šárka Urbánková
Masarykova univerzita
Lékařská fakulta
Ústav preventivního lékařství
Kamenice 5
625 00 Brno
E-mail: sarka.urbankova@fnusa.cz
Sources
1. WHO. Declaration of Alma-Ata. International Conference on Primary Health Care. Alma-Ata, USSR, 6-12 September 1978. Dostupný na WWW: <http://www.who.int/hpr//NPH/docs/declaration.almaata.pdf.> [cit. 2011-10-08].
2. Šídlo, L. Lékaři primární zdravotní péče v ČR z pohledu demografie – současný stav jako základní kámen budoucího vývoje. Čas. Lék. čes. 2010, 149(12), s. 563-571.
3. Býma, S., Seifert, B., Šmatlák, V., Štolfa, J. Koncepce oboru všeobecného praktického lékařství. Prakt. Lék, 2009, 89(9), s. 475-479.
4. Vojtíšková, J. Kompetence všeobecné sestry v ordinaci praktického lékaře. Med. Pro Praxi 2006, 2, s. 94-96 [on-line]. Dostupný na WWW: <http://www.solen.cz/pdfs/med/2006/02/12.pdf>[cit. 2011-11-20].
5. Ústav zdravotnických informací a statistiky ČR. Zdravotnická ročenka 2008. Dostupný na WWW:
[cit. 2011-10-18]. 6. Ústav zdravotnických informací a statistiky ČR. Zdravotnická ročenka 2010. Dostupný na WWW:
[cit. 2011-12-15]. 7. Pokorná, A., Hartmanová, K. Problematika kolorektálního karcinomu v primární péči. Prakt. lék. 2012. (V tisku).
8. ČTK. Většina Čechů zanedbává preventivní prohlídky. [on-line] 2010. Dostupný na WWW: < http://www.denik.cz/z_domova/vetsina-cechu-zanedbava-preventivni-prohlidky-.html> [cit. 2011-10 -10].
9. Medical Tribune. Nová data potvrzují úspěšnost mamografického screeningu. Medical Tribune 2009, roč. V, č. 9, s. A5. Dostupný na WWW: < http://www.tribune.cz/clanek/13588>.
10. Seifert, B. Prestiž primární péče jsme si museli vybojovat. Zdravotnické noviny, 2010. Dostupné na WWW: http://www.zdn.cz/rozhovory/predstavujeme/445741 [cit. 2011-10-15].
11. Šmach, P. Motivace praktických lékařů ke zvyšování kvality péče. Zdravotnické noviny 2009, 58, 29, s. 11.
12. Kadečková, H. Zdraví jako vášeň baví a zachraňuje životy. Tisková zpráva ZP MV ČR. 2010. Dostupný na WWW: <http://www. zpmvcr.cz/cz/tiskova-zprava.html?id=280> [cit. 2012-01-04].
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2012 Issue 2-
All articles in this issue
- Základy kognitivní, afektivní a sociální neurovědy; XIV. Kulturní neurověda
- Charakteristika akutních otrav v seniorském věku, Zkušenosti Toxikologického informačního střediska v Praze
- Gluténová enteropatia
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Použití epidemiologických dat při odhadu rizika karcinogenity a princip předběžné bezpečnosti
- Primární péče v České republice v letech 2005–2010
- Stresové situace lékaře jako pacienta: komunikace, vyšetření, zkušenost, etika
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
- Podprahové vnímání, medicína a návykové nemoci
- Hodnocení potřeb terminálně nemocných v domácí péči: pilotní studie
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gluténová enteropatia
- Podprahové vnímání, medicína a návykové nemoci
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

