-
Medical journals
- Career
Hodnocení potřeb terminálně nemocných v domácí péči: pilotní studie
Authors: R. Bužgová; G. Macháčková
Authors‘ workplace: Vedoucí: doc. PhDr. Darja Jarošová, PhD. ; Ústav ošetřovatelství a porodní asistence ; Lékařská fakulta ; Děkan: doc. MUDr. Arnošt Martínek, CSc. ; Ostravská univerzita, Ostrava
Published in: Prakt. Lék. 2012; 92(2): 111-116
Category: Of different specialties
Overview
Hodnocení potřeb terminálně nemocných v domácí péči je důležitým ukazatelem kvality poskytované péče. Cílem výzkumu bylo zjistit bio-psycho-sociální a spirituální potřeby terminálně nemocných v domácí péči v souvislosti s kvalitou života. Dále pak zjistit míru důležitosti potřeb a míru jejich saturace zdravotnickými pracovníky.
Ke sběru dat byly použity dotazníky:
- pro hodnocení potřeb – PNPC (Problems and Needs in Paliative Care questionnaire),
- kvality života – EORTC QOL – C30, a
- psychického stavu – škála HADS (Hospital Anxiety and Depressed Scale).
- únava,
- problémy se spánkem,
- bolest,
- schopnost soustředit se,
- vyrovnat se s nemocí a se změnami v těle,
- mít naplněný den aktivitou.
Souvislost mezi saturací potřeb a kvalitou života byla zjištěna pouze v oblasti fyzických potřeb (p<0,05). Pacienti, kteří považovali fyzické potřeby za nedostatečně saturované, současně uvedli nižší celkovou kvalitu života.Klíčová slova:
domácí péče, kvalita života, potřeby, umírání.Úvod
Každoročně v České republice umírá více než 100 00 lidí, pouze 30 % z nich ve svém domácím prostředí. Většina úmrtí se tedy odehrává ve zdravotnickém či sociálním zařízení, a to i přesto, že si většina lidí přeje zemřít doma (5).
Pro poskytování péče v domácím prostředí je nutno splňovat určité předpoklady ze strany zdravotnického personálu, rodinných příslušníků a okolí, ale i ze strany pacienta. Jedná se zejména o
- přání nemocného zůstat v domácím prostředí,
- ochotě rodiny převzít část odpovědnosti za péči,
- vytvoření vyhovujících bytových poměrů v rodině,
- zajištění praktického lékaře jako hlavního garanta kontinuity péče, ale i o
- schopnost stanovit plán pravidelné péče, a
- snahu zachovat kvalitu života nevyléčitelně nemocného (10).
Umírající pacienti mají, dle základních lidských práv, právo na důstojnou péči a důstojné umírání, a to i v domácí péči.
Předpokladem důstojného závěru života je zejména udržení co možná nejlepší kvality života. To vyžaduje pravidelné hodnocení potřeb pacientů a jejich následnou saturaci. V zahraničí se používají klinické dotazníky pro hodnocení potřeb terminálně nemocných, např.:
- PNI – Psychosocial Needs Inventory,
- SAQ – The Self Assessment Questionnaire,
- PNPC – The Problems and Needs in Palliative Care questionnaire,
které slouží k zjištění tzv. nenaplněných potřeb (unmet needs). To jsou potřeby, které klient označí za důležité a současně nedostatečně saturované. Zahraniční autoři, např. Currow et al. (1), Fitzsimons et al. (3), Johnsen et al. (4) a Osse et al. (7) zjistili vliv nedostatečné saturace potřeb na nižší kvalitu života pacientů a jejich rodin, dále poukazují na rozdílnost potřeb u pacientů s onkologickým a neonkologickým onemocněním. Pacienti s chronickými nemocemi mají často protrahovanou délku konečného stádia nemoci, a tím se jejich potřeby mohou lišit.
Měření míry saturace potřeb v souvislosti s kvalitou života u pacientů potřebující paliativní péči je v mezinárodním kontextu vhodným indikátorem pro měření kvality poskytované péče.
V České republice není výzkumu v oblasti paliativní péče věnována příliš velká pozornost. Významným a téměř ojedinělým výzkumem byl výzkum – Umírání a paliativní péče v ČR (situace, reflexe, vyhlídky) – realizovaný hospicovým občanským sdružením Cesta domů (5). Respondenti upozornili mimo jiné zejména na problém neřešení psychosociálních potřeb umírajících pacientů.
Cílem této práce bylo zjistit bio-psycho-sociální a spirituální potřeby terminálně nemocných v domácí péči dotazníkem PNPC (Problems and Needs in Paliative Care questionnaire) v souvislosti s kvalitou života a zhodnotit využití dotazníku PNPC v českém prostředí. Dále pak zjistit:
- míru důležitosti potřeb a míru jejich saturace zdravotnickými pracovníky,
- zda je hodnocení důležitosti a saturace potřeb ovlivněno pohlavím, náboženským vyznáním a typem onemocnění terminálně nemocných,
- zda míra spokojenosti s naplněním potřeb ovlivňuje kvalitu života terminálně nemocných.
Výzkumný soubor
Výzkumný soubor tvořilo 37 terminálně nemocných pacientů agentur domácí péče v Ostravě (n = 6), jejichž stav byl označen na základě Karnofského škály a po vzájemné konzultaci s ošetřujícím lékařem. Kritéria výběru pacientů byla:
- věk nad 18 let,
- konečné stádium chronické nemoci onkologického onemocnění, nebo
- polymorbidní křehký senior,
- Karnofského skore <50,
- souhlas se spoluprací.
Pacienti byli požádáni o vyplnění dotazníku dvakrát, podruhé po 10–14 dnech. Opakovaného měření se zúčastnilo 33 pacientů, což je 89 %; 4 pacienti zemřeli.
Metodika
K zjišťování potřeb terminálně nemocných v domácí péči byl použit modifikovaný dotazník PNPC (Problems and Needs in Paliative Care questionnaire) (7). Dotazník se skládá z 37 položek zjišťujících důležitost a naplněnost potřeb pacientů, a to v následujících oblastech:
- fyzické potřeby (10 otázek),
- autonomie (4 otázky),
- psychické potřeby (10 otázek),
- sociální potřeby (5 otázek),
- duchovní potřeby (5 otázek), a
- potřeby informací (3 otázky).
V oblasti důležitosti potřeb odpovídají respondenti na škále 1 (vůbec ne) – 5 (velmi důležitá). Respondenti, kteří danou potřebu považují za důležitou nebo velmi důležitou (číslo 4 – 5) hodnotí, zda byla naplněna na škále 1 (vůbec ne) – 5 (ano, velmi). Jednotlivé otázky dotazníku byly přeloženy z angličtiny a jejich přesná formulace byla diskutována v rámci 3 ohniskových skupin, kterých se zúčastnili odborníci (n = 21) pracující s terminálně nemocnými pacienty (lékaři, všeobecné sestry, sociální pracovníci).
K hodnocení kvality života terminálně nemocných pacientů v domácí péči byl použit standardizovaný dotazník EORTC QOL – C30. Dotazník obsahuje 28 otázek sdružených do následujících oblastí:
- funkční škála (14 otázek),
- symptomatická škála (13 otázek), a
- 2 samostatné otázky hodnotící celkový zdravotní stav nemocného a celkovou kvalitu života.
Funkční škála zahrnuje tyto domény:
- fyzické funkce pacienta,
- rolové funkce,
- emocionální funkce,
- kognitivní funkce, a
- sociální funkce.
Symptomatická škála zahrnuje tyto symptomy:
- únavu,
- zvracení,
- bolest,
- dušnost,
- nespavost,
- chuť k jídlu,
- zácpu,
- průjem, a
- finanční situaci.
Respondenti odpovídají na škále 1 (vůbec ne) – 4 (velmi).
U samostatných otázek hodnotící celkové zdraví a celkovou kvalitu života odpovídají na škále 1 (velmi špatně) – 7 (vynikající).
Pro zjištění psychického stavu pacientů byla použita škála úzkosti a deprese při hospitalizaci HADS (Hospital Anxiety and Depressed Scale). Škála obsahuje 14 otázek, 7 otázek zjišťuje depresi a 7 otázek zjišťuje úzkost.
Zpracování dat
Pro převod dat dotazníků do elektronické podoby byl použit program EpiData. Pro analýzu dat byl použit program Stata v.10. Dotazník potřeb PNPC byl vyhodnocen aritmetických průměrem jednotlivých položek a domén.
Rozpětí škály „důležitost potřeby“ je 1–5, vyšší číslo znamená větší důležitost potřeby.
Rozpětí škály „naplněnost potřeby“ je 1–5. Vyšší číslo znamená větší spokojenost s naplněním dané potřeby. Za nenaplněné potřeby (nedostatečně saturované) jsou považovány ty potřeby, které respondent určí jako důležité (číslo 4–5) a současně nenaplněné (1–2).
Standardizovaný dotazník EORTC QOL – C30 byl vyhodnocen dle manuálu (2). Doménové skóre kvality života se pohybuje v rozpětí od 0 do 100. Vyšší číslo u celkového hodnocení kvality života a u funkční škály znamená lepší hodnocení kvality života. Avšak vyšší číslo u škály symptomů znamená vyšší/horší úroveň symptomů – problém je tedy pro pacienta více zatěžující.
Výsledky škály úzkosti a deprese HADS byly kategorizovány do čtyř stupňů:
- normální 0–7,
- nízké 8–10,
- střední 11–14, a
- vysoké 15 –21.
Pro statistické testování hypotéz byl použit dvouvýběrový t-test a analýza rozptylu na hladině významnosti 5 %.
Výsledky
Sociodemografická charakteristika souboru
Průměrný věk respondentů činil 79 let, věkové rozpětí od 48 do 94 let. Sociodemografická charakteristika souboru je uvedena v tab. 1.
Table 1. Sociodemografické a zdravotní charakteristiky souboru 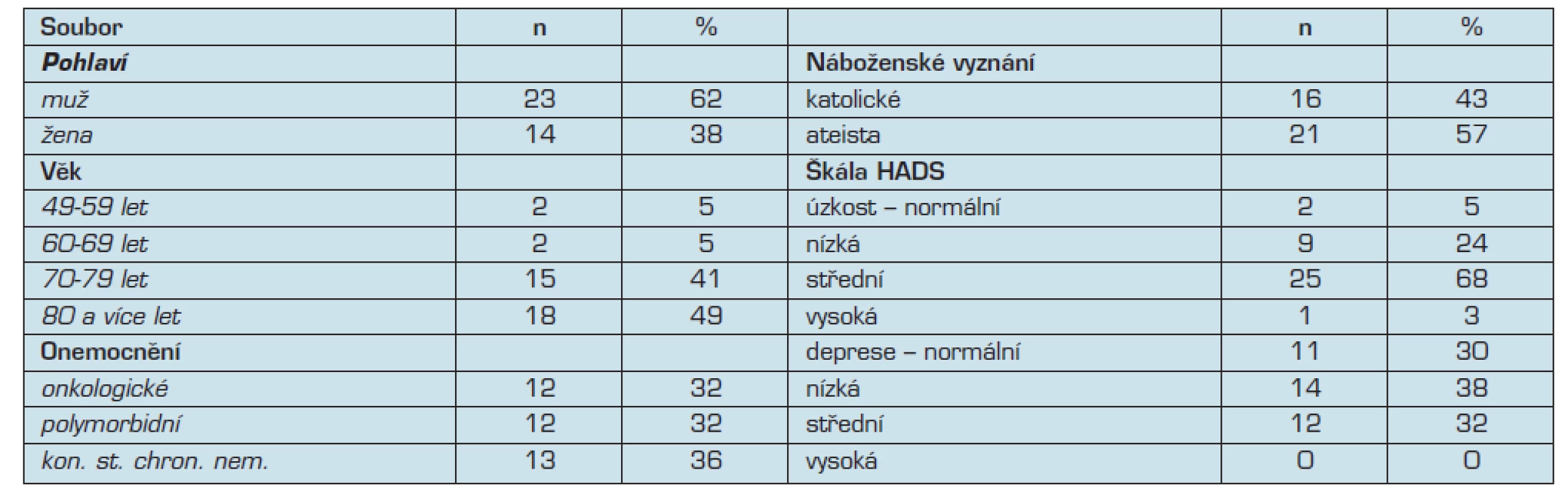
Průměrná hodnota deprese na škále HADS činila 11,30 (s.d. = 1,90), min. hodnota 7 a max. hodnota 16.
Průměrná hodnota na škále úzkosti byla 9,08 (s.d. = 2,61), min. hodnota 3, max. hodnota 13.
Dotázaní pacienti se hlásili pouze ke katolickému náboženství nebo uvedli, že jsou nevěřící (ateisti).
Hodnocení potřeb terminálně nemocných
Respondenti považovali za nejdůležitější fyzické potřeby. Nejvíce byli spokojeni se saturací potřeb v oblasti informací, viz tab. 2.
Table 2. Vyhodnocení domén dotazníku PNCP 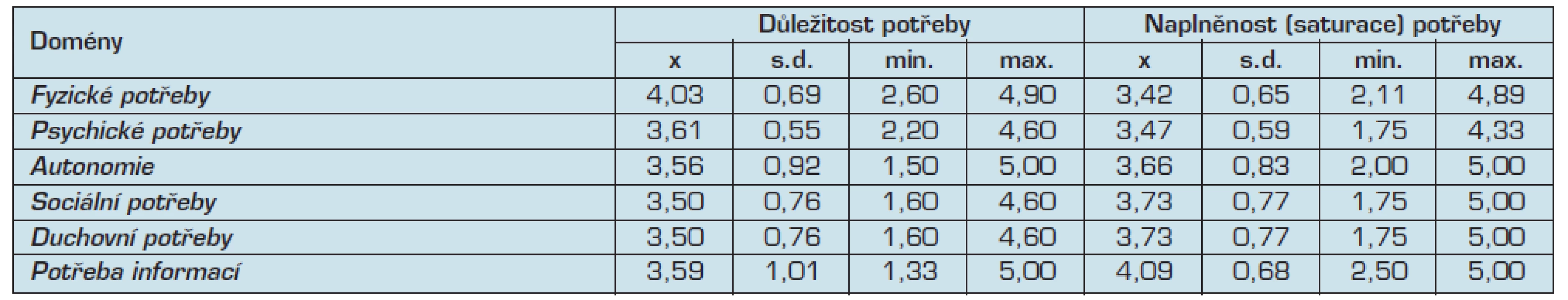
Rozpětí škály “důležitost potřeby” je 1–5; vyšší číslo znamená větší důležitost potřeby. Rozpětí škály “naplněnost potřeby” je 1–5; vyšší číslo znamená větší spokojenost s naplněním dané potřeby. V jednotlivých položkách fyzických potřeb považovali pacienti za nejdůležitější potřebu být bez bolesti (94 %) a být bez dušnosti (91 %). Při opakovaném měření se důležitost uvedených potřeb příliš nezměnila; 56 % pacientů, kteří považovali být bez bolesti za důležité (číslo 4–5), uvedlo, že tato potřeba nebyla naplněna (číslo 1–2).
Nejvíce respondentů uvedlo nedostatečnou saturaci potřeb v oblasti potřeby spánku (70 %) a únavy (68 %). Při opakovaném měření se míra nenaplněných potřeb zvýšila ve všech položkách. Největší problémy uváděli respondenti opět s únavou (96 %), se spánkem (87 %) a bolestí (74 %), viz graf 1.
Graph 1. Důležitost a nedostatečná saturace fyzických potřeb terminálně nemocných 
1 – první vyplnění, 2 – druhé vyplnění dotazníku po 10–14 dnech. V oblasti autonomie a psychických potřeb považovali pacienti za nejdůležitější cítit respekt a úctu (91 %) a cítit důvěru v ošetřovatelský personál (94 %). Naopak nejméně respondentů (6 %) považovalo za důležitou potřebu sexu. Při opakovaném měření klesla důležitost vlastního rozhodování a soukromí. Pouze 13 % respondentů, kteří považovali potřebu úcty a respektu za důležitou, ji současně označili jako nenaplněnou, a to i při opakovaném měření. U potřeby mít důvěru v ošetřovatelský personál to bylo 9 %.
Jako nedostatečně saturované potřeby uváděli pacienti nejčastěji možnost pokračovat v aktivitách (57 %), potřebu vyrovnat se se změnami v těle (72 %) a potřebu soustředit se (78 %), viz graf 2.
Graph 2. Důležitost a nedostatečná saturace psychických potřeb a autonomie terminálně nemocných 
1 – první vyplnění, 2 – druhé vyplnění dotazníku po 10–14 dnech. V oblasti sociálních a spirituálních potřeb považovalo nejvíce pacientů za důležitou přítomnost někoho blízkého (94 %) a smysl života (91 %), naopak nejméně respondentů (29 %) považovalo za důležité účastnit se bohoslužeb. Pouze 9 % respondentů, kteří označili za velmi důležitou potřebu přítomnosti někoho blízkého, ji současně označili za nenaplněnou.
Jako nedostatečně saturovanou potřebu nejčastěji respondenti uváděli potřebu naplnění dne aktivitou (48 %). Při opakovaném měření se míra nenaplněných potřeb zvýšila téměř ve všech položkách, viz graf 3.
Graph 3. Důležitost a nedostatečná saturace sociálních a duchovních potřeb terminálně nemocných 
1 – první vyplnění, 2 – druhé vyplnění dotazníku po 10–14 dnech. Hodnocení rozdílu potřeb podle pohlaví, onemocnění a náboženského vyznání
Nebyl zjištěn statisticky významný rozdíl v hodnocení důležitosti i naplněnosti potřeb mezi muži a ženami. V souvislosti s náboženstvím byl zjištěn statisticky významný rozdíl pouze v doméně potřeb informací. Věřící respondenti udávali vyšší důležitost potřeby informací (4,02) než nevěřící pacienti (3,27); p = 0,0219. U věřících respondentů byla zjištěna nesignifikantně vyšší naplněnost potřeb v oblasti autonomie (3,94) ve srovnání s nevěřícími pacienty (3,44); p = 0,0715.
V souvislosti s onemocněním nebyl zjištěn žádný statisticky významný rozdíl. Pouze v oblasti psychických potřeb byla zjištěna nesignifikantně vyšší důležitost psychických potřeb (3,82) u onkologických pacientů ve srovnání s pacienty v konečném stupni chronické nemoci (3,33); p = 0,0655.
Hodnocení kvality života terminálně nemocných
Také při hodnocení kvality života uvedli pacienti nejhorší kvalitu života v oblasti fyzických funkcí, dále také v rolové a sociální funkci. Jako nejhorší symptom opět uvedli únavu, bolest a nespavost, viz tab. 3.
Table 3. Hodnocení kvality života terminálně nemocných dotazníkem EORTC-QLQ-30 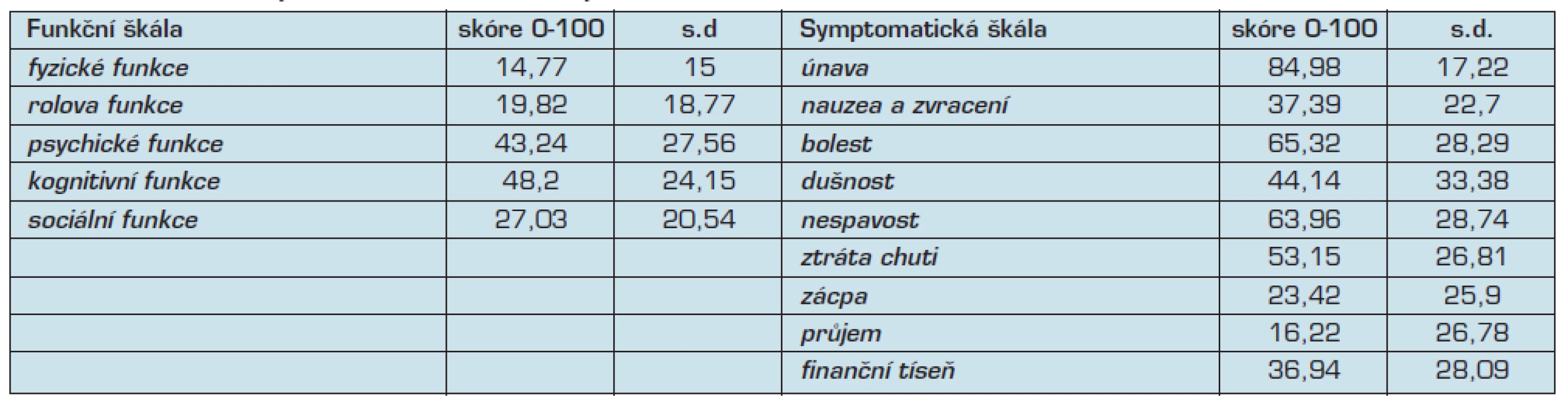
Rozpětí funkční škály je 0–100; vyšší skóre znamená vyšší kvalitu života Rozpětí symptomatické škály je 0–100; vyšší skóre znamená horší úroveň symptomu Hodnocení souvislosti mezi kvalitou života a saturací potřeb
Souvislost mezi kvalitou života a mírou spokojenosti pacienta s naplněním potřeb v jednotlivých doménách byla zjištěna pouze v doméně fyzických potřeb. Pacienti, kteří uvedli více nedostatečně saturovaných fyzických potřeb, současně uvedli horší kvalitu života, viz tab. 4.
Table 4. Korelace mezi celkovým hodnocením kvality života a saturací potřeb 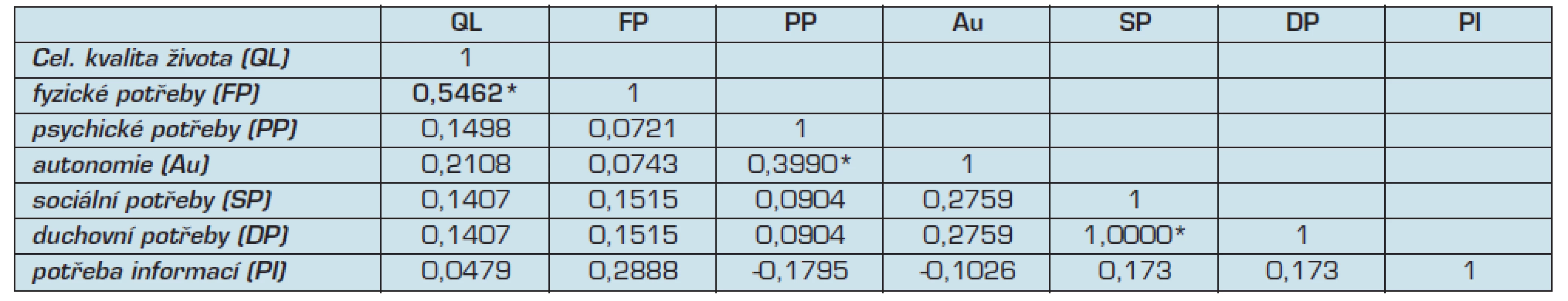
Diskuse
V oblasti hodnocení důležitosti potřeb nedošlo při opakovaném měření k výraznějším rozdílům. Pacienti považovali nejčastěji za velmi důležité a důležité řešení těchto potřeb:
- být bez bolesti,
- být bez dušnosti,
- cítit respekt a úctu,
- cítit důvěru v ošetřovatelský personál,
- mít podporu personálu,
- přítomnost někoho blízkého,
- mít smysl života,
- být naplněn klidem,
- mít informace o ošetřovatelské péči, a
- být vyrovnaný se změnami ve svém těle.
Naopak za méně důležité považovali
- sexuální potřeby,
- přístup k jiným informacím,
- péči o tělo,
- vyrovnání se s pohledy druhých, případně
- účast na bohoslužbě.
Také Peters a Sellick (8) zjistili jako nejdůležitější potřebu u terminálně nemocných být bez bolesti, únavy a slabosti.
Při hodnocení saturace důležitých a velmi důležitých potřeb byli pacienti nejvíce nespokojeni s řešením problémů se spánkem, únavou a bolestí. Nedostatečnou saturaci bolesti uvedlo při druhém měření dokonce 74 % respondentů. Naopak nejvíce byli respondenti spokojeni se zajištěním péče o tělo.
U terminálně nemocných ztrácí bolest ochrannou funkci, pacienty vyčerpává a vyvolává u nich strach a úzkost (14). Špatně léčená bolest má za následek zhoršování potíží v oblasti psychické, sociální i duchovní (12). Řešit bolest je vždy úkolem celého multidisciplinárního týmu. Bolesti je nutno předcházet, vzniklou bolest je nutno řádně monitorovat a v neposlední řadě účinně léčit. Možnosti léčby bolesti v domácím prostředí jsou bohužel omezené, a proto je mnohdy nutno pacienta hospitalizovat (9).
Z oblasti psychosociálních potřeb uvedli pacienti nejčastěji nedostatečnou saturaci potřeb:
- soustředit se,
- vyrovnat se s nemocí a se změnami v těle, a
- mít naplněný den aktivitou.
Tomágová (13) uvádí, že pacienti v závěru života mohou mít pocit, že vzniklá situace je pro ně neřešitelná, ohrožuje je a nejsou schopni se s ní vyrovnat. Často reagují nepřiměřeně až agresivně. V těchto případech je nutno zmírnit vnitřní napětí, a pokud nelze změnit situaci je nutno změnit alespoň hodnocení a přístup k této situaci.
Mnohé z těchto potíží lze zvládat správně naordinovanými farmaky, prioritou však zůstává správná komunikace a pacientem, schopnost empatie a zejména dostatečná informovanost pacienta.
V oblasti spirituálních potřeb uvedli pacienti nedostatečně saturované potřeby:
- být naplněný klidem,
- mít pozitivní náhled na život, a
- možnost účastnit se bohoslužby.
Přestože možnost účastnit se bohoslužby byla pro většinu dotázaných pacientů nedůležitá, ti pacienti, kteří tuto oblasti považovali za důležitou, ji uvedli současně jako nenaplněnou. Zde je nutno zvažovat alternativy a možnost přivolání kněze přímo do domácnosti nemocného. Věřící lidé žijí ze své víry a ta jim dodává sílu nést těžký úděl, kterému musí čelit (11). Uspokojování duchovních potřeb napomáhá k redukci existencionální úzkosti a je důležité pro vyrovnání se s nejistotami v životě (13).
Pacienti, kteří byli věřící, považovali za důležitější potřeby informací než nevěřící pacienti.
V souvislosti s onemocněním byla zjištěna vyšší důležitost v oblasti psychických potřeb u onkologických pacientů. Souvislost mezi kvalitou života a mírou nenaplněných potřeb byla zjištěna pouze v oblasti fyzických potřeb. Je důležité znovu zdůraznit problém bolesti, únavy a problémy se spánkem, které způsobovaly dotázaným pacientům největší starosti.
Uspokojení nižších potřeb (fyziologických) umožňuje a vyvolává potřeby vyššího stupně. Pokud se tedy chceme zabývat vyššími potřebami, musíme nejprve uspokojit nižší potřeby. Pro terminálně nemocné pacienty často zůstávají nejdůležitějšími potřebami potřeby fyziologické (6), což bylo potvrzeno i v tomto výzkumu.
Pacienti v našem souboru hodnotili pozitivně sociální vztahy a přítomnost blízkého člověka. Peters a Sellick (8) zjistili při porovnání potřeb terminálně nemocných pacientů v domácí péči a v nemocnici vyšší kvalitu života u pacientů v domácí péči. Vyšší kvalita života byla založena na možnosti zachování alespoň minimálního společenského života. U obou skupin pacientů patřily k nejzávažnějším příznakům podobně jako v našem výzkumu bolest, únava a slabost.
Při péči o terminálně nemocné nelze však opomenout žádné potřeby, a to ani ty, které se jeví nepodstatné. Pacienti nemusí např. pociťovat potřebu pohybu, přesto musí mít tuto potřebu uspokojenou. Pokud přetrvává nedostatek pohybu, může dojít k imobilizačnímu syndromu, ke vzniku osteoporózy, dekubitů nebo i k následnému vzniku infekce (10). Nedostatek pohybu může také souviset s únavou, kterou pacient jako problém uvede.
Závěr
V současné době je snaha, pokud je to možné a rodina umí, chce a může o nemocného pečovat, zajistit terminálně nemocným péči v domácím prostředí. Sestry z agentur domácí péče, případně mobilní hospicové péče mohou sehrát významnou roli při podpoře kvality života a mírnění utrpení umírajících pacientů i jejich rodinných příslušníků. V budoucnu by mělo dojít pro zkvalitnění péče o potřeby terminálně nemocných v domácí péči ke zlepšení komunikace mezi sestrami z agentur domácí péče, rodinou a obvodními lékaři.
Péče o terminálně nemocné musí vycházet z individuálních potřeb každého pacienta. Pokud pacient uvede určité potřeby jako nenaplněné (bolest, únava, spánek), měly by se stát předmětem intervencí a hledání postupů a možností jak tento problém odstranit nebo alespoň zmírnit. Námi použitý dotazník pro hodnocení potřeb PNCP se jeví jako vhodný i pro použití v českém prostředí.
Mgr. Radka Bužgová, PhD.
Ústav ošetřovatelství a porodní asistence, LF OU
Syllabova 19
Ostrava 703 00
E-mail: radka.buzgova@osu.cz
Sources
1. Currow, D.C., Agar, M., Sanderson, Ch., Abernethy, A. Population who die without specialist palliative care: does low uptake equate with unmet need. Palliat. Med. 2008, 22(1), p. 43-50.
2. Fayers, P.M., Aaronson, N.K., Bjordal, K. et al. The EORTC QLQ-C30 Scoring Manual (Third edition). Brussels: EORT C Quality of life Group, 2001, 86 p.
3. Fitzsimons, D., Mullan, D., Wilson, J.S. et al. The challenge of patients’ unmet palliative care needs in the final stages of chronic illness. Palliat. Med. 2007, 21(4), p. 313-322.
4. Johnsen, A.T., Petersen, M.A., Pedersen, L., Groenvold, M. Symptoms and problems in a nationally representative sample of advanced cancer patients. Palliat. Med. 2009, 23(6), p. 491-501.
5. Kalvach, Z. Umírání a paliativní péče v ČR (situace, reflexe, vyhlídky). 1. vyd. Praha: Cesta domů, 2004. 1003 s. ISBN 80-239-2832-5.
6. Malíková, E. Péče o seniory v pobytových sociálních zařízeních. 1. vyd. Praha: Grada, 2011. 168 s. ISBN 978-80-247-3148-3.
7. Osse, B., Vernooij-Dassen, M., Schadé, E., Grol, R. A practical instrument to explore patients´ needs in palliative care: the Problem and Needs in Palliative Care questionnaire. Palliat. Med. 2007, 21, p. 391-399.
8. Peters, L., Sellick, K. Quality of life of cancer patients receiving inpatient and home-based palliative care. J. Adv. Nurs. 2006, 53(5), p. 524-533.
9. Quill, T.E., Lo, B., Brock, D.W., Meisel, A. Last-resort options for palliative sedation. Ann. Intern. Med. 2009, 151(6), p. 421-424.
10. Sláma, O., Kabelka, L., Vorlíček, J. a kol. Paliativní medicína pro praxi. Praha: Galén, 2007. 362 s. ISBN 978-80-7262-505-5.
11. Svatošová, M. Hospice a umění doprovázet. Praha: Karmelitánské nakladatelství, 2008. 115 s. ISBN 978-80-7195-307-4.
12. Svatošová, M. Sociální práce s lidmi umírajícími v hospici. In Matoušek, O., Koláčková, J. Sociální práce v praxi. Praha: Portál, 2010, s. 195-210.
13. Tomagová, M., Bóriková, I. Potřeby v ošetřovatelství. Martin: Osveta, 2008. 129 s. ISBN 978-80-8063-270-0.
14. Zacharová, E., Hermanová, M., Šrámková, J. Zdravotnická psychologie - teorie a praktická cvičení. Praha: Grada, 2007. 232 s. ISBN 978-80-247-2068-5.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2012 Issue 2-
All articles in this issue
- Základy kognitivní, afektivní a sociální neurovědy; XIV. Kulturní neurověda
- Charakteristika akutních otrav v seniorském věku, Zkušenosti Toxikologického informačního střediska v Praze
- Gluténová enteropatia
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Použití epidemiologických dat při odhadu rizika karcinogenity a princip předběžné bezpečnosti
- Primární péče v České republice v letech 2005–2010
- Stresové situace lékaře jako pacienta: komunikace, vyšetření, zkušenost, etika
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
- Podprahové vnímání, medicína a návykové nemoci
- Hodnocení potřeb terminálně nemocných v domácí péči: pilotní studie
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gluténová enteropatia
- Podprahové vnímání, medicína a návykové nemoci
- Primární prevence v ordinaci praktického lékaře pro dospělé
- Elektronická dokumentace pro ošetřovatelskou diagnostiku v domácí péči
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

