-
Medical journals
- Career
Poranění hlezenního kloubu rostoucího skeletu
Authors: T. Pešl; P. Havránek
Authors‘ workplace: Přednosta: prof. MUDr. Petr Havránek, CSc. ; 3. lékařská fakulta a FTNsP Praha ; Klinika dětské chirurgie a traumatologie ; Univerzita Karlova v Praze
Published in: Prakt. Lék. 2008; 88(7): 384-387
Category: Of different specialties
Overview
K poranění hlezenního kloubu patří poranění distální tibie a fibuly distálně od úrovně distální metafýzy. Definice hranice mezi skeletálním poraněním u dětí a dospělých je nepřesně určitelná; horní věková hranice dětského věku je dnes nejčastěji stanovována ukončeným osmnáctým rokem života. Na druhou stranu dětské skeletální poranění může být také definováno jako poranění rostoucího skeletu. Tedy u jedinců s ještě otevřenými (funkčními) růstovými ploténkami, nezávisle na jejich kalendářním věku. K potenciálním komplikacím spojeným s poraněním dětského hlezna patří kromě těch, které můžeme vidět i u dospělých (poúrazová artróza, ztuhlost kloubu aj.), hlavně ty, které jsou spojeny s poraněním růstové ploténky (nestejná délka končetin, angulační deformita, nebo kombinace obou, obecně poruchy růstu). Hlavním cílem léčby je dosažení adekvátní repozice úlomků a minimalizace předčasného uzávěru růstové ploténky. Znalost obecných známek poranění dětského hlezna a základních principů jejich léčby může vést k zefektivnění péče o tato poranění.
Klíčová slova:
růstová ploténka, distální tibie, hlezenní kloub, zlomenina, dítě.Úvod
Anatomie
Hlezenní kloub je složený kladkový kloub, který tvoří tři artikulující kosti:
- tibie,
- fibula, a
- talus.
Distální konce tibie a fibuly jsou spojeny ve vidlici a do této vidlice zapadá trochlea talu. Trochlea talu je asymetrická kladka, ventrálně širší. Distální části tibie a fibuly jsou u rostoucího skeletu tvořeny epifýzami, které jsou od metafýz odděleny růstovou chrupavkou – fýzou.
Kolemkloubní vazy stabilizují hlezenní kloub ve dvou etážích. Distální tibiofibulární spojení je zpevněno trojicí tibiofibulárních vazů: lig. tibiofibulare anterius, lig. tibiofibulare posterius a lig. tibiofibulare interosseum. Talokrurální kloub je pak stabilizován dvojicí postranních vazů: lig. deltoideum (toto je tvořeno čtyřmi vazy – lig. tibiotalare anterius, lig. tibionaviculare, lig. tibiocalcaneare a lig. tibiotalare posterius) na tibiální a trojicí vazů na fibulární straně (lig. fibulotalare anterius, lig. fibulocalcaneare a lig. fibulotalare posterius) (2). Všechna ligamenta se u rostoucího skeletu upínají k epifýzám (3). Jedinou výjimku tvoří lig. tibiofibulare interosseum, které se upíná nad fýzou tibie a fibuly do metafýzy.
Kloubní pouzdro se upíná na okraje kloubních ploch tibie a fibuly. V oblasti vzájemného kontaktu tibie a fibuly je kloubní pouzdro prakticky nahrazeno spodní plochou lig. tibiofibulare interosseum, se kterým srůstá svým horním okrajem synoviální řasa hlezenního kloubu, která se vmezeřuje mezi vzájemné kloubní plošky tibie a fibuly (2).
Postnatální vývoj
U novorozence nejsou sekundární osifikační jádra distálních epifýz tibie a fibuly vyvinuta. Fýzy mají transverzální průběh a fýza fibuly je uložena distálněji, než fýza tibie, ale ještě nedosahuje kloubní štěrbiny talokrurálního kloubu.
V prvním roce života se objevuje distální sekundární osifikační jádro tibie. Je kulové a v epifýze je uloženo centrálně. Následně se rozšiřuje laterálně a mediálně a rovněž ventrálně a dorzálně, stává se nejprve oválným a posléze získává tvar klínu s hrotem směřujícím laterálně.
Ve věku 2–3 let je již dobře vyvinuto i distální sekundární osifikační jádro fibuly a začíná postupné zvlnění (undulace) obou růstových plotének. Současně se vytváří tzv „lappet formation“, tedy jakési rukávovité přetažení růstové ploténky po jejím obvodu (Ranvierova zóna) proximálně přes okraje metafýzy. Nejvýrazněji je vytvořena v oblasti mediálního kotníku a distálního tibiofibulárního spojení. Jak vlnění fýzy, tak „lappet formation“ zvyšuje její pevnost proti střižnému násilí. V tomto věku také pokračuje distální migrace fýzy fibuly až na úroveň talokrurálního kloubu a v téměř polovině případů i distálněji od něj (16).
V batolecím období dochází k progresi undulace fýzy tibie. V její anteromediální části se vytváří tzv. Polandův hrbolek, který rozděluje epifýzu i fýzu na dvě části, opticky i funkčně. Sekundární osifikační jádro již vyplňuje téměř celou epifýzu, kromě mediálního kotníku.
Ve věku 6–7 let začíná osifikační centrum zasahovat i do mediálního kotníku. V laterální části fýzy fibuly se může objevit přídatná osifikace.
Ve věku 8–11 let se mohou objevovat přídatné osifikace v apexech obou kotníků, sekundární osifikační jádra již zaujímají téměř celé epifýzy. Struktura osifikačního jádra epifýzy jak tibie, tak fibuly začíná mít charakter trabekulární kosti. Uspořádání trámčiny odpovídá biomechanickému zatížení.
Ve věku 12–16 let začíná postupný zánik růstové ploténky. Předurčuje ji subchondrální ztluštění po obou stranách fýzy. Probíhá atypicky z anterolaterální části fýzy tibie, v místě Polandova hrbolu. Po-kra-čuje mediálně a poté laterálně. Poslední neosifikovaná část distální fýzy tibie zůstává v anterolaterální části, v oblasti Chaputova hrbolu. Distální fýza fibuly se uzavírá následně (11, 15).
Klasifikace poranění
V roce 1936 přišel Aitken (1) s první anatomickou klasifikací poranění růstové chrupavky distální tibie. Poranění rozdělil podle vztahu linie lomu k růstové ploténce do tří odlišných typů. Ve své práci popsal i jeden případ zlomeniny, později popsané Kleigerem a po něm i pojmenované.
V roce 1963 publikovali Salter a Harris (18) novou a dodnes nejrozšířenější obecnou klasifikaci fyzárního poranění. Poranění rozdělili podobně jako Aitken podle průběhu linie lomu vzhledem k růstové ploténce. Rozlišují pět typů (obr. 1) a později (1969) k této klasifikaci připojil Rang (17) typ šestý (obr. 2).
Image 1. Salterova a Harrisova klasifikace fyzárních poranění (1963) 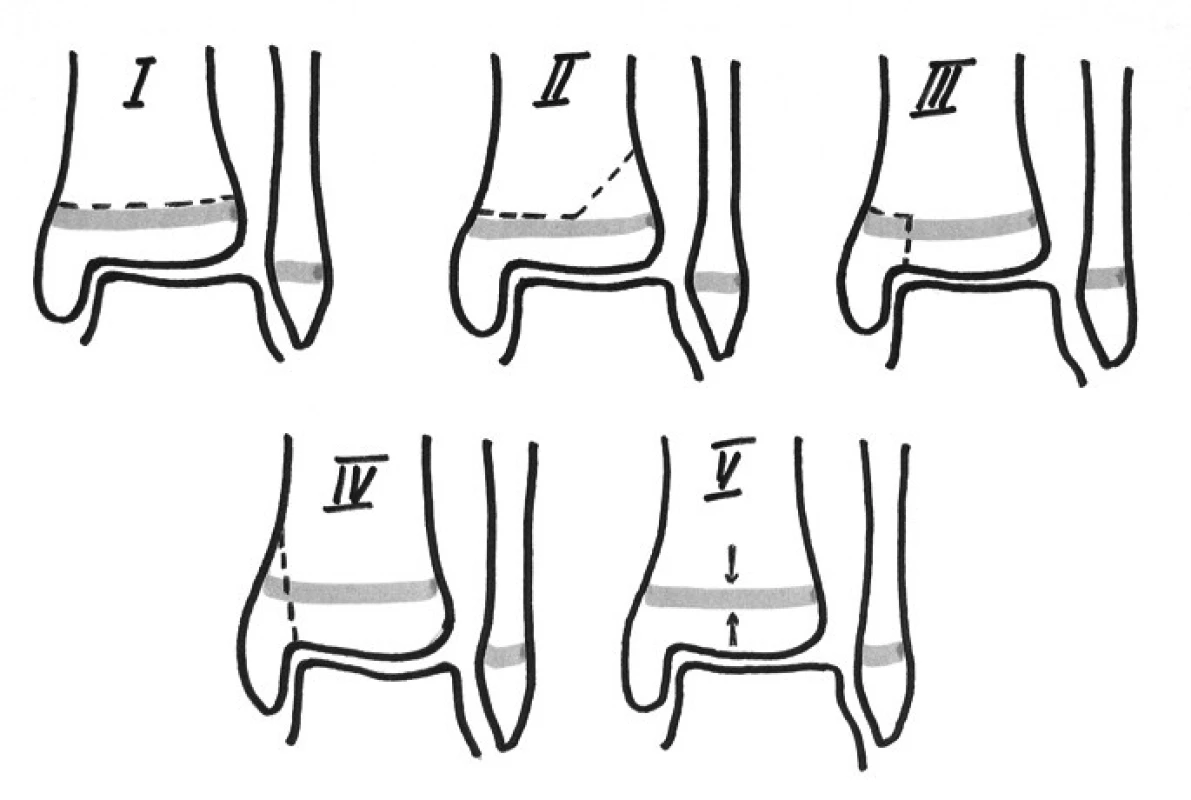
Image 2. Typ VI – přiřazený k Salterově a Harrisově klasifikaci později Rangem (1969). Je charakterizován vytržením části periferních struktur fýzy i s malým kostěným fragmentem metafýzy a epifýzy (linie lomu - přerušovaná čára). 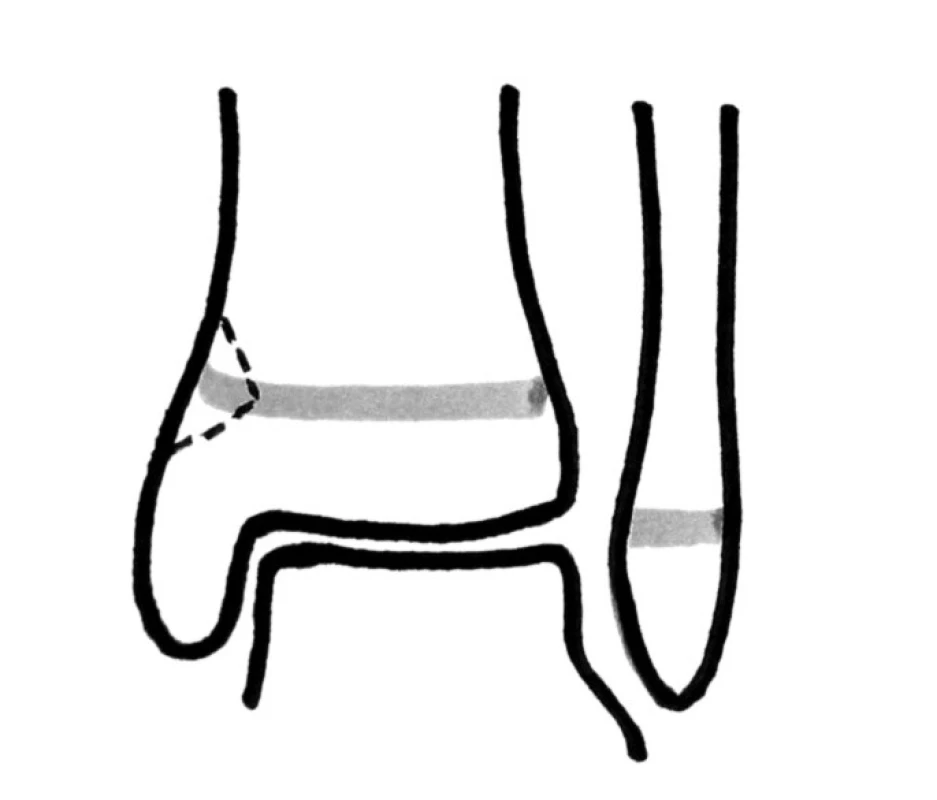
V roce 1964 Kleiger a Mankin (9) popsali dva nové typy poranění distální epifýzy tibie v oblasti Chaputova hrbolu.
V roce 1970 Marmor (13) publikoval dosud nepopsaný typ zlomeniny distální epifýzy tibie – třírovinnou zlomeninu. Stále se vedou diskuse, jedná-li se o epifyzární poranění IV. typu dle Saltera a Harrise, nebo o kombinaci II. a III. typu dle Saltera a Harrise.
V roce 1978 Dias a Tachdjijan (5) modifikovali etiopatogenetické klasifikační schéma Lauge-Hansenovo pro dospělé hlezno na hlezenní kloub rostoucího skeletu.
V roce 1981 Ogden (14) rozšířil obecnou klasifikaci Saltera a Harrise (18) o základní typ epifyzárního poranění 7A a B (osteochondrální zlomenina) (obr. 3).
Image 3. Ogdenův základní typ 7 (1981). Avulze epifýzy, kdy linie lomu nezasahuje do růstové ploténky. Prochází-li linie lomu kostěnou částí epifýzy, jedná se o typ 7A (RTG patrná), prochází-li pouze chrupavčitou epifýzou, pak typ 7B (klasickým RTG vyšetřením nepostřehnutelná) (linie lomu - přerušovaná čára). V oblasti hlezenního kloubu připadají na tyto typy avulzní zlomeniny hrotů obou kotníků. 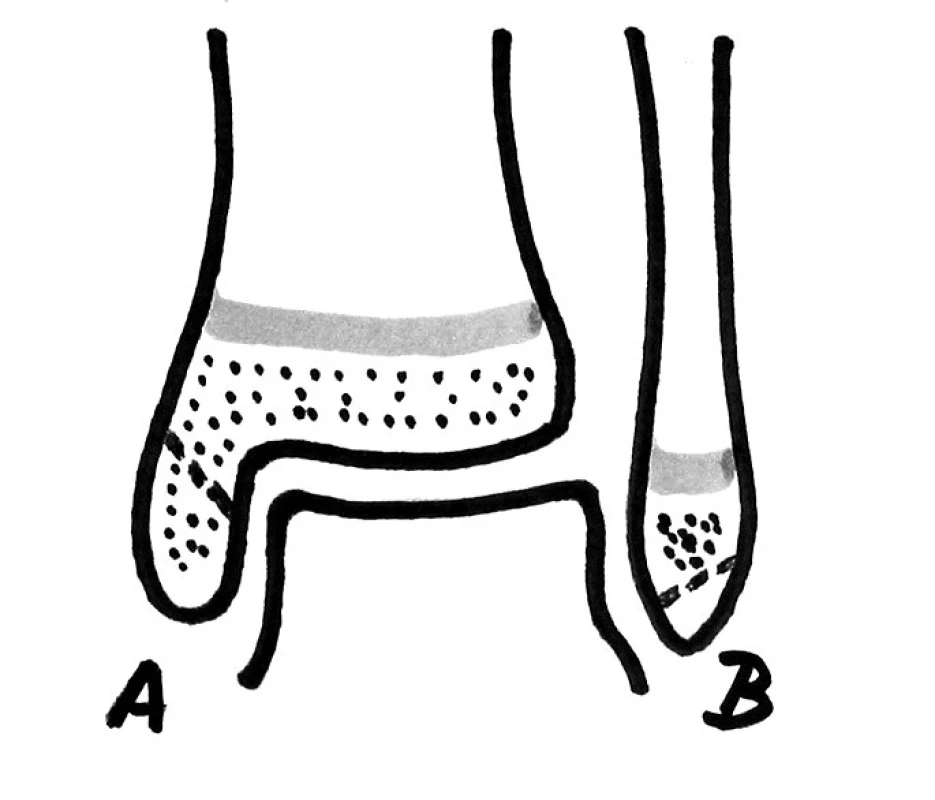
Didaktická klasifikace IPVZ
(Havránek)
- Separace distální epifýzy tibie typ Salter-Harris I a II.
- Zlomenina distální epifýzy tibie typ Salter-Harris III a IV (zlomenina vnitřního kotníku).
- Osteochondrální zlomenina distální epifýzy tibie typ Ogden 7A či 7B (odlomení vnitřního kotníku).
- Fyzární poranění distální tibie typ Salter-Harris VI.
- Kleigerova zlomenina distální epifýzy tibie.
- Třírovinná zlomenina distální epifýzy tibie.
- Komplexní poranění (tříštivá nitrokloubní poranění tibiofulární vidlice, otevřená poranění).
Soubor pacientů
V časovém úseku patnácti let (1993-2007) jsme retrospektivně hodnotili soubor pacientů ošetřených v Centru dětské traumatologie naší kliniky. Sledovali jsme četnost jednotlivých typů poranění (hodnoceno podle klasifikačních schémat Salterova-Harrisova a Ogdenova) a typ aplikované léčby. Četnost a charakter případných následných poúrazových poruch růstu nebyly součástí této studie.
Diagnostiku jsme opírali především o RTG vyšetření hlezenního kloubu v základních projekcích (AP + bočná) a vnitřní šikmé projekci. Podle potřeby byly tyto projekce doplněny ještě zevní šikmou projekcí, CT, či USG vyšetřením.
Všechny pacienty s fyzárním poraněním distální tibie a/nebo fibuly jsme po zhojení kontrolovali s odstupem jednoho roku k vyloučení RTG, či klinických známek poúrazové poruchy růstu.
Výsledky
Za patnáctileté období ( 1993–2007) jsme v Centru dětské traumatologie naší kliniky ošetřili celkem 684 dětských pacientů s fyzárním poraněním distální tibie a/nebo fibuly, což je 3,1 % ze všech skeletálních poranění a 10,5 % ze všech fyzárních poraněních, léčených na našem pracovišti za dané období. Nejčastěji se v našem souboru vyskytla separace distální epifýzy tibie typu Salter Harris II (28 %). Ve 27 % případů se jednalo o kombinované poranění jak distální epifýzy tibie, tak fibuly (tab. 1). Poranění vazového aparátu hlezenního kloubu nebylo zachyceno u pacientů s ještě otevřenými růstovými ploténkami. Zachytili jsme pouze tři pacienty s vazovým poraněním, ale u všech již byla růstová ploténka uzavřena.
Table 1. Četnost výskytu jednotlivých typů fyzárního poranění hlezenního kloubu rostoucího skeletu. 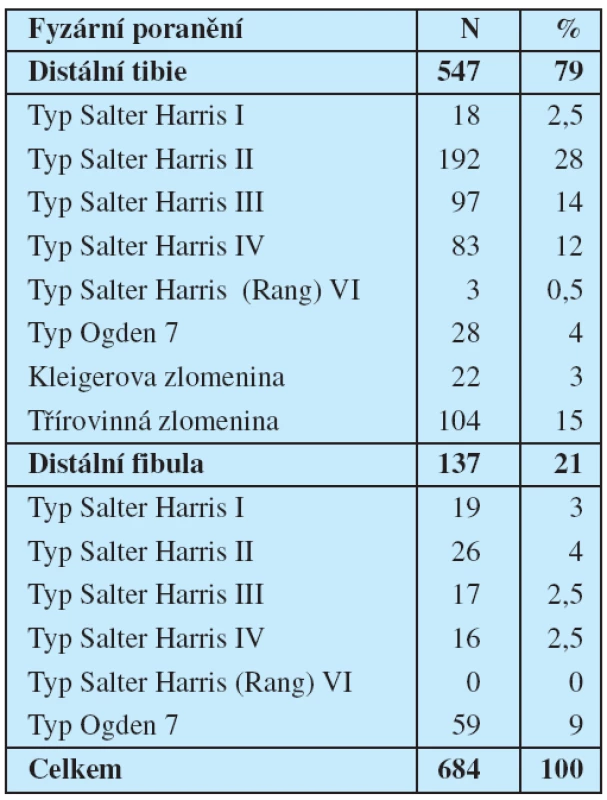
Nedislokované fyzární poranění jsme léčili konzervativně. Dislokovaná fyzární poranění jsme ošetřili zavřenou repozicí pod RTG zesilovačem v celkové anestézii a fixací sádrovým obvazem. Nejčastěji se jednalo o epifyzární separace I. a II. typu dle Saltera a Harrise. Při nestabilitě úlomků jsme zavřenou repozici doplnili perkutánní osteosyntézou Kirschnerovými dráty, či šrouby. Nebylo-li možno dosáhnout zavřenou repozicí patřičného postavení úlomků (nejčastěji pro interpozici měkkých tkání mezi úlomky), provedli jsme repozici krvavou cestou. Nitrokloubní epifyzární zlomeniny (typ Salter-Harris III a IV a typ Ogden 7) s dislokací úlomků o více než 2 mm byly indikovány k osteosyntéze primárně, a to buď po zavřené, nebo otevřené repozici (obr. 4 a 5). Sádrová fixace pod koleno byla ponechána na dobu 4 až 5 týdnů (podle věku a váhy dítěte) a po jejím sejmutí pak kompletní rozcvičení hlezenního kloubu a postupné převedení na plnou zátěž v průběhu dalších 4 až 5 týdnů. Do plné fyzické zátěže se pacienti vraceli v průměru do tří měsíců od úrazu.
Image 4. Zlomenina distální epifýzy tibie – vnitřního kotníku – typu Salter Harris III; separace distální epifýzy fibuly typu Salter Harris I: a) úrazový RTG snímek v AP projekci b) RTG snímek po osteosyntéze tibie jedním šroubem transepifyzárně v AP projekci; fibula léčena pouze repozicí. 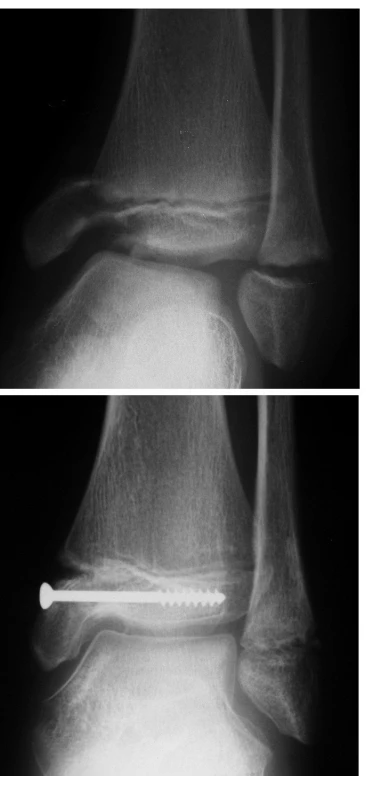
Image 5. Třírovinná zlomenina distální epifýzy tibie typ Salter Harris IV: a) úrazový RTG snímek - AP projekce b) bočná projekce c) RTG snímek po osteosyntéze dvěmi šrouby vedenými paralelně s růstovou ploténkou, kolmo na linie lomu - AP projekce d) bočná projekce. 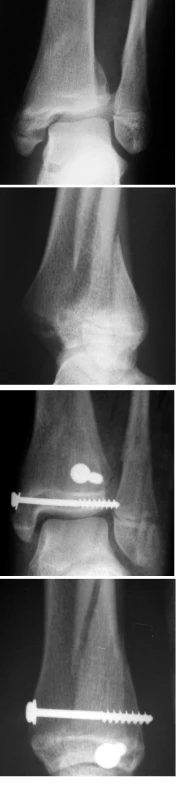
Diskuse
Poranění distální tibie a fibuly patří k nejčastějším fyzárním poraněním v dětském věku. Literární údaje uvádějí četnost 4 až 5,5 % případů ze všech skeletálních poranění a 10 až 25 % ze všech fyzárních poranění (4, 6, 8, 10). Většina autorů používá klasické klasifikační schéma Saltera a Harrise, event. Odgenovu modifikaci (4, 7, 8, 19), především v americké literatuře se ale objevuje rovněž etiopatogenetické schéma Diase a Tachdjijana (6, 12). Nejčastěji se vyskytuje separace distální epifýzy tibie II typu dle Saltera a Harrise. Kay (8) uvádí četnost 40 %, MacNealy (12) pak 46 %. Na našem pracovišti používáme klasifikaci Saltera a Harrise, a pro extrafyzární poranění kotníků pak klasifikaci Ogdenovu (typ 7A, B). Fyzární poranění v oblasti hlezenního kloubu se v našem souboru vyskytlo u 3,1 % všech skeletálních poranění a u 10,5 % všech fyzárních poranění, což odpovídá literárním údajům. Rovněž v našem souboru se nejčastěji objevila separace distální epifýzy tibie Salterova a Harrisova typu II – ve 28 % všech fyzárních poranění hlezenního kloubu a 35 % fyzárních poranění distální tibie.
Základní diagnostika je založena na prostém RTG vyšetření. Většina autorů doporučuje dvě základní projekce: předozadní a bočnou. Von Laer (19) doporučuje u předozadní projekce nastavit polohu končetiny tak, aby rovina proložená oběmi kotníky byla paralelní s kazetou RTG snímku, což znamená přibližně 10–30° vnitřní rotace hlezna. Tím se zlepší přehlednost tibiofibulárního spojení. V případě nitrokloubní zlomeniny, nebo (epi)fyzárního poranění kotníků tibie a/nebo fibuly pak většina autorů doporučuje doplnění i obou šikmých projekcí. Von Laer (19) doporučuje i držené projekce, Kay (8) indikaci držených spíše zpochybňuje a doporučuje v případě diagnostických potíží doplnit CT vyšetření a v případě pooperační ztuhlosti hlezenního kloubu doporučuje doplnit MRI vyšetření k odhalení chrupavčitých nitrokloubních inkluzí. Podobně uvažuje i Crawford (4).
Na našem pracovišti používáme podobné diagnostické schéma. Vyšetření MRI pro úrazovou diagnózu při poranění dětského hlezna nepoužíváme. Rovněž tak nepoužíváme snímky v držených projekcích (stresové projekce). Naproti tomu skiaskopické vyšetření pod RTG zesilovačem a cíleně nastavené projekce jsou pro přesnou diagnostiku mnohdy velmi nápomocné. CT vyšetření indikujeme u všech nitrokloubních poranění. V případě avulzí apexu jak vnitřního, tak zevního kotníku, používáme s výhodou USG vyšetření, k odlišení akutního traumatu od atypické vývojové osifikace epifýzy kotníků tibie a fibuly.
Terapeutické schéma je podobné u většiny autorů. Nedislokovaná poranění jsou indikována ke konzervativní terapii. Dislokované separace distální epifýzy tibie I a II typu dle Saltera a Harrise jsou léčeny zavřenou repozicí a sádrovou fixací na 3–6 týdnů podle věku poraněných. Nereponovatelná poranění, nejčastější příčinou bývá interpozice periostu do linie lomu, jsou indikována k otevřené repozici a osteosyntéze. Dislokované zlomeniny epifýzy distální tibie, dislokace více než 2 mm, jsou indikované k otevřené repozici a osteosyntéze (4, 8, 19).
Z osteosyntetických implantátů většina autorů preferuje šrouby vedené paralelně s růstovou ploténkou, ale ani implantáty typu Kirschnerových drátů nejsou opomíjeny (4, 7, 8, 19). Na našem pracovišti v současné době postupujeme podle podobného, leč mírně modifikovaného schématu. Nedislokovaná poranění léčíme konzervativně sádrovou fixací na 4–5 týdnů podle věku pacienta. Dislokovaná extraartikulární poranění léčíme šetrnou zavřenou repozicí a sádrovou fixací, při nestabilitě fragmentů připojujeme perkutánní osteosyntézu, nejčastěji dvěma gracilními Kirschnerovými dráty vedenými cestou vnitřního kotníku transfyzárně. Pokud zavřenou repozicí nelze dosáhnout anatomického postavení fragmentů, pak je indikována otevřená repozice a osteo-syn-téza jako v předchozím případě. U dislokovaných nitrokloubních zlomenin pak indikujeme zavřenou, či instrumentální repozici a perkutánní osteosyntézu. Preferujeme zavedení šroubů paralelně vedených s růstovou ploténkou. V současné době s výhodou používáme instrumentárium kanylovaných šroubů. Pokud zavřená repozice nezajišťuje adekvátní postavení fragmentů (kongruence kloubní plochy a kontinuita růstové ploténky), pak je plně indikovaná otevřená repozice.
Fyzární poranění distální fibuly se léčí většinou konzervativně současně s léčbou distální tibie. Indikace k osteosyntéze se řídí podle individuálních pravidel.
Všechny pacienty po fyzárním poranění je nutné dlouhodobě sledovat vzhledem k riziku úrazového poškození fýzy a následné poruchy růstu. Doporučuje se RTG vyšetření hlezenních kloubů obou dolních končetin v AP projekci za 6–12 měsíců od úrazu. V případě podezření z předčasného uzávěru růstové ploténky je indikováno MRI vyšetření, které jako jediné je schopné zobrazit chrupavčitou strukturu fýzy.
Tématika předkládané práce je podporována grantem IGA MZ ČR reg. č. NR 9132-3/2007
Etická komise vyslovila s projektem souhlas.
MUDr. Tomáš Pešl, PhD.
Klinika dětské chirurgie a traumatologie 3. LF UK a FTNsP
Fakultní Thomayerova nemocnice
Vídeňská 800
140 59 Praha 4
E-mail: tomas.pesl@ftn.cz
Sources
1. Aitken, A.P. The end results of the fractured distal tibial epiphysis. J. Bone Joint Surg. 1936, 18, p. 685-691.
2. Bartoníček, J., Doskočil, M., Heřt, J., Sosna, A. Chirurgická anatomie velkých končetinových kloubů. Praha: Avicenum, 1991.
3. Cooperman, D.R., Spiegel, P.G., Laros, G.S. Tibial fractures involving the ankle in children: The so-called triplane epiphyseal fracture. J. Bone Joint Surg. 1978, 60-A, p. 1040-1046.
4. Crawford, A.H., Al-Sayyad, M.J. Fractures and dislocations of the foot and ankle. In: Green, N.E., Swiontkowski, M.F. (eds) Skeletal trauma in children. Philadelphia: Saunders, 2003, p. 516-586.
5. Dias, L.S., Tachdjian, M.D. Physeal injuries of the ankle in children. Clin. Orthop. 1978, 136, p. 230-233.
6. Gross, R.H. Ankle fractures in children. Bull NY Acad. Med. 1987, 63, p. 739-761.
7. Havránek, P. Dětské zlomeniny. Praha: Corvus, 1991.
8. Kay, R.M., Matthys, G.A. Pediatric ankle fractures: evaluation and treatment. Am. Acad. Orthop. Surg. 2001, 9, p. 268-278.
9. Kleiger, B., Mankin, H.J. Fracture of the lateral portion of the distal tibial epiphysis. J. Bone Joint Surg. 1964, 46-A, p. 25-32.
10. Lintecum, N., Blasier, R.D. Direct reduction with indirect fixation of distal tibial physeal fractures: a report of a technique. J. Pediatr. Orthop. 1996, 16, p. 107-112.
11. Love, S.M., Ganey, T., Ogden, J.A. Postnatal epiphyseal development: the distal tibia and fibula. J. Pediatr. Orthop. 1990, 10, p. 298-305.
12. MacNealy, G.A., Rogers, L.F., Hernandez, R., Poznanski, A.K. Injuries of the distal tibial epiphysis: systematic radiographic evaluation. Am. J. Roentgenol. 1982, 138, p. 683-689.
13. Marmor, L. An unusual fracture of the tibial epiphysis. Clin. Orthop. 1970, 73, p. 132-135.
14. Ogden, J.A. Injury to the growth mechanisms of the immature skeleton. Skeletal. Radiol. 1981, 6, p. 237-253.
15. Ogden, J.A., McCarthy, S.M. Radiology of postnatal skeletal development. VIII. Distal tibia and fibula. Skeletal Radiol. 1983, 10, p. 209-220.
16. Pešl, T., Havránek, P., Naňka, O. Mutual position of the distal fibular physis and the tibiotalar joint space. Eur. J. Pediatr. Surg. 2007, 17, p. 348-353.
17. Rang, M. Children’s Fractures. Philadelphia: Lippincott, 1983.
18. Salter, R.B., Harris, W.R. Injuries involving the epiphyseal plate. J. Bone Joint Surg. 1963, 45-A, p. 587-622.
19. Von Laer, L. Pediatric fractures and dislocations. Stuttgart: Thieme, 2004.
Labels
General practitioner for children and adolescents General practitioner for adults
Article was published inGeneral Practitioner

2008 Issue 7-
All articles in this issue
- Deficit tyroxín viažúceho globulinu
- Laparoskopická kolorektální chirurgie pro karcinom – současný stav
- Perniciózní anémie
- Poranění hlezenního kloubu rostoucího skeletu
- Sladkovodní ryby ve výživě
- Sexuální rehabilitace po některých estetických operacích ženského genitálu
- Srdeční selhání se zachovalou ejekční frakcí levé komory srdeční
- Syndrom vyhoření a čeští praktičtí lékaři
- Hazardní hry a pracovní prostředí
- Obtížně diagnostikovatelné zlomeniny rostoucího dětského skeletu
- Tuberkulóza dýchacího ústrojí – diagnostický a léčebný přístup
- V.A.C. terapie v léčbě traumatických defektů měkkých tkání
- Akutní exacerbace etylické cirhózy jater z méně obvyklých příčin
- Chlamydiové pneumonie
- General Practitioner
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Perniciózní anémie
- Obtížně diagnostikovatelné zlomeniny rostoucího dětského skeletu
- V.A.C. terapie v léčbě traumatických defektů měkkých tkání
- Chlamydiové pneumonie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

