-
Medical journals
- Career
Akutní komplikace hiátových hernií
Authors: Prochazka V. 1; Marek F. 1; Kunovsky L. 1,2; Čan V. 1; Dolina J. 2; Kroupa R. 2; Dastych M. 2; Vaculová J. 2; Bartušek D. 3; Ivičič J. 1; Kala Z. 1
Authors‘ workplace: Chirurgická klinika LF MU a FN Brno 1; Interní gastroenterologická klinika LF MU a FN Brno 2; Klinika radiologie a nukleární medicíny LF MU a FN Brno 3
Published in: Gastroent Hepatol 2019; 73(3): 220-227
Category: Digestive Endoscopy: Review Article
doi: https://doi.org/10.14735/amgh2019220Overview
Hiátové hernie jsou často spojovány s léčbou refluxní choroby jícnu. V tomto případě je u nich zvažováno buď pokračování zavedené léčby pomocí inhibitorů protonových pump, anebo provedení antirefluxní operace. U malých hiátových kýl je četnost výskytu komplikací nízká. S narůstající velikostí hiátové hernie se ale zvyšuje riziko výskytu akutních komplikací, které mohou pacienta ohrozit na životě. Důležitou součástí léčby komplikací hiátových hernií je prevence. Elektivní operační řešení hiátových kýl má velmi dobré funkční výsledky s nízkým rizikem pooperačních komplikací. Proto by měly být plánovaně operovány především kýly paraezofageální nebo objemné smíšené hiátové hernie. Nejzávažnějšími akutními komplikacemi jsou volvulus žaludku a rozvoj závažného krvácení. Volvulus žaludku je život ohrožující stav, který vyžaduje rychlou diagnostiku a léčbu. Symptomy volvulu žaludku nemusí být typicky vyjádřené, což ztěžuje diagnostiku onemocnění. Základní součástí chirurgické léčby akutních komplikací u hiátových hernií je repozice žaludku do dutiny břišní a jeho pexe ke stěně břišní. Při akutní operaci objemné hiátové hernie je významně vyšší riziko nutnosti laparotomie než při operaci elektivní, které se většinou daří dokončit laparoskopicky. Narůstá riziko peroperačního poranění jícnu, sleziny, ale také nechirurgických pooperačních komplikací, jako jsou pneumonie, delirium a arytmie. U vybraných pacientů s volvulem žaludku bez jeho perforace může být úspěšné i řešení endoskopické. Akutní operační řešení si může vyžádat i masivní krvácení ze žaludku při objemné hiátové hernii, u kterého je úspěšnost endoskopické léčby a konzervativního postupu nízká.
Klíčová slova:
hiátová hernie – refluxní ezofagitida – laparoskopie – endoskopie – krvácení do GIT – volvulus žaludku – fundoplikace
Úvod
Výskyt hiátových hernií je uváděn v rozmezí 16,6–20,7 % endoskopovaných osob [1,2] a dle dostupných studií je hiátová hernie prokázána u 50–94 % pacientů s refluxní ezofagitidou [3,4]. Většinou se jedná o klinicky nevýznamnou malou skluznou (axiální) hiátovou kýlu. Pouze 5 % bráničních kýl dosáhne velkých rozměrů, což je spojeno s významně narůstajícím rizikem výskytu komplikací [5]. S vyšším věkem pacientů vzrůstá i četnost velkých bráničních kýl, které jsou typicky nalézány u pacientů po 60. roku věku. Brániční kýly mohou být příčinou polykacích potíží, zvracení, dušnosti, bolestí na hrudi, srdečních arytmií nebo anémie. Není přesně známo, jaká část pacientů s hiátovou kýlou dospěje až k život ohrožujícím komplikacím. Treacy et al uvádí, že až 45 % asymptomatických pacientů s velkou hiátovou kýlou dospěje bez chirurgické reparace do symptomatického stadia [6]. Jeví se tedy racionální předcházet akutním, případně i život ohrožujícím komplikacím, jelikož provedení elektivní operace i velké symptomatické hiátové kýly je spojeno s nízkou morbiditou a mortalitou a dlouhodobé funkční výsledky operace jsou velmi dobré [7].
Typy hiátových hernií
Jak bylo zmíněno výše, hiátové hernie jsou často spojeny s výskytem refluxní choroby jícnu (GERD – gastroesophageal reflux disease). Závažnost poškození sliznice jícnu a žaludku souvisí s typem a velikostí hiátové hernie. GERD se nejčastěji vyskytuje u typu I hiátové hernie – skluzné (axiální) hiátové hernie (obr. 1). Typ II – paraezofageální hernie – nebývá spojen s refluxními symptomy. Dalším typem hiátové hernie je typ III – smíšená hiátová hernie, u níž se kombinuje dislokace kardie nad bránici jako u typu I
a současně je přítomna významná paraezofageální herniace žaludku do mediastina. U typu IV hiátové hernie je kromě žaludku obsahem kýly ještě další orgán dutiny břišní (např. omentu, tlusté či tenké střevo) [5]. Typy hiátových hernií jsou přehledně zobrazeny na obr. 2 (upraveno dle Zemana et al [8]).Image 1. CT břicha, koronární rovina, k.l.i.v. – objemná axiální hiátová hernie žaludku, bez detekce volvulu.
Fig. 1. Abdominal contrast enhanced CT scan, coronal plane, intravenous contrast dye – a large axial hiatal hernia of the stomach, without detection of volvulus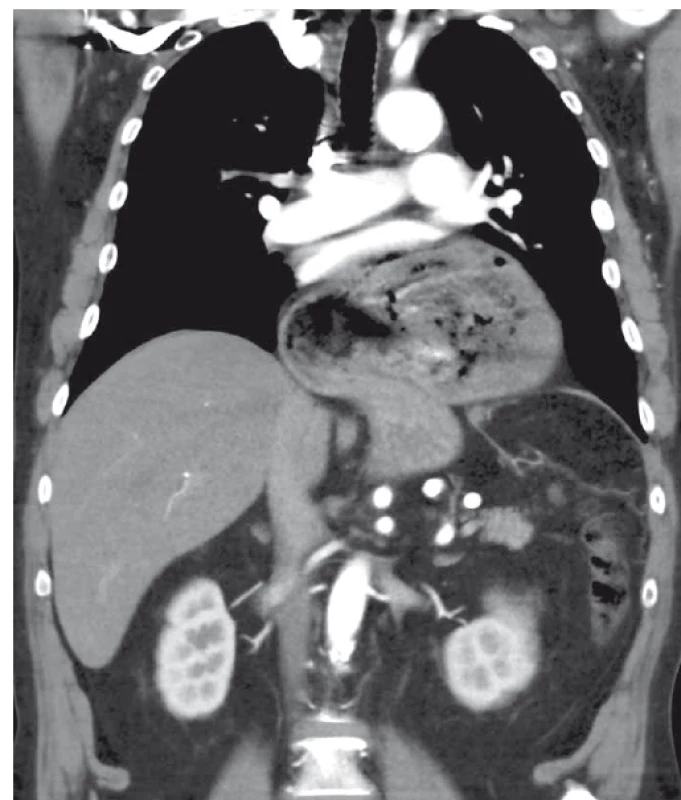
Image 2. Typy hiátových hernií (upraveno dle [8] – vytvořeno ve spolupráci se Servisním střediskem pro e-learning na Masarykově universitě, Fakulta informatiky). A – normální stav; B – skluzná (axiální) hiátová hernie (typ I); C – paraezofageální hernie (typ II); D – smíšená hernie (typ III); E – upside-down stomach.
Fig. 2. Types of hiatal hernias (edited according to [8] – created in collaboration with the Service Centre for E-Learning at Masaryk University, Faculty of Informatics. A – normal fi ndings; B – sliding (axial) hiatal hernia (type I); C – paraoesophageal hernia (type II); D – mixed hernia (type III); E – upside-down stomach![Typy hiátových hernií (upraveno dle [8] – vytvořeno ve spolupráci se Servisním
střediskem pro e-learning na Masarykově universitě, Fakulta informatiky).
A – normální stav; B – skluzná (axiální) hiátová hernie (typ I); C – paraezofageální
hernie (typ II); D – smíšená hernie (typ III); E – upside-down stomach.<br>
Fig. 2. Types of hiatal hernias (edited according to [8] – created in collaboration
with the Service Centre for E-Learning at Masaryk University, Faculty of Informatics.
A – normal fi ndings; B – sliding (axial) hiatal hernia (type I); C – paraoesophageal
hernia (type II); D – mixed hernia (type III); E – upside-down stomach](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/0c396c45e10057e6cf7b1a8187143919.jpeg)
Komplikace hiátových hernií
Akutní stavy u I. typu hiátové hernie jsou většinou způsobeny komplikacemi GERD – refluxní ezofagitida, krvácení, vřed, aspirační pneumonie, vzácně může dojít i k perforaci jícnu v terénu vředu. Klinické příznaky hiátové kýly s významnou paraezofageální složkou (II. typ) probíhají pod obrazem různě vyjádřeného stupně obstrukce žaludku. Může dojít ke krvácení z ulcerace žaludku, k perforaci žaludku, dechovým potížím či kardiálnímu selhávání při útlaku orgánů dutiny hrudní herniovaným žaludkem. U těchto stavů může také docházet k nekróze žaludku a popsány byly i gastro-perikardiální píštěle [9]. Proto by měly být paraezofageální hiátové hernie jednoznačně indikovány k elektivní chirurgické léčbě [9]. Komplikace hiátových hernií (vč. akutních) jsou uvedeny v tab. 1.
Table 1. Komplikace hiátových hernií (HH).
Tab. 1. Complications of hiatus hernias (HH).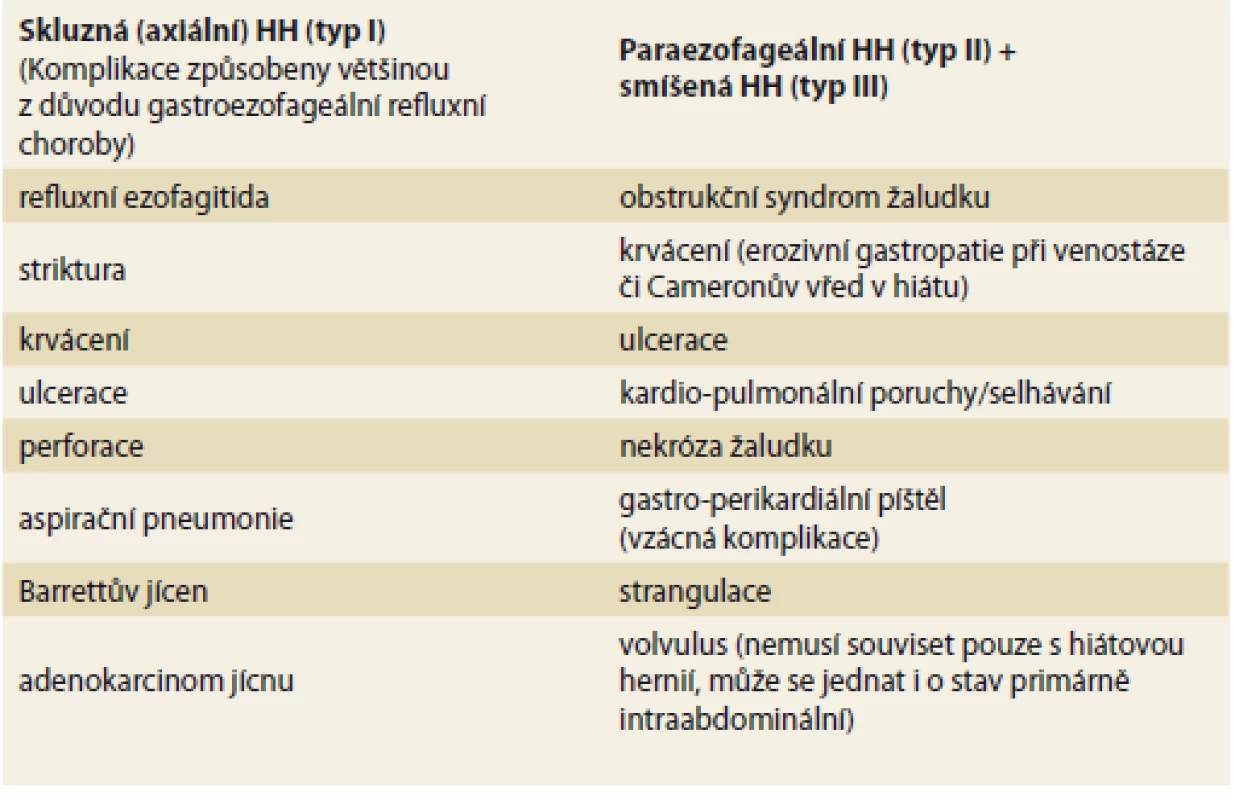
U hiátových hernií se setkáváme s výše popsanými akutními stavy, které mohou vést i k úmrtí pacienta. Mezi komplikace objemných hiátových hernií však patří i komplikace akutní chirurgické léčby, jako je například poranění jícnu s obtížným řešením reoperací nebo zavedením stentu [10].
Indikace k chirurgické léčbě
U starších pacientů samozřejmě narůstá výskyt interních komorbidit. U těchto pacientů proto mohou být obavy z horších výsledků operačního řešení objemné asymptomatické nebo nevýznamně symptomatické hernie. Při srovnání souborů pacientů operovaných pro symptomy GERD nebyl zjištěn rozdíl mezi pacienty mladšími a staršími 65 let [11]. Je potřeba zdůraznit, že operace velké hiátové kýly je technicky náročnější než operace pro GERD bez hiátové kýly nebo jen s drobnou axiální hiátovou kýlou. U starších pacientů je také výrazně vyšší výskyt i němých regurgitací a respiračních symptomů než u mladších pacientů, což může mít za následek opakované bronchopneumonie a recidivující kašel [12]. Se stárnutím naší populace je tedy nutné počítat i s narůstajícím počtem patologických stavů, které budou u objemných hiátových hernií a jejich komplikací řešeny. Dojde-li k nutnosti urgentního chirurgického řešení komplikací hiátové hernie, uvádějí práce na toto téma stále vysokou mortalitu. V roce 2007 popsali Ruer et al úmrtnost těchto akutních příhod až 27 % [13], tedy stejnou jako Ozdemir
et al před 35 lety [14]. V této práci byla popsána zdánlivě nízká četnost těchto urgentních komplikací. S ohledem na narůstající výskyt komplikací u objemných hiátových kýl u stárnoucí populace to ale znamená relativně velký počet pacientů s potenciálními, život ohrožujícími komplikacemi hiátové kýly [13].Některé práce uváděly jako možný argument pro konzervativní léčbu nižší mortalitu u akutních stavů, než bylo popisováno výše. Například podle finské populační studie byla mortalita akutních operačních stavů u hiátových hernií pod 10 %. I tento výsledek ale zůstává stále významně vyšší než mortalita elektivní operace hiátové kýly. Kromě významně interně rizikových pacientů tedy není příliš důvod pro pokračování konzervativní léčby a odkládání operačního výkonu, zejména u paraezofageální hernie. Odhadované riziko vzniku akutního stavu s nutností chirurgické intervence u bráničních kýl typů II, III a IV je 1,16 % za rok. Odhad doživotního rizika vzniku akutní komplikace u hiátové hernie u člověka v 65 letech věku je 18 % [9].
Objemná brániční kýla u symptomatických pacientů je indikací k provedení operačního řešení. U pacientů s velkou hiátovou kýlou bez klinických potíží by měla být operace provedena po individuálním zvážení a za předpokladu, že nejsou přítomny velmi závažné interní kontraindikace pacienta podstoupit operaci. Paraezofageální hernie vzhledem k možnému vzniku svých závažných komplikací je jednoznačnou indikací k plánované chirurgické terapii.
Možnosti chirurgické léčby
V mnohých pracích je popsána nižší morbidita po laparoskopických než po klasických operacích hiátových kýl (4,3 vs. 16 %). Laparoskopické operace se tedy staly standardem i v případě objemných hiátových kýl [15]. Nejasnosti ale stále trvají ohledně způsobu uzávěru defektu bráničního hiátu a nutnosti provedení fundoplikace. Spory mohou nastat již při definici velikosti objemné nebo významné hiátové kýly. Luketich
et al zastávají stanovisko, že se jedná o patologické stavy, kdy je do mediastina dislokována více než 1/ 3 žaludku [15]. Jiní autoři považují kýly za velké, je-li dislokováno > 50 % žaludku. Jiní autoři definují velikost kýly velikostí defektu v bráničním hiátu [10]. Tato kritéria se jeví jako akademická, protože u symptomatických hiátových kýl jsou indikováni k operaci v podstatě všichni tito
pacienti.Důležité jsou spíše diskrepance v hodnocení typu kýly, ze kterých mohou plynout i rozdíly v chirurgické technice, zejména to, zda je vhodné připojit k reparaci hiátové kýly i fundoplikaci. Zastánci pouhé sutury bráničního hiátu vycházeli z endoskopických a radiologických nálezů. Zde jsou velké hiátové kýly častěji hodnoceny jako čistě paraezofageální, protože je patrná významná dislokace fundu a těla žaludku paraezofageálně do mediastina. Pokud je při takovém nálezu provedena pouze repozice žaludku, sutura hiátu a pexe žaludku k dutině břišní, jsou popsány častější recidivy [15].
Snaha zlepšit tyto výsledky vedla k implantaci síťek do bráničního hiátu při reparaci hernie. Zde je ovšem obava z možné eroze stěny jícnu nebo kardie materiálem síťky, patrně následkem pohybů bránice. Ani použití biomeshe není rutinně doporučováno, protože riziko recidivy kýly významně nesnižuje [16]. Nyní se tedy spíše nedoporučuje rutinní používání sítěk při reparaci bráničního hiátu. Vhodné je pouze v případě, kdy není možná bezpečná sutura krus bránice [10].
Volvulus žaludku
Volvulus žaludku je život ohrožujícím stavem, který vyžaduje rychlou diagnostiku a léčbu. Je charakterizován abnormální rotací žaludku o více než 180°. Volvulus žaludku nemusí souviset pouze s hiátovou hernií, může se jednat i o stav primárně intraabdominální. Podle anatomického obrazu se rozlišuje volvulus organo-axiální a mezenterio-axiální. Sekundární volvulus žaludku se vyskytuje nejčastěji jako komplikace objemné hiátové hernie, méně často u traumatického defektu bránice. Volvulus intrathorakálně uloženého žaludku je velmi nebezpečným stavem pro riziko ischemické nekrózy stěny žaludku, následné perforace a rychlé respirační i oběhové nestability pacienta [17]. Jedná se o organo-axiální typ volvulu, který je charakterizován rotací žaludku kolem osy jdoucí mezi kardií a pylorem. Velká křivina žaludku se tak následně dostává kraniálněji než malá křivina. Vzniká obraz tzv. upside-down stomach a kromě poruchy pasáže může dojít i ke snížení prokrvení jinak velmi dobře vaskularizované stěny žaludku [18,19].
Klinická manifestace volvulu žaludku závisí na rychlosti jeho vzniku a stupni obstrukce pasáže. Není-li obstrukce kompletní, mohou být symptomy nespecifické a stav probíhá chronicky. V popředí jsou v těchto případech tlaky v epigastriu a za sternem po jídle, pocity plnosti. Dále mohou být přítomny dysfagie, pyróza, někdy i dušnost. Urgentní stav se typicky manifestuje příznaky pojmenovanými Borchardtova trias: opakované těžké nucení na zvracení, epigastrická bolest a nemožnost zavedení nazogastrické sondy. Toto trias je vyjádřeno asi u 70 % pacientů s kompletním volvulem žaludku. Může být přítomna i nevýrazná hemateméza. Nebyla popsána žádná predilekce výskytu toho stavu stran pohlaví. Většina volvulů žaludku se vyskytuje u pacientů starších 50 let [20].
Prvním důležitým bodem diferenciální diagnostiky volvulu žaludku je na toto onemocnění vůbec pomýšlet při nálezu výše uvedených subjektivních potíží. Radiologické metody jsou při zobrazení volvulu žaludku obvykle velmi přínosné, důležité je však tyto výsledky správně interpretovat. Pomoci mohou i anamnestické údaje u pacientů, kteří byli již dříve informováni o nálezu objemné hiátové hernie. Při prostém rentgenovém snímku bývá retrokardiálně patrný žaludek s hladinou tekutiny, nad kterou je vzduch (obr. 3). Jednoznačný bývá obraz na CT (obr. 4), který umožňuje hodnotit velikost brániční hernie, distenzi žaludku i velikost bráničního defektu, případně i přítomnost volného plynu a tekutiny mimo lumen žaludku [20]. Je potřeba pečlivě hodnotit i nálezy na ostatních orgánech při CT vyšetření. Je to z důvodu, aby nedošlo při dominantní masivní distenzi žaludku v CT obraze k přehlédnutí ostatních patologií. Zejména hledáme známky obstrukce nižších etáží gastrointestinálního traktu, která by vedla k masivní distenzi žaludku při objemné, dříve existující hiátové kýle [18].
Image 3. Nativní RTG snímek břicha vstoje, velká hiátová hernie žaludku s hydroérickým fenoménem (hladinkou).
Fig. 3. Abdominal X-ray, a large hiatal hernia with air-fluid level.
Image 4. CT vyšetření břicha, kontrastní látka podaná per os, koronární rovina (A), transverzální rovina (B). Objemná herniace žaludku do hrudníku při organoaxiálním volvulu žaludku.
Fig. 4. Abdominal CT scan, oral contrast dye, coronal plane (A), transversal plane (B). A large herniation of the stomach to thoracic cavity with an organoaxial stomach volvulus.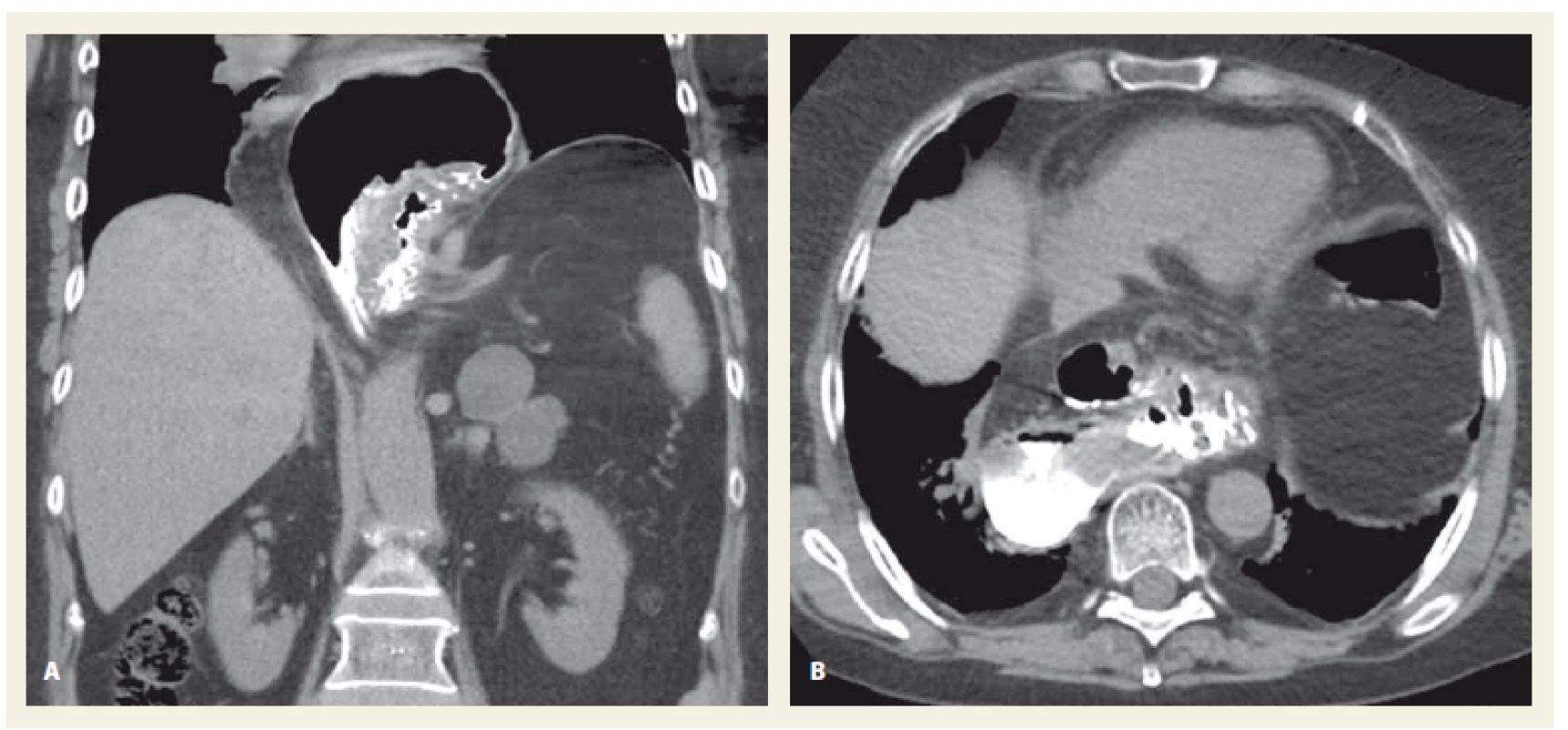
Řešení volvulu žaludku v hiátové kýle má být neodkladné, protože případná perforace žaludku ohrožuje pacienta na životě. Pokud se zdaří zavedení nazogastrické sondy, pak tato sonda dobře poslouží k dekompresi žaludku, umožní nezbytnou stabilizaci pacienta a přípravu k akutnímu operačnímu výkonu. Operační výkon je možné provést laparoskopicky nebo z laparotomie podle stavu pacienta a zkušeností pracoviště. U pacienta v dobrém celkovém stavu se akutní operace neliší od plánované operace objemné hiátové hernie. Standardní součástí jsou repozice žaludku, resekce kýlního vaku z mediastina, pexe žaludku k bránici a ke stěně břišní. Provedení fundoplikace u těchto objemných kýl může podle některých autorů snižovat riziko recidivy, prodlužuje však operační výkon, a není tedy uznávána jako nezbytná součást akutního operačního výkonu. Naopak naprosto zásadní částí výkonu je gastropexe žaludku k přední stěně břišní, bránící recidivě dislokace žaludku do mediastina [21]. Pokud je nalezena perforace žaludku, pak je samozřejmě nutná její sutura v případě dobrého prokrvení stěny žaludku. Nález rozsáhlých ischemických změn si může vynutit až resekci žaludku či jeho části. Tyto stavy mají v literatuře uváděné vysoké riziko úmrtí
10–60 % [22].U starých a interně velmi rizikových pacientů bez známek perforace žaludku je možné se pokusit o endoskopický léčebný přístup bez nutnosti celkové anestezie a operace. Nejjednodušší je pouhá endoskopická desuflace dilatovaného žaludku a jeho následná endoskopická derotace [23,24]. Tento výkon může překlenout akutní stav neprůchodnosti žaludku, derotace zabrání vzniku ischemie žaludeční stěny a umožní přípravu polymorbidního pacienta k plánovanému operačnímu výkonu po zlepšení jeho celkového stavu. V případech, kdy nemůžeme další přípravou předpokládat zlepšení kondice pacienta ve velmi špatném stavu, je možné se pokusit o definitivní endoskopické řešení. Po endoskopické desuflaci a derotaci je provedena perkutánní endoskopická gastrostomie, která zajistí fixaci žaludku ke stěně břišní jako prevenci další recidivy volvulu [25]. V případech, kdy se endoskopická desuflace a derotace žaludku nezdaří, je možné provést kombinovaný výkon chirurgický a endoskopický. V krátké celkové anestezii se laparoskopická část omezí na pouhou repozici žaludku do dutiny břišní a po kontrole dobrého prokrvení stěny žaludku a vyloučení perforace stěny je laparoskopie ukončena. Následuje endoskopické zavedení perkutánní gastrostomie [26].
Krvácení při hiátové hernii
Většina krvácení do trávicího traktu vzniklých při hiátové hernii není závažná. Krvácení se může objevit při refluxní ezofagitidě nebo u hemoragické gastropatie. Objemné hiátové hernie mohou vést i k dlouhodobým malým ztrátám krve a manifestují se jako chronické anémie. Toto může vést k indikaci elektivní operace při vyloučení jiné příčiny krvácení do trávicího traktu [27]. Méně častým, ale závažným krvácením do žaludku se mohou projevit lineární ulcerace v žaludku, tzv. Cameronův vřed (obr. 5). Ten je příčinou pouze 0,6 % všech krvácení do trávicího traktu. Při endoskopickém vyšetření bývá nalezen jen asi u 5 % pacientů s hiátovou hernií. Prevalence vředu souvisí s velikostí hiátové hernie a narůstá se zvětšující se velikostí hernie. U kýl > 5 cm je riziko vzniku 10–20 % [28]. Etiologie Cameronova vředu není jasná. Roli v jeho vzniku může hrát traumatizace stěny žaludku v bráničním hiátu vedoucí současně k relativní ischemii stěny a expozici žaludeční kyselině. Krvácení se klinicky projeví hematemézou nebo melénou, dušností při dilataci žaludku koaguly s následnou možnou oběhovou či ventilační nestabilitou. Problémem léčby těchto stavů v případě masivního krvácení může být nemožnost endoskopické léčby při změněných anatomických poměrech v hiátové hernii. Preferována je endoskopická aplikace klipů před lokálním ošetřením koagulací [29]. Při konzervativní léčbě pomocí inhibitorů protonových pump (PPI – proton pump inhibitors) v kombinaci s endoskopickým pokusem o stavění masivního krvácení dochází k selhání této léčby zhruba u více než poloviny případů. V souboru Camuse et al bylo 55 % těchto pacientů po akutním endoskopickém ošetření krvácení i přes snahu o intenzivní léčbu PPI akutně operováno [30]. Doporučené způsoby chirurgického řešení jsou v literatuře uváděny spíše pro chronické stavy, kde je indikací k operaci brániční hernie anémie. Zde může repozice žaludku s gastropexí a fundoplikací zabránit další anemizaci [27]. V případě urgentního masivního krvácení do objemné hiátové hernie (obr. 6) s hematemézou je potřeba provést život zachraňující výkon – repozici žaludku z mediastina, gastrotomii a po evakuaci koagul opich zdroje krvácení. Dále je připojena pouze gastropexe podobně jako u volvulu žaludku nebo v případě rychlé oběhové stabilizace v průběhu operace i fundoplikace.
Image 5. Endoskopický pohled – krvácení z hiátové hernie, krevní koagulum v místě Cameronova vředu.
Fig. 5. Endoscopic view – bleeding from hiatal hernia, a clot located at the site of Cameron’s ulceration.
Image 6. CT břicha, koronární rovina, portovenózní fáze po aplikaci k.l.i.v. – axiální hernie žaludku s detekcí aktivního leaku k.l. – krvácející ulcerace.
Fig. 6. Abdominal contrast enhanced CT, portal venous phase after intravenous application of contrast dye, coronal plane – axial hiatal hernia with a detection of active extravasation of contrast agent – a bleeding ulceration.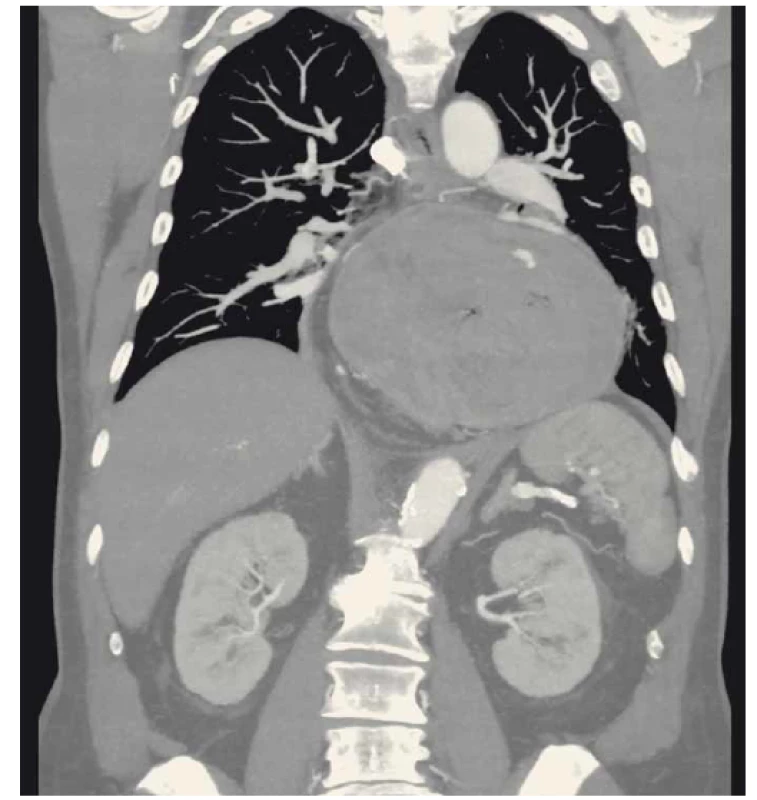
Závěr
Laparoskopická elektivní chirurgická léčba velkých hiátových kýl má dobré výsledky. Pooperační komplikace jsou málo časté a jejich závažnost je nižší než riziko výskytu urgentních, život ohrožujících komplikací neoperovaných velkých hiátových kýl. U geriatrických pacientů je nález objemných hiátových kýl častější než u mladších pacientů. Operační řešení by mělo být indikováno u všech symptomatických pacientů s velkou hiátovou kýlou. U pacientů bez klinických symptomů je operační řešení objemné, zejména paraezofageální hiátové kýly vhodné u všech stavů, kde není závažná interní kontraindikace operace. Volvulus žaludku je život ohrožujícím stavem, při němž může dojít kromě pasážovacích problémů i k perforaci žaludku s následným rychlým rozvojem septického stavu. Proto je nutné rychlé stanovení správné diagnózy a následné provedení chirurgického výkonu. Z možných vyšetření je u podezření na volvulus žaludku přínosné zejména CT vyšetření. Krvácení jako komplikace refluxní choroby jícnu je obvykle méně závažné a dobrý efekt má léčba konzervativní či endoskopické ošetření. U objemné hiátové hernie může dojít k masivnímu krvácení ze stěny žaludku, při němž je asi v polovině případů nutná urgentní chirurgická léčba.
Doručeno: 1. 4. 2019
Přijato: 15. 5. 2019
MUDr. Lumír Kunovský, Ph.D.
Chirurgická klinika FN Brno
Jihlavská 20
625 00 Brno
Sources
1. Manes G, Pieramico O, Uomo G et al. Reationship of sliding hiatus hernia to gastroesophageal reflux disease: a possible role for Helicobacter pylori infection? Dig Dis Sci 2003; 48(2): 303–307.
2. Ténaiová J, Tůma L, Hrubant K et al. Výskyt hiátové hernie v běžné endoskopické praxi. Čas Lék čes 2007; 146(1): 74–76.
3. Richter J. Gastroesophageal reflux disease. In: Textbook of gastroenterology. Yamada T (ed). Philadelphia: Lippincott Williams & Wilkins 2003 : 1196–1224.
4. Bureš J, Hep A, Jirásek V et al. Refluxní choroba jícnu: standardy České gastroenterologické společnosti – aktualizace 2009. Čes a Slov Gastroent a Hepatol 2009; 63(2): 76–85.
5. Haas O, Rat P, Christophe M et al. Surgical results of intrathoracic gastric volvulus complicating hiatal hernia. Br J Surg 1990; 77(12): 1379–1381.
6. Treacy PJ, Jamieson GG. An approach to the management of para-oesophageal hiatus hernias. Aust N Z J Surg 1987; 57(11): 813–817.
7. Kasalický M, Koblihová E. Chirurgie hiátové kýly a refluxní choroby jícnu, Nissen nebo Toupet? Rozhl Chir 2015; 94(12): 510–515.
8. Zeman M, Krška Z et al. Speciální chirurgie. Praha: Galén 2014 : 139.
9. Sihvo EI, Salo JA, Räsänen JV et al. Fatal complication of adult paraesophageal hernia: a population-based study. J Thorac Cardiovasc Surg 2009; 137(2): 419–424. doi: 10.1016/ j.jtcvs.2008.05.042.
10. Aly A, Munt J, Jamieson GG et al. Laparoscopic repair of large hiatal hernias. Br J Surg 2005; 92(5): 648–653.
11. Pizza F, Rossetti G, Limognelli P et al. Influence of age on outcome of total laparoscopic fundoplication for gastroesophageal reflux disease. World J Gastroenterol 2007; 13(5): 740–747. doi: 10.3748/ wjg.v13.i5.740.
12. Tedesco P, Lobo E, Fisichella PM et al.
Laparoscopic fundoplication in elderly patients with gastroesophageal reflux disease.
Arch Surg 2006; 141(3): 289–292. doi: 10.1001/
archsurg.141.3.289.13. Ruer V, Champault G. Diaphragmatic hernias, excluding hiatal hernias with gastroesophageal reflux. J Chir 2007; 144(4): 23–26.
14. Ozdemir IA, Burke WA, Ikins PM. Paraesophageal hernia. A life-threating disease. Ann Thorac Surg 1973; 16(6): 547–554.
15. Luketich JD, Raja S, Fernando HC et al. Laparoscopic repair of giant paraesophageal hernia: 100 consecutive cases. Ann Surg 2000; 232(4): 608–618.
16. Fumagalli U, Bona S, Caputo U et al. Are Surgisis biomeshes effective in reducing recurrences after laparoscopic repair of large hiatal hernias? Surg Laparosc Endosc Percutan Tech 2008; 18(5): 433–436. doi: 10.1097/ SLE.0b013e3181802ca7.
17. Flanagan NM, McAloon J. Gastric volvulus complicating cerebral palsy with kyphoscoliosis. Ulster Med J 2003; 72(2): 118–120.
18. Kim HH, Park SJ, Park MI et al. Acute intrathoracic gastric volvulus due to diphragmatic hernia: a rare emergency easily overlooked. Case Rep Gastroenterol 2011; 5(2): 272–277. doi: 10.1159/ 000328444.
19. Hána L, Kasalický M, Koblihová E et al. Urgentní chirurgické řešení valvulu žaludku při „upside-down stomach syndrome“. Rozhl Chir 2015; 94(12): 531–534.
20. Chau B, Dufel S. Gastric volvulus. Emerg Med J 2007; 24(6): 446–447. doi: 10.1136/ emj.2006. 041947.
21. Naim HJ, Smith R, Gorecki PJ. Emergent laparoscopic reduction of acute gastric volvulus with anterior gastropexy. Surg Laparosc Endosc Percutan Tech 2003; 13(6): 389–391.
22. Altintoprak F, Yalkin O, Dikicier E at al. A rare etiology of acute abdominal syndrom in adults: gastric vulvulus – cases series. Int J Surg Case Rep 2014; 5(10): 731–734. doi: 10.1016/ j.ijscr.2014.08.024.
23. Tsang TK, Walker R, Yu DJ. Endoscopic reduction of gastric volvulus: the alpha-loop maneuver. Gastrointest Endosc 1995; 42(3): 244–248.
24. Zuiki T, Hosoya Y, Lefor AK et al. The management of gastric volvulus in elderly patients. Int J Surg Case Rep 2016; 29 : 88–93. doi: 10.1016/ j.ijscr.2016.10.058.
25. Eckhauser ML, Ferron JP. The use of dual percutaneous endoscopic gastrostomy (DPEG) in the management of chronic intermittent gastric volvulus. Gastrointest Endosc 1985; 31(5): 340–342.
26. Jeong SH, Ha CY, Le YJ et al. Acute gastric volvulus treated with laparoscopic reduction and percutaneous endoscopic gastrostomy. J Korean Surg Soc 2013; 85(1): 47–50. doi: 10.4174/ jkss.2013.85.1.47.
27. Trastek VF, Allen MS, Deschamps C et al. Diaphragmatic hernia and associated anemia: response to surgical treatment. J Thorac Cardiovasc Surg 1996; 112(5): 1340–1344. doi: 10.1016/ S0022-5223(96)70149-6.
28. Weston AP. Hiatal hernia with Cameron ulcers and erosions. Gastrointest Endosc Clin
N Am 1996; 6(4): 671–679.29. Jensen DM, Machicado GA. Hemoclipping of chronic canine ulcers: a randomized, prospective study of initial deployment success, clip retention rates, and ulcer healing. Gastrointest Endosc 2009; 70(5): 969–975. doi: 10.1016/ j.gie.2009.04.052.
30. Camus M, Jensen DM, Ohning GV et al. Severe upper gastrointestinal hemorrhage from linear gastric ulcers in large hiatal hernias: a large prospective case series of Cameron ulcers. Endoscopy 2013; 45(5): 397–400. doi: 10.1055/ s-0032-1326294.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2019 Issue 3-
All articles in this issue
- Periprocedurálne komplikácie POEM
- Akutní komplikace hiátových hernií
- Časové intervaly pro přípravu střeva nízkoobjemovými roztoky
- První zkušenosti s léčbou vedolizumabem u dětských pacientů s IBD
- MALT lymfom žaludku, zajímavý endoskopický obraz
- Metastázy v žalúdku a duodene ako raritná príčina akútneho krvácania do horného gastrointestinálneho traktu
- Renální komplikace akutních a chronických onemocnění jater
- Díl III. – Epidemiologie idiopatických střevních zánětů v české populaci – časový vývoj a statistické predikce počtu pacientů
- Hemové železo v substituci sideropenie a sideropenní anémie
- Průměrný adenom na koloskopii významně koreluje s mírou detekce adenomu, ale ne s mírou detekce polypu jak pro screening, tak pro všechny koloskopie
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Akutní komplikace hiátových hernií
- MALT lymfom žaludku, zajímavý endoskopický obraz
- Hemové železo v substituci sideropenie a sideropenní anémie
- Renální komplikace akutních a chronických onemocnění jater
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

