-
Medical journals
- Career
Endoskopické řešení Bueveretova syndromu
Authors: N. Ghaleb; P. Fojtík
Authors‘ workplace: Centrum péče o zažívací trakt, Vítkovická nemocnice, a. s., Ostrava
Published in: Gastroent Hepatol 2018; 72(1): 73-76
Category: Digestive Endoscopy: Case Report
doi: https://doi.org/10.14735/amgh201873Overview
Bouveretův syndrom je vzácnou komplikací cholecystolitiázy, kdy se žlučníkový kámen dostane cestou cholecystogastrické či cholecystoduodenální fistuly do oblasti duodena, což vede k poruše pasáže s příznaky vysokého ileózního stavu. Kazuistika popisuje úspěšné endoskopické řešení Bouveretova syndromu u staršího pacienta bez závažnějších komorbidit. V předchorobí se vyskytla jen jedna ataka žlučníkové koliky, nejsou zmínky o přítomných dyspepsiích. K nástupu opakovaného zvracení dochází po dietní chybě u pacienta, jenž byl hospitalizován v léčebně dlouhodobé nemocných pro zhoršení mobility a opakované dnavé záchvaty. Po chirurgickém vyšetření byla provedena série vyšetření. Prostý snímek břicha neprokazuje ileus, ultrazvukové vyšetření nebylo schopné vizualizovat žlučník, avšak prokázalo žaludeční distenzi, proto bylo přistoupeno k endoskopickému vyšetření žaludku. V oblasti bulbu duodena byl nalezen velký zaklíněný konkrement, jehož úplná extrakce přes zúženou část jícnu nebyla možná, proto byla v druhém sezení provedena úspěšná mechanická litotrypse s ponecháním rozdrcených konkrementů v zažívacím traktu. Kontrolní sonografické vyšetření břicha vizualizovalo žlučník vyplněný konkrementem, avšak k chirurgickému řešení nebylo u pacienta v dalším průběhu přistoupeno. Vzhledem k tomu, že se tento syndrom s větší frekvencí vyskytuje u pacientů v pokročilém věku s četnými komorbiditami, je asociovaný s vysokou mortalitou. Z tohoto pohledu by endoskopické řešení mělo být i přes jeho variabilní úspěšnost vždy metodou první volby. Chirurgické řešení jako enterotomie, duodenotomie či gastrotomie s extrakcí konkrementu se provádí v případě selhání endoskopické léčby.
Klíčová slova:
Bouveretův syndrom – obstrukce pyloru – vysoký biliární ileus – gastroskopie – litotrypseÚvod
První publikovaný případ Bouveretova syndromu neboli obstrukce horní části zažívacího traktu žlučníkovým konkrementem, jenž se sem dostává cestou cholecystogastrické či cholecystoduodenální píštěle, pochází již z roku 1896 a je připisován francouzskému internistovi Leonovi Bouveretovi [1,2].
Bouveretův syndrom jako komplikace cholecystolitiázy častěji postihuje ženy (65 %) s mediánem věku při výskytu 74,1 let [3]. Cholecystolitiáza je relativně běžným zdravotním problémem a ve vyspělých zemích postihuje 10–20 % dospělé populace. Incidence narůstá s věkem, ve skupině 40–69letých je oproti mladší populaci čtyřnásobná. Asi 60–80 % pacientů zůstává asymptomatických. Zhruba ve 3–6 % se mohou vyvinout komplikace, jako je cholecystitida, obstrukční ikterus při choledocholitiáze, cholangitida, akutní pankreatitida a velice vzácně enterální či gastrická píštěl a biliární ileus [4].
Vytvoření fistule je zřejmě výsledkem několika faktorů. Jsou to adheze mezi žlučníkem a stěnou střeva či žaludku při chronickém zánětu, s poruchou arteriálního zásobení a současně snížení venózního odtoku [5]. Vytvoření fistule také souvisí s tvorbou nekrózy způsobené tlakem konkrementu na stěnu žlučníku a následným vznikem dekubitu stěny s průchodem konkrementu a s možností tvorby vysokého ileózního stavu [6]. Nejčastější lokalizací zaklínění žlučníkového kamene po průniku píštělí je ileum (84 %), hlavně jeho terminální úsek. V 1–3 % se však konkrement zakliňuje v duodenu, což vede k příznakům vysokého ilea nazývaného právě Bouveretův syndrom [7]. Klinické projevy jsou vesměs nespecifické. Nejčastěji se jedná o nauzeu a zvracení (86 %), bolesti břicha (71 %), méně často nacházíme u pacientů hematemézu, hubnutí a anorexii [2]. Při fyzikálním vyšetření je přítomna palpační citlivost, břišní distenze, dehydratace. V případě rentgenologického vyšetření se můžeme někdy setkat s obrazem tzv. Rieglerova trias, tj. nález ektopického konkrementu, aerobilie, a dilatací žaludku či střevních kliček [8,9]. Asi v 69 % případů se povede endoskopicky prokázat konkrement. U 31 % pacientů se setkáváme s obstrukcí bez vizualizace litu či fistule, v dalších případech pak nacházíme retinovanou potravu, stagnaci tekutin, zánět, otok tkáně či ulceraci na straně zaklínění [2].
Z radiologických zobrazovacích metod, kromě výše zmíněného prostého snímku břicha s typickým rentgenovým obrazem Rieglerova trias, lze využít CT, které je však diagnostické jen u 60 % případů. Je nápomocné v určení příčiny obstrukce, posouzení fistule a stavu žlučníku [10,11]. Zhruba 15–25 % žlučníkových kamenů je izodenzních, v takových případech nedostatečné vizualizace je možné využít magnetickou resonanční cholangiopankreatografii (MRCP). V diferenciální diagnostice zvažujeme divertikly, cizí těleso, chronickou ulceraci či neoplazii.
Endoskopické řešení Bouveretova syndromu spojené s litotrypsí by mělo být zvažováno jako metoda první volby i přes nízkou míru úspěšnosti, která je v dosud zdokumentovaných případech menší než 10 % [3]. Obecně lze říct, že míra úspěšnosti extrakce konkrementu závisí na jeho velikosti, kameny větší než 2,5 cm se extrahují obtížněji. Při selhání endoskopie je nutné přistoupit k operačnímu řešení zahrnujícímu enterotomii s extrakcí litu, v některých případech doplněnou cholecystektomií a uzávěrem fistule. Možný je i kombinovaný přístup [12–18].
Kazuistika
Pacient, 69 let, byl odeslán na naše pracoviště k provedení endoskopické litotrypse objemné cholecystolitiázy. Původně byl pacient hospitalizován na oddělení následné péče jiného zdravotnického zařízení pro sníženou pohyblivost a opakované dnavé záchvaty. Osobní anamnéza pacienta je velice chudá, krom sekundární epilepsie nebyl dosud pacient z interního hlediska vážněji nemocný. V předchorobí je zmínka o proběhlé ojedinělé biliární kolice, na ultrazvuku břicha z tohoto období byl popsán žlučník vyplněný několika konkrementy, avšak bez zmínky o jejich počtu či velikosti. Pacient dosud netrpěl dyspeptickými potížemi.
Během hospitalizace dochází po dietní chybě u pacienta k opakovanému zvracení nestrávených zbytků potravy.
V laboratorním nálezu jen lehká hypokalemie, elevace C reaktivního proteinu (58 mg/l), normocytární anemie (hemoglobin 96 g/l). Ultrasonografické vyšetření břicha prokázalo jen značně distendovaný žaludek, nicméně žlučník s konkrementy nebyl vůbec diferencován, bylo zvažováno jeho kompletní vyplnění konkrementem. Na prostém snímku břicha nebyly nalezeny známky ileózního stavu, chirurg po zkonstatování, že se nejedná o ileózní stav, doporučil zavést nazogastrickou sondu na spád a doplnění gastroskopického vyšetření.
První endoskopické vyšetření bylo provedeno přístrojem Olympus Exera GIF-Q165. Při zavádění endoskopu v jícnu byly popsány suspektní známky kandidové ezofagitidy s lehkým zarudnutím sliznice po sloupnutí povlaků. Žaludek krom otlaku po extrahované nazogastrické sondě byl bez výraznější patologie, po přechodu přes široký pylorus byl v bulbu duodena nalezen černý kulovitý kámen o velikost cca 25 mm. První pokus o zachycení kamenu košíkem nebyl úspěšný, nakonec po opakovaných pokusech byl zachycen pomocí kličky. Pro obtížnou extrakci bylo nutné pacientovi intravenózně aplikovat spazmolytikum (Buscopan®) a až poté se nakonec daří konkrement přesunout do oblasti žaludku. Následoval pokus o extrakci konkrementu Dormia košíkem, v oblasti jícnu asi v 25 cm byl pociťován odpor a další extrakce se již nedařila, proto byl kámen ponechán v žaludku a pacient byl následně odeslán na vyšší pracoviště k provedení mechanické litotrypse. V oblasti bulbu duodena popsána ulcerace, do D2 nepokračováno.
Druhé gastroskopické vyšetření bylo provedeno za použití terapeutického přístroje Olympus Evis Exera GIF 2TH180.
V jícnu popisujeme refluxní ezofagitidu IV. stupně s fibrinovými povlaky, v oblasti od 24 do 30 cm byla přítomna dlouhá lacerace s fibrinovým povlakem (obr. 1), další pak v oblasti kardie o délce asi 3 cm, dále nalézáme drobnou hiátovou hernii. V žaludečním antru byl pak nalezen objemný konkrement o velikosti až 35 mm v dlouhé ose (obr. 2), následně přistoupeno k mechanické litotrypsi za pomocí litotryptoru Boston. Četné drobné fragmenty byly ponechány v zažívacím traktu (obr. 3).
Image 1. Lacerace jícnu s fibrinovým povlakem. Fig. 1. Fibrin coating of the oesophageal laceration. 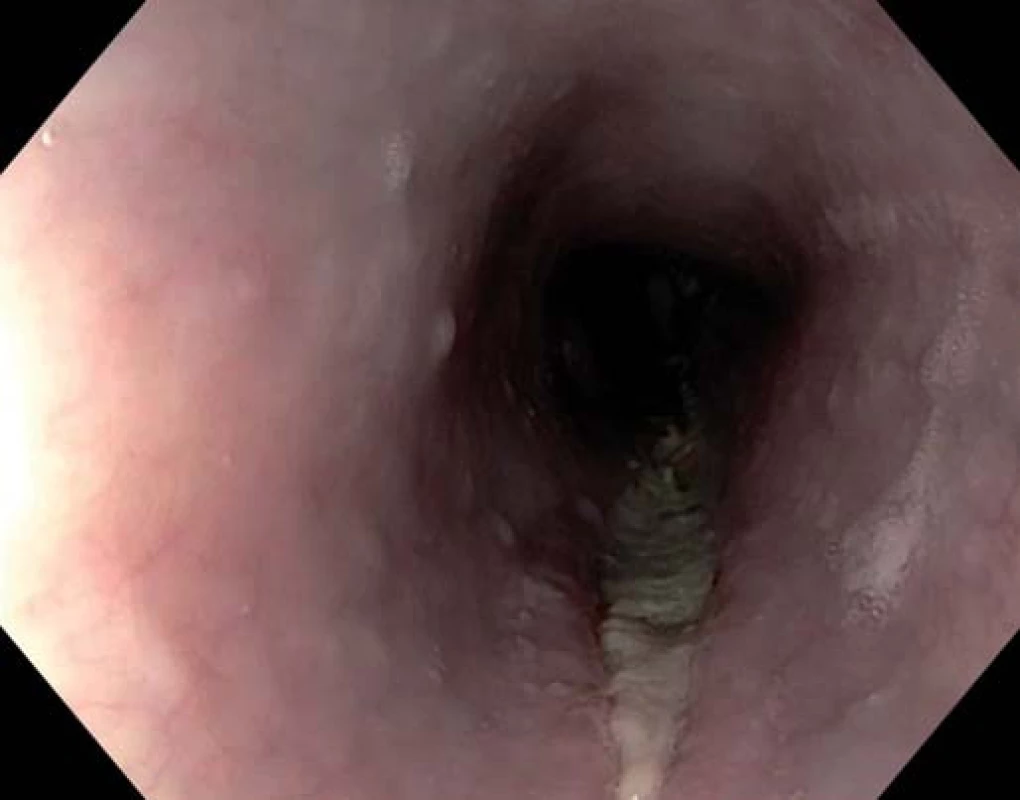
Image 2. Objemný konkrement zachycený mechanickým litotryptorem. Fig. 2. Large gallstone in the lithotripsy basket. 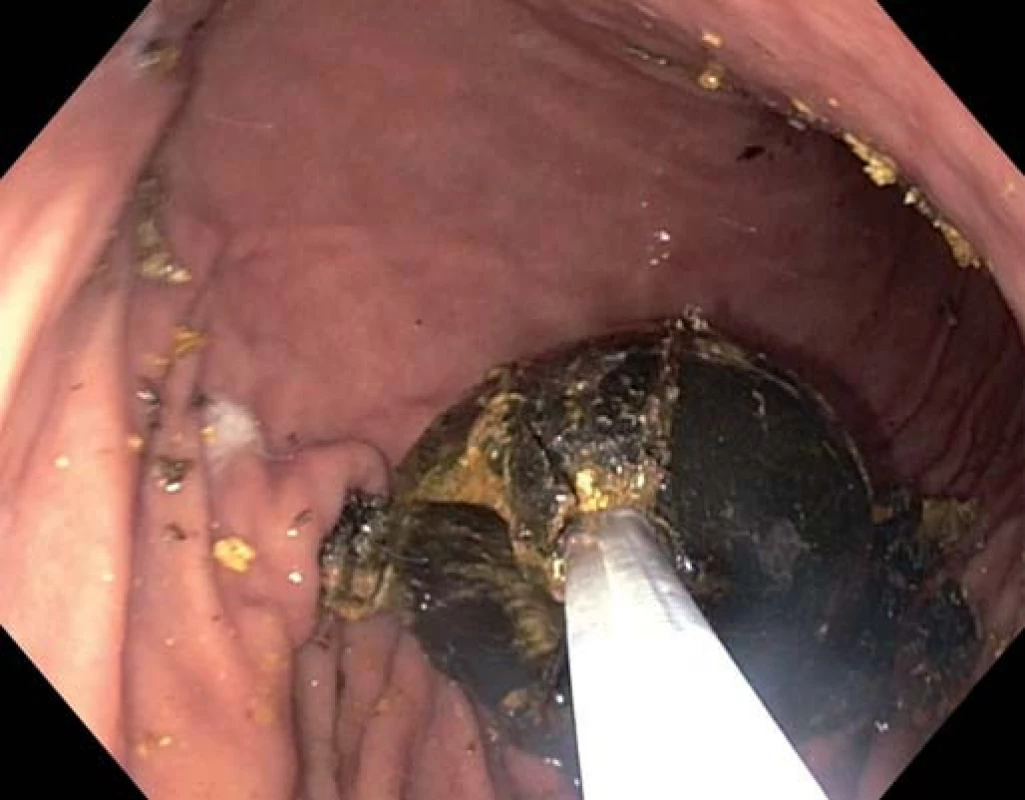
Image 3. Fragmenty konkrementu. Fig. 3. Gallstone fragments. 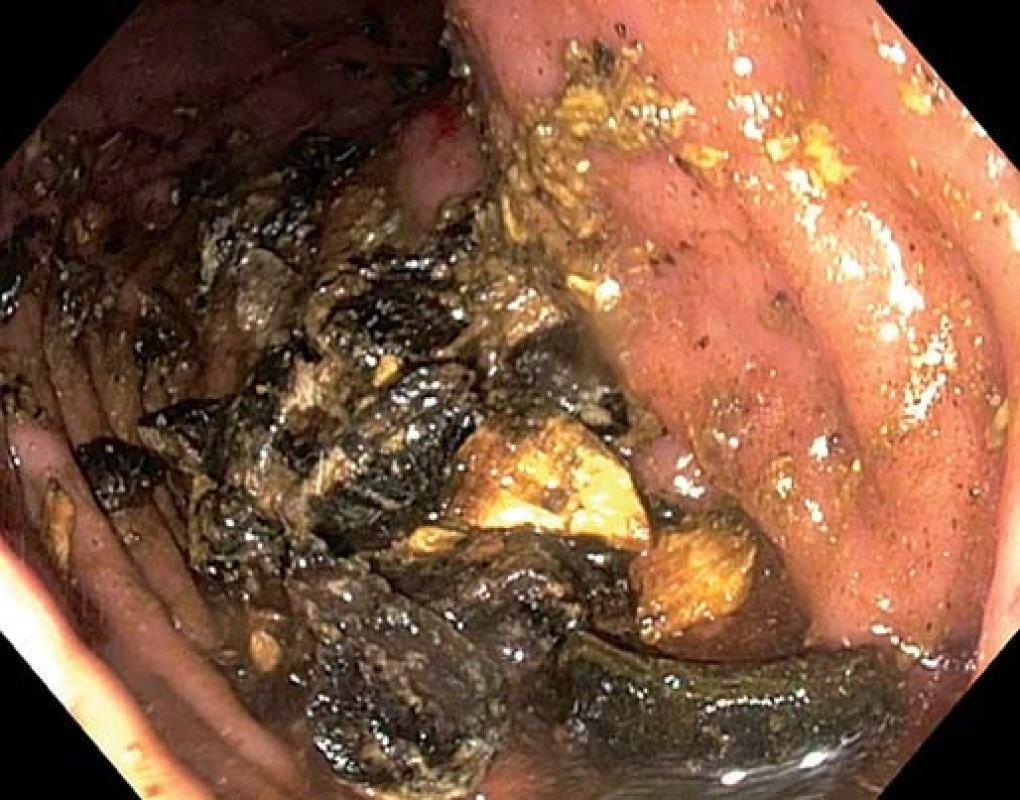
V oblasti bulbu duodena byla nalezena hluboká ulcerace velikosti 20 mm, která s největší pravděpodobností představuje již uzavřené ústí cholecystoduodenální fistule (obr. 4). Po provedené endoskopii byl pacient odeslán, do léčby bylo doporučeno nasadit inhibitory protonové pumpy a provést kontrolní vyšetření.
Image 4. Cholecystoduodenální fistule. Fig. 4. Cholecystoduodenal fistula. 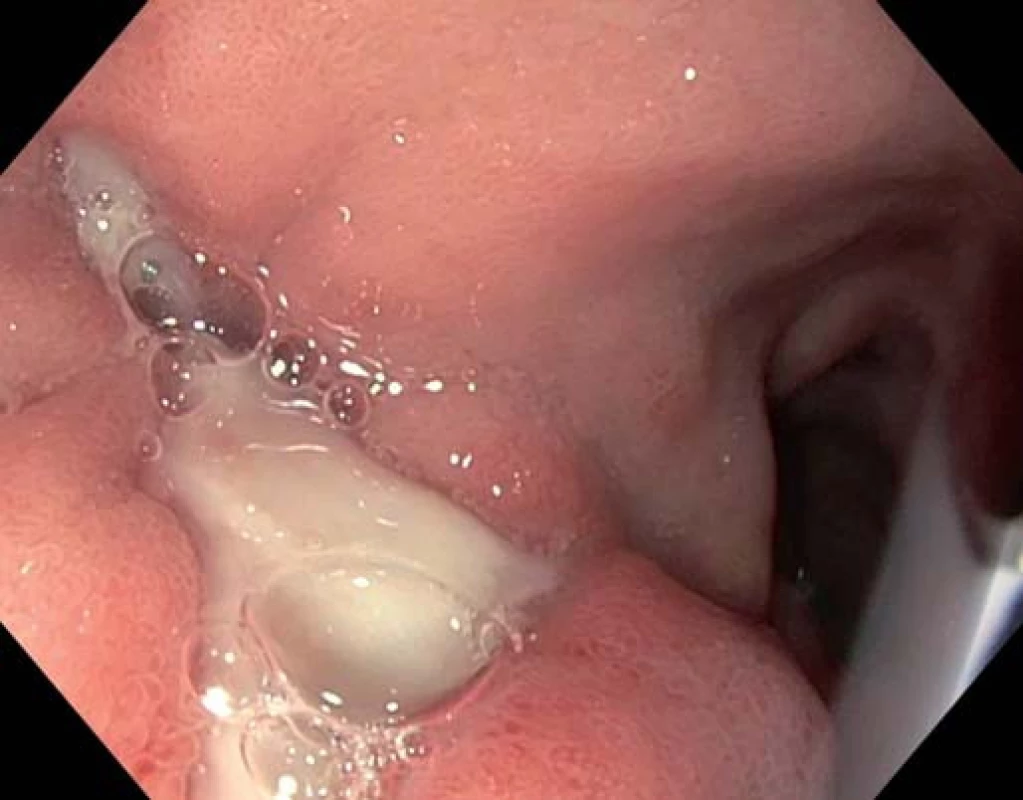
Kontrolní ultrasonografické vyšetření břicha již v přehlednějším terénu diferencuje žlučník vyplněný konkrementy. Dle chirurgického doporučení elektivní cholecystektomie vzhledem k biologickému věku však i přes nepřítomnost interních komorbidit nebyla indikována.
Diskuze
Cholecystoduodenální fistule patří k nejčastejším typům bilioenterálních píštělí, choledochoduodenální se oproti tomu vyskytují jen asi v 1–25 % případů, cholecystogastrické fistulace jsou výjimečné [19].
I když asi 75–90 % případů bilioenterálních píštělí je spojeno s cholelitiázou [19,20], asi v 5 % případů byla prokázána asociace s duodenálním vředem [20–22]. Zatímco cholecystoduodenální píštěle se vyskytují častěji u žen, choledochoduodenální jsou s vyšší prevalencí u mužů [23].
V našem případě byla nalezená peptická ulcerace duodena považována za uzavřené ústí cholecystoduodenální fistule na podkladě četnosti výskytu těchto typů fistul a absenci klinických příznaků duodenálního vředu. K objektivizaci a přesnějšímu ozřejmění typu píštěle lze využít endosonografii. K tomuto vyšetření jsme s ohledem na těžkou refluxní ezofagitidu a laceraci jícnu nepřistoupili s úmyslem menší traumatizace pacienta.
Pro vysoký věk a polymorbiditu pacientů s Bouveretovým syndromem je mortalita tohoto onemocnění relativně vysoká (60 %), což vyžaduje brzké a rychlé odstranění konkrementu nejméně invazivní cestou [24,25].
Závěr
Endoskopie s mechanickou litotrypsí objemné cholecystolitiázy, která se zaklínila v duodenu po průchodu cholecystoduodenální fistulí, je výhodnější oproti operačnímu řešení, které je zatíženo vysokým pooperačním rizikem komplikací, a současně výrazně zkrátila dobu hospitalizace. Použití endoskopie by mělo být vždy zvažováno jako metoda první volby v léčebném přístupu u pacientů s touto raritní diagnózou.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Nageeb Ghaleb
Centrum péče o zažívací trakt
Vítkovická nemocnice, a. s.
Zálužanského 1192/15
703 84 Ostrava
E-mail: ghalebnageeb@yahoo.com
Sources
1. Lowe AS, Stephenson S, Kay CL et al. Duodenal obstruction by gallstone (Bouveret‘s syndrome): a review of the literature. Endoscopy 2005; 37 (1): 82–87.
2. Bouveret L. Stenose du pylore adherent a la vesicule. Rev Med (Paris) 1896; 16 : 1–16.
3. Cappell MS, Davis M. Characterization of Bouveret‘s syndrome: a comprehensive review of 128 cases. Am J Gastroenterol 2006; 101 (9): 2139–2146.
4. Ehrman J, Hůlek P. Hepatologie 2010. 1. vyd. Praha: Grada 2014 : 521–524.
5. Langhorst J, Schumacher B, Deselaers T et al. Successful endoscopic therapy of a gastric outlet obstruction due to a gallstone with intracorporeal laser lithotripsy: a case of Bouveret‘s syndrome. Gastrointest Endosc 2000; 51 (2): 209–213.
6. Friedland JA, Hruza DS, Fisher AJ. CT, MR cholangiopancreatography, and endoscopy findings in Bouveret‘s syndrome. AJR Am J Roentgenol 2003; 180 (4): 1033–1035.
7. Frattaroli FM, Reggio D, Guadalaxara A et al. Bouveret‘s syndrome: case report and review of the literature. Hepatogastroenterology 1997; 44 (16): 1019–1022.
8. Kajzrlíková I. Bouveretův syndrom přecházející v plně vyjádřený biliární ileus. [online]. Dostupné z: www.kolonoskopie.cz/pripad-mesice/2010/duben-1/bouveretuv-syndrom-prechazejici-v-plne-vyjadreny-biliarni-ileus.aspx.
9. Šimůnek R, Bohatá S, Kala Z. Bouveretův syndrom – raritní případ vysokého ileu. Rozhl Chir 2009, 88 (3): 119–122.
10. Grove O. Acute pyloric obstruction by gallstone: report of a case diagnosed by gastroscopy. Gastrointest Endosc 1976; 22 (4): 212–213.
11. Tüney D, Çimşit C. Bouveret‘s syndrome: CT findings. Eur Radiol 2000; 10 (11): 1711–1712.
12. Trubek S, Bhama JK, Lamki N. Radiological findings in Bouveret‘s syndrome. Emergency Radiology 2001; 8 (6): 335–337.
13. Holl J, Sackmann M, Hoffmann R et al. Shock-wave therapy of gastric outlet syndrome caused by a gallstone. Gastroenterology 1989; 97 (2): 472–474.
14. Rodríguez-Sanjuán JC, Casado F, Fernández MJ et al. Cholecystectomy and fistula closure versus enterolithotomy alone in gallstone ileus. Br J Surg 1997; 84 (5): 634–637.
15. Bhama JK, Ogren JW, Lee T et al. Bouveret‘s syndrome. Surgery 2002; 132 (1): 104–105.
16. Reisner RM, Cohen JR. Gallstone ileus: a review of 1001 reported cases. Am Surg 1994; 60 (6): 441–446.
17. Zuegel N, Hehl A, Lindemann F et al. Advantages of one-stage repair in case of gallstone ileus. Hepatogastroenterology 1997; 44 (13): 59–62.
18. Sica GS, Sileri P, Gaspari AL. Laparoscopic treatment of Bouveret‘s syndrome presenting as acute pancreatitis. JSLS 2005; 9 (4): 472–475.
19. Misra MC, Grewal H, Kapur BM. Spontaneous choledochoduodenal fistula complicating peptic ulcer disease – a case report. Jpn J Surg 1989; 19 (3): 367–369.
20. Iso Y, Yoh R, Okita R et al. Choledochoduodenal fistula: a rare complication of a penetrated duodenal ulcer. Hepatogastroenterology 1996; 43 (9): 489–491.
21. Marshall SF, Polk RC. Spontaneus internal biliary fistulas. Surg Clin North Am 1958; 38 (3): 679–691.
22. Shah P, Ramakantan R. Choledochoduodenal fistula complicating duodenal ulcer disease (a report of 3 cases). J Postgrad Med 1990; 36 (3): 167–168.
23. Sarr MG, Shepard AJ, Zuidema GD. Choledochoduodenal fistula: an unusual complication of duodenal ulcer disease. Am J Surg 1981; 141 (6): 736–740.
24. Mavroeidis VK, Matthioudakis DI, Economou NK et al. Bouveret syndrome – the rarest variant of gallstone ileus: a case report and literature review. Case Rep Surg 2013; 2013 : 839370. doi: 10.1155/2013/839370.
25. Patel A, Agarwal S. The yellow brick road of Bouveret syndrome. Clin Gastroenterol Hepatol 2014; 12 (8): A24. doi: 10.1016/j.cgh.2014.03.028.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2018 Issue 1-
All articles in this issue
- Novinky v roce 2018
- Můžeme zvýšit efektivitu léčby anti-TNF protilátkami?
- Kvalita života pacientů s idiopatickými střevními záněty v České republice – multicentrická studie
- Odporúčania Pracovnej skupiny pre IBD Slovenskej gastroenterologickej spoločnosti pre liečbu Crohnovej choroby
- Efekt ustekinumabu u pacienta refrakterního na ostatní biologickou léčbu
- Postavení CT kolografie v algoritmu vyšetření tlustého střeva
- Onemocnění gastrointestinálního traktu a choroby ledvin
- Porovnání nákladové efektivity okamžitě zahájené léčby oproti odložené terapii chronické hepatitidy C v České republice
- Endoskopické řešení Bueveretova syndromu
- K úmrtí doc. MUDr. Zdeňka Slezáka, CSc.
- Výběr z mezinárodních časopisů
- VSL#3 – první vysoce koncentrované probiotikum s mnohočetnými probiotickými kulturami a ověřenou terapeutickou účinností
- Výsledky těhotenství u pacientek s idiopatickými střevními záněty léčených biosimilárním infliximabem
- Terapeutické monitorovanie infliximabu pri nešpecifických zápalových ochoreniach čreva
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- VSL#3 – první vysoce koncentrované probiotikum s mnohočetnými probiotickými kulturami a ověřenou terapeutickou účinností
- Onemocnění gastrointestinálního traktu a choroby ledvin
- Postavení CT kolografie v algoritmu vyšetření tlustého střeva
- Odporúčania Pracovnej skupiny pre IBD Slovenskej gastroenterologickej spoločnosti pre liečbu Crohnovej choroby
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

