-
Medical journals
- Career
Kvalita života je důležitým faktorem indikační rozvahy u nemocných s karcinomem pankreatu
Multicentrická prospektivní studie
Authors: M. Ryska 1; L. Dušek 2; Radek Pohnán 1; B. Bunganič 3; L. Bieberová 1; O. Ryska 1; M. Loveček 4; B. Jon 5; K. Ruppert 6; M. Krejčí 7; Jiří Jarkovský 2
Authors‘ workplace: Chirurgická klinika 2. LF UK a ÚVN Praha 1; Institut biostatistiky a analýz MU, Brno 2; Interní klinika 1. LF UK a ÚVN Praha 3; Chirurgická klinika LF UP, Olomouc 4; Chirurgická klinika LF UK, Hradec Králové 5; Chirurgická klinika LF UK, Plzeň 6; Chirurgická klinika 2. LF UK v Praze 7
Published in: Gastroent Hepatol 2012; 66(4): 303-310
Category: Gastrointestinal Oncology: Original Article
Overview
Úvod:
Cílem sdělení je prezentovat výsledky prospektivní multicentrické studie kvality života (QoL) v průběhu léčby nemocných s duktálním adenokarcinomem pankreatu.Metoda a sestava nemocných:
151 nemocných s duktálním adenokarcinomem pankreatu podstoupilo léčbu v závislosti na stagingu nádoru. Ke sledování QoL jsme použili generický dotazník SF 36/2. verze v české mutaci před léčbou a tři měsíce po ní. Aritmetický průměr a směrodatná odchylka (SD) byly použity pro stanovení skóre QoL. Výsledky byly vypočteny s použitím software SF-36, dvouvýběrového t-testu, ANOVA, párového t-testu a SPSS 19.0.1 (IBM Corporation, 2010). Hodnota p < 0,05 byla uznána za hranici statistické významnosti.Výsledky:
Vstupní celková hodnota QoL je u žen signifikantně nižší oproti mužům (QoL: 50,3 ± 18,0 vs 58,3 ± 20,8; p = 0,013). Snížení QoL po třech měsících je signifikantně nižší u mužů. U nemocných starších 60 let jsme nalezli signifikantní snížení QoL po třech měsících od zahájení léčby ve srovnání s mladšími pacienty (QoL: 54,7 ± 21,0 vs 47,8 ± 18,9, rozdíl −6,9 ± 18,5; p = 0,009). Nalezli jsme signifikantní snížení QoL v průběhu léčby u nemocných ve stadiu III a IV (p = 0,003). U nemocných indikovaných k BDA (s/bez GEA) byla QoL signifikantně vyšší než u pacientů indikovaných k endoskopicky zaváděnému stentu (QoL: 54,9 ± 18,8 vs 30,0 ± 7,1; p < 0,001). U všech nemocných, vyjma skupiny se stentem, jsme pozorovali po třech měsících signifikantní snížení QoL. Vstupní hodnota QoL u pacientů, u kterých byla provedena explorace, se signifikantně nelišila od hodnoty QoL po třech měsících. Krvácení, nitrobřišní absces, biliární či pankreatická píštěl nebo přítomnost ranné infekce nevedlo k signifikantnímu snížení hodnot QoL po třech měsících od zahájení léčby. CHMT byla podána u 59 nemocných při vyšší vstupní hodnotě celkového skóre QoL a vedla k nesignifikantnímu zlepšení QoL.Závěr:
Na základě prospektivního sledování kvality života pomocí SF 36/2 autoři zaznamenali, že tři měsíce po absolvované léčbě dochází u mužů k signifikantnímu snížení QoL. Tři měsíce po léčbě dochází u nemocných ve stadiu III a IV k signifikantnímu snížení QoL. U nemocných po radikální resekci, BDA či exploraci dochází pooperačně k signifikantnímu snížení QoL, po endoskopickém zavedení stentu nikoli. Komplikace v časném období po výkonu nevedou k signifikantnímu snížení QoL ve srovnání s pacienty bez komplikací. Podání chemoterapie nesnižuje QoL. Výsledky studie mohou výrazně ovlivnit indikační úvahu o stanovení optimální léčby u nemocného s karcinomem pankreatu v rámci multidisciplinárního týmu.Klíčová slova:
karcinom pankreatu – radikální resekce – paliativní výkon – kvalita životaPřínos chirurgického výkonu u nemocného se solidním maligním nádorem většinou posuzujeme z hlediska délky přežívání (celkové, pětileté, bez progrese onemocnění, mediánu atd.), perioperační morbidity a letality, pozdních komplikací a dalších kvantitativních ukazatelů. V posledním období, souběžně se zlepšováním některých těchto ukazatelů, nacházíme potřebu měřit hodnoty kvalitativní, především kvalitu života – QoL [1]. Jak chirurgickým výkonem zlepšíme QoL pacienta? Jakou QoL přinese nemocnému paliativní chirurgický výkon ve srovnání s výkonem endoskopickým?
Problematikou QoL u nemocných s karcinomem pankreatu (CaP) se zabývalo v průběhu posledního desetiletí výrazně méně autorů než těch, kteří hodnotili kvantitativní ukazatele léčebných postupů. V ČR se sledováním QoL zabývá řada pracovišť [2]. Nicméně u nemocných s CaP doposud prospektivní studie hodnotící QoL v závislosti na zvoleném terapeutickém postupu provedena nebyla.
Cílem sdělení je seznámit čtenáře s hodnocením výsledků prospektivní multicentrické studie, ve které byla sledována QoL v průběhu léčby nemocných s duktálním adenokarcinomem pankreatu v rámci grantového projektu IGA MZČR č. NS 9998-4.
Metoda a sestava nemocných
Zařazení nemocných
Do projektu jsme zařadili nemocné s morfologicky prokázaným duktálním adenokarcinomem pankreatu, kteří podstoupili léčbu v závislosti na stagingu nádoru. Terapeutické postupy byly prováděny na základě rozhodnutí multidisciplinárního týmu (gastroenterolog, chirurg, onkolog, radiolog, anesteziolog, patolog) v souladu s Klinickým standardem pro diagnostiku a léčbu pacientů se zhoubným onemocněním pankreatu KKCCS0007 [3]. Komplikace časně po operaci či po endoskopickém výkonu, pokud nevedla k časnému úmrtí nemocného, nebyla důvodem k vyřazení pacienta.
Radikální resekci jsme provedli u pacientů při stagingu T1-3, N0-1, M0, bez arteriální angioinvaze [4]. Angioinvaze do portomezenterického žilního segmentu nebyla kontraindikací k provedení resekčního výkonu: pokud patolog hodnotil výkon jako R0 resekci, pacient zůstal ve skupině RR.
Spojková operace, tj. provedení biliodigestivní spojky (BDA) v podobě hepatikojejunoanastomózy end-to-side (HJA), ev. s doplňující gastroenteroanastomózou (GEA) při klinicky významné stenóze duodena, byla indikována většinou u peroperačně zjištěného pokročilejšího stagingu nádoru ve srovnání se stagingem předoperačním (včetně nepoznané angioinvaze) při delší prospekcí života.
Endoskopické zavedení stentu do žlučových cest bylo indikováno u nemocných s obstrukčním ikterem, u kterých z důvodu lokální pokročilosti nebo generalizace nebyla RR proveditelná a endoskopickému výkonu nebránila stenóza duodena.
Chirurgickou exploraci jsme jako plánovaný výkon neprováděli. Do této skupiny jsme zařadili nemocné, u kterých peroperačně zjištěný pokročilý nález neumožnil provést RR a spojková operace nebyla indikována (funkční stent žlučových cest, průchodné duodenum, odhadované krátké přežívání).
QoL u nemocných s paliativním resekčním výkonem jsme nehodnotili pro malý počet pacientů (n = 3). Neoadjuvantní chemoterapii jsme neindikovali, podávání adjuvantní chemoterapie jsme doporučili u všech radikálně resekovaných nemocných v souladu s tzv. Modrou knihou České onkologické společnosti [5]. Chemoterapii jako paliativní léčbu jsme doporučili u nemocných s neresekabilním lokálně pokročilým nálezem bez diseminace. Její podávání záviselo na příslušném onkologickém oddělení dle místa bydliště, a nemohli jsme ji proto ovlivnit.
Sledování kvality života
Ke sledování QoL jsme použili generický dotazník Short Form 36/2. verze (Short form 36 health subject questionnaire, USA) v české certifikované mutaci [6,7]. Pacienti byli poučeni a po podepsání informovaného souhlasu požádáni o vyplnění dotazníku s 36 otázkami, které se týkají vlastního ohodnocení fyzického a duševního stavu před zahájením léčby a tři měsíce po ní.
Sestava nemocných
Z celkového počtu 576 nemocných, kteří byli léčeni pro morfologicky prokázaný duktální adenokarcinom na pěti chirurgických a jednom gastroenterologickém pracovišti fakultního typu (ÚVN Praha – chirurgie a gastroenterologie, FN Olomouc, FN Hradec Králové, FN Plzeň a FN Motol) v období 2008–2011 (ÚVN 2006–2011), byly získány kompletní údaje umožňující hodnotit kvalitu života u 151 nemocných (tab. 1).
Table 1. Hodnocená skupina nemocných s duktálním adenokarcinomem pankreatu s uvedením klasifikace a stagingu onemocnění. Tab. 1. The evaluated group of patients with pancreatic ductal adenocarcinoma with disease classification and staging. 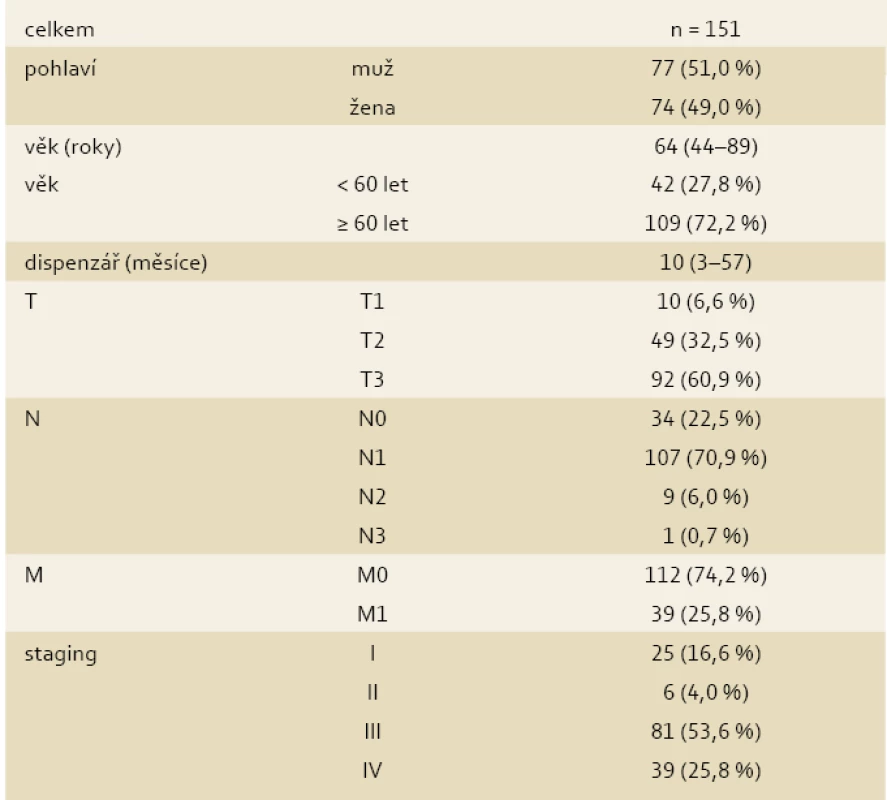
Ve skupině 151 nemocných, 77 mužů, 74 žen, jsme sledovali věk do 60 let (42 nemocných) a nad 60 let (109 nemocných), zařazení podle TNM klasifikace, stagingu onemocnění a jednotlivých komplikací.
U 70 nemocných byla provedena radikální resekce, u 36 biliodigestivní spojka (BDA), ev. kombinovaná s gastroenteroanastomózou (GEA), u 28 byl endoskopicky zaveden stent do žlučových cest a u 17 byla provedena chirurgická explorace. Adjuvantní nebo paliativní chemoterapii dostalo 59 nemocných (37,1 %). Nehodnotili jsme QoL u nemocných s pooperační pankreatitidou (n = 1) (tab. 2).
Table 2. Léčba a výskyt komplikací u hodnocené skupiny (n = 151). Tab. 2. Therapy and incidence of complications in the evaluated group (n = 151). 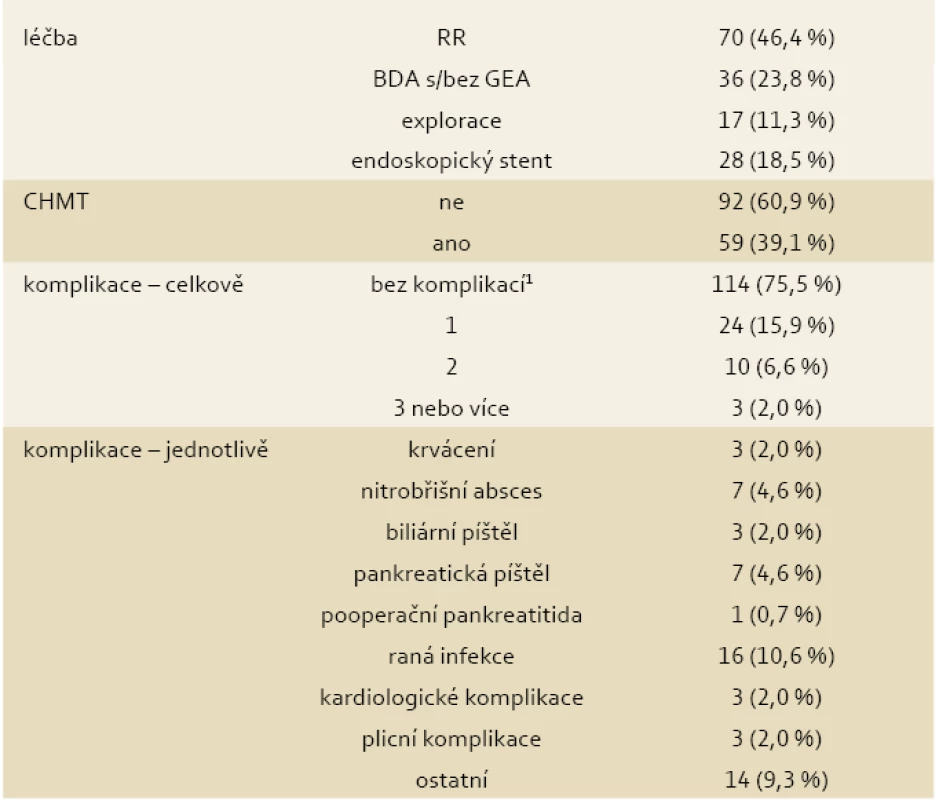
1Bez komplikací znamená, že nedošlo k prodloužení poměrné doby hospitalizace. BDA – biliodigestivní anamnéza, GEA – gastroenteroanastomóza, CHMT – chemoterapie, RR – radikální resekce. Absence komplikací byla ztotožněna s průměrnou délkou hospitalizace nemocných či nižší. Pokud vedl stav nemocného v průběhu léčby k prodloužení hospitalizace, dostal se do kategorie pacienta s komplikací, a dále byl zařazen podle vzniklé komplikace.
Na základě údajů získaných odpovědí z dotazníku SF36/2 jsme porovnávali u každého nemocného hodnocený fyzický a duševní stav před léčbou a tři měsíce po ní, srovnávali jsme fyzický a duševní stav v jednotlivých skupinách nemocných a mezi skupinami navzájem.
Statistické metody
Aritmetický průměr a směrodatná odchylka (SD) byly použity jako souhrnné statistiky pro skóre kvality života (QoL). Výsledky QoL byly vypočteny s použitím norem uvedených u dotazníku SF-36 [5,6]. Licencované služby jsme použili pro výpočet ve subškálách SF-36 stejně jako pro celkové skóre (dostupné na www.sf-36.com, www.qualitymetric.com). Standardní souhrnné statistiky jsme použili k popisu primárních dat, tj. střední hodnoty a rozsahu kvantitativních proměnných, a dále pro frekvenční analýzu pro kategoriální proměnné. Dvouvýběrový t-test a jednosměrnou metodu ANOVA jsme použili pro testování statistické významnosti rozdílů mezi dvěma nebo více na sobě nezávislými skupinami pacientů. Párový t-test byl použit pro testování statistické významnosti změn časově souvisejících se skórem QoL. Statistické analýzy byly vypočteny s použitím SPSS 19.0.1 (IBM Corporation, 2010). Hodnota p < 0,05 byla uznána za hranici statistické významnosti ve všech použitých testech.
Prohlášení
Grantový projekt IGA MZČR č. NS 9998-4 byl realizován se schválením etických komisí jednotlivých pracovišť podílejících se na sběru dat a jejich analýzy.
Výsledky
Do skupiny 151 nemocných bylo zařazeno 77 mužů a 74 žen, průměrného věku 64 let (rozmezí 44–89). Celkové skóre QoL zjištěné pomocí SF-36 ve vztahu k nemocnému s CaP, klasifikaci pokročilosti nádoru, léčbě a komplikacím ukazuje tab. 3.
Table 3. Celkové skóre SF-36 ve vztahu k nemocnému s C CaP a charakteristice onemocnění (n = 151). Tab. 3. The total score of the SF-36 in relation to a patient with CaP and disease characteristics (n = 151). 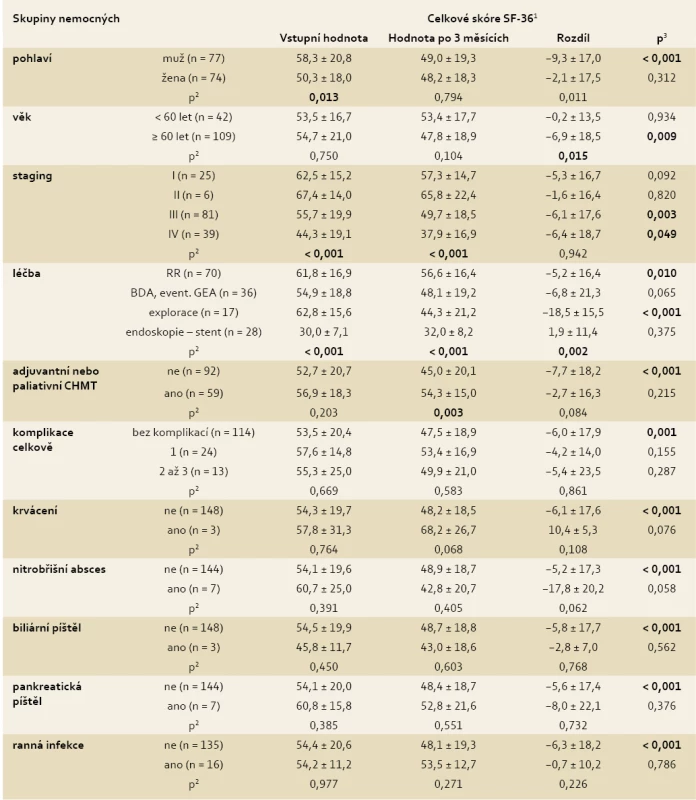
1Vyjádřeno jako aritmetický průměr ± standardní odchylka (SD). 2Statistická významnost rozdílu mezi skupinami analyzovanými použitím t-testu pro nezávislé vzorky nebo jednocestná ANOVA. 3Statistická významnost rozdílu mezi vstupní hodnotou a hodnotou po třech měsících použitím párového t-testu. BDA – biliodigestivní anamnéza, GEA – gastroenteroanastomóza, CHMT – chemoterapie, RR – radikální resekce. Bez komplikací znamená, že nedošlo k prodloužení průměrné doby hospitalizace. Tučně je vyznačena statistická významnost (p ≤ 0,05). Vstupní celková hodnota QoL je u žen signifikantně nižší oproti mužům (QoL: 50,3 ± 18,0 vs 58,3 ± 20,8; p = 0,013). Naproti tomu snížení po třech měsících je signifikantně nižší pouze u mužů. U nemocných starších 60 let jsme nalezli signifikantní snížení QoL po třech měsících od zahájení léčby oproti mladším pacientům (QoL: 54,7 ± 21,0 vs 47,8 ± 18,9, rozdíl −6,9 ± 18,5; p = 0.009).
V hodnocení QoL v závislosti na stadiu onemocnění jsme nalezli signifikantní snížení v průběhu léčby u nemocných ve stadiu III a IV, zatímco u časnějších forem onemocnění jsme je nezaznamenali (st. III u 81 nemocných, QoL: 55,7 ± 19,9 vs 49,7 ± 18,5, rozdíl −6,1 ± 17,6; p = 0,003, st. IV u 39 nemocných, QoL: 44,3 ± 19,1 vs 37,9 ± 16,9, rozdíl −6,4 ± 18,7; p = 0,049).
Vliv léčby na QoL
K radikální resekci a k exploraci přistupovali pacienti s téměř identickou vstupní hodnotou QoL (QoL: 61,8 ± 16,9 vs 62,8 ± 15,6). Vstupní hodnota QoL u nemocných indikovaných k BDA (s/bez GEA) byla signifikantně vyšší než u pacientů k endoskopicky zaváděnému stentu, u kterých byla ze všech skupin nemocných nejnižší (QoL: 54,9 ± 18,8 vs 30,0 ± 7,1; p < 0,001). U všech nemocných, vyjma skupiny po endoskopickém zavedení stentu do žlučových cest s cílem ošetřit obstrukční ikterus, jsme pozorovali po třech měsících signifikantní snížení QoL, nejvíce zřetelné ve skupině explorace (p < 0,001). Nízká vstupní hodnota QoL u pacientů, u kterých byla provedena explorace, se signifikantně nelišila od hodnoty QoL po třech měsících.
Vliv komplikací na QoL
Komplikaci, která znamenala prodloužení průměrné doby hospitalizace na jednotlivých zúčastněných pracovištích, jsme nezaznamenali u 114 nemocných (tj. 75,5 %). V této skupině jsme ale zjistili signifikantní snížení QoL po třech měsících (QoL: 53,5 ± 20,4 vs 47,5 ± 18,9, rozdíl −6,0 ± 17,9; p = 0,001) na rozdíl od skupiny 37 nemocných, u kterých v průběhu léčby vznikla komplikace prodlužující průměrnou dobu hospitalizace.
Krvácení, nitrobřišní absces, biliární či pankreatická píštěl nebo přítomnost ranné infekce nevedlo k signifikantnímu snížení hodnot QoL po třech měsících od zahájení léčby.
Vliv CHMT na QoL
Nepodání adjuvantní nebo paliativní CHMT vedlo k signifikantnímu snížení QoL u 92 nemocných po třech měsících (QoL: 52,7 ± 20,7 vs 45,0 ± 20,1, rozdíl −7,7 ± 18,2; p < 0,001). CHMT byla podána u 59 nemocných při vyšší vstupní hodnotě celkového skóre QoL a vedla k nesignifikantnímu zlepšení QoL (QoL: 52,7 ± 20,7 vs 56,9 ± 18,3, rozdíl −2,7 ± 16,3, ns.).
Diskuze
Karcinom pankreatu je čtvrtou příčinou smrti u mužů a pátou u žen pro onkologickou diagnózu v ekonomicky rozvinutých státech, s malým rozdílem mezi standardizovanou incidencí a mortalitou [8]. V ČR je evidováno za posledních 46 let 56 828 nemocných s nádorem slinivky s incidencí 19,1/100 000 mužů a 18,2/100 000 žen [9]. Incidence a prevalence onemocnění pomalu narůstá [10]. Absence vhodného screeningu časných stadií u této diagnózy vede k tomu, že u většiny nemocných je na základě pozdních příznaků diagnostikováno onemocnění pokročilé a radikální resekci jako jedinou potenciálně kurativní metodu prodlužující signifikantně život lze indikovat pouze u 20 % nemocných [11]. Nicméně i v této skupině se medián přežití u R0 či R1 resekce pohybuje mezi 11 a 23 měsíci. Pětileté přežití je uváděno u R0 resekce v rozmezí 10–25 %, u R1 v rozmezí 0–5 % [11]. Podávání adjuvantní chemoterapie signifikantně prodlužuje život oproti samotné resekci, ale výrazná chemorezistence CaP způsobuje, že vliv chemoterapie na přežívání měříme spíše v řádu týdnů než měsíců. Evropská studie ESPAC −3(v2) neprokázala rozdíl v celkovém přežívání po aplikaci Gemcitabinu oproti 5-FU/FA [12].
Majoritní skupinu tvořící cca 80 % neresekovatelných nemocných lze ošetřit paliativně či symptomaticky se zajištěním odtoku žluče do jejuna, ošetřením eventuální stenózy duodena endoskopicky či chirurgicky, podáním paliativní chemoterapie [13] a adekvátních analgetik. Explorace je ve většině případů dnes považována spíše za důsledek mylně stanoveného předoperačního stagingu onemocnění než racionálního postupu. Provedení paliativní resekce délku přežívání signifikantně neprodlužuje, může mít však pro pacienta významný psychologický benefit [14]. U nemocných, u kterých nelze provést radikální resekční výkon, můžeme očekávat medián přežití v rozmezí 4–6 měsíců [15].
Kvalita života u nemocných s CaP
Vzhledem ke krátkému přežívání nemocných jak s resekabilním CaP, tak především s neresekabilním CaP, musíme na léčbu pohlížet nejen z hlediska nabídky prodloužení přežívání, ale také z hlediska predikované kvality života (QoL): co musí pacient obětovat, když podstoupí námi nabízenou léčbu.
Zatímco existuje množství publikací věnovaných přežívání v závislosti na stadiu CaP, léčebné modalitě či faktorech ovlivňujících přežívání, studií, které se zabývají hodnocením QoL, je výrazně méně. Význam rutinního sledování QoL u nemocných s CaP potvrdili Gupta et al, když prokázali, že hodnota QoL je prognostickou informací [16].
V naší studii jsme vycházeli z potřeby sledovat QoL před terapeutickým výkonem a tři měsíce po něm a porovnat ji v jednotlivých skupinách léčebných modalit.
V roce 2005 Nieveen van Dijkum et al na základě hodnocení QoL pomocí dotazníků MOS24, GIQLI a RSCL prokázali, že chirurgický výkon u nemocných s CaP není spojen s ireverzibilním snížením QoL, a to včetně výkonů paliativních [17]. K signifikantnímu snížení QoL došlo pouze v průběhu dvou týdnů po operaci u obou skupin nemocných (radikální vs paliativní výkon). Nicméně po radikální pankreatoduodenektomii (PDE) se QoL vrátila na původní hodnoty už po šesti týdnech, zatímco u nemocných po spojkovém výkonu až po třech měsících.
V naší sestavě jsme prokázali, že QoL se na původní hodnoty nevrátí ani po PDE ani po BDA. Celkovou nejvyšší vstupní QoL uvádí pacienti indikovaní k radikální resekci (RR), a to i při vědomí, že u části z nich bude pro peroperační diskrepanci s předoperačně stanoveným stagingem výkon ukončen pouhou explorací. Nejnižší celkovou vstupní QoL uvádí nemocní indikovaní k endoskopickému zavedení stentu. K signifikantnímu snížení QoL v průběhu tří měsíců došlo u všech léčebných modalit vyjma skupiny s endoskopicky zavedeným stentem žlučových cest. U této skupiny si nesignifikantní snížení vysvětlujeme velmi nízkou vstupní hodnotou, která patrně nemá již kam klesat.
Z hlediska QoL po provedení radikální PDE není podstatný typ rekonstrukce. To, co výrazně zhoršuje pooperační QoL, je provedení rozšířené lymfadenektomie [18]. V souladu s uveřejněnými studiemi v posledních letech neprovádíme rozšířenou lymfadenektomii.
Metaanalýza randomizovaných studií srovnávajících QoL nemocných s CaP po klasické PDE (Whipple) a PDE s ponecháním pyloru (Traverso) neprokázala signifikantní rozdíl [19].
Schniewind et al [20] dospěli k závěru, že z hlediska QoL je přínos paliativní PDE srovnatelný se spojkovým výkonem, ale je spojen s vyšší incidencí pooperačních komplikací. Walter et al naopak jednoznačně prokázali zhoršení QoL po paliativní PDE ve srovnání s biliodigestivní spojkou [21]. K tomuto závěru se na základě vlastní sestavy nemůžeme vyjádřit. Skupinu paliativních resekcí jsme pro malý počet nevytvořili (n = 3).
Zajímavé bylo pro nás zjištění, že pooperační komplikace (krvácení, nitrobřišní absces, biliární či velmi obávaná pankreatická píštěl) nevedou po třech měsících k signifikantnímu snížení QoL. Jinými slovy: pokud pacient komplikaci přežije, při kontrole tři měsíce od primárního výkonu uvádí podobnou hladinu QoL, jako kdyby komplikaci neměl.
Bonnetain et al neprokázali u pokročilého CaP vliv chemoterapie (CHMT) na zhoršování QoL [22]. 59 našich nemocných, kteří dostali CHMT, a to adjuvantně po operaci, nebo paliativně neuvedlo signifikantní zhoršení QoL po třech měsících, zatímco u 92, kteří CHMT nedostali, došlo k signifikantnímu snížení celkové QoL.
Ke zhodnocení QoL jsme použili dotazník SF 36/2, se kterým máme zkušenosti od roku 2006. Nejedná se o dotazník specifický (např. u nemocných s CaP doporučovaný QLQ-PAN-26, který v době zahájení projektu byl v klinickém výzkumu), ale o dotazník generický, který je celosvětově široce používán [6,7,23,24].
Kvalita života je nespecifickým ukazatelem, který se pokouší definovat fyzický a duševní statut pacienta. Jeho stanovení je velmi nesnadné. Definice vychází z Maslowovy teorie potřeb. Naplnění základních fyziologických potřeb (potřeba nasycení, spánek, úleva od bolesti) je předpokladem aktualizace a uspokojení potřeb subtilnějších (potřeba bezpečí, blízkosti dalších lidí, sebeúcty atd.) [2]. V současné době je na kvalitu života pohlíženo jako na vícerozměrnou veličinu a obvykle je definována jako „subjektivní posouzení vlastní životní situace“. Zahrnuje pocit fyzického zdraví a nepřítomnost symptomů onemocnění či léčby, ale v celkovém pohledu také psychickou kondici, společenské uplatnění, náboženské a ekonomické aspekty. Celková kvalita života je souhrnem těchto faktorů tak, jak je hodnotí konkrétní nemocný. Proto si dotazníky kvality života vyplňují sami pacienti.
Závěr
Z hodnocení kvality života pomocí dotazníku SF36/2 v rámci prospektivní multicentrické studie u 151 nemocných s duktálním adenokarcinomem pankreatu jsme v závislosti na zvoleném léčebném postupu dospěli k následujícím závěrům:
- Tři měsíce po absolvované léčbě dochází u mužů, na rozdíl od žen, k signifikantnímu snížení QoL.
- Tři měsíce po léčbě dochází u nemocných ve stadiu III a IV k signifikantnímu snížení QoL, u neocných ve stadiu I a II nikoli.
- U nemocných po radikální resekci, BDA či exploraci dochází v průběhu tří měsíců po výkonu k signifikantnímu snížení QoL. Po endoskopickém zavedení stentu nikoli.
- Komplikace v časném období po výkonu (krvácení, nitrobřišní absces, biliární či pankreatická píštěl, ranná infekce) nevedou k signifikantnímu snížení QoL tři měsíce po výkonu ve srovnání s pacienty bez komplikací.
- Nepodání adjuvantní nebo paliativní chemoterapie vede k signifikantnímu snížení QoL sledované tři měsíce po výkonu či po zahájení. Podání chemoterapie nesnižuje QoL.
Uvedené výsledky mohou výrazně ovlivnit indikační úvahu o stanovení optimální léčby u nemocného s karcinomem pankreatu v rámci multidisciplinárního týmu, zejména při rozhodování o typu paliativního výkonu. Dále mohou být zohledněny při aktualizaci Klinického standardu pro diagnostiku a léčbu pacientů se zhoubným onemocněním pankreatu KKCCS0007.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Práce byla podpořena grantovým projektem IGA MZČR č. NS 9998-4.
Zpracování vyplněných dotazníků kvality života by nebylo možné bez usilovné práce Mgr. L. Kubátové, K. Pechmanové a Radky Schrötterové z Chirurgické kliniky 2. LF UK a ÚVN. Je milou povinností autorů jim poděkovat.
prof. MUDr. Miroslav Ryska, CSc.
Chirurgická klinika 2. LF UK a ÚVN Praha
U vojenské nemocnice 1200, 160 00 Praha 6
miroslav.ryska@uvn.cz
Sources
1. Sharma C, Eltawil KM, Renfrew PD et al. Advances in diagnosis, treatment and palliation of pancreatic carcinoma: 1990–2010. World J Gastroenterol 2011; 17(7): 867–897.
2. Slováček L, Slováčková B, Jebavý L et al. Kvalita života nemocných – jeden z nejdůležitějších parametrů komplexního hodnocení léčby. Vojenské zdravotnické listy 2004; 73 : 6–9.
3. Klinický standard pro diagnostiku a léčbu pacientů se zhoubným onemocněním pankreatu KKCCS0007. Národní sada standardů NRC, 2011, www.chirurgie.cz.
4. Ryska M. Radikalita resekčniho výkonu u nemocných s karcinomem pankreatu z pohledu prodlouženi života a jeho kvality. Rozhl Chir 2010; 89(12): 725–730.
5. Zásady cytostatické léčby maligních onkologických onemocnění. Masarykův onkologický ústav, Brno, www.mou.cz.
6. Ware JE, Snow KK, Kosinski M et al. SF-36® Health Survey Manual and Interpretation Guide. Boston, MA: New England Medical Center, The Health Institute, 1993.
7. Ware JE, Kosinski M. SF-36 Physical and Mental Health Summary Scales: A Manual for Users of Version 1, Second Edition. Lincoln, RI: QualityMetric Incorporated, 2001.
8. Ferlay J, Shin HR, Bray F et al. Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008. Int J Cancer 2010; 127(12): 2893–2917.
9. Geryk E, Dítě P, Trna J et al. Zátěž nádory pankreatu u české populace. Onkologie 2010; 4 : 322–325.
10. Dušek L, Duda M, Ryska M et al. Surgical oncology. In: Czech cancer in numbers 2008–2009. Praha: Grada 2009.
11. Smeenk TG, Tran TC, Erdmann J et al. Survival after surgical management of pancreatic adenocarcinoma: does curative and radical surgery truly exist? Langenbecks Arch Surg 2005; 390(2): 94–103.
12. Neoptolemos JP, Stocken DD, Bassi C et al. Adjuvant chemotherapy with Fluorouracil plus Folinic Acid vs Gemcitabine following pancreatic cancer resection. A randomized controlled trial. JAMA 2010; 304(10): 1073–1081.
13. Hilbig A, Oettl H. Adjuvant therapy of pancreatic cancer. Expert Review of Anticancer Therapy 2010; 10(4): 485–491.
14. Walter J, Nier A, Rose T et al. Palliative partial pancreaticoduodenectomy impairs quality of life compared to bypass surgery in patients with advanced adenocarcinoma of the pancreatic head. Eur J Surg Oncol 2011; 37(9): 798–804.
15. Espat NJ, Brennan MF, Conlon KC. Patients with laparoscopically staged unresectable pancreatic adenocarcinoma do not require subsequent surgical biliary or gastric bypass. J Am Coll Surg 1999; 188(6): 649–655.
16. Gupta D, Lis CG, Grutsch JF. The European organization for research and treatment of cancer quality of life questionnaire: implications for prognosis in pancreatic cancer. Int J Gastrointest Cancer 2006; 37(2–3): 65–73.
17. Nieveen van Dijkum EJM, Kuhlmann KFD, Terwee CB et al. Quality of life after curative or palliative surgical treatment of pancreatic and periampullary carcinoma. Br J Surg 2005; 92(4): 471–477.
18. Schniewind B, Bestmann B, Henne--Bruns D et al. Quality of life after pancreaticoduodenectomy for ductal adenocarcinoma of the pancreatic head. Br J Surg 2006; 93(9): 1099–1107.
19. Fitzmaurice C, Seiler CM, Büchler MW et al. Survival, mortality and quality of life after pylorus-preserving or classical Whipple operation. A systematic review with meta-analysis. Chirurg 2010; 81(5): 454–471.
20. Schniewind B, Bestmann B, Kurdow R et al. Bypass surgery versus paliative pancreaticoduodenectomy in patiens with advanced ductal adenocarcinoma of the pancreatic head, with an emphasis on quality of life analyses. Ann Surg Oncol 2006; 13(11): 1403–1411.
21. Walter J, Nier A, Rose T et al. Palliative partial pancreaticoduodenectomy impairs quality of life compared to bypass surgery in patients with advanced adenocarcinoma of the pancreatic head. Eur J Surg Oncol 2011; 37(9): 798–804.
22. Bonnetain F, Dahan L, Maillard E et al. Time until definitive quality of life score deterioration as a means of longitudinal analysis for treatment trials in patients with metastatic pancreatic adenocarcinoma. Eur J Cancer 2010; 46(15): 2753–2762.
23. Kalová H, Petr P, Soukupová A et al. Kvalita života u chronických onemocnění ve světle novějších modelů zdraví a nemoci. Klin Farmakol Farm 2005; 19: 165–168.
24. Jenkinson C, Stewart-Brown S, Petersen S et al. Assessment of the SF-36 version 2 in the United Kingdom. J Epidemiol Community Health 1999; 53(1): 46–50.
Labels
Paediatric gastroenterology Gastroenterology and hepatology Surgery
Article was published inGastroenterology and Hepatology

2012 Issue 4-
All articles in this issue
-
Kvalita života je důležitým faktorem indikační rozvahy u nemocných s karcinomem pankreatu
Multicentrická prospektivní studie - Nová sekce Diskuzní fórum
- Vleklé dyspepsie: co a jak v běžné praxi
- 44th congress of the European Pancreatic Club (EPC) and PROMED symposium in 2012
- Dulcolax® čípky
- Zácpa na okraji?
- Zácpa a přežívající mýty. Laxativa
- Zácpa a hypofunkce štítné žlázy. Mýtus nebo skutečnost?
- Syndrom solitárního rektálního vředu
- Defekografie
- Radioizotopové vyšetření segmentální pasáže tlustým střevem pomocí 67Ga-citrátu
- Úspěšná léčba pacientky s obstrukčním defekačním syndromem
- Mezenteriálna fibromatóza ako príčina náhlej príhody brušnej
- Doporučený postup pro diagnostiku a léčbu anémie u IBD
-
Dlouhodobé výsledky terapie infliximabem u pacientů s ulcerózní kolitidou
Pokračování studií ACT-1 a ACT-2 - Flexibilní ezofagogastroskopie – jakých nálezů si má všímat gastroenterolog v hypofaryngu a hrtanu?
- Endoskopická polypektomie – jak dosáhnout standardu kvality v roce 2012?
- Liečba spontánnej baktériovej peritonitídy
-
Kvalita života je důležitým faktorem indikační rozvahy u nemocných s karcinomem pankreatu
- Gastroenterology and Hepatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Defekografie
- Zácpa a hypofunkce štítné žlázy. Mýtus nebo skutečnost?
- Syndrom solitárního rektálního vředu
- Liečba spontánnej baktériovej peritonitídy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

