-
Medical journals
- Career
GLP1-analógy – vhodná terapeutická voľba u obéznych pacientov s diabetes mellitus 2. typu
Authors: Zbynek Schroner
Authors‘ workplace: SchronerMED, s. r. o., interná a diabetologická ambulancia, Košice
Published in: Forum Diab 2016; 5(1): 25-28
Category: Topic
Overview
Liečba GLP1-analógmi vykazuje viaceré multiorgánové benefity. Medzi možné dôvody uprednostnenia tejto skupiny farmák možno zariadiť: účinnosť (celkové ovplyvnenie glukózovej triády), vplyv na hmotnosť (zníženie), bezpečnosť (nízke riziko hypoglykémie, nízky výskyt závažných nežiaducich účinkov), potencionálne priaznivé kardiovaskulárne účinky (vplyv na krvný tlak, lipidy, markery KV-rizika). V rámci individualizovaného prístupu liečba GLP1-analógmi predstavuje vhodnú voľbu pri liečbe obézneho pacienta s diabetes mellitus 2. typu.
Klúčové slová:
diabetes mellitus 2. typu – GLP1-analógy – terapeutické miestoÚvod
Základnou úlohou liečby hyperglykémií pri diabetes mellitus 2. typu (DM2T) je dosiahnutie individuálnych cieľových hodnôt glykémií nalačno, postprandiálnych glykémií (PPG) a glykovaného hemoglobínu (HbA1c) čo najbezpečnejším spôsobom bez hypoglykémií [1]. V súčasnosti viacero štúdií naznačuje, že aj glykemická variabilita by sa mohla stať ďalším dôležitým ukazovateľom, podľa ktorého bude posudzovaná kvalita kompenzácie diabetu a stupeň rizika chronických komplikácií. Vzhľadom k tomu, že 60–90 % pacientov s DM2T má nadváhu alebo sú obézni, je vhodné voliť takú antidiabetickú liečbu, ktorá nie je asociovaná s nárastom hmotnosti, je hmotnostne neutrálna eventuálne vedie k jej poklesu. GLP1 analógy (inkretínové mimetiká, agonisty GLP1 receptorov) spolu s inhibítormim dipeptidyl-peptidázy 4 (DPP4) patria medzi lieky založené na účinku inkretínov [1,2].
Základná charakteristika, diferenciácia a účinky GLP1-analógov
GLP1-analógy nie sú degradované enzýmom DPP4, viažu sa na receptory GLP1 a spôsobujú ich aktiváciu. Po ich podaní dochádza až k 5-násobnému zvýšeniu cirkulujúcich hladín aktívneho GLP1. GLP1 sa produkuje v endokrinných L-bunkách tenkého a hrubého čreva v rámci odozvy na perorálne prijatie potravy. GLP1 má 2 bioaktívne formy: GLP1 (7–37) a GLP1 (7–36) amid. Obe formy majú podobnú biologickú aktivitu, hlavná cirkulujúca forma je GLP1 (7–36) amid.
Diferenciácia GLP1-analógov podľa chemickej štruktúry, farmakokinetického profilu a podľa vplyvu na evakuáciu žalúdka, glykémiu nalačno a PPG je nasledovná [3,4]:
Diferenciácia GLP1-analógov:
- podľa štruktúry
- založené na báze GLP1
- založené na báze exendinu 4
- podľa farmakokinetického profilu:
- krátkodobo účinkujúce
- dlhodobo účinkujúce
- podľa účinku na evakuáciu žalúdka, FPG a PPG
- prandiálne – výrazné spomalenie vyprázdňovania žalúdka a prevaha redukcie PPG
- non prandiálne – mierne ovplyvnenie vyprázdňovania žalúdka a prevaha redukcie FPG
Ako prvý GLP1-analóg, ktorý prišiel do klinickej praxe, najprv v USA a potom postupne v iných, aj európskych krajinách (medzi nimi aj Slovensko) bol exenatid. Exenatid je syntetická verzia exendinu 4, ktorý bol izolovaný zo slín kôrnatca jedovatého (Heloderma suspectum). Exenatid sa skladá z 39 aminokyselín, je z 53 % homológny s natívnym GLP1. Biologický polčas exenatidu je 2,4 hod. Podľa farmakokinetického profilu sa zaraďuje sa medzi krátkodobo pôsobiace GLP1-analógy, podľa účinku na evakuáciu žalúdka, glykémiu nalačno (GNL) a PPG sa radí medzi prandiálne GLP1-analógy (výrazné spomalenie vyprázdňovania žalúdka, zníženie prevažne PPG a zníženie exkurzií postprandiálnej glykémie). Podáva sa 2-krát denne.
Lixisenatid, ktorý prišiel na slovenský trh v júni 2014, je podobne ako exenatid na exendíne 4 založený, krátkodobo pôsobiaci, prandiálny GLP1-analóg. Lixisenatid je zložený z 44 aminokyselín s amidáciou na C konci, je na ~ 50 % homológny s natívnym GLP1. Po subkutánnom podaní biologický polčas je medzi 2,7–4,3 hodinami. Podáva sa 1-krát denne pred jedlom s najväčšou kalorickou hodnotou. Medzi dlhohodobo pôsobiace, nonprandiálne GLP1-analógy, ktoré môžeme používať už aj na Slovensku, zaraďujeme liraglutid a exenatid QW (once weekly/podávaný 1-krát za týždeň). Tieto preparáty pôsobia viac na glykémiu nalačno, sú o niečo účinnejšie na zníženie HbA1c, majú relatívne malý vplyv na vyprázdňovanie žalúdka (ich anorektický účinok je sprostredkovaný prevažne pôsobením v centrálnom nervovom systéme). Pri ich podávaní je pozorovaný menší výskyt gastrointestinálnych nežiaducich účinkov v porovnaní s krátkodobo pôsobiaciami GLP1-analógmi. Zaznamený však bol pri nich určitý, aj keď veľmi malý vzostup srdcovej frekvencie. Liraglutid bol Európskou liekovou agentúrou (EMA) schválený na klinické používanie v apríli 2009. V roku 2010 prišiel tento preparát do klinickej praxe aj na Slovensku. Nedávno bol EMA registrovaný liraglutid v dávke 3,0 mg na liečbu samotnej obezity. V januári 2012 bol uvedený na slovenský trh exenatid QW, ktorý stačí podávať subkutánne len raz týždenne
Výskum v oblasti GLP1-analógov však neustále pokračuje a vo vývoji je viacero liekov z tejto skupiny (napr. semaglutid, dulaglutid /podávanie 1-krát týždenne/, ITCA-650 /podávanie 1-krát mesačne/a iné) [5,6].
GLP1-analógy účinkujú vo viacerých orgánoch. Na obr. sú uvedené možné multiorgánové benefity GLP1-analógov. Najdôležitejším fyziologickým účinkom GLP1 je regulácia postprandiálnej glukózovej homeostázy (pankreatické účinky). Tento účinok je sprostredkovaný receptorom pre GLP1, ktorý je exprimovaný najmä na povrchu A a B-buniek Langerhansových ostrovčekov pankreasu, ale tieto receptory sa nachádzajú aj v žalúdku, pečeni, pľúcach, srdci (hlavne v myocytoch sinoatriálneho uzla), svaloch či v nervovom tkanive. GLP1 stimuluje glukózou navodenú sekréciu inzulínu. Naviazanie GLP1 na receptor, ktorý je umiestnený na bunkovej membráne B-buniek, vedie k následnej aktivácii adenylát cyklázy, čoho dôsledkom je akumulácia cyklického adenozín monofosfátu (cAMP) v bunke, aktivácia proteínkinázy A, zvýšenie cytoplazmatickej koncentrácie Ca2+ a transport inzulínových sekrečných granúl smerom k bunkovej membráne. Táto opísaná kaskáda je prísne glukózodependentná, a preto nenastáva behom normálnych alebo nízkych koncentrácií glukózy. GLP1 tiež inhibuje postprandiálnu sekréciu glukagónu (pri DM2T je strata fyziologickej supresie postprandiálnej sekrécie glukagónu s následnou zvýšenou glukoneogenézou v pečeni, ktorá ovplyvňuje bazálnu aj prandiálnu glykémiu) a aj spomaľuje vyprázdňovanie žalúdka (hepatálne, gastrointestinálne účinky). Reguluje tiež príjem potravy zvýšením pocitu sýtosti (centrálne účinky) [7]. Intenzívne sa študuje aj otázka kardiovaskulárnych efektov GLP1. Niektoré experimentálne štúdie aj rozsahom menšie pozorovania u ľudí zistili po podaní GLP1 zlepšenie prežívania myokardiálnych buniek počas ischémie a tiež zlepšenie funkcie ľavej komory u pacientov so srdcovým zlyhávaním [8–12]. Zistené boli tiež viaceré neuroprotektívne účinky GLP1 pri degeneratívnych neurologických ochoreniach, ako je Parkinsonova alebo Alzheimerova choroba, aj keď zatiaľ len v animálnych štúdiach. Experimenty na zvieratách ukázali, že GLP1 zvyšuje počet B-buniek, a to znížením apoptózy, ale aj stimuláciou neoproliferácie B-buniek z buniek pankreatických duktov [13].
Image 1. Multiorgánové benefity GLP1 analógov 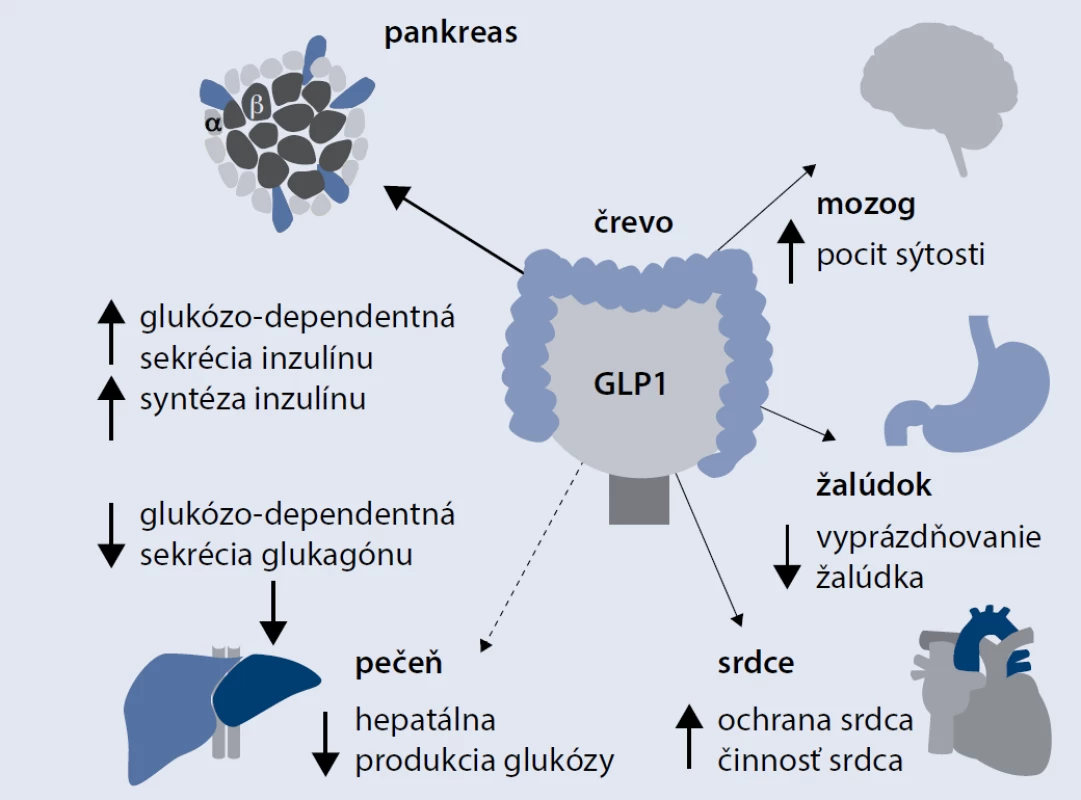
Miesto GLP1 analógov v liečbe pacientov s DM2T
Hlavné terapeutické miesto GLP1 analógov je v prídavnej liečbe pri nedostatočne kompenzovanom DM2T perorálnymi antidiabetikami.
V súčasnosti pribúdajú práce, ktoré potvrdzujú, že GLP1-analógy sú účinnejšie vo včasnejších fázach DM2T v porovnaní s neskoršími (napr. štúdia EVIDENCE). Preto niektorí autori odporúčajú použiť liečbu týmito farmakami už ako druhú voľbu po zlyhaní metformínu [14,15].
V posledných rokoch bola tiež dokázaná výhodnosť kombinácie GLP1-analógov s bazálnym inzulínom. Táto kombinácia má aditívny účinok na zníženie glykemických parametrov (bazálny inzulín ovplyvňuje hlavne glykémie nalačno a GLP1 agonista PPG), pri nižšej dávke inzulínu, bez zvýšeného rizika hypoglykémie. Minimalizovaný je tiež vzostup hmotnosti pri tejto kombinácii. EMA už túto kombináciu schválila. V súčasnosti platné indikačné obmedzenie v SR zatiaľ túto kombináciu neumožňuje, aj keď v blízkej budúcnosti sa očakáva schválenie klinického použitia fixnej kombinácie inzulínu degludek s liraglutidom (IDegLira) [16,17].
Podľa aktualizovaného stanoviska ADA/EASD manažment hyperglykémie pri DM2T z roku 2015 majú GLP1-analógy miesto v 2-kombinácii s metformínom, a tiež v trojkombinácii s metformínom, SU derivátom, alebo tiazolidíndiónom alebo bazálnym inzulínom. Novým prístupom je zvažovanie pridania GLP1-analógu alebo prandiálneho inzulínu k predchádzajúcej liečbe bazálnym inzulínom (schéma) [1].
Schéma: Liečba hyperglykémie ADA/EASD 2015. Upravené podľa [1] ![Schéma: Liečba hyperglykémie ADA/EASD 2015. Upravené podľa [1]](https://pl-master.mdcdn.cz/media/image/56621c5fe9230171e1f71cd4c9399630.png?version=1711885704)
fxs – fraktury GI – gastrointestinálne SZ – srdcové zlyhávanie UG – urogenitálne Podľa v súčasnosti platných indikačných obmedzení v SR sa GLP1-analógy môžu používať u obéznych pacientov (BMI > 30 kg/m2) s DM2T v kombinácií s metformínom alebo v kombinácii s metformínom a sulfonylureou, ak predchádzajúca minimálne polročná liečba maximálnymi tolerovanými dávkami perorálnych antidiabetík neviedla k uspokojivej metabolickej kompenzácii (HbA1c medzi 7,5 a 9 % podľa štandardu DCCT) [5].
Nižšie uvádzame možné dôvody na uprednostnenie liečby GLP1-analógmi a možné nevýhody liečby týmito preparátmi.
Možné dôvody na uprednostnenie liečby GLP1-analógmi
- účinnosť (celkové ovplyvnenie glukózovej triády)
- vplyv na hmotnosť
- bezpečnosť (nízke riziko hypoglykémie, KV-bezpečnosť (ELIXA), nízky výskyt závažných nežiaducich účinkov)
- potencionálne priaznivé KV-účinky (vplyv na krvný tlak, lipidy, markery KV-rizika)
- antiapoptotické a proliferačné účinky (zatiaľ dokázané len na zvieratách)
Možné nevýhody liečby GLP1-analógmi
- injekčné podávanie
- gastrointestinálne nežiaduce účinky
- hlásené zriedkavé prípady akútnej pankreatitídy
- vzostup srdcovej frekvencie (pri dlhodobo pôsobiacich)
- cena
Záver
V rámci individualizovaného prístupu liečba GLP1-analógmi predstavuje vhodnú voľbu pri liečbe obézneho pacienta s DM2T.
Doručené do redakcie 28. 1. 2016
Prijaté po recenzii 12. 2. 2016
doc. MUDr. Zbynek Schroner, PhD.
zbynek.schroner@gmail.com
SchronerMED, s. r. o., interná a diabetologická ambulancia, Košice
Sources
1. Inzuchi SE, Bergenstal RM, Buse JB et al. Management of Hyperglycemia in Type 2 Diabetes. A Patient-Centered Approach. Update to a Position Statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2015; 38(1): 140–149.
2. Schroner Z, Uličiansky V. Liečba diabetes mellitus 2. typu založená na účinku inkretínov. 2. ed. SchronerMED: Košice 2011. ISBN 9788097071479.
3. Meier JJ. GLP-1 receptor agonists for individualized treatment of type 2 diabetes mellitus. Nat Rev Endocrinol 2012; 8(12): 728–742.
4. Horowitz M, Rayner CK, Jones KL. Mechanisms and clinical efficacy of lixisenatide for the management of type 2 diabetes. Adv Ther 2013; 30(2): 81–101.
5. Uličiansky V, Schroner Z, Némethová Z et al. Personalizovaná medicína v kontexte odporúčaní ADA/EASD 2015. Forum Diab 2015; 4(2): 102–118.
6. Schroner Z, Uličiansky V. Multiorgánové benefity GLP-1 analógov. Interná Med 2015;
7. Drucker DJ, Nauck MA. The incretin system: glucagon-like peptide-1 receptor agonists and dipeptidyl peptidase-4 inhibitors in type 2 diabetes. Lancet 2006; 368(9548): 1696–1705.
8. Nikolaidis LA, Elahi D, Hentosz T et al. Recombinant glucagon-like peptid 1 increases myokardial glucose uptake and improves left ventricular performance in conscious dogs with pacing -induced dilated cardiomyopathy. Circulation 2004; 110(8): 955–961.
9. Nikolaidis LA, Mankad S, Sokos GG et al. Effects of glucagon-like peptid-1 in patients with acute myocardial infarction and left ventricular dysfunction after successful reperfusion. Circulation 2004; 109(8): 962–965.
10. Martinka E. Nové smerovania v liečbe diabetes mellitus 2. typu ovplyvnením hladiny inkretínov – sitagliptín – účinnosť a bezpečnosť. Diabetes a obezita 2008; 15(8): 49–59.
11. Bose AK, Moicanu MM, Carr RD et al. Glucagone-like peptide 1 can directly protect the heart against ischemia/ reperfusion injury. Diabetes 2005; 54(1): 146–151.
12. Sokos G, Nikolaidis LA, Mankad S et al. Glucagon-like peptide 1 infusion improves left ventricular ejection fraction and functional status in patients with chronic heart failure. J Card Fail 2006; 12(9): 694–699.
13. Gallwitz B. Extra-pancreatic effects of incretin–based therapies. Endocrine 2014; 47(2): 360–371.
14. Kretzschmar Y, Gourdy P, Penfornis A et al (OTBC). Effectiveness and tolerability with liraglutide among patients with type 2 diabetes. 1-year data from EVIDENCE: A 2-year prospective, follow-up, post-marketing study. Diabetologia 2013; 56: S369.
15. DeFronzo RA, Eldor R, Abdul-Ghani M. Pathophysiological approach to therapy in patients with newly diagnosed type 2 diabetes. Diabetes Care 2013; 36(Suppl 2): S127-S139.
16. Kapitza CH, Bode B, Ingwersen SH et al. Preserved pharmacokinetic exposure and distinct glycemic effects of insulin degludec and liraglutide in IDegLira, a fixed-ratio combination therapy. J Clin Pharmacol 2015; 55(12): 1369–1377.
17. Schroner Z. Súčasnosť a perspektívy inzulínovej liečby. Interná Med 2014; 14(4): 159–163.
Labels
Diabetology Endocrinology Internal medicine
Article was published inForum Diabetologicum

2016 Issue 1-
All articles in this issue
- Je metabolicky zdravá obezita přechodným stavem?
- Prehľad diétnych odporúčaní používaných pre manažment obezity
- Nové skupiny antidiabetík: inhibítory DPP4 a inhibítory SGLT2 pri liečbe obézneho diabetika 2. typu
- GLP1-analógy – vhodná terapeutická voľba u obéznych pacientov s diabetes mellitus 2. typu
- Nové medikamenty v liečbe obezity: ich dostupnosť pre klinickú prax
- Metabolické zmeny po bariatrických/metabolických operáciách
- Diabezita a syndróm spánkového apnoe
- Nealkoholová tuková choroba pečene – závažná komorbidita diabezity
- Metabolický syndróm a kardiometabolické komorbidity psoriázy
- Forum Diabetologicum
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Nové medikamenty v liečbe obezity: ich dostupnosť pre klinickú prax
- GLP1-analógy – vhodná terapeutická voľba u obéznych pacientov s diabetes mellitus 2. typu
- Metabolické zmeny po bariatrických/metabolických operáciách
- Nealkoholová tuková choroba pečene – závažná komorbidita diabezity
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

