-
Medical journals
- Career
Klíšťová encefalitida ve východočeském regionu a úskalí její mikrobiologické diagnostiky
Authors: M. Svobodová 1,2; P. Knížek 3; R. Kračmarová 4; V. Štěpánová 1; M. Főrstl 1
Authors‘ workplace: Ústav klinické mikrobiologie FN a LF v Hradci Králové 1; Oddělení klinické mikrobiologie, Pardubická krajská nemocnice, a. s. 2; Infekční oddělení, Pardubická krajská nemocnice a. s. 3; Infekční klinika FN a LF v Hradci Králové 4
Published in: Epidemiol. Mikrobiol. Imunol. 59, 2010, č. 3, s. 112-118
Overview
Cíle práce:
Analýza případů laboratorně diagnostikované klíšťové encefalitidy (KE) na virologickém oddělení Ústavu klinické mikrobiologie Fakultní nemocnice v Hradci Králové (ÚKM FN HK) v letech 2003–2006 a jejich porovnání se sledováními provedenými v letech 1999–2002, respektive 1995–1998. Dalším cílem práce bylo zhodnocení rutinně používaných metod (enzyme-linked-immunosorbent-assay – ELISA) pro diagnostiku KE.Materiál a metodiky:
Analyzovány byly vzorky vyšetřené virologickým oddělením ÚKM FN HK v letech 2003–2006, celkem od 3 284 pacientů. Základní diagnostickou metodou byl průkaz specifických IgM a IgG protilátek v séru a likvoru metodou ELISA. Používány byly sety firem Euroimmun, SRN a Test-Line, s. r. o. Clinical Diagnostics, ČR. Případy nespecifické reaktivity při stanovení IgM protilátek byly sledovány pouze v letech 200–2006.Výsledky:
V letech 2003–2006 byla KE na našem pracovišti diagnostikována celkem u 163 pacientů ve věku 3,5 měsíce až 80 let, což bylo o 48 případů (tj. 29 %) více než v letech 1995–1998, respektive o 36 případů (tj. 22 %) více než v letech 1999–2002. Z prokázaných případů KE byli 94 muži (57,7 %) a 69 žen (42,3 %). Nadpoloviční většinu tvořili pacienti starší 41 roků (94/163, tj. 57,6 %), pacientů starších 51 roků bylo 60 (37 %). Bifázický průběh infekce byl zaznamenán u 93/136 případů (68,4 %). Klíště bylo anamnesticky zachyceno u 101/136 případů (74 %), pití nepasterizovaného mléka u jednoho pacienta. U 38 vzorků (1,4 %) byla detekována nespecifická reaktivita IgM protilátek. Nebyla zaznamenána izolovaná reaktivita likvoru bez reaktivity séra.Závěry:
Na území východočeského regionu došlo v letech 2003–2006 k nárůstu počtu diagnostikovaných případů KE. Přibylo hlavně závažnějších klinických forem, které převažovaly nad lehčími. Zůstala zachována početní distribuce pacientů s prokázanou KE, co se týče věku a pohlaví, i sezonní forma výskytu infekce, ovšem s posunem vrcholu z letních do podzimních měsíců. Metoda ELISA je pro rutinní diagnostiku vyhovující. Úroveň komerčně používaných souprav je dobrá. Je však nutno počítat s možností nespecifické reaktivity IgM protilátek, a proto musí již u prvního vzorku v akutní fázi onemocnění být zároveň s IgM stanoveny i IgG protilátky v séru a na přítomnost protilátek musí být vyšetřena párová séra. Stanovení protilátek v likvoru se jeví pro stanovení diagnózy KE málo přínosným. Spolupráce ošetřujícího lékaře a klinického mikrobiologa je nezbytná.Klíčová slova:
klíšťová encefalitida – protilátky – enzyme-linked-immunosorbent assay (ELISA).Úvod
Klíšťová encefalitida (KE) je pro nebezpečí úmrtí v akutní fázi infekce a trvalých následků jedním z nejobávanějších nehnisavých infekčních onemocnění centrálního nervového systému u nás. Její zvyšující se incidence v endemických evropských zemích s výjimkou Rakouska, které se vyznačuje vysokou proočkovaností [7], z ní učinila mezinárodní problém veřejného zdraví [16].
Na našem území byl virus poprvé izolován v roce 1948 (Gallia, Krejčí, Hloucal) [5,11]. Původcem onemocnění je virus evropské klíšťové encefalitidy z čeledi Flaviviridae, rodu Flavivirus ze skupiny arbovirů. Vektorem viru je hlavně klíště obecné Ixodes ricinus [18]. Zdrojem jsou jak menší obratlovci – hlodavci, hmyzožravci, tak větší obratlovci – vysoká zvěř, domácí zvířata – skot, kozy, psi, kočky [16]. Možný je též alimentární přenos infekce nepasterizovaným mlékem, do něhož je virus vylučován infikovaným dobytkem [4, 11]. Klíšťová encefalitida je onemocněním s přírodní ohniskovostí. Virus koluje v přírodním ohnisku mezi rezervoárovými zvířaty, přičemž člověk se nakazí náhodně jako slepý článek řetězce po přisátí infikovaného klíštěte. V České republice je výskyt infikovaných klíšťat v závislosti na oblasti 5–7 % [16]. Nejvíce případů je hlášeno z jižních Čech, okolí Brna, Děčínska, okolí Ústí nad Labem a severních částí Bruntálska a Opavska. Byl prokázán výskyt infikovaných klíšťat i v horských oblastech (Šumava, Krkonoše), a to ve výšce až 1 140 m n. m. [2,16,18].
Průběh infekce je rozmanitý, od asymptomatického či abortivního až po fulminantní. Nejčastěji bývá dvoufázový [7, 9], kdy v první fázi po inkubační době 3–30 dnů dominují nespecifické příznaky spojené s virémií – cefalea, horečka, artralgie, myalgie a celková únavnost. Nerozvine-li se druhá fáze onemocnění, infekce může probíhat abortivně. Při dvoufázovém průběhu se po několikadenní remisi objeví manifestní postižení CNS. Toto může mít charakter meningitidy, meningoencefalitidy nebo meningoencefalomyelitidy [14]. Nejtěžší, zpravidla smrtelnou formou onemocnění je forma bulbární s postižením životně důležitých center v prodloužené míše. U dětí probíhá onemocnění zpravidla lehčeji než u dospělých [7], u kterých bývá nutná dlouhodobá rekonvalescence, či dlouhodobá rehabilitace vzniklých obrn. V průběhu onemocnění se mohou objevit myokarditida a hepatální léze [15], většinou přechodného charakteru.
Diagnóza infekce je stanovena na základě epidemiologické anamnézy, klinického obrazu, cytologického a biochemického vyšetření mozkomíšního moku a stanovení protilátek proti viru KE v séru [14]. V moku bývá pleiocytóza s převahou lymfocytů, avšak převaha neutrofilních leukocytů v počátku onemocnění není vzácná, a proto může evokovat bakteriální meningitidu. Bílkovina je téměř vždy lehce zvýšená, hladina glukózy může být lehce snížená (hlavně u likvorů s vysokou leukocytózou) a hladina chloridů je v mezích normy. V krevním obraze je často pozorována počáteční leukopenie a pozdější leukocytóza s posunem doleva s následnou opětovnou leukopenií před normalizací počtu leukocytů, vyšší sedimentace erytrocytů (FW), popř. lehká hepatocelulární léze [7].
Ke stanovení specifických protilátek ve třídách IgM a IgG jsou rutinně používány komerční sety ELISA (enzyme-linked-immunosorbent-assay) [6]. Dalšími diagnostickými metodami jsou virus neutralizační test (VNT), hemaglutinačně inhibiční test (HIT) a komplement fixační reakce (KFR). Experimentálně se zkouší metoda PCR, která je používána k detekci RNA viru v klíšťatech [11]. Patogeneze onemocnění je však stále nejasná a nalézt virovou RNA v likvoru je obtížné. V krvi lze RNA zachytiti pouze v první – viremické, nespecifické – fázi onemocnění, a proto toto stanovení virémie není přínosem.
IgM protilátky se objevují nejdříve ve druhém týdnu infekce. V séru byly detekovány podle některých autorů u 80–90 % postižených ve druhé fázi onemocnění [3]. Jiní autoři popisují přítomnost IgM protilátek v séru u 97 % pacientů v době příjmu do nemocnice [8]. V likvoru byla protilátková tvorba prokázána u více než 95 % pacientů – u 40 % do 5. dne a vrchol je popisován od 9. dne do 6. týdne po začátku neurologické fáze [3]. Jiné práce udávají přítomnost specifických IgM a/nebo IgG protilátek v moku v době příjmu do nemocnice u 84 % postižených [10], na druhou stranu však intratekální syntézu protilátek – počítáno Reiberovým vzorcem – u každého druhého pacienta a přítomnost oligoklonálních IgM pruhů v mozkomíšním moku pouze u jednoho pacienta v době příjmu do nemocnice, tedy na počátku neurologické fáze nemoci [3]. Z uvedeného je zřejmé, že literární údaje nejsou stran hodnocení významu intratekální syntézy protilátek pro diagnostiku KE jednotné. Tvorba IgG protilátek nastupuje pozvolna od 3. týdne onemocnění a jejich perzistence zaručuje spolu s buněčnou imunitou dlouhodobou protekci [16]. Na trhu existují tuzemské i zahraniční soupravy ELISA, z nichž pouze některé jsou přímo určeny ke stanovení hladiny protilátek v likvoru. Jimi používaná metodika detekce IgM protilátek je různá. Předností setů pro průkaz IgM protilátek konstruovaných metodou capture je, že ani při vysokých titrech vysoce avidních IgG protilátek tyto neinterferují s vazbou méně avidních IgM protilátek a že je minimalizována falešná reaktivita jdoucí na vrub revmatoidního faktoru [3]. Specifická léčba neexistuje, pouze symptomatická. Specifická profylaxe je možná očkováním inaktivovanou vakcínou.
Materiál a metodika
Virologické oddělení Ústavu klinické mikrobiologie Fakultní nemocnice v Hradci Králové pokrývá diagnostiku klíšťové encefalitidy (KE) pro oblast bývalého Východočeského kraje, nynějšího Královéhradeckého a Pardubického kraje. Materiál k vyšetření, tj. séra a likvory pacientů, byl zasílán převážně z infekčních a neurologických oddělení nemocnic v Hradci Králové, Pardubicích, Náchodě, Chrudimi, Ústí nad Orlicí a Trutnově. Výjimečně odjinud.
Séra i likvory byly zpracovány do 3 dnů po doručení do laboratoře, do té doby byly skladovány v lednici při 4 oC.
Základní diagnostickou metodou byl průkaz specifických IgM a IgG protilátek v séru a likvoru metodou ELISA. Používány byly sety firem Euroimmun, SRN, a Test-Line, s. r. o. Clinical Diagnostics, ČR. Každý vzorek byl vyšetřen jednou ze souprav. Výběr se řídil jejich aktuální dostupností laboratoři. Obě firmy používají semikvantitativní stanovení protilátek třídy IgM (udáváno indexem pozitivity) a kvantitativní stanovení protilátek třídy IgG (udáváno v arbitrárních jednotkách). Souprava firmy Test-Line na rozdíl od firmy Euroimmunn užívá pro detekci IgM protilátek metodu capture. Vzorky byly zpracovány podle návodu výrobce. Pozitivita byla u všech testů vztahována k hodnotě cut-off. Jako laboratorně prokázaná infekce KE byla hodnocena pozitivita protilátek třídy IgM a IgG v séru a případná současná pozitivita IgM protilátek v likvoru. U některých pacientů byla tato vyšetření provedena opakovaně, u menšího počtu případů likvor zaslán nebyl. Případy nespecifické reaktivity při stanovení IgM protilátek byly sledovány pouze v letech 2004–2006.
Výsledky
Období let 2003–2006
Za celé čtyřleté období 2003–2006 byl vyšetřen materiál od celkem 3 284 pacientů. Likvorů bylo 1 144. V jednotlivých letech se zvyšoval počet vyšetřovaných jedinců, zatímco počet diagnostikovaných onemocnění byl stabilní, k prudkému nárůstu došlo až v roce 2006.
Laboratorně byla diagnostikována klíšťová encefalitida u 163 pacientů ve věku 3,5 měsíce až 80 let. Z tohoto počtu byli 94 muži, kteří tak tvořili 57,7 % postižených (tab. 1).
Table 1. Počty vyšetřených pacientů a diagnostikovaných případů KE v letech 2003–2006 Table1. Tested patients and diagnosed TBE cases in 2003–2006 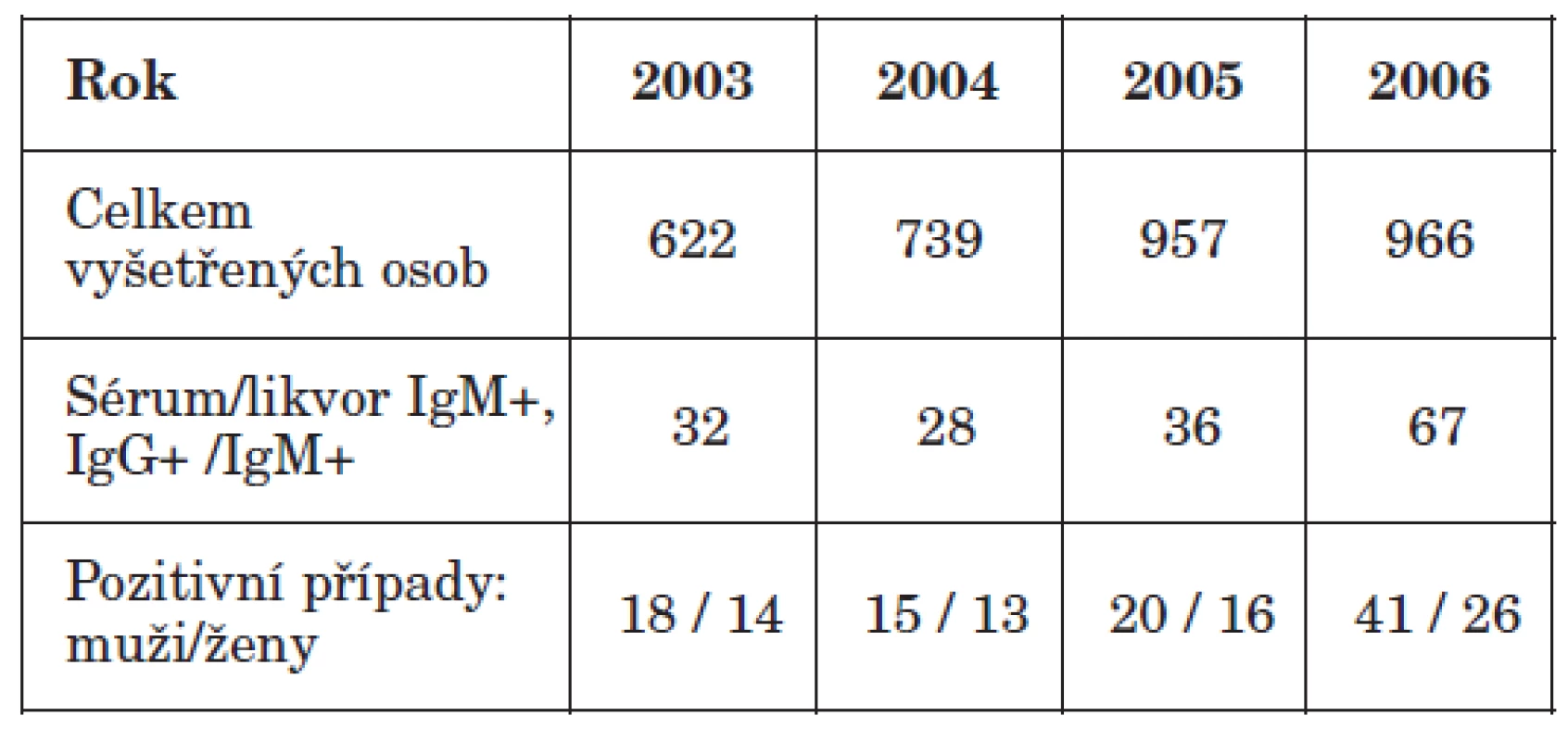
Klíště bylo anamnesticky zaznamenáno ve 101 ze 136 případů diagnostikované KE, tj. v 74 %. U tohoto počtu pacientů byl položen dotaz na přítomnost klíštěte a rovněž u tohoto počtu pacientů bylo možno dohledat, zda se jednalo o bifazický průběh onemocnění. Jeden postižený udával konzumaci nepasteurizovaného mléka. Bifazický průběh onemocnění byl evidován u 93 ze 136 případů, tj. v 68,4 %. Průměrná doba hospitalizace byla 15,4 dne. Jednotlivé roky se významně nelišily.
Onemocnění bylo diagnostikováno u pacientů ve věku od 3,5 měsíce do 80 let. Frekvence onemocnění s věkem narůstala, s výjimkou věkové skupiny 31 – 40 let (graf. 1). Nejčastěji postiženými byli jedinci nad 51. rok věku, a to bez výjimky v každém roce z analyzovaného období.
Graph 1. Věková struktura pacientů s KE v letech 2003–2006 Fig. 1. TBE cases by age, 2003–2006 
S věkem nemocných korelovala i klinická forma onemocnění. Do 10 let věku se vyskytovaly pouze lehčí formy onemocnění – meningitida, zatímco od 31. roku věku převažovaly těžší formy – meningoencefalitida a meningoencefalomyelitida (tab. 2).
Table 2. Klinická forma onemocnění v souvislosti s věkem pacientů s KE Table 2. Clinical form of TBE by age 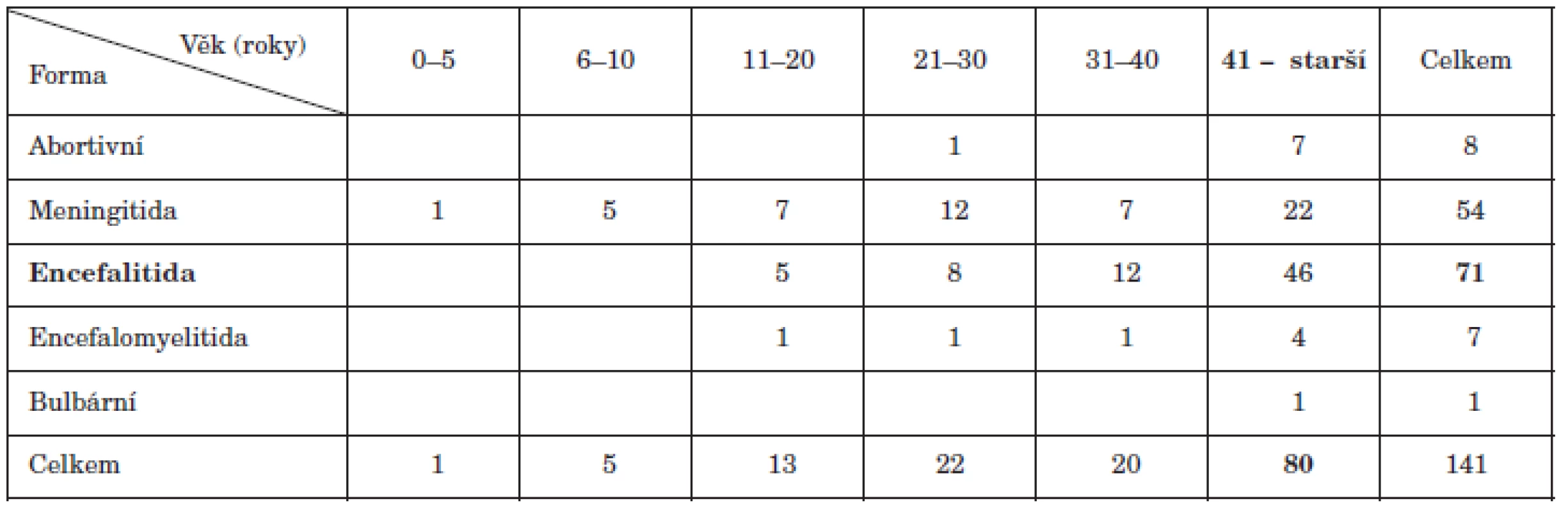
Srovnání čtyřletých období
Počty diagnostikovaných případů klíšťové encefalitidy ve východních Čechách byly v prvních dvou čtyřletých obdobích prakticky shodné – 115 v letech 1995–1998 a 127 v letech 1999–2002. V posledním čtyřletém období byl zaznamenán zřetelný nárůst počtu postižených, a to na 163 případy. Struktura pacientů s KE, co se týče pohlaví, se významně nezměnila, stále mírně převažovali muži (67 % v l. 1995–1998, 65 % v l. 1999–2002 a 57,7 % v l. 2003–2006).
Taktéž věková struktura se významně nezměnila. Nejvíce byli postiženi lidé starší 51 let. Frekvence klíšťové encefalitidy se zvyšovala od nejnižší věkové kategorie až po kategorii 51 let – starší, s výjimkou věku 31–40 let. Počet postižených v tomto věku byl nižší než ve věku 21–30 let. Na rozdíl od předchozích období jsme též v posledních čtyřech letech zaznamenali infekci u dětí mladších pěti let.
Závažným faktem je, že jsme zaznamenali významný vzestup ve výskytu těžkých forem onemocnění – meningoencefalitid, a to i v nižších věkových skupinách (graf 2, tab. 2).
Graph 2. Formy klíšťové encefalitidy u diagnostikovaných případů Fig. 2. TBE forms in diagnosed cases 
Virologické oddělení ÚKM FN v Hradci Králové vyšetřuje materiál z oblasti celého bývalého Východočeského kraje. Jedná se o dosti různorodou oblast zahrnující Orlické hory, Krkonoše i Polabí a povodí řeky Chrudimky, včetně části Českomoravské vysočiny. Pokud si všímáme původu pozitivních vzorků, zůstal nejvíce zastoupeným regionem Pardubický kraj, na druhém místě pak Královéhradecký kraj. K výraznému nárůstu počtu diagnostikovaných případů klíšťové encefalitidy došlo v posledních čtyřech letech právě v Pardubickém kraji – okolí Sečské přehrady, povodí řeky Chrudimky, na Českomoravské vysočině (graf 3).
Graph 3. Případy laboratorně diagnostikované KE ve východních Čechách podle regionů – porovnání let 1999–2002 a 2003 až 2006 Fig. 3. Laboratory confirmed TBE cases in East Bohemia by administrative region in 1999–2002 and 2003–2006 
Pozitivní případy byly v obou obdobích diagnostikovány od jara do podzimu. Ovšem došlo k posunu maximálního počtu diagnostikovaných onemocnění z letních do podzimních měsíců (graf 4).
Graph 4. Sezonní výskyt KE ve východních Čechách v letech 1999–2002 a 2003–2006 Fig. 4. TBE cases in West Bohemia by month in 1999–2002 and 2003–2006 
Při analýze vzorků jsme též zachytili případy nespecifické reaktivity při průkazu IgM protilátek (tab. 3). K názoru, že se jedná o nespecifickou reaktivitu, nás přivedl fakt, že tyto vzorky byly reaktivní pouze ve třídě IgM (většinou se jednalo o hodnoty do indexu pozitivity 1,3 při cut-off 1,1), nikoli ve třídě IgG. Vyšetření párového séra, eventuálně dalších sér, s odstupem 1–3 měsíců bylo již negativní jak ve třídě IgM, tak ve třídě IgG. Vůbec tedy nebyly detekovány specifické protilátky třídy IgG a specifické protilátky třídy IgM s časovým odstupem vymizely.
Table 3. Případy nespecifické reaktivity při průkazu IgM protilátek – 2004–2006 Table 3. Non-specific reactivity of IgM antibodies, 2004–2006 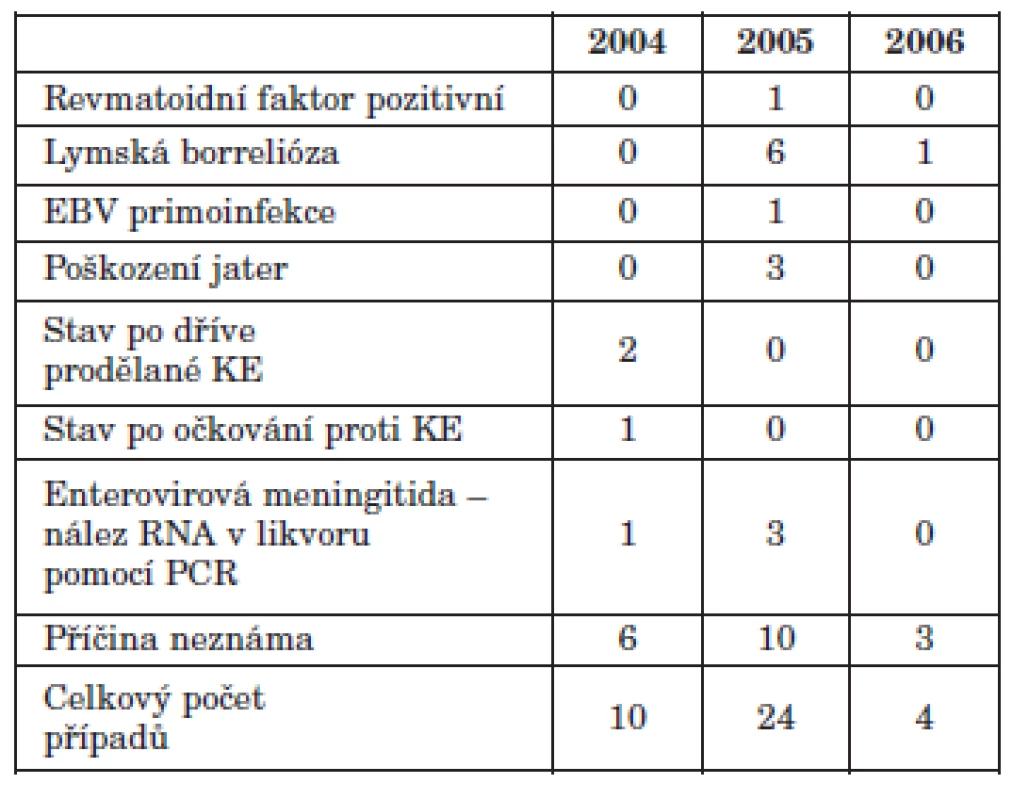
Diskuse
V souladu s literárními údaji byla naší prací detekována rostoucí incidence klíšťové encefalitidy v posledních dvanácti letech s prudkým nárůstem v roce 2006. Taktéž byl zachycen výskyt v nových oblastech – Trutnovsko, což souvisí s posunem klíšťat do vyšších nadmořských výšek [2]. I ve východních Čechách došlo ke změně dvouvrcholové křivky v jednovrcholovou a k posunu maximálního počtu diagnostikovaných případů onemocnění z měsíců letních do měsíců podzimních. Tyto jevy mohou souviset se změnou klimatu ve smyslu oteplování. Mezi pacienty s diagnostikovanou klíšťovou encefalitidou převažovali muži – jak v našem souboru, tak v údajích udávaných v České republice [1, 7]. To může souviset s častějšími venkovními aktivitami mužů, s jejich častější profesní zátěží a možná i sporadičtějšímu používání repelentů. S celorepublikovými údaji se také shodují naše data o věku postižených – postupný početní nárůst v jednotlivých věkových skupinách [7]. Toto by opět mohlo souviset s nárůstem venkovních aktivit u starších věkových skupin, včetně oblíbeného houbaření. Imunitní systém vyšších věkových skupin nedokáže tak dobře zneškodnit virus, a proto u nich může infekce na rozdíl od mladších jedinců probíhat s výraznějšími příznaky [12], a tudíž být spíše detekována. Děti jsou také častěji očkovány a jistě spíše u nich rodiče dbají na používání vhodného oděvu a repelentů.
Klinická forma onemocnění souvisela s věkem. Byl potvrzen fakt, že děti onemocní lehčí formou onemocnění (meningitidou), zatímco starší jedinci spíše těžší formou (meningoencefalitidou, meningoencefalomyelitidou) [1,7,14]. V rutinní diagnostice klíšťové encefalitidy se používá metoda ELISA (enzyme-linked-immunosorbent--assay). Jsou tak detekovány protilátky třídy IgM a IgG v séru, eventuálně likvoru.
Vzorek je vždy nutno testovat nejen na přítomnost protilátek třídy IgM jako markeru akutní infekce, ale zároveň i na přítomnost protilátek třídy IgG. V době příjmu do nemocnice jsou IgM protilátky přítomny v séru u 97 % pacientů, zatímco protilátky třídy IgG u 79 % [8]. Protilátky třídy IgG jsou však specifičtější a mají vyšší afinitu než IgM. Při vysokých hladinách protilátek třídy IgG proto mohou být protilátky třídy IgM jimi z vazby vytěsněny a reakce se může jevit jako negativní. Této falešné negativitě předcházejí soupravy s capture-metodou záchytu IgM. Další nevýhodou stanovení diagnózy pouze na základě přítomnosti IgM protilátek, jak se o to mnozí klinici snaží, je jejich nižší specificita. Nízkoafinní IgM protilátky mohou být reaktivní nespecificky. U jedinců po předchozím onemocnění či očkování pak jako „bystander“ efekt aktivace B-lymfocytů při infektu jiné etiologie. Jak jsme již zmínili, IgM protilátky jsou považovány za marker akutní infekce. Nicméně jejich pozitivita po prodělaném onemocnění může dlouho přetrvávat – v literatuře se udává až 10 měsíců – a proto je důležité sledovat dynamiku tvorby protilátek stejně jako u ostatních sérologických metod. Je udáváno, že asi 1 % populace má tzv. revmatoidní faktor – protilátky proti konstantní části (Fc) molekuly IgG. Tito jedinci též mohou vykazovat nespecifickou reaktivitu ve třídě IgM u souprav nepoužívajících capture metodu. O jeho přítomnosti se však můžeme přesvědčit jednoduchým latex-aglutinačním testem během několika minut.
Jak jsme již uvedli v kapitole Výsledky, také na našem pracovišti byly v uplynulých třech letech zachyceny případy nespecifické reaktivity při průkazu IgM protilátek. Jednalo se o 10 vzorků v roce 2004 (1,35 % všech testovaných vzorků), 24 v roce 2005 (2,5 %) a 4 v roce 2006 (0,4 %). Někteří pacienti s touto nespecifickou reaktivitou prodělali KE dříve, nebo byli proti ní očkováni, část byla infikována Borrelia burgdorferi, část virem EBV nebo trpěla jaterním postižením. Pouze jednou jsme detekovali pozitivitu revmatoidního faktoru, který bývá často citován jako příčina nálezu nespecifické reaktivity při vyšetření protilátek třídy IgM. U některých osob jsme však žádný faktor, který by tuto nespecifickou pozitivitu mohl způsobit, neobjevili.
Z uvedeného je zřejmé, že současné stanovení IgG protilátek je nutností. Mají vyšší specificitu než protilátky třídy IgM. Ve druhé fázi onemocnění jsou již též pozitivní, i když vrchol nastává později než v případně IgM protilátek. Jejich přítomnost potvrzuje specificitu prokázaných IgM protilátek. Ve druhém odběru dochází pak v případě akutního onemocnění k signifikantnímu vzestupu jejich titru. U očkovaných, kteří se infikují, nabývají extrémních hodnot, zatímco IgM protilátky mohou být negativní.
Stanovení hladiny protilátek v likvoru je též používáno pro diagnostiku KE. Pro interpretaci nálezu je však důležité znát další fakta, především stav hematoencefalické bariéry (HEB), biochemický a cytologický nález v likvoru včetně koeficientu energetické bilance [17].
Izolovaný údaj o hladině protilátek v likvoru je prakticky bezcenný. Problémem je též kontaminace moku krví při jeho odběru. Makroskopicky kontaminovaný mok bychom vůbec neměli vyšetřovat. Ostatní je vhodné ošetřit centrifugací. Z výše uvedených důvodů vyšetření protilátek v likvoru nemá velký praktický přínos, zvláště v podmínkách naší laboratoře, protože klinici odesílající nám vzorky k vyšetření při podezření na KE rutinně stav HEB nevyšetřují. Ke stanovení diagnózy ve většině případů postačí mikrobiologické vyšetření séra spolu s klinickým obrazem, biochemických a cytologickým vyšetřením likvoru i krve.
Z uvedeného také vyplývá, že nelze očekávat nález protilátek krátce po přisátí klíštěte. V té době ještě nemůže být rozvinuta protilátková odpověď. Negativní výsledek by mohl klinika mylně uklidnit a odvést od správné diagnózy.
Vyšetření protilátek metodou ELISA je v porovnání s ostatními možnostmi – izolace viru na kuřecích embryích nebo sajících myších, virus neutralizační test, hemaglutinačně inhibiční test, komplementfixační reakce – výhodnější pro rutinní diagnostiku klíšťové encefalitidy z důvodů menší finanční, časové i materiálové náročnosti. Soupravy jsou vyráběny komerčně, úroveň námi používaných souprav firem Euroimmun (SRN) a Test-Line Diagnostics (ČR) je dobrá. Diagnostika však musí být vždy kompletní. Výsledek izolovaného laboratorního vyšetření se nemůže rovnat diagnóze. A proto jen při znalosti podstatných údajů, jako je anamnéza a klinický stav pacienta, výsledky vyšetření moku po stránce biochemické a cytologické apod., jak již bylo zmíněno výše, umožňují kvalitní stanovení diagnózy.
Závěr
Krátce po přisátí klíštěte nelze očekávat pozitivní nález protilátek proti viru KE v séru ani v likvoru.
Již u prvního vzorku séra v akutní fázi onemocnění je nutno stanovovat protilátky třídy IgM i IgG. Důležité je vyšetření párových sér.
Přinos stanovení specifických protilátek proti KE v mozkomíšním moku je diskutabilní.
Vyšší výskyt onemocnění ve starších věkových skupinách by měl vést k doporučení očkovat především je.
Diferenciálně diagnosticky je nutno uvažovat o dalších původcích aseptických meningitid – Borrelia burgdorferi, Anaplasma phagocytophilum, poliovirech, coxsackievirech, echovirech, viru parotitidy, viru spalniček, HSV, dalších arbovirech, Mycobacterium tuberculosis, Fracisella tularensis, Coxiella burneti, Leptospira sp., Mycoplasma sp. a dalších.
Spolupráce ošetřujícího lékaře a klinického mikrobiologa je při diagnostice klíšťové encefalitidy nezbytností.
MUDr. Michaela Svobodová
Oddělení klinické mikrobiologie
Kyjovská 41
532 03 Pardubice
e-mail: michaela.svobodova@nemocnicce-pardubice.cz
Sources
1. Daniel, M., Kříž, B., Danielová, V., Materna, J., Ruděnko, N. Výskyt viru klíšťové encefalitidy a klíšťat infikovaných borreliemi v horách. Zprávy CEM, 2004, 13, 12, s. 517–519.
2. Danielova, V., Daniel, M., Schwarzova, L., Materna, J., Rudenko, N., et al. Integration of a Tick-Borne Encephalitis Virus and Borrelia burgdorferi sensu lato into Mountain Ecosystems, Following a Shift in the Altitudinal Limit of Distribution of Their Vector, Ixodes ricinus (Krkonose Mountains, Czech Republic). Wien Med. Wochenschr, 2005, 155, p. 11–12, 289–294.
3. Günther, G., Haglund, M., Lindquist, L., Sköldenberg, B., Forsgren, M. Intrathecal IgM, IgA and IgG antibody response in tick-borne encephalitis. Long-term follow up related to clinical course and outcome. Clinical and Diagnostic Virology, 1997, 8, 2, p. 17–29.
4. Haglund, M., Günther, G. Tick-borne encephalitis – Pathogenesis, clinical course and long-term follow up. Vaccine, 2003, 21 (suppl. 1), 111–118.
5. Heinz, F. Tick-Borne Encephalitis: Rounding Out the Picture. Euro Surveill, 2008, 13, 17, p. 188–244.
6. Holzmann, H. Diagnosis of tick-borne encephalitis. Vaccine, 2003, 21 (Suppl 1), p. 36–40.
7. Chmelík, V. Klíšťová meningoencefalitida. Interní Med., 2007, 9, 7–8, p. 328–330.
8. Kaiser, R. Laboratory and Clinical Findings in Tick-Borne Encephalitis-Discrimination from Neuroborreliosis. Journal of Spirochetal and Tick-borne Diseases, 2000, 7, f. 10–15.
9. Kaiser, R. Tick-borne encefalitis (TBR) in Germany and clinical course of the disease. J. Med. Microbiol., 2002, 291 (Suppl 33), p. 58–61.
10. Kaiser, R., Holzmann, H. Laboratory findings in tick-borne encephalitis-correlation with clinical outcome. Infection, 2000, 28, 2, p. 65–67.
11. Kříž, B., Beneš, C., Daniel, M. Alimentární přenos klíšťové encefalitidy v České republice (1997–2008). Epidemiol. Mikrobiol. Imunol., 2009, 58, 2, s. 98–103.
12. Kunze, U., Baumhackl, U., Bretschneider, R., Chmelik, V., Grubeck–Loebenstein, B., et al. The Golden Agers and Tick-borne encephalitis. Conference report and position paper of the International Scientific Working Group on Tick-borne encephalitis. Wiener. Med. Wochenschr., 2005, 155, 11–12, 289–294.
13. Laiskonis, A., Mickiene, A. Tick-borne encephalitis in Eastern Europe. Medecine et Maladies Infectieuses, 2002, 32, r. 5, s. 203 – 211.
14. Marešová, V. Klíšťová meningoencefalitida. Pediatrie pro praxi, 2001, 1, s. 7–8.
15. Misic-Majerus, L., Bujic, N., Madaric, V., Avsic--Zupanic, T. Hepatitis caused by tick-borne meningoencephalitis virus (TBEV) – a rare clinical manifestation outside the central nervous system involvement. Acta Med. Croatia, 2005, 4, p. 347–52.
16. Prymula, R., Kosina P., Krausová J., Chlíbek R. Klíšťová meningoencefalitida a současné možnosti očkování. Vakcinologie, 2007, 1, s. 18–27.
17. Vene, S., Haglund, M., Lundkvist, A., Lindquist L., Forsgren, M. Study of the serological response after vaccination against tick-borne encephalitis in Sweden. Vaccine, 2007, 25, s. 366–372.
18. Votava, M. et al. Lékařská mikrobiologie speciální. 1. vyd. Brno: Neptun, 2003. 292 s. ISBN 80-902896-6-5.
Labels
Hygiene and epidemiology Medical virology Clinical microbiology
Article was published inEpidemiology, Microbiology, Immunology

2010 Issue 3-
All articles in this issue
- Aplikace metod molekulární genetiky v klinické mikrobiologii: zpráva z jednání Pracovní skupiny molekulární mikrobiologie – TIDE
- Vyšetření komárů na přítomnost arbovirů na jižní Moravě v letech 2006–2008
- Klíšťová encefalitida ve východočeském regionu a úskalí její mikrobiologické diagnostiky
-
Lipofilné kvasinky rodu Malassezia a choroby kože.
I. Seboroická dermatitída - Perniciózní anémie – diagnostický přínos detekce autoprotilátek proti vnitřnímu faktoru a terčovému antigenu parietálních buněk žaludku H+/K+ ATPáze
- Výskyt protilátok proti vírusu Epsteina-Barrovej u detí a adolescentov so sekundárnou imunodeficienciou
- Herpes zoster v České republice – epidemiologie a klinické projevy
- Jednoduchá metoda k průkazu CD154 (CD40L) na lymfocytech v periferní krvi
- Epidemiology, Microbiology, Immunology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue-
Lipofilné kvasinky rodu Malassezia a choroby kože.
I. Seboroická dermatitída - Perniciózní anémie – diagnostický přínos detekce autoprotilátek proti vnitřnímu faktoru a terčovému antigenu parietálních buněk žaludku H+/K+ ATPáze
- Herpes zoster v České republice – epidemiologie a klinické projevy
- Výskyt protilátok proti vírusu Epsteina-Barrovej u detí a adolescentov so sekundárnou imunodeficienciou
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

