-
Medical journals
- Career
Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce
Authors: Zuzana Bartošová; Jan Starczewski; Pavel Tolinger
Authors‘ workplace: Urologické oddělení, Nemocnice České Budějovice, a. s., České Budějovice
Published in: Ces Urol 2021; 25(2): 131-136
Category: Case reports
Overview
Bartošová Z, Starczewski J, Tolinger P. Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce.
Kazuistika 14letého chlapce odeslaného pediatrem pro nově vzniklé infekce dolních močových cest a sekundární enurézu. Na základě přerušované, ploché křivky na uroflowmetrii a sonograficky významného postmikčního rezidua bylo vysloveno podezření na subvezikální obstrukci a indikována cystouretroskopie. Provedené vyšetření odhalilo chlopeň zadní uretry a byla provedena její discize studeným nožem. Úskalím diagnostiky chlopně zadní uretry je široké spektrum klinické manifestace obtíží, stejně jako široké věkové rozmezí dětských pacientů, ve kterém může dojít k prvnímu rozvoji obtíží. I přes subjektivní zlepšení symptomů, ke kterému došlo i v případě námi prezentovaného chlapce, mohou po operaci známky obstrukční mikce přetrvávat a vést až k rozvoji chronické renální insuficience.
Klíčová slova:
Chlopeň zadní uretry – pozdní prezentace – cystouretroskopie – video-urodynamické vyšetření – domácí uroflowmetrie
ÚVOD
Chlopeň zadní uretry je vrozené postižení prostatické části močové trubice u chlapců. Jde o nejčastější vrozenou příčinu subvezikální obstrukce u pediatrických pacientů, která může vést až k selhání ledvin v dětství. Nejčastěji je diagnostikována již prenatálně nebo v novorozeneckém a kojeneckém věku. Tato vada má široké spektrum klinické manifestace, od těžkých forem zjištěných na prenatálním ultrazvukovém vyšetření s nálezem ureterohydronefrózy a distenze močového měchýře, až po mírnější formy obstrukce s méně vyjádřenými symptomy, které mohou uniknout naší pozornosti. Při pozdní manifestaci chlopně se setkáváme se symptomy dysfunkce dolních močových cest, ať již s projevy iritačními (urgence, časté močení, denní a noční inkontinence) nebo obstrukčními (slabý proud, retardace startu močení) a také recidivujícími infekcemi močových cest.
KAZUISTIKA
Čtrnáctiletý, zdravý, aktivní chlapec odeslaný praktickým pediatrem pro měsíc a půl trvající potíže. Jako prvotní symptom se objevily dvakrát infekce dolních močových cest s pozitivní kultivací moče a nově vzniklá sekundární enuréza (3–4x/týden). Po cílené antibiotické terapii přetrvával močový sediment s leukocyturií a erytrocyturií, ale již bez pozitivního kultivačního nálezu, sekundární enuréza přetrvávala. Na obtížnou mikci si pacient nestěžoval, pouze při prokázaných zánětech na polakysurie a dysurie, které po antibiotické terapii odezněly. Chlapec byl bez neurologického postižení a bez známek pedopsychologického onemocnění. Stolici měl pravidelnou.
Při prvotním vyšetření byla na ultrazvuku nalezena mírná dilatace dutých systémů obou ledvin (kalichy 6 mm, pánvička 17 mm) při náplni močového měchýře 250 ml. Pacient se s touto náplní nebyl schopen spontánně vymočit. Po následné hydrataci se provedla uroflowmetrie, s objemem močení 39 ml a prolongovanou přerušovanou mikcí s nízkým maximálním průtokem 7,6 ml/s (Obr. 1). Sonograficky jsme naměřili reziduum 250 ml, proto byl odeslán se vymočit na toaletu, kde mikce neproběhla. Kreatinin v séru byl u pacienta mírně zvýšený na 90 μmol/l.
Image 1. Uroflowmetrie – malý objem močení
Fig. 1. Uroflowmetry – small volume of urine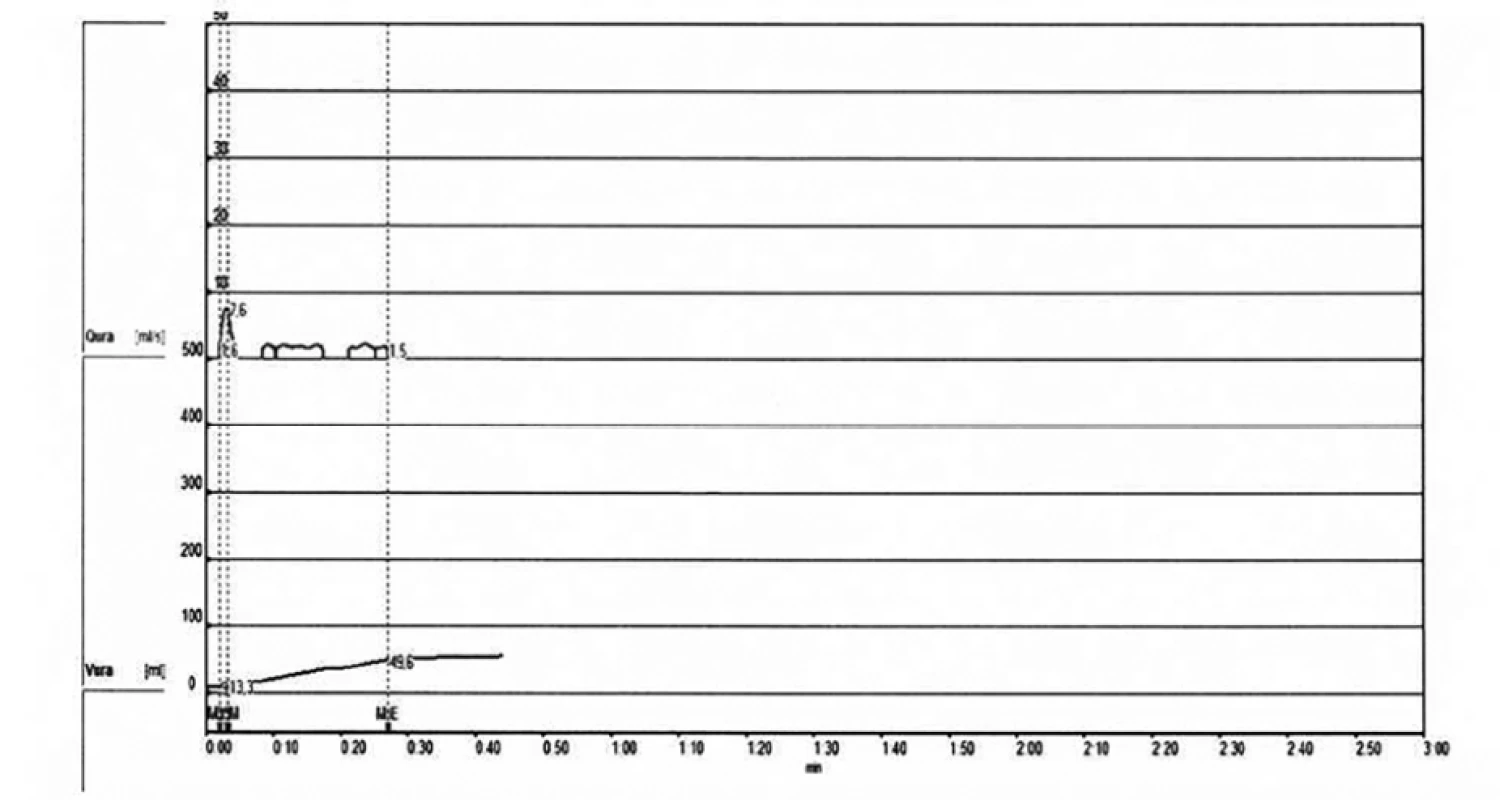
Z těchto vyšetření vyplynulo podezření na močovou retenci s odezvou na horních močových cestách a pacient byl indikován k cystouretroskopii v celkové narkóze. Při výkonu jsme nalezli poloměsíčitou chlopeň po obou stranách colliculus seminalis obturující lumen z 50 %, močový měchýř s hladkými konturami, bez známek trabekulizace. V jedné době se provedla její discize studeným nožem k niveau a zavedla se cévka na 24 hodin. Po extrakci močil chlapec spontánně bez obtíží, na kontrolním ultrazvukovém vyšetření přetrvávala hypotonie dutých systémů ledvin, reziduum po vymočení 50 ml a zesílená stěna měchýře na 8 mm. Do následujícího dne chlapec vyplnil pitnou-mikční kartu (P/M karta), kde zaznamenal častější močení s porcemi 150–200 ml a na kontrolním ultrazvukovém vyšetření byla patrná tonizace ledvin a reziduum 80 ml. Pacienta jsme následně propustili domů.
Na kontrolních vyšetřeních byl chlapec s močením subjektivně výrazně spokojen, bez známek infekcí a nočního pomočování. Chlapci se plně rozvinul psychický blok z močení v nemocničním prostředí a uroflowmetrie se stala nehodnotitelnou pro malý objem 25 ml a sonografické reziduum 200 ml. Přinesl P/M kartu, s porcemi 200–300 ml, bez zaznamenaných nykturií a bez noční polyurie. Poté, co se pacient vymočil volně na toaletě, měl nižší reziduum – 40 ml. Další kontroly jsme naplánovali s odstupem, aby došlo ke zlepšení psychického bloku chlapce. To se nestalo a při pokusu o novou uroflowmetrii chlapec močil dvakrát po 20 ml a reziduum zůstávalo 250 ml. Pacienta jsme edukovali v čisté intermitentní katetrizaci (ČIK) rezidua 2x denně. Při další kontrole dle P/M karty močení po 2 hodinách po 100 ml, ráno porce 350 ml a docévkováno reziduum 100 ml, večerní močení 100 ml a reziduum 50 až 100 ml.
Při video-urodynamickém vyšetření byl při plnící fázi zaznamenán klidný detruzor, bez netlumené aktivity, bez kontrakcí. Močový měchýř plněn do obvyklé mikční kapacity, tedy 260 ml, kdy měl chlapec středně silné subjektivní nucení na močení (Obr. 2). Mikce probíhala dle preferencí vsedě, ale i po opakovaných provokačních manévrech a extrakci vezikálního katétru se nepodařilo mikci spustit pro jeho psychický blok. Pokus o mikci byl elektromyograficky na uvolněném pánevním dnu, bez patologických detruzorových či vezikálních tlaků, ale celá mikce neproběhla, tedy nelze zodpovědně hodnotit, zda-li během ní nedochází k patologickému chování dolních močových cest. Skiaskopicky zaznamenán hladce konturovaný měchýř, vezikouretrální junkce kompetentní a bez nálezu veziko-ureterálního refluxu (Obr. 3). Jednou z alternativ objektivizace chlapcova močení bylo použití domácí uroflowmetrie. Dle záznamu pacient vymočil 234 ml s použitím břišního lisu, maximálním průtokem 17,5 ml/s a cévkovaným reziduem 50 ml (Obr. 4). Po půl roce sledování pacient pokračuje v zavedeném režimu ČIK 1x denně po večerním močení, naměřená rezidua 50 ml.
Image 2. Video-urodynamické vyšetření – plnící cystometrie ukazující klidný detruzor během plnění
Fig. 2. Video-urodynamic examination – filling cystometry showing a quiet detrusor during filling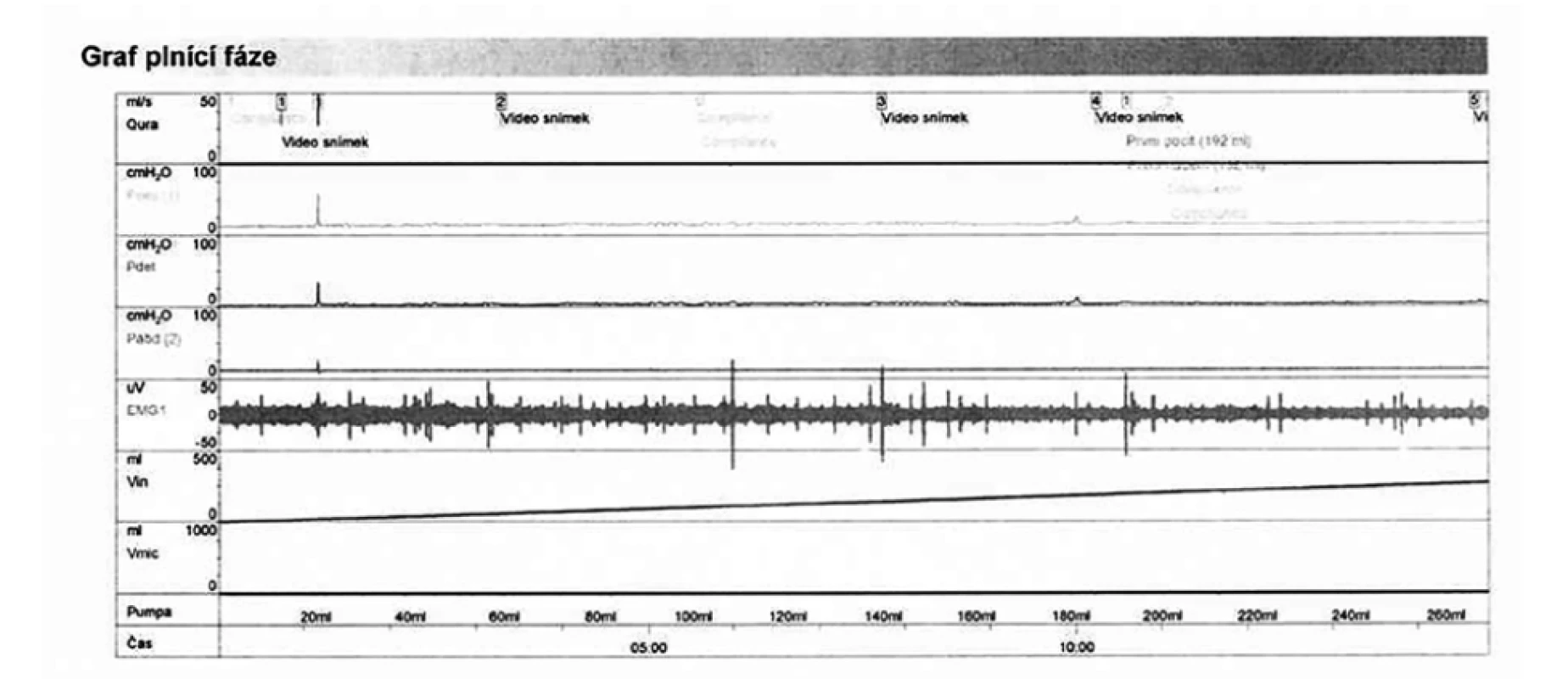
Image 3. Video-urodynamické vyšetření – skiaskopický záznam ukazující hladké kontury močového měchýře s maximální náplní, bez známek veziko-ureterálního reflexu
Fig. 3. Video-urodynamic examination – sciascopic recording showing smooth bladder contours with maximum filling, without signs of vesico-ureteral reflux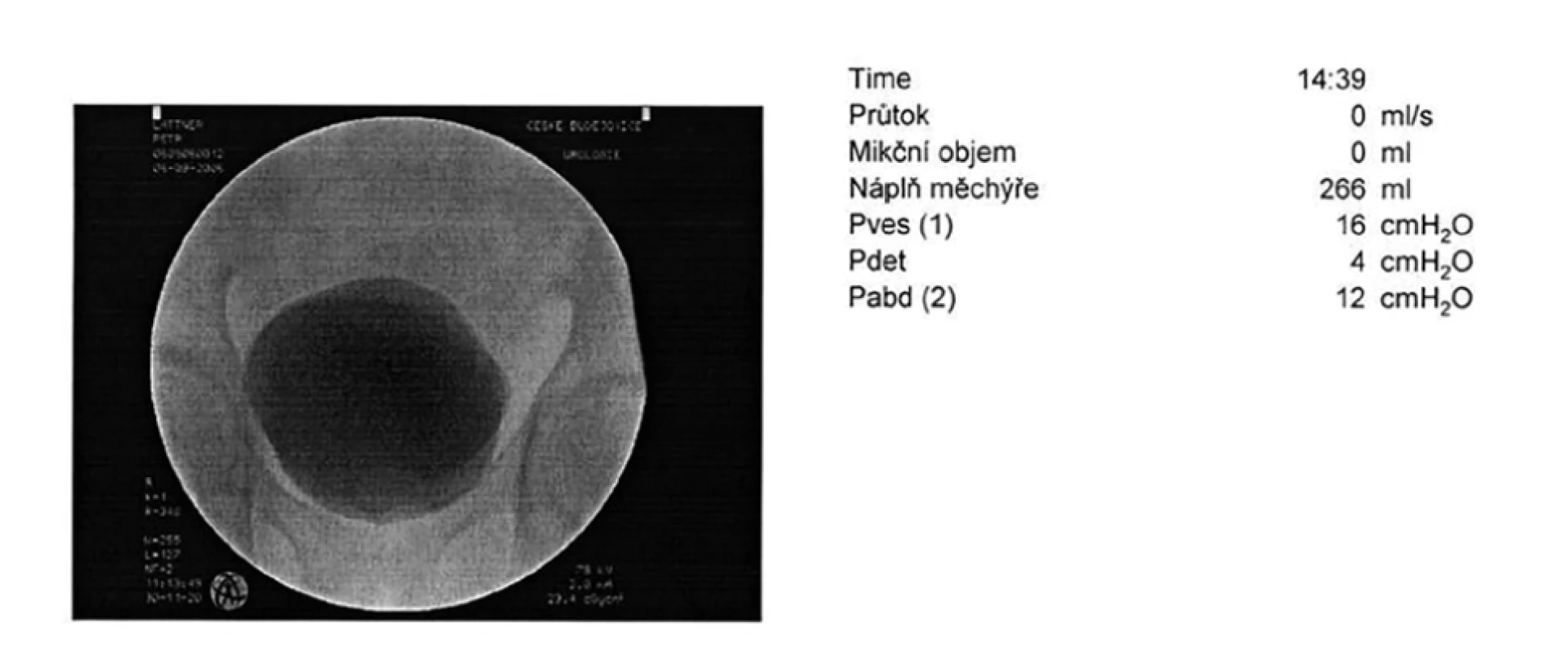
Image 4. Domácí uroflowmetrie – Staccato křivka s použitím břišního lisu
Fig. 4. Home uroflowmetry – Staccato curve using an abdominal press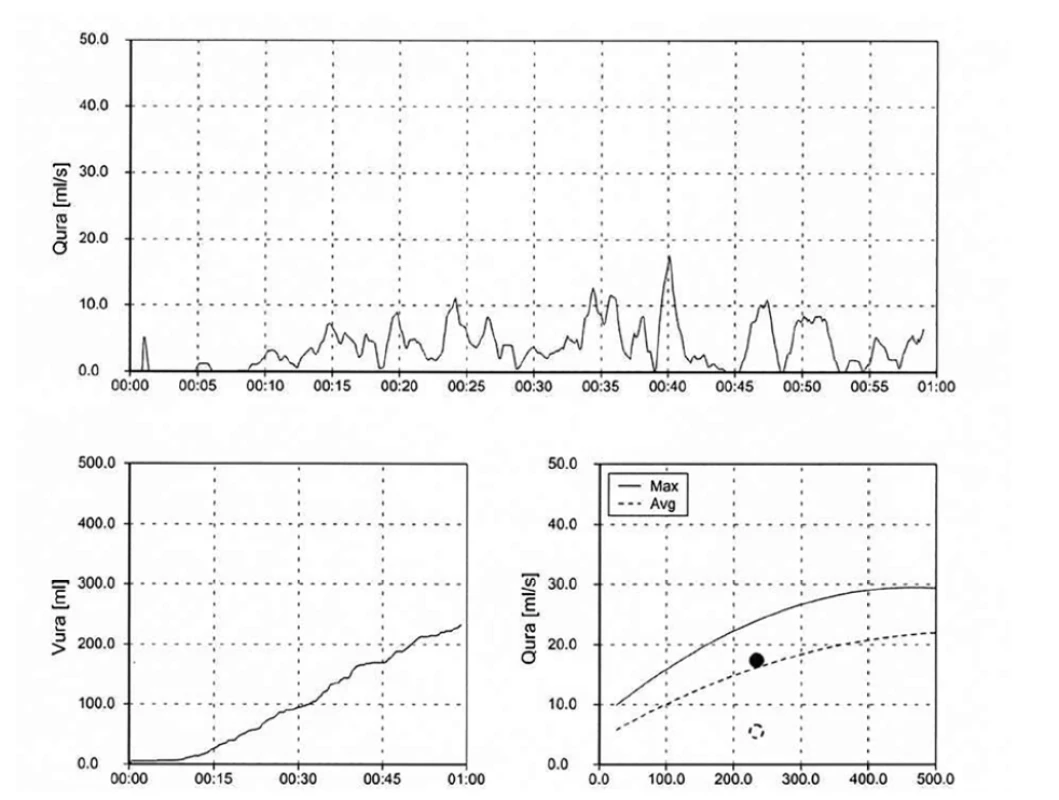
DISKUZE
Chlopeň zadní uretry je nejčastější příčinou obstrukce dolních močových cest u chlapců a obstrukční uropatie, která může způsobit až renální selhání v dětském věku. Jedná se o vrozenou vadu, kdy se vyvinou slizniční řasy v zadní uretře. Jde o komplexní poruchu, tvořenou nejen mechanickou překážkou v močové trubici, ale i sekundární poruchou funkce detruzoru (1). Incidence onemocnění je 1 z 5 000–8 000 živě narozených chlapců.
Nejčastěji se chlopeň diagnostikuje prenatálně pomocí ultrazvukového vyšetření s nálezem bilaterální hydronefrózy plodu a distenzí močového měchýře. Asi u 10 % chlapců je chlopeň zadní uretry diagnostikována později, ve školním nebo adolescentním věku (2). Mezi symptomy u pozdní manifestace chlopně se řadí enuresis nocturna (67 %), frekventní mikce (60 %), mikrohematurie (30 %), močové infekce (17 %), hydronefróza (47 %) a postmikční reziduum (81 %) (3). Renální insuficience byla zaznamenána u 35 % a v 10 % případů konečné stadium renálního selhání (4). V diagnostice provádíme nejprve neinvazivní zhodnocení funkcí dolních močových cest pomocí pitné-mikční karty, uroflowmetrie a ultrazvukového vyšetření močových cest. Tato vyšetření nebývají spojena s obtížemi, děti starší 5–6 let obvykle dobře spolupracují a jsou schopny se na povel do uroflowmetru vymočit. U nově vzniklých klinicky významných známek dysfunkce musíme také pomýšlet na některý z pedopsychiatrických problémů (ADHD, autismus) nebo dekompenzaci nepoznaného neurologického onemocnění, a proto by u všech dětí mělo být indikováno neurologické vyšetření. Při podezření na subvezikální obstrukci v novorozeneckém a kojeneckém věku je standardním zobrazovacím vyšetřením mikční cystouretrografie (MCUG). Slouží nejen k posouzení tvaru uretry, ale též k vyloučení možného sekundárního vezikoureterálního refluxu. U nově vzniklých příznaků svědčících pro možnou subvezikální obstrukci v pozdějším věku zvažujeme v diferenciální diagnóze i získané formy obstrukce. Uretrocystografie (UCG) je proto vhodnějším zobrazovacím vyšetřením než MCUG. Prepubertální a časně pubertální chlapci zpravidla při UCG bohužel málo spolupracují a rtg zobrazení také není dostatečně senzitivní pro záchyt menších chlopní. Özen poukázal na fakt, že chlopeň zadní uretry nemusí být vždy na MCUG zaznamenána (8). Proto je v tomto věku vhodnější provést cystouretroskopii, která umožňuje spolehlivě odhalit i menší chlopně zadní uretry.
Postnatálně je chlopeň zadní uretry u dětí léčena bezprostředně po porodu. Při dobrém stavu dítěte je indikováno endoskopické řešení studenou discizí chlopně, ale pokud je významná renální insuficience nebo sepse, pak se nejprve dítěti zajistí vezikální derivace epicystostomií či vezikostomií. Zlatým standardem k ověření diagnózy je cystouretroskopie, která odhalí i menší chlopně a v jedné době se provede i její discize (7). I přes subjektivní zlepšení mikce u 63 % pacientů přetrvávají po operaci známky obstrukční mikce a u 38 % pacientů se postupně vyvine chronická renální insuficience (3). Bomalaski zjistil, že inkontinence, dysurie a slabý proud moči ustoupily u 18 % a zlepšily se u 45 %, zatímco funkce ledvin se zhoršila u 10 % (4).
Náš pacient měl mírnější formu chlopně zadní uretry s mírnějšími projevy mikčních potíží a bez významného poškození horních močových cest, proto manifestace a diagnostika proběhla až v adolescentním věku. Dalšími faktory pozdního záchytu bude pravděpodobně i probíhající puberta s růstem prostaty. Vzhledem k obtížím a nálezům jsme pacienta indikovali k cystouretroskopii, která je považována za nespolehlivější metodu. Po endoskopické discizi nedošlo ke zlepšení maximálního průtoku při močení, ale zredukovala se významně rezidua po mikci. Nález hladkých stěn močového měchýře, bez známek trabekulizace na cystoskopii a jeho normální tvar na videourodynamickém vyšetření nejsou typickými nálezy svědčícími pro dlouhodobou a významnou subvezikální obstrukci, kterou jsme u pacienta předpokládali. Není tedy zcela jasné, zda-li u pacienta nejde o souběh dysfunkce dolních močových cest zatím nejasné etiologie a náhodného nálezu chlopně zadní uretry. Vyprazdňovací funkce dolních močových cest jsme pro nespolupráci (psychický blok) chlapce nebyli schopni objektivně zhodnotit, pouze jeho plnící funkci, kdy jsme vyloučili hyperaktivitu detruzoru. Z těchto důvodů je nutné pacienta nadále sledovat.
V diferenciální diagnostice potíží je nutné zvážit neurogenní močový měchýř, ale tomu neodpovídá nález hladkých kontur močového měchýře, bez trabekulizace, bez známek okutního dysrafismu a negativní neurologické vyšetření, včetně rtg LS páteře. Proto jsme se rozhodli MR LS páteře zatím neprovádět. Dále pak jsme museli vzít v úvahu i možný výskyt striktury uretry, který se ale při endoskopickém vyšetření nepotvrdil.
ZÁVĚR
U chlapců různých věkových skupin s dysfunkcí dolních močových cest je vždy nutné pomýšlet i na možnost pozdní manifestace chlopně zadní uretry. Nejčastěji se prezentuje pod obrazem hyperaktivního močového měchýře nebo příznaky obstrukce dolních močových cest. I když v dětském a adolescentním věku jsou tyto příznaky většinou funkčního původu, je třeba tuto možnost zahrnout do diferenciální diagnostiky. Nejspolehlivější diagnostickou metodou je cystouretroskopie. I přes odstranění chlopně mohou u části pacientů přetrvávat v různé míře známky dysfunkce dolních močových cest, a proto je nezbytné vývoj těchto funkcí dlouhodobě sledovat a významné poruchy léčit.
Došlo: 14. 1. 2021
Přijato: 24. 3. 2021
Kontaktní adresa:
MUDr. Zuzana Bartošová
Urologické oddělení Nemocnice České Budějovice, a. s. Boženy Němcové 54, 370 01 České Budějovice
e-mail: bartosova.zuzana@nemcb.cz
Střet zájmů: Žádný.
Prohlášení o podpoře: Nezávislý článek.
Sources
1. Dítě Z. Chlopně zadní uretry u dětí – diagnostika a léčba. Urol. praxi 2003; 6 : 233–235.
2. Jalbani IK, Biyabani SR. Late presentation of posterior urethral valves. J Coll Physicians Surg Pak 2014; 24: S155–S156.
3. Schober JM, Dulabon LM, Woodhouse CR. Outcome of valve ablation in late-presenting posterior urethral valves. BJU Int 2004; 94 : 616–619.
4. Bomalaski MD, Anema JG, Coplen DE, et al. Delayed presentation of posterior urethral valves: a not so benign condition. J Urol 1999; 162 : 2130–2132.
5. De Gennaro, Capitannuci ML, Mosiello G, Caione P, Silveri M. The changing urodynamic pattern from infancy to adolescence in boys with posteriori urethral valves. BJU Int 2000; 85 : 1104–1108.
6. Parkhouse HF, Barrat TM, Dillon MJ, et al. Long-term outcome of boys with posterior urethral valves. Br. J. Urol. 1988; 62 : 59–62.
7. Lawal S, Ibinaiye PO, Lawal AT, Zaria MI, Igashi JB. Unusual presentation of a rare case of posterior urethral valves in nine-year-old boy. Arch Int Surg 2016; 6 : 186–189.
8. Özen MA. Does Voiding Cystourethrogram Exclude Posterior Urethral Valves in Late Presenting Cases? Eur J Pediatr Surg 2019; 29(1): 85–89.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology
2021 Issue 2-
All articles in this issue
- EDITORIAL
- Poranění dolní duté žíly jako komplikace laparoskopické radikální nefroureterektomie s retroperitoneální lymfadenektomií
- Transperineální biopsie v diagnostice karcinomu prostaty
- Antibiotická profylaxe u transrektální fúzní biopsie prostaty
- Ultrasonografická versus fluoroskopická fokusácia urolitiázy pri extrakorporálnej litotrypsii rázovou vlnou
- Laparoskopická resekce tumoru solitární ledviny
- Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce
- Dorzální protuberance pubické symfýzy jako překážka provedení radikální prostatektomie
- Vzácný případ získané herniace ledviny do hrudníku
- Oboustranná inguinální hernie řešená síťkou během extraperitoneální roboticky asistované radikální prostatektomie
- Životné jubileum prof. MUDr. Jána Klimenta, CSc.
- Jubileum profesora Tomáše Hanuše
- Profesor Babjuk slaví šedesátiny
- Ohlédnutí za JEUS 2021
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Transperineální biopsie v diagnostice karcinomu prostaty
- Antibiotická profylaxe u transrektální fúzní biopsie prostaty
- Chlopeň zadní uretry s pozdní manifestací u 14letého chlapce
- Laparoskopická resekce tumoru solitární ledviny
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

