-
Medical journals
- Career
CYSTICKÉ TUMORY LEDVIN
Authors: Tomáš Pitra 1; Kristýna Pivovarčíková 2; Ivan Trávníček 1; Kristýna Procházková 1; Ondřej Hes 2; Hynek Mírka 3; Radek Tupý 3; Milan Hora 1
Authors‘ workplace: Urologická klinika LF UK a FN Plzeň 1; Šiklův ústav patologie LF UK a FN Plzeň 2; Klinika zobrazovacích metod LF UK a FN Plzeň 3
Published in: Ces Urol 2016; 20(3): 204-213
Category: Review article
Overview
Hlavní stanovisko práce:
Přehledový článek zabývající se klinickou manifestací, diagnostikou a léčebným managementem cystických nádorů ledvin. Přehled literatury.Úvod:
Cystické nádory ledvin představují jen relativně malé procento z celkového počtu nádorů ledvin (dle našeho souboru pacientů 8 % (osobní sdělení, Tomáš Pitra, Plzeň)). Tyto tumory zahrnují jak léze benigní, tak maligní, obecně však cystické renální tumory mají lepší prognózu než nádory solidní. Přehled renálních cystických lézí: mezi typické zástupce těchto lézí patří – multilokulární cystická renální neoplazie nízkého maligního potenciálu, smíšený epiteliální a stromální tumor ledviny (SESTL) a tubulocystický renální karcinom (TCRK). Dále pak lze do skupiny cystických renálních tumorů zahrnout i sekundárně cysticky změněné, původně solidní tumory ledvin, zejména světlobuněčný renální karcinom (SRK) a papilární renální karcinom (PRK), typ 1.Využívané zobrazovací metody:
klasifikace a následný terapeutický management cystických lézí vychází z klasifikace dle Bosniaka, mající základ v CT zobrazení. K upřesnění diagnostiky je dále hojně využíváno i jiných zobrazovacích metod, jako je magnetická rezonance (MR), ultrasonografie s použitím kontrastní látky (CEUS), na které je též možno aplikovat Bosniakovu klasifikaci.Management:
léčebný management cystických lézí je závislý na jejich zařazení v klasifikačním systému dle Bosniaka, kdy jednotky Bosniak I a II jsou považovány za léze benigní, nevyžadující žádná další léčebná opatření. Jednotky Bosniak III a IV jsou jednotky suspektní či jasně maligní, určené k chirurgickému řešení. U kategorie Bosniak III je riziko agresivního nádoru minimální, proto se doporučuje ledvinu šetřící výkon. Jednotka Bosniak IIF je hojně diskutovaná ve smyslu, zda tyto léze pouze dispenzarizovat, či zvolit aktivní přístup s chirurgickou intervencí. Současná doporučení se pak přiklánějí spíše k pečlivému sledování těchto lézí.KLÍČOVÁ SLOVA:
Bosniakova klasifikace, cystické nádory ledvin, diagnostika, management.ÚVOD
Cystické tumory ledvin představují heterogenní skupinu renálních neoplazií, zaujímající jen relativně malé procento z celkového počtu nádorů ledvin (dle našeho souboru pacientů 8 % (osobní sdělení, Tomáš Pitra, Plzeň)). Tyto tumory zahrnují jak benigní, tak maligní jednotky a mezi typické představitele této skupiny tumorů patří multilokulární cystická neoplazie nízkého maligního potenciálu, skupina vzácných smíšených epiteliálních a stromálních tumorů ledvin (SESTL) a velmi vzácně se vyskytující tubulocystický renální karcinom (TCRK). Dále pak lze do skupiny cystických renálních tumorů zahrnout i sekundárně cysticky změněné, původně solidní tumory ledvin, zejména světlobuněčný renální karcinom (SRK) a papilární renální karcinom (PRK), typ 1.
Ke klasifikaci cystických lézí ledvin je využívána Bosniakova klasifikace, která vychází ze zobrazení cystických lézí na CT a s menšími úpravami se v klinické praxi využívá již tři desetiletí.
PŘEHLED RENÁLNÍCH CYSTICKÝCH LÉZÍ
Světlobuněčný renální karcinom
SRK představuje maligní renální neoplazii, u níž přítomnost cystických změn není ničím neobvyklým. Cysticky změněný SRK (obrázek 1) je definován jako tumor s cystickou komponentou přesahující více jak 75 % celkového objemu léze. U SRK s cystickými změnami je udáváno příznivější biologické chování a celkově lepší prognóza, než u jednotek bez cystických změn (1).
Image 1. <i>Světlobuněčný renální karcinom – multicysticky změněný</i> Fig. 1. <i>Clear cell renal cell carcinoma – multicystically changed</i> 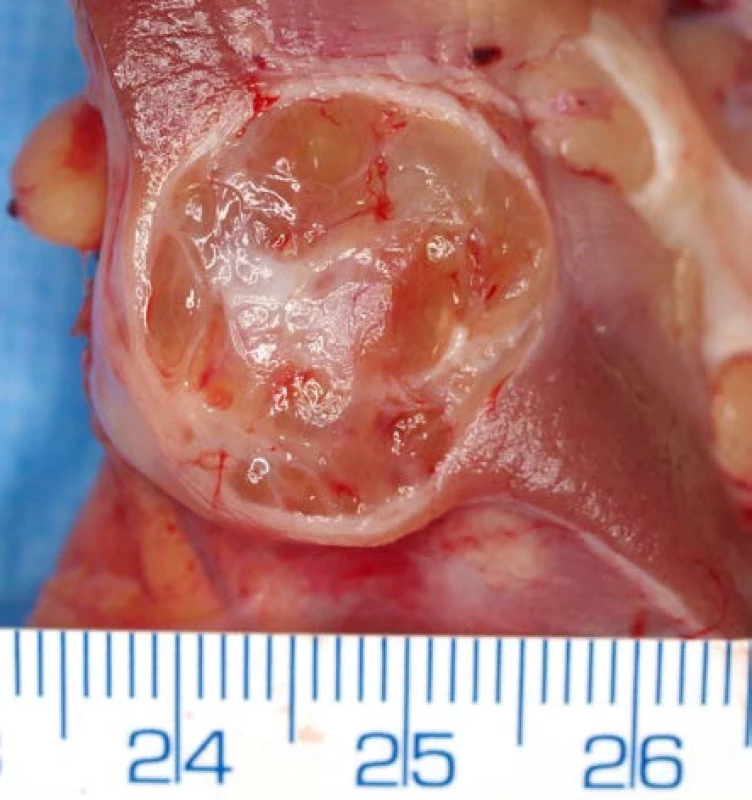
Multilokulární cystická neoplazie nízkého maligního potenciálu
U této léze je patology opakovaně měněn název a zařazení ve spektru nádorů ledvin. V předcházející WHO klasifikaci z roku 2004 se nazývala multilokulární světlobuněčný renální karcinom a byla vedena jako samostatná jednotka s maligním potenciálem odděleně od SRK (2). Nová WHO klasifikace doznala jen mírné modifikace se změnou názvu a nadále zůstává tento tumor samostatnou nádorovou jednotkou (3). Podstatnou změnou je, že tato jednotka byla patology zařazena mezi jednotky benigní. Jedná se o cystickou lézi, skládající se výhradně z cystických dutin různých velikostí, vzájemně oddělených tenkými septy (obrázek 2), histologicky vystlaných epiteliálními buňkami se světlou cytoplazmou. Tyto cystické dutiny obsahují čirou, serózní či gelatinózní tekutinu, jen zřídka tvoří výplň hemoragický obsah. Tato léze postihuje nejčastěji dospělé středního věku a až v 90 % těchto případů se jedná o zcela náhodný nález. Prognóza těchto tumorů je dobrá, dosud nebyly popsány případy rekurence či vzdálených metastáz (4, 5, 6). Otázkou však nadále zůstává, jestli tato léze neléčená má potenciál se vyvinout v klasický SRK s definitivním maligním potenciálem.
Image 2. <i>Multilokulární cystická renální neoplaziebnízkého maligního potenciálu</i> Fig. 2.<i>Multilocular cystic renal neoplasm of lowbmalignant potential</i> 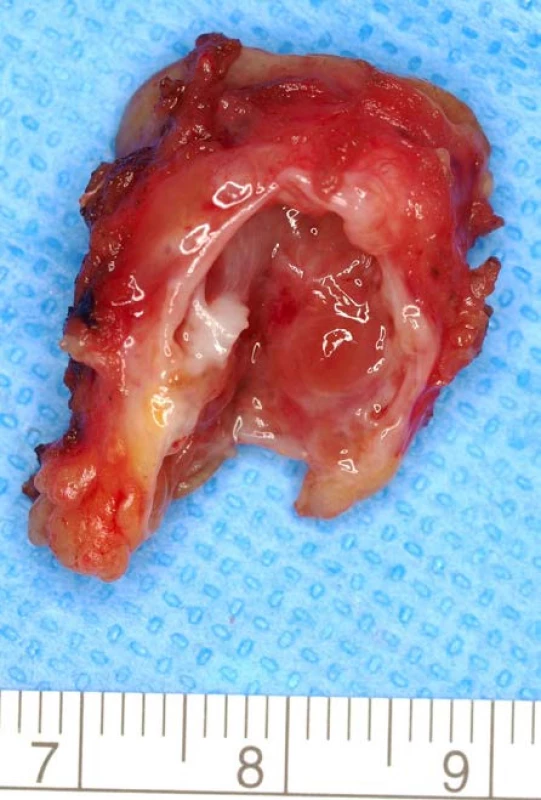
Papilární renální karcinom
PRK typ 1 (obrázek 3a) je druhý nejčastěji se vyskytující typ renálního karcinomu, s podílem výskytu až u 18,5 % všech případů maligních tumorů ledvin (7). Po histologické stránce Delahunt a Eble rozdělili PRK na dva typy (8). Značná část PRK má však histologicky smíšený či odlišný vzhled a nemůže být tedy zařazena ani do jednoho z těchto subtypů. PRK typ 1 mívá při zobrazovacích vyšetřeních jisté charakteristické morfologické znaky. Na ultrasonografii se může jevit jako patologicky změněná cysta s hyperdenzním obsahem, při CT či MR vyšetření je přítomna kulovitá léze, vykazující pouze minimální postkontrastní sycení, která je nejčastěji klasifikována jako Bosniak IIF či Bosniak III (9). Makroskopicky je PRK typ 1 na řezu žluté či hnědé barvy (obrázek 3b), u tumorů velkých rozměrů bývají přítomny cystické změny. Dále je u těchto tumorů relativně běžný i výskyt hemoragií či nekróz (10, 11). Prognosticky je PRK typ 1 nádorová jednotka s lepší prognózou než SRK, pětileté přežívání u chirurgicky léčených pacientů je 91 % (12). PRK typ 2 je pak všeobecně považován za jednotku s horší prognózou než PRK typ 1 (13).
Obr. 3a. <i>Papilární renální karcinom, typ 1</i> Fig. 3a. <i>Papillary renal cell carcinoma – type 1</i> 
Obr. 3b. <i>Papilární renální karcinom, typ 1</i> Fig. 3b. <i>Papillary renal cell carcinoma – type 1</i> 
Tubulocystický renální karcinom (TCRK)
TCRK je vzácný tumor mající cystickou strukturu, s predominancí výskytu u mužů (14), představující méně než 1 % renálních karcinomů (15, 16). Většina těchto nádorů se vyskytuje jako solitární, dobře ohraničená multicystická léze, skládající se z vícečetných malých až středně velkých cyst. Na řezu jsou nádory bílé barvy s houbovitou strukturou (17).
Skupina smíšených epiteliálních a stromálních nádorů ledviny (MESTK family)
Takto označená skupina nádorových lézí zahrnuje vzácné jednotky, jako je smíšený epiteliální a stromální tumor ledviny (SESTL) (obrázek 4), a cystický nefrom (CN) dospělého věku. Typicky se tyto nádorové jednotky vyskytují u perimenopauzálních žen, často taktéž u pacientů s anamnestickými údaji o užívání estrogenové suplementace (muži s karcinomem prostaty léčení v minulosti akceptovanými estrogeny) či antikoncepce. Poměr výskytu ženy: muži je 8 : 1 (18). Až 70 % těchto tumorů při zobrazovacích vyšetřeních obsahuje solidní, po podání kontrastní látky, sytící se komponentu (19), tedy dle Bosniakovy klasifikace kategorie minimálně Bosniak III.
Image 3. <i>Smíšený epiteliální a stromální tumor ledviny</i> Fig. 4. <i>Mixed epithelial and stromal tumour</i> 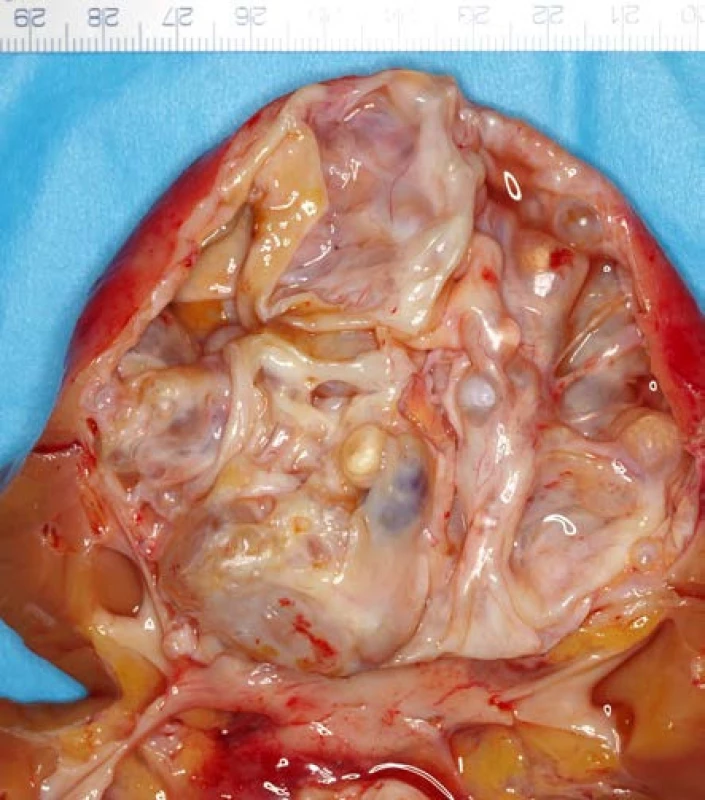
SESTL je relativně recentně popsaná nádorová jednotka, která v sobě snoubí solidní a cystickou složku. Histologicky je solidní složka reprezentována stromatem, někdy až nápadně připomínajícím stroma ovariální, složka cystická představuje cystické dutiny či glandulární struktury s epiteliální výstelkou. Prvně byl termín smíšený epiteliální a stromální tumor ledvin použit Michalem a Syrůčkem v roce 1998 (20). Typickým znakem SESTL při vyšetřování pomocí zobrazovacích metod je centrálně uložená multilokulární léze s možností herniace směrem do renální pánvičky. Výsledky zobrazovacích vyšetření však nejsou pro tyto tumory specifické a SESTL tedy zatím nemůže být na základě zobrazovacích vyšetření spolehlivě odlišen od jiných cystických renálních lézí (19, 21, 22).
Recentně publikovaná práce o výskytu mutace genu DICER1 u SESTL a CN dospělého věku ukazuje, že SESTL a CN dospělého věku jsou nejspíše společnou nádorovou jednotkou (dva konce v morfologickém spektru jedné entity (18, 23)), která však nesouvisí s cystickým nefromem dětského věku, a to jak na morfologické, tak i na molekulární úrovni. Termín cystický nefrom by tedy měl být používán pouze pro případy dětského věku (24).
Syndrom hereditární leiomyomatózy a renálního karcinomu (hereditary leiomyomatosis RCC Syndrome – associated RCC – HLRCC)
Syndrom hereditární leiomyomatózy a renálního karcinomu je autosomálně dominantní familiárně se vyskytující syndrom, pro nějž je typická tvorba leiomyomů na kůži a v děloze společně se vznikem renálních tumorů, konkrétně PRK (typ 2). Tumory bývají solitární a unilaterální, mohou být cystické, či solidní, v převážné většině se však jedná o tumory cystické se solidní, sytící se komponentou. Prognóza těchto tumorů je špatná, s časnou diseminací (3).
PŘEHLED UŽÍVANÝCH DIAGNOSTICKÝCH METOD
Zobrazení cystických lézí pomocí USG
Ultrazvukové vyšetření je využíváno jako běžná metoda při iniciálním vyšetření fokálních lézí ledvin. V praxi je na poli cystických renálních lézí běžně užíváno k rozlišení prostých a komplexních cyst, neumožňuje však provést klasifikaci dle Bosniaka, jelikož neposuzuje kontrastní sycení a také není vhodná pro staging onemocnění.
Další diagnostickou alternativou je ultrasonografie s podáním kontrastní látky (Contrast-enhanced ultrasonography, CEUS). Kontrastní látkou je zde suspenze obsahující mikrobubliny fluoridu sírového, stabilizované fosfolipidovou membránou, které umožňují zobrazení zvýšení echogentity v reálném čase po jejich podání. Pomocí CEUS je možné detekovat sycení sept, nebo solidní složky nádoru. Dle údajů dostupných v literatuře je CEUS stejně výtěžný v detekování jemných sytících se sept a cévního zásobení v komplexních cystách jako CT (25, 26, 27). Nevýhodou tohoto vyšetření je nemožnost komplexního stagingu – např. nižší spolehlivost při zobrazení uzlin a obtížnější hodnocení invaze do okolí. Tato metoda je také více závislá na zkušenostech vyšetřujícího lékaře a je méně dostupná než CT. Nevýhodou je i horší interpretovatelnost pro další lékaře po skončení vyšetření. Její výhody jsou nižší cena než CT a rovněž nižší zátěž pacienta (absence radiace, kontrastní látka není nefrotropní – lze ji využít u osob s renálním selháním).
Zobrazení cystických lézí pomocí CT
Cystické léze ledvin jsou hodnoceny za pomoci klasifikace dle Bosniaka, která byla poprvé představena v roce 1986 (28). Tato klasifikace pracuje s CT nálezem, podle kterého jsou cystické léze děleny do pěti kategorií – Bosniak I, II, IIF, III a IV. Úplně původní klasifikace pracovala pouze se čtyřmi kategoriemi, v roce 1993 však k těmto byla přidána kategorie IIF (tabulka 1).
Table 1. <i>Bosniakova klasifikace cystických lézí ledvin</i> Table 1. <i>Bosniak classification of cystic renal masses</i> 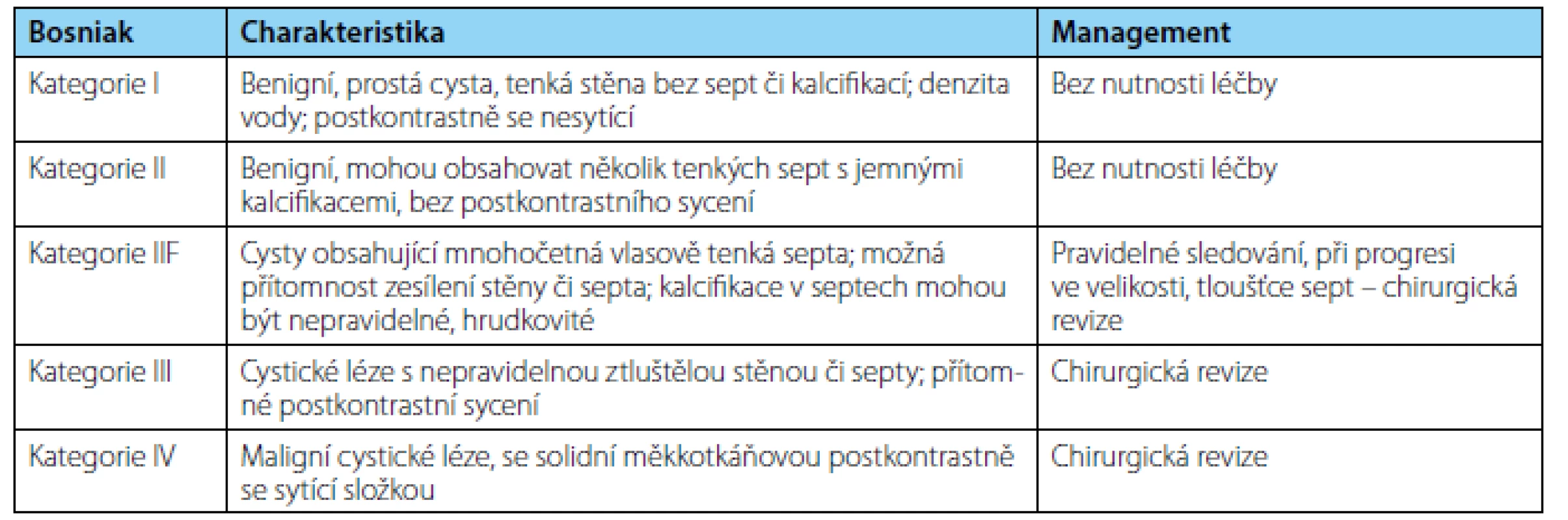
Kategorie Bosniak I je označována jako prostá cysta. Při CT vyšetření mají tyto cysty denzitu vody (0–20 HU), velmi tenkou stěnu, neobsahují kalcifikace či septa a nevykazují sycení po podání kontrastní látky. Tyto cystické léze jsou benigní a nevyžadují žádná další léčebná opatření.
Jako kategorie Bosniak II jsou označovány tzv. minimálně komplikované cysty. Obsah těchto cyst může mít zvýšenou denzitu. Tyto léze nevykazují rovněž sycení po aplikaci kontrastní látky. Takto označované léze mohou obsahovat jemné kalcifikace (tyto mohou být přítomny jak ve stěně cysty, tak v septech), či mohou obsahovat několik vlasově tenkých sept, která nejsou širší než 1 mm. Cysty kategorie Bosniak II jsou považovány za benigní a taktéž nevyžadují další léčebná opatření.
Do kategorie Bosniak IIF (obrázek 5) jsou zařazovány cysty, kdy pro stanovení jejich biologického potenciálu je vyžadováno jejich důsledné a dlouhodobé sledování za pomoci zobrazovacích metod. Tyto cysty stojí na pomezí skupin Bosniak II a Bosniak III, jsou komplexnější než cysty Bosniak II, ale nikoliv dostatečně komplexní tak, aby nutně vedly k jasné chirurgické intervenci. Tyto cysty většinou obsahují větší množství tenkých sept, bez měřitelného sycení po podání kontrastní látky. Přítomny mohou být i kalcifikace, které jsou širší než u kategorie Bosniak II, nebo mohou být nodulární. Cysty Bosniak IIF mohou obsahovat zesílení ve stěně cysty nebo v septech. Dále se do této kategorie zařazují cysty s hyperdenzním obsahem větším než 3 cm uložené převážně intrarenálně. Cystické léze této kategorie jsou sledovány za pomoci CT nebo MR, z důvodu snahy o časné odhalení eventuálního zvýšení komplexity nálezu, které by mohlo indikovat přítomnost malignity a vyžadovat případnou chirurgickou intervenci.
Image 4. <i>CT zobrazení – Bosniak IIF</i> Fig. 5. <i>CT imaging – Bosniak IIF</i> 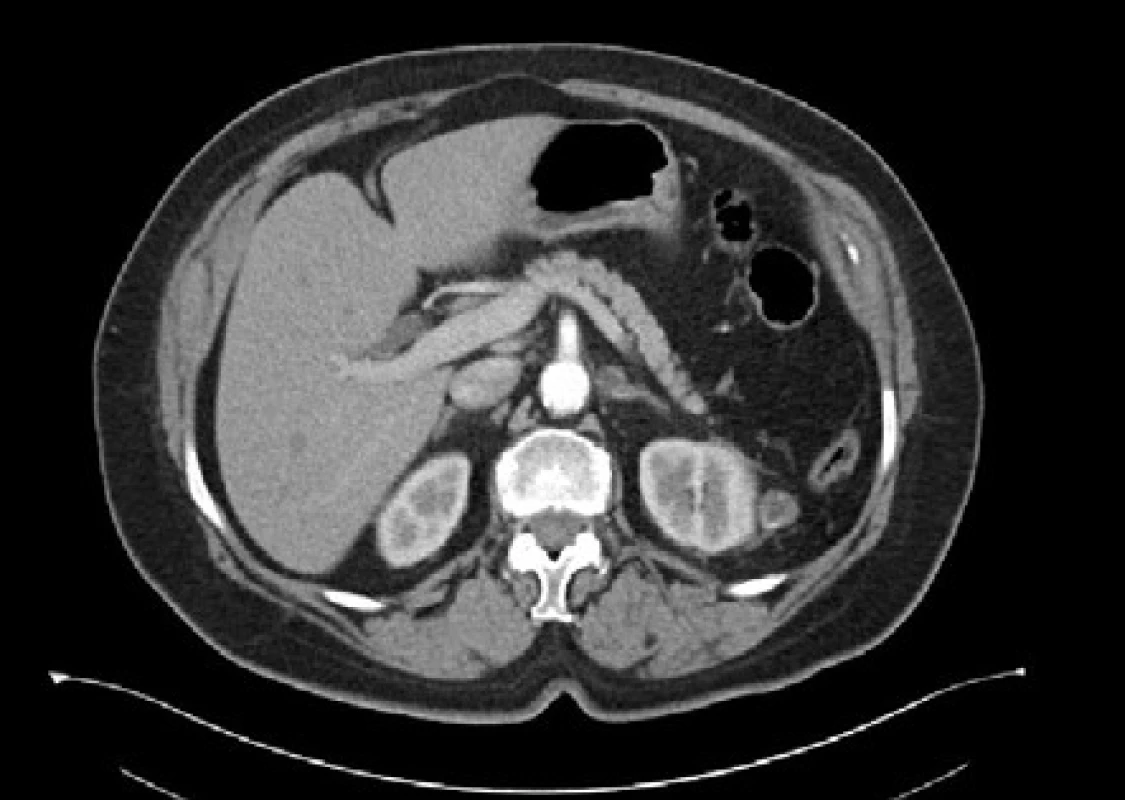
Kategorie Bosniak III (obrázek 6) pak zahrnuje cysty s tlustou, nepravidelnou stěnou a septy, přičemž stěna i septa mohou obsahovat nodulární kalcifikace. Septa jsou zde četnější než u kategorie Bosniak II a u těchto lézí dochází k sycení po podání kontrastní látky. V diferenciální diagnostice kategorie Bosniak III jsou kromě maligních neoplazií zahrnuty i léze benigního rázu, jako je CN, SESTL, benigní multilokulární cysta, hemoragická cysta a ledvinný absces. Vzhledem k výše popsané široké škále diferenciálních diagnóz někteří z autorů doporučují provedení diagnostické biopsie, avšak pro obvykle malý objem nádorových buněk uvnitř cystické léze může docházet k navýšení rizika falešně negativního výsledku biopsie. Cysty kategorie Bosniak III jsou tedy indikovány k chirurgické revizi.
Image 5. <i>CT zobrazení – Bosniak III</i> Fig. 6. <i>CT imaging – Bosniak III</i> 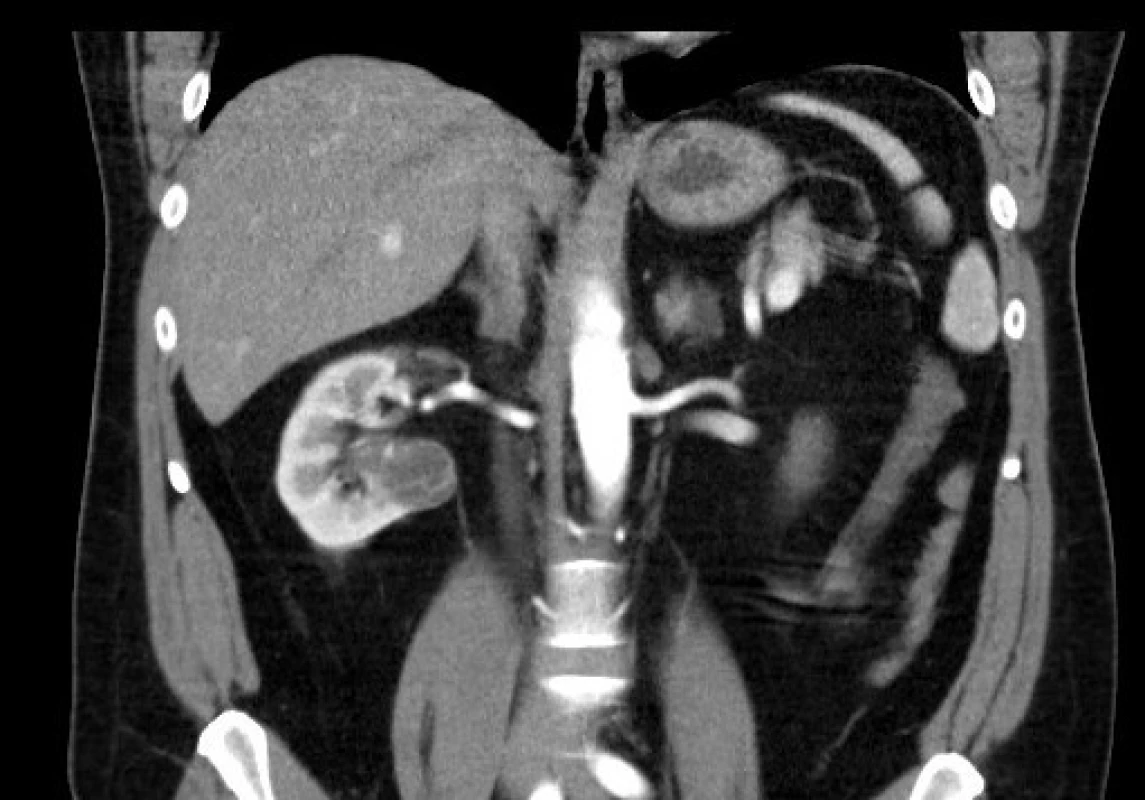
V kategorii Bosniak IV (obrázek 7) jsou zahrnuty léze, mající charakteristiky kategorie Bosniak III, navíc však obsahující i sytící se měkkotkáňovou solidní komponentu. Jsou primárně považovány za léze maligní, pokud není jasně prokázán opak, a jen malé procento těchto lézí má pak v důsledku benigní povahu (např. SESTL). Tyto nálezy jsou indikovány k chirurgické revizi (25, 28, 29, 30, 31).
Image 6. <i>MR zobrazení – Bosniak IV</i> Fig. 7. <i>CT imaging – Bosniak IV</i> 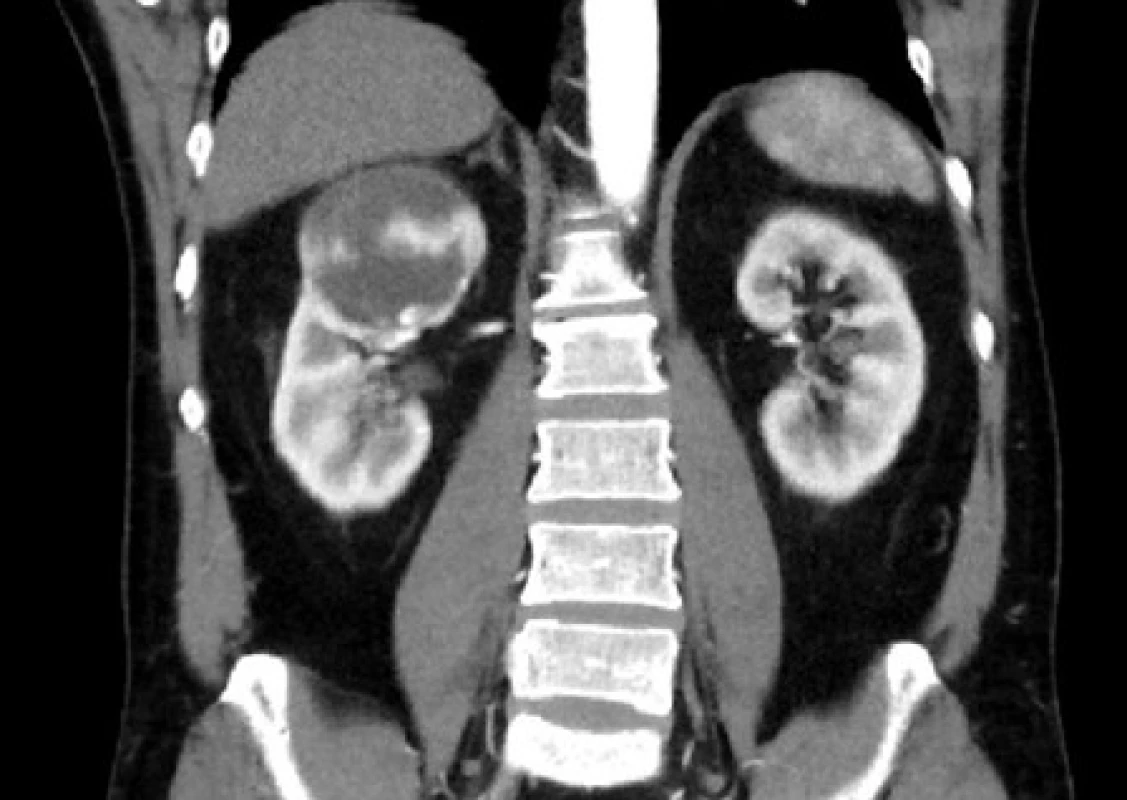
CT vyšetření s podáním kontrastní látky zůstává standardem při vyhodnocování cystických lézí ledvin. S technickým pokrokem na poli CT vyšetření dochází i k detailnějšímu zobrazení jemných struktur, jako jsou např. tenká septa v libovolné rovině. Navzdory technickým pokrokům však stále zůstává vysoká variabilita konečného popisu, závislá na zkušenostech a dovednostech hodnotícího radiologa. CT vyšetření (stejně tak MR), na rozdíl od USG a CEUS, umožňuje provést staging onemocnění a zobrazení cévního zásobení, které je nezbytné pro operační řešení nálezu.
Zobrazení cystických lézí pomocí MR
Ačkoli původní Bosniakova klasifikace byla navržena k užití při CT vyšetření, je možno tuto klasifikaci implementovat i na vyšetření pomocí MR. MR nálezy se velmi shodují jak s nálezy histopatologickými, tak i s nálezy na CT, a i proto je MR vhodnou vyšetřovací metodou v diagnostice cystických lézí ledvin. Výhodou MR oproti CT je možnost přesnějšího hodnocení charakteru tekutinové složky díky odlišné intenzitě signálu v tekutinách různého druhu, dále umožňuje detailnější zobrazení sept, tloušťky stěny cysty a heterogenity jejího obsahu, díky přesnějšímu posouzení přítomnosti kontrastního sycení (32, 33).
CT VERSUS MR
Při srovnání výsledků zobrazovacích vyšetření CT a MR u cystických lézí ledvin můžeme říci, že při hodnocení počtu sept v lézi, má MR vyšší senzitivitu než CT (34). Detekce většího počtu sept pak může vést ke zvýšení kategorie léze dle Bosniaka. Nejdůležitějším z faktorů při hodnocení cystických lézí je přítomnost sycení po podání kontrastní látky. U MR vyšetření lze s využitím metody subtrakce přesněji posoudit i velmi mírné kontrastní sycení léze, které je na CT vyšetření obtížně odlišitelné od fenoménu pseudosycení. Nevýhodou MR je nemožnost posouzení přítomností kalcifikací v lézi, na rozdíl od CT. Naproti tomu jasnou výhodou MR je vysoký tkáňový kontrast, možnost zobrazení tkání na základě více různých charakteristik (T1 nebo T2 vážené zobrazení s možností potlačení signálu vody či tuku), velkým přínosem je difuzně vážené zobrazení. Mezi výhody MR se řadí také absence radiační zátěže. CT vyšetření by však mělo zůstat zlatým standardem při hodnocení cystických lézí ledvin. MR umožňuje zpřesnění diagnostiky u lézí, u kterých není jasně daná kategorie dle Bosniaka po CT vyšetření.
Biopsie cystických lézí ledvin
I přes technický vývoj a poměrně vysokou diagnostickou přesnost biopsií solidních renálních lézí, zůstává indikace biopsie cystického ložiska ledvin stále kontroverzním tématem. Samotná heterogenní povaha cystických lézí stále ponechává možnost chybného odběru a falešně negativní biopsie – menší množství tkáně v cystické lézi může vést často k nediagnostické biopsii (35). Dalším názorem proti biopsiím cystických lézí ledvin je i možnost rozsevu nádorových buněk při eventuální ruptuře léze během biopsie. Perkutánní biopsie může být indikována u kategorie Bosniak IV, kde je jasně přítomné ložisko solidní tkáně, na které je možno biopsii cílit (36).
MANAGEMENT CYSTICKÝCH LÉZÍ LEDVIN
Řešení renálních cystických lézí se opírá o rozdělení dle Bosniaka.
Cysty kategorie Bosniak I a II jsou zcela benigní léze, které za normálních okolností nevyžadují další sledování. Výjimky nastávají v případech, kdy jsou tyto léze větších rozměrů, symptomatické či výrazněji utlačují parenchym ledviny. V těchto případech mohou způsobovat obtíže charakteru například tlakových lumbalgií a poté připadá v úvahu řešení těchto nálezů. Možností je historicky několik – sklerotizace cysty pod ultrazvukovou či CT kontrolou s použitím sklerotizační látky – např. alkoholu. Dalšími možnosti jsou laparoskopická fenestrace cysty, ablace cysty či její marsupializace (37).
Kategorie Bosniak IIF jsou nálezy určené ke sledování. V současné době však neexistuje přesně stanovený postup, jak dlouho, intenzivně a jakými modalitami sledovat tyto jednotky. V rámci sledování je vhodné doplnit MR vyšetření, které může vést k upřesnění kategorie – MR má vyšší kontrastní rozlišení než CT, což může potenciálně vést k převedení léze do kategorie vyšší či nižší (upgrading či downgrading léze). CT vyšetření by však i v těchto případech mělo zůstat standardem.
Léze klasifikované v rámci kategorie Bosniak III by měly být považovány za lézi nádorovou a jako takové jsou indikovány k operačnímu řešení. Dle současných doporučení spočívá řešení těchto lézí v konzervativních, ledvinu šetřících výkonech (nephron sparing surgery). Kategorie Bosniak IV je považována již za jasně maligní nález (alespoň do té doby, dokud není diagnostikováno jinak) a stejně jako Bosniak III je indikována k chirurgické intervenci (9, 35, 38).
ZÁVĚR
Cystické nádory ledvin tvoří zhruba 8 % tumorů ledvin. V diagnostice a řešení těchto lézí je stěžejním vyšetřením standardně využívané CT a případy s ne zcela jasnými výsledky je pak vhodné korelovat s vyšetřením MR.
Cysty kategorie Bosniak I a II nevyžadují řešení, pokud nejsou symptomatické. Hlavní otázkou při řešení cystických lézí i nadále zůstává kategorie Bosniak IIF. Dle současných zkušeností se jeví jako nejvhodnější postup dispenzarizace těchto nálezů, s doplněním alespoň jednoho vyšetření MR v počátečním období dispenzarizace, k posouzení eventuální progrese nálezu a jeho přehodnocení na kategorii vyšší (upgrading), vedoucí v těchto případech k následné chirurgické intervenci. Kategorie Bosniak III a IV jsou nálezy určené k operačnímu řešení. Dle současných doporučení, a pokud je to technicky možné, tak s provedením konzervativních, ledvinu šetřících výkonů (nephron sparing surgery).
Došlo: 7. 6. 2016
Přijato: 5. 8. 2016
Kontaktní adresa:
MUDr. Tomáš Pitra
Urologická klinika LF UK a FN Plzeň
Edvarda Beneše 13,
305 99 Plzeň
email: pitrat@fnplzen.cz
Střet zájmů: žádný
Prohlášení o podpoře:
Podpořeno Programem rozvoje vědních oborů Karlovy univerzity (projekt P36) a MZ ČR RVO (Fakultní nemocnice Plzeň – FNPl, 00669806).
Sources
1. Park HS, Lee K, Moon KC. Determination of the cutoff value of the proportion of cystic change for prognostic stratification of clear cell renal cell carcinoma. J Urol. 2011; 186(2): 423–429.
2. Eble JN, Guido S, Epstein JI, et al. World Health Organization Classification of Tumours. Pathology and Geneticsof Tumours of the Urinary System and Male Genital Organs. Lyon: IARCPress; 2004.
3. Moch H, Cubilla AL, Humphrey PA, Reuter VE, Ulbright TM. The 2016 WHO Classification of Tumours of the Urinary System and Male Genital Organs-Part A: Renal, Penile, and Testicular Tumours. Eur Urol. 2016.
4. Gong K, Zhang N, He Z, et al. Multilocular cystic renal cell carcinoma: an experience of clinical management for 31 cases. J Cancer Res Clin Oncol. 2008; 134(4): 433–437.
5. Kuroda N, Ohe C, Mikami S, et al. Multilocular cystic renal cell carcinoma with focus on clinical and pathobiological aspects. Histol Histopathol. 2012; 27(8): 969–974.
6. You D, Shim M, Jeong IG, et al. Multilocular cystic renal cell carcinoma: clinicopathological features and preoperative prediction using multiphase computed tomography. BJU Int. 2011; 108(9): 1444–1449.
7. Amin MB, Tamboli P, Javidan J, et al. Prognostic impact of histologic subtyping of adult renal epithelial neoplasms: an experience of 405 cases. Am J Surg Pathol. 2002; 26(3): 281–291.
8. Delahunt B, Eble JN. Papillary renal cell carcinoma: a clinicopathologic and immunohistochemical study of 105 tumors. Mod Pathol. 1997; 10(6): 537–544.
9. Weibl P, Hora M, Kollarik B, Shariat SF, Klatte T. Management, pathology and outcomes of Bosniak category IIF and III cystic renal lesions. World J Urol. 2015; 33(3): 295–300.
10. Kosaka T, Mikami S, Miyajima A, et al. Papillary renal cell carcinoma: clinicopathological characteristics in 40 patients. Clin Exp Nephrol. 2008; 12(3): 195–199.
11. Kuroda N, Toi M, Hiroi M, Enzan H. Review of papillary renal cell carcinoma with focus on clinical and pathobiological aspects. Histol Histopathol. 2003; 18(2): 487–494.
12. Ljungberg B, Bensalah K, Canfield S, et al. EAU guidelines on renal cell carcinoma: 2014 update. Eur Urol. 2015; 67(5): 913–924.
13. Alomari AK, Nettey OS, Singh D, Kluger H, Adeniran AJ. Clinicopathological and immunohistochemical characteristics of papillary renal cell carcinoma with emphasis on subtyping. Hum Pathol. 2015;
46(10): 1418–1426.
14. Hora M, Urge T, Eret V, et al. Tubulocystic renal carcinoma: a clinical perspective. World J Urol. 2011; 29(3): 349–354.
15. Alexiev BA, Drachenberg CB. Tubulocystic carcinoma of the kidney: a histologic, immunohistochemical, and ultrastructural study. Virchows Arch. 2013; 462(5): 575–581.
16. Amin MB, MacLennan GT, Gupta R, et al. Tubulocystic carcinoma of the kidney: clinicopathologic analysis of 31 cases of a distinctive rare subtype of renal cell carcinoma. Am J Surg Pathol. 2009; 33(3): 384–392.
17. Azoulay S, Vieillefond A, Paraf F, et al. Tubulocystic carcinoma of the kidney: a new entity among renal tumors. Virchows Arch. 2007; 451(5): 905–909.
18. Montironi R, Mazzucchelli R, Lopez-Beltran A, et al. Cystic nephroma and mixed epithelial and stromal tumour of the kidney: opposite ends of the spectrum of the same entity? Eur Urol. 2008; 54(6): 1237–1246.
19. Lane BR, Campbell SC, Remer EM, et al. Adult cystic nephroma and mixed epithelial and stromal tumor of the kidney: clinical, radiographic, and pathologic characteristics. Urology. 2008; 71(6): 1142–1148.
20. Michal M, Syrucek M. Benign mixed epithelial and stromal tumor of the kidney. Pathol Res Pract. 1998; 194(6): 445–448.
21. Michal M, Hes O, Bisceglia M, et al. Mixed epithelial and stromal tumors of the kidney. A report of 22 cases. Virchows Arch. 2004; 445(4): 359–367.
22. Sahni VA, Mortele KJ, Glickman J, Silverman SG. Mixed epithelial and stromal tumour of the kidney: imaging features. BJU Int. 2010; 105(7): 932–939.
23. Hora M, Michal M, Hes O. Letter to the editor: Rodolfo Montironi, Roberta Mazzuccelli, Antonio Lopez‑Beltran, et al. Cystic nephroma and mixed epithelial and stromal tumour of the kidney: opposite ends of
the spectrum of the same entity? Eur Urol. 2009; 56(1): e3.
24. Vanecek T, Pivovarcikova K, Pitra T, et al. Mixed Epithelial and Stromal Tumor of the Kidney: Mutation Analysis of the DICER 1 Gene in 29 Cases. Appl Immunohistochem Mol Morphol. 2015.
25. Graumann O, Osther SS, Karstoft J, Hørlyck A, Osther PJ. Bosniak classification system: a prospective comparison of CT, contrast-enhanced US, and MR for categorizing complex renal cystic masses. Acta
Radiol. 2015.
26. Ascenti G, Mazziotti S, Zimbaro G, et al. Complex cystic renal masses: characterization with contrastenhanced US. Radiology. 2007; 243(1): 158–165.
27. Foukal J. Srovnání kontrastní ultrasonografie a CT v klasifikaci cystických lézí ledvin. In: Mechl M, editor. Česká radiologie: Grada; 2014. p. s. 30–39.
28. Bosniak MA. The current radiological approach to renal cysts. Radiology. 1986; 158(1): 1–10.
29. Han HH, Choi KH, Oh YT, Yang SC, Han WK. Differential diagnosis of complex renal cysts based on lesion size along with the Bosniak renal cyst classification. Yonsei Med J. 2012; 53(4): 729–733.
30. Israel GM, Bosniak MA. An update of the Bosniak renal cyst classification system. Urology. 2005; 66(3): 484–488.
31. Warren KS, McFarlane J. The Bosniak classification of renal cystic masses. BJU Int. 2005; 95(7): 939–942.
32. Israel GM, Bosniak MA. MR imaging of cystic renal masses. Magn Reson Imaging Clin N Am. 2004; 12(3): 403–412, v.
33. Wood CG, Stromberg LJ, Harmath CB, et al. CT and MR imaging for evaluation of cystic renal lesions and diseases. Radiographics. 2015; 35(1): 125–141.
34. Israel GM, Hindman N, Bosniak MA. Evaluation of cystic renal masses: comparison of CT and MR imaging by using the Bosniak classification system. Radiology. 2004; 231(2): 365–371.
35. Ellimoottil C, Greco KA, Hart S, et al. New modalities for evaluation and surveillance of complex renal cysts. J Urol. 2014; 192(6): 1604–1611.
36. Marconi L, Dabestani S, Lam TB, et al. Systematic Review and Meta-analysis of Diagnostic Accuracy of Percutaneous Renal Tumour Biopsy. Eur Urol. 2016; 69(4): 660–673.
37. Wein AJ, Kavoussi LR, et al. Campbell-Walsh Urology – 10. ed., Philadelphia: Saunders, Elsevier; 2012; 1492–1494.
38. Weibl P, Klatte T, Waldert M, Remzi M. Complex renal cystic masses: current standards and controversies. Int Urol Nephrol. 2012; 44(1): 13–18.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology
2016 Issue 3-
All articles in this issue
- LAPAROSKOPICKÁ NEFROPEXE
- OTEVŘENÁ RESEKCE PAPILÁRNÍHO RENÁLNÍHO KARCINOMU KATEGORIE cT2a
- HIV-POZITIVNÍ PACIENT ZNÁMÝ I NEZNÁMÝ: INFEKCE HIV V UROLOGII
- CYSTICKÉ TUMORY LEDVIN
- KABAZITAXEL V LÉČBĚ METASTATICKÉHO KASTRAČNĚ REZISTENTNÍHO KARCINOMU PROSTATY
- NEOADJUVANTNÍ CHEMOTERAPIE U INVAZIVNÍCH UROTELIÁLNÍCH NÁDORŮ MĚCHÝŘE: KORELACE LÉČEBNÉ ODPOVĚDI A PŘEŽITÍ PACIENTŮ
- INKONTINENCIA MOČU U DIEŤAŤA S URETER TRIPLEX A EKTOPICKÝM VYÚSTENÍM MOČOVODU
- MINIINVAZIVNÍ ŘEŠENÍ HEMORAGICKÉ KOMPLIKACE PO ROBOTICKY ASISTOVANÉ RADIKÁLNÍ PROSTATEKTOMII
- THE 23RD ANNUAL CONFERENCE OF THE SLOVAK UROLOGICAL SOCIETY IN ŽILINA, SLOVAKIA, 15–17 JUNE 2016.
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- CYSTICKÉ TUMORY LEDVIN
- HIV-POZITIVNÍ PACIENT ZNÁMÝ I NEZNÁMÝ: INFEKCE HIV V UROLOGII
- KABAZITAXEL V LÉČBĚ METASTATICKÉHO KASTRAČNĚ REZISTENTNÍHO KARCINOMU PROSTATY
- LAPAROSKOPICKÁ NEFROPEXE
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

