-
Medical journals
- Career
Klasifikace intraepiteliálních neoplazií předcházejících dlaždicovému karcinomu penisu a jejich analogie s prekancerózami dlaždicových karcinomů vulvy
: Michal Michal 1; Ondřej Hes 1; Denisa Kacerovská 1; Milan Hora 2; Leopold Rotter 3; Marián Švajdler 1; Dmitrij Kazakov 1
: Bioptická laboratoř s. r. o. a Šiklův ústav patologie LF UK, Plzeň 1; Urologická klinika LF UK, Plzeň 2; Reprofit International s. r. o., Klinika reprodukční medicíny a gynekologie, Brno 3
: Ces Urol 2014; 18(2): 94-100
: Review article
Prezentujeme souhrn, týkající se klasifikací intraepiteliálních neoplazií předcházejících dlaždicovému karcinomu penisu. Vzhledem k právě se tvořící klasifikaci těchto lézí vycházející z analogických vulvárních lézí uvádíme nejdříve klasifikaci vulvárních lézí a z nich odvozujeme klasifikaci penilních lézí. Některé pojmy jako například Bowenoidní nemoc a Bowenoidní papulóza či Bowenoidní dermatóza, Queyratova erythroplazie, leukoplakie a obrovský kondylom Buschke-Lowenstein by se neměly v diagnostice používat.
Klíčová slova:
vulva, vulvární intraepiteliální neoplazie, VIN, penilní intraepiteliální neoplazie, PeIN, WHO klasifikace, HPV.ÚVOD
Klasifikace preneoplastických změn předcházející dlaždicovému karcinomu penisu prochází v současné době rozsáhlou revizí, která zcela mění pohled na tuto diagnosticky obtížnou část patologie. Vzhledem k existenci úplné analogie těchto preneoplastických změn na penisu a na vulvě a nejspíše i několikrát častějšímu výskytu těchto tumorů na vulvě než na penisu jsou znalosti těchto změn na vulvě mnohem lépe prozkoumány, a mnoha patology jsou proto nová klasifikační schémata z vulvy aplikována na identické změny penisu. Žádná platná mezinárodní klasifikace v současné době tyto změny klasifikačních schémat v patologii penisu nepostihuje, a proto přinášíme jejich přehled a návrh nové klasifikace těchto preneoplastických změn na penisu.
SOUČASNÁ PLATNÁ WHO KLASIFIKACE INTRAEPITELIÁLNÍCH NEOPLAZIÍ PŘEDCHÁZEJÍCÍCH INVAZIVNÍMU DLAŽDICOVÉMU KARCINOMU PENISU
Většina karcinomů penisu patří do skupiny dlaždicových (skvamózních) karcinomů. Invazivní dlaždicové karcinomy jsou zpravidla předcházeny prekurzory těchto tumorů. Poslední WHO klasifikace, která se těchto prekanceróz týká, je z roku 2004, avšak byla sepsána již v roce 2002. Není tedy překvapivé, že je již pro dnešní účely klasifikace a následné léčby zcela nepoužitelná. V této klasifikaci se uvádí, že část dlaždicových karcinomů penisu je způsobená lidskými vysoce rizikovými (high-risk) papillomaviry (HR-HPV) a že tyto nádory mají in situ stadium růstu, které autoři navrhují nazývat (nejspíše po vzoru klasifikace nádoru cervixu) penilní intraepiteliální neoplazie (PeIN) grade I–III. Navíc tato klasifikace směšuje prekancerózy způsobené nízce rizikovými (low-risk) papillomaviry (LR-HPV) (nejčastěji typ 6 a 11) a HR-HPV (nejčastěji typ 16 a 18) do jedné skupiny, jako by se jednalo o jeden a ten samý mechanismus vzniku nádoru. Z tohoto důvodu ve stejné podkapitole autoři dále uvádějí jako prekancerózu obrovský kondylom (Giant condyloma zvaný Buschke-Lowenstein), který odlišují od verukózního dlaždicového karcinomu. Aby zmatkům nebyl konec, jako další typ prekancerózy penisu uvádějí autoři této WHO klasifikace Bowenoidní papulózu a Bowenoidní nemoc a spojují tyto jednotky s výrazy „Queyratova erythroplazie“ (1). Jinými slovy, poslední WHO klasifikace (2004) prekanceróz je nejen nepoužitelná, ale pro správnou léčbu a sledování pacientů přímo nebezpečná.
SOUČASNÁ PLATNÁ WHO KLASIFIKACE INTRAEPITELIÁLNÍCH NEOPLaZIÍ PŘEDCHÁZEJÍCÍCH INVAZIVNÍMU DLAŽDICOVÉMU KARCINOMU VULVY
Na začátek krátkého sdělení stavu klasifikace nádorů vulvy je třeba zmínit, že WHO klasifikace prekanceróz vulvy je téměř stejně matoucí a nepoužitelná, jako je tomu u penisu (2). Zmatek ve světové literatuře je možno doložit i tím, že není přesně uvedeno ani to, jestli se má používat anglický výraz „vulval“ nebo „vulvar“. Asi ⅔ článků používá anglický termín „vulvar,“ a proto i v tomto článku bude používán jeho překlad jako „vulvární.“
V poslední WHO klasifikaci týkající se nádorů vulvy z roku 2003 autoři zcela přiznávají analogii s prekurzory dlaždicových karcinomů cervixu a tvrdí, že tyto preneoplazie jsou způsobené HPV a navrhují jejich gradování na vulvární intraepiteliální neoplazie (VIN) grade I–III. Dále je uváděno, že asi jedna třetina VINů je makroskopicky výrazně pigmentovaná. Autoři této klasifikace zmiňují, že existuje ještě jakýsi simplexní (diferencovaný) typ VINu, který není způsobený HPV, aniž by blíže popsali klinický obraz tohoto VINu a aniž by uvedli jeho klinické rozdíly od HPV indukovaného VINu. Dále autoři přiznávají, že u tohoto simplexního VINu se atypie nacházejí většinou jen ve spodní vrstvě epitelu, ale ze znění textu nepřímo vyplývá, že by se měl tento typ dysplazie rozdělovat na grade I–III jako u HPV indukovaného VINu. Jde však o protiřečení, jelikož VIN III se liší od VIN I (stejně jako cervikální intraepiteliální neoplazie (CIN) III od CIN I) tím, že dysplazie postihuje celou výšku epitelu a ne jen bazální vrstvu epitelu.
KLASIFIKACE INTRAEPITELIÁLNÍCH NEOPLaZIÍ PŘEDCHÁZEJÍCÍCH INVAZIVNÍMU KARCINOMU VULVY PODLE INTERNATIONAL SOCIETY FOR THE STUDY OF VULVOVAGINAL DISEASE (ISSVD)
V roce 2004 ISSVD navrhlo terminologii, která se liší od WHO klasifikace vulvárních intraepiteliálních změn z roku 2003 a jednotlivé klinické typy VINů byly klinicky charakterizovány (3, 4). Tato klasifikace striktně oddělila od sebe dva typy VINů, a to:
- obvyklý (nediferencovaný) VIN, který je způsoben HR-HPV (nejčastěji typ 16, 33, 18) (3–5) a tento typ VINu je dále rozdělen na bazaloidní a bradavičnatý („warty“) podtyp (odlišovat bazaloidní a bradavičnatý podtyp je zcela nedůležité) a
- diferencovaný (simplexní) VIN, který ve velkém procentu případů (z naší zkušenosti asi ve ⅔ případů) vzniká na pozadí lichen sclerosus (dříve nazývaný jako „lichen sclerosus et atrophicus“).
Dále, a to je velmi důležité, ISSVD navrhla tyto VINy negradovat, a to z toho důvodu, že epitel na vulvě je tak nízký, že případné gradování tohoto typu VINu na dosahování intraepiteliálních změn do výšky ⅓, ⅔ epitelu vulvy (tak, jako je tomu u cervixu) by bylo zcela nereprodukovatelné. U diferencovaného typu VINu je též grading nemožný, protože intraepiteliální atypické změny postihují jen bazální vrstvu epitelu vulvy. Když patolog stanoví diagnózu VINu dle definice, má na mysli automaticky high-grade lézi, která je prakticky synonymní s termínem in situ karcinom. Hlavní rozdíly obvyklého a diferencovaného VINu jsou uvedeny v tabulce 1. Klinicky je možné též rozpoznat obvyklý typ VINu tím, že ⅓ případů obvyklého typu VINu vykazuje melaninovou pigmentaci (obr. 1), což je způsobeno redistribucí a hyperpigmentací epitelu doprovázející obvyklý typ VINu. V naší studii jsme ve spolupráci s dalšími dvěma zahraničními ústavy shromáždili celkem 45 pacientů s pigmentovanými intraepiteliálními změnami anogenitální oblasti. Ve všech případech se jednalo o HPV indukované léze a ani jeden případ diferencovaného typu VIN nebo diferencované penilní intraepiteliální neoplazie (PeIN) nebyl zjištěn (6).
1. Rozdíly mezi obvyklým typem VINu a diferencovaným typem VINu Table 1. Diff erence between typical type VIN and well diferetiated type of VIN 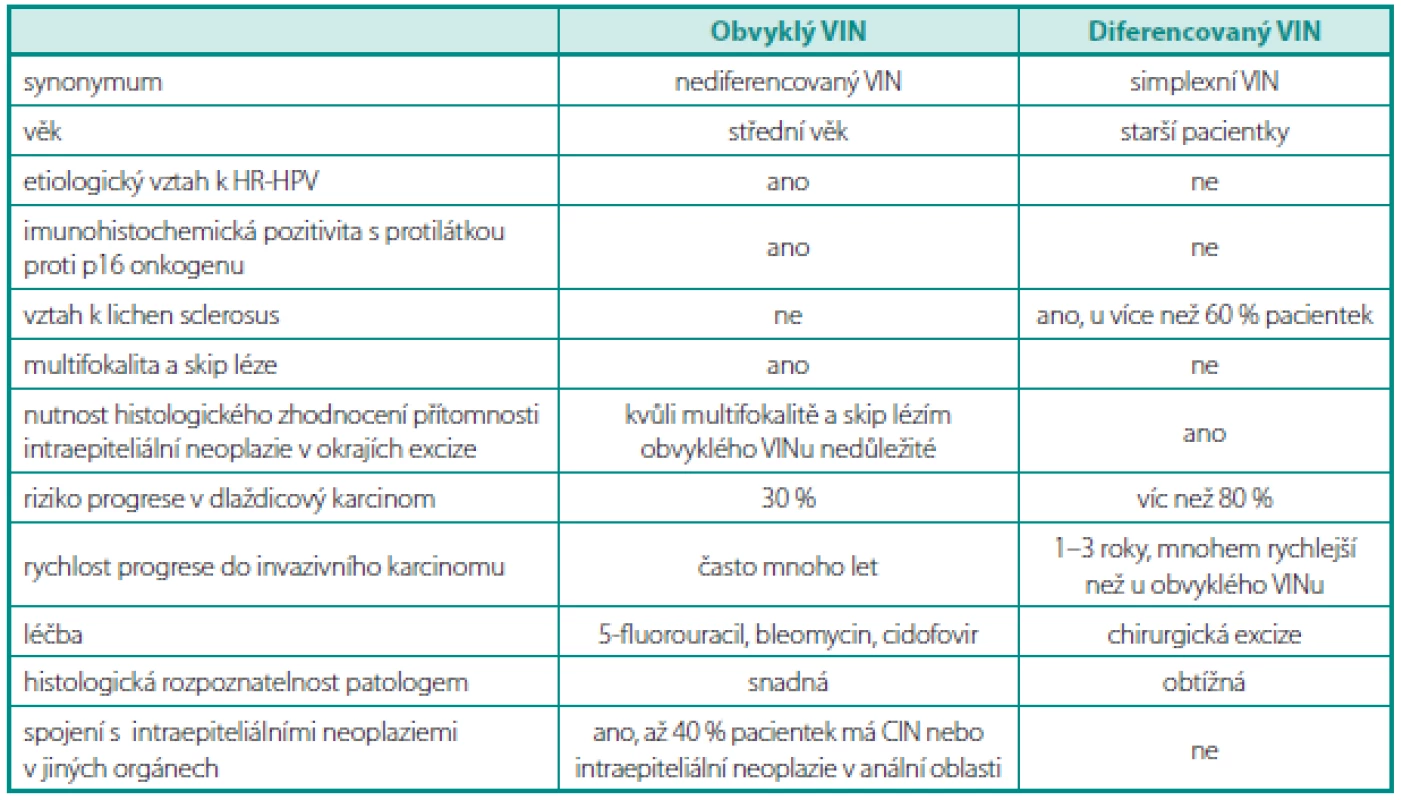
1. Obvyklý (nediferencovaný) VIN s hyperpigmentací Fig. 1. Unusual (undiferentiated) VIN with hyperpigmentation 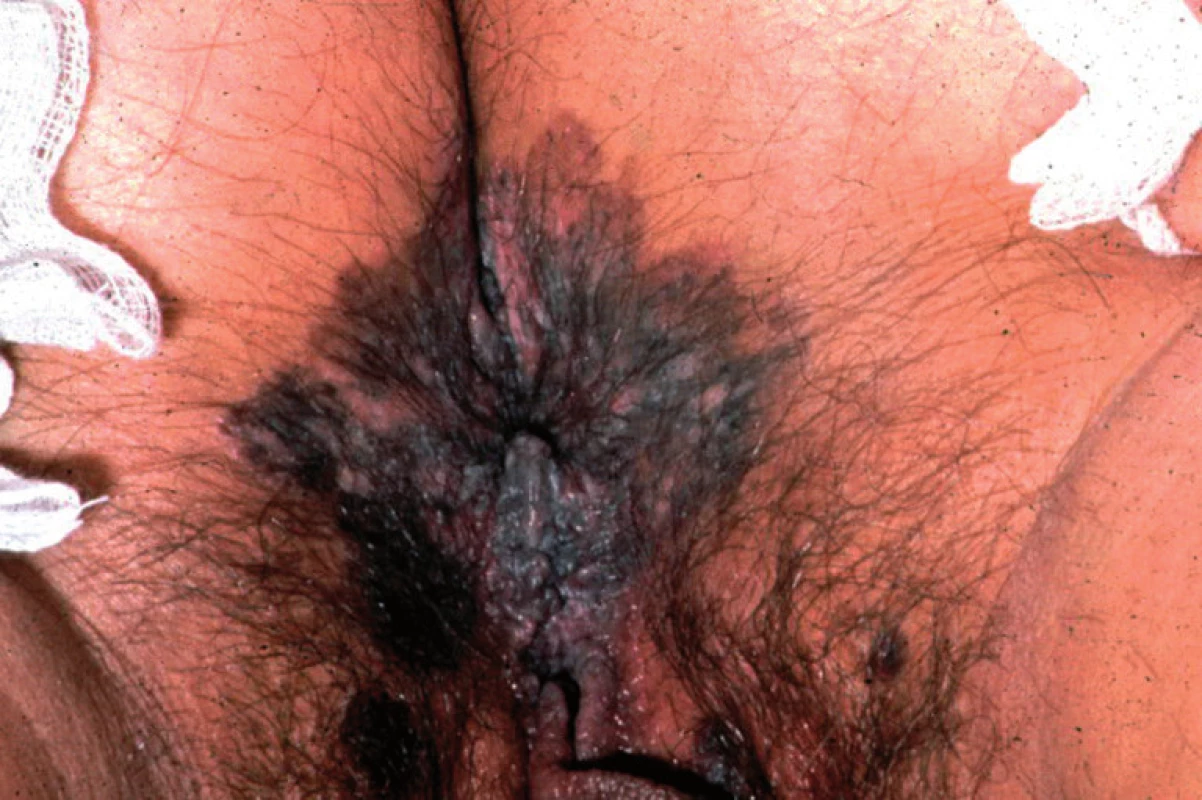
Pro praxi je velice důležité vědět, že ti patologové, kteří nejsou speciálně vyškoleni rozpoznávat diferencovaný typ VINu, a těch je ve světě pořád většina, velké procento případů diferencovaného typu VINu mikroskopicky podhodnotí a odečtou tuto high-grade lézi jen jako „reaktivní“ nenádorové změny nebo jako lichen sclerosus bez přítomnosti VINu. Velmi zdařile tuto alarmující skutečnost ilustruje práce holandských patologů, kteří zrevidovali předchozí biopsie u invazivních karcinomů vulvy ve spojení s lichen sclerosus a u 42 % pacientek, u kterých se vyskytl v pozdějším období dlaždicový karcinom vulvy, byl diferencovaný VIN nerozpoznán a podhodnocen jako benigní proces (7, 8).
Dále je třeba zdůraznit, že není žádná vzácnost zastihnout současně na vulvě nález jak VINu obvyklého typu, tak i diferencovaného VINu společně s vyvinutým lichen sclerosus.
KLASIFIKACE PENILNÍCH INTRAEPITELIÁLNÍCH NEOPLAZIÍ PŘEDCHÁZEJÍCÍCH INVAZIVNÍMU DLAŽDICOVÉMU KARCINOMU PENISU
Jsme si vědomi pouze jediné práce, která přehledně uvedla již novou klasifikaci penilních intraepiteliálních neoplazií (9). Jelikož senior autor této práce je dr. A. Cubilla, který má ve WHO klasifikaci na starosti nádory penisu, je prakticky jisté, že tato práce bude i základem budoucí WHO klasifikace penilních intraepiteliálních neoplazií (PeIN). I když autoři této práce to otevřeně nepřiznávají, jejich návrh klasifikace kopíruje ISSVD klasifikaci intraepiteliálních neoplazií vulvy (3, 4). Zcela v analogii s klasifikací VIN je PeIN dělen na nediferencovaný typ způsobený HR-HPV (dále rozdělený na podtypy bazaloidní a bradavičnatý), který v této práci budeme nazývat jako obvyklý (nediferencovaný) PeIN. Druhým typem je diferencovaný PeIN, který nemá vztah k HR-HPV a ve většině případů přichází ve spojení s lichen sclerosus (na penisu dříve nazývaný jako „balanitis xerotica obliterans“) (obr. 2) (10). Rozdíly v morfologii a klinickém chování jsou identické jako u vulvy. Obvyklý PeIN, na rozdíl od diferencovaného PeINu, vzniká u mladších pacientů, je často multifokální, progreduje méně často a doba potřebná k progresi do invazivního karcinomu je výrazně delší než u diferencovaného PeINu. Při diagnostikování obvyklého PeINu u homosexuálních pacientů je nutností vyloučit obdobné preneoplastické změny v anální/perianální oblasti, a to buď cytologií, či cytologickým odběrem na HPV genotypizaci, neboť tito pa-cienti mají až 40násobně vyšší pravděpodobnost tohoto onemocnění v dané oblasti. V případě, že preneoplastická léze je silně makroskopicky pigmentovaná, je téměř jisté, že stejně jako u vulvárních lézí, se bude jednat o HR-HPV indukovaný, obvyklý PeIN, a ne o diferencovaný PeIN (6). Téměř všechny případy obvyklého PeINu jsou imunohistochemicky p16 onkogen pozitivní. P16 imunohistochemická pozitivita v této lokalitě je používaná jako levná náhražka HR-HPV genotypizace a téměř všechny případy obvyklého PeINu jsou p16 onkogen pozitivní, zatímco diferencovaný PeIN je p16 onkogen imunohistochemicky negativní. Hlavní rozdíly obvyklého a diferencovaného PeINu jsou uvedeny v tabulce 2.
2. Lichen sclerosus a diferencovaný PeIN Fig. 2. Lichen sclerosus and undifere nciated PeN 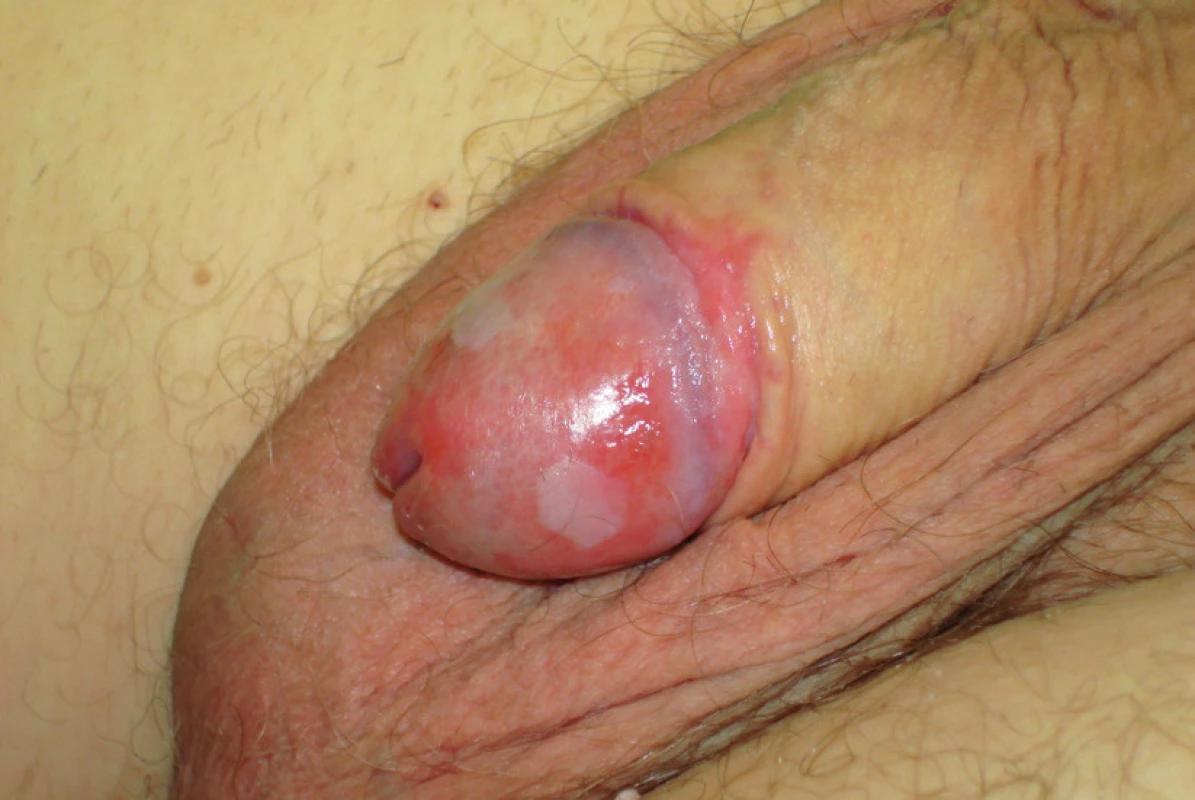
2. Rozdíly mezi obvyklým typem PEINu a diferencovaným typem PEINu Table 2. Diff erence between typical type VIN and well diff erentiated type of PEIN 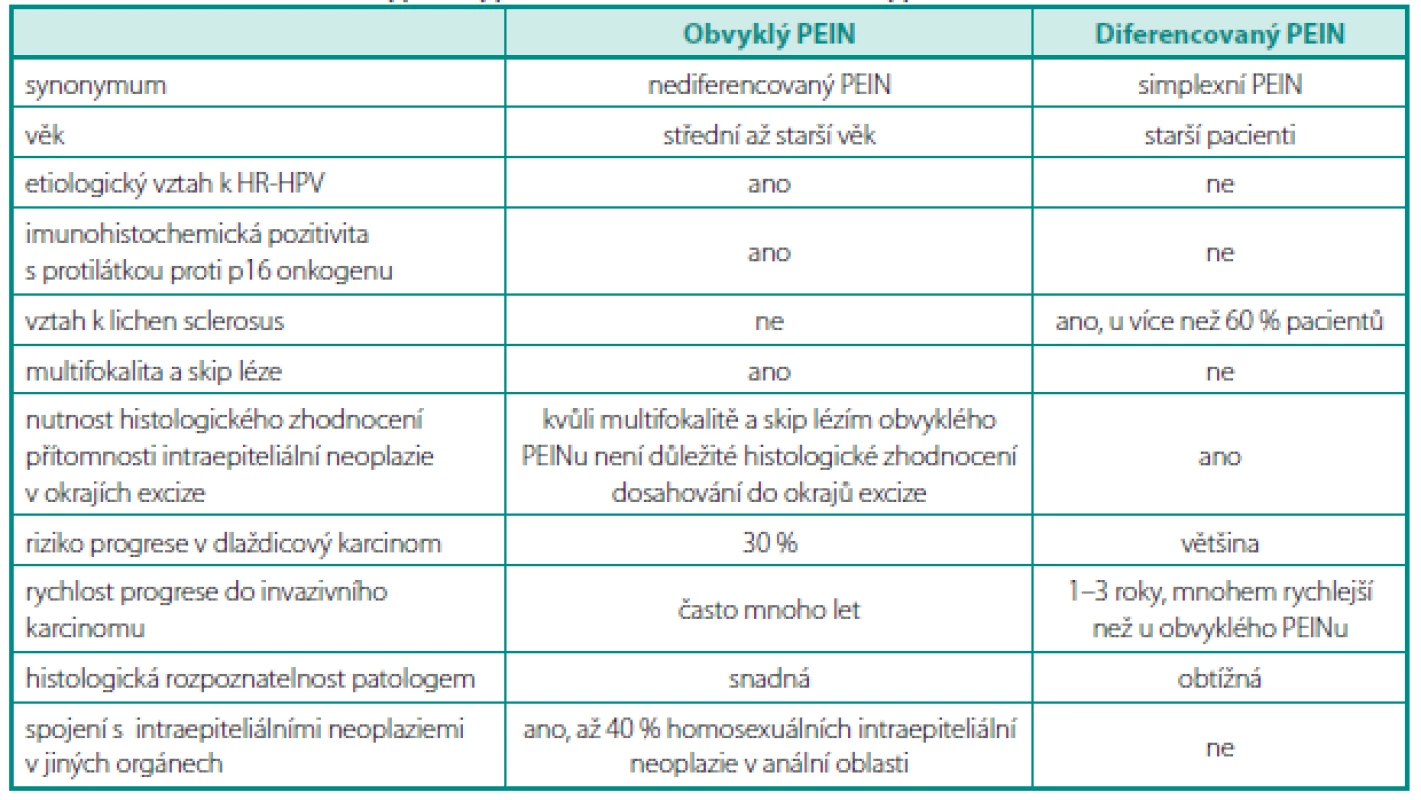
Velmi důležitý fakt pro urology je ten, že zatímco histologické rozpoznání obvyklého PeINu patologem je jednoduché, histologické rozpoznání diferencovaného PeINu, stejně jako je tomu u diferencovaného VINu (7, 8), nezaškoleným patologem je obtížné, protože atypické změny postihují jen bazální vrstvu epitelu. Na našich plzeňských pracovištích pracuje celkem 46 patologů, z nichž část je superspecializována tak, že jeden patolog odečítá biopsie pouze z jednoho orgánu. Diagnostiku penilních a vulvárních intraepiteliálních neoplazií neprovádí v našich laboratořích uropatolog, ale dermatopatolog, který odečítá výhradně kožní biopsie.
Stejně jako na vulvě, tak i na penisu je možné zastihnout současně jak obvyklý typ VINu, tak i diferencovaný VIN společně s vyvinutým lichen sclerosus.
Jako úplnou novinku bychom chtěli uvést, že před 3 měsíci byla publikována práce, která dokazuje, že existuje ještě jeden typ preneoplazie dlaždicového karcinomu vulvy a penisu (a samozřejmě i celého zbývajícího anogenitálního traktu včetně vaginy, cervixu a anu), která je odlišná od obvyklého a diferencovaného VINu a PeINu (11). Jedná se o léze, které jsou způsobeny LR-HPV, a to především HPV typy 6 a 11, v menšině případů se jedná o HPV 42, 44 a 70. Dříve se mělo za to, že LR-HPV způsobují bezvýhradně benigní léze (diagnostikované histologicky většinou jako papilomy, benigní kondylomy a různé typy bradavic). Tato práce dokázala, že i LR-HPV mohou způsobit invazivní dlaždicový karcinom. Většinou se jedná léze, které jsou bradavičnatě-verukózně („verrucous-warty carcinoma“) konfigurované a histologicky se jedná o papilárně skvamózní typy dlaždicových karcinomů. Pacientů s lézemi penisu bylo osm z celkového počtu 57 a jejich nádory byly diagnostikovány jako bradavičnatý karcinom („warty carcinoma“) (pět případů) a verukózní karcinom („verrucous carcinoma“) (jeden případ) a ve dvou případech se jednalo o histologicky běžně vypadající dlaždicové karcinomy. Většina těchto LR-HPV indukovaných lézí s verukózní či bradavičnatou konfigurací se dříve nazývaly obrovský kondylom Buschke-Lowenstein, mají velmi dobrou prognózu a zpravidla nemetastazují. Většina z nich je imunohistochemicky p16 onkogen negativní.
Na závěr bychom chtěli upozornit na dva důležité aspekty této navržené klasifikace:
- Některé pojmy jako například Bowenoidní nemoc a Bowenoidní papulóza (12) či Bowenoidní dermatóza (odpovídají obvyklému (nediferencovanému) VINu a obvyklému (nediferencovanému) PeINu), Queyratova erythroplazie (odpovídá obvyklému VINu a obvyklému PeINu) a obrovský kondylom Buschke-Lowenstein (odpovídá verukóznímu dlaždicovému karcinomu) a leukopalakie by se neměly v diagnostice používat a urologové by je měli odmítat. Jedná se o historicky zastaralé, matoucí termíny, zpravidla svědčící o nevzdělanosti odečítajícího patologa.
- Je možné, že urologům se pojmy obvyklý (= nediferencovaný) PeIN a diferencovaný (= simplexní) PeIN mohou zdát zavádějící. Je to především z toho důvodu, že diferencovaný (simplexní) PeIN je diagnózou pro osud pacienta zpravidla závažnější než obvyklý (= nediferencovaný) PeIN, ačkoliv terminologie názvosloví by mohla napovídat o pravém opaku. Vysvětlením této zdánlivé nesrovnalosti je to, že terminologie je odvozená od histologického vzhledu těchto preneoplazií penisu, kde diferencovaný (simplexní) PeIN vypadá histologicky zdánlivě „benigněji“ než PeIN obvyklý (= nediferencovaný) a není odvozen od jejich klinického chování.
Došlo: 13. 1. 2014.
Přijato: 24. 4. 2014.
Kontaktní adresa
prof. MUDr. Michal Michal
Šiklův ústav patologie FN
alej Svobody 80, 304 60 Plzeň
e-mail: michal@medima.cz
Podpořeno projektem Ministerstva zdravotnictví ČR koncepčního rozvoje výzkumné organizace 00669806 – FN Plzeň.
Střet zájmů: žádný.
Sources
1. Eble JN, Sauter G, Epstein JI, Sesterhenn IA. World Health Classification of Tumors. Tumours of the urinary system and male genital organs. Pathology and genetics. Lyon: IARC Press 2004.
2. Tavassoli F, Devilee P. World Health Classification of Tumors. Tumors of the breast and female genital organs. Pathology and genetics. Lyon: IARC Press 2003.
3. Sideri M, Jones RW, Wilkinson EJ, Preti M, Heller DS, Scurry J, Haefner H, Neill S. Squamous vulvar intraepithelial neoplasia: 2004 modified terminology, ISSVD Vulvar Oncology Subcommittee. J Reprod Med 2005; 50 : 807–810.
4. Heller DS, van Seters M, Marchitelli C, Moyal-Barracco M, Preti M, van Beurden M. Update on intraepithelial neoplasia of the vulva: proceedings of a workshop at the 2009 World congress of the International Society of Vulvovaginal Diseases. Edinburg, Scotland, September 2009. J Lower Gen Tract Dis 2010; 14 : 363–373.
5. De Sanjosé S, Alemany L, Ordi J, et al. Worldwide human papillomavirus genotype attribution in over 2000 cases of intraepithelial and invasive lesions of the vulva. Eur J Cancer 2013; 49 : 3450–3461.
6. Kacerovska D, Requena L, Carlson JA, Santonja C, Michal M, Bouda J, Konstantinova AM, Kaspirkova J, Fikrle T, Rotter L, Kazakov DV. Pigmented squamous intraepithelial neoplasia of the anogenital area: a histopathological and immunohistochemical study of 64 specimens from 45 patients exploring the mechanisms of pigmentation. American Journal of Dermapathology 2014; accepted for publication, in press.
7. Van Nieuwenhof H, Bulten J, Hollema H, Dommerholt RG, Massuger LFAG, van der Zee AGJ, Hullu JA, van Kempen LCLT. Differentiated vulvar intraepithelial neoplasia is often found in lesions, previously diagnosed as lichen sclerosus, which have progressed to vulvar squamous cell carcinoma. Mod Pathol 2011; 24 : 297–305.
8. van den Eiden L, de Hullu JA, Massuger LFAG, Greffe JMM, Bult P, Wiersma A, van Engen-van Grunsven ACH, Sturm B, Bosch SL, Hollema H, Bulten J. Interobserver variability and the effect of education in the histopathological diagnosis of differentiated vulvar intraepithelial neoplasia. Mod Pathol 2013; 26 : 874–880.
9. Velazquez EF, Chaux A, Cubilla AL. Histologic classification of penile intraepithelial neoplasia. Semin Diagn Pathol 2012; 29 : 96–102.
10. Vik V, Nencka P, Záleský M, Zachoval R. Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi. Ces Urol 2011; 52 : 78–84.
11. Guimera N, Lloveras B, Lindeman J, Alemany L, van de Sandt M, Alejo M, Hernandez-Suarez G, Bravo IG, Molijn A, Jenkins D, Cubilla A, Muñoz N, de Sanjose S, Bosch FX, Quint W; RIS HPV TTHPV. The occasional role of low-risk Human papillomaviruses 6, 11, 42, 44, and 70 in anogenital carcinoma defined by laser capture microdissection/PCR methodology. Results from a global study. Am J Surg Pathol 2013; 37 : 1299–1310.
12. del Pino M, Rodriguez-Carunchio L, Ordi J. Pathways of vulvar intraepithelial neoplasia and squamous cell carcinoma. Histopathology 2013; 62 : 161–165.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2014 Issue 2-
All articles in this issue
- Intravesical therapy of urinary bladder tumours
- Classification of the penile intraepithelial neoplasias preceding invasive squamous cell carcinomas and their analogy with precancers of vulvar squamous cell carcinoma
- Predictive parameters of metastatic renal cell cancer
- The role of pulmonary metastasectomy in the treatment of disseminated clear renal cell carcinoma
- Endoscopic extraperitoneal radical prostatectomy and its complications – own experience from the first 300 procedures
- Percutaneous nephrolithotripsy in Galdakao-modified supine position
- Aneurysmal cyst of the adrenal gland
- „Burned-out“ tumour of a testis with metastasis to retroperitoneal lymph node
- The case of enormous benigne prostate hyperplasia
- Asynchronous solitary metastasis of clear cell carcinoma 7 year after nefrectomy manifested as Horner syndrom
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Intravesical therapy of urinary bladder tumours
- Aneurysmal cyst of the adrenal gland
- Classification of the penile intraepithelial neoplasias preceding invasive squamous cell carcinomas and their analogy with precancers of vulvar squamous cell carcinoma
- „Burned-out“ tumour of a testis with metastasis to retroperitoneal lymph node
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

