-
Medical journals
- Career
Intestinální metaplazie sliznice močového měchýře a Peutz Jeghersův syndrom
Authors: Miroslav Hanuš 1; Michaela Matoušková 1; Ludmila Koldová 2
Authors‘ workplace: Urocentrum Praha 1; Ústav patologie 3. LF UK Praha 2
Published in: Ces Urol 2012; 16(2): 112-116
Category: Case report
Overview
Intestinální metaplazie sliznice močového měchýře patří mezi vzácněji se vyskytující léze, někdy považované za prekancerózu. Uvádíme případ pacienta s těmito dvěma diagnózami, průběh onemocnění a šířeji problematiku diskutujeme.
Klíčová slova:
močový měchýř, intestinální metaplazie, Peutz Jeghersův syndrom.ÚVOD
Zhoubná onemocnění epitelu močových cest (urotelu) se projevují nejčastěji exofytickým růstem, histologicky jde o uroteliální karcinomy. Mívají vilózní struktury, obvykle rostoucí na tenké stopce, které malignizací přecházejí až v solidní exofyty na široké bázi. Ty se často propagují i endofyticky.
V posledních letech se daří zachytit exofytické intrakavitální léze močového měchýře při ultrasonografickém vyšetření v urologických ambulancích. Ojediněle se setkáme s exofytickými nádory močového měchýře, jejichž ultrasonografický i cystoskopický vzhled napodobuje uroteliální karcinomy. Sem patří některé bizarní formy cystitis glandularis, cystitis intestinalis a adenokarcinom. Ani zkušený urolog neodliší v cystoskopu tyto léze od papilokarcinomu. Konečnou diagnózu stanoví histolog.
VLASTNÍ PŘÍPAD
Předkládáme případ 42letého knihovníka, narozeného 1968. V Urocentru Praha byl prvně vyšetřen v listopadu 2009. V roce 1994 mu byl diagnostikován Peutz Jeghersův syndrom (PJS), který zapříčinil v roce 2002 ileus s následnou resekcí střeva. Protože Peutz Jeghersův syndrom bývá spojován s některými orgánovými malignitami, zmiňujeme jej podrobněji. Nemocní s PJS mívají hamartomy v tenkém střevě s polypózou tlustého střeva, někdy i žaludku. Po těle a na rtech, hlavně v dětství se objevují nachové, nebo černé skvrny, které obvykle v dospělosti mizí. Náš pacient je neměl. Dnes je možná i preventivní genetická identifikace, která odhalí s pravděpodobnosti 30–80 % přítomnost onemocnění. Jde o mutaci na genu STK 11.
Nemocný byl poslán do Urocentra s iritačními mikčními obtížemi. Při ultrazvukovém vyšetření byla diagnostikována drobná mnohočetná nefrolitiáza, jinak přiměřený nález. Při kontrole v únoru 2010 na USG nově zjišťujeme plošnou exofytickou nerovnost na bázi měchýře, připomínající neoplazii. Cytologie moče však opakovaně prokázala PAP II. Pokračovali jsme videocystoskopií, doplněnou NBI (Narrow Band Imaging). Makroskopický nález vykazoval velmi zhrubělou sliznici báze měchýře, překrývající ústí, místy papilomatózně změněnou a prominující endokavitárně (obr. 1). V okolí hrdla se nacházely četné buly (obr. 2). NBI prokazoval zmnoženou a rozšířenou cévní kresbu, která však pouze lemovala léze (obr. 3). Nález imitoval plošný papilokarcinom. Biochemická vyšetření byla opakovaně v normě.
Image 1. Cystoskopie před operací Fig. 1. Cystoscopy prior TUR 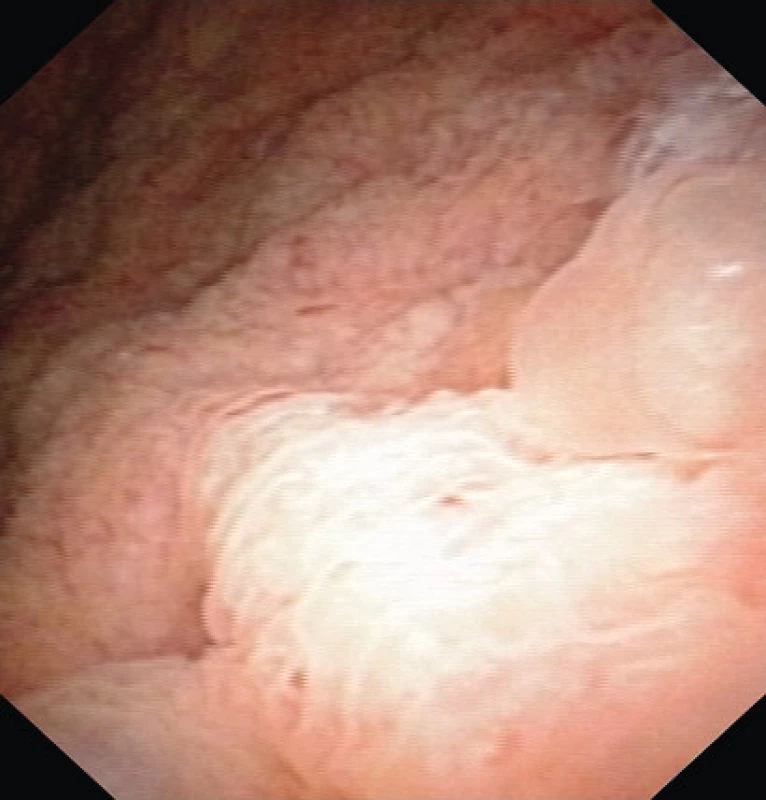
Image 2. Cystoskopie před operací Fig. 2. Cystoscopy prior TUR 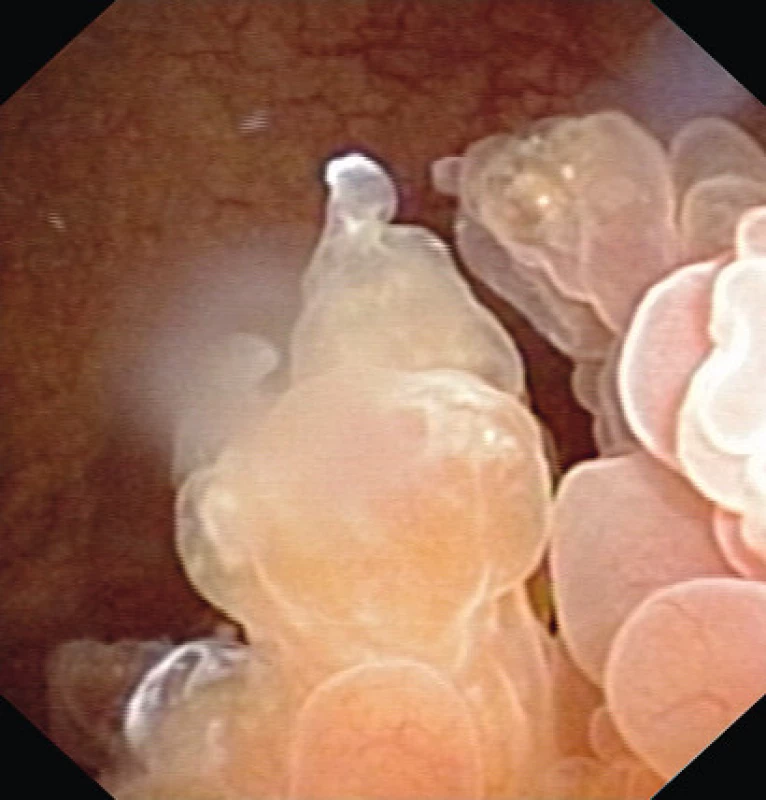
Image 3. Cystoskopie před operací (NBI) Fib. 3 Cystoscopy prior TUR (NBI) 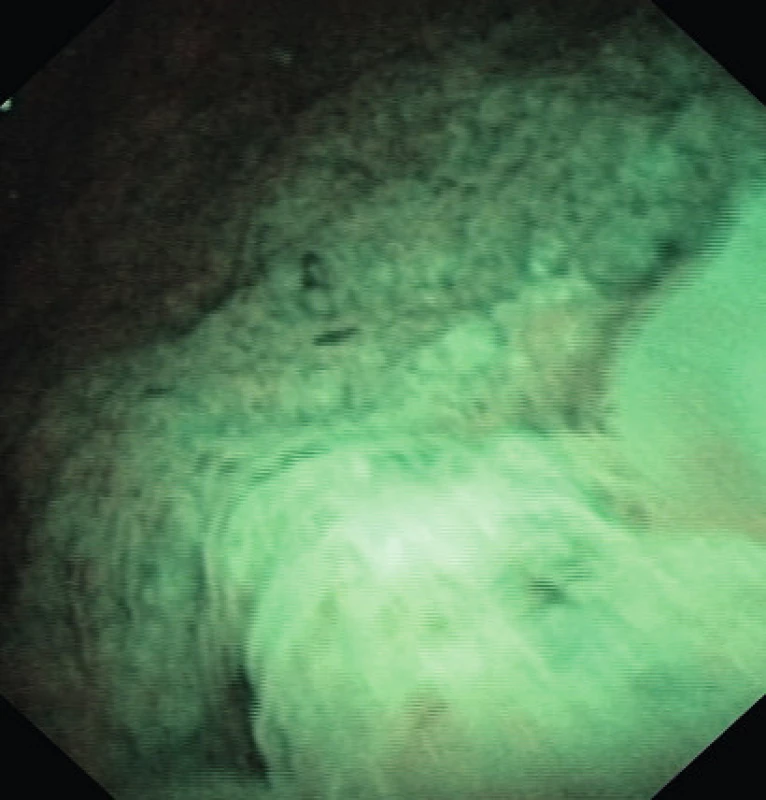
V červnu 2010 jsme provedli stratifi kovanou resekcí, která přecházela přes obě ústí. Pooperační průběh byl bez komplikací. Histologický nález (se svolením MUDr. L. Koldová, Ústav patologie 3. LF KU Praha): intestinální metaplazie charakteru cystitis glandularis cystica (obr. 4, 5).
Image 4. Sliznice močového měchýře vlevo kryta urotelem, vpravo intestinální metaplazie s pohárkovými buňkami (hematoxylin-eosin, zvětšení 40x) Fig. 4. Bladder mucosa on the left side covered with normal urothelium, right intestinal metaplasia with goblet cells (hematoxylin-eosin, 40x) 
Image 5. Extracelulární a intracelulární hlen (pohárkové buňky) v metaplastickém střevním epitelu (PAS a alciánová modř, zvětšení 200x) Fig. 5. Extracellular and intracellular (goblet cells) mucin in metaplastic intestinal epithelium (PAS and alcian blue, 200x) 
Měsíc po výkonu byl pacient (mimopražský) hospitalizován na regionální urologii pro febrilní stav s výraznými cystitickými obtížemi. Zvládnuto parenterální antimikrobiální léčbou.
Na CT z července 2010 byla potvrzena bilaterální drobná nefrolitiáza, dilatace pánviček i přilehlých močovodů a popsána zesílená báze měchýře. Při naší kontrole v srpnu 2010 byl pacient subjektivně v pořádku, sonograficky vyznačena dilatace dutých systémů a přilehlého ureteru vpravo. Tedy proti CT částečný ústup dilatace. Pacient sám udával jen občasné lumbalgie vpravo.
Při další kontrole v únoru 2011 byl pacient z urologického hlediska bez potíží. Cystoskopicky bez zjevných známek recidivy (obr. 6).
Image 6. Cystoskopie čtyři měsíce po operaci Fig. 6. Cystoscopy four months after TUR 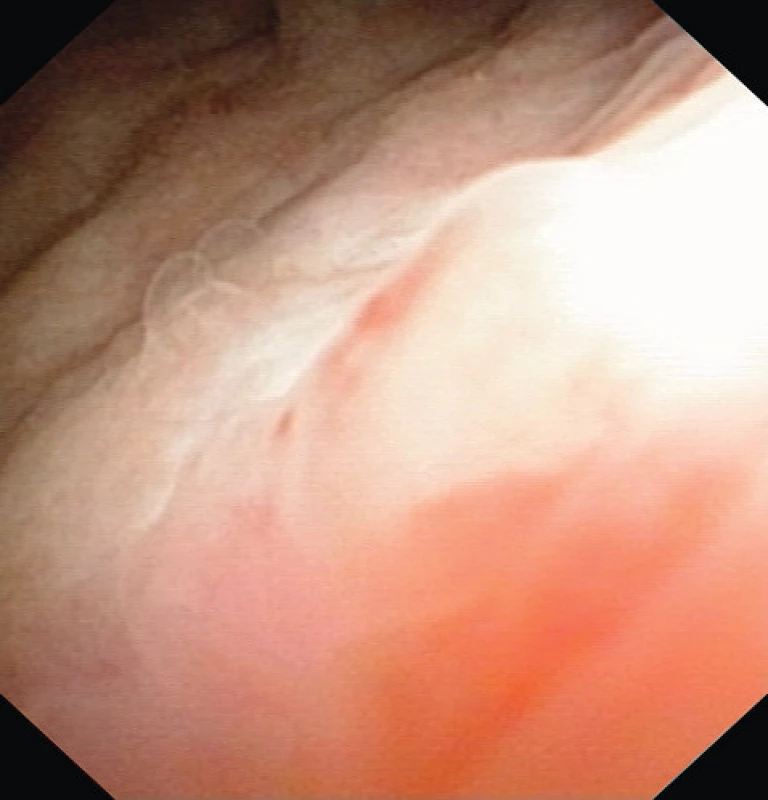
Při poslední kontrole v prosinci 2011 nález dilatace pánviček a přilehlých močovodů zůstával nezměněn. Cystoskopicky však přibyly buly kolem hrdla a větší nerovnosti sliznice na bázi, které již nevylučují recidivu (obr. 7). Ústí jsou obtížně přehledná. Kontrolní cystoskopie je plánována za půl roku.
Image 7. Cystoskopie 18 měsíců po operaci Fig. 7. Cystoscopy 18 months after TUR 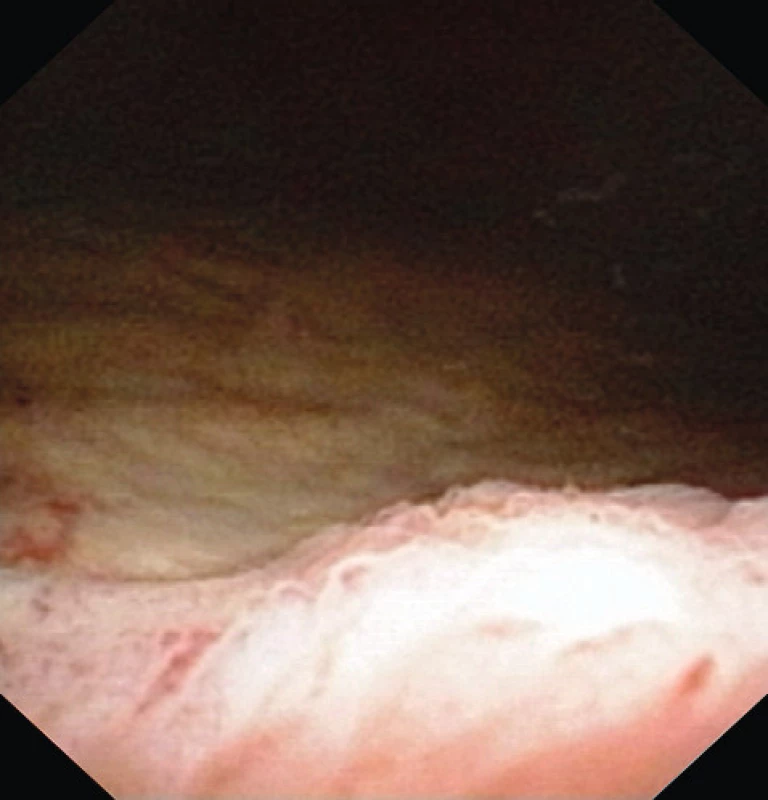
DISKUSE
Cystitis glandularis (CG), v typické formě i cystitis intestinalis (CI), patří k benigním uroteliálním abnormalitám. V probíraném kontextu je třeba chápat CI jako variantu glandulární cystitis. Vzácnější intestinální forma však inklinuje k častějším recidivám a je spojována s výskytem adenokarcinomu, jehož vyzrálé formy mají podobnou strukturu (1). Nedávno byl publikován zajímavý názor, že průkaz zkrácení telomer ve srovnání s normálním urotelem, navíc spojený s dalšími cytogenetickými abnormalitami, podporuje hypotézu CI jako prekurzoru adenokarcinomu (2). Nicméně názor o zvýšeném riziku přechodu do adenokarcinomu není obecně přijímán (3, 4).
CI je nejčastěji lokalizována na hrdle či bázi měchýře a svojí polohou může navozovat iritační příznaky, ale také blokovat ústí močovodů s následnou dilatací horních vývodných močových cest. Histomorfologicky CG tvoří žláznaté formace v oblasti lamina propria, lemované cylindrickým, eventuálně kubickým epitelem, i vícevrstevným. Cylindrické buňky mohou mít mucinózní vzhled. Podrobnější studie používají k odlišení adenokarcinomu, CG a CI průkaz glykogenu a neutrálních mucínů. Je stanovován sialomucin, sulfát mucin a ještě O-acylované muciny. Výsledky však nebyly zatím přínosné (1). Nicméně průkaz O - acetylovaných mucinů je považován za důkaz pro suspekci na kolorektální karcinom (5). Histochemicky je mucin identický u intestinální formy i s mucinem produkovaným v colon. Také je upozorňováno na rozdílnou lokalizaci β-catheninu uloženému v jádrech u CG na rozdíl od mebranózní lokalizace u CI. Tento jev byl potvrzen u Barretovy choroby jícnu, kde je považován za známku preneoplazie (6). Cystitis intestinalis může architektonickým uspořádáním napodobovat adenokarcinom extenzivním zavzetím lamina muscularis propria, fokální produkcí mucinu, mírnými cytologickými atypiemi a sporadickým výskytem mitóz (7).
CI charakterizují nepravidelné i větvené tubulární formace, lemované mucinózními buňkami pohárkového vzhledu (goblet cells), takže v mikroskopickém obrazu připomínají sliznici tlustého střeva. Oba typy se mohou vyskytovat současně, někdy v kombinaci s dlaždicovou metaplazií (8).
V naší literatuře jsme nalezli dva články zabývající se touto problematikou (9, 10). Ke vzácnějším onemocněním urotelu náleží ještě další jednotky, které však v tomto kontextu blíže nerozvádíme. Sem patří papilární (polypoidní) cystitis, obvykle z chronické iritace permanentním katétrem, pouhá papilární hyperplazie, kterou vídáme v těsném sousedství intrakavitárního růstu karcinomu prostaty, poradiační cystitis s charakteristickými nepřesně demarkovanými hyperemickými okrsky, někdy s nálety fibrinu. Při intravezikální sekundární chemoprofylaxi, např. Mitomycinem C, vídáme při cystoskopických kontrolách dlouhodobé (měsíce trvající) fibrinové nálety na resekovaných plochách, jejichž okraje lemuje až papilárně změněná sliznice. Tento obraz méně zkušenému urologovi může imitovat lokální recidivu papilokarcinomu. Jde však v naprosté většině jen o reaktivní změny.
ZÁVĚR
PJS je v literatuře zmiňován v souvislosti s nádorovým postižením mamm, GIT a gynekologického ústrojí. Případy diagnostikované uroteliální intestinální metaplazie spojené s prokázaným Peutz Jeghersovým syndromem jsme v literatuře nenalezli. Resekce lézí významně zvyšují vznik obstrukce uretrálních ústí. Referovaný pacient je necelé dva roky po TUR měchýře v dobrém stavu, ale poslední cystoskopická kontrola vykazovala mírnou progresi poresekčních změn sliznice, která může později vyústit v indikaci k reTUR. Příznaky Peutz Jeghersova syndromu jsou dlouhou dobu stabilní a subjektivně pacienta příliš nezatěžující. Pacient je dispenzárně sledován, neboť intestinální cystitis na rozdíl od čisté glandulání formy může malignizovat.
Došlo: 2. 2. 2012.
Přijato: 2. 5. 2012.
Kontaktní adresa
doc. MUDr. Miroslav Hanuš
Urocentrum Praha
Karlovo náměstí 319/3, 120 00 Praha 1
e-mail: hanus@urocentrum.cz
Sources
1. Newbould M, McWilliam LJ. A study of vesical adenocarcinoma, intestinal metaplasia and related lesions using mucin histochemistry. Histopathology 1990; 17(3): 225–230.
2. Smith AK, Hansel DE, Jones JS. Role of cystitis et glandularis and intestinal metaplasia in development of bladder carcinoma. Urology 2008; 71(5): 91–98.
3. Morton MJ, Zhang S, Polez-Beltran A, et al. Telomere shortening and chromosomal abnormalities in intestinal metaplasia of the urinary bladder. Clin Cancer Res 2007; 13(20): 6232–6236.
4. Kaya C, Akpinar IN, Fugen A, Turkeri LN. Large cystitis glandularis: a very rare cause of severe obstructive urinary symptomps in an adult. Int Urol Nephrol 2007 39 : 441 – 444. DOI 10.1007/s11255-006-9042-4.
5. Wells M, Anderson K. Mucin histochemistry of cystitis glandularis and primary adenocarcinoma of the urinary bladder. Pathol Lab Med 1985; 109(1): 59–61.
6. Bryan RT, Nicholls JH, Harrison RF, Jankowski JA,Wallace DM. Th e role of beta-catenin signalling in the malignant potential of cystitis glandularis. J Urol 2003; 170(5): 1892–1896.
7. Jacobs LB, Brooks JD, Epstein LI. Diff erentiation of colonic metaplasia from adenocarcinoma of urinary bladder. Hum Pathol 1997; 28(10): 1152–1157.
8. Cystitis glandularis www.mechyr.nadory.cz (Fakultní nemocnice Plzeň a Bioptická laboratoř Plzeň).
9. Mainer K, Čuřík R. Intestinální metaplázie močového měchýře. Čes Urol 1999; 3 : 4–6.
10. Klečka J, Hora M, Boudová L, Michal M. Cystitis cystica – příčiny, diagnostika, léčba: kazuistika. Čes Urol 2003; 2 : 33–36.
Labels
Paediatric urologist Nephrology Urology
Article was published inCzech Urology

2012 Issue 2-
All articles in this issue
- Selhání lokální léčby karcinomu prostaty
- Časná salvage radioterapie po radikální prostatektomii indikovaná u pacientů s rostoucí hladinou PSA v hodnotách nižších, než je konvenční hranice biochemické recidivy 0,2 ng/ml
- Možnosti endoskopického řešení dlouhodobě ponechaných inkrustovaných ureterálních stentů
- Karcinom rete testis
- Intestinální metaplazie sliznice močového měchýře a Peutz Jeghersův syndrom
- Bilaterální karcinom ledviny řešený jednodobou operací, nefrektomií a resekcí ledviny
- Krvácení do skrota jako první příznak metastazování karcinomu prostaty do nadvarlete
- Lymfadenektomie sentinelové uzliny epidermoidního karcinomu penisu
- Czech Urology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Časná salvage radioterapie po radikální prostatektomii indikovaná u pacientů s rostoucí hladinou PSA v hodnotách nižších, než je konvenční hranice biochemické recidivy 0,2 ng/ml
- Možnosti endoskopického řešení dlouhodobě ponechaných inkrustovaných ureterálních stentů
- Intestinální metaplazie sliznice močového měchýře a Peutz Jeghersův syndrom
- Selhání lokální léčby karcinomu prostaty
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

