-
Medical journals
- Career
Novorozenci matek s nemocí COVID-19 v České republice v průběhu první vlny pandemie (1. 3.–31. 8. 2020)
Authors: G. Mlčochová 1; P. Hubáček 2; J. Janota 1
Authors‘ workplace: Novorozenecké oddělení s JIRP, Gynekologicko-porodnická klinika 2. LF UK a FN Motol, Praha 1; Ústav lékařské mikrobiologie 2. LF UK a FN Motol, Praha 2
Published in: Čes-slov Pediat 2020; 75 (8): 451-457.
Category: Actual Topic
Overview
Cíl studie: Cílem bylo získat informace o klinickém průběhu matek pozitivních na virus SARS-CoV-2 a jejich novorozenců v období první vlny pandemie nemoci COVID-19 v České republice (1. 3.–31. 8. 2020).
Design studie: Retrospektivní epidemiologická studie.
Soubory: Soubor tvořilo 18 žen pozitivních na SARS-CoV-2 a stejný počet novorozenců.
Sběr dat: Sběr dat probíhal formou otázek zaslaných e-mailem, případně doplněných telefonicky, na předem zvolená gynekologicko-porodnická a neonatologická pracoviště v České republice (n = 90).
Výsledky: Z celkového počtu 18 žen s pozitivitou SARS-CoV-2 v nazofaryngeálním stěru bylo 15 rodiček asymptomatických, 2 ženy měly mírné příznaky a pouze 1 měla závažné klinické projevy. Všichni novorozenci se narodili v rozmezí od 36. do 41. gestačního týdne, ve 12 případech (67,7 %) se jednalo o spontánní vaginální porod, 6 novorozenců (32,3 %) se narodilo císařským řezem. Průměrná porodní hmotnost byla 3275 g, u žádného novorozence nebyla stanovena diagnóza intrauterinní růstové restrikce. Poporodní adaptace probíhala bez komplikací, pouze v jednom případě se rozvinul lehký RDS (syndrom dechové tísně). U 13 novorozenců byl proveden výtěr z nazofaryngu. Pozitivní nález byl pouze v 1 případě, a to u asymp-tomatického novorozence 14. den života. K rozvoji RDS došlo pouze u 1 novorozence v situaci, kdy nebylo možné vyloučit ev. podíl aspirace plodové vody, ostatní novorozenci (94,4 %) byli klinicky zcela v pořádku.
Závěr: Shromážděná data z České republiky v průběhu první vlny pandemie potvrzují závěry současných studií ukazujících, že infekce SARS-CoV-2 u těhotných žen ve většině případů nezpůsobuje nepříznivé následky u novorozenců. Z literatury vyplývá, že naprostá většina matek prodělá mírné až středně závažné příznaky a prognóza novorozenců je dobrá, což je v souladu s výsledky naší studie. Současně u sledovaných žen nedošlo k vertikálnímu přenosu infekce.
Klíčová slova:
COVID-19 – SARS-CoV-2 – těhotná žena – novorozenec – vertikální přenos
ÚVOD
První případ nákaz nemocí COVID-19 způsobené virem SARS-CoV-2 byl zaznamenán v čínském Wuhanu v prosinci 2019. Od té doby se tento virus velmi rychle rozšířil prakticky po celém světě, což vedlo v březnu WHO k vyhlášení pandemie. SARS-CoV-2 je opouzdřený RNA virus, který pochází z čeledi koronavirů, podčeledi orthokoronavirů, který má celkem 4 rody (Alfacoronavirus, Betacoronavirus, Gammacoronavirus, Deltacoronavirus). Mezi lidské patří pouze typ Alfa - a Betacoronavirus, přičemž SARS-CoV-2 patří mezi betakoronaviry [1]. Dosud je popsaných celkem 7 koronavirů způsobujících infekce u člověka. Z toho čtyři způsobují mírné respirační příznaky (HKU-1, OC43, 229E, NL63), zbylé tři pak mohou vést k závažným akutním respiračním syndromům s vysokou mortalitou (SARS-CoV, MERS-CoV a SARS-CoV-2) [1–3].
Výskyt SARS-CoV-2 v pediatrické populaci je relativně nízký; děti tvoří přibližně 2 % všech nakažených [4]. V důsledku nižší virulence a incidence infekce u dětí pak mohou být děti důležitým zdrojem viru a rizikem přenosu na vulnerabilnější část populace [3, 4]. Závažnost klinických projevů lze u dětí rozdělit do 5 stupňů: 1. asymptomatický průběh; 2. mírný průběh (rýma, bolest v krku, horečka, slabost, gastrointestinální příznaky); 3. středně závažný průběh (kašel, pneumonie); 4. těžký průběh (časné respirační příznaky s horečkou a kašlem, gastrointestinální příznaky, dušnost a centrální cyanóza, hypoxie); 5. kriticky závažný průběh (rozvoj ARDS až respiračního selhání, šok, encefalopatie, poškození myokardu a srdeční selhání, poruchy koagulace, renální selhání) [4]. Asymptomatický, mírný či středně závažný průběh onemocnění je pozorován u přibližně 90 % dětí. Zajímavostí pediatrické populace je také zjištění, že u dětí se může virus replikovat ve střevě a být vylučován stolicí i několik týdnů po stanovené diagnóze, což může vést i k fekálně-orálnímu přenosu (především u kojenců a batolat) a přispívat ke komunitnímu přenosu a šíření virové infekce [1, 3, 4].
Těhotné ženy jsou z mnoha důvodů rizikovou skupinou a pro pochopení nemoci COVID-19 je zcela zásadní získat více dat o průběhu nemoci a ovlivnění vývoje plodu během gravidity [1]. Vertikální přenos z matky na dítě v průběhu těhotenství byl zatím prokázán pouze v jednom případě, i tak se však jedná o zásadní zjištění, které je třeba podložit dalšími kazuistikami a studiemi [1, 5–7].
MATERIÁL A METODIKA
Retrospektivně jsme shromáždili data o nemocných těhotných ženách v průběhu první vlny pandemie COVID-19 v České republice (období od 1. 3. do 31. 8. 2020). E-mailem a telefonicky jsme v období od května do srpna 2020 získali data týkající se žen, které porodily v době infekce SARS-CoV-2 nebo krátce po ní. Získali jsme data o klinickém stavu matky, způsobu porodu, současném osídlení streptokokem typu B, gestačním stáří, porodní hmotnosti a klinickém stavu novorozence, skóre dle Apgarové, způsobu krmení a laboratorních výsledcích vč. testů na SARS-CoV-2.
Bylo osloveno celkem 90 pracovišť, z nichž 67,7 % (n = 61) poskytlo informace o rodičkách. Mezi pracovištěmi, která poskytla data o rodičkách, bylo 45,5 % (n = 41) pracovišť I. stupně, 12,2 % (n = 11) pracovišť II. stupně (perinatologická centra intermediární péče) a 10,0 % (n = 9) pracovišť III. stupně (perinatologická centra intenzivní péče) (graf 1).
Graph 1. Procentuální zastoupení pracovišť a jejich typů, která poskytla informace o rodičkách v průběhu první vlny pandemie. 
VÝSLEDKY
S COVID-19 pozitivními matkami a jejich novorozenci se v průběhu první vlny pandemie (1. 3. –31. 8. 2020) setkali ve 12 porodnicích (13,3 % oslovených; 21,3 % porodnic, které nám poskytly informace). Jednalo se o celkem 18 rodiček, které měly pozitivní test na SARS-COV-2 metodou RT-PCR (kvantitativní polymerázová řetězová reakce s reverzní transkriptázou, z anglického real time reverse transcriptase polymerase chain reaction). Matky byly nejčastěji ošetřovány v perinatologických centrech nejvyššího typu (n = 8; 44,5 %), následně na pracovištích I. stupně (n = 6; 33,3 %) a v intermediárních centrech (n = 4; 22,2 %) (graf 2). Za předpokladu, že se v ČR ve sledovaném období narodilo přibližně stejně dětí jako v prvním pololetí (tj. 54 000), lze odhadovat, že výskyt dětí SARS-CoV-2 pozitivních matek činil cca 0,3 promile.
Graph 2. Rozmístění matek s nemocí COVID-19 v jednotlivých typech pracovišť. 
U 83,4 % matek (n = 15) se jednalo o asymptomatické přenašečky viru, pouze u 11,1 % (n = 2) žen byly přítomny mírné příznaky (rýma, bolest v krku, únava, myalgie, subfebrilie) a pouze 1 matka (5,5 % při nízkém celkovém počtu n) prodělala závažnější formu nemoci s rozvojem bilaterální pneumonie, pro kterou dostávala hydroxychlorochin.
Všech 18 novorozenců bylo narozeno v rozmezí 36+0 až 41+5 týdne gestace s průměrnou porodní hmotností 3275 g (tab. 1), u žádného novorozence nebyla stanovena diagnóza intrauterinní růstové restrikce. Celkem 12 novorozenců (66,6 %) se narodilo spontánním vaginálním porodem, 6 novorozenců (33,4 %) císařským řezem (graf 3). Bezprostřední poporodní adaptace všech dětí proběhla bez komplikací.
Table 1. Souhrnná data o všech novorozencích COVID-19 pozitivních matek narozených v průběhu první vlny pandemie (1. 3.–31. 8. 2020) 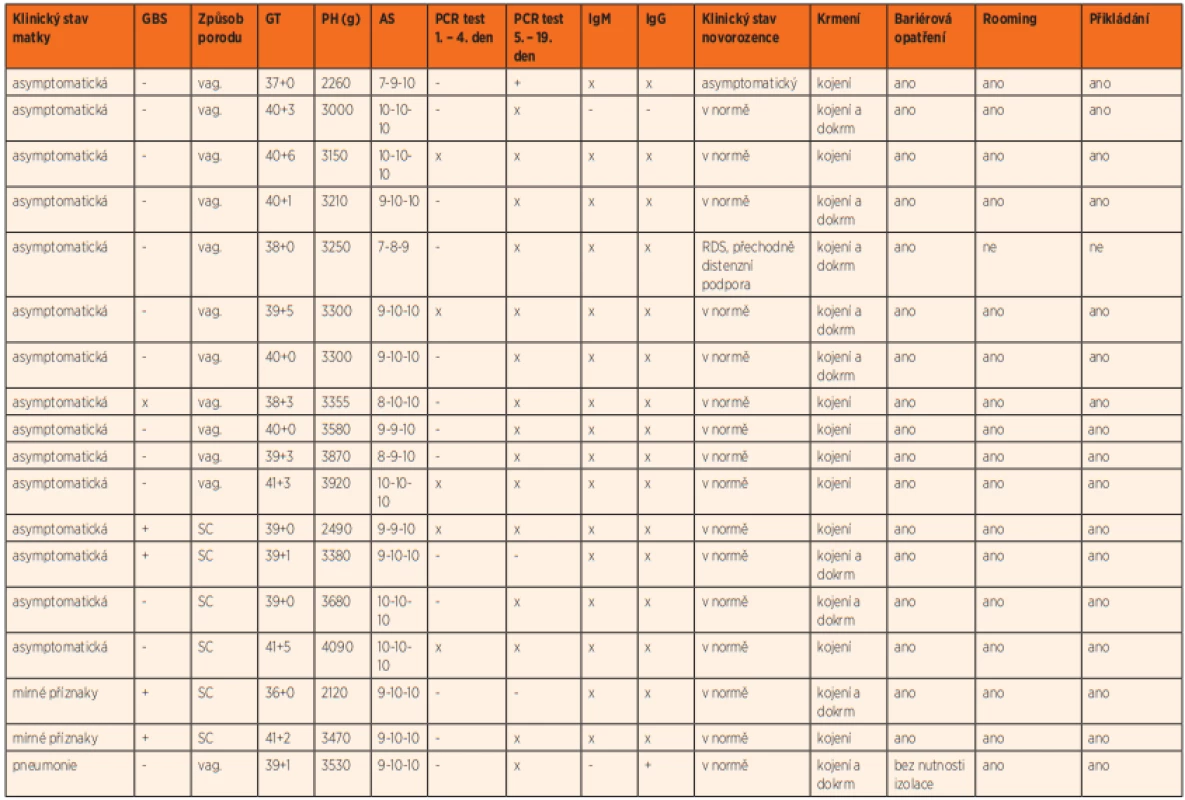
Zkratky: GBS – vaginální kolonizace Streptokoka skupiny B (Streptococcus agalactiae), SC – císařský řez, Vag. – vaginální porod, GT – gestační týden, PH – porodní hmotnost, AS – Apgar skóre, RDS – syndrom dechové tísně Legenda:+ = pozitivní; - = negativní; x = nestanoveno Graph 3. Procentuální zastoupení způsobů porodu a klinických příznaků žen s nemocí COVID-19. 
U 13 novorozenců (72,2 %) byl v průběhu prvních 4 dnů života proveden výtěr z nazofaryngu a ve všech případech byl negativní, zbylí novorozenci (n = 5, 27,8 %) nebyli na SARS-CoV-2 testováni (graf 4). U 2 novorozenců byla stanovena hladina protilátek v pupečníkové krvi. V jednom případě byl výsledek negativní – jednalo se o asymptomatickou rodičku; ve druhém případě se jednalo o matku se závažnějším průběhem a rozvojem bilaterální pneumonie. U tohoto novorozence byly v pupečníkové krvi detekovány protilátky IgG, výtěr z nazofaryngu metodou RT-PCR byl negativní.
Graph 4. Procentuální zastoupení novorozenců postnatálně testovaných metodou RT-PCR na SARS-CoV-2. 
V jednom případě došlo u novorozence k rozvoji RDS při suspektní aspiraci plodové vody, SARS-CoV-2 byl u něj opakovaně negativní. Všichni ostatní novorozenci (n = 17, 94,4 %) pozitivních matek byli v dalším průběhu hospitalizace asymptomatičtí a v případě dalších odběrů s odstupem až 19 dnů byl RT-PCR test pozitivní pouze u 1 novorozence asymptomatické matky. Novorozenec byl v době pozitivity (14. den života) zcela bez klinických známek infekce.
Ve většině porodnic byli novorozenci ponecháni s matkou na pokoji (vyjma přechodných pooperačních stavů po císařském řezu) při dodržení hygienických opatření. Pouze v případě novorozence s rozvojem RDS nebyla izolace s matkou nutná vzhledem k časnému propuštění do domácí péče. Na žádném pracovišti nebyla prováděna striktní izolace až do propuštění, jak doporučují závěry některých publikovaných studií [1]. Polovina dětí byla v době propuštění plně kojena, ostatní byly kojeny a dokrmovány umělou formulí.
DISKUSE
Od prvního případu nemoci COVID-19 v prosinci loňského roku byla publikována řada článků shrnujících stovky případů těhotných žen nebo novorozenců s nemocí COVID-19, z nichž dosud nejvýznamnější publikací je přehledový článek Tripelly et al. z června 2020 s více než 37 studiemi, zahrnujícími 275 těhotných žen a 248 novorozenců s podrobně popsanými charakteristikami, klinickým projevem a laboratorními výsledky [1]. Uvádí, že pouze část žen byla asymptomatická (8 %), naprostá většina žen měla mírné klinické projevy (především febrilie a kašel) [1]. V tomto se data ve srovnání s naší studií, kde byla většina žen asymptomatických (83,4 %) nebo měla velmi mírné projevy, významně liší [8]. Může to být dáno malým vzorkem sledované populace a současně vyšším podílem testovaných žen, které neprojevovaly klinické známky infekce při přijetí do zdravotnického zařízení (které bylo v počátku pandemie prováděno u mnoha hospitalizovaných pacientů ve většině nemocnic napříč republikou).
V uvedené publikaci bylo popsáno jen velmi málo těhotných žen (celkem 6), u kterých došlo k rozvoji závažnějšího průběhu s komplikacemi a s nutností intenzivnější péče (oxygenoterapie, invazivní ventilace, ECMO), pouze 1 žena na následky nemoci zemřela (tedy 3 ‰ z dosud popsaných těhotných žen). Ve dvou takto závažných případech došlo také k úmrtí novorozence při porodu. V prvním došlo k porodu mrtvého plodu (30+2 gestační týden), ve druhém dítě zemřelo v důsledku perinatální asfyxie (35+2 gestační týden) [1]. V průběhu první vlny nebyly v naší studii popsány žádné rodičky, které by měly v době porodu závažný průběh infekce s nutností intenzivní péče nebo rodičky, jejichž děti by zemřely ať už in utero nebo postnatálně.
V uvedeném přehledovém článku se CT, rtg nálezy i laboratorní výsledky od netěhotných žen významně nelišily. I když bylo množství předčasných porodů relativně vysoké (28 % z dat uvedených v tomto článku), většina z nich byla late-preterm [1]. V naší studii až na jednoho byli všichni novorozenci donošení (n = 17, 94,4 %), pouze 1 novorozenec byl narozen ve 36+0 týdnu těhotenství. V citované studii porodila císařským řezem nadpoloviční většina žen (77 %), u nás naopak 66,6 % žen rodilo vaginálně. V našem souboru rodiček byla indikací k císařskému řezu vždy porodní komplikace. Naproti tomu Tripella et al. uvádějí jako primární indikace císařského řezu infekci SARS-CoV-2, především pak zhoršující se klinický stav s nutností zahájení protivirové terapie [1, 9].
Autoři téže studie hodnotili také charakteristiky a klinické projevy celkem 248 novorozenců, z nichž většina (72 %) byla donošených a s dobrou poporodní adaptací (u 97 % z nich skóre dle Apgarové v 1. minutě nad 7 bodů). Popsán byl pouze 1 novorozenec s asfyxií a 2 mrtvé plody – ve všech případech u matek s těžkou koronavirovou pneumonií vyžadující intenzivní péči. Celkem 191 novorozencům infikovaných matek byl po narození proveden nazofaryngeální stěr, u malého počtu dětí byl doplněn odběr krve, moči nebo stolice k virologickému vyšetření. Naprostá většina novorozenců (92 %) byla negativních, pozitivních bylo pouze 16 (8 %), což přibližně odpovídá námi zjištěnému počtu pozitivních novorozenců, který byl 5,5 % [1, 10]. Celkem 14 z uvedených novorozenců (87 %) v diskutované komparativní studii mělo pozitivní nazofaryngeální stěr a 2 (13 %) rektální stěr. U 14 z nich (87 %) byly přítomny alespoň některé klinické projevy, jednalo se o febrilie (56 %), gastrointestinální projevy (31 %), respirační tíseň (31 %) a mírné respirační projevy jako rýma a kašel (18 %). Neinvazivní podporu dýchání vyžadoval pouze 1 novorozenec (6 %), u dalších 2 (12 %) si klinický stav vyžádal invazivní plicní ventilaci. U všech 3 dětí se podařilo onemocnění zvládnout. Podle našich současných informací nebylo dosud popsáno žádné úmrtí následkem COVID-19, podobný závěr vyplývá i z našich dat z doby první koronavirové epidemie [1]. U pozitivních novorozenců, zmiňovaných Tripellou et al., 7 z nich mělo abnormální laboratorní nálezy. Jednalo se především o trombocytopenii, elevaci prokalcitoninu, lymfocytózu nebo lymfopenii a leukocytózu. Část z novorozenců měla proveden CT nebo rtg hrudníku. Na rtg snímcích se většinou jednalo o nález pneumonie, ve 2 případech bylo provedeno CT se známkami plicního postižení rovněž charakteru virové pneumonie [1]. U našeho SARS-CoV-2 novorozence vzhledem k dobrému klinickému stavu žádné z těchto vyšetření nebylo indikováno.
Většina dostupných publikací uvádí, že virus dosud nebyl detekován v plodové vodě, pupeční krvi, vaginálním sekretu ani mateřském mléce [1, 3, 5, 8, 11–13]. Zatím ojedinělá, ale zásadní je publikace Vivantiho et al., která podrobně popisuje kazuistiku 23leté rodičky se závažným průběhem onemocnění, s detekcí viru SARS-CoV-2 v krvi, vaginálním sekretu a ve výtěru z nazofaryngu, ale také v plodové vodě a placentě. V placentě pak byla detekovaná nálož viru vůbec nejvyšší a rovněž byly histologicky prokázány koreláty zánětu s infarzací placentární tkáně. Novorozenec byl porozen akutním císařským řezem ve 35+5 gestačního týdne a vyžadoval intenzivní péči vč. intubace a invazivní ventilace. Virus byl u něj detekován metodou RT-PCR v nazofaryngeálním stěru, krvi, stolici, ale i bronchoalveolární laváži. Současně byl u dítěte i matky vyloučen jiný patogen, který by u obou těžký klinický stav mohl vyvolat. U novorozence došlo 3. den života k přechodnému zhoršení stavu s iritabilitou, snížením tolerovaných dávek mléka, axiální hypertonií a opistotonem. Mimo základní laboratorní vyšetření a EEG, které byly v normě, byla provedena MRI s nálezem bilaterální gliózy v oblasti periventrikulární a subkortikální bílé hmoty mozkové. Klinický stav se během několika dní začal spontánně upravovat, stejně tak jako nález na MRI s odstupem 2 měsíců, přestože novorozenec nebyl po celou dobu léčen žádnou antivirotickou terapií [6]. V naší retrospektivní studii jsme podobný případ závažnějšího průběhu s vertikálním přenosem na dítě nezaznamenali.
Zmíněná kazuistika jasně popsala první vertikální přenos, zásadní pro další pochopení a přístup k novorozencům hlavně u závažněji nemocných matek. Zásadní je především proto, že nepřináší mnoho otázek a nejasností stran možného vertikálního přenosu v kontradikci s předchozími kazuistikami, kdy virus byl v některých sekretech detekován, ale nebyl jasně prokázán vertikální způsob infekce (např. v kazuistice Bastugy et al., kde byla popsána pozitivita mateřského mléka s následnou pozitivitu nazofaryngeálního stěru u dítěte ve 36 hodinách věku) [6, 11, 14]. Pro pochopení vertikálního přenosu je potřeba získat více dat nejen o přítomnosti viru v jednotlivých tělních tekutinách a sekretech, ale i o přítomnosti protilátek IgM a IgG u novorozenců. U malé části novorozenců pozitivních matek byly detekovány IgM protilátky (především v pupečníkové krvi), které by mohly svědčit pro vertikální přenos, nazofaryngeální stěr byl však u těchto dětí RT-PCR negativní. Kongenitální infekci tak nelze určit pouze na základě IgM protilátek, je třeba také myslet na možnou falešnou pozitivitu [1, 6, 12, 15]. Zároveň je třeba ověřit přítomnost a funkci protilátek chránících před nemocí COVID-19, které se mohou vyskytovat v mateřském mléce [11, 14]. V naší studii se zatím jiné výtěry vyjma nazofaryngeálního stěru u těhotných nakažených netestovaly, v případě závažnějšího průběhu rodiček je vzhledem k nedostatku dat možné zvážit odběr i jiného materiálu (např. krve, stěru z placenty, plodové vody nebo vaginálního sekretu).
Jednou z rozporuplných otázek dostupných studií je izolace novorozenců a jejich oddělení od pozitivních matek po narození s následným krmením umělou formulí. Čínské články doporučují 14denní izolační režim bez kontaktu s matkou a s přerušením kojení do negativity matčina nazofaryngeálního stěru [1]. V naší studii byla naopak většina novorozenců (n = 17, 94,4 %) ponechána v izolaci s matkou při dodržení základních hygienických opatření (nošení roušky, udržování bezpečné vzdálenosti, hygienická dezinfekce rukou a sanace povrchů). Respektované odborné společnosti v USA a Evropě v případě asymptomatických žen nebo žen s mírnými příznaky doporučují pobyt dítěte s matkou a současně také kojení při dodržení hygienických požadavků. Mezi tato doporučení patří omezení či úplné vynechání návštěv; udržování nejlépe 2 a více metrů odstupu mimo dobu kojení a další nutnou manipulaci s novorozencem; při bližším kontaktu s dítětem nošení roušky či respirátoru (nedoporučuje se však používání respirátorů s výdechovým ventilem) a důkladná dezinfekce rukou před a po manipulaci s dítětem stejně jako dezinfekce povrchů [1, 16–20]. V případě závažnějších klinických projevů (např. kašel, dyspnoe, febrilie, myalgie) se doporučuje ponechat dítě v izolaci od matky, ovšem s preferencí podávat odstříkané mateřské mléko; v takové situaci je na místě zvážit vyšetření mateřského mléka na přítomnost viru SARS-CoV-2. Po zlepšení klinického stavu je možné zahájit kojení a pokračovat v režimu hygienických opatření popsaných výše [1]. Pokud je klinický stav matky nepříznivý a je nutnost podávání antivirotické či jiné terapie k léčbě COVID-19, je kojení z hlediska kontraindikace těchto léků ke zvážení. Všeobecně se sledování novorozenců infikovaných matek doporučuje provádět v případě negativity postnatálních stěrů v porodnici do 28. dne po propuštění z nemocnice [16].
Ve většině případů literatura dokládá, že těhotné ženy s nemocí COVID-19 a jejich novorozenci mají lepší průběh, než jaký se původně a s ohledem na předchozí virové epidemie předpokládal – především pak ve srovnání s epidemiemi SARS a MERS, u kterých jsou popisovány závažnější projevy se špatnou prognózou nejen matek, ale i novorozenců [2, 12]. Zdá se, že většina těhotných žen má jen mírné nebo středně závažné projevy a část zůstává zcela asymptomatických. Novorozenci těchto matek jsou v drtivé většině při detekci SARS-CoV-2 metodou RT-PCR negativní; u pozitivních novorozenců pak klinické projevy jen vzácně vedou k závažnému průběhu s nutností intenzivní péče [1]. Riziko komplikací se smrtí je v případě SARS-CoV-2 v současné době v této rizikové skupině minimální [1, 12]. Tato zjištění jsou v souladu s daty, která jsme o novorozencích narozených COVID-19 pozitivním matkám shromáždili v naší studii v průběhu první vlny pandemie.
Limitací všech doporučení je nedostatečné množství velkých studií s adekvátním vzorkem populace těhotných žen a jejich novorozenců, stejně tak jako studie sledující dlouhodobý zdravotní stav dětí s nemocí COVID-19. Je také potřeba důkladně zhodnotit rizika vertikálního přenosu, která by vnímání nemocných žen a především postnatálního průběhu u novorozenců mohla zásadně změnit.
Došlo: 18. 10. 2020
Přijato: 27. 10. 2020
MUDr. Gabriela Mlčochová
Novorozenecké oddělení s JIRP
Gynekologicko-porodnická klinika
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: gabriela.mlcochova@fnmotol.cz
Sources
1. Tripella G, Ciarciá M, Ferrari M, et al. COVID-19 in pregnant women and neonates: A systematic review of the literature with quality assessment of the atudies. Pathogens 2020; 9 (6). Dostupné z: doi: 10.3390/pathogens9060485.
2. Schwartz DA, Graham AL. Potential maternal and infant outcomes from coronavirus 2019-nCoV (SARS-CoV-2) infecting pregnant women: lessons from SARS, MERS, and other human coronavirus infections. Viruses 2020, 12 (2). Dostupné z: doi: 10.3390/v12020194.
3. Hurych J, Štícha R, et al. Lékařská mikrobiologie – repetitorium. Praha: Stanislav Juhaňák – Triton, 2020 : 621.
4. Lebl J. COVID-19 u dětí a dospívajících: Symptomatologie a klinický průběh. Výbor České pediatrické společnosti, 2020. Dostupné z: lf2.cuni.cz/fakulta/clanky/prohlaseni-nazory-eseje/prof-jan-lebl-covid-19-u-deti-a-dospivajicich-symptomatologie.
5. Karimi-Zachari M, Neamatzadeh H, Dasgheib A, et al. Vertical transmission of coronavirus disease 19 (COVID-19) from infected pregnant mothers to neonates: A review. Fetal Pediatr Pathol 2020; 39 (3): 246–250. Dostupné z: doi: 10.1080/15513815.2020.1747120.
6. Vivanti AJ, Vauloup-Felous C, Prevot S, et al. Transplacental transmission of SARS-CoV-2 infection. Nat Commun 2020; 11 (1). Dostupné z: doi:10.1038/s41467-020-17436-6.
7. Yang P, Wang X, Liu P, et al. Clinical characteristics and risk assessment of newborns born to mothers with COVID-19. J Clin Virol 2020; 127. Dostupné z: doi: 10.1016/j.jcv.2020.104356.
8. Aslan MM, Uslu Yuvaci H, Kose O, et al. SARS-CoV-2 is not present in the vaginal fluid of pregnant women with COVID-19. J Matern Fetal Neonatal Med 2020; 1–3. Dostupné z: doi: 10.1080/14767058.2020.1793318.
9. Liu D, Li L, Wu X, et al. Pregnancy and perinatal outcomes of women with coronavirus disease (COVID-19) pneumonia: A preliminary analysis. Am J Roentgenol 2020; 215 (1): 127–132. Dostupné z: doi: 10.2214/AJR.20.23072.
10. Zhu H, Wang L, Fang CH, et al. Clinical analysis of 10 neonates born to mothers with 2019-nCOV pneumonia. Transl Pediatr 2020; 9 (1): 51–60. Dostupné z: doi: 10.21037/tp.2020.02.06.
11. Chen H, Guo J, Wang C, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records. Lancet 2020; 395 (10226): 809–815. Dostupné z: doi: 10.1016/S0140-6736(20)30360-3.
12. Zaigham M, Andersson O. Maternal and perinatal outcomes with COVID-19: A systematic review of 108 pregnancies. Acta Obstet Gynecol Scand 2020; 99 (7): 823–829. Dostupné z: doi: 10.1111/aogs.13867.
13. Liu W, Wang J, Li W, et al. Clinical characteristics of 19 neonates born to mothers with COVID-19. Front Med 2020; 14 (2): 193–198. Dostupné z: doi: 10.1007/s11684-020-0772-y.
14. Bastug A, Hanifehnezhad A, Tayman C, et al. Virolactia in an asymptomatic mother with COVID-19. Breastfeeding Med 2020; 15 (8): 488–491. Dostupné z: doi:10.1089/bfm.2020.0161.
15. Kimberlin DW, Stagno S. Can SARS-CoV-2 infection be acquired in utero? More definitive evidence is needed. JAMA 2020; 323 (18): 1788–1789. Dostupné z: doi: 10.1001/jama.2020.4868.
16. Giuliani CH, Li Volsi P, Brun E, et al. Breastfeeding during the COVID-19 pandemic: Suggestions on behalf of woman study group of AMD. Diabetes Res Clin Pract 2020; 165. Dostupné z: doi: 10.1016/j.diabetes.2020.108239.
17. Mullins E, Evans D, Viner RM, et al. Coronavirus in pregnancy and delivery: rapid review. Ultrasound Obstet Gynecol 2020; 55 (5): 586–592. Dostupné z: doi: 10.1002/uog.22014.
18. Novel Coronavirus 2019 (COVID-19). Summary of key updates. American College of Obstetricians and Gynecologists 2020. Dostupné z: acog.org/clinical/clinical-guidance/practice-advisory/articles/2020/03/novel-coronavirus-2019.
19. Coronavirus (COVID-19) Infection in Pregnancy. Royal College of Obstetricians and Gynaecologist 2020; London, UK. Dostupné z: rcog.org.uk/globalassets/documents/guidelines/2020-07-24-coronavirus-covid-19-infection-in-pregnancy.pdf.
20. Davanzo R, Moro G, Sandri F, et al. Breastfeeding and coronavirus disease-2019. Matern Child Nutr 2020; 16 (3). Dostupné z: doi: 10.1111/mcn.13010.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2020 Issue 8-
All articles in this issue
- Newborns of COVID-19 positive mothers during the first wave of pandemic in the Czech Republic (1.3.–31.8.2020)
- Cumulative effect of social risk factors regarding infants who died of suffocation
- Adherence in adolescents with chronic kidney disease and after kidney transplantation
- Severe autoimmune encephalitis in a seventeen-year-old boy – case report
- Eculizumab treatment of child with hemolytic-uremic syndrome associated with Escherichia coli infection – case report
- Screening for language disorders in early age: overview and an introduction of the questionnaire SDDS 16–42
- The spectrum of self-destructive behavior in adolescence
- Zemřel prof. MUDr. František Stožický, DrSc.
- Zomrel doc. MUDr. Pavol Sýkora, CSc.
- List redakcii
- CENY PŘEDSEDNICTVA ČLS JEP ZA NEJLEPŠÍ VĚDECKÉ PUBLIKACE VYDANÉ V ROCE 2019
- OCENĚNÍ NEJLEPŠÍCH PRACÍ PUBLIKOVANÝCH V IMPAKTOVANÝCH ČASOPISECH V ROCE 2019
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Severe autoimmune encephalitis in a seventeen-year-old boy – case report
- Screening for language disorders in early age: overview and an introduction of the questionnaire SDDS 16–42
- The spectrum of self-destructive behavior in adolescence
- Newborns of COVID-19 positive mothers during the first wave of pandemic in the Czech Republic (1.3.–31.8.2020)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

