-
Medical journals
- Career
Cizí tělesa v polykacích cestách u dětí
Authors: M. Jurovčík; L. Gernertová; P. Dytrych; M. Bodláková; R. Katra; J. Skřivan
Authors‘ workplace: Klinika ušní, nosní a krční 2. LF UK a FN Motol, Praha
Published in: Čes-slov Pediat 2020; 75 (2): 52-58.
Category:
Overview
Otolaryngolog se setkává s problematikou cizích těles u dětí poměrně často. Je to dáno zejména přítomností pěti dobře dostupných tělních otvorů v jeho oblasti působnosti. Cizí tělesa v jícnu a orofaryngu tvoří potenciálně nejzávažnější skupinu a je nutné jim věnovat zvýšenou pozornost. Velká cizí tělesa mohou obturovat hrtan a způsobit akutní život ohrožující dušnost. Ostrá cizí tělesa mohou perforovat jícen a baterie mohou navíc způsobit těžké poleptání. Chronická cizí tělesa nezřídka působí závažné zánětlivé komplikace.
Správná a včasná diagnostika je pro určení léčebného postupu zásadní. Je opřena o anamnézu, klinické vyšetření, zobrazovací metody a endoskopické vyšetření. Nález baterie v jícnu je indikací k urgentnímu odstranění. I minimální zpoždění zde může mít fatální následky. Cizí tělesa z jícnu lze extrahovat rigidní nebo flexibilní technikou. Volba metody záleží na charakteru pracoviště a jeho zvyklostech. Vzhledem k riziku iatrogenního poškození by však výkon měl být prováděn zkušeným endoskopistou s odpovídajícím zázemím.
Klíčová slova:
cizí tělesa – jícen – hltan – deti – ezofagoskopie
ÚVOD
Cizí tělesa v gastrointestinálním traktu (GIT) představují nezanedbatelnou část dětské traumatologie (obr. 13). Otolaryngolog se setkává s problematikou cizích těles u dětí poměrně často. Je to dáno zejména přítomností pěti dobře dostupných tělních otvorů v jeho oblasti působnosti. Cizí tělesa v orofaryngu a jícnu jsou potom potenciálně nejzávažnější skupinou. Z celkového počtu požitých cizích těles připadá 80 % na děti [2, 3].
Nejvíce případů je referováno ve věkové skupině od šesti měsíců do tří let [4, 5]. Podle některých studií [1, 12] projde 80–90 % spolklých cizích těles spontánně zažívacím traktem, 10–20 % je extrahováno endoskopicky a 1 % je nutné odstranit chirurgicky. Nejčastěji extrahovaným cizím tělesem u dětí je mince (obr 1, 4) [12, 19, 22, 23]. Na rozdíl od dospělých se u dětí téměř nevyskytuje účelové požití cizích těles, jako například u vězňů. Spolklá cizí tělesa však pozorujeme u pacientů psychicky retardovaných [21]. U predisponovaných jedinců s překážkou v oblasti jícnu často dochází k uváznutí potravy. Jedná se nejčastěji o pacienty se stenózami po operacích jícnu, po poleptání nebo při poruchách inervace jícnu.
Image 1. Mince v jícnu.
Fig. 1. Coin in the esophagus.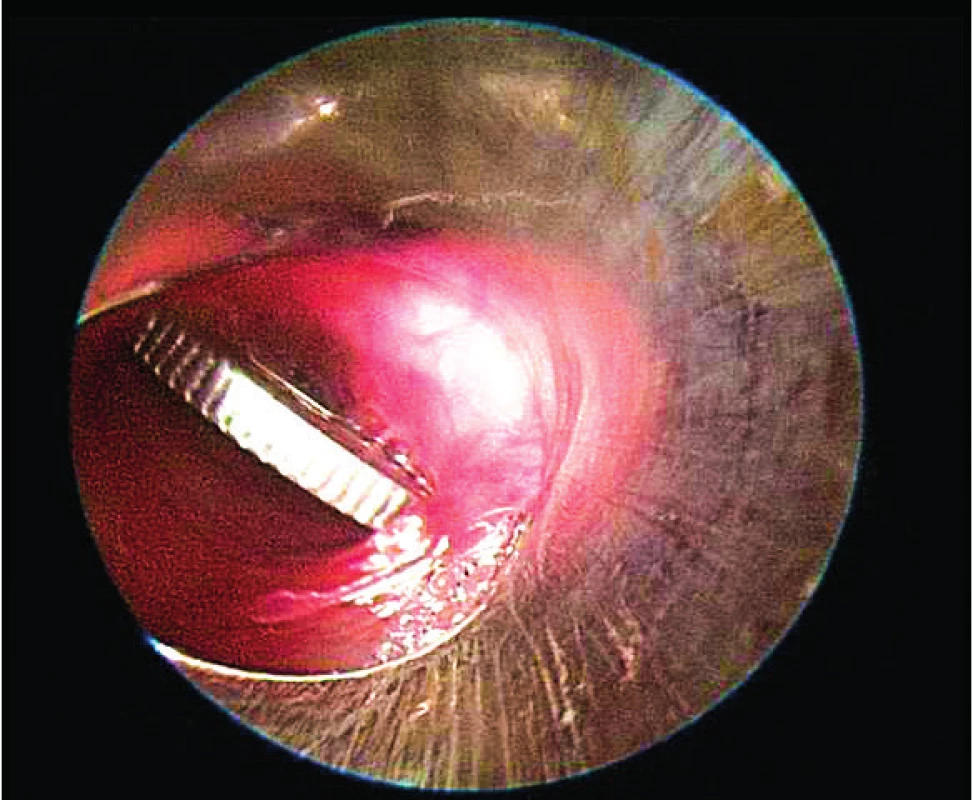
Image 2. Baterie v jícnu, dvojitý lem.
Fig. 2. Battery in the esophagus, double ring.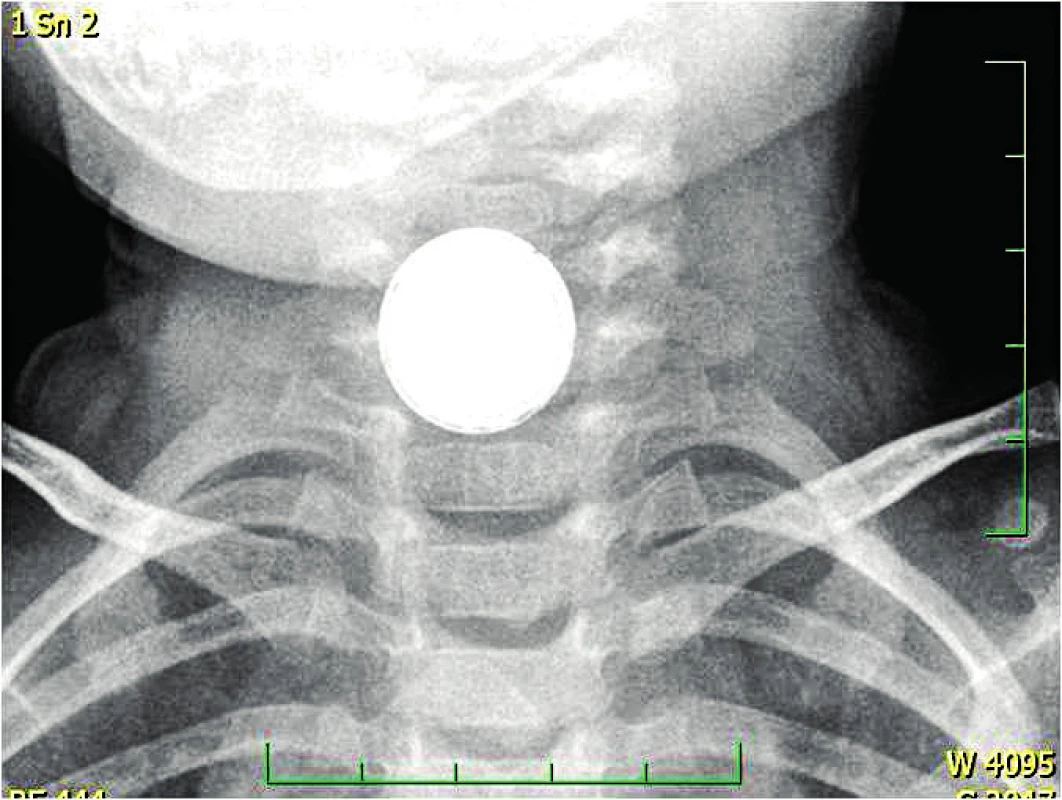
Image 3. Baterie po odstranění z jícnu.
Fig. 3. Battery after removal from esophagus.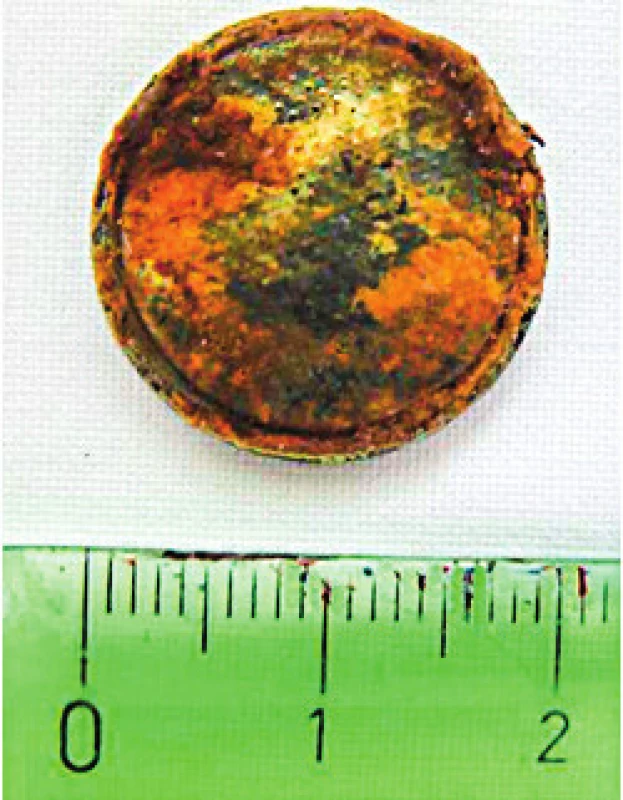
V četnosti výskytu jednotlivých cizích těles se objevují geografické rozdíly. Například rybí kosti jsou velmi frekventované v Jižní i Severní Koreji a v Číně a výrazně převyšují počty v jiných zemích [31]. V našich podmínkách se uvízlé rybí kosti objevují tradičně v období Vánoc. Alarmující je nárůst případů požití diskových baterií [13, 15]. Ve Spojených státech je referováno ročně až 2200 případů [6, 11, 14]. V posledních zhruba patnácti letech pozorujeme nárůst počtu pacientů s baterií v jícnu i v našich podmínkách, a to včetně závažných komplikací.
KLINICKÁ ANATOMIE JÍCNU U DĚTÍ
Jícen novorozence je dlouhý 10–16 cm, dospělého potom 23–28 cm. Má tři části – krátká pars cervicalis, dlouhá pars thoracica a opět krátká pars abdominalis. Stěna jícnu je tvořena čtyřmi vrstvami – 1. sliznicí s mnohovrstevným dlaždicovým epitelem, 2. submukózou, 3. svalovinou a 4. adventicií tvořenou řídkým vazivem spojujícím jícen s okolím (v břišní oblasti se jedná o serózu).
Image 4. Mince v jícnu.
Fig. 4. Coin in the esophagus.
Image 5. Připínáček v jícnu.
Fig. 5. Tack in the esophagus.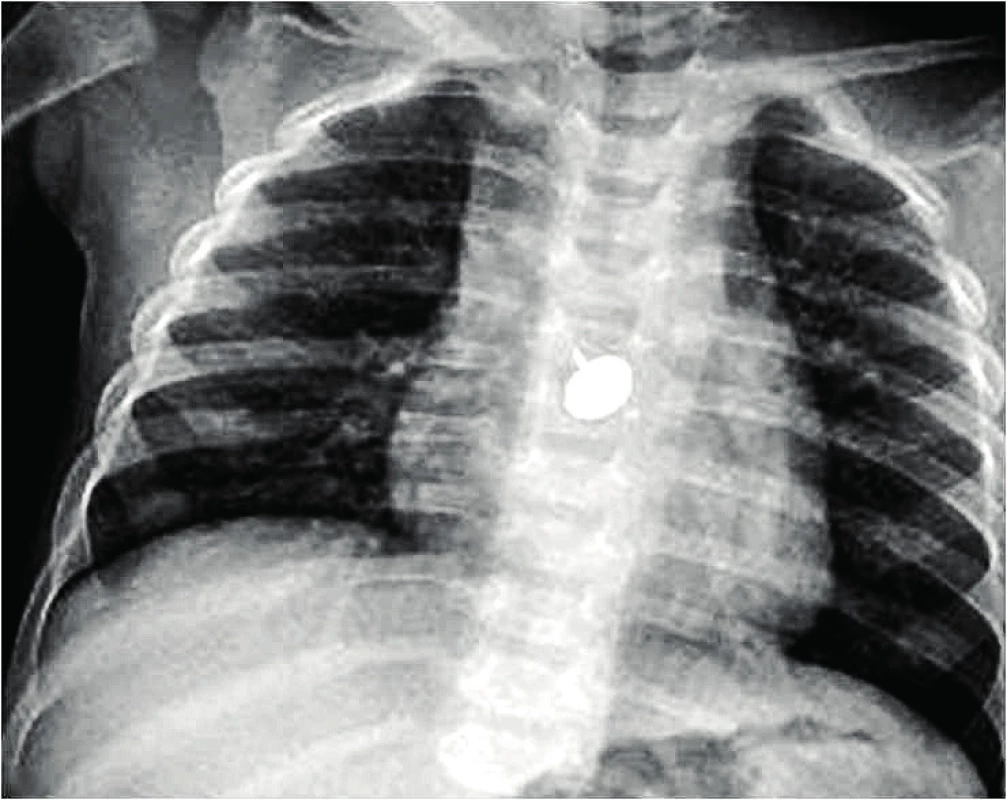
Image 6. Kulovité cizí těleso v jícnu.
Fig. 6. Spherical foreign body in the esophagus.
Image 7. Ostré cizí těleso v jícnu.
Fig. 7. Sharp foreign body in the esophagus.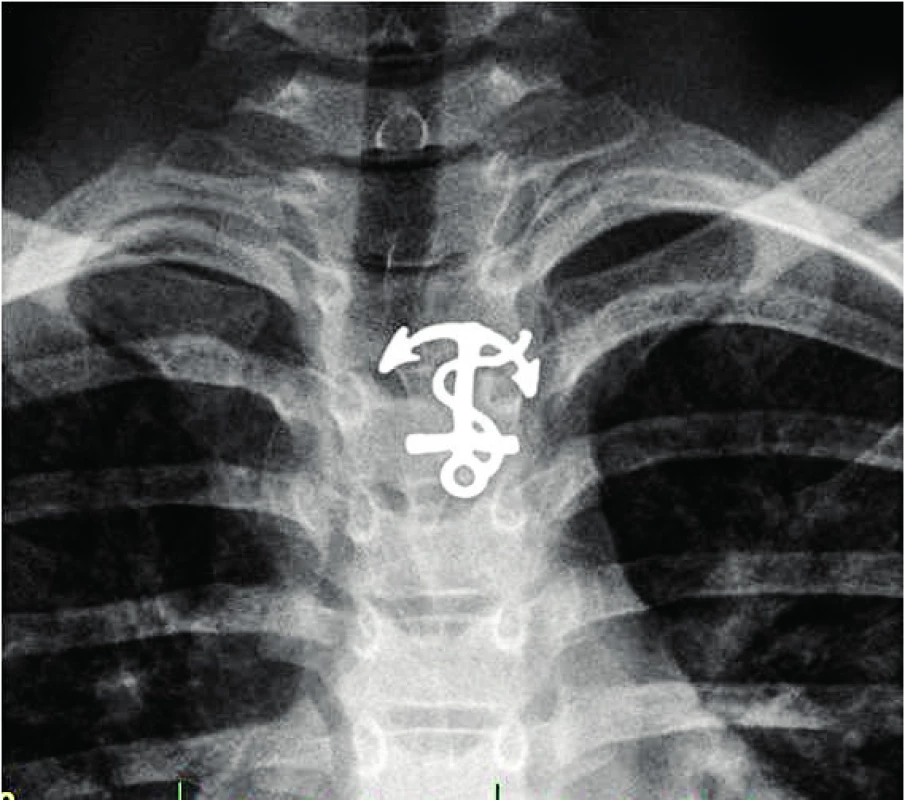
V průběhu jícnu se nacházejí tři klinicky významná zúžení. První tvoří přechod orofaryngu do jícnu a je podmíněno činnosti Killianova svěrače. Druhé zúžení vzniká při křížení jícnu, aortálního oblouku a levého hlavního bronchu (někteří autoři v tomto místě popisují zúžení dvě – aortální a bronchiální zvlášť). Třetí zúžení je v oblasti průchodu jícnu bránicí a následném přechodu do žaludku. Právě v těchto místech bývají obvykle uložena cizí tělesa. Klinicky významná jsou tato místa i v případě požití žíravé látky. Nad zúžením dochází ke zpomalení pasáže a sliznice je zde déle exponována žíravině. Projeví se to obvykle těžším stupněm poleptání. Inervace jícnu jde cestou nervus vagus, v krční části zvratnými nervy a dále krčním a hrudním sympatikem. Pro posun sousta je nutná koordinace a návaznost na pharyngeální svěrače. Topograficky je jícen v těsném kontaktu se zvratnými nervy, štítnou žlázou, aortou, tracheou a její bifurkací, perikardem a pleurou. To vše je třeba mít na paměti v případě traumatického postižení jícnu.
Image 8. RTG celého GIT systému s nálezem špendlíku v oblasti tlustého střeva vlevo.
Fig. 8. X-ray of the whole GIT with a pin finding in the colon area on the left side.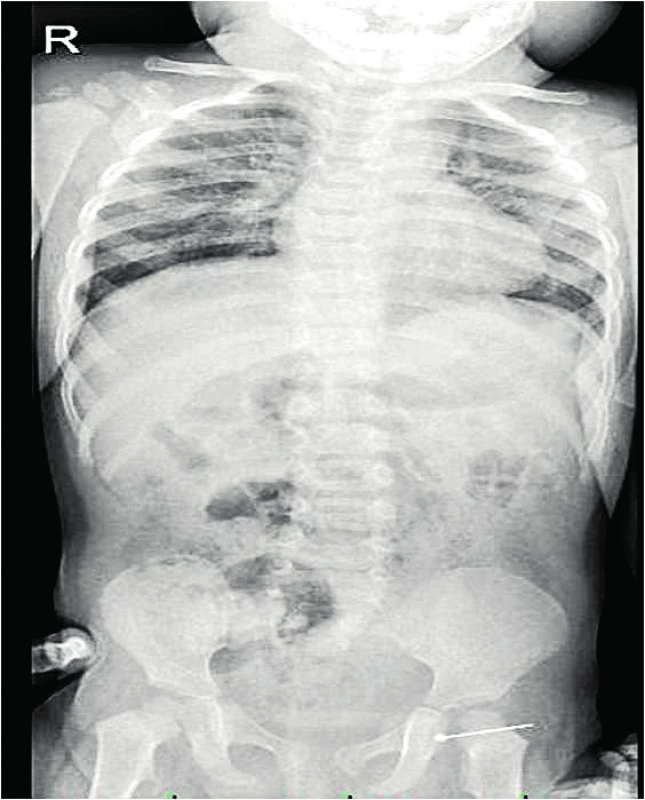
Image 9. Část rovnátek ve vchodu do jícnu, předozadní snímek.
Fig. 9. Part of dental braces in the entrance to the esophagus, anterior-posterior projection.
Image 10. Část rovnátek ve vchodu do jícnu, boční snímek.
Fig. 10. Part of dental braces in the entrance to the esophagus, side projection.
SYMPTOMATOLOGIE CIZÍCH TĚLES
Symptomatologie cizích těles v orofaryngu a jícnu záleží na velikosti, charakteru a uložení cizího tělesa. Pokud je cizí těleso zaklíněno ve vchodu do jícnu nebo v úrovni Killianova svěrače a těsně pod ním, má pacient silnou bolest v oblasti hrtanu, jugula a za hrudní kostí. Obturuje-li cizí těleso jícen zcela, nemůže pacient polknout ani tekutiny a zvýšeně sliní. Může hrozit i aspirace. Dyspnoické obtíže se objevují v případě tlaku cizího tělesa na hrtan a/nebo při přímé obturaci hrtanového vchodu. Ostrá tělesa mohou způsobit poranění stěny orofaryngu a jícnu s následným krvácením. Pokud došlo k perforaci jícnu, může se objevit emfyzém krku, pneumomediastinum a následně mediastinitida. Někdy udávají pacienti pocit cizího tělesa v krku i delší dobu po jeho požití. Zejména příznačné je to u cizích těles v orofaryngu, jako jsou rybí a jiné kosti. Obvykle v těchto případech již došlo ke spontánnímu uvolnění a veškerá vyšetření včetně endoskopie bývají negativní.
Sledování vývoje obtíží u cizích těles jícnu má význam pro stanovení diagnosticko-terapeutického postupu. Někdy mohou prvotní obtíže po příjezdu do nemocnice vymizet a není chybou v takovém případě provést kontrolní RTG vyšetření. Pokud například malá mince postoupila z oblasti Killianova svěrače do žaludku, nebudeme indikovat endoskopii. Vzácně a zejména u chronických cizích těles může dojít k vytvoření tracheoezofageální nebo i ezofagoaortální píštěle. V prvním případě se objevuje kašel a ve druhém profuzní krvácení. Ve FN Motol byl zaznamenán případ, kdy patnáctiletá dívka v sebevražedném pokusu požila list diefenbachie. Rostlina obsahuje šťavelany a po 14 dnech uložení v oblasti druhého zúžení jícnu došlo k rozvoji ezofagoaortální píštěle. Okamžitá chirurgická revize s nutností hradit masivní krevní ztráty byla úspěšná.
Cizí těleso v jícnu může být delší dobu asymptomatické a příznaky se objeví až při rozvoji komplikace [18, 20].
DIAGNOSTIKA CIZÍCH TĚLES
Diagnostika cizích těles se opírá o anamnézu, klinické vyšetření a případně zobrazovací metodu a endoskopii. Anamnéza je obvykle zřejmá, ale někdy, jako je tomu například u chronických cizích těles, je nutné po této eventualitě cíleně pátrat [28]. Při podezření na konkrétní cizí těleso je výhodou, pokud rodiče přinesou stejný předmět (např. herní figurka) k porovnání kontrastnosti.
Cizí tělesa uložená ve faryngu zpravidla diagnostikujeme pouhým pohledem. Ovšem například rybí kost v tonzile lze snadno zaměnit za hlenový pruh. V oblasti hypofaryngu se již zpravidla neobejdeme bez endoskopického vyšetření, u malých dětí někdy i v celkové anestezii. Při podezření na cizí těleso v jícnu provádíme RTG snímek v předozadní a boční projekci. Důležité je snímkovat v poloze vleže. Při poloze vstoje dochází k poklesu orgánů a poloha cizího tělesa může být mylně interpretována. V případě nekontrastního tělesa lze podat vodnou kontrastní látku, nikoli vatový smotek, jehož aplikace je považována za obsolentní. Vodný kontrast rovněž indikuje případnou extraluminaci. Důležité je zdůraznit, aby byl proveden rentgenový snímek celého GIT – již od úrovně mandibuly (obr. 8). Vysoko uložená cizí tělesa by mohla jinak uniknout pozornosti. Ultrazvuk nemá v diagnostice cizích těles v horních částech GIT valný význam.
Image 11. Část rovnátek ve vchodu do jícnu.
Fig. 11. Part of dental braces in the entrance to the esophagus,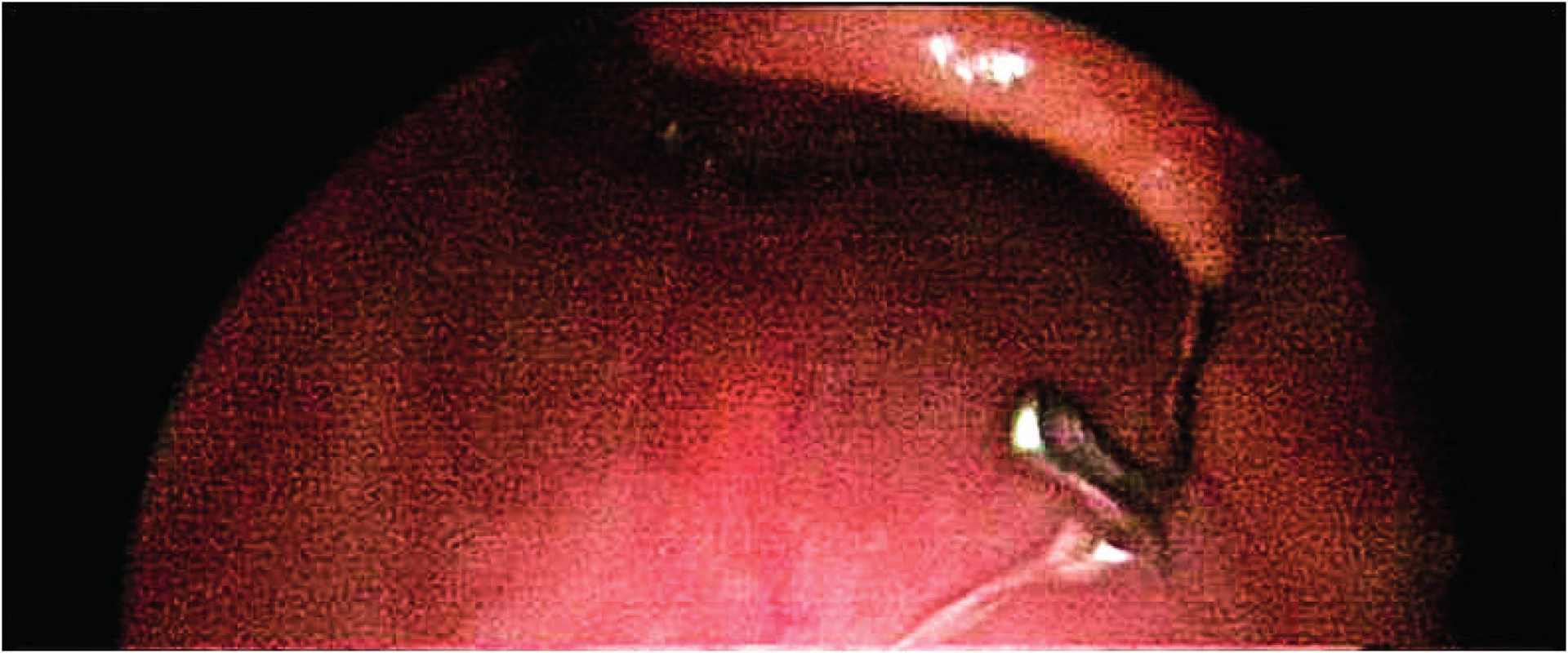
Image 12. Tracheo-ezofageální píštěl po extrakci diskové baterie.
Fig. 12. Tracheo-esophageal fistula after disc battery extraction.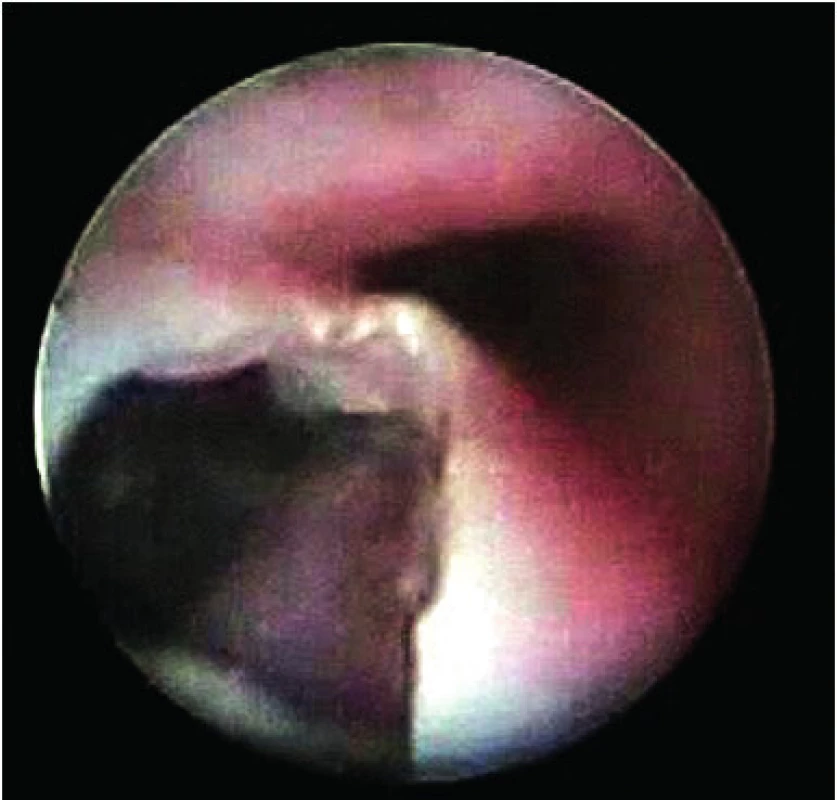
V případě komplikací při perforacích je indikováno CT nebo MR vyšetření. Endoskopické vyšetření je v současné době diagnosticko-terapeutickým standardem. Volba jedné ze dvou základních technik – rigidní nebo flexibilní – záleží na charakteru, zvyklostech, historii a vybavenosti pracoviště.
EXTRAKCE CIZÍCH TĚLES
Extrakci cizích těles z orofaryngu lze obvykle provést bez nutnosti anestezie. Většinou se jedná o ostré předměty (např. rybí kosti) zapíchlé do oblasti patrových tonzil nebo přechodu do lingvální tonzily. Větší ostrá cizí tělesa (např. dřevěné třísky) perforující oblast měkkého patra je nutné extrahovat v celkové anestezii a oblast následně revidovat. Zaznamenali jsme případ aneuryzmatu vnitřní karotidy po traumatu měkkého patra. Rovněž při podezření na cizí těleso v hypofaryngu je vhodné pro špatnou přehlednost u malých dětí provést endoskopii v celkové anestezii (obr. 9–11).
Extrakce cizích těles z jícnu je prováděna cestou ezofagoskopie. Výhodou rigidní ezofagoskopie je možnost použití širšího spektra nástrojů a větší robustnost, pomocí flexibilního endoskopu lze pokračovat dále do žaludku. Rigidní endoskopy se tradičně používají převážně na ORL pracovištích, flexibilní na pediatrických nebo chirurgických. Výkon je prováděn v celkové anestezii s endotracheální intubací. Souhra s anesteziologem je důležitá a pro hladký průběh je nezbytná relaxace Killianova svěrače. Rigidní ezofagoskopii by měl provádět zkušený endoskopista. Jedná se o výkon potenciálně rizikový. Do tubusu endoskopu zavádíme současně rigidní optiku o úhlu pohledu 0 stupňů. Ezofagoskopický tubus se zavádí přísně ve střední čáře, kdy je nutné kontrolovat správnou pozici rozvíjejícího se lumen.
Technika extrakce se liší podle charakteru cizího tělesa. V ideálním případě cizí těleso uchopíme klíšťkami a vtáhneme do tubusu. Většinou je však cizí těleso větší (obr. 6) a je nutné ho extrahovat spolu s tubusem. Klíčové potom bývá dostat cizí těleso přes Killianův svěrač, aniž by se vysmeklo z klíštěk. Podobně je tomu u aspirovaných cizích těles v oblasti hlasových vazů. Problém s extrakcí může nastat u ostrých cizích těles (obr. 5, 7), kdy je nutné najít bezpečnou extrakční pozici [2, 3]. Flexibilní technika umožňuje přes cizí těleso navléci ochrannou gumu. Organická cizí tělesa (maso, párky apod.) se někdy obtížně odlišují od okolní sliznice. Postupnou extrakci kombinujeme se silným sáním a stav sliznice průběžně kontrolujeme optikou.
S komplikacemi ve smyslu poranění stěny jícnu nebo její perforací je nutné počítat. V případě perforovaného jícnu obvykle vzniká emfyzém a pacient může upadnout vzhledem k následné mediastinitidě poměrně rychle do kritického stavu. Pokud máme podezření na poranění stěny jícnu, podáme antibiotika, zavedeme nazogastrickou sondu a stav ověříme RTG s vodným kontrastem.
NEBEZPEČÍ DISKOVÝCH BATERIÍ V JÍCNU
Pro svoji závažnost je vhodné zmínit problematiku požití diskových baterií odděleně. V posledních letech v souladu s referencemi z ostatních zemí pozorujeme nárůst počtu těchto případů.
Diskové baterie svou velikostí připomínají mince a mohou za ně být v RTG obrazu mylně vydávány [33]. Zásadní pro odlišení baterie od mince je přítomnost dvojitého lemu baterie (obr. 2). Nebezpečí baterií uvízlých v jícnu spočívá v rychlosti a extenzi nekrotických změn stěny jícnu. Důvodem je přítomnost několika synergicky působících faktorů [16]. Baterie obsahuje oxidy stříbra a rtuti a 20–40 % NaOH nebo KOH. Leptavé účinky jsou potencovány působením stejnosměrného nízkovoltážního proudu o napětí 1,5 V ve vlhkém prostředí a současně se uplatňuje tlaková nekróza a termické poškození z chemické reakce. Nevratné nekrotické změny se objevují již v řádu několika minut (obr. 3). V roce 2010, kdy jsme zaznamenali pět extrakcí diskové baterie z jícnu, byl nezávisle na čtyřech dotčených pracovištích FN Motol proveden pokus s účinky baterií na tkáň in vitro (obr. 14). Jednalo se o dětskou ORL kliniku, Kliniku anesteziologie a resuscitace, Kliniku dětské chirurgie a Kliniku zobrazovacích metod. K pokusům bylo použito maso kuřecí, vepřové, hovězí a párek. Ve všech případech došlo k prvním změnám již za 20 minut. Nález baterie v jícnu je indikací k urgentní ezofagoskopii a extrakci. V posledních letech jsme po extrakci pozorovali 3 těžké komplikace (obr. 12). V prvním a nejtěžším případě se po týdnu rozvinula tracheoezofageální píštěl s nutností revize a resekce části průdušnice v mimotělním oběhu, v dalších dvou případech došlo k trvalé paréze zvratných nervů s nutností tracheostomie.
Image 13. Cizí tělesa z různých úhlů pohledu. 
Image 14. Pokus s baterií a kuřecím masem.
Fig. 14. Experiment with battery and chicken meat.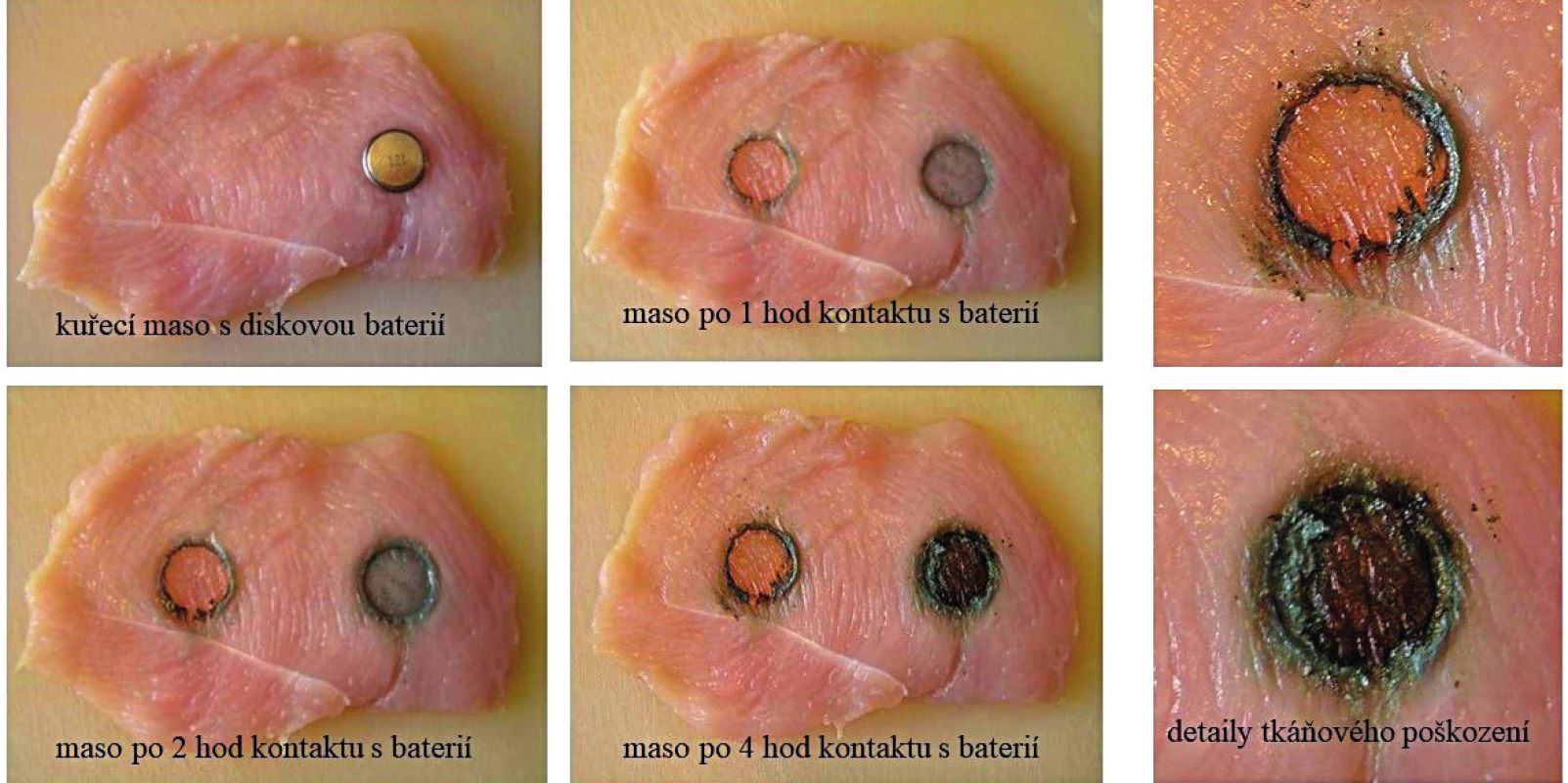
Léčebná opatření po extrakci baterie se řídí obdobnými pravidly jako u poleptání jícnu. Standardně zavádíme nazogastrickou sondu většího průměru, podáváme antibiotika, analgetika, kortikoidy a inhibitory protonové pumpy. U malých dětí je nutné sondu fixovat okolo nosního septa. První dny pacient nepřijímá stravu per os, dále může pít tekutiny okolo sondy. Nazogastrickou sondou je potom podávána plná výživa. Sondu ponecháváme šest týdnů. Po jejím odstranění provedeme RTG polykacího aktu vodným kontrastem. Při podezření na stenózu indikujeme kontrolní ezofagoskopii.
Komplikace mohou být časné, nebo pozdní. Zejména se obáváme perforace stěny jícnu a parézy zvratných nervů [6, 29]. Pozdní komplikace přicházejí nejčastěji ve formě jizevnatých stenóz. V tomto případě indikujeme balonkové dilatace pod RTG kontrolou. Nově podle některých studií [10] může opakované podání medu bezprostředně po požití baterie významně redukovat míru poškození tkání a snížit riziko perforace. Srovnatelný účinek měl v experimentu i sukralfát.
KDY ENDOSKOPOVAT, KDY VYČKAT
Stanovit jasná kritéria k indikaci endoskopie po požití cizího tělesa u dětí není jednoduché. U symptomatických RTG kontrastních cizích těles, která jsou uložena v jícnu, provádíme endoskopii bez zbytečného odkladu. Podle tíže příznaků a po domluvě s anesteziologem je však vhodné počkat na vylačnění pacienta. Asymptomatická RTG kontrastní cizí tělesa z horních etáží jícnu se snažíme rovněž extrahovat bez zbytečného odkladu. V případě mincí, které jsou uloženy v oblasti kardie, lze vyčkat, ale ne déle než 8–12 hodin. U asymptomatických cizích těles je někdy vhodné počkat na kompletní tým a neprovádět výkon v pohotovostní službě, kdy podmínky nemusí být ideální. Symptomatická nekontrastní cizí tělesa rovněž odstraňujeme bez odkladu. Urgentní endoskopie, kdy jde pacient bezodkladně co nejrychleji na sál, je indikována v případě diskových baterií v jícnu. Stejný postup volíme u velkých cizích těles obturujících hrtan. Pokud cizí těleso projde do žaludku, spolupracujeme pokud možno s gastroenterology. Zda bude pacient observován nebo indikován k endoskopii, záleží na povaze cizího tělesa. Baterie, ostrá, toxická, nebo příliš velká cizí tělesa, které by nemusela projít pylorem, by však měla být ze žaludku odstraněna do 24 hodin [8, 9, 30].
Nové hrozby se objevují v podobě expandujících hraček a neodymových magnetů [17, 24, 25–27, 32]. Ve vlhkém prostředí původně malá hračka několikrát zvětší svůj objem. Pokud zůstane v blízkosti hrtanu, hrozí sufokace. Spolklé neodymové magnetické kuličky sice projdou volně do střeva, ale pokud se spojí přes střevní stěnu, dochází k nekróze a perforaci.
VLASTNÍ SOUBOR
Celkem bylo na Dětské ORL klinice v Motole v letech 2003–2016 ošetřeno 3321 pacientů se suspektním cizím tělesem v ORL oblasti [6, 7, 9]. Nejvíce cizích těles bylo odstraněno z nosu (740). Následovala cizí tělesa v uchu (454) a na třetím místě se umístila cizí tělesa v jícnu.
Z celkem 783 vyšetřených pacientů bylo 415 indikováno k ezofagoskopii a odstraněno bylo 270 cizích těles. Pro srovnání, z 636 vyšetřených pacientů pro suspektní aspiraci bylo ve stejném období 526 indikováno k bronchoskopii a odstraněno bylo 207 aspirovaných cizích těles. Z dutiny ústní a hltanu jsme odstranili 207 cizích těles. Během sledovaného období jsme získali mince v celkové hodnotě 317,70 Kč (+ 26 mincí neidentifikovaných).
ZÁVĚR
Cizí tělesa v hltanu a jícnu tvoří významnou součást dětské traumatologie. Požité cizí těleso může zůstat nepovšimnuto a odejít přirozenou cestou. Naproti tomu se může jednat o závažný akutní stav ohrožující dítě na životě.
V léčbě je zásadní diagnosticko-terapeutická rozvaha a v indikovaných případech včasná endoskopická extrakce. Je nutné pamatovat na nárůst těžkých postižení v souvislosti s požitím diskových baterií, neodymovývh magnetů nebo expandibilních hraček. Endoskopická extrakce cizího tělesa by měla být prováděna na pracovišti s dostatkem zkušeností a odpovídajícím přístrojovým vybavením.
MUDr. Michal Jurovčík
Klinika ušní, nosní a krční 2. LF UK
a FN Motol
V Úvalu 84
150 05 Praha 5
e-mail: michal.jurovcik@fnmotol.cz
Sources
1. Waltzman ML, Baskin M, Wypij D, et al. A randomized clinical trial of the management of esophageal coins in children. Pediatrics 2005; 116 : 614–619.
2. Uyemura Mc. Foreign body ingestion in children. Am Fam Physician 2005; 72 : 287–291.
3. Lin Ch, Chen AC, Tsai JD, et al. Endoscopic removal of foreign bodies in children. Kaohsiung J Med Sci 2007; 23 : 447–452.
4. Kay M, Wyllie R. Pediatric foreign bodies and their management. Curr Gastroenterol Rep 2005; 7 : 212–218.
5. Fryčková A, Sobotková K, Kolejková K, et al. Cizí tělesa v ORL oblasti u dětí. Otorinolaryng a Foniat /Prague/ 2009; 58 (2): 71–78.
6. Urbanová G, Gernertová L, Katra R, et al. Poleptanie pažeráka diskovitou batériou u detí. Otorinolaryng a Foniat /Prague/ 2015; 64 (2): 87–92.
7. Gernertová L, Vicherová Urbanová G, Katra R, et al. Cizí tělesa v dolních dýchacích cestách u dětských pacientů. Otorinolaryng a Foniat/Prague/ 2017; 66 (4): 180–186.
8. Bronský J. Cizí tělesa v gastrointestinálním traktu. Čes-slov Pediat 2015; 70 (1): 46.
9. Hradský O, Jurovčík M, Bronský J, et al. Cizí těleso v gastrointestinálním traktu a současná diagnostická a terapeutická doporučení. Čes-slov Pediat 2012; 67 (4): 291–230.
10. Anfang R, Jatana R, Linn R, et al. pH-neutralizing esophageal irrigations as a novel mitigation strategy for button battery injury. NA Laryngoscope 2019; 129 : 49–57.
11. Litovitz TL, Klein-Schwartz W, White S, et al. 2000 Annual report of the American Association of Poison Control Centers Toxic Exposure Surveillance System. Am J Emerg Med 2001; 19 : 337–395.
12. Waltzman ML. Management of esophageal coins. Curr Opin Pediatr 2006; 18 : 571–574.
13. Kramer RE, Lerner DG, Lin T, et al. Management of ingested foreign bodies in children: a clinical report of the NASPGHAN endoscopy committee. J Pediatr Gastroenterol Nutr 2015; 60 : 562–574.
14. Litovitz T, Whitaker N, Clark L, et al. Emerging battery-ingestion hazard: clinical implications. Pediatrics 2010; 125 : 1168–1177.
15. Litovitz T, Whitaker N, Clark L. Preventing battery ingestions: an analysis of 8648 cases. Pediatrics 2010; 125 : 1178–1183.
16. Lee JH, Shim JO, Eun BL, et al. Foreign body ingestion in children: should button batteries in the stomach be urgently removed? Pediatr Gastroenterol Hepatol Nutr 2016; 19 : 20–28.
17. Hussain SZ, Bousvaros A, Gilger M, et al. Management of ingested magnets in children. J Pediatr Gastroenterol Nutr 2012; 55 : 239–242.
18. Wyllie R. Foreign bodies in the gastrointestinal tract. Curr Opin Pediatr 2006; 18 : 563.
19. Waltzman ML, Baskin M, Wypij D, et al. A randomized clinical trial of the management of esophageal coins in children. Pediatrics 2005; 116 : 614.
20. Athanassiadi K, Gerazounis M, Metaxas E, et al. Management of esophageal foreign bodies: a retrospective review of 400 cases. Eur J Cardiothorac Surg 2002; 21 : 653.
21. Reilly S, Carr L. Foreign body ingestion in children with severe developmental disabilities: a case study. Dysphagia 2001; 16 : 68.
22. Sharieff GQ, Brousseau TJ, Bradshaw JA, Shad JA. Acute esophageal coin ingestions: is immediate removal necessary? Pediatr Radiol 2003; 33 : 859.
23. Waltzman M. Management of esophageal coins. Pediatr Emerg Care 2006; 22 : 367.
24. Hwang JB, Park MH, Choi SO, et al. How strong construction toy magnets are! A gastro-gastro-duodenal fistula formation. J Pediatr Gastroentaaerol Nutr 2007; 44 : 291.
25. Butterworth J, Feltis B. Toy magnet ingestion in children: revising the algorithm. J Pediatr Surg 2007; 42 : 3.
26. De Roo AC, Thompson MC, Chounthirath T, et al. Rare-earth magnet ingestion-related injuries among children, 2000–2012. Clin Pediatr (Phila) 2013; 52 : 1006.
27. Zamora IJ, Vu LT, Larimer EL, et al. Water-absorbing balls: a „growing“ problem. Pediatrics 2012; 130 : 1011.
28. Louie P, Alpern ER, Windreich RM. Witnessed and unwitnessed esophageal foreign bodies in children. Pediatr Emerg Care 2005; 21 : 582.
29. Peters NJ, Mahajan JK, Bawa M, et al. Esophageal perforations due to foreign body impaction in children. J Pediatr Surg 2015; 50 : 1260.
30. Vospělová J, Procházka V, Tenora J, et al. Cizí tělesa v horním zažívacím traktu u dětí. Kdy indikovat endoskopickou extrakci? Pediatr praxi 2006; 5 : 281–283.
31. Kim JP, Kwon OJ, Shim HS, et al. Analysis of clinical feature and management of fish bone ingestion of upper gastrointestinal tract. Clin Exp Otorhinolaryngol 2015; 8 (3) 261–267.
32. Lešková J, Štichauer R, Preis J, et al. Cizí tělesa v GIT u dětí. Rozhl Chir 2019; 98 (9): 370–374.
33. Lázničková M, Slaný J, Spilková Z. Cizí těleso v gastrointestinálním traktu (kazuistika) a současná diagnostická a terapeutická doporučení. Čes-slov Pediat 2012; 67 (Suppl 1): 36–39.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2020 Issue 2-
All articles in this issue
- Editorial: Když si děti hrají, někdy z toho problém mají
- Cizí tělesa v polykacích cestách u dětí
- Pevné exogénne cudzie telesá v dolných dýchacích cestách u detí
- Aspirovaná cizí tělesa u dětí – kazuistiky
- Hračka – bezpečný předmět na dětských odděleních?
- Stravovací a pohybové zvyklosti v rodině – ověření reliability dotazníku
- Léčba trombotických příhod u novorozenců a kojenců
- Stanovenie hladín sukcinylacetónu u časti zdravej detskej populácie na Slovensku
- Opakovaná spontánní remise atypického hemolyticko-uremického syndromu vyvolaného chřipkou – kazuistika
- Hyponatriémia – vzácna komplikácia nefrotického syndrómu
- Úspěšná sklerotizace cyst štítné žlázy alkoholem pod ultrasonografickou kontrolou u adolescentů
- Moje úsmevné spomienky na Olomouc
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Cizí tělesa v polykacích cestách u dětí
- Úspěšná sklerotizace cyst štítné žlázy alkoholem pod ultrasonografickou kontrolou u adolescentů
- Léčba trombotických příhod u novorozenců a kojenců
- Aspirovaná cizí tělesa u dětí – kazuistiky
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

