-
Medical journals
- Career
Úspěšná sklerotizace cyst štítné žlázy alkoholem pod ultrasonografickou kontrolou u adolescentů
Authors: M. Halenka 1; Z. Fryšák 1; H. Munteanu 2; O. Veselý 3; P. Venháčová 3; J. Zapletalová 3
Authors‘ workplace: III. interní klinika – nefrologická, revmatologická, endokrinologická, FN a LF UP Olomouc 1; Interní gastroenterologická klinika FN Brno – Bohunice 2; Dětská klinika, FN a LF UP Olomouc 3
Published in: Čes-slov Pediat 2020; 75 (2): 108-113.
Category: Review
Overview
Sklerotizace absolutním alkoholem pod ultrazvukovou kontrolou (US-PEIT) se již etablovala jako rutinní a bezpečná metoda k léčbě symptomatických cyst štítné žlázy. S výhodou ji lze použít jako alternativu chirurgického výkonu zejména u mladých žen a dívek, které odmítají operační zákrok. Předkládáme sérii kazuistik šesti dívek (průměrný věk 16,3 let), u kterých bylo touto metodou dosaženo redukce objemu cysty (VRR) o 93 % a vymizení tekuté složky. Průměrný iniciální objem cyst byl 5,7 ml, po sklerotizaci 0,4 ml. Pro úspěšnou sklerotizaci stačila aplikace malého množství alkoholu odpovídající 19 % iniciálního objemu cysty. V průměru bylo potřeba provést 2 sklerotizace jedné cysty. Pacientky nemusely podstoupit operační výkon. Velkou předností metody je, že odpadá následná doživotní substituce hormony štítné žlázy.
Klíčová slova:
cysty štítné žlázy – sklerotizace absolutním alkoholem pod ultrasonografickou kontrolou
ÚVOD
Cystické uzly jsou důsledek krvácení nebo degenerativních změn proběhlých v původně solidním uzlu. Histologicky se jedná o tzv. pseudocysty, nemají totiž klasickou stěnu. Primární cysty jsou vzácné a představují asi 1 % všech cystických lézí [1]. V ultrasonografické terminologii a v publikacích o sklerotizaci alkoholem se obecně používá krátký termín „cysta“ štítné žlázy. Uzly tvořené převážně cystickou složkou rozdělujeme na komplexní cysty, ve kterých tvoří tekutá část 60–90 % objemu, a na prosté cysty s >90% podílem tekutiny [2]. Predominantně cystických je 15–25 % uzlů [3]. Od určité velikosti (≥3 ml) se cysty stávají symptomatické, působí lokální útlakové potíže a/nebo estetický defekt.
Samotná evakuace cysty „tenkou jehlou“ léčebně nestačí. V závislosti na velikosti a obsahu cysty a rovněž počtu předchozích evakuací dojde k opětovnému naplnění (rekurenci) až u 80 % cyst [3]. Standardní metodou léčby recidivujících symptomatických cyst je totální tyreoidektomie nebo lobektomie. Jako alternativu lze provést sklerotizaci absolutním alkoholem (96%) pod ultrasonografickou kontrolou (US-guided Percutaneous Ethanol Injection Therapy; US-PEIT) [3, 4]. Pro hodnocení změny objemu cysty se používá Volume reduction rate index: VRR (%) = iniciální objem cysty – konečný objem cysty/iniciální objem cysty × 100 [5]. Za terapeutický úspěch se považuje redukce objemu cysty o >50 % výchozího objemu a ve sledovaném období nedojde k recidivě cystické dutiny.
Tuto miniinvazivní nechirurgickou metodu lze s výhodou použít u dívek a mladých žen, které odmítají operaci zejména z estetických důvodů. Předkládáme sérii úspěšně léčených cyst u šesti dívek.
METODIKA US-PEIT
Metodika US-PEIT použitá na III. interní klinice FN Olomouc [6]: Ultrasonografické vyšetření štítné žlázy (USG) bylo provedeno ultrazvukovým přístrojem vybaveným lineární sondou 10 MHz (Philips iU22). K evakuaci cysty byly použity jehly 20 gauge a injekční stříkačky 20 ml. US-PEIT byla provedena ve variantě non-reaspirace (s ponecháním instilovaného alkoholu v cystě) [4]. Nebyla použita lokální anestezie. Všichni pacienti a jejich zákonní zástupci, v tomto případě rodiče, byli předem o metodě poučeni a podepsali informovaný souhlas schválený Etickou komisí FN Olomouc. Standardně následovaly pravidelné USG kontroly za 3, 6 a 12 měsíců.
KAZUISTIKA 1
U patnáctileté dívky se před 3 měsíci objevila viditelná a hmatná rezistence v oblasti štítné žlázy (ŠŽ). Dětský endokrinolog provedl evakuaci cysty, ale ta se během měsíce rychle doplnila. U nás byla při USG nalezena komplexní cysta v přední části pravého laloku (PL), velikosti 22×21×15 mm a objemu 4 ml, s následnou evakuací hnědé tekutiny. V intervalu jednoho měsíce byla provedena 2× sklerotizace alkoholem, celkem byl aplikován 1 ml.
Při kontrole za 12 měsíců zůstal jako reziduum malý solidní nodus velikosti 24×12×8 mm a objemu 0,8 ml; VRR = 80 % (obr. 1). Po dvou letech se objevila v uzlu dutinka 5×4 mm, která byla zlikvidována minisklerotizací 0,2 ml alkoholu.
Image 1. 1a – Dívka 15 let, před sklerotizací alkoholem pod ultrazvukovou kontrolou (US-PEIT): v pravém laloku je solitární komplexní cysta, objem 4 ml (plná šipka). 1b – 1 rok po 2× US-PEIT: malý solidní nodus, objem 0,8 ml (prázdná šipka), příčně.
Fig. 1. 1a – A 15-year-old girl, before US-PEIT: in the right lobe is a solitary complex cyst, volume of 4 mL (full arrow). 1b – One year after 2× US-PEIT: small solid nodule, volume of 0,8 mL (empty arrow), transversally. ACC – arteria carotis communis, E – esophagus, TRA – trachea, VJI – vena jugularis interna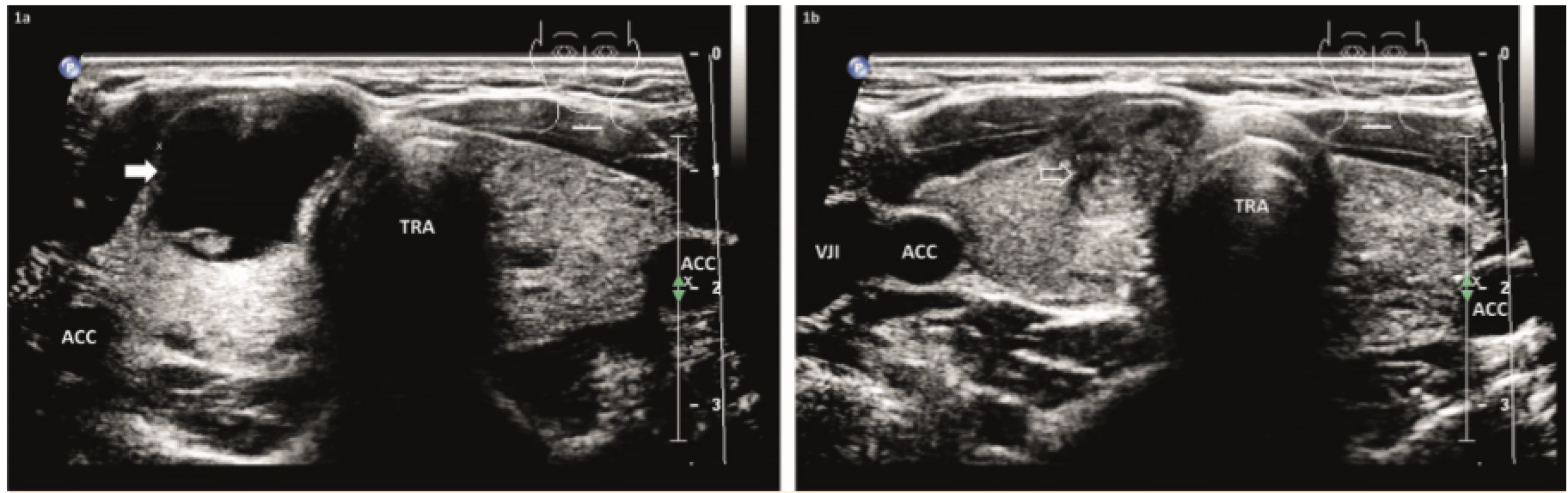
KAZUISTIKA 2
Patnáctiletá dívka byla sledována na dětské klinice pro autoimunitní tyreoiditidu (AIT). Při pravidelné USG kontrole byla nalezena pod dolním pólem levého laloku (LL) prostá cysta, velikosti 30×20×16 mm a objemu 5 ml. U nás byla provedena první evakuace žluté tekutiny a vzhledem k lokalizaci také vyšetření na parathormon (negativní). Během roku se cysta postupně doplnila na původní velikost. Bylo přistoupeno ke sklerotizaci alkoholem. V odstupu 1 měsíce bylo 2× aplikováno 0,5 ml, celkem 1 ml alkoholu.
Za 12 měsíců zůstal jako reziduum malý solidní nodus velikosti 17×8×5 mm a objemu 0,4 ml; VRR = 92 % (obr. 2).
Image 2. 2a – Dívka 15 let, před US-PEIT: v levém laloku je solitární prostá cysta, objem 5 ml. 2b – 1 rok po 2× US-PEIT: malý solidní nodus, objem 0,4 ml, příčně.
Fig. 2. 2a – A 15-year-old girl, before US-PEIT: in the left lobe is a solitary pure cyst, volume of 5 mL. 2b – One year after 2× USPEIT: small solid nodule, volume of 0,4 mL, transversally.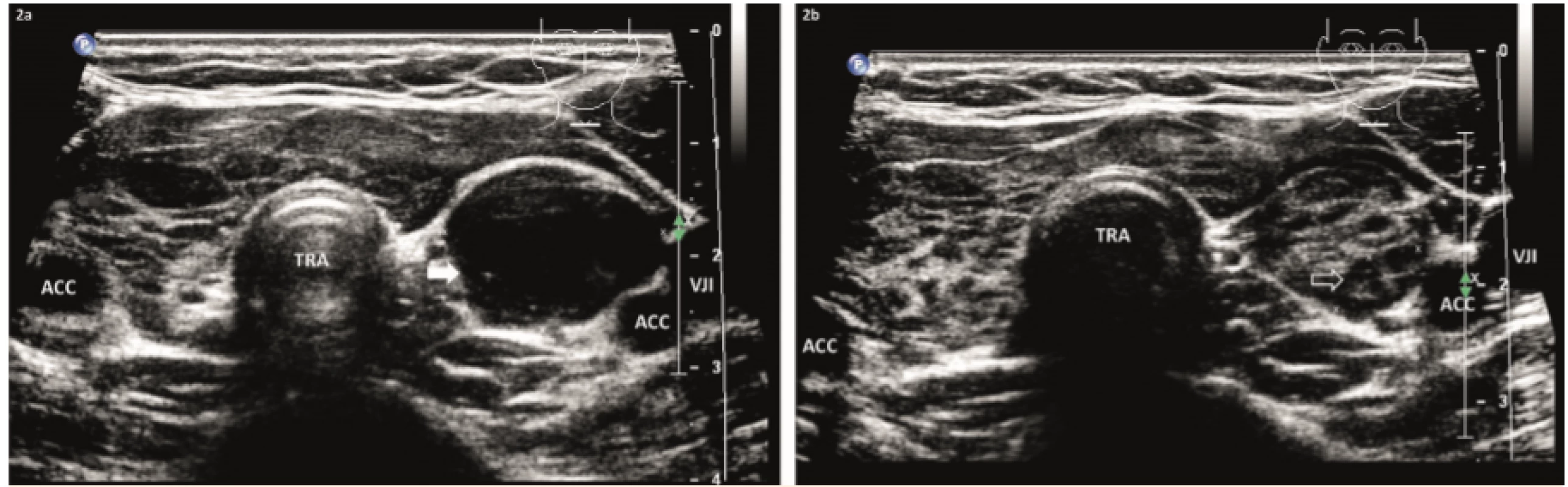
KAZUISTIKA 3
Šestnáctiletá dívka byla sledována pro AIT a cystu pod dolním pólem LL. Dětský endokrinolog provedl evakuaci cysty, ale ta se během 9 měsíců doplnila na původní objem. K dalšímu řešení byla odeslána k nám. Při USG vyšetření byla potvrzena prostá cysta, velikosti 25×19×17 mm a objemu 4 ml. Byla evakuována čirá tekutina, vyšetření na parathormon bylo negativní. V jednoměsíčním intervalu byly provedeny 2 minisklerotizace 0,3 ml a 0,2 ml, celkem 0,5 ml alkoholu.
Za 12 měsíců zůstal jako reziduum drobný solidní nodus velikosti 7×6×5 mm a objemu 0,1 ml; VRR = 98 % (obr. 3).
Image 3. 3a – Dívka 16 let, před US-PEIT: v levém laloku je solitární prostá cysta, objem 4 ml. 3b – 1 rok po 2× US-PEIT: drobný solidní nodus, objem 0,1 ml, příčně.
Fig. 3. 3a – A 16-year-old girl, before US-PEIT: in the left lobe is a solitary pure cyst, volume of 4 mL. 3b – One year after 2× USPEIT: petty solid nodule, volume of 0,1 mL, transversally.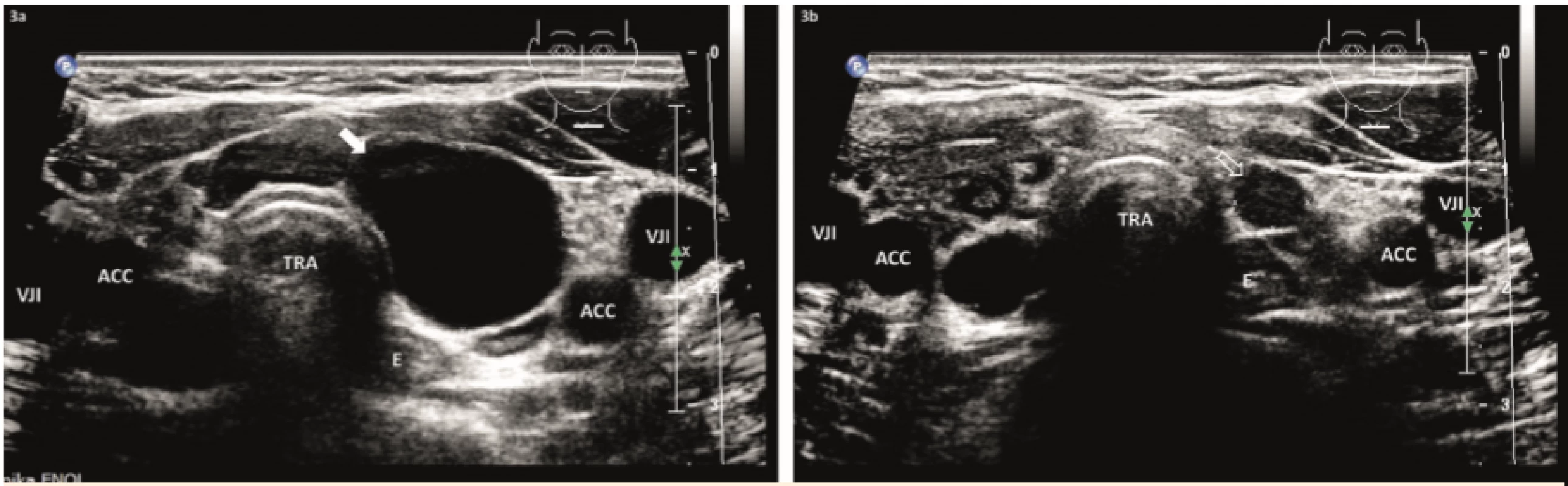
KAZUISTIKA 4
Šestnáctiletá dívka měla měsíc viditelnou a hmatnou rezistenci v oblasti ŠŽ. Dětský endokrinolog ji odeslal k dalšímu řešení na naše pracoviště. Při USG vyšetření byla v přední části LL nalezena komplexní cysta, velikosti 33×24×15 mm a objemu 6 ml. Fokálně ze stěny vybíhala malá solidní hyperechogenní část původního uzlu, dutina představovala více jak 80 % objemu. Byla evakuována hnědá tekutina. V jednoměsíčních intervalech byly provedeny 1× sklerotizace 1 ml a 1× minisklerotizace 0,3 ml alkoholu, celkem 1,3 ml.
Při kontrole za 12 měsíců zůstal jako reziduum malý solidní nodus velikosti 15×12×8 mm a objemu 0,8 ml. Po 2 letech se objevily 2 dutinky 4 a 5 mm, které byly zlikvidovány třetí minisklerotizací 0,2 ml alkoholu. Za dalších 12 měsíců zůstal malý reziduální solidní uzel velikosti 11×8×5 mm a objemu 0,3 ml; VRR = 95 % (obr. 4).
Image 4. 4a – Dívka 16 let, před US-PEIT: v levém laloku je solitární komplexní cysta, objem 6 ml. 4b – 1 rok po 3× US-PEIT: malý solidní nodus, objem 0,3 ml, příčně.
Fig. 4. 4a – A 16-year-old girl, before US-PEIT: in the left lobe is a solitary complex cyst, volume of 6 mL. 4b – One year after 3× US-PEIT: small solid nodule, volume of 0,3 mL, transversally.
KAZUISTIKA 5
Osmnáctiletá dívka 10 dní pozorovala viditelnou a hmatnou rezistenci v oblasti ŠŽ. Endokrinolog provedl evakuaci cysty, ale ta se rychle během 14 dní doplnila. U nás byla při USG vyšetření potvrzena prostá cysta ve střední části PL, velikosti 22×21×15 mm a objemu 4 ml. Evakuována byla jantarová tekutina a provedena první sklerotizace 0,5 ml alkoholu.
Při kontrole za měsíc bylo nalezeno malé solidní reziduum velikosti 8×5×5 mm a objemu 0,2 ml, proto další sklerotizace nebyla nutná. Při kontrole za 12 měsíců došlo ještě k „dosvraštění“ a jako reziduum zůstal drobný solidní nodus velikosti 5×4×3 mm a objemu pod 0,1 ml; VRR = 98 % (obr. 5).
Image 5. 5a – Dívka 18 let, před US-PEIT: v pravém laloku je solitární prostá cysta, objem 4 ml. 5b – 1 rok po 1× US-PEIT: drobný solidní nodus, objem 0,1 ml, příčně.
Fig. 5. 5a – A 18-year-old girl, before US-PEIT: in the right lobe is a solitary pure cyst, volume of 4 mL. 5b – One year after 1× USPEIT: petty solid nodule, volume of 0,1 mL, transversally.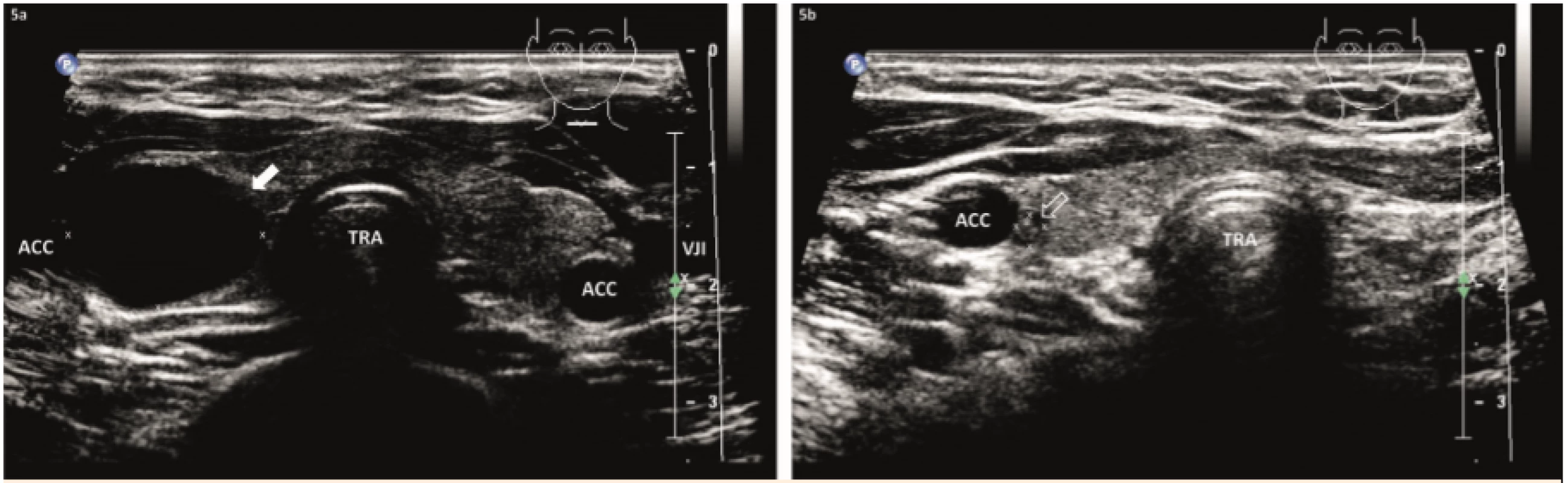
KAZUISTIKA 6
Osmnáctiletá dívka byla sledována pro uzlovou strumu s malými solidními a komplexními uzly. Náhle se u ní objevila viditelná a hmatná rezistence v oblasti ŠŽ. Dětský endokrinolog konstatoval komplexní cystu a odeslal ji k dalšímu řešení na naše pracoviště. U nás byla při USG vyšetření ve střední části LL nalezena středně velká komplexní cysta s krátkými periferními septy, velikosti 33×25×21 mm a objemu 11 ml. Byla provedena první kompletní evakuace hnědé tekutiny. Cysta se rychle během 4 dní doplnila na původní velikost. Jelikož cytologie byla benigní, bylo ihned přistoupeno ke sklerotizaci alkoholem. Během 3 týdnů byly provedeny 2 sklerotizace, 2 ml a 0,5 ml, celkem 2,5 ml alkoholu.
Za 12 měsíců zůstal jako reziduum malý solidní nodus velikosti 18×9×9 mm a objemu 0,8 ml; VRR = 93 % (obr. 6).
Image 6. 6a – Dívka 18 let, před US-PEIT: v levém laloku je dominantní komplexní cysta, objem 11 ml. 6b – 1 rok po 2× US-PEIT: malý solidní nodus, objem 0,8 ml, příčně.
Fig. 6. 6a – A 18-year-old girl, before US-PEIT: in the left lobe is a dominant complex cyst, volume of 11 mL. 6b – One year after 2× US-PEIT: small solid nodule, volume of 0,8 mL, transversally.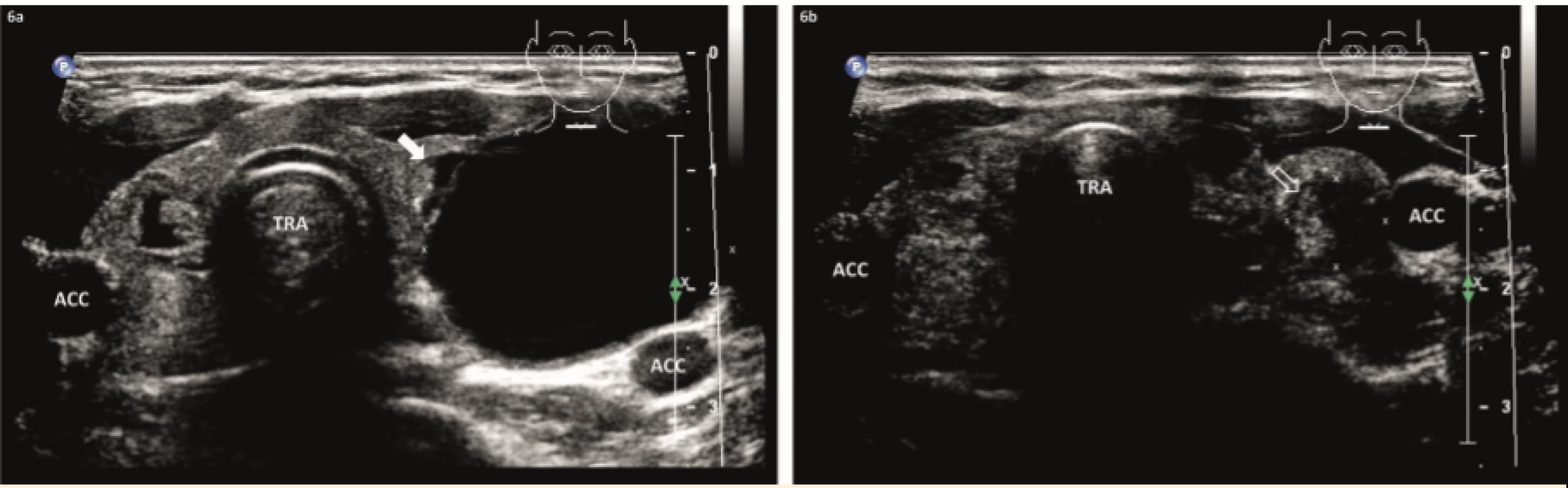
Vstupní údaje a výsledky všech šesti sklerotizací jsou přehledně uvedeny v tabulce 1.
Table 1. Vstupní údaje a výsledky sklerotizace alkoholem (US-PEIT). 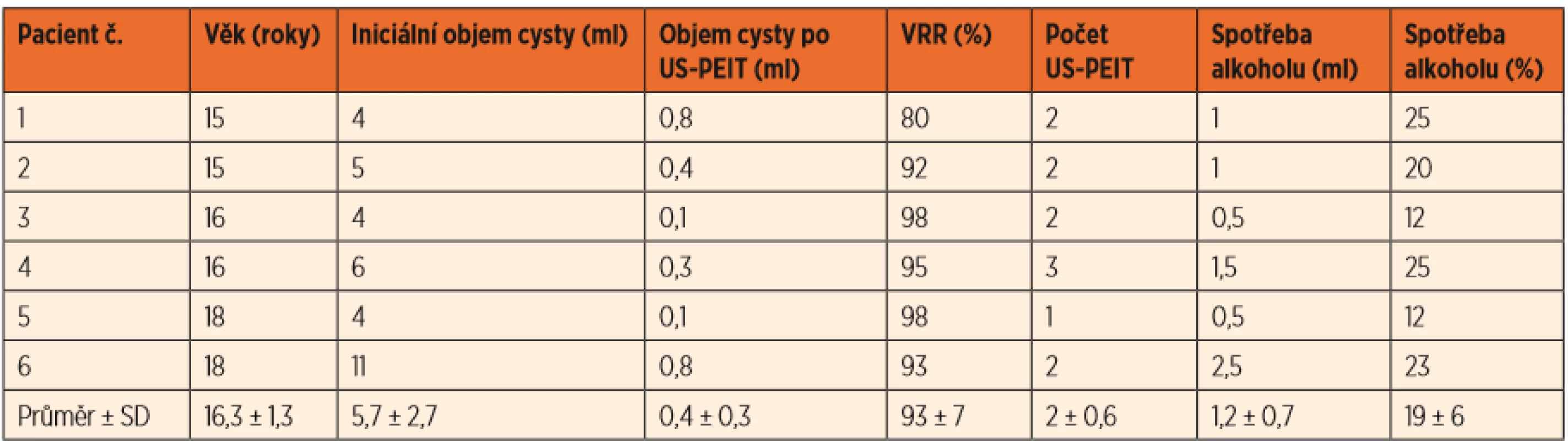
Všechny US-PEIT byly provedeny úspěšně a bez komplikací. Pacientky nebylo nutno odeslat k operačnímu zákroku.
DISKUSE
Podle údajů Americké tyreologické asociace z roku 2015 (ATA Management Guidelines for Adult Patients with Thyroid Nodules) se v oblastech světa s dostatečným příjmem jódu vyskytují hmatné uzly u 5 % žen a 1 % mužů. USG s vysokým rozlišením je schopna detekovat uzly štítné žlázy u 19–68 % populace. S vyšší frekvencí je nutno počítat u žen a starších lidí [7]. Ve srovnání s dospělými je u dětí a mladistvých výskyt hmatného uzlu nižší, jen v 1,5 % případů [8]. Ale až 16 % uzlů je maligních, to je zhruba 3krát častěji než u dospělých pacientů [9]. Proto je velmi důležité provedení biopsie „tenkou jehlou“ pod ultrasonografickou kontrolou (US-FNAB) a cytologické vyšetření. K US-PEIT přistupujeme při jen jednoznačně benigním nálezu Bethesda I. (prosté cysty) a II. (komplexní cysty).
Pokusy se sklerotizací ložisek ve štítné žláze začaly v r. 1983 různými sklerotizanty, např. tetracyklinem [10]. Nakonec, v r. 1989, se jako nejúčinnější sklerotizant ukázal být absolutní alkohol, tzv. US-PEIT [11]. US-PEIT se celosvětově vyzkoušela u cystických i solidních uzlů a rovněž u autonomních uzlů štítné žlázy [5]. Na území České a Slovenské republiky publikovala již v r. 1996 první úspěšné zkušenosti se sklerotizací autonomních uzlů skupina prof. M. Tajtákové z Košic [12].
V r. 2010, po více jak dvaceti letech zkušeností, byla US-PEIT cyst štítné žlázy jak v USA, tak v Evropě dle AACE/AME/ETA Medical Guidelines for Clinical Practice for the Diagnosis and Management of Thyroid Nodules schválena jako plnohodnotná alternativa chirurgického řešení [13]. Absolutní alkohol způsobí v kontaktu se stěnou trombózu drobných cév a koagulační nekrózu ve stěně cysty. Následně dochází k reaktivní fibróze tkáně a postupnému svraštění cystické dutiny [4]. Terapeutický úspěch v publikovaných souborech se pohybuje mezi 68 až 100 % [14].
US-PEIT lze provést ve dvou variantách, non-reaspirace (ponechání alkoholu v cystě) a reaspirace (odsátí alkoholu z cysty po 2–10 minutách). Kim DW et al. vyhodnotili účinnost obou variant jako plně srovnatelnou 96,7 % (n = 30) vs. 93,3 % (n = 30). Podstatný rozdíl byl v době trvání výkonu u varianty reaspirace (≈ 17 vs. ≈ 31 minut). Reaspirace vyžadovala další vpich jehly do cystické dutiny a po výkonu došlo k častějšímu výskytu intracystické hemoragie v 23 % vs. 3 % u varianty non-reaspirace [4].
Jednotná metodika pro provádění US-PEIT není stanovena. Jednotlivá pracoviště se liší v množství aplikovaného alkoholu, v intervalech mezi aplikacemi, v době sledovacího období nebo v použití lokální anestezie. Cho et al. aplikovali alkohol v množství 40–100 % aspirované tekutiny z cysty [11]. Podobně Kim DW et al. aplikovali alkohol v množství odpovídající až 100 % aspirované tekutiny, ale maximálně 20 ml [4]. Lee, Ahn aplikovali alkohol v množství odpovídající 40–100 % aspirované tekutiny ve 2 měsíčních intervalech [5]. Bennedbaek a Hegedűs aplikovali alkohol v množství odpovídající 25–50 % aspirované tekutiny z cysty v měsíčních intervalech, maximálně provedli u pacienta 3 sklerotizace [3]. Podle novějších prací je dostatečně účinná aplikace menšího množství alkoholu. Raggiunti et al. použili na jednu aplikaci množství alkoholu odpovídající 25 % objemu cysty [16]. Reverter et al. uspěli s množstvím maximálně 2 ml na jednu aplikaci [17].
Rizika a komplikace léčby jsou způsobeny únikem – „leakem“ menšího množství alkoholu z cystické dutiny do okolní tkáně. Nejčastěji pacienti udávají po aplikaci mírnou a přechodnou bolest v místě vpichu, někdy s propagací do horní části krku, brady, dolní čelisti nebo až k uším. Výskyt se v různých studiích pohybuje u 2,5–30 %, ale u velkých cyst (>40 ml) až u 70 % pacientů [4, 18, 19]. Při použití lokální anestezie udávalo 2,5 % pacientů bolest ihned po výkonu, rychle ustupující během minut [18]. Při větším úniku alkoholu může dojít k dysfonii nebo tranzientní paréze hlasivky. Raggiunti et al. měli v souboru 110 pacientů 2krát tranzientní dysfonii [16]. Lee a Ahn zaznamenali v největším souboru 432 pacientů s komplexními cystami přechodnou lokální bolest u 32 (7,9 %) a tranzientní unilaterální parézu hlasivky pouze u 3 případů (0,7 %) [5]. Zcela vzácně došlo k vyplavení hormonů štítné žlázy a tranzientní tyreotoxikóze [20].
Náš rozsáhlý soubor (n = 200; r. 2004–2018) tvoří převážně pacienti středního věku a senioři. Bylo dosaženo VRR 95 %, použili jsme relativně malé množství alkoholu odpovídající 20 % iniciálního objemu cysty, přechodnou bolest popsalo 29 % pacientů a u 1 % došlo přechodné dysfonii [6]. Ke sklerotizacím adolescentů (≤18 let) jsme přistoupili až po nabytých zkušenostech. Popsaných 6 kazuistik adolescentů činí 2,4 % tohoto souboru (aktuálně n = 250; konec června 2019) s výsledkem VRR 93 %. Použili jsme množství alkoholu odpovídající 19 % objemu cysty, výkony proběhly bez komplikací.
US-PEIT je úspěšná miniinvazivní metoda, byla mezinárodně uznána jako plnohodnotná alternativa operačního zákroku – tyreoidektomie. Na prvním místě stojí využití u polymorbidních pacientů. Rovněž určitá skupina pacientů odmítá operační výkon z různých důvodů: strach z operace a potencionálních komplikací, nechtějí odstranit fungující štítnou žlázu, snaha vyhnout se následné trvalé substituci L-tyroxinem, důvod estetický, mladé ženy nechtějí mít na krku jizvu. Rodiče našich pacientů uvedli strach dítěte z operace, nechtěli odstranit fungující štítnou žlázu a rovněž uváděli estetický důvod.
ZÁVĚR
Sklerotizaci cyst štítné žlázy alkoholem lze u adolescentů indikovat a provést stejně úspěšně jako u dospělých. Základní podmínkou je benigní cytologické vyšetření. Metoda je přísně výběrová, musí být vhodný ultrasonografický nález cysty a štítné žlázy. Vyžaduje kvalitní zobrazovací techniku a lékaře s dostatkem zkušeností v invazivní ultrasonografii. Je účinná, opakovatelná, levná a proveditelná ambulantně. Velkou předností je, že odpadá následná pooperační doživotní substituce hormony štítné žlázy. Pro pacienta je často nezanedbatelný estetický vjem, zmizí jak rezistence, tak chybí jizva po neuskutečněné operaci.
Došlo: 20. 8. 2019
Přijato: 8. 10. 2019
MUDr. Milan Halenka, Ph.D.
III. interní klinika – nefrologická, revmatologická, endokrinologická
Fakultní nemocnice a Lékařská fakulta Univerzity Palackého
I. P. Pavlova 6
779 00 Olomouc
e-mail: milan.halenka@fnol.cz
Sources
1. Sheppard MC, Franklyn JA. Management of the single thyroid nodule. Clin Endocrinol (Oxf) 1992; 37 : 398–401.
2. Moon WJ, Baek JH, Jung SL, et al. Korean Society of Thyroid Radiology (KSThR); Korean Society of Radiology. Ultrasonography and the ultrasound-based management of thyroid nodules: consensus statement and recommendations. Korean J Radiol 2011; 12 : 1–14.
3. Bennedbaek FN, Hegedüs L. Treatment of recurrent thyroid cysts with ethanol: a randomized double-blind controlled trial. J Clin Endocrinol Metab 2003; 88 : 5773–5777.
4. Kim DW, Rho MH, Kim HJ, et al. Percutaneous ethanol injection for benign cystic thyroid nodules: is aspiration of ethanol-mixed fluid advantageous? AJNR Am J Neuroradiol 2005; 26 : 2122–2127.
5. Lee SJ, Ahn IM. Effectiveness of percutaneous ethanol injection therapy in benign nodular and cystic thyroid diseases: long-term follow-up experience. Endocr J 2005; 52 : 455–462.
6. Halenka M, Karasek D, Schovanek J, Frysak Z. Safe and effective percutaneous ethanol injection therapy of 200 thyroid cyst. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2019 Mar 29. doi: 10.5507/bp.2019.007. [Epub ahead of print].
7. Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Thyroid 2016; 26 : 1–133.
8. Wartofsky L. The thyroid nodule. In: Wartofsky L (ed). Thyroid Cancer: A Comprehensive Guide to Clinical Management. Totowa, NJ: Humana Press, 2000 : 3–7.
9. Bargren A, Meyer-Rochow G, Sywak M, et al. Diagnostic utility of fine-needle aspiration cytology in pediatric differentiated thyroid cancer. World J Surg 2010; 34 : 1254-1260.
10. Treece GL, Georgitis WJ, Hofeldt FD. Resolution of recurrent thyroid cysts with tetracycline instillation. Arch Intern Med 1983; 143 : 2285–2287.
11. Rozman B, Bence-Zigman Z, Tomic-Brzac H, et al. Sclerosation of thyroid cysts by ethanol. Periodicum Biologorum 1989; 91 : 1116–1118.
12. Gonsorcíková V, Trejbal D, Tajtáková M, et al. Treatment of autonomous thyroid gland nodules using percutaneous injections of ethanol under ultrasonography control--initial experience. Vnitř Lék 1996; 42 : 166–170.
13. Gharib H, Papini E, Paschke R, et al. AACE/AME/ETA Task Force on Thyroid Nodules. American Association of Clinical Endocrinologists, Associazione Medici Endocrinologi, and EuropeanThyroid Association Medical Guidelines for clinical practice for the diagnosis and management of thyroid nodules. Endocr Pract 2010; 16 (Suppl 1): 1–43.
14. Cho YS, Lee HK, Ahn IM, et al. Sonographically guided ethanol sclerotherapy for benign thyroid cysts: results in 22 patients. AJR Am J Roentgenol 2000; 174 : 213–216.
15. Sung JY, Baek JH, Kim YS, et al. One-step ethanol ablation of viscous cystic thyroid nodules. AJR Am J Roentgenol 2008; 191 : 1730–1733
16. Raggiunti B, Fiore G, Mongia A, et al. A 7-year follow-up of patients with thyroid cysts and pseudocysts treated with percutaneous ethanol injection: volume change and cost analysis. J Ultrasound 2009; 12 : 107–111.
17. Reverter JL, Alonso N, Avila M, et al. Evaluation of efficacy, safety, pain perception and health-related quality of life of percutaneous ethanol injection as first-line treatment in symptomatic thyroid cysts. BMC Endocr Disord 2015; 15 : 73.
18. Kim YJ, Baek JH, Ha EJ, et al. Cystic versus predominantly cystic thyroid nodules: efficacy of ethanol ablation and analysis of related factors. Eur Radiol 2012; 22 : 1573–1578.
19. Verde G, Papini E, Pacella CM, et al. Ultrasound guided percutaneous ethanol injection in the treatment of cystic thyroid nodules. Clin Endocrinol (Oxf) 1994; 41 : 719–724.
20. Antonelli A, Campatelli A, Di Vito A, et al. Comparison between ethanol sclerotherapy and emptying with injection of saline in treatment of thyroid cysts. Clin Investig 1994; 72 : 971–974.
Labels
Neonatology Paediatrics General practitioner for children and adolescents
Article was published inCzech-Slovak Pediatrics

2020 Issue 2-
All articles in this issue
- Editorial: Když si děti hrají, někdy z toho problém mají
- Foreign bodies in the swallowing pathways in children
- Solid exogenous foreign bodies in the lower airways in children
- Aspiration of the foreign bodies in children – case reports
- Toy – the safe subject on the children‘s departments?
- Family Eating and Activity Habits Questionnaire – reliability verification
- Treatment of thrombosis in newborns and infants
- Determination of succinylacetone levels in a part of healthy child population in Slovakia
- Repeated spontaneous remission of atypical hemolytic-uremic syndrome caused by influenza – a case report
- Hyponatremia – serious complication of nephrotic syndrome
- Successful ultrasound-guided percutaneous ethanol injection therapy of thyroid cysts in adolescents
- Moje úsmevné spomienky na Olomouc
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Foreign bodies in the swallowing pathways in children
- Successful ultrasound-guided percutaneous ethanol injection therapy of thyroid cysts in adolescents
- Treatment of thrombosis in newborns and infants
- Aspiration of the foreign bodies in children – case reports
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

