-
Medical journals
- Career
Struktura a funkce ekrinních potních žláz a možnosti ovlivnění produkce potu
Authors: R. Litvik 1,2
Authors‘ workplace: Kožní oddělení Fakultní nemocnice Ostrava primářka MUDr. Yvetta Vantuchová, Ph. D. 1; Centrum plastické chirurgie a chirurgie ruky Fakultní nemocnice Ostrava primář MUDr. Bronislav Vřeský 2
Published in: Čes-slov Derm, 89, 2014, No. 5, p. 215-223
Category: Reviews (Continuing Medical Education)
Overview
Ekrinní potní žlázy produkují tekutinu bez rozpadu cytoplazmy žlázových buněk. Po stránce biochemické je pot nejméně koncentrovanou tělesnou tekutinou a jeho složení je u každého jedince rozdílné nejen co do koncentrace látek, ale i co do jejich spektra. Pocení je významné pro termoregulaci, hydrataci rohové vrstvy a exkreci toxických látek. Lokalizované nadměrné pocení (fokální hyperhidrózu) můžeme příznivě ovlivnit širokou paletou lokálně podaných účinných látek, z nichž nejčastěji používané jsou antiperspiranty na bázi solí kovů, zejména se jedná o soli hliníku. Stoupá počet pacientů ošetřených botulotoxinem a iontoforézou. Jako poslední možnost terapie lze pacientům nabídnout chirurgické metody léčby fokální hyperhidrózy.
Klíčová slova:
ekrinní potní žlázy – pot – pocení – antiperspirantyÚVOD
Potní žlázy jsou podle způsobu své sekrece žlázami merokrinními. Jedná se o žlázy, které vylučují sekret vytvářený buňkami a jejich organelami, přičemž na rozdíl od holokrinních mazových žlázek buňky žlázy přetrvávají. Merokrinní žlázy dále můžeme rozdělit podle povahy sekrece na potní žlázy ekrinní a apokrinní. Sekretem ekrinních potních žláz je jen tekutina a žádná buněčná složka, sekret apokrinních potních žláz obsahuje zpravidla apikální části buněk, které se s hromaděným sekretem oddělují a stávají se jeho součástí [3].
ANATOMIE, HISTOLOGIE A EMBRYOLOGIE EKRINNÍCH POTNÍCH ŽLÁZ
Malé potní žlázy (glandulae sudoriferae minores) jsou typickými ekrinními žlázami, které produkují pouze tekutinu bez rozpadu cytoplazmy žlázových buněk. Tyto žlázy jsou rozptýleny po celém povrchu těla s výjimkou nehtového lůžka, modifikované červeně rtů, malých stydkých pysků, klitoris, glans penis a vnitřního listu prepucia [16]. Celkem je jich 2–5 miliónů, po narození se nové netvoří, nejhustěji jsou zastoupeny ve dlaních, na ploskách [5, 8] a na čele [3, 8]. Nejméně jich je v kůži zad a dorzálních stranách paží (tabulka 1) [3]. Ekrinní potní žlázy objevil Jan Evangelista Purkyně v roce 1833 [8].
Table 1. Hustota výskytu ekrinních potních žláz 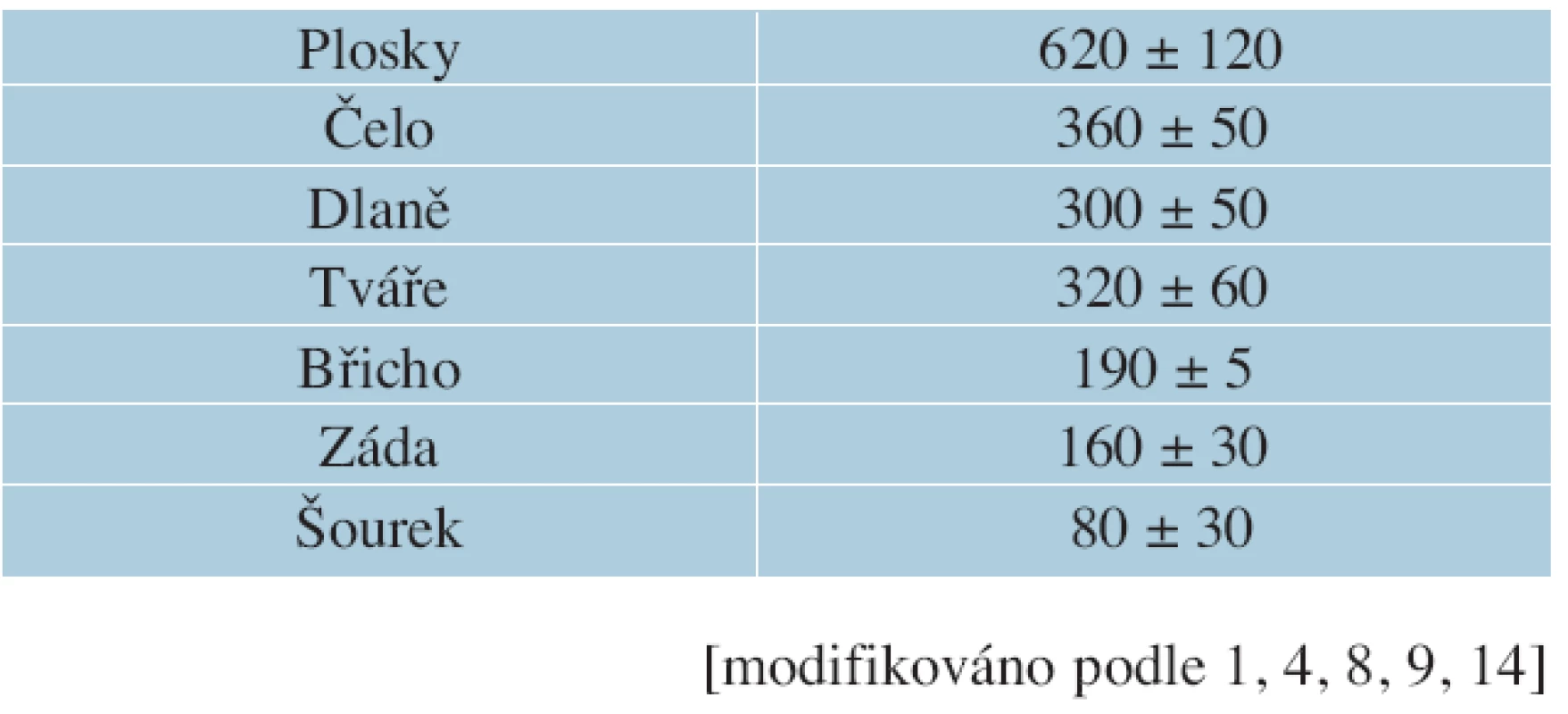
Ekrinní potní žláza má sekreční a vývodovou část. Sekreční část představuje nerozvětvený jednoduchý sekreční tubulus (zpravidla jeden), který je na hranici koria a podkoží stočen do klubíčka (portio terminalis), z něhož pokračuje poměrně dlouhý vývod (ductus sudoriferus) jdoucí koriem a dále všemi vrstvami epidermis (jimiž probíhá stočen do tvaru vývrtky). Vývod potní žlázy ústí na povrchu kůže, což usnadňuje roztékání potu na kůži a jeho rychlé odpařování [3].
Sekreční tubulus tvoří lamina basalis a jednovrstevný sekreční epitel se dvěma typy sekrečních buněk: světlými a tmavými [4]. Světlé buňky jsou zpravidla u báze širší než u lumina, obsahují malá granula glykogenu a secernují současně s glykogenem velké množství vodnatého materiálu. Tmavé buňky jsou naopak nejširší u lumina, obsahují četná bazofilní granula a secernují sialomucin [13]. Myoepitelové buňky na periferii stěny sekrečního tubulu obsahují v cytoplazmě kontraktilní fibrily, které usnadní expulzi potu ze sekreční části do vývodové [4, 8].
Ekrinní potní žlázy dlaní a plosek se objevují již v 16. týdnu fetálního vývoje, apokrinní potní žlázy v axile vznikají v 19. týdnu a ekrinní potní žlázy povrchu těla byly zjištěny ve 22. týdnu. Potní žlázy se začínají zakládat jako plné epitelové čepy, proliferují, vrůstají do subepidermálního mezenchymu a kanalizují v průběhu 7. měsíce fetálního vývoje [6, 8, 9].
BIOCHEMIE A FYZIOLOGIE POTU
Sekrece potu je pulzatilní s frekvencí pulzů 0,3–12 za minutu. Jeden sekreční tubulus produkuje 4–28 nl/min potu [1]. Hodnoty celkově vyloučeného množství potu za den (perspiratio sensibilis) se značně různí a hodnota kolísá mezi 800–1000 ml, za extrémních pracovních a klimatických podmínek dosahuje 10–14 litrů [1, 8, 9]. Záleží zejména na podmínkách okolí (na teplotě, záření, vlhkosti a proudění vzduchu, oblečení atd.), na stupni aklimatizace na ně a na metabolické aktivitě, zejména na kvalitě a kvantitě tělesné práce a na akomodaci na ni [8]. Množství potu nezávisí jen na hustotě potních žláz, ale také na jejich velikosti, na množství potu, které secernuje jedna potní žláza, a na reaktivitě nervového systému [8, 13].
Pot obsahuje 99–99,5 % vody, 0,5–1 % tvoří ostatní látky obsažené ve vodné fázi potu.
Podnět k sekreci potu přechází přes cholinergní vlákna sympatického nervového systému. Centrální regulace sekrece potu je zprostředkována teplotou krve a centry v hypotalamu (hypotalamický termostat) a míše [11, 13, 16]. Nejprve se tvoří izotonická nebo mírně hypertonická tekutina, následuje zpětná resorpce NaCl (viz dále). Pot je hypotonická tekutina, ve které je aktuální koncentrace natria a chloridů závislá na množství produkovaného potu, stoupá při nadměrném pocení. Zatímco koncentrace glukózy je v potu nižší než v plazmě, koncentrace kalia, urey a laktátu je vyšší (tab. 2). Důležitou součástí potu je urokanát, vznikající katabolismem histidinu (imunosupresivní signální molekula, jejíž přirozeně fotoprotektivní účinek je sporný). V potu mohou být přítomny i další látky: vitaminy skupiny B, antimikrobiální peptidy (dermcidin-1), hormony, cytokiny, růstové faktory a imunoglobuliny, farmaka (griseofulvin, ketokonazol), drogy, etanol apod. [8, 12, 13].
Table 2. Biochemické složení potu 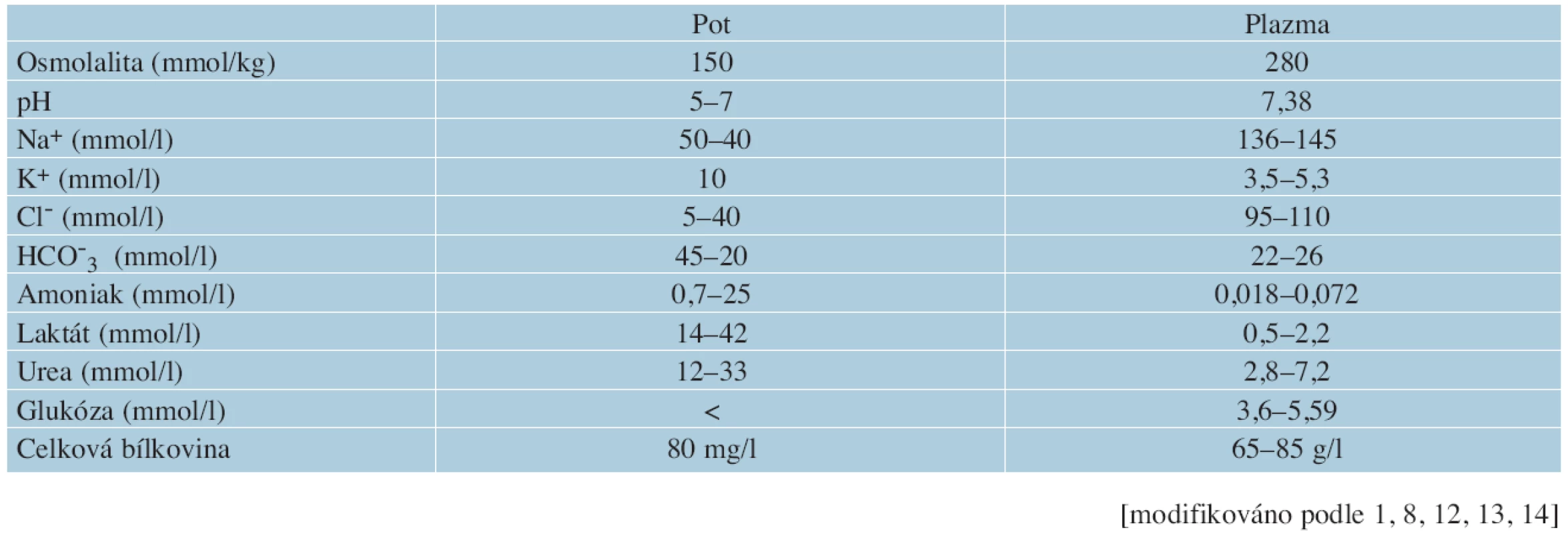
MECHANISMUS TVORBY POTU
(SATŮV MODEL)
Koncept iontového mechanismu sekrece potu ekrinními potními žlázami byl objeven v průběhu posledních desetiletí 20. století. Jedná se o Satův Na-K-2Cl kotransportérový model sekrece potu. Uvolněný acetylcholin z periglandulárních cholinergních nervových zakončení jako odpověď na nervové impulzy je vázán na cholinergní receptory, které se nacházejí zejména na bazolaterální membráně světlých buněk. Aktivace cholinergních receptorů vede ke zvýšení množství intracelulárního (cytoplazmatického) kalcia, dochází tak k aktivaci chloridových kanálů v luminální membráně světlých buněk a rovněž zvýšení koncentrace kalciových iontů uvnitř buňky vede k aktivaci kaliových kanálů v bazolaterální membráně světlých buněk. To má za následek eflux kalia a chloridů ven z buňky. V důsledku tohoto KCl efluxu dochází ke zmenšení objemu buňky, neboť voda je strhávána ionty kalia a chloru k udržení izoosmolality buňky. Pokles kalia a chloridů vede ke vzniku chemického gradientu a hnací síly pro činnost Na-K-2Cl kotransportérů lokalizovaných v bazolaterální membráně světlých buněk, které přenášejí ionty natria, kalia a chloridů. Jelikož v membráně světlých buněk chybí natriové kanály, jsou výše popsané kotransportéry jediným prostředkem, kterým natrium vstoupí do buňky. Jakmile vzroste intracelulární koncentrace natria, dochází k aktivaci natriové pumpy, která účinně pumpuje natrium z cytoplazmy světlých buněk ven a kalium dovnitř buňky. Naproti tomu chloridy vstupují do buňky prostřednictvím Na-K-2Cl kotransportéru a pohybují se směrem do sekrečního lumina přes chloridové kanály apikální membrány světlých buněk. Eflux chloridových aniontů chloridovými kanály v apikální membráně působí depolarizaci apikální membrány a vzniklý negativní luminální potenciál atrahuje do lumina ionty natria (přes intercelulární prostory) za tvorby NaCl. Tímto mechanismem vzniká izotonický, primární pot (obr. 1).
Image 1. Mechanismus sekrece primárního ekrinního potu 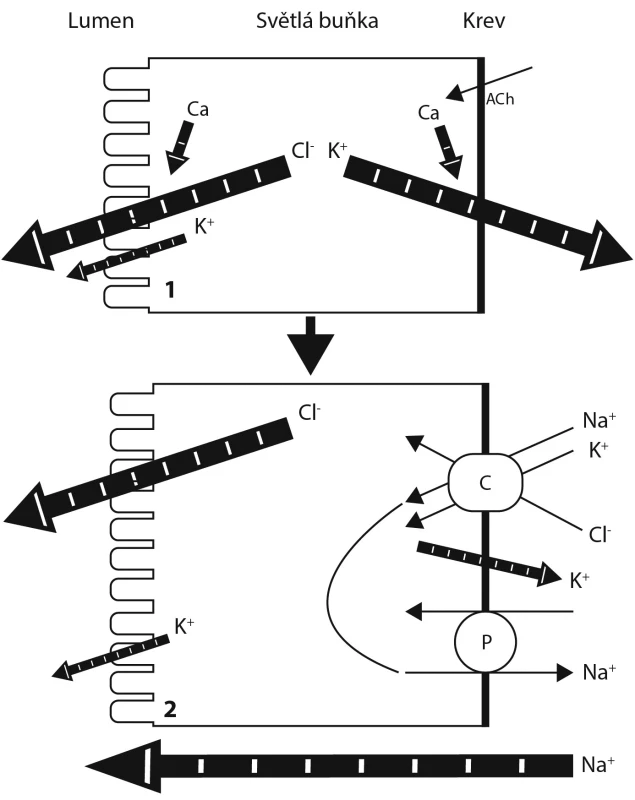
[modifikováno podle 9, 14] C – Na-K-2Cl kotransportér, P – Na-K-ATPázová dependentní natriová pumpa Ve svinuté části potního kanálku pak dochází k zpětné reabsorpci NaCl za vzniku hypotonického potu, který je dále vyloučen na kožní povrch. Zpětná reabsorpce NaCl je dána aktivním transportem iontů natria (duktální natriová pumpa) za vzniku sekundárního osmotického gradientu, který usnadní zpětnou reabsorpci chloridových aniontů (obr. 2) [9, 11, 12, 14]
Image 2. Mechanismus reabsorpce iontů z primárního ekrinního potu v distální části sekretorických acinů a duktální části ekrinních žláz 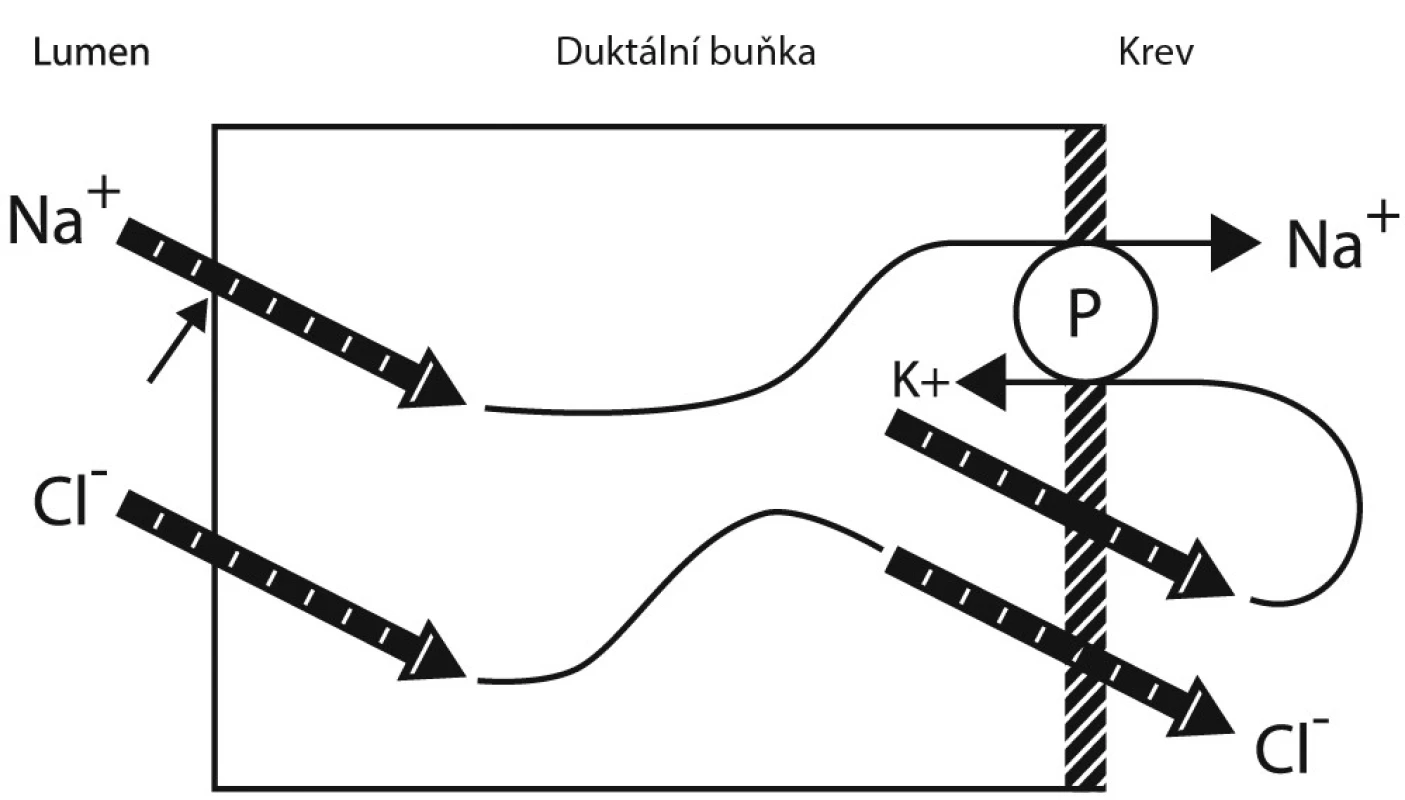
[modifikováno podle 9, 14] VÝZNAM POCENÍ
Pocení je významné pro termoregulaci, hydrataci rohové vrstvy a exkreci toxických látek. Podle lokalizace a stupně potní odpovědi a dráhy jejího vybavení rozlišujeme pocení termoregulační, emocionální, farmakologické a reflexní (tab. 3) [8, 16].
MOŽNOSTI OVLIVNĚNÍ SEKRECE POTU
Nadměrné pocení (hyperhidrózu) můžeme ovlivnit:
- a) lokálními antiperspiranty a deodoranty (široká paleta účinných látek),
- b) iontoforézou,
- c) intradermální aplikací botulotoxinu,
- d) celkově podanými farmaky (anticholinergiky),
- e) chirurgickými metodami.
Lokální antiperspiranty
Antiperspiranty jsou látky potlačující tvorbu ekrinního potu. Jsou široce používány k omezení kosmeticky rušivé vlhkosti podpaží, dlaní a plosek. Antiperspiranty působí selektivně v ekrinních potních žlázách a neovlivňují apokrinní potní žlázy, které jsou zodpovědné za individuálně charakteristický axilární pach (tzv. pachový podpis) [4]. Axilární pach hraje v individuální vůni člověka zásadní roli. Předpokládá se, že tato oblast získala díky bipedii v průběhu lidské evoluce významnou komunikační úlohu a tuto hypotézu podporuje například schopnost rozpoznávání příbuzných podle axilární vůně nebo vliv pachového podpisu axil na výběr partnera [17]. Axilární pachový podpis vzniká souhrou dvou důležitých složek: vlastního sekretu apokrinních potních žláz a axilární mikroflóry metabolizující sekret za vzniku axilární vůně [17]
Nejčastěji používanými antiperspiranty jsou roztoky solí kovů [2, 4]. Působí jako vlastní antiperspiranty v užším slova smyslu a mají rovněž antimikrobiální vlastnosti (zabraňují růstu bakterií ve vlhkém a teplém prostředí axil, dlaní a plosek a předcházejí vzniku zapáchajících látek z potu). Čerstvý ekrinní i apokrinní pot v podstatě nemá žádnou pachovou stopu, pachová stopa vzniká až sekundární činností mikrobů kožního mikrobiomu, kteří štěpí součásti potu na odorogenní substance [4].
Tvorba potu v dlaních, na ploskách a v axilách je spouštěna zejména emočně a maxima dosahuje v pubertě. Jedná se především o kosmeticky rušivý problém, který obvykle nepředstavuje žádné zdravotní riziko pro svého nositele. V některých případech vznikají zdravotní obtíže mikrobiální invazí, výsledkem jsou pak bakteriální a mykotické infekce v nadměrně potivé oblasti (erythrasma, intertrigo, mykotické postižení).
Antiperspiranty jsou známy již řadu let a jejich používání je zcela běžné zejména v industrializovaných zemích, kde představují obrovský obchodní artikl kosmetického průmyslu.
Jako antiperspiranty se používají různé chemické látky. Jedná se o adstringentní substance, lokální anestetika, kyseliny a aldehydy, roztoky solí kovů a anticholinergika. Všechny antiperspiranty fungují (přímo nebo nepřímo) také jako deodoranty. Například roztoky solí kovů mají dezinfekční a adstringentní účinky, čímž redukují mikrobiální osídlení kůže. Všechny látky ze skupiny antiperspirantů vysušují kožní povrch, a tak nepřímo interferují s růstem mikrobů na kožním povrchu [4].
Farmakologie a mechanismus účinků antiperspirantů
Kyseliny a aldehydy
Adstringentní látky formaldehyd, glutaraldehyd, tanin, kyselina trichloroctová denaturují proteiny a při lokální aplikaci na kůži působí povrchové uzavření potních pórů denaturací keratinu korneocytů v nejsvrchnějších vrstvách stratum corneum. Jelikož jsou postiženy pouze svrchní vrstvy stratum corneum, původní stav před aplikací antiperspirantu je upraven během několika dnů deskvamací ad integrum. Z tohoto důvodu by měly být aplikovány chemické substance této skupiny téměř denně či ob den [2, 4].
Závažným nepříznivým účinkem formaldehydu je jeho vysoký senzibilizační potenciál, u 15–20 % uživatelů antiperspirantů s obsahem formaldehydu dochází ke vzniku kontaktně alergického ekzému na formaldehyd. Glutaraldehyd není tak účinný jako formaldehyd (zejména v axilách) a vyšší koncentrace glutaraldehydu vede ke vzniku reverzibilní kosmeticky nevzhledné dyskoloraci léčeného kožního povrchu [4].
Lokální anestetika
Blokáda periferních nervů lokálním anestetikem ovlivní také sympatická nervová vlákna inervující ekrinní potní žlázy. Byly testovány antiperspirační vlastnosti lokálně aplikované směsi 5% lidokainu a 5% prilokainu. Byla prokázána dostatečná penetrace účinných látek přes stratum corneum do dermis a rovněž snížená sekrece potu, v praktickém používání jsou ovšem tyto substance neúčinné. Experimentálně použitá lokální anestetika rovněž vykazují senzibilizační potenciál [4].
Lokální anticholinergika
Anticholinergika (deriváty skopolaminu, poldinu, propantelinu, hexapyrronia) mohou účinně blokovat sekreci potu ekrinními potními žlázami. Byly by ideálními antiperspiranty, pokud by pronikaly rohovou vrstvou epidermis a působily striktně lokálně v kůži. Perkutánní penetrace anticholinegik není dostatečná k dosažení dlouhotrvající anhidrózy a problémem se jeví také jejich systémová toxicita. Další nevýhodou lokálně aplikovaných anticholinergik je schopnost vyvolat kontaktní přecitlivělost [2, 4].
Roztoky solí kovů
Nejčastěji používanými lokálními antiperspiranty jsou soli kovů. Hexahydrát chloridu hlinitého byl poprvé použit Stillianem v roce 1916 a tato látka zůstává dodnes jednou z nejúčinnějších antiperspiračních substancí. V kosmetických přípravcích se pro nižší toxicitu a nižší iritační potenciál používá částečně neutralizovaná forma hexahydrátu chloridu hlinitého, známá pod názvem hydrochlorid hliníku. Z ostatních substancí lze zmínit bromid hlinitý, chlorid cíničitý, chlorid vanaditý, chlorid zinečnatý, soli zirkonu a jiné [4, 9].
Po aplikaci antiperspirantu typu metalických solí na kůži se ionty kovu šíří do distálních částí potního vývodu (akrosyringia). V duktální stěně akrosyringia vzniká z iontů kovu a mukopolysacharidů precipitát. Současně, pravděpodobně důsledkem postižení membrán, nekrotizují buňky lumina akrosyringia, což se v histologickém obraze projeví jejich eozinofilní cytoplazmou a pyknotickými jádry. Tyto poškozené buňky se uvolní a spolu s precipitátem uzavírají potní kanálek. Oprava poškození akrosyringia během epidermopoézy navrátí potní žláze její fyziologickou funkci. Dlouhodobé používání tohoto typu antiperspirantu vede k dlouhotrvající obstrukci distálního akrosyringia s funkční a strukturální degenerací ekrinních acinů. Histologické změny zahrnují vakuolizaci sekretorického epitelu, rozšíření ekrinních acinů s atrofií sekrečních buněk s akumulací PAS pozitivního (Perioid Acid - -Schiff) a diatáza rezistentního materiálu v dilatovaném luminu sekrečního kanálku. Tyto histologické změny přímo korelují se sníženou sekrecí potu.
Tvorba komplexu mezi mukopolysacharidy kutikuly potních kanálků a ionty kovu antiperspirantu vytváří v akrosyringiu přepážku, která na jedné straně blokuje odtok potu a na straně druhé omezuje další průnik iontů kovu směrem k sekreční části potní žlázy. Takto je zabráněno průniku iontů kovu přes potní žlázy do systému. Všechny roztoky kovů, používané jako antiperspiranty, působí stejným mechanismem účinku, který byl výše popsán. Liší se pouze vztahy mezi vznikem komplexu a toxickým poškozením živých buněk (např. chlorid měďnatý působí významné poškození živých buněk s možnou systémovou toxicitou, zatímco chlorid hlinitý snadno tvoří precipitáty a proto je velmi málo toxický) [4, 9].
Antiperspirační účinek závisí na:
- a) schopnosti snadno tvořit komplexy mezi ionty kovu a mukopolysacharidy. Jedná se o tvorbu mnohočetných vazeb mezi komplexy za vzniku obrovských agregátů, které následně obturují akrosyringium potní žlázy. Důležitým parametrem je počet kovových iontů dostupných k tvorbě komplexů, který obecně závisí na koncentraci kovu v roztoku a chemické povaze aniontu v závislosti na pH roztoku [4];
- b) pH antiperspirantu: čím je hodnota pH antiperspirantu nižší, tím je dosaženo větší inhibice potu [9];
- c) typu kovu: nejúčinnějším antiperspirantem jsou soli vanadu, blokující pocení až v 97,5 %, následuje chlorid hlinitý (87,5 %), chlorid cíničitý (67,5 %). Ostatní sloučeniny jsou méně účinné (tab. 4) [4, 9];
- d) koncentraci iontu kovu: čím vyšší je koncentrace iontu kovu v roztoku, tím je sekrece potu na kožní povrch nižší. Limitací zvyšující se koncentrace je pak iritační reakce, která není uživatelem tolerována. Účinnější jsou tedy antiperspiranty s 20–25% koncentrací hlinitých iontů než antiperspiranty s 10%, respektive 5% koncentrací těchto iontů [4, 9];
- e) vehikulu: byly shledány signifikantní rozdíly v účinnosti a snášenlivosti mezi alkoholovým (absolutní etanol) a vodným roztokem chloridu hlinitého. Antiperspirant v alkoholovém vehikulu byl účinnější a byl lépe snášen než antiperspirant ve vodném vehikulu [4, 9];
- f) aplikační formě: jemná masáž zvyšuje účinnost antiperspirantu, proto se roztoky plní do roll-on lahviček [4, 9];
- g) cirkadiánním rytmu sekrece potu: antiperspiranty by se měly aplikovat vždy večer, kdy jsou ekrinní potní žlázy nejméně aktivní. Ráno bychom měli používat pouze deodoranty [4, 9].
Table 4. Účinnost lokálních antiperspirantů 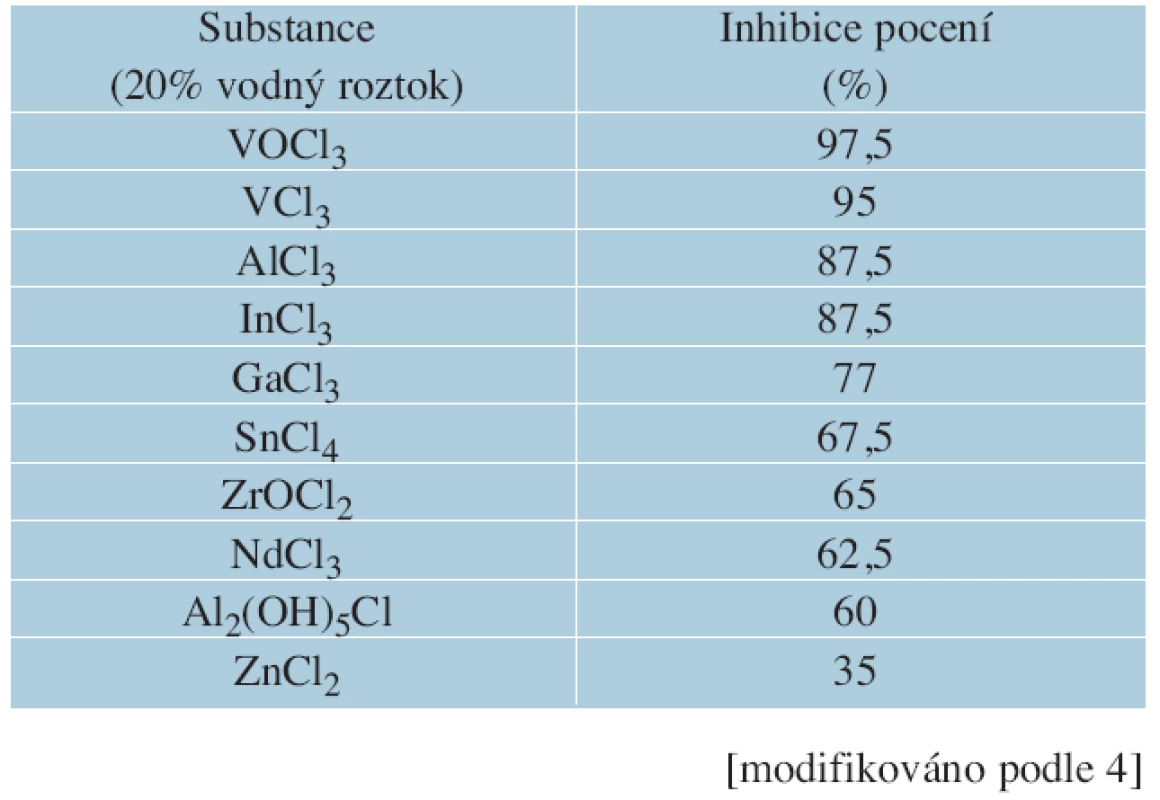
Aluminiové antiperspiranty v roztoku jsou metodou první volby v léčbě axilární i palmoplantární hyperhidrózy. Pro oblast axil je optimální 15% koncentrace chloridu hlinitého, k ošetření dlaní a plosek může být použita vyšší koncentrace (20–25%, eventuálně 30%). Aplikace antiperspirantu s obsahem hliníku probíhá každý druhý večer na oblast hyperhidrózy. Po navození „suchosti“ léčené oblasti přecházíme na udržovací terapii s intervalem aplikace antiperspirantu každých 7–12 dnů. Toto léčebné schéma vede k 87% úspěšnosti. Mezi nežádoucí účinky aplikace vodného, respektive alkoholového, roztoku chloridu hlinitého je svědění ošetřené oblasti s rozvojem iritační dermatitidy [2, 4, 9].
LOKÁLNÍ DEODORANTY
Pot ekrinních i apokrinních potních žláz je primárně bez zápachu a pachové látky vznikají až činností mikrobů kožního mikrobiomu. Mezi hlavní chemické látky pachového podpisu axil a plosek patří:
- a) karboxylové kyseliny: kyselina octová, kyselina propionová, kyselina isovalerová, kyselina 2-metyl-máselná a kyselina isomáselná. Jednou z hlavních komponent axilární vůně je kyselina 3-metyl-2-hexenová. Pach této látky je popisován jako močovitý, připomínající pot, spálený, štiplavý, zatuchlý nebo pižmový. Kyselina 3-metyl-2-hexenová je přenášena na kožní povrch vázaná na dva ve vodě rozpustné proteiny a z vazby je uvolňována činností lipofilních korynebakterií a propionibaktérií, čímž se stává těkavou a tedy vnímatelnou čichem. U Asiatů (Čína, Japonsko) je výskyt těchto proteinů nižší, což má vliv na kvalitu jejich pachového podpisu. Zatímco jedinci indoevropského a afrického původu mají poměrně silný axilární pach, u Asiatů nacházíme pach slabší [17];
- b) thioly: hlavní složku představuje 3-metyl-3-sulfanylhexan-1-ol, s vůní popisovanou jako vůně tropického ovoce případně připomínající vůni cibule [2, 17];
- c) androsteny: hlavními zástupci jsou 5α-androstenon, 5α-androsterol, androstadienon. Androstenon je vnímán buď jako nepříjemný a močovitý, nebo je jeho vůně hodnocena příjemně a je označována jako sladká a květinová. Je produkován ve větší míře u mužů než u žen [2, 17].
Lokálně aplikovanými deodoranty ovlivňujeme kvalitu pachového podpisu, neovlivníme v žádném případě produkci potu potními žlázami, proto by se měly deodoranty aplikovat na kůži ráno [2]. Podle Seitze a Richardsona se lokální deodoranty dělí na [2]:
- vonné látky (parfémy, toaletní vody, parfemovaná mýdla),
- látky odstraňující zápach (pravidelná hygiena kůže syndety s antiseptickými či antimikrobiálními přísadami, tuhé deodoranty s obsahem hydrogenuhličitanového aniontu, deodoranty s obsahem absorbentů zápachu: dibutylamin kyseliny 2-naftolové, isonanoyl-2-metylpiperidin a jiné),
- látky jako prevence vzniku zápachu (antimikrobiální a antiseptické substance v přípravcích denní hygieny – antibakteriální mýdla a syndety, přípravky s obsahem triclosanu, triclocarbanu a jiné, antiperspiranty – viz dříve).
IONTOFORÉZA
K léčbě fokálních hyperhidróz se využívá také metoda iontoforézy. Přesný mechanismus účinku není znám, obecně je působena funkční změna sekrečních buněk ekrinních potních žláz přes iontový tok. K iontoforéze se využívá slabý stejnosměrný elektrický proud 10-15-25 mA procházející vodní lázní. Metoda byla využita k léčbě fokální hyperhidrózy dlaní v roce 1936 Ichikasim, jehož práce byly zapomenuty, a v roce 1942 popsal Takata a Shelley využití iontoforézy v léčbě fokální hyperhidrózy dlaní a plosek. Jedná se o metodu levnou, účinnou a široce dostupnou s možností domácího ošetřování [2, 9, 15].
Proud v iontoforetické jednotce je přenášen ze zdroje stejnosměrného proudu dráty a elektrody jsou ve dvou plastových miskách, které jsou naplněny vodou z vodovodní sítě. Elektrody nesmí být v přímém kontaktu s kůží, protože by mohlo dojít k popálení kůže (obr. 3). Podmínky provedení iontoforézy:
- I. všechny kovové předměty (prsteny, hodinky, náramky) musí být odstraněny;
- II. kůže nesmí být nikdy v přímém kontaktu s elektrodami přístroje;
- III. ošetřovaná oblast těla nesmí být náhle vytažena z vodní lázně, pokud lázní prochází elektrický proud (může vzniknout nepříjemný pocit neškodného elektrického šoku);
- IV. každé porušení celistvosti kožního povrchu (fisury, ulcerace) musí být pečlivě chráněno vazelínou, jinak hrozí v těchto místech popálení elektrickým proudem, a to dokonce i při nízké intenzitě elektrického proudu.
Image 3. Iontoforetický přístroj v léčbě palmární fokální hyperhidrózy 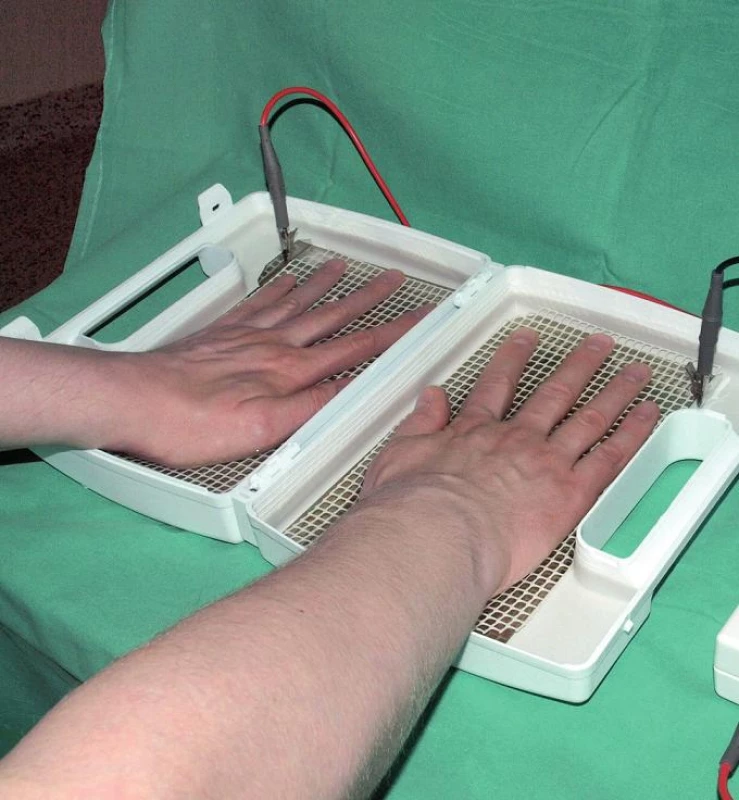
Kontraindikace iontoforézy zahrnují pacienty s pacemakerem, s intrauterinním kovovým tělískem, s kovovou endoprotézou, těhotné a nespolupracující pacienty [2, 9, 15].
Procedura iontoforézy: volíme intenzitu proudu u dospělých pacientů do 25 mA, u dětí a citlivých jedinců do 10 mA (axily jsou citlivější než dlaně a plosky, proto obecně volíme intenzitu proudu při ošetření axil 10 mA, dlaní 15–20 mA, plosek 20–25 mA). Ošetřovaná oblast je umístěna do vodní lázně, ve které je elektroda chráněna před přímým stykem s kůží. Následuje zapnutí přístroje, díky potenciometru dochází k postupnému zvýšení intenzity proudu na požadovanou hodnotu. Během procedury, která trvá 10-15-20 minut, se nesmí léčebná oblast náhle vytáhnout z vodní lázně (hrozí pocit neškodného elektrického šoku). Při ukončení procedury postupně klesá intenzita proudu na nulu a sezení je ukončeno. Terapie probíhá 1krát denně či ob den; jestliže je dosaženo euhidrózy, následuje udržovací terapie s individuálním intervalem 1–2krát za týden nebo l–2krát za měsíc (obr. 4 a 5) [2, 9, 15]. Během procedury je vhodná změna polarity elektrod, moderní iontoforetické přístroje mění polaritu elektrod automaticky každé 2 minuty. Změna polarity elektrod je důležitá k dosažení rychlejšího a lepšího terapeutického účinku. Nežádoucí účinky iontoforézy vychází z příliš vysoké intenzity proudu, která bývá příčinou nepříjemných pocitů a senzací (bolestivost, pálení, píchání, svědění ošetřené kůže), možný je také vznik tranzientního erytému ošetřovaných partií. Pokud pacient vyndá ošetřovanou partii těla z vodní lázně během procedury, může pociťovat nepříjemný elektrický vjem, který však není nebezpečný. Možné je také popálení kůže po přímém kontaktu kůže s elektrodou iontoforetického přístroje [2, 9, 15].
Image 4. Pacient s palmární fokální hyperhidrózou před terapií iontoforézou 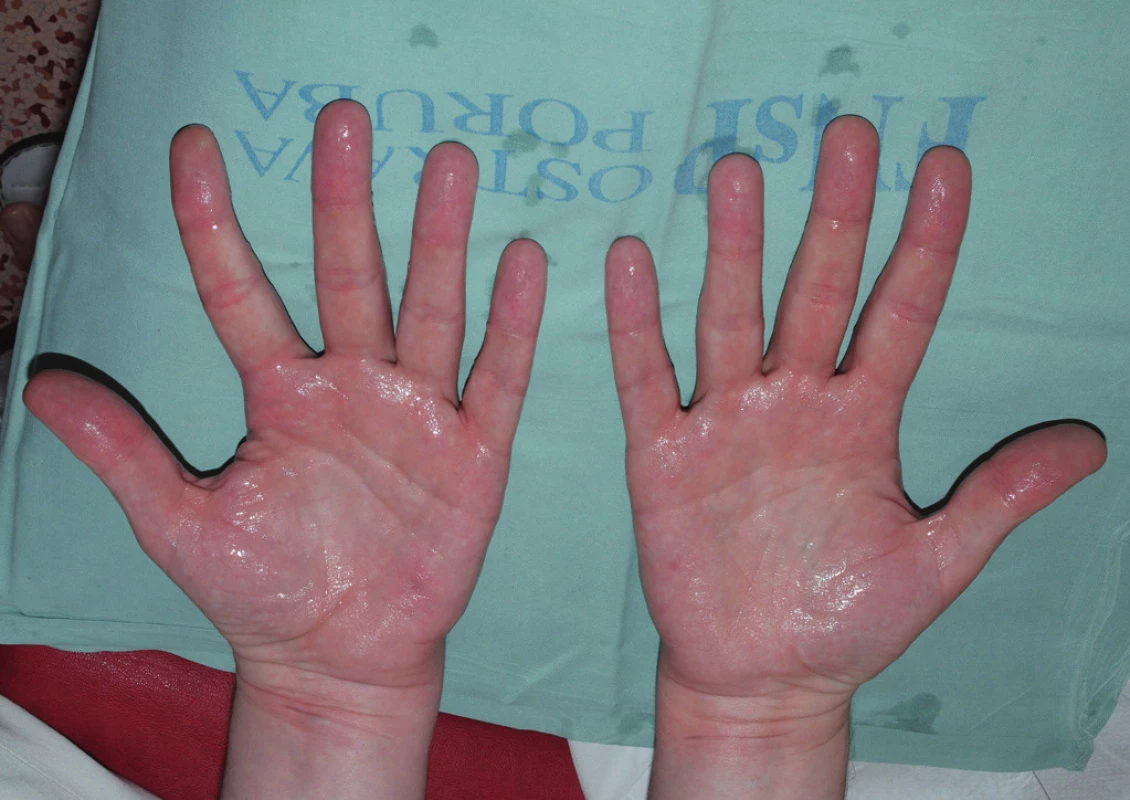
Image 5. Pacient s palmární fokální hyperhidrózou po terapií iontoforézou, euhydróza navozena režimem 4krát týdně po dobu 4 týdnů 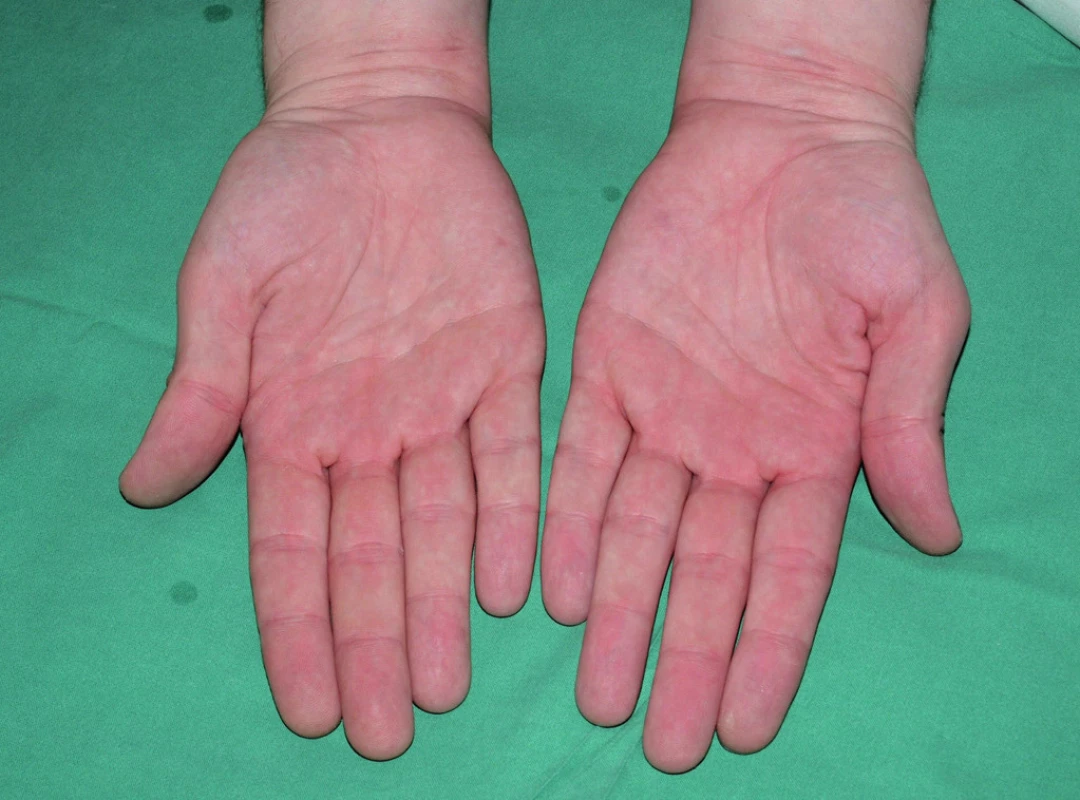
BOTULOTOXIN
Potní žlázy jsou inervovanými cholinergními sympatickými nervy, proto může být jejich činnost příznivě ovlivněna botulotoxinem [7, 9]. Botulotoxin (BTX) je neurotoxin produkovaný bakteriemi Clostridium botulinum. Mikroba i jeho toxin (jednalo se o toxin B) izoloval Belgičan Emile Pierre van Ermengem ze šunky a prokázal, že pokusné kočky hynuly jak po podání kontaminované šunky, tak po podání toxinu. Je známo 8 subtypů tohoto toxinu, jedná se o antigenně odlišné polypeptidy s různými fyzikálními i klinickými vlastnostmi. Jednotlivé toxiny jsou složeny z těžkého a lehkého řetězce. Navzájem jsou oba řetězce spojeny disulfidickou vazbou, která je labilní při vyšších teplotách a porušení této vazby toxin inaktivuje. Těžký řetězec je zodpovědný za specifickou vazbu toxinu k perifernímu nervovému zakončení, kde proniká do nitra endocytózou. Lehký řetězec pak blokuje uvolňování acetylcholinu. Botulotoxin A (BTX-A) blokuje uvolnění acetylcholinu degradací specifického proteinu presynaptické membrány (SNAP-25, 25 kD synaptosome-associated protein), botulotoxin B (BTX-B) degreduje protein zvaný synaptobrevin. Dojde tak k blokádě impulzů jdoucích z periferního nervu do potní žlázy a k omezení sekrece potu. Rozdíl mezi oběma toxiny je v rychlosti nástupu účinku (BTX-B nastupuje dříve) a v délce trvání efektu (BTX-A vykazuje delší klinický efekt) [9, 10].
Před vlastní aplikací botulotoxinu provádíme jod-škrobový (Minorův) test nebo test s ninhydrinem, kterým se zviditelní hyperhidrotická oblast (černomodré zbarvení u Minorova testu, purpurové u ninhidrinového testu) [7, 9]. Botulotoxin aplikujeme mnohočetnými vpichy intradermálně tak, aby se pokryla celá hyperhidrotická oblast. V palmární a plantární oblasti se doporučuje provést od 6 do 50 vpichů, v axile kolem 2–12 vpichů. Omezit bolestivost výkonu lze místním anestetikem nebo lokálním chlazením ledem po aplikaci BTX [7].
Anhidrotický efekt BTX-A je závislý na dávce: dávka BTX-A 10 IU (= 2,5 IU/cm2) a více vede k viditelné a klinicky relevantní hypohidróze. Pokud aplikujeme 50 IU (= 12,5 IU/cm2) BTX-A, dojde k prodloužení efektu hypo/anhidrózy po dobu šesti měsíců. Kompletní anhidróza léčené oblasti je dosažena dávkou BTX-A 80 IU (= 20 IU/cm2) a větší. Rozmezí množství jednotek BTX-A použitých v léčbě fokální hyperhidrózy se pohybuje mezi 20–40 IU Botoxu na axilu a 50 IU Botoxu na dlaň/plosku, což odpovídá 100–200 IU Dysportu k ošetření axily a 250 IU Dysportu k ošetření dlaně/plosky. Opakování terapie BTX-A každé 3–6 měsíců podle klinického nálezu opětovného pocení [9].
Komplikace terapie BTX: ortostatický kolaps u hypersenzitivních pacientů, hematomy, pálení v místě aplikace, při hlubší aplikaci v oblasti dlaní a plosek může nastat reverzibilní lehká paréza, která může ovlivnit jemnou motoriku v ošetřované lokalitě. Kontraindikace výkonu: děti do 12 let věku, gravidita a laktace, pacienti s poruchami nervosvalového přenosu, farmaka (aminoglykosidy zvyšují efekt BTX, antimalarika, antagonisté kalciového kanálu a cyklosporin A efekt BTX snižují, infekční onemocnění v místě aplikace, Lambert-Eaton syndrom a přecitlivělost na BTX nebo pomocné látky farmaka (humánní albumin) [10].
Ošetřený jedinec by neměl bezprostředně po výkonu na dlaních řídit motorové vozidlo a při ošetření plosek je doporučován několikahodinový klidový režim [10].
CELKOVĚ PODÁVANÁ FARMAKA
Farmakologicky lze aktivitu ekrinních potních žláz omezit podáváním anticholinergik (oxybutinin, benztropin, propantelin), benzodiazepiny (diazepem) či blokátory kalciového kanálu (diltiazem). Je nutno pamatovat na skutečnost, že se jedná o off-label indikaci těchto farmak. Výborný anhidrotický efekt anticholinergik je doprovázen řadu negativních účinků (suchost sliznic, retence moči, bradykardie), které jsou limitací jejich používání samotnými pacienty [9, 19].
CHIRURGICKÉ METODY
Excize potních žláz
Excize potních žláz je možná pouze u pacientů s jinak terapeuticky neovlivnitelnou hyperhidrózou axil. Jedná se o metodu relativně jednoduchou a velmi účinnou. Lze zvolit buď klasickou excizi se Z-plastikou podle Skooga a Thyressona, nebo lze z jednoduché incize provést kyretáž potních žláz podle Jemece [9, 15].
Sympatektomie
Jako metodu poslední volby lze v těžkých případech idiopatické fokální hyperhidrózy využít horní hrudní sympatektomii (s protětím druhého hrudního ganglia u hyperhidrózy dlaní a čtvrtého hrudního ganglia u hyperhidrózy axil) či lumbální sympatektomii pro plantární hyperhidrózu. Lumbální sympatektomie se běžně nepoužívá pro riziko vzniku sexuálních dysfunkcí [9, 15, 18].
Horní hrudní sympatektomii lze provádět nechirurgickými nebo chirurgickými technikami.
Nechirurgická sympatektomie: destrukce příslušného ganglia fenolem, alkoholem nebo radiofrekvencí pod CT kontrolou. Metoda vykazuje excelentní efekt (98 % ošetřených pacientů má „suché“ dlaně), nicméně je pozorován ve 22 % vznik Hornerova syndromu (ptóza z obrny mm. tarsales, mióza z obrny m. dilatator pupilae, enoftalmus z obrny m. orbitalis ve fissura orbitalis inferior) a v 8 % kompenzatorní pocení [9].
Chirurgická horní hrudní sympatektomie může být provedena otevřenou cestou (dnes výjimečně) nebo minimálně invazivní metodou videem asistované endoskopické transtorakální sympatektomie. První operaci horní hrudní sympatektomie otevřenou technikou při léčbě hyperhidrózy provedl v roce 1920 Kotzareff, v roce 1942 byla Hughesem provedena první endoskopická operace hrudního sympatiku, nicméně za otce transtorakální sympatektomie je považován Kux [9, 15, 18]. Endoskopické transtorakální postupy doznaly největšího rozmachu na konci 20. století. Lze provádět resekční výkony na horním hrudním sympatiku (úplné vytětí určitého segmentu horního hrudního sympatiku) nebo jen pouhé protětí sympatického provazce mezi jednotlivými ganglii (nevýhodou této metody je možné dorůstání nervových vláken) [18]. Úspěšnost metody se v případě palmární hyperhidrózy pohybuje v intervalu 85–100 %, u axilární hyperhidrózy 70–100 %, pozitivní účinek přetrvává v průměru více než pět let [18]. Komplikace horní hrudní sympatektomie jsou řídké: přechodný Hornerův syndrom, krvácení, pneumotorax. Významnou skutečností je rozvoj kompenzatorního pocení trupu a dolních končetin u 50–100 % operovaných pacientů a rozvoj gustatorního pocení u 30–50 % operovaných pacientů [18]. Riziko recidivy potíží po provedené endoskopické transtorakální horní hrudní sympatektomii se pohybuje v intervalu 1–5 % [18].
ZÁVĚR
Pot provází člověka od útlého mládí, je spjat s námahou tělesné práce i s úzkostí zkoušek, s bolestí i radostným vzrušením, s nemocí i umíráním. Žádná práce ani sportovní výkon se neobejdou bez potu. Pocení je tedy jednou ze základních funkcí organismu [8]. Pot je sekret potních žláz, je součástí funkčního systému kůže. Morfologicky i funkčně dělíme potní žlázy na dvě skupiny: ekrinní a apokrinní potní žlázy. Ekrinní potní žlázy jsou ze všech tvorů nejlépe vyvinuty u lidí, fylogeneticky je pocení funkcí mladou. Apokrinní potní žlázy, za nižších vývojových stadií významné, během evoluce degenerovaly. Naproti tomu se postupně zvětšovala exkreční funkce ekrinních potních žláz pro vodu tak, že tyto žlázy v sekreci vody postupně zastínily všechny ostatní žlázy [8]. Po stránce biochemické je pot zajímavý tím, že se jedná o nejméně koncentrovanou tělesnou tekutinu [8, 12]. Složení potu je u každého jedince rozdílné nejen co do koncentrace látek, ale i co do jejich spektra. Po objevu diagnostické ceny potu u mukoviscidózy (hodnoty chloridového aniontu v potu nad 70 mmol/l) se začali potem zabývat klinikové a srovnávali nálezy potu u různých nemocí s normou. Tím náhle stoupl význam přesných vědomostí z biochemie a fyziologie potu [8]. Výzkum pocení a výzkum složení potu není ještě skončen. Stále existuje mnoho nedořešených otázek, na které snad postupně najdeme odpovědi. Lokalizované nadměrné pocení (fokální hyperhidrózu) můžeme příznivě ovlivnit širokou paletou lokálně podaných účinných látek, z nichž nejčastěji používané jsou antiperspiranty na bázi solí kovů, zejména se jedná o soli hliníku (každodenní praxe) a vanadu (experimentální použití) [2, 4]. Roste počet pacientů ošetřených iontoforézou a intradermální aplikací botulotoxinu. V algoritmu lokální terapie palmo-plantární hyperhidrózy je metodou první volby večerní aplikace antiperspirantu (chlorid hlinitý ve vodném nebo alkoholovém vehikulu v koncentraci až 30%), po selhání následuje iontoforéza a metodou třetí volby je aplikace BTX [9]. U axilární hyperhidrózy je metodou první volby večerní aplikace antiperspirantu (chlorid hlinitý ve vodném nebo alkoholovém vehikulu v koncentraci 15%), následuje aplikace BTX a třetí volbou je pak iontoforéza [9]. Vhodná je kombinovaná terapie fokálních hyperhidróz lokálními metodami léčby spolu se systémovými farmaky, především anticholinergiky (oxybutinin). Pokud využíváme k „léčbě“ hyperhidróz deodoranty, vždy bychom je měli kombinovat s antiperspiranty [2, 4, 9]. Deodoranty se používají ráno, zatímco antiperspiranty večer (cirkadiánní rytmicita funkce ekrinních potních žláz). Jako metodu „poslední volby“ lze pacientům v indikovaných případech nabídnout chirurgické metody, které způsobí trvalou anhidrózu ošetřených oblastí [9, 18]. Jen komplexním přístupem k problematice pocení můžeme příznivě ovlivnit fokální hyperhidrózu, která svým nositelům působí závažné psychosociální problémy.
Do redakce došlo dne 27. 8. 2014.
Adresa pro korespondenci:
as. MUDr. Radek Litvik
Kožní oddělení
Fakultní nemocnice Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: radek.litvik@fno.cz
Sources
1. AGACHE, P., HUMBERT, P. Measuring the Skin. 1st edition, Berlin: Springer, 2004, p. 784, ISBN 3-540-01771-2.
2. BARAN, R., MAIBACH, H. Textbook of Cosmetic Dermatology. 2nd edition, London: Martin Dunitz, 1998, p. 774, ISBN 1-85317-478-5.
3. ČIHÁK, R. Anatomie 3. 2. vyd., Praha: Grada Publishing, 2004, s. 692, ISBN 978-80-247-1132-4.
4. GABARD, B. et al. Dermatopharmacology of Topical Preparations. 1st edition, Berlin: Springer, 2000, p. 470, ISBN 3-540-64048-7.
5. KLIKA, E. et al. Histologie pro stomatology. 1. vyd., Praha: Avicenum, 1988, s. 448.
6. KLIKA, E. et al. Embryológia. 1. vyd., Martin: Osveta, 1987, s. 312.
7. KONKOĽOVÁ, R. Korektivně dermatologické metody. 1. vyd., Praha: Maxdorf, 2001, s. 114, ISBN 80-85912-54-6.
8. KRÁL, J. Fysiologie a biochemie potu. 1. vyd., Praha: Státní zdravotnické nakladatelství, 1964, s. 150, Babákova sbírka, sv. 37.
9. KREYDEN, O., BÖNI, R., BURG, G. Hyperhidrosis and Botulinum Toxin in Dermatology. 1st edition, Basel 2002, p. 254, ISBN 3805573065.
10. KULÍKOVÁ, Z. Botulotoxin a jeho využití v dermatologii. Dermatol. praxi, 2009, 3, 3, s. 136–138.
11. LANGMEIER, M. et al. Základy lékařské fyziologie. 1. vyd., Praha: Grada Publishing, 2009, s. 320, ISBN 978-80-247-2526-0.
12. MATOUŠ, B. et al. Základy lékařské chemie a biochemie. 1. vyd., Praha: Galén, 2010, s. 540, ISBN 978-80-7262-702-8.
13. NOVOTNÝ, F. et al. Obecná dermatologie. 1. vyd., Praha: Avicenum, 1989, s. 311.
14. SATO, K., KANG, W. H., SAGA, K., SATO, K. T. Biology of sweat glands and their disorders. I. Normal sweat gland function. J. Am. Acad. Dermatol., 1989, 20, 4, p. 537–563.
15. STOLMAN, L. P. Treatment of hyperhidrosis. Dermatol. Clin., 1998, 16, 4, p. 863–869.
16. ŠTORK, J. et al. Dermatovenerologie. 1. vyd., Praha: Galén, 2008, s. 502, ISBN 978-80-7262-371-6.
17. VODIČKA, J., FAITLOVÁ, H. Poruchy čichu a chuti. 1. vyd., Havlíčkův Brod: Tobiáš, 2012, s. 250, ISBN 978-80-7311-125-0.
18. VODIČKA, J., ŠPIDLEN, V., PIZINGER, K. Videotorakoskopická horní hrudní sympatektomie – chirurgická alternativa léčby lokalizované hyperhidrózy. Čes.-slov. derm., 2003, 78, 1, s. 22-28.
19. WENKE, M. et al. Farmakologie. 2. vyd., Praha: Avicenum, 1990, s. 597, ISBN 80-201-0028-8.
Labels
Dermatology & STDs Paediatric dermatology & STDs
Article was published inCzech-Slovak Dermatology

2014 Issue 5-
All articles in this issue
- Pretibiální myxedém
- Cheyletiellóza – málo známá parazitóza
-
Up-to-date Situation with Gonorrhoea:
Prague STI Center Results – Antimicrobial Susceptibility Monitoring - Struktura a funkce ekrinních potních žláz a možnosti ovlivnění produkce potu
- Závažná reakce typu generalizovaného bulózního fixního lékového exantému po nimesulidu – popis případu
- Czech-Slovak Dermatology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Struktura a funkce ekrinních potních žláz a možnosti ovlivnění produkce potu
- Pretibiální myxedém
- Cheyletiellóza – málo známá parazitóza
- Závažná reakce typu generalizovaného bulózního fixního lékového exantému po nimesulidu – popis případu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


