-
Medical journals
- Career
Psychosociální rizikové faktory akutního císařského řezu
Authors: L. Takács 1; J. Mlíková Seidlerová 2; P. Čepický 3
Authors‘ workplace: Katedra psychologie FF UK, Praha, vedoucí katedry doc. PhDr. MUDr. R. Bahbouh, Ph. D. 1; II. interní klinika FN a LF UK, Plzeň, přednosta prof. MUDr. J. Filipovský, CSc. 2; Gynekologicko-porodnická klinika, Nemocnice Na Bulovce, 1. LF UK, Praha, přednosta prof. MUDr. M. Zikán, Ph. D. 3
Published in: Ceska Gynekol 2019; 84(1): 33-39
Category: Original Article
Overview
Cíl studie: Porovnat efekt strachu z porodu a úzkostnosti na typ porodu, analyzovat, zda s rizikem akutního císařského řezu souvisí celková sebejistota rodičky a sebejistota v mateřské roli a zjistit, zda riziko akutního císařského řezu zvyšuje stres a nízká sociální opora v těhotenství.
Typ studie: Původní práce.
Název a sídlo pracoviště: Katedra psychologie, Filozofická fakulta Univerzity Karlovy, Praha.
Metodika: Soubor tvořilo 447 žen, které porodily v některé z porodnic Kraje Vysočina (Havlíčkův Brod, Jihlava, Pelhřimov, Třebíč, Nové Město na Moravě) v období od října 2013 do září 2014. V posledním trimestru těhotenství ženy vyplnily validizované dotazníky zjišťující strach z porodu, úzkostnost, sebejistotu v mateřské roli, celkovou sebejistotu, prožívaný stres a sociální oporu. Údaje o průběhu porodu byly získány ze zdravotnické dokumentace. Souvislost mezi psychosociálními faktory a rizikem akutního císařského řezu byla analyzována pomocí vícenásobné logistické regrese adjustované na rodinný stav, paritu, pohlaví dítěte a epidurální analgezii.
Výsledky: Akutním císařským řezem porodilo 73 žen (16,3 %). Jako statisticky významný prediktor akutního císařského řezu se v adjustované analýze ukázal strach z porodu (ženy se silným strachem z porodu měly dvojnásobně vyšší riziko; OR = 2,01; p = 0,021); nízká mateřská sebejistota byla hraničně významným prediktorem (OR = 1,68; p = 0,082). Nebyla zjištěna souvislost akutního císařského řezu s úzkostností, celkovou sebejistotou, stresem a sociální oporou v těhotenství. Vyšší riziko akutního císařského řezu bylo zjištěno u prvorodiček, nižší riziko naopak u žen, kterým se narodilo děvčátko.
Závěr: Rizikový faktor akutního císařského řezu představuje strach z porodu, nikoli však celková úzkostnost rodičky. Ženám, které v těhotenství prožívají silný strach z porodu, je vhodné doporučit kvalitní kurz předporodní přípravy, případně psychologickou pomoc.
Klíčová slova:
psychosociální aspekty – těhotenství – porod – strach z porodu – kohortové studie
ÚVOD
Císařský řez je jednou z nejčastěji prováděných operací vůbec a procento porodů ukončených císařským řezem ve vyspělém světě prudce stoupá [5]. V České republice se v posledních letech rodí císařským řezem každé čtvrté dítě. Císařský řez může být život zachraňující operací, nese s sebou však i rizika, a to jak rizika bezprostřední (např. poranění plodu, krvácení, infekce), tak i taková, která se mohou projevit u příštího těhotenství a porodu (potracení plodu, placenta previa, placenta accreta či ruptura dělohy) [23, 39]. Děti porozené císařským řezem mají vyšší riziko astmatu, obezity a diabetu prvního typu [19, 21, 23]. Studie upozorňují i na souvislost porodu císařským řezem s neurovývojovými poruchami, jako je např. autismus [43] či ADHD (attention-deficit/hyperactivity disorder) [10, 11]. Nedávná česká práce zjistila, že se signifikantně vyšší podíl císařských řezů vyskytoval u pacientů trpících schizofrenií [1].
Porod císařským řezem se může promítat i do psychosociálního fungování ženy a její rodiny. Neplánovaný císařský řez vede u některých matek k pocitům zklamání či dokonce selhání a k nejistotě v mateřské roli [24]. Je rovněž spojován s vyšším rizikem poporodních blues [38], poporodní deprese [42] a symptomů posttraumatické stresové poruchy, a to zejména u žen s nízkou sociální oporou [31]. Některé studie uvádějí, že porod císařským řezem negativně ovlivňuje mateřské pečovatelské chování [35], sumárně jsou však výsledky studií nejednotné [28].
Narůstající počet císařských řezů a závažnost některých důsledků této porodnické operace pro ženu a její rodinu obrátily pozornost k souvisejícím rizikovým faktorům. Vyšší riziko císařského řezu je obvykle dáváno do souvislosti s faktory, jako je vyšší věk matky, první porod [12, 34], vyšší hmotnost či obezita matky [2] a předchozí císařský řez [6]. Pozornost výzkumníků se však zaměřila i na psychosociální proměnné, neboť s uvedenými biologickými či porodnickými proměnnými lze jen obtížně manipulovat v rámci preventivních intervencí. S akutním císařským řezem je spojován stres [25, 41] a psychické problémy ženy v těhotenství [34], zejména depresivní symptomy [3]. Předchozí studie dále ukázaly, že se císařský řez častěji objevuje u žen, které v těhotenství trpěly silným strachem z porodu [17, 27]; sebejistota ženy týkající se zvládnutí porodu (tzv. childbirth self-efficacy) však s akutním císařským řezem nesouvisela [4, 7].
Ačkoli panuje shoda, že strach z porodu představuje rizikový faktor akutního císařského řezu, nebyl zjištěn vztah mezi císařským řezem a symptomy obecné úzkosti či rysem úzkostnosti [3, 17, 26, 33]. Jen málo prací však sledovalo strach z porodu a obecnou úzkost současně, aby mohly porovnat sílu jejich efektu. Vyšší riziko císařského řezu bylo dále zjištěno u žen s nižšími skóry v extraverzi [22] a se sklonem k pesimismu [29]. Studií zaměřených na dopad osobnostních charakteristik na průběh porodu je nicméně nedostatek, a o souvislosti osobnosti rodičky a typu porodu tudíž prozatím nelze vyvozovat spolehlivé závěry. Málo je rovněž prací, které by sledovaly dopad dalších potenciálně relevantních psychosociálních charakteristik, jako je například sociální opora [40] či postoj žen k mateřství.
Tato práce si klade za cíl porovnat efekt strachu z porodu a rysu úzkostnosti na typ porodu; analyzovat, zda s rizikem akutního císařského řezu souvisí obecná sebejistota rodičky a nedostatek sebejistoty v mateřské roli; zjistit, zda riziko akutního císařského řezu zvyšuje stres a nízká sociální opora v těhotenství.
SOUBOR RODIČEK A METODIKA
Sběr dat
Sběr dat probíhal ve všech porodnicích Kraje Vysočina (Havlíčkův Brod, Jihlava, Pelhřimov, Třebíč, Nové Město na Moravě) od října 2013 do září 2014 ve spolupráci s vrchními sestrami a porodními asistentkami z jednotlivých porodnic. Zdravotníci oslovili ženy v posledním trimestru těhotenství a nabídli jim účast na výzkumu. Ženy obdržely informace o výzkumu písemnou i ústní formou a ty, které se výzkumu zúčastnily, k tomu poskytly písemně svůj informovaný souhlas. Výzkum schválila Etická komise Nemocnice Jihlava (multicentrická komise s působností pro Kraj Vysočina).
Ve třetím trimestru těhotenství byla ženám administrována dotazníková baterie zjišťující základní sociodemografické údaje, strach z porodu, úzkostnost, sebedůvěru v mateřské roli, obecnou sebedůvěru (self-efficacy), prožívaný stres a sociální oporu. Data o průběhu porodu a zdravotním stavu matky a dítěte byla získána ze zdravotnické dokumentace.
Soubor žen
Data z dotazníkové baterie administrované v těhotenství a ze zdravotnické dokumentace byla k dispozici pro 612 žen. Vyloučili jsme ženy, které porodily v předchozím těhotenství císařským řezem (n = 69), z daného těhotenství se jim narodilo víc než jedno dítě (n = 12), porodily předčasně (tj. před započatým 37. týdnem těhotenství, n = 17), jejich dítě bylo v době porodu v poloze koncem pánevním (n = 8), jejich porod byl ukončen vaginální extrakční operací (n = 20) či plánovaným císařským řezem (n = 39). Výsledný soubor tvořilo 447 žen.
Závisle a nezávisle proměnné
Závisle proměnnou představoval typ porodu (akutní císařský řez vs. spontánní vaginální porod). Byl sledován vliv následujících nezávisle proměnných: strach z porodu, úzkostnost, sebejistota v mateřské roli, obecná sebedůvěra, stres a sociální opora. Mezi kontrolované proměnné byly zahrnuty sociodemografické (věk matky, parita, rodinný stav, vzdělání, pohlaví dítěte) a porodnické údaje (epidurální analgezie, hmotnost novorozence, indukce porodu, augmentace porodu).
Nástroje
K měření strachu z porodu byla užita metoda Fear of Birth Scale (FOBS) [16]. Jedná se o dvě 100 mm dlouhé vizuální analogové škály, na nichž se zaznamenává odpověď na otázku: Jak se právě teď cítíte, když pomyslíte na blížící se porod? Konce škál ukotvují výrazy: jsem klidná – pociťuji nervozitu a nemám vůbec strach – mám největší možný strach. Celkový skór se počítá jako průměrná hodnota uvedených dvou skórů. Za intenzivní strach z porodu byl považován skór > 63 bodů, tj. skór nad 75. percentilem.
K měření úzkostnosti jako rysu byl využit dotazník Stait Trait Anxiety Inventory (STAI) [18, 37], který byl v předchozích studiích administrován populaci těhotných žen a ženám v perinatálním období [14, 20, 30]. Položky této škály popisují pocity a tendence jedince (např. málo si důvěřuji, bývám smutná). Respondenti hodnotí jednotlivé položky na čtyřbodové škále, a to podle míry, do jaké se u nich dané pocity a tendence obvykle vyskytují (téměř nikdy; někdy; často; téměř vždy). Jednotlivé odpovědi jsou skórovány od 1 do 4 bodů, rozpětí celkového skóru se pohybuje od 20 do 80 bodů. Vyšší skór indikuje vyšší úzkostnost. Pro identifikaci úzkostných žen byl využit doporučený cut-off skór > 40 bodů.
Sebedůvěra (self-esteem) v mateřské roli byla zjišťována pomocí dotazníku Maternal Self-Report Inventory – Short Version (MSRI-s). Použita byla verze pro těhotné ženy obsahující 12 položek, jejichž výstižnost ženy hodnotily na pětibodové Likertově škále [13]. Položky jsou skórovány v rozmezí od 1 do 5 bodů, tj. celkový skór se pohybuje v rozpětí 12 až 60 bodů, přičemž vyšší skór indikuje nižší mateřskou sebedůvěru. Stanovený cut-off skór pro nízkou sebedůvěru v roli matky byl > 21 bodů (skór vyšší než 75. percentil).
Obecná sebedůvěra (mastery) byla zjišťována pomocí sedmipoložkové škály Sense of Mastery Scale (SOMS) [32]. „Mastery“ je termín označující přesvědčení jedince, že je schopen udržet si kontrolu nad důležitými událostmi a okolnostmi, které zasahují do jeho života. Respondentky odpovídají na pětibodové Likertově škále, celkový skór se pohybuje v rozmezí 7–35 bodů, přičemž nižší skór indikuje nižší mastery. Cut-off skór pro nízkou mastery byl stanoven na hranici < 26 bodů (skór nižší než 25. percentil).
Stres prožívaný v těhotenství byl měřen pomocí Perceived Stress Scale (PSS) [8]. Jedná se o desetipoložkový dotazník, který zjišťuje, jak často respondentka vnímala okolní dění za poslední měsíc jako nepředvídatelné, nekontrolovatelné a stresující. Odpovědi jsou zaznamenávány na pětibodové škále (nikdy; téměř nikdy; někdy; celkem často; velmi často). Každá položka může přispět k celkovému skóru 0 až 4 body, výsledný skór se tedy pohybuje v rozmezí 0 až 40, přičemž vyšší skór indikuje vyšší intenzitu vnímaného stresu. Cut-off skór pro vysoký stres byl stanoven na hranici > 18 bodů, což odpovídá skóru nad 75. percentilem.
Vnímaná sociální opora v těhotenství byla měřena pomocí dotazníku Perceived Social Support Scale (PSSS) [45]. Jedná se o dvanáctipoložkový dotazník, který zjišťuje vnímanou sociální oporu nejen ze strany rodiny, ale i ze strany širšího okolí. Položky jsou skórovány na sedmibodové škále (od velmi silně nesouhlasím po velmi silně souhlasím), rozpětí celkového skóru se pohybuje od 12 do 84 bodů, přičemž vyšší skór indikuje nižší sociální oporu. Nízká sociální opora byla stanovena na hranici skóru > 75. percentil, což odpovídalo hrubému skóru > 24 bodů.
Statistická analýza
Statistická analýza byla zpracována v programu SAS, verze 9.3 (Severní Karolína, USA). Ženy s akutním císařským řezem a spontánním vaginálním porodem byly porovnány co do základních charakteristik pomocí t-testu (kontinuální, normálně distribuované proměnné), χ2 testu (kategorické proměnné) a oboustranného Wilcoxonova testu (kontinuální proměnné s nenormální distribucí). Souvislost mezi psychosociálními faktory a typem porodu byla zjišťována pomocí vícenásobné logistické regrese adjustované na relevantní sociodemografické a porodnické kovariáty.
VÝSLEDKY
Výzkumný soubor tvořilo 447 žen, které porodily akutním císařským řezem (73 žen; 16,3 %) nebo spontánně vaginálně (374 žen; 83,7 %), bylo jim 18 a více let, porodily v termínu živé dítě z jednočetného těhotenství a jejich předchozí těhotenství nebylo ukončeno císařským řezem. V souboru bylo 67 % vdaných žen, 56 % žen byly prvorodičky, polovina žen měla vysokoškolské vzdělání. Epidurální analgezie využilo při porodu 7 % žen. Porod byl indukován v 5 % případů, ve stejném poměru došlo k zesilování děložních kontrakcí oxytocinem. Nejčastější indikací k akutnímu císařskému řezu byla hypoxie či hrozící hypoxie plodu (79 %), následovaly poruchy porodního mechanismu (nepostupující porod, asynklitismus, dystokie) (29 %) (u některých žen byly přítomné obě indikace současně).
Ženy se spontánním vaginálním porodem byly ve srovnání s těmi, které porodily akutním císařským řezem, častěji vdané (69,3 % vs. 56,2 %; p = 0,029), méně často rodily poprvé (50,5 % vs. 83,6 %; p < 0,0001), narodilo se jim častěji děvčátko (48,7 % vs. 32,9 %; p = 0,013) a při jejich porodu byla méně často užita epidurální analgezie (5,3 % vs. 15,1 %; p = 0,0028); u žádné z žen s akutním císařským řezem nebyla epidurální analgezie aplikována až za účelem provedení operace. Ženy s akutním císařským řezem a spontánním vaginálním porodem se nelišily co do věku, vzdělání, váhy novorozence, ani co do procenta indukovaných či urychlovaných porodů (tab. 1).
Table 1. Srovnání žen s akutním císařským řezem a se spontánním vaginálním porodem – sociodemografické a porodnické údaje 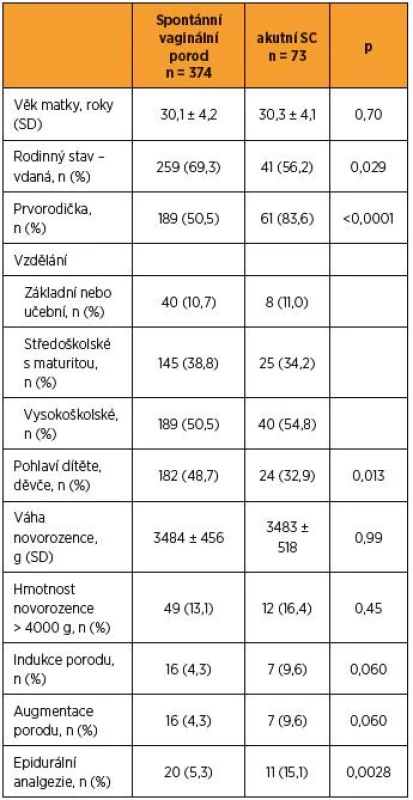
p – hodnota pro rozdíl mezi skupinami pomocí t-testu (věk matky a váha novorozence), χ2 testu (binární proměnné) a Wilcoxonova testu Byly však zjištěny rozdíly v některých psychosociálních a osobnostních charakteristikách (tab. 2). Ženy s akutním císařským řezem prožívaly v těhotenství významně častěji silný strach z porodu (31,5 % vs. 20,6 %; p = 0,041) a měly častěji nízkou sebedůvěru v mateřské roli (32,9 % vs. 20,3 %; p = 0,018). Nebylo mezi nimi ovšem více úzkostných žen (38,4 % vs. 34,5 %; p = 0,53) a žen s nízkou obecnou sebedůvěru (mastery) (30,1 % vs. 25,1 %; p = 0,37). Tyto dvě skupiny se dále nelišily co do vnímané sociální opory či prožívaného stresu.
Table 2. Srovnání žen s akutním císařským řezem a se spontánním vaginálním porodem – psychologické proměnné 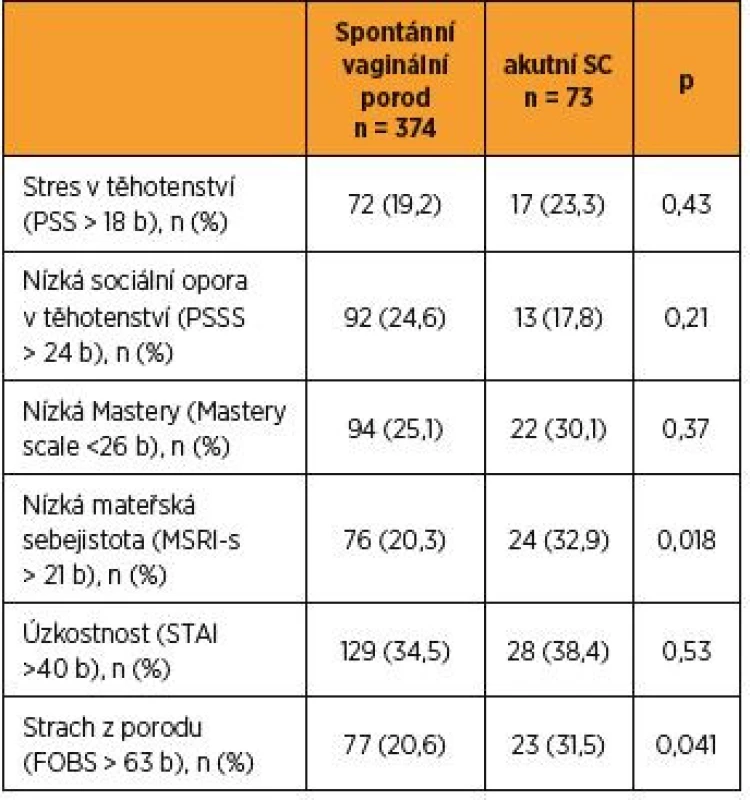
p hodnota pro rozdíl mezi skupinami počítána pomocí χ2 testu Výsledky logistické regrese adjustované na paritu, rodinný stav, pohlaví dítěte a epidurální analgezii ukázaly, že silný strach z porodu predikoval dvojnásobně vyšší riziko akutního císařského řezu (OR = 2,01; p = 0,021). Prvorodičky měly více než čtyřnásobné riziko akutního císařského řezu (OR = 4,66; p < 0,0001), nižší riziko měly naopak ženy, kterým se narodilo děvčátko (OR = 0,47; p = 0,007). Rodinný stav a epidurální analgezie nebyly v modelu pro strach z porodu významnými prediktory (tab. 3).
Table 3. Prediktory akutního císařského řezu: adjustovaný model pro strach z porodu 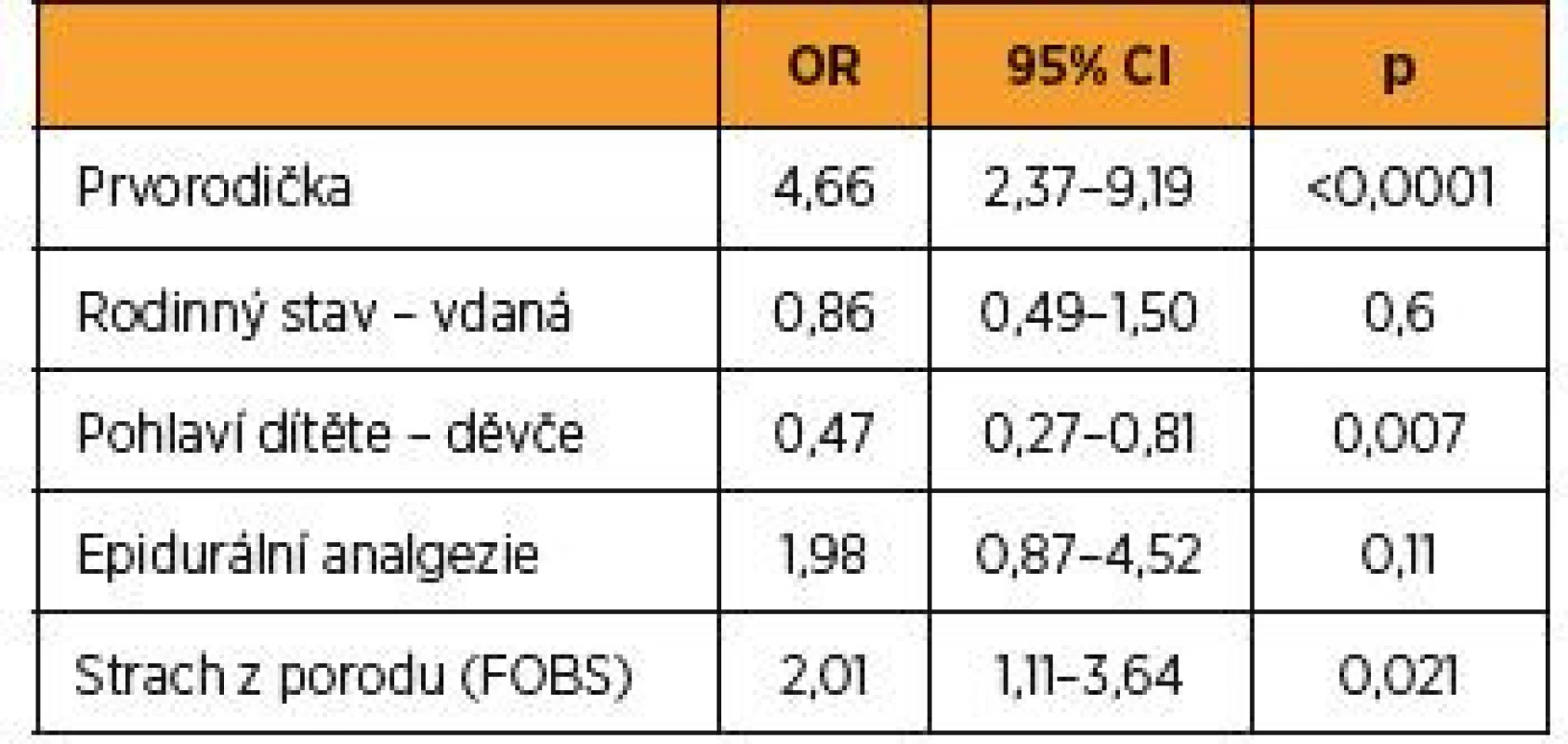
Výsledky vícenásobné logistické regrese. 95% CI = 95% interval spolehlivosti Nízká mateřská sebejistota byla v adjustovaném modelu (tab. 4) hraničně významným rizikovým faktorem akutního císařského řezu (OR = 1,68; p = 0,082), mezi významné faktory se zařadila opět parita (OR = 4,23; p < 0,0001) a pohlaví dítěte (OR = 0,49; p = 0,013); rodinný stav a epidurální analgezie nebyly v modelu pro mateřskou sebejistotu významně asociovány s rizikem akutního císařského řezu.
Table 4. Prediktory akutního císařského řezu: adjustovaný model pro mateřskou sebejistotu 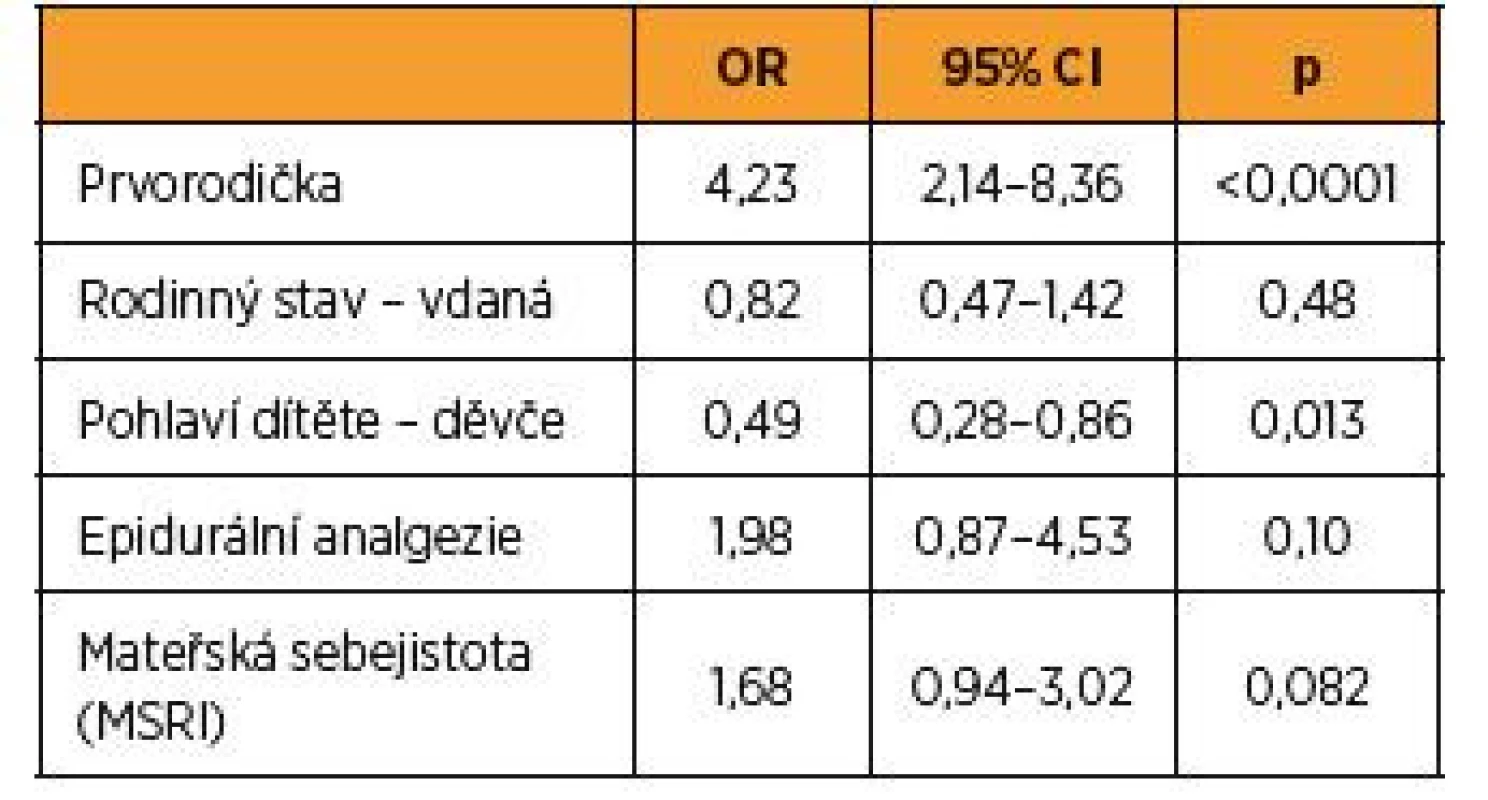
Výsledky vícenásobné logistické regrese. 95% CI = 95% interval spolehlivosti DISKUSE
Cílem této studie bylo analyzovat souvislost vybraných psychologických a psychosociálních faktorů s rizikem akutního císařského řezu. Podle našich výsledků se akutní císařský řez vyskytuje častěji u žen, které v těhotenství prožívaly silný strach z porodu, nikoli však u žen celkově úzkostných. Vyšší riziko císařského řezu bylo zjištěno rovněž u žen s nízkou sebejistotou v mateřské roli, avšak po kontrole efektu sociodemografických a porodnických faktorů byla mateřská sebejistota jen hraničně významným prediktorem. Celková sebejistota ženy neměla k typu porodu významný vztah. Naše výsledky tedy naznačují, že s akutním císařským řezem souvisejí spíše situačně specifické než obecnější charakteristiky: nikoli celková úzkostnost, ale konkrétně strach z porodu, a nikoli nedostatek celkové sebedůvěry, ale nejistota ženy v souvislosti s tím, jak bude zvládat mateřskou roli, mohou zvyšovat riziko akutního císařského řezu.
Naše výsledky jsou v souladu s dosavadními studiemi, které dospěly poměrně jednotně k závěru, že riziko akutního císařského řezu zvyšuje strach z porodu [17, 27, 36], a nikoli obecná úzkost či rys úzkostnosti [3, 17, 33]. Johnston a Brown [22] sice zjistili vyšší riziko císařského řezu u žen s nižší emoční stabilitou, která je považována za jednu ze základních dimenzí osobnosti v rámci pětifaktorového modelu osobnosti [9] a konceptuálně se překrývá s rysem úzkostnosti, jejich studie nicméně nerozlišovala mezi akutním a plánovaným císařským řezem. Ačkoli lze předpokládat, že ženy se silným strachem z porodu jsou často i celkově úzkostnější – a dosavadní práce skutečně ukázaly, že mezi strachem z porodu a obecnou úzkostí existuje významná korelace, bylo zároveň zjištěno, že obecná úzkost vysvětluje jen malou část variance strachu z porodu [44].
Podle nám dostupných informací neexistuje kromě předkládané práce jiná studie, která by analyzovala souvislost mezi typem porodu a sebejistotou ženy v mateřské roli. Ačkoli naše výsledky naznačují trend, že nízká sebejistota v mateřské roli může souviset s akutním císařským řezem, na základě našich dat nelze o vztahu těchto proměnných vyvodit spolehlivé závěry. Naše zjištění, že riziko akutního císařského řezu nezvyšuje nízká sebedůvěra ženy obecně, je v souladu s výzkumem, který provedli Pol a kol. [40].
Naše data dále ukazují, že k riziku akutního císařského řezu nepřispívá stres v těhotenství, což je v rozporu s výsledky jiných studií [25, 41]. První z uvedených studií [25] ovšem sledovala specifický stres u těhotných (obavy o vlastní zdraví a zdraví dítěte, stres spojený s tělesnými změnami v těhotenství a s adaptací na mateřskou roli), zatímco v naší studii hodnotily těhotné ženy míru vnímaného stresu bez ohledu na to, jakých oblastí života se tento stres týkal. Druhá studie [41] vycházela při vyhodnocení stresu z údajů ze zdravotnické dokumentace; naše práce je naproti tomu založena na datech získaných od těhotných žen prostřednictvím sebeposuzovací škály. Negativní dopad na průběh porodu jsme nezjistili ani u nízké sociální opory v těhotenství, což je ve shodě s jinou prací, která nenalezla rozdíl v typu porodu v závislosti na sociální opoře ze strany partnera během těhotenství [40].
Nižší riziko akutního císařského řezu mají podle našich výsledků vícerodičky a dále ženy, kterým se narodilo děvčátko. Nulliparita je jedním z nejčastěji uváděných rizikových faktorů akutního císařského řezu [15, 33]. Pokud jde o pohlaví dítěte, bylo by možné spekulovat o vlivu hmotnostního rozdílu mezi chlapci a děvčaty, nicméně v této studii se hmotnost novorozence – na rozdíl od jiných prací [40] – jako prediktor akutního císařského řezu neprokázala.
Předností této studie je její prospektivní charakter, který umožnil sledovat psychosociální rizikové faktory v průběhu těhotenství a nikoli pouze retrospektivě, multicentrický sběr dat, využití validizovaných metod pro měření psychosociálních proměnných, a v neposlední řadě i zahrnutí většího počtu psychosociálních, sociodemografických i porodnických proměnných, tj. v analýzách byl kontrolován efekt relevantních kovariátů. Limitem je zejména poměrně vysoké zastoupení žen s vysokoškolským vzděláním ve výzkumném souboru, což může snižovat generalizovatelnost závěrů. Jelikož lze předpokládat, že dopad strachu z porodu na jeho průběh je mediován neuroendokrinními změnami, je limitem této studie rovněž to, že jsme neměli k dispozici data o hladinách stresových hormonů u žen během těhotenství a následně v průběhu porodu.
ZÁVĚR
Vyšší riziko akutního císařského řezu bylo zjištěno u žen, které v těhotenství prožívaly silný strach z porodu. Akutní císařský řez však nesouvisel s úzkostností, nízkou sebedůvěrou, stresem a nedostatečnou sociální oporou v těhotenství. Ženám, které mají v těhotenství nadměrný strach z porodu, by měla být věnována zvláštní pozornost, a to zejména v případě, že očekávají své první dítě. Těmto ženám je vhodné doporučit kvalitní kurz předporodní přípravy, případně psychologickou pomoc.
Tato studie je výsledkem výzkumné činnosti podporované Grantovou agenturou České republiky v rámci grantu GA ČR 17-10464S „Perinatální rizikové faktory, mateřské kompetence a psychický vývoj dítěte – prospektivní studie od prenatálního období do předškolního věku“.
Tato publikace vznikla v rámci programu UK Progres Q15 s názvem „Životní dráhy, životní styly a kvalita života z pohledu individuální adaptace a vztahu aktérů a institucí“ a s finanční a organizační podporou Kraje Vysočina.
Mgr. Lea Takács, Ph.D.
Katedra psychologie FF UK
Celetná 20
116 42 Praha
e-mail: lea.takacs@ff.cuni.cz
Sources
1. Ambroz, P., Janoutová, J., Machaczka, O., et al. [Are risk factors in prenatal and perinatal period important for develompent of schizophrenia?] Ces Gynek, 2017, 82(1), p. 24–27.
2. Athukorala, C., Rumbold, AR., Willson, KJ., Crowther, CA. The risk of adverse pregnancy outcomes in women who are overweight or obese. BMC Pregnancy Childbirth, 2010, 10, p. 56.
3. Bayrampour, H., Salmon, C., Vinturache, A., Tough, S. Effect of depressive and anxiety symptoms during pregnancy on risk of obstetric interventions. J Obstet Gynaecol Res, 2015, 41(7), p. 1040–1048.
4. Berentson-Shaw, J., Scott, KM., Jose, PE. Do self-efficacy beliefs predict the primiparous labour and birth experience? A longitudinal study. J Reprod Infant Psychol, 2009, 27(4), p. 357–373.
5. Betrán, AP., Ye, J., Moller, A-B., et al. The increasing trend in caesarean section rates: global, regional and national estimates: 1990–2014. PloS one, 2016, 11(2), p. e0148343.
6. Campillo-Artero, C., Serra-Burriel, M., Calvo-Perez, A. Predictive modeling of emergency cesarean delivery. PLoS One, 2018, 13(1), p. e0191248.
7. Carlsson, IM., Ziegert, K., Nissen, E. The relationship between childbirth self-efficacy and aspects of well-being, birth interventions and birth outcomes. Midwifery, 2015, 31(10), p. 1000–1007.
8. Cohen, S., Kamarck, T., Mermelstein, R. Perceived stress scale. Measuring stress: A guide for health and social scientists, 1994.
9. Costa, PT., McCrae, RR. The revised neo personality inventory (neo-pi-r). The SAGE handbook of personality theory and assessment, 2008, 2(2), p. 179–198.
10. Curran, EA., Khashan, AS., Dalman, C., et al. Obstetric mode of delivery and attention-deficit/hyperactivity disorder: a sibling-matched study. Inter J Epidemiol, 2016, 45(2), p. 532–542.
11. Curran, EA., O‘Neill, SM., Cryan, JF., et al. Research review: Birth by caesarean section and development of autism spectrum disorder and attention-deficit/hyperactivity disorder: a systematic review and meta-analysis. J Child Psychol Psychiat Allied Disciplines, 2015, 56(5), p. 500–508.
12. Essex, HN., Green, J., Baston, H., Pickett, KE. Which women are at an increased risk of a caesarean section or an instrumental vaginal birth in the UK: an exploration within the Millennium Cohort Study. BJOG, 2013, 120(6), p. 732–742; discussion p. 742–733.
13. Farrow, C., Blissett, J. The development of maternal self-esteem. Infant Ment Health J, 2007, 28(5), p. 517–535.
14. Ferreira, CR., Orsini, MC., Vieira, CR., et al. Prevalence of anxiety symptoms and depression in the third gestational trimester. Arch Gynecol Obstet, 2015, 291(5), p. 999–1003.
15. Gagnon, AJ., Merry, L., Haase, K. Predictors of emergency cesarean delivery among international migrant women in Canada. Int J Gynaecol Obstet, 2013, 121(3), p. 270–274.
16. Haines, HM., Rubertsson, C., Pallant, JF., Hildingsson, I. The influence of women’s fear, attitudes and beliefs of childbirth on mode and experience of birth. BMC Pregnancy Childbirth, 2012, 12(1), p. 55.
17. Handelzalts, JE., Becker, G., Ahren, M-P., et al. Personality, fear of childbirth and birth outcomes in nulliparous women. Arch Gynecol Obstet, 2014, 291(5), p. 1055–1062.
18. Heretik, A., Ritomsky, A., Novotny, V., et al. Restandardization of state-trait anxiety inventory X-2-trait-anxiety. CS Psychol, 2009, 53(6), p. 587–599.
19. Hyde, MJ., Modi, N. The long-term effects of birth by caesarean section: the case for a randomised controlled trial. Early human development, Early Hum Dev 2012, 88(12), p. 943–949.
20. Chong, SC., Broekman, BF., Qiu, A., et al. Anxiety and Depression during Pregnancy and Temperament in Early Infancy: Findings from a Multi-Ethnic, Asian, Prospective Birth Cohort Study. Infant Ment Health J, 2016, 37(5), p. 584–598.
21. Chu, S., Zhang, Y., Jiang, Y., et al. Cesarean section without medical indication and risks of childhood allergic disorder, attenuated by breastfeeding. Sci Reports, 2017, 7(1), p. 9762–9762.
22. Johnston, RG., Brown, AE. Maternal trait personality and childbirth: the role of extraversion and neuroticism. Midwifery, 2013, 29(11), p. 1244–1250.
23. Keag, OE., Norman, JE., Stock, SJ. Long-term risks and benefits associated with cesarean delivery for mother, baby, and subsequent pregnancies: Systematic review and meta-analysis. PLoS medicine, 2018, 15(1), p. e1002494.
24. Kjerulff, KH., Brubaker, LH. New mothers‘ feelings of disappointment and failure after cesarean delivery. Birth, 2018, 45(1), p. 19–27.
25. Ko, YL., Lin, PC., Chen, SC. Stress, sleep quality and unplanned Caesarean section in pregnant women. Int J Nurs Pract, 2015, 21(5), p. 454–461.
26. Koelewijn, JM., Sluijs, AM., Vrijkotte, TGM. Possible relationship between general and pregnancy-related anxiety during the first half of pregnancy and the birth process: a prospective cohort study. BMJ Open, 2017, 7(5), p. e013413.
27. Laursen, M., Johansen, C., Hedegaard, M. Fear of childbirth and risk for birth complications in nulliparous women in the Danish National Birth Cohort. BJOG, 2009, 116(10), p. 1350–1355.
28. Lobel, M., DeLuca, RS. Psychosocial sequelae of cesarean delivery: Review and analysis of their causes and implications. Social Sci Med, 2007, 64(11), p. 2272–2284.
29. Moyer, CA., Elsayed, Y., Zhu, Y., et al. Is generalized maternal optimism or pessimism during pregnancy associated with unplanned cesarean section deliveries in China? J Pregnancy, 2010, 2010, p. 754938.
30. Newham, JJ., Westwood, M., Aplin, JD., Wittkowski, A. State–trait anxiety inventory (STAI) scores during pregnancy following intervention with complementary therapies. J affective Disorders, 2012, 142(1), p. 22–30.
31. Noyman-Veksler, G., Herishanu-Gilutz, S., Kofman, O., et al. Post-natal psychopathology and bonding with the infant among first-time mothers undergoing a caesarian section and vaginal delivery: sense of coherence and social support as moderators. Psychol Health, 2015, 30(4), p. 441–455.
32. Pearlin, LI., Schooler, C. The structure of coping. J Health social Behav, 1978, p. 2–21.
33. Reck, C., Zimmer, K., Dubber, S., et al. The influence of general anxiety and childbirth-specific anxiety on birth outcome. Arch Womens Ment Health, 2013, 16(5), p. 363–369.
34. Robson, SJ., Vally, H., Mohamed, AL., et al. Perinatal and social factors predicting caesarean birth in a 2004 Australian birth cohort. Women Birth, 2017, 30(6), p. 506–510.
35. Rowe-Murray, HJ., Fisher, JR. Operative intervention in delivery is associated with compromised early mother-infant interaction. Brit J Obstet Gynaecol, 2001, 108(10), p. 1068–1075.
36. Ryding, E., Wijma, B., Wijma, K., Rydhström, H. Fear of childbirth during pregnancy may increase the risk of emergency cesarean section. Acta Obstet Gynecol Scand, 1998, 77(5), p. 542–547.
37. Spielberger, CD. State-Trait anxiety inventory: Wiley Online Library; 2010.
38. Takács, L., Smolík, F., Mlíková Seidlerová, J., et al. [Postpartum blues – a Czech adaptation of the Maternity Blues Questionnaire]. Ces Gynek, 2016, 81(5), p. 355–368.
39. Urbánek, S., Brádková, H., Beroušková, P., Farajpour, F. [Severe bleeding one year after a cesarean section caused by placenta increta persistens]. Ces Gynek, 2012, 77(3), p. 187–189.
40. Van de Pol, G., De Leeuw, J., Van Brummen, H., et al. Psychosocial factors and mode of delivery. J Psychosomat Obstet Gynecol, 2006, 27(4), p. 231–236.
41. Wangel, AM., Molin, J., Ostman, M., Jernstrom, H. Emergency cesarean sections can be predicted by markers for stress, worry and sleep disturbances in first-time mothers. Acta Obstet Gynecol Scand, 2011, 90(3), p. 238–244.
42. Xu, H., Ding, Y., Ma, Y., et al. Cesarean section and risk of postpartum depression: A meta-analysis. J Psychosomat Res, 2017, 97, p. 118–126.
43. Yip, BHK., Leonard, H., Stock, S., et al. Caesarean section and risk of autism across gestational age: a multi-national cohort study of 5 million births. Inter J Epidemiol, 2017, 46(2), p. 429–439.
44. Zar, M., Wijma, K., Wijma, B. Relations between anxiety disorders and fear of childbirth during late pregnancy. Clin Psychol Psychother, 2002, 9(2), p. 122–130.
45. Zimet, GD., Dahlem, NW., Zimet, SG., Farley, GK. The multidimensional scale of perceived social support. J personality Ass, 1988, 52(1), p. 30–41.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2019 Issue 1-
All articles in this issue
- Robotická paraaortální lymfadenektomie v onkogynekologii. Duální dokování daVinci S systému zvyšuje úspěšnost vysoké paraaortální lymfadenektomie u karcinomu endometria
- Porodní poranění análního sfinkteru – analýza vlastního souboru rodiček mezi lety 2015–2017
- Medicínské, eticko-morální a právní aspekty u operací Svědků Jehovových
- Kritéria pro výběr náhradní matky
- Psychosociální rizikové faktory akutního císařského řezu
- Role ultrazvuku ve stagingu zhoubného nádoru děložního hrdla (doporučení Evropské onkogynekologické, radiační a patologické společnosti)
- Děložní mikrobiom jako faktor receptivity endometria
- Cerclage – historie a současnost
- Endometrióza v těhotenství – diagnostika a management
- Diagnostika a moderní trendy v terapii poporodní deprese
- Močová inkontinence v těhotenství
- Fournierova gangréna spojená s léčbou diabetes mellitus glifloziny
- Devadesátiletí profesora Antonína Doležala
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Endometrióza v těhotenství – diagnostika a management
- Diagnostika a moderní trendy v terapii poporodní deprese
- Cerclage – historie a současnost
- Děložní mikrobiom jako faktor receptivity endometria
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

