-
Medical journals
- Career
Korelace subjektivního a objektivního hodnocení operace vaginálního prolapsu – sekundární analýza výsledků randomizované kontrolované studie pacientek s defektem pánevního dna a operovaných vaginální síťkou nebo závěsem na sakrospinózní ligamentum
Authors: K. Švabík; R. El Haddad; J. Mašata; Petr Hubka; A. Martan
Authors‘ workplace: Gynekologicko-porodnická klinika VFN a 1. LF UK, Praha přednosta prof. MUDr. A. Martan, DrSc.
Published in: Ceska Gynekol 2015; 80(5): 351-354
Overview
Cíl studie:
Provedli jsme sekundární analýzu randomizované studie porovnávající vaginální síťku a sakrospinální fixaci a korelovali subjektivní hodnocení s objektivním nálezem v předoperačním a pooperačním vyšetření. Dále jsme porovnali subjektivní hodnocení mezi skupinou žen pooperačně objektivně selhaných, tj. s recidivou prolapsu, a žen bez selhání. Cílem bylo zjistit, jaká je korelace mezi objektivním a subjektivním hodnocením.Typ studie:
Subanalýza dat randomizované klinické studie.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika 1. LF UK a VFN v Praze.Metodika:
Jde o sekundární analýzu výsledků randomizované kontrolované studie dvou standardních operačních metod k řešení prolapsu. Do studie byly zařazeny ženy s vaginálním prolapsem po hysterektomii a s defektem pánevního dna resp. s avulzním poraněním levatoru. Hodnotili jsme, jak z předoperačních, tak pooperačních dat, subjektivní skóre POPDI (Pelvic Organ Prolapse Distress Inventory) a jeho korelaci s nejnižším bodem pokleslé stěny poševní. Porovnali jsme takto všechny kompartmenty podle POPQ (Pelvic Organ Prolapse Quantification): přední pomocí bodu Ba, střední pomocí bodu C a zadní pomocí bodu Bp. Následně jsme počítali, zda subjektivní hodnocení pomocí POPDI je rozdílné u žen s objektivně zjištěným selháním (nezávisle na typu operační metody) a u žen bez selhání.Výsledky:
Do randomizované studie bylo zařazeno 70 žen. Průměrné předoperační POPDI skóre bylo 65,25 (3,57–200). Nenašli jsme v předoperačních hodnotách korelaci mezi POPDI a Ba (p = 0,75) POPDI a C (p = 0,57) a POPDI a Bp (p = 0,22) a stejně tak nebyla nalezena korelace v pooperačních hodnotách. Pooperační POPDI skóre pokleslo v průměru na 26,1, avšak nebyl rozdíl v pooperačním POPDI skóre mezi skupinou žen anatomicky objektivně se selháním a bez selhání – 17,4 vs. 23,3 (p = 0,64).Závěr:
Sekundární analýza výsledků randomizované studie ukázala, že objektivní anatomický nález a subjektivní hodnocení spolu do značné míry nekorelují. Stejně tak spolu významně nekoreluje stupeň prolapsu a intenzita obtíží. Vzhledem k velké individuální variabilitě a nízké senzitivitě se nejeví subjektivní hodnocení jako vhodná metoda pro primární porovnávání různých typů operačního řešení.Klíčová slova:
subjektivní hodnocení, Pelvic Organ Prolapse Distress Inventory, vaginální prolaps, rekonstrukce pánevního dnaÚVOD
Mezi indikační předoperační kritéria u žen s vaginálním prolapsem patří objektivní nález při klinickém vyšetření, často doplněný o vyšetření pomocí zobrazovacích metod, jako je ultrazvuk event. magnetická rezonance. Urogynekologické obtíže nepatří mezi nemoci s vysokou mortalitou či morbiditou, mají však výrazný dopad na kvalitu života pacientek a jejich aktivitu. Proto k objektivnímu vyšetření před operační indikací patří přítomnost symptomů. Konstatování, že se jedná o symptomatický sestup, řadíme mezi hlavní indikační kritéria k operačnímu řešení. Nicméně neexistuje žádná hranice, která určuje, od kdy je subjektivní hodnocení již patologické, a my bychom měli indikovat operační řešení [7]. Vnímání tíže symptomů je velmi subjektivním hodnocením každé ženy. Proto lze očekávat vysokou variabilitu subjektivního hodnocení u žen se stejným nálezem.
Na druhou stranu považujeme subjektivní zhodnocení efektu léčby-operace za důležitý pooperační parametr, který je žádán při porovnávání výsledků různých typů zákroků. Je to logické právě z důvodu, že urogynekologické obtíže mají převážně dopad na kvalitu života, a proto cílem operační léčby není jen anatomická korekce, ale hlavně zlepšení kvality života. Obecně lze konstatovat, že se jedná o spojitou nádobu, a proto bychom předpokládali, že anatomický nález by měl korelovat s kvalitou života. Bohužel tomu tak vždy není a je to dáno právě velkou interindividuální variabilitou subjektivního hodnocení a různými životními nároky každé ženy. Při tvorbě dotazníku pro subjektivní hodnocení se vždy testuje, zda je dotazník schopen podchytit efekt operačního řešení [1]. V objektivním hodnocení existují anatomické parametry, které korelují s přítomností symptomů. Takto jsou standardizovány ultrazvukové parametry [4]. Je paradoxem, že hlavní parametr klinického popisu sestupu, tzv. POPQ (pelvic organ prolapse quantification system) hodnocení, takto testován nebyl a není jasná korelace, které stadium prolapsu dle POPQ je symptomatické.
V rámci řady randomizovaných studii pro prolaps a inkontinenci se ukazuje, že i když výsledky objektivního hodnocení jsou jasně rozdílné, tak na základě dotazníků subjektivního hodnocení a kvality života nejsme schopni tento rozdíl detekovat [10]. Nabízí se tedy otázka, jaká je senzitivita těchto dotazníků k zachycení rozdílného anatomického výsledku.
Provedli jsme sekundární analýzu randomizované kontrolované studie porovnávající vaginální síťku a sakrospinální fixaci a porovnali výsledky subjektivního hodnocení mezi skupinou žen objektivně selhaných, tj. s recidivou prolapsu, a těch bez selhání.
METODIKA
Jedná se sekundární analýzu výsledků randomizované kontrolované studie dvou standardních operačních metod k řešení vaginálního prolapsu u žen po hysterektomii s defektem pánevního dna resp. s avulzním poraněním levatoru. Studie proběhla v našem centru [11]. V první skupině byly ženy operovány metodou Prolift total a ve druhé skupině operací Amreich-Richter spolu s přední a zadní poševní plastikou. Studie probíhala v období 2008–2011 a zhodnocení efektu proběhlo v odstupu jednoho roku od operace. Pacientky byly předooperačně a pooperačně klinicky vyšetřeny a stupeň prolapsu byl popsán pomocí POPQ. Dále bylo provedeno ultrazvukové vyšetření pomocí 4D ultrazvuku k zhodnocení stavu levatoru a popisu sestupu poševních stěn. Ženy zároveň vyplnily dotazníky subjektivního hodnocení: ICIQ-SF (International Consultation for Incontinence Questionnaire – short form), PISQ-12 (Pelvic Organ Prolapse/Urinary Incontinence Sexual Function Questionnaire), PFDI (Pelvic Floor Distress Inventory).
Vstupní kritéria do studie byla: ženy se symptomatickým prolapsem pochvy po hysterektomii v minimálně dvou kompartmentech. Zároveň muselo být přítomno poranění levatoru v podobě uni - či bilaterální avulze.
Mezi vylučovací kritéria patřila: absence defektu levatoru, přítomnost dělohy a nesouhlas s operačním řešením prolapsu. Na základě power analýzy při očekávaném selhání 60 % ve skupině se sakrospinální fixací a očekávaným rozdílem 45 % mezi metodami při 80% síle testu a 5% hladině významnosti bylo třeba zařadit 30 žen do každé skupiny. Při této sekundární analýze jsme hodnotili z předoperačních a pooperačních dat, zda subjektivní skóre POPDI koreluje s nejnižším bodem pokleslé stěny poševní. Hodnotili jsme všechny kompartmenty: přední pomocí bodu Ba, střední pomocí bodu C, a zadní pomocí bodu Bp [9]. Následně jsme počítali, zda subjektivní hodnocení pomocí PFDI a jeho subdoména POPDI (Pelvic Organ Prolapse Distress Inventory) je rozdílná u objektivně selhaných žen (nezávisle na typu operační metody) a u žen bez selhání. Selhání bylo definováno jako nejnižší bod poševní stěny při POPQ hodnocení, který je větší či roven 0, tj. hodnota vyšší, než je dolní hranice sestupu II. stupně. Tato hodnota koreluje lépe s hodnotou pro ultrazvukové hodnocení symptomatického sestupu [11]. Data byla analyzována pomocí software Statistica 10 (StatSoft. Inc software, Tulsa, OK, USA). Ke srovnání mezi skupinami byl použit neparametrický Mannův-Whitneyho U-test. Korelace mezi POPQ body a POPDI skóre byla vyjádřena pomocí Spearmanova korelačního koeficientu. Testy byly provedeny na 5% hladině významnosti.
VÝSLEDKY
Do randomizované studie bylo zařazeno 70 žen. Průměrný věk žen byl 62,8 let (43–85), průměrná hodnota BMI (body mass index) byla 27,9 (21,5–39,6), parita 2,16 (1–5). Předoperační průměrná hodnota bodu Ba = +4,03 cm (-1 až +9); bodu C = +1,98 cm (-4 až +9); bodu Bp = +2,77 (-2 až +9). Průměrné předoperační POPDI skóre bylo 65,25 (3,57–200). Korelaci mezi POPDI a Ba, C, Bp ukazuje tabulka 1.
Table 1. Korelace mezi body Ba, C, Bp a POPDI vyjádřena pomocí Spearmanova korelačního koeficientu 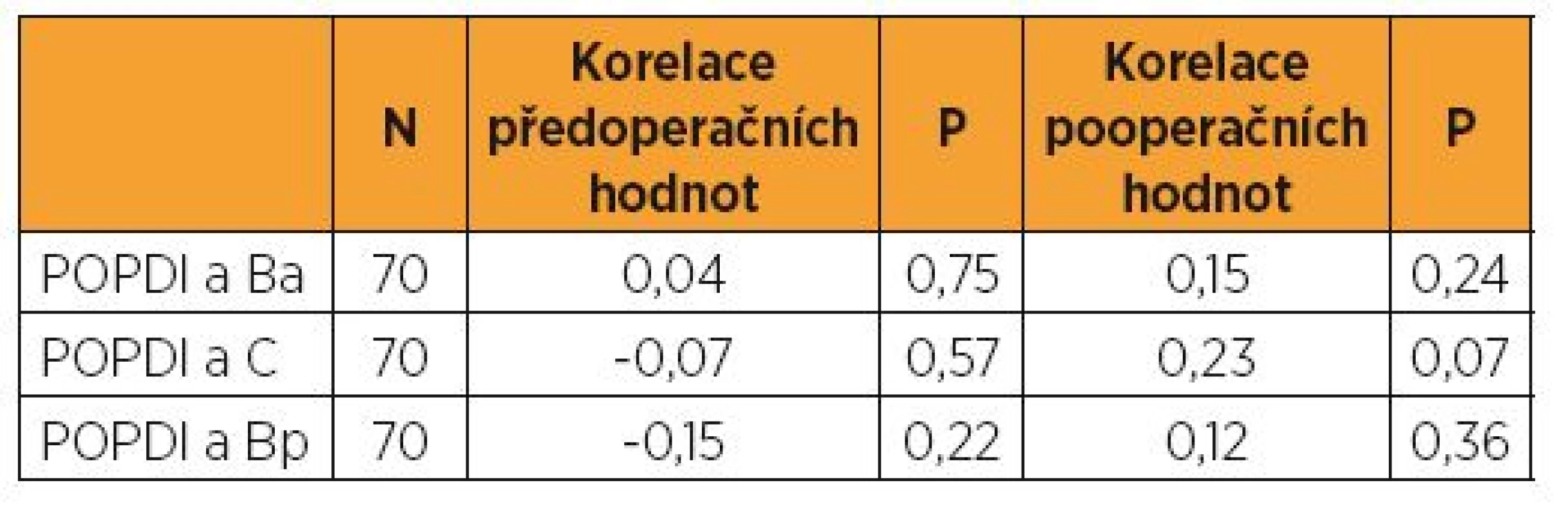
Metodou Prolift total bylo operováno 36 žen a metodou Amreich-Richter 34 žen. Ve skupině Prolift bylo, podle předchozí definice, selhání v jednom případu a ve skupině Amreich-Richter ve 22 případech.
Pooperační POPDI skóre pokleslo na 26,1, avšak nebyl rozdíl v pooperačním POPDI skóre mezi skupinou žen s objektivním anatomickým selháním a bez selhání (tab. 2).
Table 2. POPDI skóre jeden rok po operaci a srovnání žen s anatomickým selháním a bez selhání 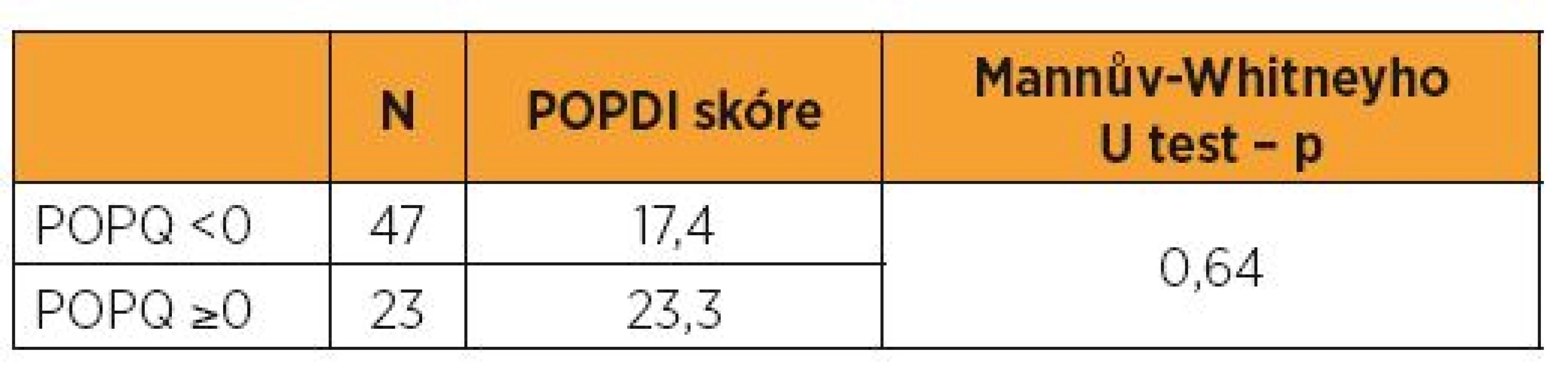
DISKUSE
Sekundární analýza výsledků randomizované studie ukázala, že objektivní anatomický nález a subjektivní hodnocení spolu do značné míry nekorelují. Stejně tak spolu významně nekoreluje stupeň prolapsu a intenzita obtíží.
Variabilita obtíží a jejich subjektivní hodnocení je velmi individuální a i v naší analýze se tento fakt potvrzuje. Díky jasným vstupním kritériím se jednalo o poměrně homogenní skupinu žen, a přesto variabilita skóre subjektivního hodnocení POPDI byla od 3,57 do 200.
Díky jednoznačně definovaným anatomickým parametrům selhání a neselhání byl prokázán jasný rozdíl v anatomickém výsledku obou operací a práce potvrdila, že skupina žen s defektem levatoru je rizikovou skupinou pro recidivu prolapsu po operaci s použitím nativní tkáně. Přesto nebyl tento rozdíl prokázán v subjektivním hodnocení [11]. Stejně tak ani v naší analýze žen se selháním a bez selhání jsme nebyli schopni rozdíl v našem souboru prokázat. Je zde však viditelný trend, že ženy se selháním mají vyšší skóre, tj. mají větší subjektivní obtíže než ženy bez selhání. Rozdíl však není statisticky významný. Při provedení post-hoc analýzy na základě dat subjektivního hodnocení se ukázalo, že k průkazu rozdílu u obou skupin na základě subjektivního hodnocení bychom potřebovali 200 žen v každém rameni [11]. Jinými slovy, je pravděpodobné, že se zde jedná pravděpodobně o chybu II. typu způsobenou malým počtem žen.
Stejně jako v naší práci i v jiných publikacích se ukazuje, že subjektivní hodnocení je schopno zachytit rozdíl mezi před - a pooperačním stavem, avšak zdá se, že má nízkou senzitivitu při porovnávání různých terapeutických přístupů [2, 5]. Tento fakt se ukazuje v mnoha dalších pracích analyzujících operační metody pro prolaps, kdy máme ve výsledku jasný anatomický rozdíl, avšak subjektivní hodnocení rozdíl neukazuje [3, 8, 10].
Absenci korelace nejnižší sestouplé části s intenzitou obtíží popisují i další autoři. Při korelaci POPQ a symptomů spojených s prolapsem ve skupině 905 žen symptomy obtíží s měchýřem či konečníkem vůbec nekorelovaly se stupněm prolapsu. Pocit vnímání „něčeho sestouplého v pochvě – buldging“ koreloval jen slabě až středně (r = 0,38) [7]. V analýze se ukázalo, že až 30 % žen bez prolapsu udávalo subjektivní obtíže a ženy s II. stupněm prolapsu měly častější obtíže než ženy s vyšším stupněm prolapsu [6].
I při tvorbě dotazníků subjektivního hodnocení je konstatováno, že to nejsou instrumenty, které by měly sloužit k hodnocení tíže obtíží či sloužit jako diagnostický nástroj, ale že slouží k hodnocení kvality života, což je koncept, který většinou slabě či jen středně koreluje se závažností příznaků či finální diagnózou [1].
Naše data v souladu s ostatními pracemi ukazují, že subjektivní hodnocení má nízkou korelaci se stupněm prolapsu. Na druhou stranu se jedná o důležitý nástroj, který nám dává informace o dopadu výsledku operace na kvalitu života, je však málo senzitivní při detekci rozdílu výsledku operačních metod. Pokud bychom prováděli power analýzu k prokázání rozdílu na základě subjektivních kritérií na výsledném počtu zařazených pacientek, budeme sice schopni prokázat rozdíl v subjektivním vnímání, avšak vyvstává etická otázka, zda je nutné vystavovat výrazně větší počet žen testování, a to i v neúspěšné skupině, když existují jiné nástroje objektivního vyšetření, které nám tento rozdíl ukáží mnohem dříve, jako jsou zobrazovací metody, např. ultrazvuk.
ZÁVĚR
Subjektivní hodnocení výsledků operační léčby je důležitou zpětnou vazbou a markrem, zda se neobjevuje komplikace, která má negativní dopad na kvalitu života. Avšak vzhledem ke své velké individuální variabilitě a nízké senzitivitě se nejeví jako vhodná metoda pro primární porovnávání různých typů operačního řešení.
Podpořeno Univerzitou Karlovou v Praze, projekt UNCE č. 204024.
MUDr. Kamil Švabík, Ph.D.
Gynekologicko-porodnická klinika
1. LF UK a VFN
Apolinářská 18
128 00 Praha 2
e-mail: kamil@svabik.cz
Sources
1. Barber, MD., Kuchibhatla, MN., Pieper, CF., Bump, RC. Psychometric evaluation of 2 comprehensive condition-specific quality of life instruments for women with pelvic floor disorders. Am J Obstet Gynecol, 2001, 185, p. 1388–95.
2. Barber, MD., Walters, MD., Cundiff, GW., P. T. Group. Responsiveness of the Pelvic Floor Distress Inventory (PFDI) and Pelvic Floor Impact Questionnaire (PFIQ) in women undergoing vaginal surgery and pessary treatment for pelvic organ prolapse. Am J Obstet Gynecol, 2006, 194, p. 1492–1498.
3. Dietz, HP., Chantarasorn, V., Shek, LK. Levator avulsion is a risk factor for cystocele recurrence. Ultrasound Obstet Gynecol, 2010, 36, s. 76–80.
4. Dietz, HP., Lekskulchai, O. Ultrasound assessment of pelvic organ prolapse: the relationship between prolapse severity and symptoms. Ultrasound Obstet Gynecol, 2007, 29, p. 688–691.
5. Doaee, M., Moradi-Lakeh, M., Nourmohammadi, A. et al. Management of pelvic organ prolapse and quality of life: a systematic review and meta-analysis. Int Urogynecol J, 2014, 25, p. 153–163.
6. Fitzgerald, MP., Janz, NK., Wren, PA. Pelvic Floor Disorders, Prolapse severity, symptoms and impact on quality of life among women planning sacrocolpopexy. Int J Gynaecol Obstet, 2007, 98, p. 24–28.
7. Ghetti, C., Gregory, WT., Edwards, SR., et al. Pelvic organ descent and symptoms of pelvic floor disorders. Am J Obstet Gynecol, 2005, 193, p. 53–57.
8. Halaska, M., Maxova, K., Sottner, O., et al. A multicenter, randomized, prospective, controlled study comparing sacrospinous fixation and transvaginal mesh in the treatment of posthysterectomy vaginal vault prolapse. Am J Obstet Gynecol, 2012, 207, p. 301 e1–7.
9. Haylen, B.T., de Ridder, SR., Freeman, RM., et al. International Urogynecological, and S. International Continence, An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. Neurourol Urodyn, 2010, 29, p. 4–20.
10. Maher, C., Feiner, B., Baessler, K., Schmid, C. Surgical management of pelvic organ prolapse in women. Cochrane Database Syst Rev. 2013, 4: s. CD004014.
11. Svabik, K., Martan, A., Masata, J., et al. Comparison of vaginal mesh repair with sacrospinous vaginal colpopexy in the management of vaginal vault prolapse after hysterectomy in patients with levator ani avulsion: a randomized controlled trial. Ultrasound Obstet Gynecol, 2014, 43, p. 365–371.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2015 Issue 5-
All articles in this issue
- Robotem asistovaný staging karcinomu endometria – vyhodnocení prvních 100 operací a srovnání prvních a posledních 30 operací
- Chirurgie bránice v léčbě pokročilého karcinomu ovaria
- Radikální fertilitu zachovávající operační výkony u gynekologických malignit – pětiletý soubor
- Výsledky operační léčby stresové inkontinence moči mini-invazivní transobturatorní páskou z jedné inc
- Korelace subjektivního a objektivního hodnocení operace vaginálního prolapsu– sekundární analýza výsledků randomizované kontrolované studie pacientek s defektem pánevního dna a operovaných vaginální síťkou nebo závěsem na sakrospinózní ligamentum
- Psychické změny u žen v důsledku užívání hormonální antikoncepce
- Histologické typy děložních myomů u pacientek v reprodukčním věku a postmenopauze
- Robotická sakrokolpopexe – dvě kazuistiky a literární přehled
- Heterotopická gravidita po spontánní koncepci
- Gravidita v jizvě po císařském řezu – kazuistika
- Neonatální výsledky u novorozenců nízké porodní hmotnosti v brazilském referenčním centru polikliniky
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Psychické změny u žen v důsledku užívání hormonální antikoncepce
- Histologické typy děložních myomů u pacientek v reprodukčním věku a postmenopauze
- Heterotopická gravidita po spontánní koncepci
- Chirurgie bránice v léčbě pokročilého karcinomu ovaria
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career
