-
Medical journals
- Career
Porody dětí velkých hmotností ve Fakultní nemocnici v Olomouci (1993–2010)
Authors: M. Větr
Authors‘ workplace: Gynekologicko-porodnická klinika FN, Olomouc, přednosta doc. MUDr. R. Pilka, Ph. D.
Published in: Ceska Gynekol 2012; 77(6): 579-588
Overview
Cíl studie:
Vyhodnocení rizikových faktorů makrosomie plodu a také zhodnocení možných důsledků nejvyšší porodní hmotnosti na průběh porodu a stav novorozence.Typ studie:
Retrospektivní epidemiologická kohortová studie.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika Lékařské fakulty a Fakultní nemocnice Olomouc.Metodika:
Vyhodnocení základních údajů z databází porodopisů. 26 789 rodiček a novorozenců jednočetných těhotenství s hmotností novorozenců od 2500 g v časovém intervalu od 01. 01. 1993 do 31. 12. 2010 ve Fakultní nemocnici v Olomouci. Ze studie byla vyřazena vícečetná těhotenství a děti nízké porodní hmotnosti.
Srovnávám novorozence s hmotností 4000 g a více s kontrolní skupinou novorozenců 2500–3999 g.Výsledky:
Prevalence makrosomie ve vybraném souboru 26 789 rodiček byla 10,3% (2747 novorozenců). Multivariační analýzou byla identifikována nezávislá rizika: 1. gestační věk nad 40 týdnů 18,3 % vs. 8,3 % (RR = 1,26; 95% CI 1,22–1,29; P = 0,00000000), 2. mužské pohlaví novorozence 13,5 % vs. 6,8 %(RR = 1,98; 95% CI 1,84–2,14; P = 0,00000000), 3. diabetes mellitus 16,7 % vs. 10,1 % (RR=1,65; 95% CI 1,38–1,98; P = 0.00000000), 4. váhový přírůstek nad 19 kg (x+SD) 19,2 % vs. 9,3 % (RR= 2,05; 95% CI 1,87–2,24; P = 0,00000000), 5. vícepary 12,5 % vs. 7,9 % (RR = 1,59; 95% CI 1,47–1,71; P = 0,00000000), 6. BMI nad 22,4 (cutoff) 14,6 % vs. 7,2 % (RR = 2,04; 95% CI 1,88–2,20; P = 0,00000000), 7. obezita (BMI nad 30 kg/m2) 19,5 % vs. 9,8 % (RR = 1,91; 95% CI 1,7–2,15; P = 0,00000000), 8. váhový přírůstek nad 14 kg (cutoff) 14,3 % vs. 8,3 % (RR = 1,78; 95% CI 1,65–1,93; P = 0,00000000), 9. rodinný stav – vdaná 10,8 % vs. 8,8 % (RR = 1,22; 95% CI 1,12–1,33; P = 0,00000271). Nezávislý protektivní faktor ve vztahu k makrosomii byl v údaji základní vzdělání matky 7,0 % vs. 10,5 % (RR = 0,66; 95% CI 0,57–0,77;P = 0,00000010). Věk matky ani další hodnocené faktory se neukázaly být nezávislými rizikovými faktory. Operační ukončení těhotenství s velkým plodem bylo významně častější ve srovnání s kontrolní hmotnostní skupinou, 27,3 % vs. 22,1 % (RR 1,24; 95% CI 1,16–1,32; P = 0,00000000 ). Císařské řezy 20,8 % vs. 16,6 % (RR 1,25; 95% CI 1,16–1,36; P = 0,00000003), vakuumextrakce 4,4 % vs. 3,4 % (RR 1,30; 95% CI 1,08–1,57; P = 0,00622233). Frekvence klešťových porodů byla v obou srovnávaných skupinách stejná, 2,1 % (RR 1,00; 95% CI 0,75–1,33; P = 0,95676855). Makrosomie plodu nebyla hlavní příčinou trendu nárůstu invazivního porodnictví, který nastal v posledních letech. Hodnocení novorozence v obou hmotnostních třídách neprokázalo významné rozdíly zdravotního stavu živě narozených dětí.Závěr:
Ve sledovaném časovém úseku nedošlo k žádným významným změnám v prevalenci porodů dětí velkých hmotností. Gestační věk nad 40 týdnů, mužské pohlaví plodu, parita, pregestační tělesný habitus, vyšší váhový přírůstek matky a diabetes mellitus jsou nezávislými riziky porodů dětí nejvyšší hmotnosti. Nárůst operačních porodů v posledních letech je v obou skupinách srovnatelný.Klíčová slova:
těhotenství, makrosomie, BMI, váhový přírůstek, rizika, komplikace.ÚVOD
Makrosomie představuje nepochybně významný problém pro porodníky i neonatology při plánování a vedení porodu. Podílí se na traumatismu matky a dítěte. Aktuálnost problematiky potvrzuje zájem porodníků na prevenci důsledků makrosomie. Přes možnosti ultrazvukové fetální biometrie je stále včasné zjištění velkého plodu problém, zejména u obézních žen. Poslední analýza v roce 2005, ve které hodnotím pětileté období, ukázala, že prevalence porodů velkých dětí všech narozených novorozenců je 9,3 %, ve výběru novorozenců s hmotností od 2500 gramů byla tato frekvence 10,8 %. Bylo zjištěno, že nezávislými rizikovými faktory porodů dětí nejvyšší hmotnosti jsou vedle gestačního týdne vyšší váhový přírůstek v těhotenství, pregestační tělesný habitus matky, parita a mužské pohlaví dítěte. Zřejmě v souvislosti s aktivnějším managementem porodů nebyl stav narozených dětí horší ve srovnání s kontrolní skupinou. [31]
Cíl: Cílem předkládané analýzy je rozšíření poznatků, zhodnocení podílu a závažnosti rizikových faktorů, přispět k objektivnímu pohledu na změny v porodnické péči v posledních letech.
Protože porody dětí velkých hmotností nejsou koncentrovány do perinatologických center, mohou mít naše výsledky obecnější význam.
METODIKA
V retrospektivní kohortové epidemiologické studii hodnotím základní údaje z databází porodopisů. 26 789 rodiček a novorozenců jednočetných těhotenství s hmotností novorozenců od 2500 g v časovém intervalu od 1. 1. 1993 do 31. 12. 2010 ve Fakultní nemocnici v Olomouci. Ze studie byla vyřazena vícečetná těhotenství a děti nízké porodní hmotnosti.
Srovnávám novorozence s hmotností 4000 g a více s kontrolní skupinou novorozenců 2500–3999 g. Pro výpočty jsem použil statistické programy Medcalc, EPI INFO, PEPI. ROC (receiver operating curve) udává optimální poměr mezi senzitivitou a specifitou v hodnotě cutoff. Užitečnost sledovaného faktoru k predikci následků je optimální, když hodnota pod křivkou (AUC = area under curve) se blíží 1,0, hodnota 0,5 nemá žádný význam. Absolutní počty jsou uváděny v závorkách. Individuální rozdíly ve velikosti srovnávaných souborů v tabulkách jsou způsobeny nekompletností získávaných údajů. Zejména ve starších databázích chybí některé údaje, protože buď nebyly zaznamenávány, nebo je nelze validovat pro velký časový odstup. Podle body mass indexu (BMI) rozděluji matky do 4 skupin: ženy s podváhou (BMI pod 19,8 kg/m2), normální hmotností kategorii (BMI 19,8–25 kg/m2), s nadváhou (BMI 25,1 – 30 kg/m2) a obézní (BMI více než 30 kg/m2) [31]. Z dostupných údajů pomocí multivariační logistické regrese posuzuji spektrum rizikových faktorů, věk, paritu, včetně prahových hodnot BMI matky, váhového přírůstku v těhotenství, gestační věk v době porodu, pohlaví dítěte. Ze sociálních ukazatelů jsem zařadil vzdělání matky, rodinný stav. Stav novorozence po porodu hodnotím podle obvyklých kritérií [32].
VÝSLEDKY
Frekvence makrosomie ve vybraném souboru 26 789 rodiček je 10,3 % (2747 novorozenců).
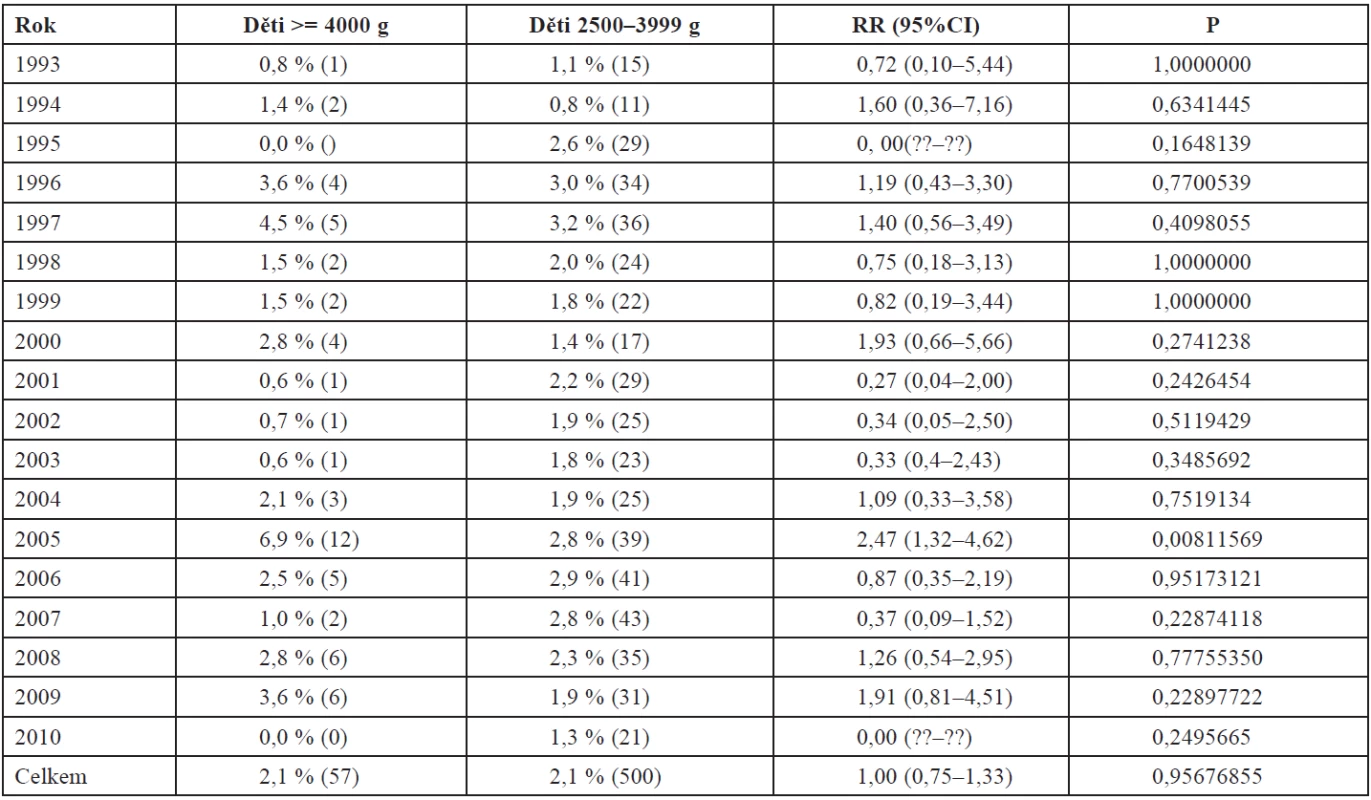
Cox-Stuartův test neprokazuje ve sledovaném časovém úseku významný nárůst porodů velkých dětí(P = 0,180) (tab. 1).
Table 1. Frekvence porodů velkých dětí 1993–2010 (n = 26 789) 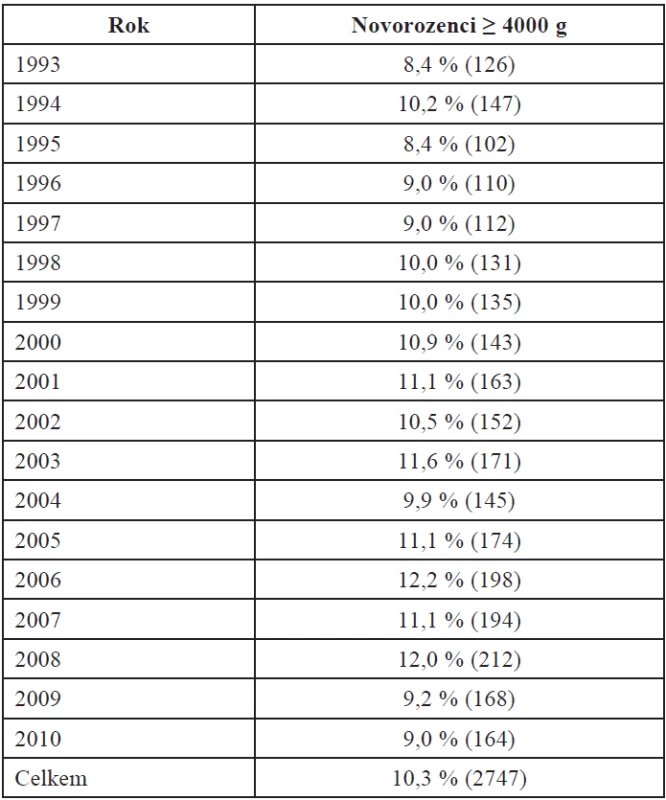
Analýza věku rodiček ve vztahu k makrosomii a srovnání podle věkových kategorií je v tabulkách. Největší frekvence porodů velkých dětí je ve věkové kategorii 35–39 let (tab. 2).
Table 2. Frekvence porodů velkých dětí podle věkových kategorií matky 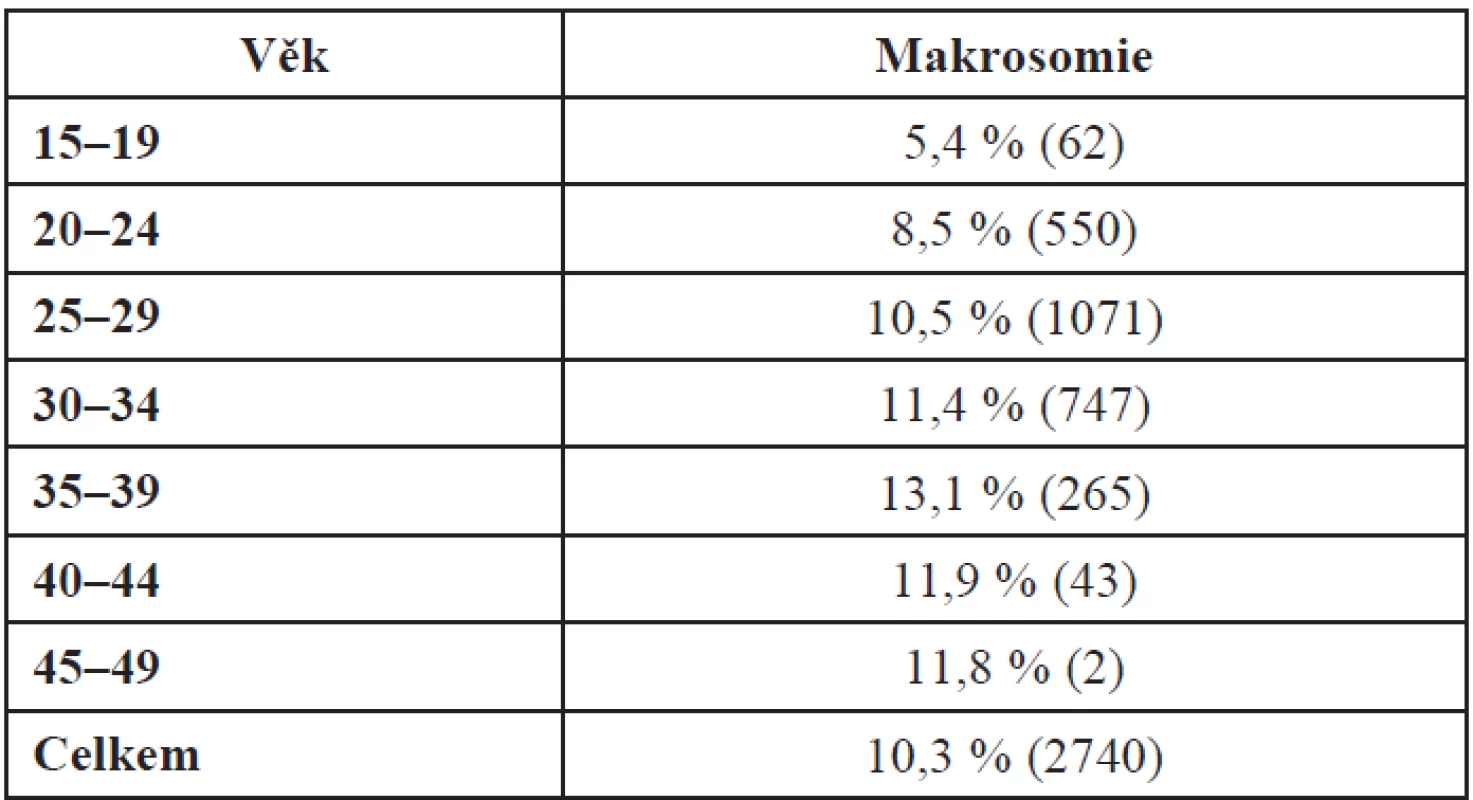
V hodnoceném souboru bylo 12 821 (48,1 %) primipar a 13 821 vícepar ( 51,9 %). Více velkých dětí se rodí víceparám (RR = 1,59) 95% CI (1,47–1,71) (tab. 3).
Table 3. Riziko narození velkého novorozence v závislosti na paritě (n = 26 642) 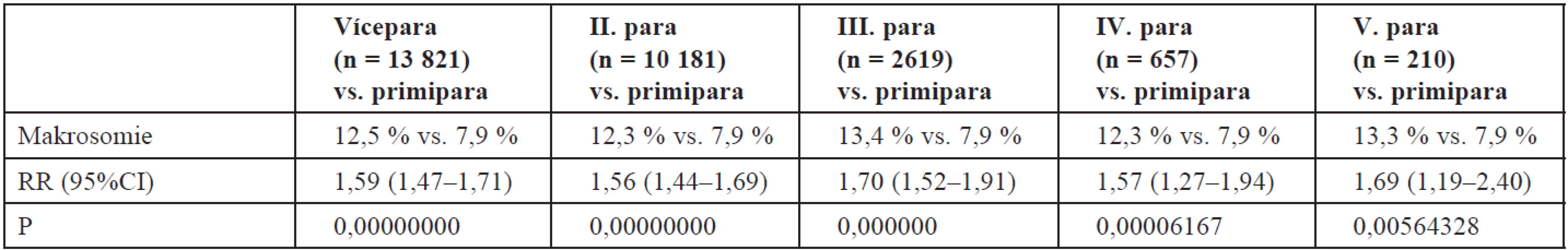
Děti velké hmotnosti měly v 63,1 % matku vícerodičku.
Rozdělení podle obvyklých kategorií BMI a možný vliv konstituce matky na frekvenci makrosomie novorozence lze zjistit v tab. 4 a tab. 5. Optimální hmotnost před otěhotněním mělo 58,6 % žen. Hodnocení BMI k prevalenci makrosomie plodu v křivce ROC stanovuje prahovou hodnotu BMI 22,4 (graf 1). Podrobnější popis je také v tabulce 7.
Table 4. Rozdělení podle skupin BMI (n = 22 055) 
Table 5. Riziko makrosomie ve vztahu k BMI – srovnání s rodičkámi s optimálním BMI 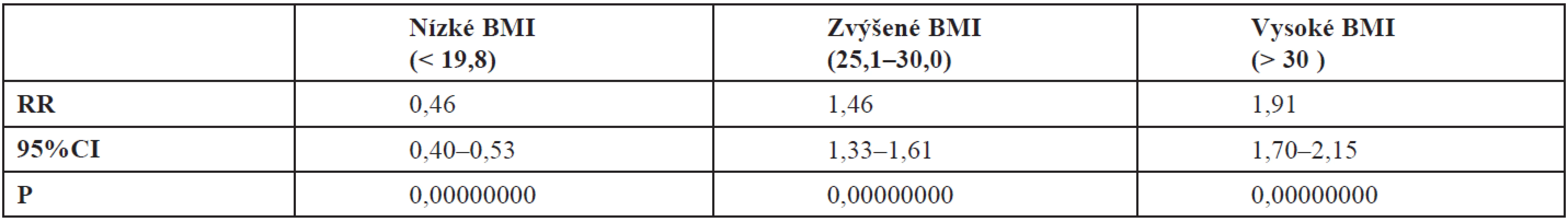
Graph 1. ROC BMI před těhotenstvím význam v predikci makrosomie. AUC= 0,632, 95%CI (0,626-0,638) (P= 0,0001) 
Průměrný váhový přírůstek v těhotenství byl 13,5 kg, medián 13 kg (tab. 6).
Table 6. Hmotnostní přírůstek matky v těhotenství 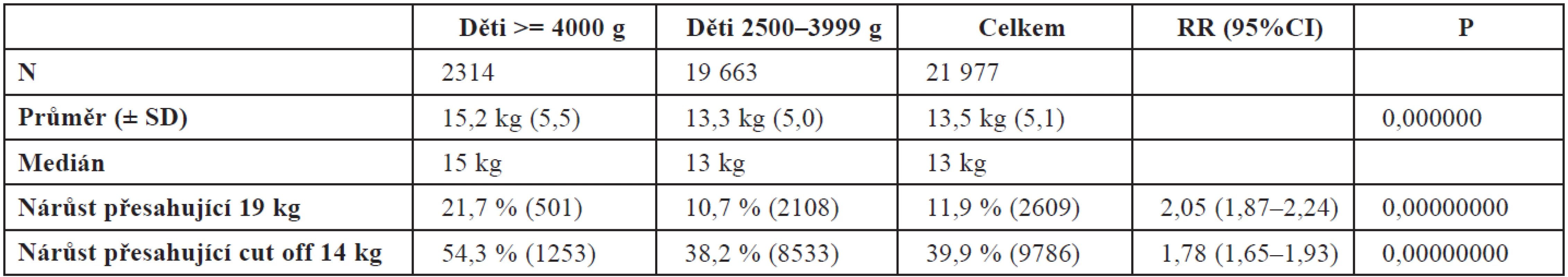
U žen s přírůstkem hmotnosti v těhotenství nad 19 kg (součet průměru + SD) je dvojnásobné riziko makrosomie. Prahová hodnota hmotnostního přírůstku ve vztahu k riziku makrosomie je 14 kg (graf 2, tab. 7).
Graph 2. ROC hmotnostního přírůstku v těhotenství v predikci makrosomie. AUC= 0,606 , 95%CI (0,600-0,613) (P= 0,0001) 
Table 7. Cut off BMI před těhotenstvím a hmotnostního přírůstku v těhotenství ve vztahu k makrosomii 
Prevalence makrosomie u rodiček s diabetem byla 16,7%.
Údaje o frekvenci diabetu 2,3 % jsou pravděpodobně podhodnocené, jelikož se v minulosti neprováděl scree-ning na základě zátěžových testů. Celkem 25 (5,5 %) žen v podskupině GDM bylo IDDM (inzulin dependentní diabetes mellitus), z nich tři měly děti velké hmotnosti (tab. 8).
Table 8. Diabetes ve vztahu k makrosomii (n=26 789) 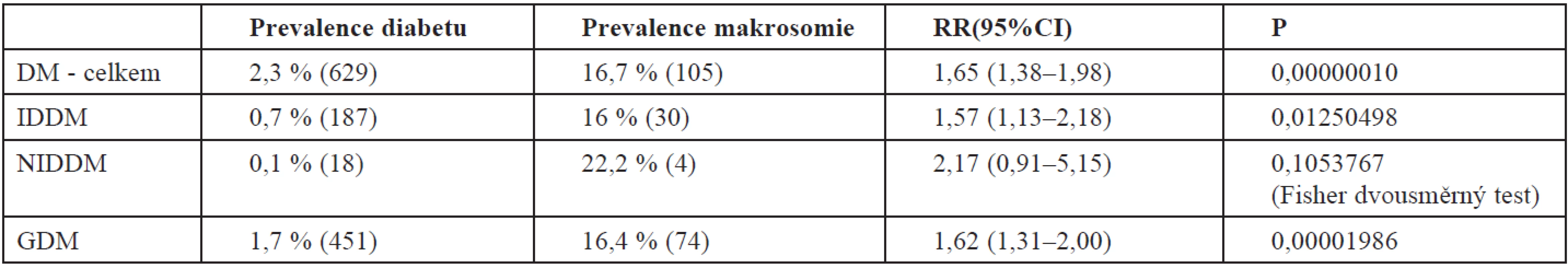
Operační ukončení těhotenství s velkým plodem bylo významně častější ve srovnání s kontrolní hmotnostní skupinou, 27,3 % vs. 22,1 % (RR 1,24; 95% CI 1,16–1,32;P = 0,00000000 ). Nejvíce bylo císařských řezů. Významně více bylo rovněž vakuumextrakcí použitých u porodů velkých dětí. Frekvence klešťových porodů je v obou srovnávaných skupinách stejná. Makrosomie plodu však nebyla hlavní příčinou trendu nárůstu invazivního porodnictví, který nastal v posledních letech. Meziroční vývoj porodnických operací a trendy vývoje jsou v tabulkách 9, 10, 11.
Table 9. Císařské řezy 1993–2010 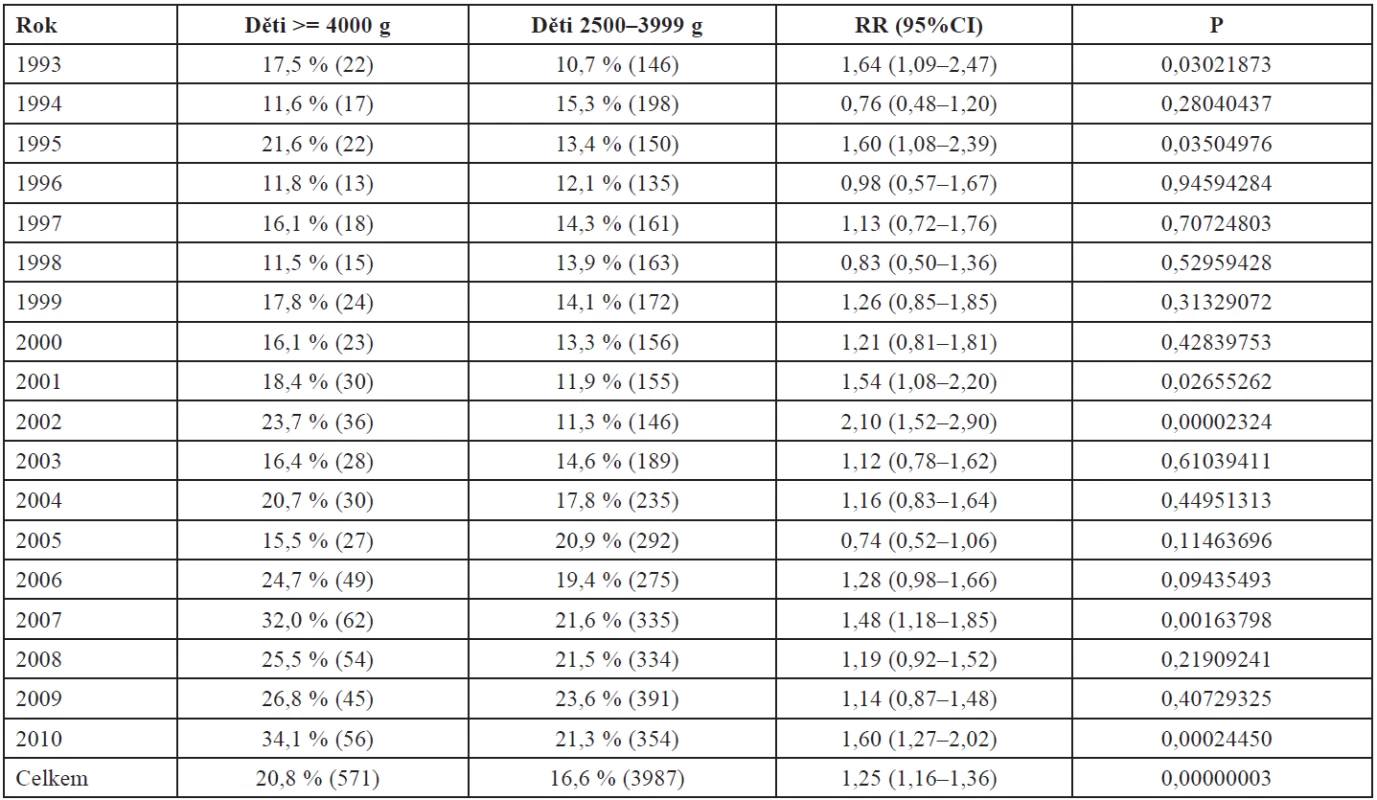
Table 10. Vakuumextrakce 1993–2010 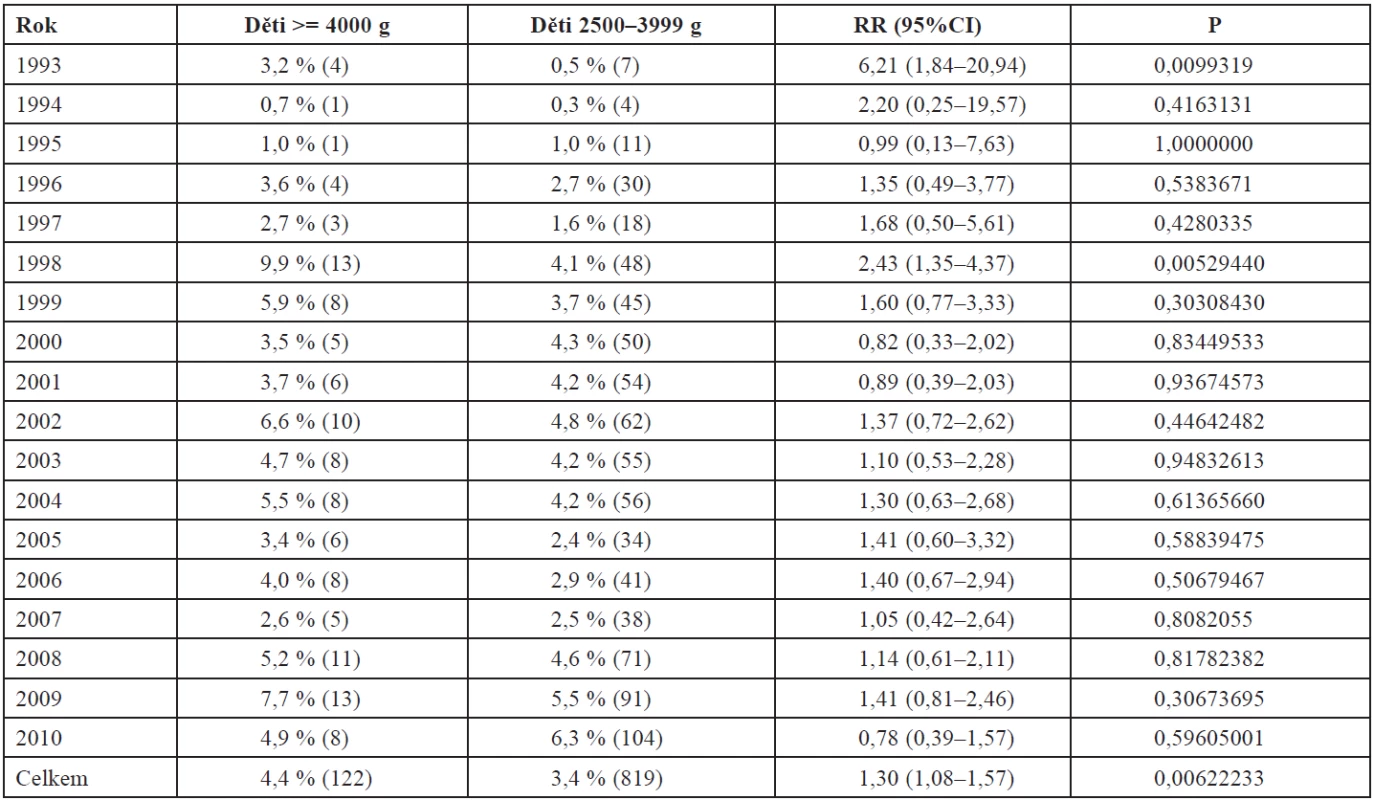
Až na ojedinělé výkyvy nastal statisticky významný vzestup císařských řezů. Tento vývoj je srovnatelný pro obě sledované skupiny. Vakuumextrakce zaznamenala určité navýšení frekvence u velkých dětí pouze ve dvou letech, přes celkově se zvyšující trend této operace na našem pracovišti. Trend vývoje a frekvence této operace je srovnatelný v obou hodnocených skupinách. Frekvence porodů kleštěmi je dlouhodobě, s výjimkou jednoho výkyvu v roce 2005, neměnná. Tento stav byl způsoben přechodným nedostatkem oblíbených plastových vakuumextraktorů.
Pro zajímavost, nejtěžší narozené dítě v celém sledovaném intervalu a porozené císařským řezem byl hoch o hmotnosti 5700 gramů, vakuumextrakcí se narodilo děvče se 4910 g, kleštěmi porozený hoch měl 4830 g. Nejtěžším spontánně porozeným dítětem bylo děvče s hmotností 5500 gramů.
Mužské pohlaví novorozence představuje významné riziko vývoje makrosomie.
Ve sledovaném časovém úseku nedošlo k žádným významným změnám (tab. 12). Stratifikovaně podle věkových kategorií matky je nejvyšší riziko ve vztahu k pohlaví v kategorii 25–29 roků (tab. 13).
Table 12. Frekvence velkých novorozenců podle pohlaví v období let 1993–2010 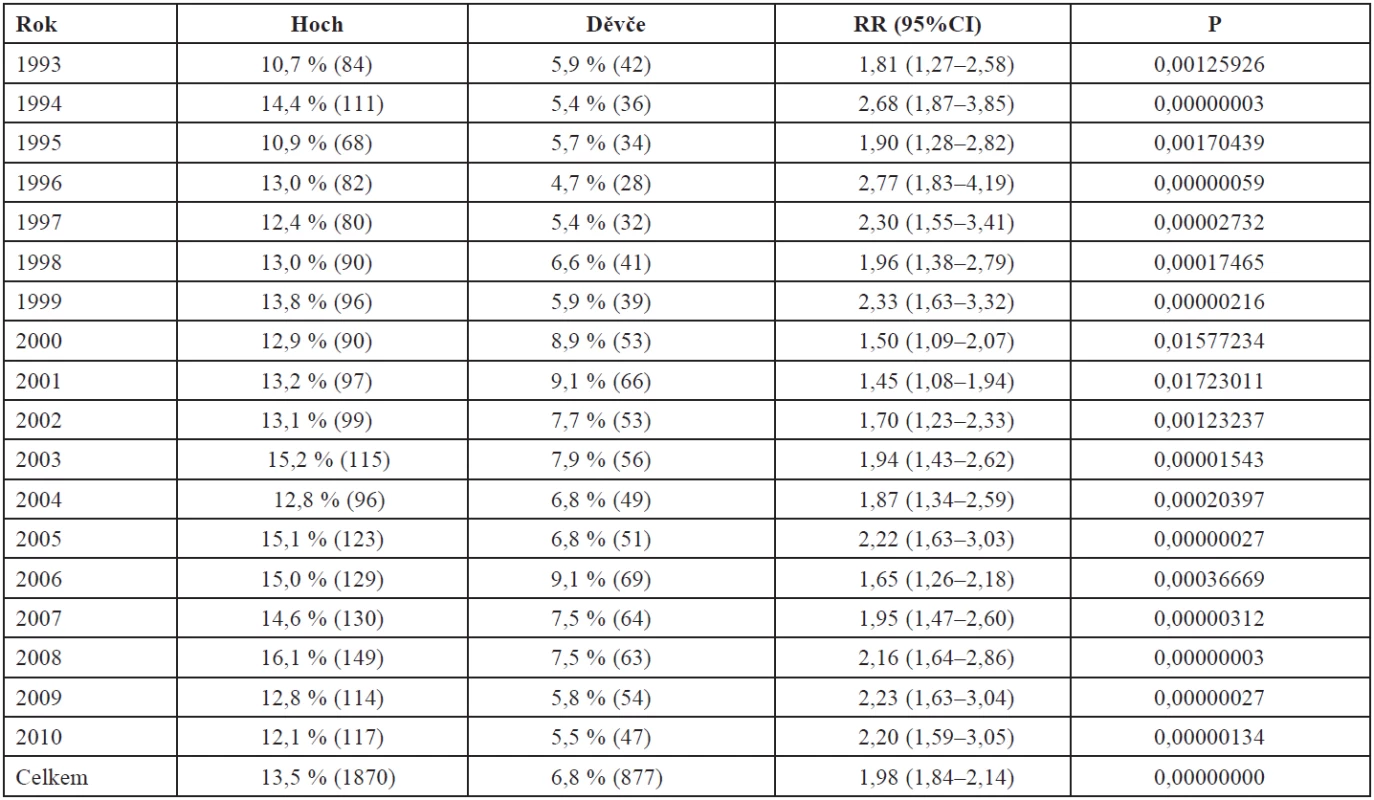
Table 13. Riziko mužského pohlaví novorozence ve vztahu k makrosomii stratifikovaně podle věku (n = 26 710) 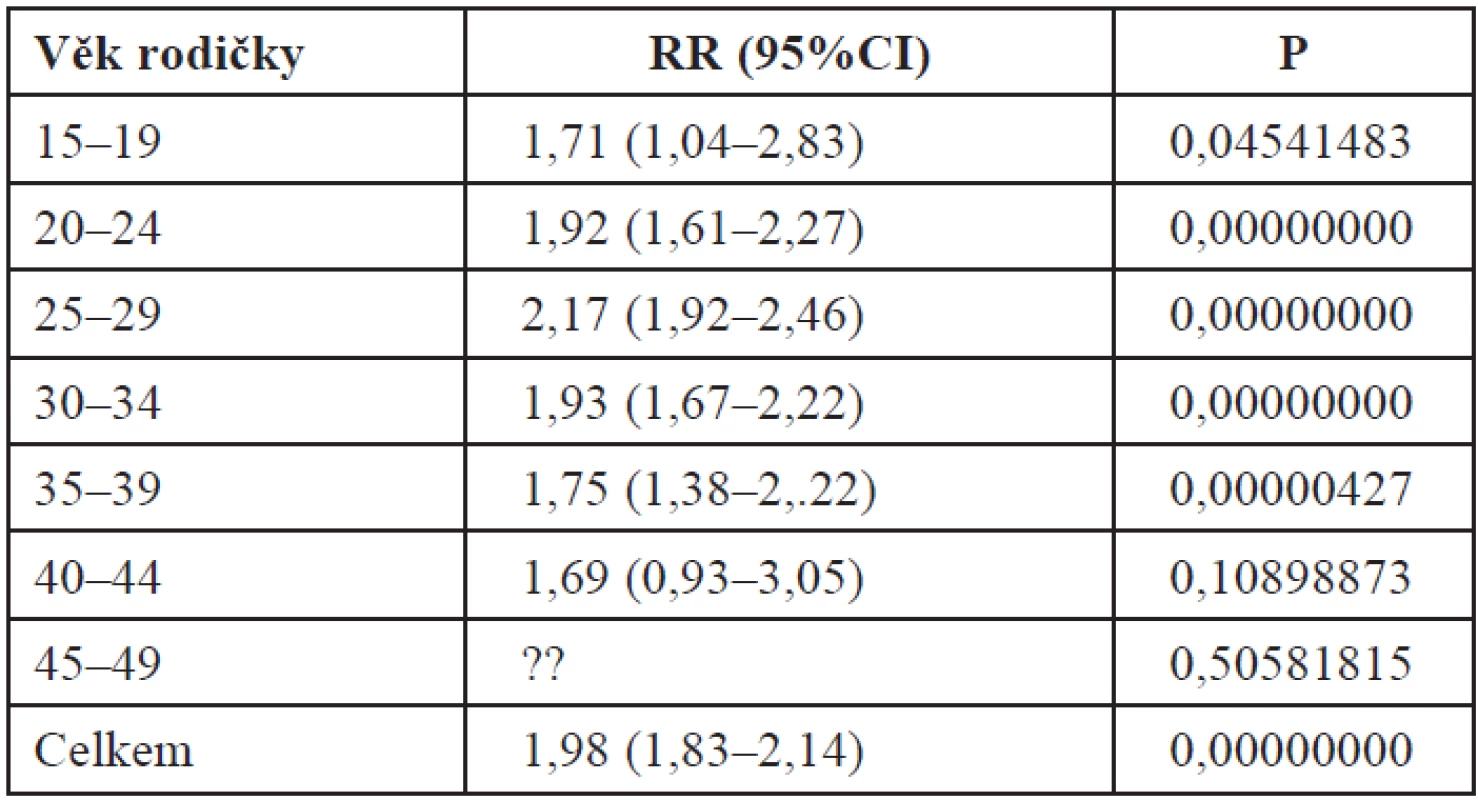
Dostupné laboratorní a klinické ukazatele stavu novorozenců nepotvrzují rozdíly srovnávaných skupin novorozenců. V souboru 16 246 dětí, u kterých bylo možné získat laboratorní výsledky, pH pod 7,00 mělo 91 (0,6 %), pod 7,05 celkem 193 (1,2 %), pod 7,15 to bylo 895 (5,5 %). Laktát byl vyšetřen u 15 672 dětí, hodnotu nad 6,7 mmol mělo celkem 1348 dětí (8,6 %), nevýznamně nižší hodnoty byly u velkých novorozenců. Apgar skóre výsledky ze 25 856 záznamů v 1 minutě mělo <7 bodů 1064 (4,1 %), ze 25 921 záznamů za 5 minut bylo 156 (0,6 %) <7 bodů, z 25 929 získaných údajů <7 bodů/10 min. mělo 52 (0,2 %), ze 25 921 údajů <4 body/5 min. 49 (0,2 %) (tab. 14).
Table 14. Laboratorní a klinické ukazatele stavu novorozenců 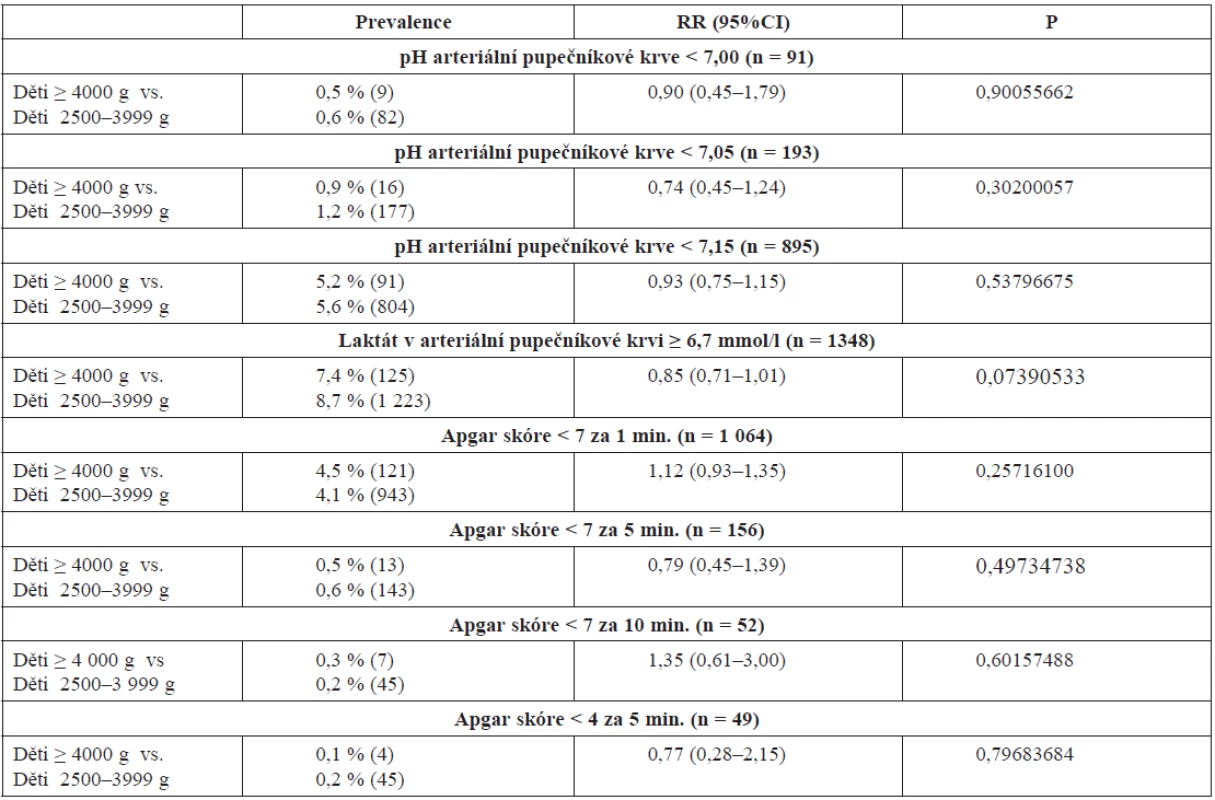
Mrtvorozenost byla v obou sledovaných skupinách stejná – 1 promile (2 velké děti a 32 dětí v kontrolní skupině).
Multifaktoriální analýza logistické regrese metodou „step by step“ určuje nezávislé rizikové faktory. Hodnotím dostupné faktory přímo související s těhotenstvím. Do analýzy jsem zahrnul vedle zdravotních charakteristik věk matky a sociální faktory, rodinný stav a vzdělání matky. Výsledky jsou seřazeny podle významu rizika (tab. 15). Výpočet poměru pravděpodobnosti „likelihood ratio“ (lr) k posouzení účinku každého rizika individuálně. Souhrnně likelihood ratio daného modelu analýzy = 1487.1357 (P = 0,0000) (tab. 16).
Table 15. Výsledky multifaktoriální analýzy (P = 0,0000) 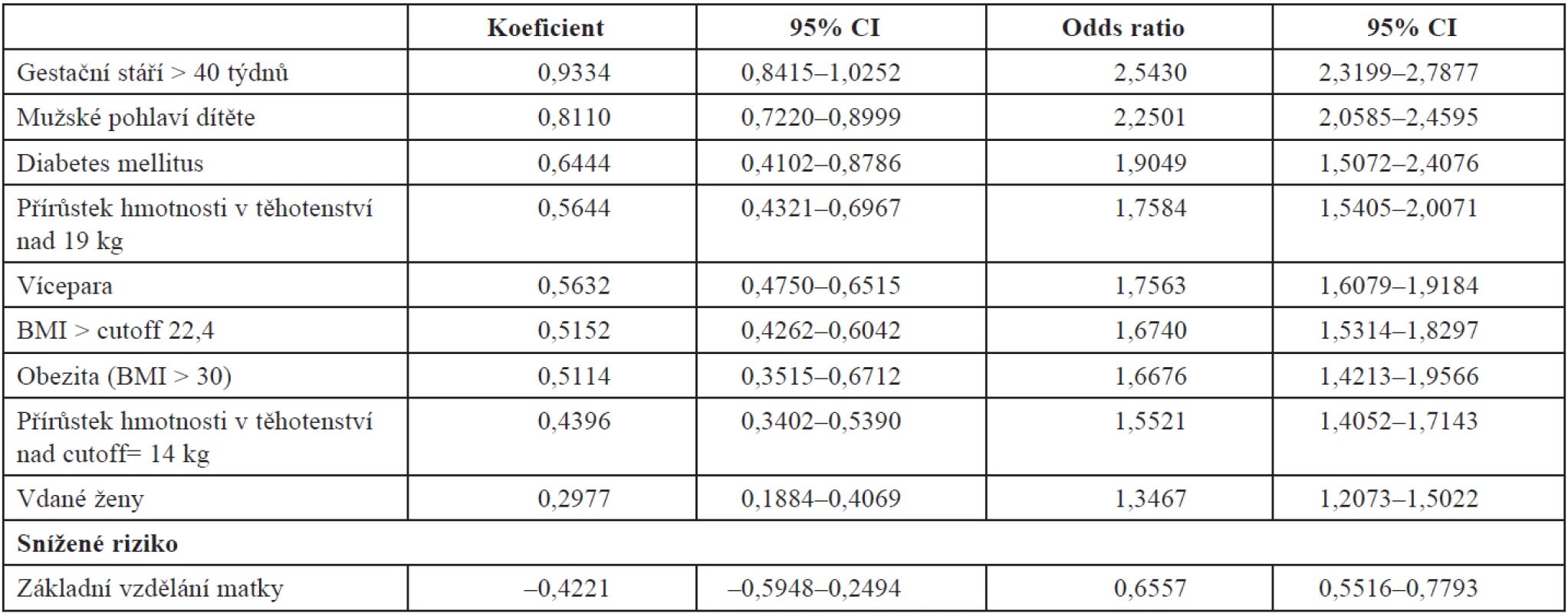
Table 16. Poměr pravděpodobnosti „likelihood ratio“ 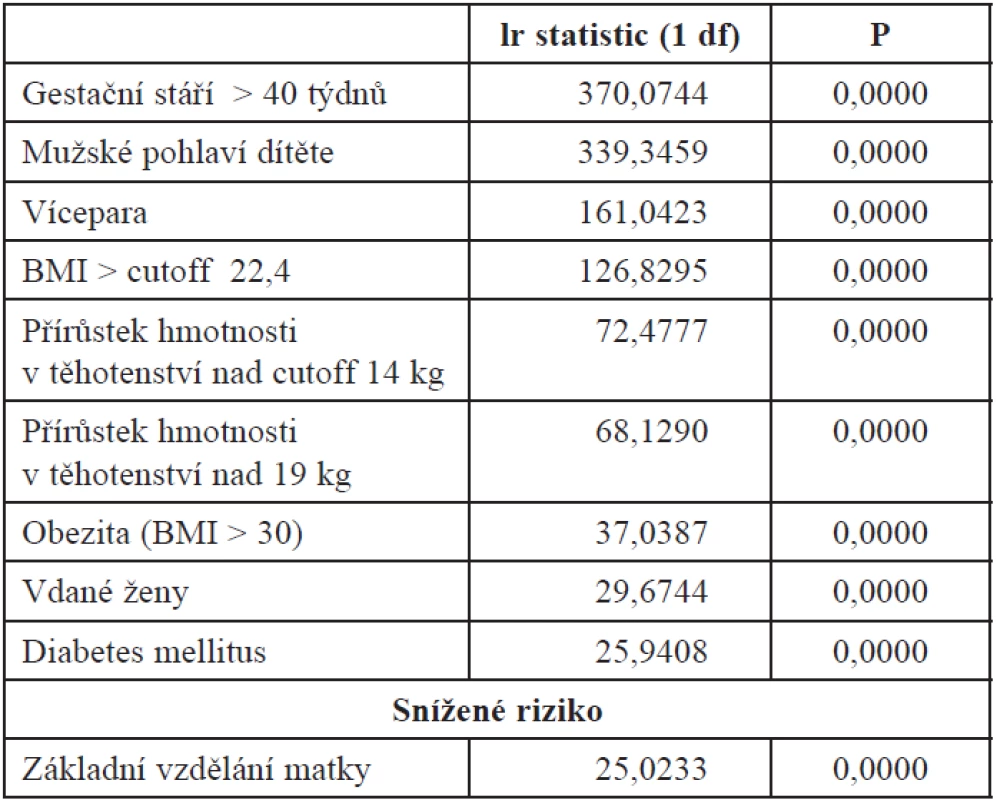
Jako významně nižší riziko je hodnoceno nižší vzdělání matky. Věk matky se neukázal být nezávislým rizikem makrosomie.
DISKUSE
Makrosomii plodu lze považovat za porodnickou a novorozeneckou komplikaci s rizikem porodního traumatismu a zdravotních komplikací v pozdějším věku. Porody velkých dětí nad 4,5 kg jsou provázeny ve více než polovině případů dystokií ramének s neurologickými následky a dalšími možnými traumaty ramenního pletence, krku a vnitřních orgánů. Tyto porody nebývají dostatečně předvídány a nejsou centralizovány. Není na ně zaměřena intervenční strategie [2, 5, 13, 19].Císařské řezy se provádějí většinou až v průběhu porodu. Porod přirozenou porodní cestou je přes všechna rizika možný a také nejčastější a měla by mu být dána šance. Vyžaduje však zkušený porodnický management [4, 9, 20, 22]. Vedení porodu prospívá včasná a správná diagnóza velkého plodu, ale ta často vede následně ke zbytečnému traumatismu matky, kterým je také samotný císařský řez. Aktivní přístup v omezování potermínových porodů indukcí porodu může snížit frekvenci makrosomie až o 25 %. Není však prokázán přínos takového nárůstu indukcí na zdravotní stav dětí a matky [15, 35].
V předpovědi nadměrného fetálního růstu se zkoumají biomarkery časné placentace v 1. trimestru, objem placenty nebo distribuce a objem jaterní perfuze [5, 6, 17, 26, 28].
Ve své analýze upřesňuji význam a podíl faktorů, spojených s vyšší hmotností novorozenců. Navazuji na předchozí práci, kterou jsem provedl na menším souboru v roce 2005 [31]. Významnější jsou rizika vztahující se přímo k těhotenství (gestační věk, mužské pohlaví dítěte, diabetes mellitus, přírůstek hmotnosti v těhotenství a parita) než ostatní ukazatelé před těhotenstvím, jako je vliv konstituce (BMI), sociální faktory (vzdělání matky, rodinný stav). Předkládaná studie neprokazuje změny v prevalenci porodů dětí velkých hmotností v poměrně dlouhém časovém úseku. Z dostupných údajů jsem nemohl provést zhodnocení anamnestického rizika předchozího porodu velkého dítěte, které se uvádí v literatuře [8]. Rovněž nebylo možné získat validní údaje o dystokii ramének.
Multivariační analýzy potvrzují nezávislé rizikové faktory, silné prediktory makrosomie, zejména nadváhu před těhotenstvím a zdůrazňují dopad minimálních poruch glukózové tolerance. Fetální váha je závislá na mateřské glukózové produkci, která je naopak určena stupněm inzulinové rezistence, indukované částečně mateřskými tukovými zásobami. Je nepochybný vztah ke skladbě potravy, zejména ke glykemickému indexu stravy, který významně ovlivňuje postprandiální glykemické vrcholy [1, 3, 18, 25].
Gestační diabetes reflektuje následky změn životního stylu [10]. Narušený mateřský metabolismus u těhotných s gestačním diabetem je závažnější problém než samotná hyperglykémie. Diabetes dále zhoršuje kontrolu tělesné skladby s vyšším podílem tukové tkáně. Mírná hyperglykémie s dyslipidémií vedou k narušení intrauterinního metabolismu a velkým změnám v placentě, které mohou mít významné následky pro plod. Tyto poruchy se mohou objevit také u klinicky normoglykemických žen [12, 27].
Některé poruchy glycidového metabolismu nemusí být včas rozpoznány. Publikované údaje o prevalenci diabetu pravděpodobně nejsou přesné. Výsledky mohou ovlivňovat rozdíly ve studovaných populacích, ale také nestejné diagnostické metody. Celosvětově se odhaduje prevalence diabetu na 7 %, možná i více. V kanadsko-americké populaci dokonce mezi 11–14 % všech těhotných [29]. Retrospektivní, poporodní monitorování glykosylovaného hemoglobinu HbA1c během prvních tří dnů po porodu může zjistit poruchu, i když OGTT v těhotenství byl normální [16]. Dlouhodobý screening gestačního diabetu v USA nepotvrdil významný přínos tohoto opatření na zdravotní stav matky a dítěte [10, 25].
Nadváha a obezita je epidemií rozvinutých zemí a situace se dále zhoršuje. Děti žen s hmotnostními problémy mají vyšší riziko být také obézní, v dětství, adolescenci i dospělosti ve srovnání s ostatními.Mají celý život sklon k obezitě a z ní plynoucím komplikacím. Obezita má vyšší dopad než samotný diabetes [7, 11, 14, 24, 30, 33].
Zvýšený nárůst hmotnosti matky v těhotenství nebyl zcela vysvětlen a může být ovlivněn genetickými faktory. Předpokládá se také účast adiponektinu a rezistinu v regulaci energetického metabolismu [8, 21, 34].
Intervence k ovlivnění hmotnosti jsou málo efektivní, protože nejsme schopni zvládnout medicínsky socioekonomické problémy. Návyky stravování lze ovlivňovat velmi obtížně. Někteří autoři se přesto domnívají, že řešení obezity a makrosomie plodu je ovlivnitelné prekoncepčním poradenstvím a osvětou. Zdůrazňují nutnost věnovat zvýšenou pozornost dietní problematice v těhotenství s doporučením sofistikovanějších jídelníčků šitých na míru s cílem omezit postprandiální glykemické vrcholy [23]. Skepsi v tomto snažení podporuje skutečnost, že ani opatření k omezení růstu plodu v těhotenství zcela neodstraní pozdní následky. Děti exponované nevhodným podmínkám mají problémy s obezitou v dalším životě [25].Nepochybně se dále významně uplatňují vlivy prostředí, socioekonomické faktory, životní styl, zvyky a způsoby stravování rodičů.
ZÁVĚR
V poměrně dlouhém časovém období nedošlo k významným změnám v prevalenci makrosomie plodu. Analýza zjistila a potvrdila významné nezávislé rizikové faktory porodů dětí velké hmotnosti. Vedle zdravotních faktorů se uplatňuje také sociální a ekonomické pozadí. Přes významně vyšší podíl a nárůst porodnických operací, který nastal v posledních letech, jsou změny u porodů velkých dětí podobné jako u nižší hmotnostní kategorie. Hodnocení stavu novorozenců po porodu neprokázalo významné rozdíly od kontrolní skupiny.
Adresa pro korespondenci:
Doc. MUDr. Miroslav Větr, CSc.
Gynekologicko-porodnická klinika FN
I. P. Pavlova 6
775 20 Olomouc
vetrm@fnol.cz
Sources
1. Ahlsson, F., Diderholm, B., Jonsson, B., et al. Insulin resistance, a link between maternal overweight and fetal macrosomia in nondiabetic pregnancies. Horm Res Paediatr, 2010, 74, 4, p. 267–274.
2. Akin, MA., Cobanm D., Doganay, S., et al. Intrahepatic and adrenal hemorrhage as a rare cause of neonatal anemia. J Perinat Med, 2011, 39, 3, p. 353–354.
3. Alanis, MC., Goodnight, WH., Hill, EG., et al. Maternal super-obesity (body mass index > or = 50) and adverse pregnancy outcomes. Acta Obstet Gynecol Scand, 2010, 89, 7, 924–930.
4. Barber, EL., Lundsberg, LS., Belanger, K., et al. Indications contributing to the increasing cesarean delivery rate. Obstet Gynecol, 2011, 118, 1, p. 29–38.
5. Bjørstad, AR., Irgens-Hansen, K., Daltveit, AK., Irgens, LM. Macrosomia: mode of delivery and pregnancy outcome. Acta Obstet Gynecol Scand, 2010, 89, 5, p. 664–669.
6. Bozkurt, N., Başgül Yigiter, A., Gokaslan, H., Kavak, ZN. Correlations of fetal-maternal outcomes and first trimester 3-D placental volume/3-D power Doppler calculations. Clin Exp Obstet Gynecol, 2010, 37, 1, p. 26–28.
7. Catalano, PM., Hauguel-De Mouzon, S. Is it time to revisit the Pedersen hypothesis in the face of the obesity epidemic? Am J Obstet Gynecol, 2011, 204, 6, p. 479–487.
8. Denguezli, W., Faleh, R., Fessi, A., et al. Risk factors of fetal macrosomia: role of maternal nutrition. Tunis Med, 2009, 87, 9, p. 564–568.
9. El Fekih, C., Mourali, M., Ouerdiane, N., et al. Maternal and fetal outcomes of large fetus delivery: A comparative study. Br J Nutr, 2010, 104, 2, p. 153–159.
10. Gillman, MW., Oakey, H., Baghurst, PA., et al. Effect of treatment of gestational diabetes mellitus on obesity in the next generation. Diabet Care, 2010, 33, 5, p. 964–968.
11. Han, YS., Ha, EH., Park, HS., et al. Relationships between pregnancy outcomes, biochemical markers and pre-pregnancy body mass index. Int J Obes (Lond), 2011, 35, 4, p. 570–577.
12. Herrera, E., Ortega-Senovilla, H. Disturbances in lipid metabolism in diabetic pregnancy – Are these the cause of the problem? Best Pract Res Clin Endocrinol Metab, 2010, 24, 4, p. 515–525.
13. Hatfield, L., Schwoebel, A., Lynyak, C. Caring for the infant of a diabetic mother. MCN Am J Matern Child Nurs, 2011, 36, 1, p. 10–16.
14. Hinkle, SN., Sharma, AJ., Dietz, PM. Gestational weight gain in obese mothers and associations with fetal growth. Am J Clin Nutr, 2010, 92, 3, p. 644–651.
15. Hussain, AA., Yakoob, MY., Imdad, A., Bhutta, ZA. Elective induction for pregnancies at or beyond 41 weeks of gestation and its impact on stillbirths: a systematic review with meta-analysis. BMC Public Health, 2011, 11, Suppl. 3, p. S5.
16. Chaouachi, S., Ben Hamida, E., Belhaj, R., et al. Postpartum levels of glycosylated hemoglobin in mothers of large baby: a prospective study. Tunis Med, 2009, 87, 9, p. 589–592.
17. Kessler, J., Rasmussen, S., Godfrey, K., et al. Venous liver blood flow and regulation of human fetal growth: evidence from macrosomic fetuses. Am J Obstet Gynecol, 2011, 204, 5, p. 429.e1–7
18. Lapolla, A., Bonomo, M., Dalfrà, MG., et al. Prepregnancy BMI influences maternal and fetal outcomes in women with isolated gestational hyperglycaemia: a multicentre study. Diabetes Metab, 2010, 36, 4, p. 265–270.
19. Li, G., Fan, L., Zhang, L., et al. Metabolic parameters and perinatal outcomes of gestational diabetes mellitus in women with polycystic ovary syndrome. J Perinat Med, 2010, 38, 2, p. 141–146.
20. Lim, JH., Tan, BC., Jammal, AE., Symonds, EM. Delivery of macrosomic babies: management and outcomes of 330 cases. LJ Obstet Gynaecol, 2002, 22, 4, p. 370–374.
21. Ludwig, DS., Currie, J. The association between pregnancy weight gain and birthweight: a within-family comparison. Lancet, 2010, 376, 9745, p. 984–990.
22. Malý, Z., Grosmanová, A., Pulkrábková, S. Vliv porodní hmotnosti na morbiditu novorozence a matky u expektativniho pristupu k poterminove gravidite. Čes Gynek, 2002, 67, Suppl. 1, s. 20–22.
23. Mandal, D., Manda, S., Rakshi, A., et al. Maternal obesity and pregnancy outcome: a prospective analysis. J Assoc Physicians India, 2011, 59, p. 486–489.
24. Mantakas, A., Farrell, T. The influence of increasing BMI in nulliparous women on pregnancy outcome. Eur J Obstet Gynecol Reprod Biol, 2010, 153, 1, p. 43–46.
25. McGowan, CA., McAuliffe, FM. The influence of maternal glycaemia and dietary glycaemic index on pregnancy outcome in healthy mothers. Br J Nutr, 2010, 104, 2, p. 153–159.
26. Mulder, EJ., Koopman, CM., Vermut, JK. Fetal growth trajectories in type-1 diabetic pregnancy. Ultrasound Obstet Gynecol, 2010, 36, 6, p. 735–742.
27. Pietro, L., Doher, S., Rudge, MV., et al. Vascular endothelial growth factor (VEGF) and VEGF-receptor expression in placenta of hyperglycemic pregnant women. Placenta, 2010, 31, 9, p. 770–780.
28. Poon, LC., Karagiannis, G., Stratieva, V., et al. First-trimester prediction of macrosomia. Fetal Diagn Ther, 2011, 29, 2, p. 139–147.
29. Ragnarsdottir, LH., Conroy, P. Development of macrosomia resulting from gestational diabetes mellitus: physiology and social determinants of health. Adv Neonatal Care, 2010, 10, 1, p. 7–12.
30. Vasudevan, C., Renfrew, M., McGuire, W. Fetal and perinatal consequences of maternal obesity. Arch Dis Child Fetal Neonatal Ed, 2011, 96, 5, p. 378–382.
31. Větr, M. Rizikové faktory porodů dětí nejvyšší hmotnostní kategorie. Čes Gynek, 2005, 70, 5, s. 347–354.
32. Větr, M. Laboratorní a klinické ukazatele stavu novorozence po porodu. Čes Gynek, 2010, 75, 5, s. 447–454.
33. Voigt, M., Rochow, N., Jährig, K., et al. Dependence of neonatal small and large for gestational age rates on maternal height and weight – an analysis of the German Perinatal Survey. Perinat Med, 2010, 38, 4, p. 425–430.
34. Wang, J., Wang, PH., Shang, LX., et al. Relationship of adiponectin and resistin levels in umbilical and maternal serum with fetal macrosomia. Obstet Gynaecol Res, 2010, 36, 3, p. 533–537.
35. Zhang, X., Joseph, KP., Kramer, MP. Decreased term and postterm birthweight in the United States: impact of labor induction. Am J Obstet Gynecol, 2010, 203, 2, p. 124.e1–7.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2012 Issue 6-
All articles in this issue
- Follow-up po léčbě karcinomu ovaria –opravdu bez Ca 125?
- Srovnání vybraných parametrů oxidačního stresu ve folikulární tekutině u žen s poruchou plodnosti a u zdravých fertilních dárkyň oocytů
- Konzervativní postup v léčbě placenta accreta – dvě kazuistiky
- Bezpečnost domácích porodů a medicína založená na důkazech
- Domácí porody v České republice
- Štruktúrny základ transportnej funkcie vajíčkovodu
- Postižení vývoje dětí s nízkou porodní hmotnostíve 24 měsících korigovaného věku, narozených v České republice v letech 2000–2009
- Porody dětí velkých hmotností ve Fakultní nemocnici v Olomouci (1993–2010)
- Endovaskulární léčba krvácení v souvislostis porodem a těhotenstvím
- Úloha leptinu v lidské reprodukci (anorexie, bulimie)
- Dehiscencia laparotómie po hysterektómii – manažment hojenia rany
- Výskyt infekcie u novorodencov SAG pozitívnych matiek v závislosti na peripartálnej antibiotickej profylaxii a spôsobe pôrodu
- Možnosti ultrazvukové predikce placenta accreta v klinické praxi
- Nové technologie a perspektivy analýzymetabolomu embrya
- 3D MR-based brachyterapie v léčbě lokálně pokročilého karcinomu děložního hrdla – časné klinické výsledky
- Moderní chirurgická a biologická léčba karcinomu prsu
- Monochoriální biamniální gemini se společným žloutkovým váčkem při UZ vyšetření v I. trimestru –je zde zvýšené riziko vrozené vývojové vady?
- Subjektivní hodnocení vlastního zdraví a jeho souvislosti. Populační studie gravidních žen v Brně
-
Rychle progredující tumor dělohy
kazuistika
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Monochoriální biamniální gemini se společným žloutkovým váčkem při UZ vyšetření v I. trimestru –je zde zvýšené riziko vrozené vývojové vady?
- Domácí porody v České republice
- Konzervativní postup v léčbě placenta accreta – dvě kazuistiky
- Dehiscencia laparotómie po hysterektómii – manažment hojenia rany
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career