-
Medical journals
- Career
Lichen planus ústnych slizníc
Authors: S. Timková; J. Minčík; M. Riznič; E. Ďurovič; A. Konečná
Authors‘ workplace: SKZL- Regionálna komora zubných lekárov, Košice ; Stomatologická klinika LFUPJŠ a UN L. Pasteura, Košice
Published in: Česká stomatologie / Praktické zubní lékařství, ročník 118, 2018, 1, s. 3-7
Category: Review Article
Overview
Predmed zdelenia:
Autori v prehľadovej práci opisujú orálny lichen planus ústnych slizníc (OLP). Pojednávajú o klasifikácii tohto ochorenia, ktorá bola prvotne uvedená pre dermatologickú prax. Opisujú klasifikáciu podľa Andreadisa, ktorá je osvedčená v stomatologickej praxi v súvislosti s klinickým delením gingivitis desquamativa. V praxi pre potreby orálnej medicíny sa používa klinické delenie OLP na tri formy: retikulárna forma, plak forma a erozívna forma.Kľúčové slová:
lichen planus ústnych slizníc – orálne zdravie – gingivitis desquamativa – klasifikácia lichen planusÚVOD
Lichen planus je neinfekčné kožné ochorenie, ktoré má subakútny alebo chronický priebeh a má histologické a klinické charakteristiky. Do pozornosti orálnej medicíny sa dostáva, pretože sa môže lokalizovať ako iba na koži, tak súčasne na koži aj na slizniciach alebo iba na ústnych slizniciach [4].
Podľa rôznych epidemiologických štúdií sa na slizniciach dutiny ústnej vyskytuje asi v 50 % prípadov vôbec, a to v rôznych formách. Tieto stavy sa v minulosti zaraďovali medzi predrakovinové stavy a podliehali dispenzarizácii. Potom nastúpili tendencie, aby sa licheny nehodnotili ako predrakovinové stavy, lebo ich transformácia do karcinómov úst je vzácna [5, 6]. Čas však ukázal, že takýto „vlažný“ prístup k hodnoteniu lichenov na ústnych slizniciach nie je správny, a naďalej sa odborníci zhodujú v tom, že ústne licheny je potrebné zaraďovať medzi biele plochy s poruchami keratinizácie a zaraďovať ich aj medzi predrakovinové stavy [13].
V našej praxi v ostatnom čase pozorujeme, že praktici tejto nozologickej jednotke prestali venovať patričnú pozornosť. Pravdepodobne preto, že jej terapia je často dlhá a málo úspešná. Preto Česká lékařská společnost vypracovala pre potreby praktických lekárov metodický list. Nakoľko klinické pozorovania v problematike lichen planus pokročili, považujeme za potrebné ich aj pre naše potreby doplniť.
Etiológia ochorenia doposiaľ nie je k spokojnosti vyjasnená a doterajšie poznatky nasvedčujú tomu, že lichen planus je poruchou imunitných mechanizmov. Oproti tomu je však známe, že lichenifikácie kože a najmä slizníc často nastupujú po dlhodobom užívaní niektorých druhov liekov alebo po prekonaní niektorých ochorení, najmä vírusového pôvodu.
Histologický obraz je natoľko presvedčivý, že sa vlastne nedá zameniť s inou jednotkou. Prítomná je nepravidelná akantóza kože a slizníc s hypergranulózou a kompaktnou hyperkeratózou [11]. Prítomný je bohatý lymfocyto-histiocytárny infiltrát. Fokálna hypertrofia stratum granulosum a bunkové infiltráty korešpondujú s klinicky viditeľnými Wickhamovými striemi. Tie sú viditeľné tam, kde vynikajú papulózné eflorescencie. Sú ohraničené a z ich okrajov vychádzajú ako belavé jemné pruhy.
KLINICKÝ OBRAZ
Lichen planus sa vyskytuje rovnako u mužov ako u žien. Podľa epidemiologických štúdií, ktoré boli odporúčane aj pracovnými skupinami WHO, celkový výskyt v ústnej dutine je od 0,08 % do 44,47 % [14].
Klinický obraz na koži je značne rozmanitý. V metodickom liste Českej dermatologickej spoločnosti sa uvádza desať klinických foriem a možných variant. V snahe vylepšiť diagnostiku sa vypracovali rôzne klasifikácie. Do základného obrazu patrí prítomnosť porcelánovo bielych papulóznych eflorescencií, ktoré sú husto usporiadané až navrstvené alebo lineárne usporiadané tak, že vytvárajú sieťovitú konfiguráciu. Ak je toto usporiadanie prítomné na koži, vyvoláva nepríjemné svrbenie, ktorého intenzita sa stupňuje. Na sliznici nevyvoláva väčšinou žiadne ťažkosti. Navrstvenie papulóznych eflorescencií môže vyvolať pocit cudzieho telesa alebo poruchy vnímavosti chuti [10].
Image 1. Papulózna forma lichen planus na bukálnej sliznici – retikulárna forma a Wighamové strie (Ďurovič) 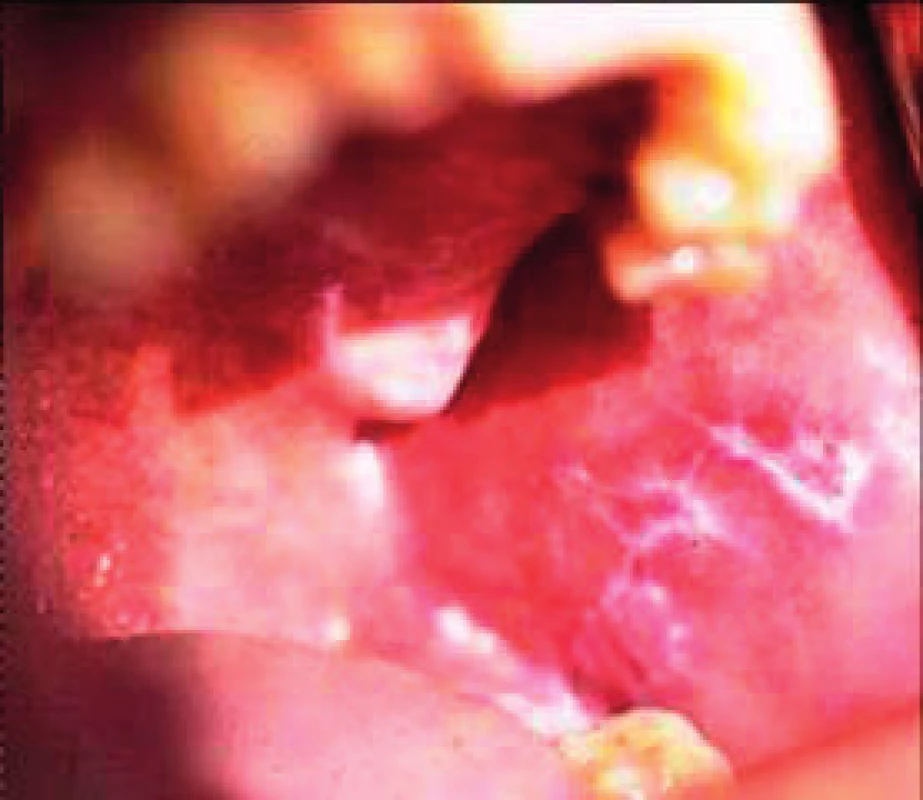
Image 2. Papulózne eflorescencie na koži tváre a retikulárna forma na korešpondujúcej tvárovej sliznici (Ďurovič) 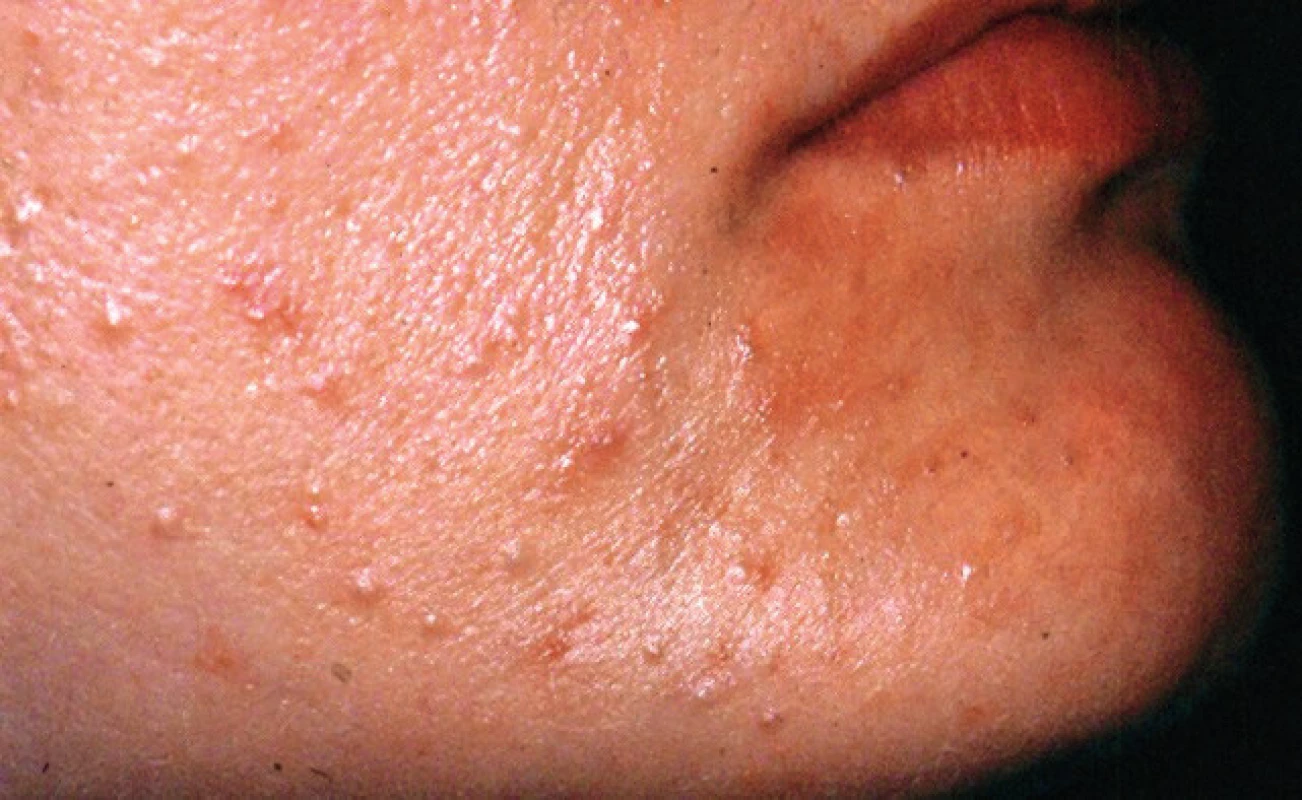
Na sliznici sa lichenové papulky eruptujú samostatne alebo v skupinkách. Sú porcelánovo bielej farby alebo farbu menia do šeda. Farba zápalu je tu krytá bielim hustým epitelom. Papulky zriedka môžu mať modro červenú farbu. Ich veľkosť je menšia ako na koži a na ich okolí zápalová reakcia chýba. Predilekčnou lokalizáciou sú bukálne sliznice, oklúzna línia molárov a sliznice jazyka. Niekedy sa však papulózne eflorescencie môžu objaviť aj na inom úseku slizníc. Často je postihovaná sliznica pier, boky jazyka, mäkké podnebie a sliznica v retromolárovej oblasti. Na povrchu tela jazyka sa často objavuje lichen anularis, ktorý môže imitovať lingua geographica.
Lichenové papulky sú niekedy na seba husto akoby natlačené, a preto vytvárajú súvislé zápalové plôšky. Majú šedo bielu farbu a je potrebné ich odlíšiť od homogénnej leukoplakie. Sieťovú formu z modro bielych pruhov je možné pozorovať na slizniciach dutiny ústnej a ich prítomnosť často pomáha odlíšiť leukoplakiu. Prejavy na sliznici pier majú často difúzny charakter a ich postih nepostačuje k stanoveniu správnej diagnózy. Takéto zmeny je často potrebné odlíšiť od lupus erythematodes [8].
IZOLOVANÝ POSTIH ÚSTNYCH SLIZNÍC
Najčastejším prejavom OLP je lichen planus reticularis. Táto klinická forma sa môže vyskytnúť na slizniciach jednostranne alebo obojstranne a nemá tendenciu sa šíriť plošne. Medzi sieťovito usporiadanou lichenifikáciou vidíme sýto červené erózie, väčšinou nekryté fibrínovým povlakom. Retikulárna lichenifikácia väčšinou nevyvoláva žiadne príznaky a často pacienti o nej ani nevedia. Objavujeme ju obyčajne náhodne pri vyšetrovaní. Retikulárna forma môže postupne prechádzať do erozívnej formy, kedy vidíme v sieťovitom usporiadaní okrúhle alebo oválne červené políčka. Tieto lézie sú mierne bolestivé a bolestivosť sa zvyšuje pri mechanickom podráždení.
Na slizniciach pozorujeme drobné papulky v sieťovitej kresbe, porcelánovo bielej farby na zdravej bledoružovej sliznici. Inokedy sú papuly girlandovite usporiadané a vytvárajú súvislé biele plôšky. Tieto plôšky majú často oválny tvar, môžu sa odlúpnuť a vzniká atrofický povrch sliznice. Tieto útvary najčastejšie pozorujeme na povrchu jazyka. Na perách sa lichen prejavuje v podobe namodralých ložísk a plôšok, z ktorých paprskovite vybiehajú biele tenké pruhy – Wighamove strie. Na slizniciach pozorujeme vzácne biele zhrubnutia, ktoré sa z pripojenej gingívy voľne strácajú v zdravej alveolárnej sliznici. Sliznice ústnej spodiny lichenom nie sú postihované.
Druhou častou OLP léziou je plaková forma. Táto sa obyčajne nachádza na sliznici jednostranne a má tendenciu postupovať do priechodnej riasy. Môže sa objaviť na boku jazyka alebo na mäkkom podnebí. Nešíri sa a môže vyvolať pocit cudzieho telesa. Keď sa vyskytuje na mäkkom podnebí, môže byť kombinovaná s hromadením drobných papúl, teda s papulóznou formou.
Image 3. Erozívny lichen na mukokutánnom spojení dolnej pery (Ďurovič) 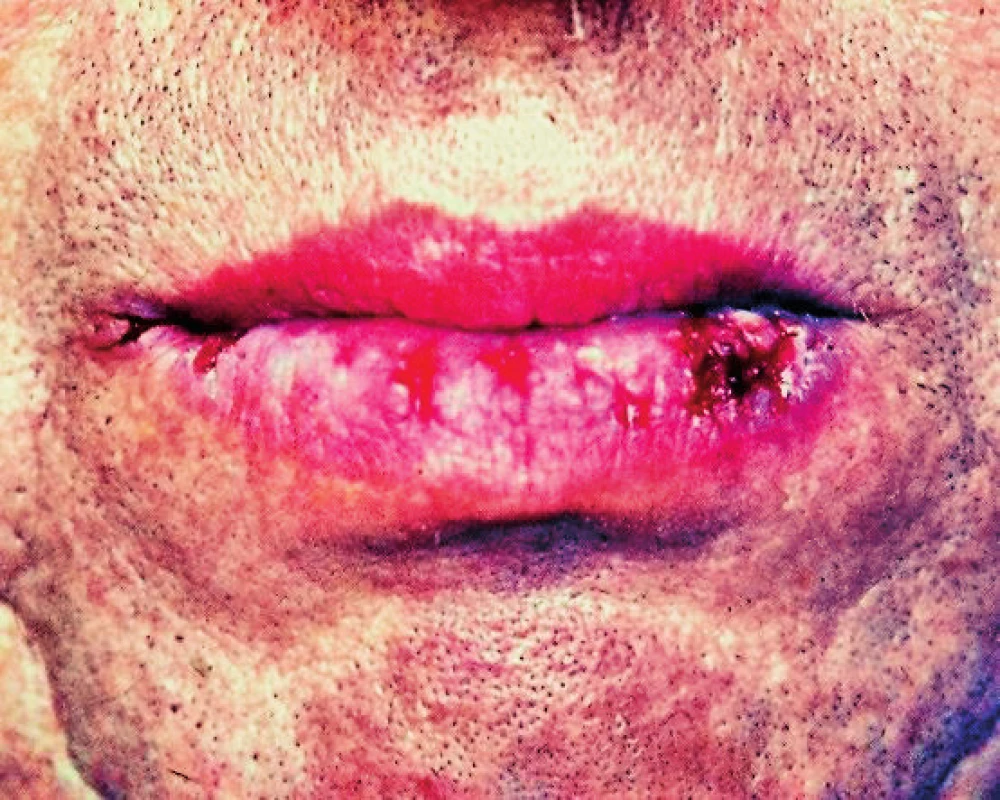
Image 4. Rozsiahla erozívno-bulózna forma na bukálnej sliznici (Ďurovič) 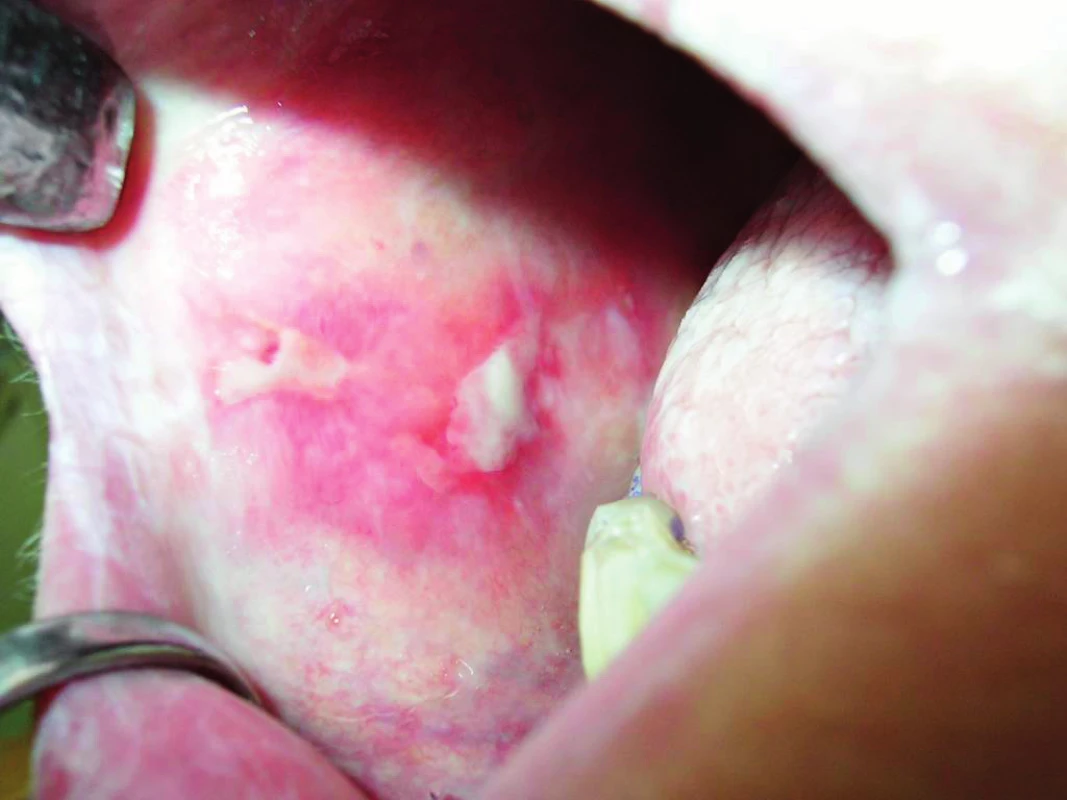
Anulárna a atrofická forma sa najčastejšie vyskytuje na povrchu tela a na bokoch jazyka. Tieto lézie môžu vytvárať plochu a u pacientov znižujú vnímavosť chuťových vnemov.
Ťažšia forma je erozívna alebo bulózna forma. Najčastejšie pozorujeme, že sa paralelne vyskytuje aj retikulárny typ. Pri vezikulárnych a bulóznych eflorescenciách pozorujeme rozsiahle erózie, kryté fibrínovým povlakom, alebo tvorbu ulcerácie. Tieto nálezy môžu pripomínať pemfiginózne ochorenia. Erozívne formy sú lokalizované na slizniciach a na bokoch jazyka.
Táto forma môže prebiehať v remisiách a vyvoláva silné pálenie a bolesti slizníc, ako spontánne, tak na podráždenie. Pacienti majú často pootvorené ústa, v popredí je ústne dýchanie za účelom zníženia intenzity pálenia úst. Je prítomná zvýšená produkcia slín [2]. Táto forma je najťažšia. Okrem toho, že vzdoruje liečebným postupom, je základom pre možnosť do malígnej transformácie [3].
GINGIVITIS DESQUAMATIVA
Do kliniky slizničných lichenov zaraďujeme aj gingivitis desquamativa. Ide o stav, kedy pri dobrej ústnej hygiene dochádza k olupovaniu epitelu na sliznici po bazálnu membránu. Sliznice sú živočervenej farby bolestivé a pálčivé na podráždenie aj spontánne. Po niekoľkých recidívach sa môže objaviť bulózna dermatitída [9]. Gingivitis desquamativa je predzvesť vezikulárnej alebo bulóznej formy lichen planus.
V súčasnosti gingivitis desquamativa nehodnotíme ako sprievodnú léziu v OLP. Táto gingivitída je predchodcom OLP. Predchádza aj iným bulóznym dermatózam, a preto sa nehodnotí ako samostatná choroba gingívy, ale ako súčasť bulóznych dermatóz a alergicko-toxických stavov [12].
Keď sa červené políčka spájajú, erózia sa zväčšuje, citlivosť nadobúda na pocitoch pálčivosti. Výrazná pálčivosť spontánne a na podráždenie nastupuje, keď erózia pokrýva väčšiu plochu na slizniciach a na boku jazyka.
KOMBINOVANÝ PREJAV SLIZNIČNO - KOŽNÝCH LÉZIÍ
Mukokutánny lichen je stav, kedy sú lichenové lézie lokalizované na mukokutánnych spojeniach, t.j. postihnutá je časť sliznice a časť kože, napr. na perách.
Slizničný lichen planus je stav, kedy sú postihnuté aj iné sliznice organizmu. Lézie pozorujeme na vulve, vaginálnej sliznici a na penise. Lézie sú značne bolestivé a pálčivé. V prípade, keď sú postihnuté sliznice orofaryngu a ezofágu, bolestivosť sťažuje prehltávanie pri stravovaní. Pri postihu horných dýchacích ciest môže byť prítomný chrapot.
Reaktívna ústna lichenoidna lézia je reakcia na dlhodobo používané niektoré liekové formy alebo ich zložky [7]. Idiopatické lézie sú tie, u ktorých nenachádzame žiadne príčinné súvislosti.
Výskyt OLP má zvyšujúcu tendenciu. Do našej praxe sa zaraďujú aj stavy, ktoré ešte nemožno s určitosťou diagnostikovať ako OLP, ale len ako lichenoidné reakcie ústnych slizníc a tiež ako lichenoid.
Výskyt zvyšujú aj liekové formy, ktoré pacienti užívajú k liečeniu iných systémových ochorení a používajú ich dlhodobo. Reakcie na lieky sú časté a rozsiahle [1, 15].
Napokon dôležitosť pre OLP vyhradzuje skutočnosť, že ide o premalígny stav, ktorý sa, síce v obmedzenom počte prípadov, tranformuje do spinocelulárnych karcinómov slizníc ústnej dutiny.
ZÁVER
OLP je liečiteľný stav aj napriek faktu, že niektoré stavy dlho trvajú, často recidivujú alebo vzdorujú liečebným postupom.
Nakoľko OLP má možnosť meniť svoj typ, kvantitatívne a kvalitatívne meniť svoju štruktúru, je považovaný za prekancerózny stav a vyžaduje zvýšenú pozornosť v diferenciálnej diagnostike bielych plôch a v samotnom liečení.
Image 5. Plak forma a atroficka forma s tvorbou verúk na bokoch jazyka (Ďurovič) 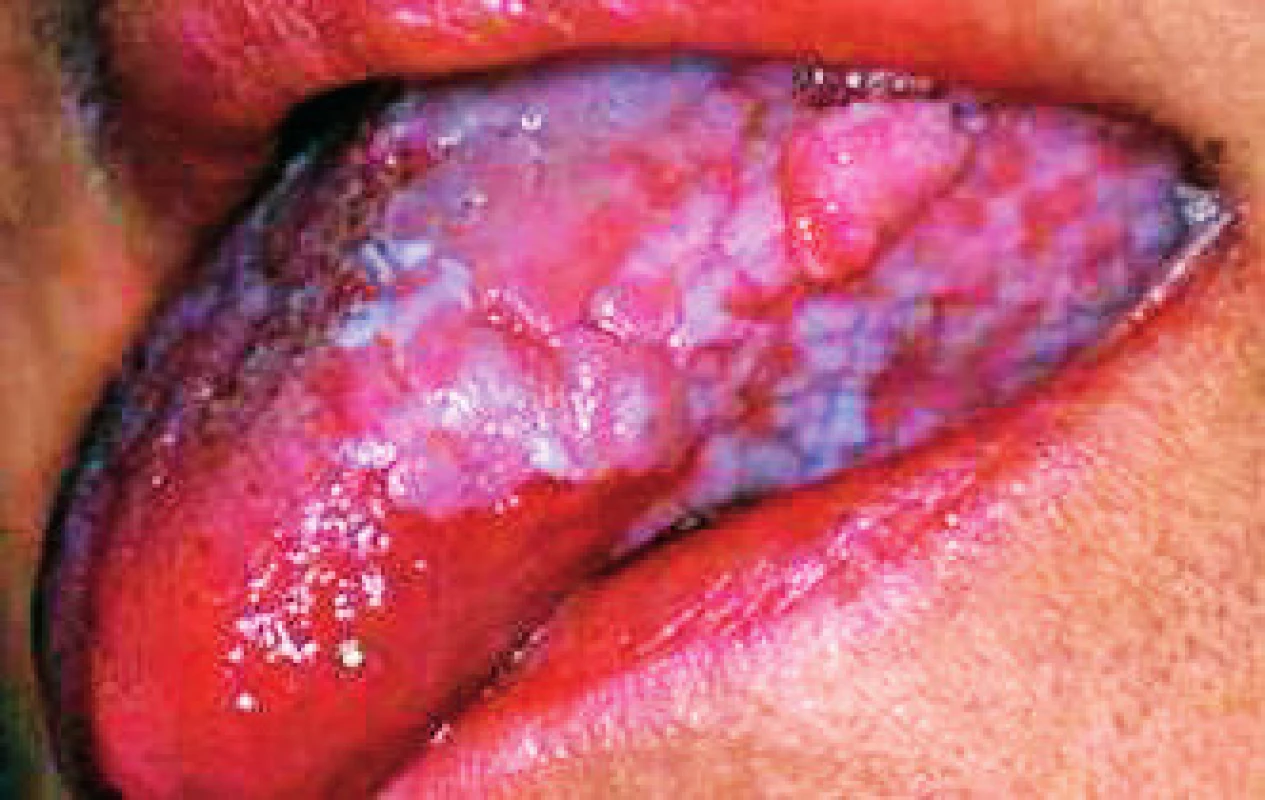
Image 6. Gingivitis desquamativa ako predchádzajúci stav vezikulárnej a erozívnej formy lichen planus (Ďurovič) 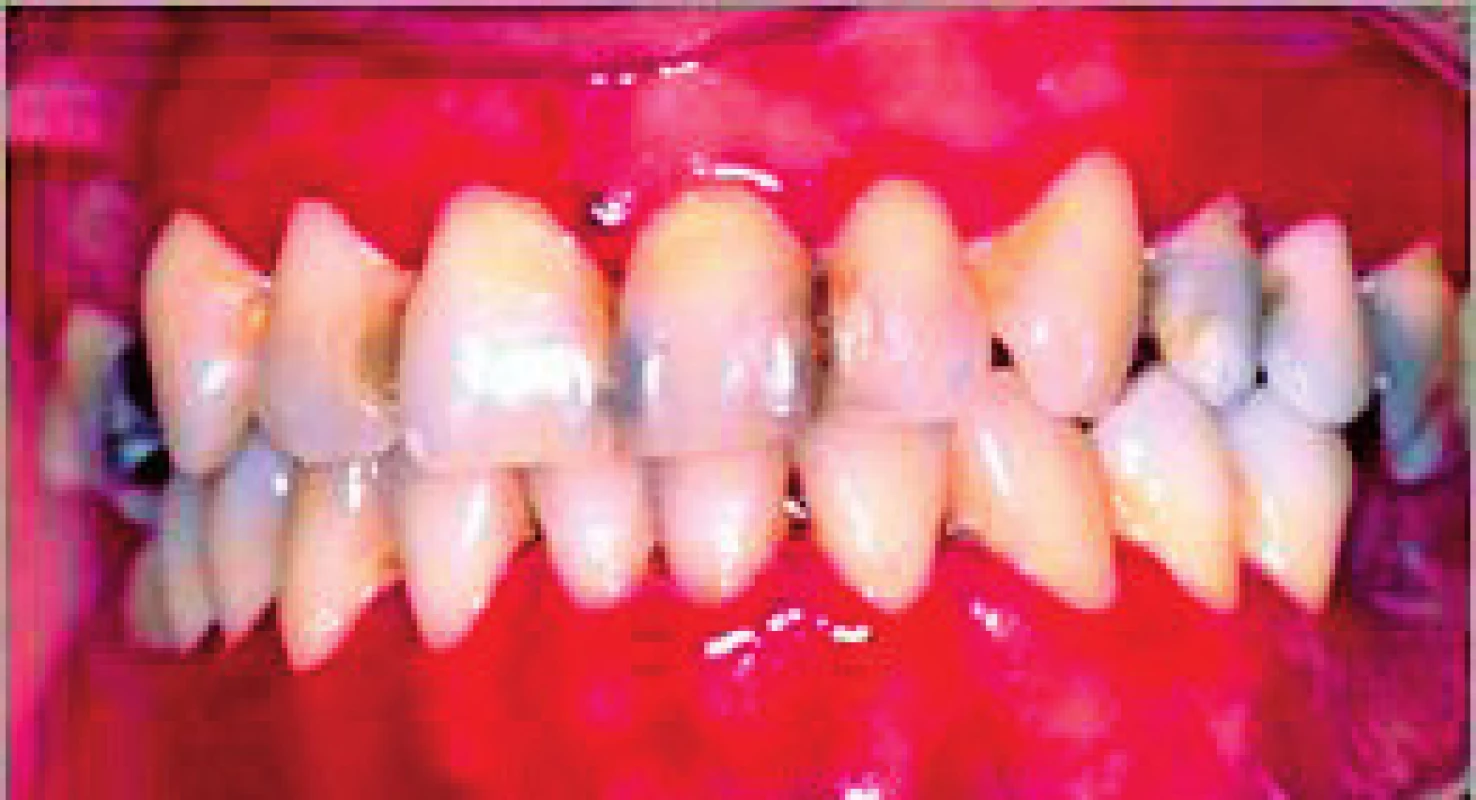
OLP je chorobný stav, ktorý je doménou dermatológov, a preto sa vyžaduje príkladná interdisciplinárna spolupráca, nie len v samotnej diagnostike, ale aj v riadení liečebných systémových postupov. Subjektívne často nevyvolávajú žiadne ťažkosti a o ich prítomnosti pacienti často ani nevedia. Zo stomatologického hľadiska je dôležité venovať dostatočnú pozornosť pri preventívnej prehliadke a vyšetrení všetkých mäkkých tkanív orofaciálnej oblasti v rámci pravidelného a dôkladného onkologického skríningu.
Doc. MUDr. Eugen Ďurovič, DrSc.
Hlinkova 12
040 01 Košice
Slovensko
e-mail: durovic.eugen@gmail.com
Sources
1. Boras, V. V, Andabak-Rogulj, A., et al.: Adverse drug reactions in the oral cavity. Acta Clin. Croat., 54, 2015, s. 218–215.
2. Ďurovič, E., Vodrážka, J., Ďurovičová, J., Vincze, K.: Choroby slizníc ústnej dutiny. Prešov, Vydavateľstvo Michala Vaška, 2009.
3. Ďurovič, E., Vodrážka, J., Timková, S.: Klinický obraz bielych plôch a predrakovinných stavov ústnej dutiny. Bratislava, Herba, 2015.
4. Finkelstein, M.: A guide to clinical differential diagnosis of oral mucosal lesions. Crest® Oral-B® at dentalcare.com Continuing Education Course, Revised July 22, 2010. http://www.dentalcare.com/en-us/professional-education/ce-courses/ce110
5. Gonzalez-Moles, M. A., Gil-Montoya, J. A, Ruiz-Avila, I., Bravo, M.: Is oral cancer incidence among patients with oral lichen planus/oral lichenoid lesions underestimated? J. Oral Pathol. Med., roč. 46, 2017, č. 2, s. 148–153.
6. Ismail, S. B., Kumar, S. K, Zain, R. B.: Oral lichen planus and lichenoid reactions: etiopathogenesis, diagnosis, management and malignant tranformation. J. Oral Sci., roč. 49, 2007, č. 2, s. 89–106.
7. Scully. C., Bagan. J. V.: Adverse drug reactions in the orofacial region. Crit. Rev. Oral Biol. Med., roč. 15, 2004, č. 4, s. 221–239.
8. Šťáva, Z.: Nemoci kůže a ústní sliznice. Praha, Avicenum, 1977.
9. Thanyavuthi, A., Boonchai, W., Kasemsarn, P.: Amalgam contact allergy in oral lichenoid lesions. Dermatitis, roč. 27, 2016, č. 4, s. 215–221.
10. Timková, S., a kol.: Ochorenia jazyka. Košice, vydavateľstvo JES, 2016.
11. Tortorici, S., Corrao, S., Natoli, G., Difalco, P.: Prevalence and distribution of oral mucosal non-malignant lesions in the western Sicilian population. Minerva Stomatol., roč. 65, 2016, č. 4, s. 191–206.
12. Vičiková, A.: Lichenoidní dermatózy. Postgradual. Med., 2010, č. 4, s. 443–449.
13. Vlašín, Z.: Lichen ruber planus. Česká dermatologická společnost. 2016. http://www.derm.cz/napln/historicke-standardy-cds/lichen-ruber-planus/
14. World Health Organization global policy for improvement of oral health – World Health Assembly 2007. Int. Dental J., roč. 58, 2008, č. 3, s. 115–121.
15. Yuan, A.,Woo, S. B.: Adverse drug events in the oral cavity. Oral Surg. Oral Med. Oral Parhol. Oral Radiol., roč. 119, 2015, č. 1, s. 35–47.
Labels
Maxillofacial surgery Orthodontics Dental medicine Dental Hygienist
Article was published inCzech Dental Journal

2018 Issue 1
Most read in this issue- 3D skenery v ortodoncii
- Předčasně prořezaný zub u předčasně narozeného dítěte
- Klinické obrazy kandidóz slizníc ústnej dutiny
- Lichen planus ústnych slizníc
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

