-
Medical journals
- Career
Rekonstrukce chrupu u pacientky s hypodoncií a čípkovými zuby (Kazuistika)
: T. Dostálová; P. Kříž; M. Seydlová
: Dětská stomatologická klinika 2. LF UK a FN Motol, Praha
: Česká stomatologie / Praktické zubní lékařství, ročník 110, 2010, 5, s. 99-103
: Case Report
Částečná anodoncie, známá pod pojmem hypodoncie nebo oligodoncie, je vrozená vada, kdy se nevyvine jeden nebo více zubů. Ošetření pacienta je multidisciplinární spoluprace chirurga, ortodontisty a protetika. Hlavním cílem je dlouhodobě dosáhnout funkčního a estetického optima. Kazuistické sdělení popisuje rekonstrukci takové pacientky za podpory implantátů.
Klíčová slova:
protetika - implantát - hypodoncieÚVOD
Hypodoncie, oligodoncie a anodoncie jsou termíny, které definují progredující počet nezaložených zubů v ústní dutině [9]. Hypodoncie je vrozená vada, při které se nevyvine jeden až pět zubů (do tohoto počtu se nezařazují třetí moláry). Ztráta šesti a více zubů se nazývá oligodoncie. Nejvážnějším onemocněním je anodoncie, jinak nazývaná anodontia vera, která je zřídka se objevujícím geneticky vázaným stavem, kdy se nevyvinou dočasné ani stálé zuby. Defekt je většinou spojen s dalším postižením kůže a nervové tkáně, jako je to např. u ektodermalní dysplazie. Nezaložení zubů často provází Downův syndrom, rozštěpové vady, chondroektodermální dysplazie, Riegerův (dominantně dědičný syndrom, provázený malformacemi oka, obličejového skeletu, psychomotorickou retardací a myotonickou distrakcí) či Williamsův syndrom (deformity obličejového skeletu, opožděný psychomotorický vývoj, často se objevuje supravalvulární stenóza aorty, přítomny jsou poruchy ortopedické i nefrologické) [3].
Frekvence postižení je vyjma třetích molárů (25 – 30%) relativně malá – u dočasných zubů 0,1 – 0,7%; u stálých zubů se popisuje četnost výskytu od 2 do 9 % (horní postranní řezák > druhý premolár > dolní střední řezák; muži: ženy – 1 : 1,4) [2, 3, 5]. Geneticky vázaná onemocnění s různým typem dědičnosti, spojená s nevývinem zubů, jsou často provázena i atypickým tvarem založených zubů, jako jsou např. zuby kónusové nebo čípkové. Terapie je vždy multidisciplinární s cílem rekonstrukce zubního oblouku v jeho plném rozsahu s minimálním postižením zdravých zubních tkání [2].
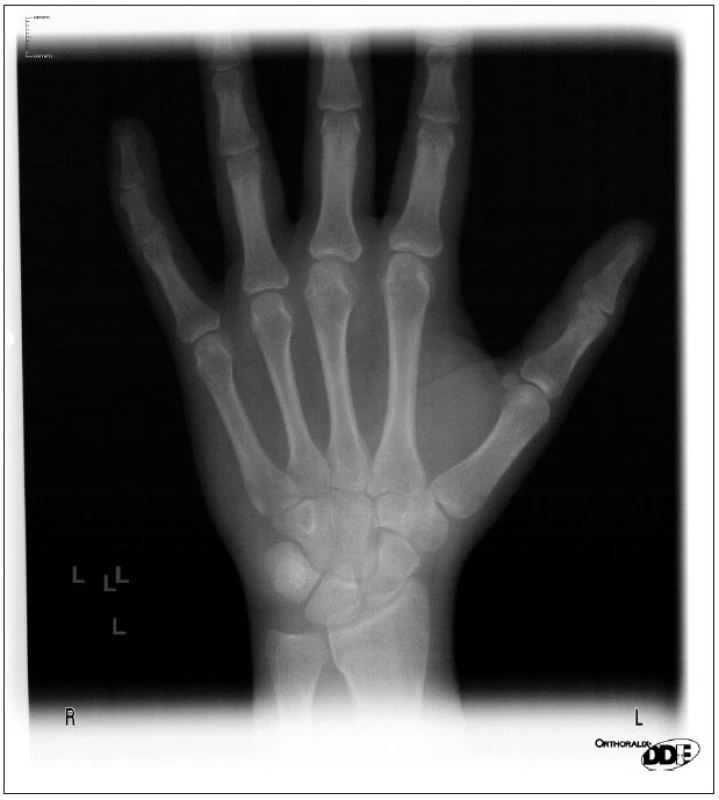
Zásadní otázkou zůstává, jak a v jakém věku naplánovat rekonstrukci. Léčebný plán zohledňuje potřebu dlouhodobé prognózy přirozeného chrupu a jeho prvotním cílem je ochrana tvrdých i měkkých tkání se zachováním vitality zubů. Thilander [8] prokázal, že není rozdíl mezi hodnotami růstu v 19 a 31 letech. Ukončení růstu kraniofaciálního skeletu je individuální věc, a proto ji musíme verifikovat. Asi 65 % implantologů používá ke stanovení ukončení kostního růstu snímek ruky. Ze studie Op Heije [4] je zřejmé, že osifikace třetího falangu u prostředníčku jednoznačně ukazuje na ukončení růstového spurtu (obr. 1). V posledních letech vstupuje do popředí metoda prof. Bacettiho [1], která vychází z telerentgenogramu a hodnotí ukončení růstu pomocí osifikace obratlů, která je určena jejich tvarem (obr. 2). Výhodou je využití jednoho RTG snímku k více účelům. Nevýhodou je nutnost přesné projekce a ne úplně jednoduchý odečet.
1. Detekce ukončení růstu kraniofaciálního skeletu pomocí RTG ruky. Upraveno podle: Op Heij D. G., Opdebeeck H., van Steenberghe D., Quirynen M.: Age as compromising factor for implant insertion. Periodontol 2000, 33, 2003, s. 172-184 [4]. ![Detekce ukončení růstu kraniofaciálního skeletu pomocí RTG ruky. Upraveno podle: Op Heij D. G., Opdebeeck H., van Steenberghe D., Quirynen M.: Age as compromising factor for implant insertion. Periodontol 2000, 33, 2003, s. 172-184 [4].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/5bb311bc965490a5b3c5f7c071e97c40.jpg)
2. Určení ukončení růstu kraniofaciálního skeletu pomocí telerentgenogramu.Upraveno podle: Baccetti T., Franchi L., McNamara J. A.: The Cervical vertebral maturation method for the assessment of optimal treatment timing in dentofacial orthopedics. Semin Orthod Elsevier Inc., 11, 2005, s. 119-129 [1]. ![Určení ukončení růstu kraniofaciálního skeletu pomocí telerentgenogramu.Upraveno podle: Baccetti T., Franchi L., McNamara J. A.: The Cervical vertebral maturation method for the assessment of optimal treatment timing in dentofacial orthopedics. Semin Orthod Elsevier Inc., 11, 2005, s. 119-129 [1].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/57f72b48587b2a080cfcacdbfc297985.jpg)
I když je růst ukončen, neznamená to, že zůstává stabilní postavení vlastních zubů pacienta. Ty se během 8 let mohou posunout až o několik milimetrů [7] (obr. 3). Implantát po osseointegraci tvoří pevné kostní spojení – ankylózu, která neumožňuje pohyb a tak se i v dospělosti může nepříznivě měnit poloha vlastních zubů. Tuto změnu můžeme terapeuticky ovlivnit pouze zhotovením nové protetické rekonstrukce.
3. Posun zubů vzhledem k poloze zubního implantátu během 8 let sledování. Převzato z: Thilander B., Odman J., Jemt T.: Single implants in the upper incisor region and their relationship to the adjacent teeth. An 8-year follow-up study. Clin. Oral Implants Res. 10, 1999, 5, s. 346-55 [7]. ![Posun zubů vzhledem k poloze zubního implantátu během 8 let sledování. Převzato z: Thilander B., Odman J., Jemt T.: Single implants in the upper incisor region and their relationship to the adjacent teeth. An 8-year follow-up study. Clin. Oral Implants Res. 10, 1999, 5, s. 346-55 [7].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/c4a57a2b9184b31b1d4a09bbb0842e3b.jpg)
Analýza situace v ústní dutině za podpory moderních pracovních postupů, spolupráce pedostomatologa, ortodontisty, antropologa, implantologa a protetika je dokumentována v následujícím kazuistickém sdělení.
KAZUISTICKÉ SDĚLENÍ
V únoru 2008 přišla do implantologické poradny Dětské stomatologické kliniky 2. LF UK v Praze pacientka po ortodontické léčbě s diagnózou ageneze zubů 23, 44, 45, 34 a 35. V chrupu byl naprosto atypicky tvarován zub 13, který měl kónický čípkový tvar.
Plán ošetření stanovil 3 fáze sanace:
- kontrolu růstu čelisti na podkladě konzultace s antropologem,
- v místě 23 byla doporučena řízená tkáňová regenerace a jednodobá implantace a v dolní čelisti horizontální augmentace a zavedení 3-4 implantátů,
- po integraci implantátů byla dohodnuta protetická rekonstrukce za podpory keramických náhrad.
Ad 1. V květnu 2008 (po dosažení 17 let) byl proveden RTG zápěstí (obr. 4). Konzilium antropologa stanovilo finální osifikaci skeletu ruky, a tedy ukončený kostní růst obou čelistí.
Ad. 2. V červenci 2008 byl v lokální anestezii po odklopení mukoperiostálního laloku proveden bone splitting 44-45, do spáry byly vloženy 2 kostní štěpy (odběrové místo – 48 vestibulárně), krestálně byl aplikován BioOss, pokryto resorbovatelnou membránou BioGide a byla provedena sutura. Dále byl v lokální anestezii zaveden do místa 35 implantát Impladent 3,7x12 mm jednofázově (nízký vhojovací váleček). Pacientka byla zajištěna antibiotickou clonou (Augmentin 625 mg) a medikací snižující otok tkání (Aescin-Polfa).
V listopadu 2008 byly v lokální anestezii po odklopení mukoperiostálního laloku zavedeny 2 implantáty Impladent loco 44, 45, a to 3,7x10 mm jednofázově, byla provedena sutura a dále byl odklopen mukoperiostální lalok v místě 23, proveden bone splitting, do mezery byl vložen Impladent 2,9x12 mm dvoufázově. Byl použit BioOss + BioGide k řízené regeneraci. Opět byl aplikován Augmentin 625 mg a Aescin-Polfa.
Ad. 3 Po integraci implantátů v květnu roku 2009 (obr. 5) byla provedena protetická rekonstrukce chrupu, kterou dokumentuje následující pracovní postup. Vhojovací válečky (obr. 6) byly zaměněny otiskovacími komponentami na úrovni implantátu (obr. 7). Jejich polohu, vzhledem k subslizniční poloze implantátu, jsme kontrolovali v rtg obrazu (obr. 8). Po otisknutí polyéterovou otiskovací hmotou v otevřené individuální lžičce byl v zubní laboratoři připraven pracovní model s gingivální maskou, byl vybrán individuálně tvarovatelný abutment (obr. 9), jehož přesnou polohu v šestihranu implantátu určoval přenosový klíč z plastu (obr. 10). Atypický tvar korunek nám pomohl zkontrolovat wax up budoucí zirkonoxidové kapny (obr. 11). Potom laborant doplnil korunky do navrženého tvaru – čípkový tvar špičáku 23, neanatomický průběh okluzní roviny dolních premolárů 35, 44, 45 (obr. 12). Individuální dobarvení doplnilo přirozený vzhled zubního oblouku (obr. 13, obr. 14).
5. Stav po integraci implantátů v RTG obrazu. 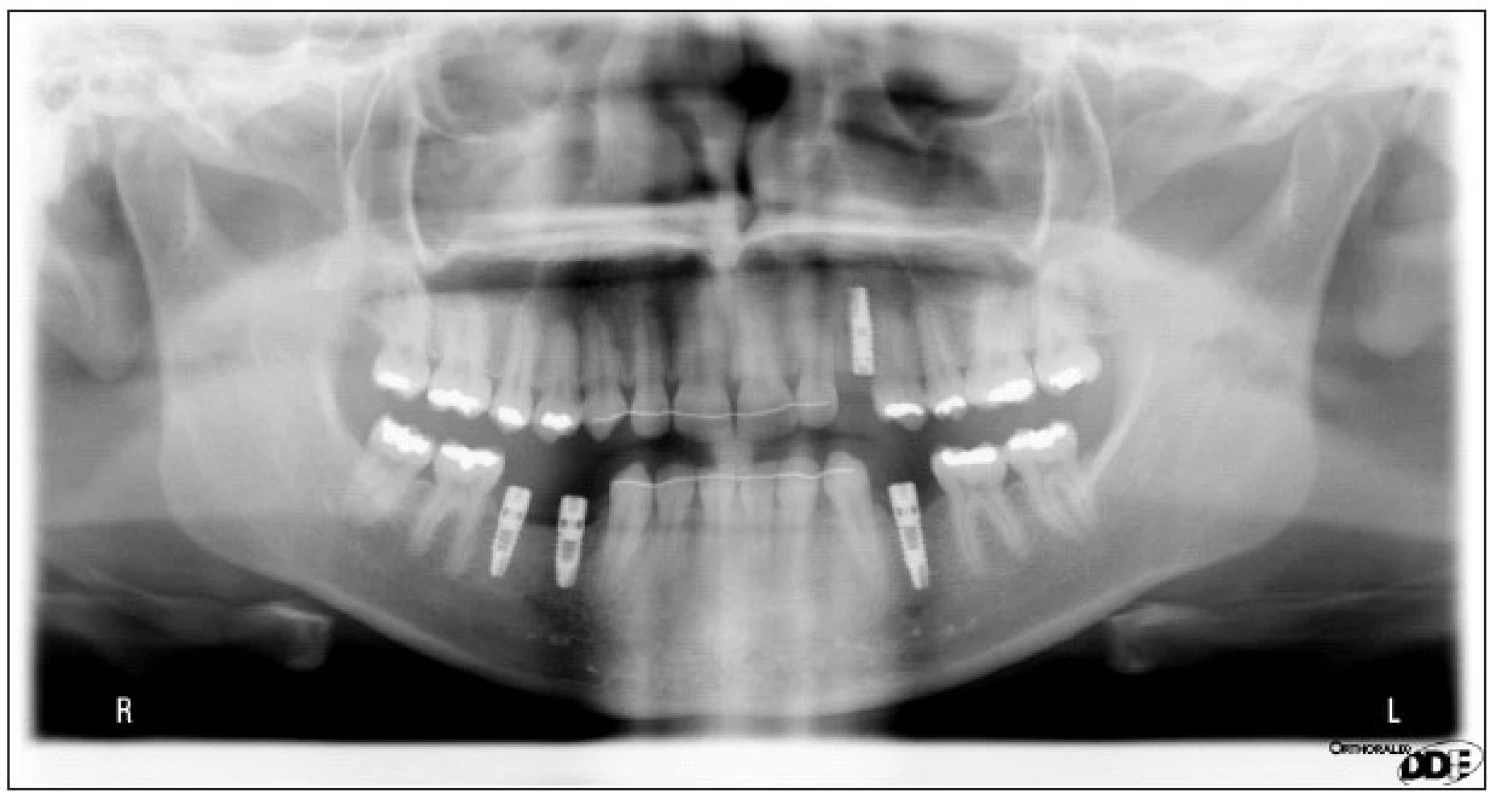
6. Vhojovací váleček u implantátu v pozici 23 in situ. 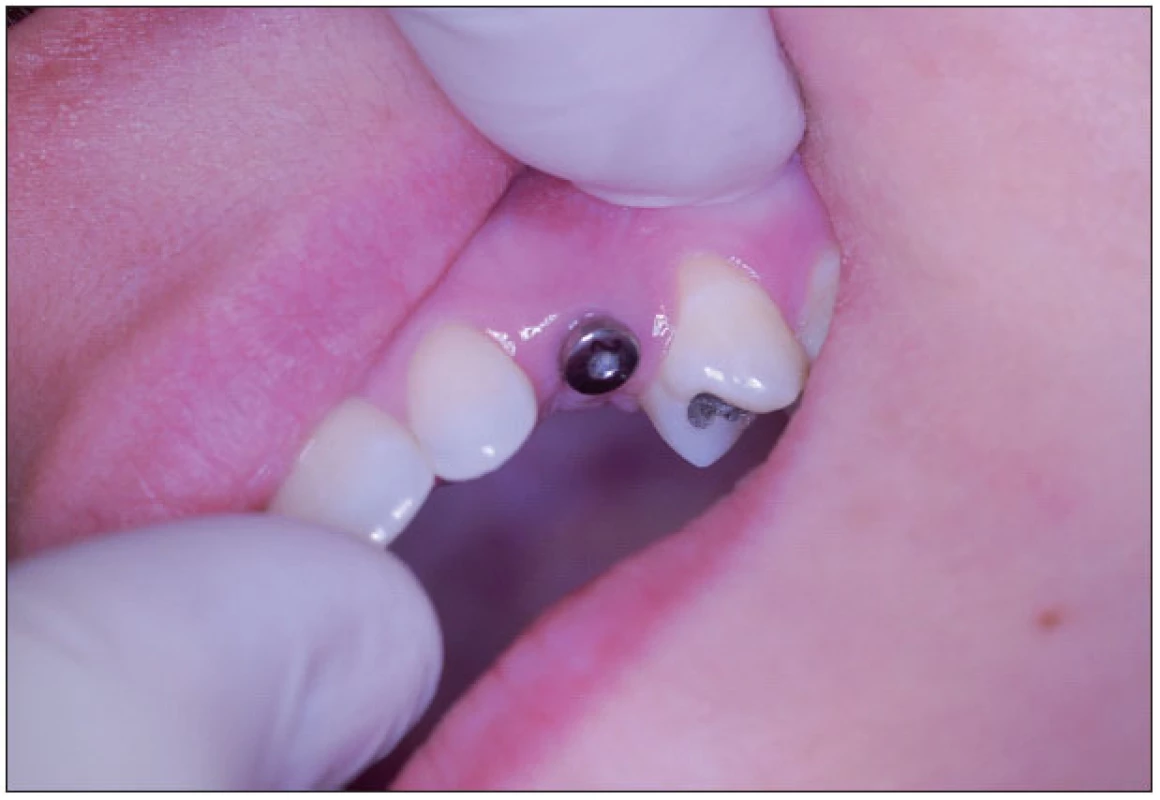
7. Otiskovací komponent v ústní dutině. 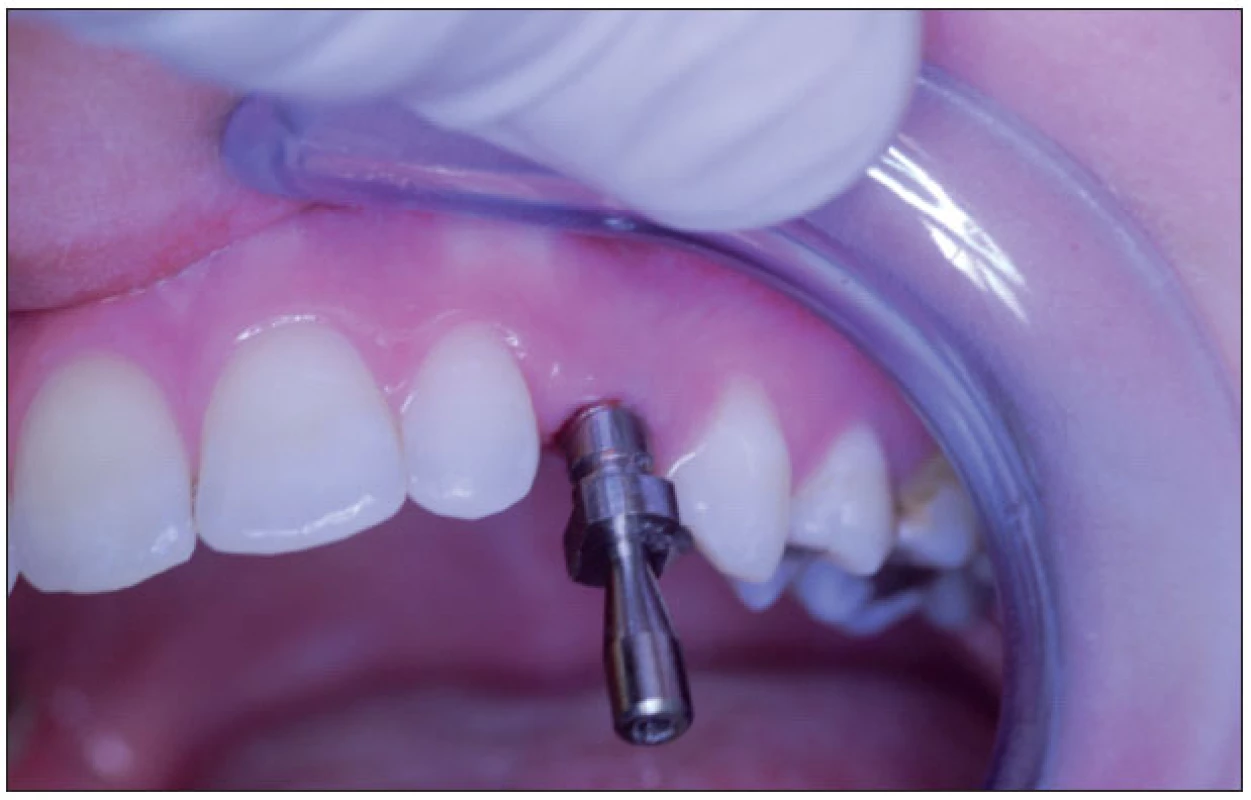
8. Kontrola polohy otiskovacího komponentu v RTG obrazu. 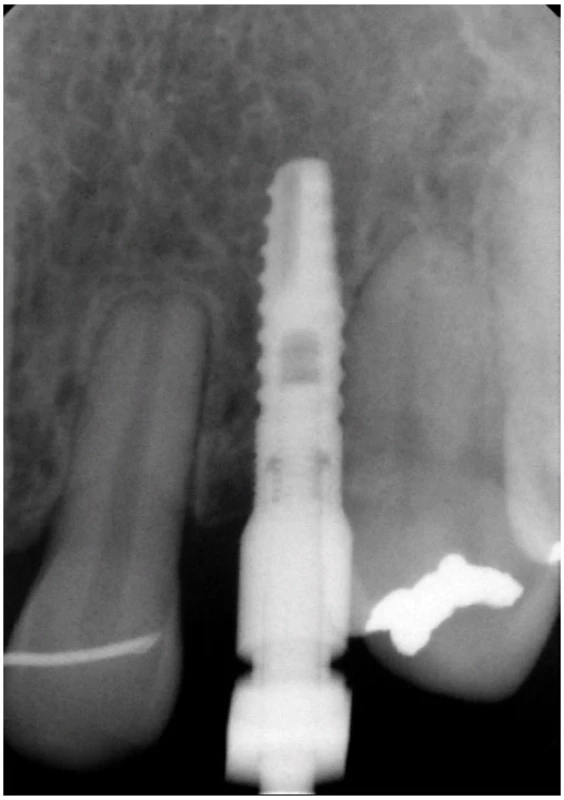
9. Individuálně tvarovaný abutment in situ. 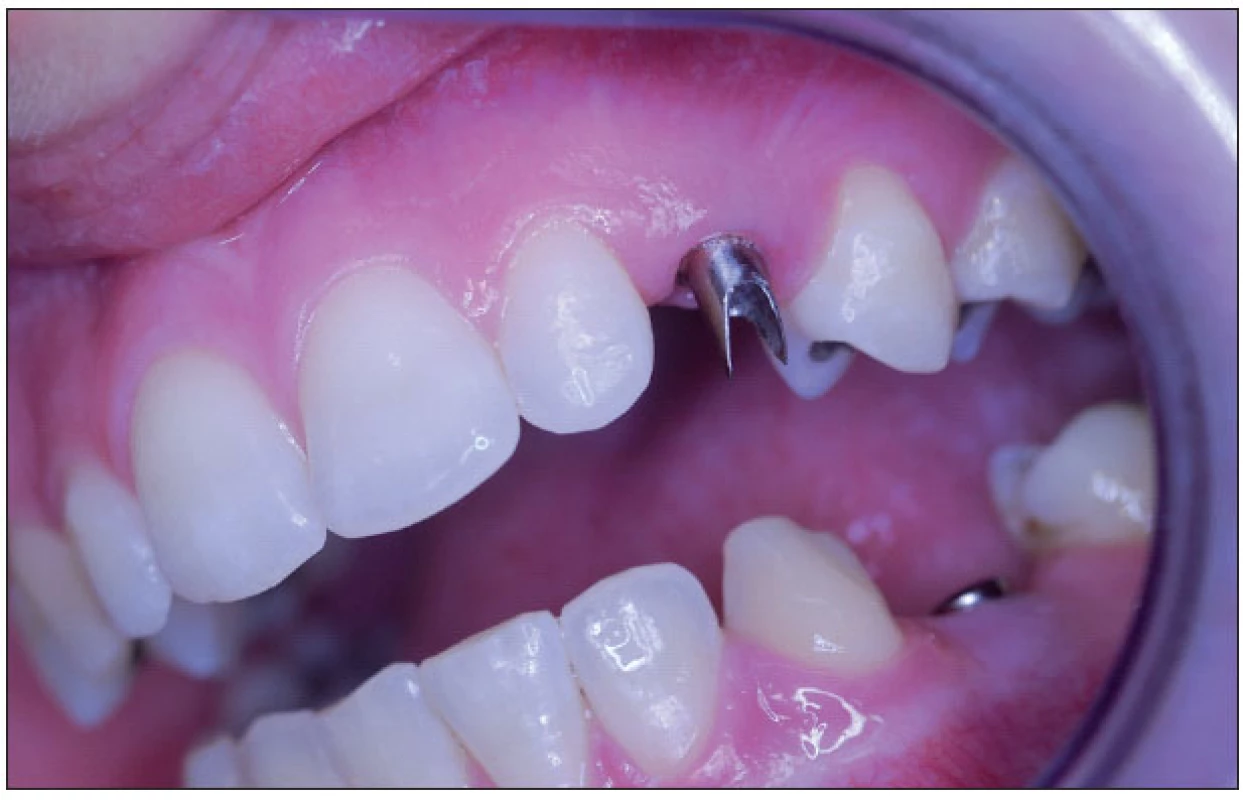
10. Pracovní model horní čelisti s gingivální maskou, abutmentem, přenosovým klíčem a šroubovákem v zubní laboratoři. 
11. Wax up před zhotovením zirkonoxidové kapny. 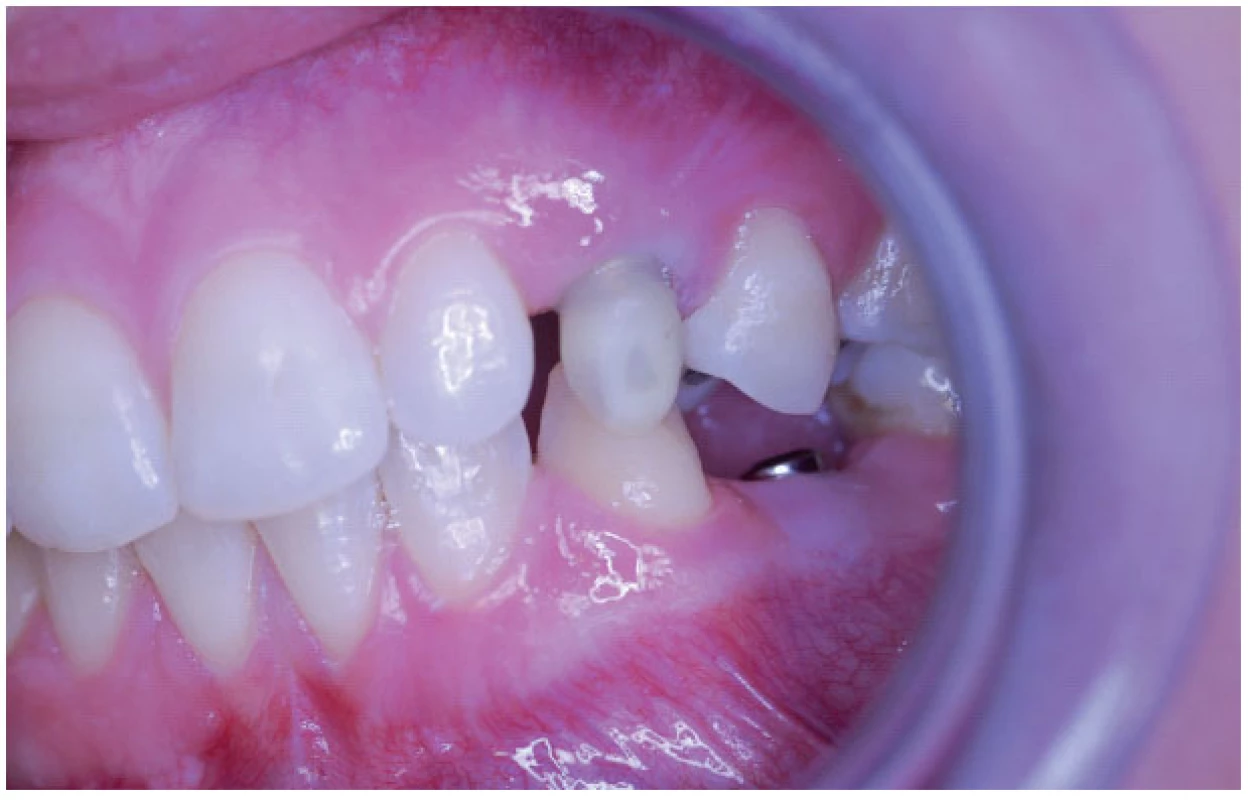
12. Atypické keramické korunky v zubní laboratoři. 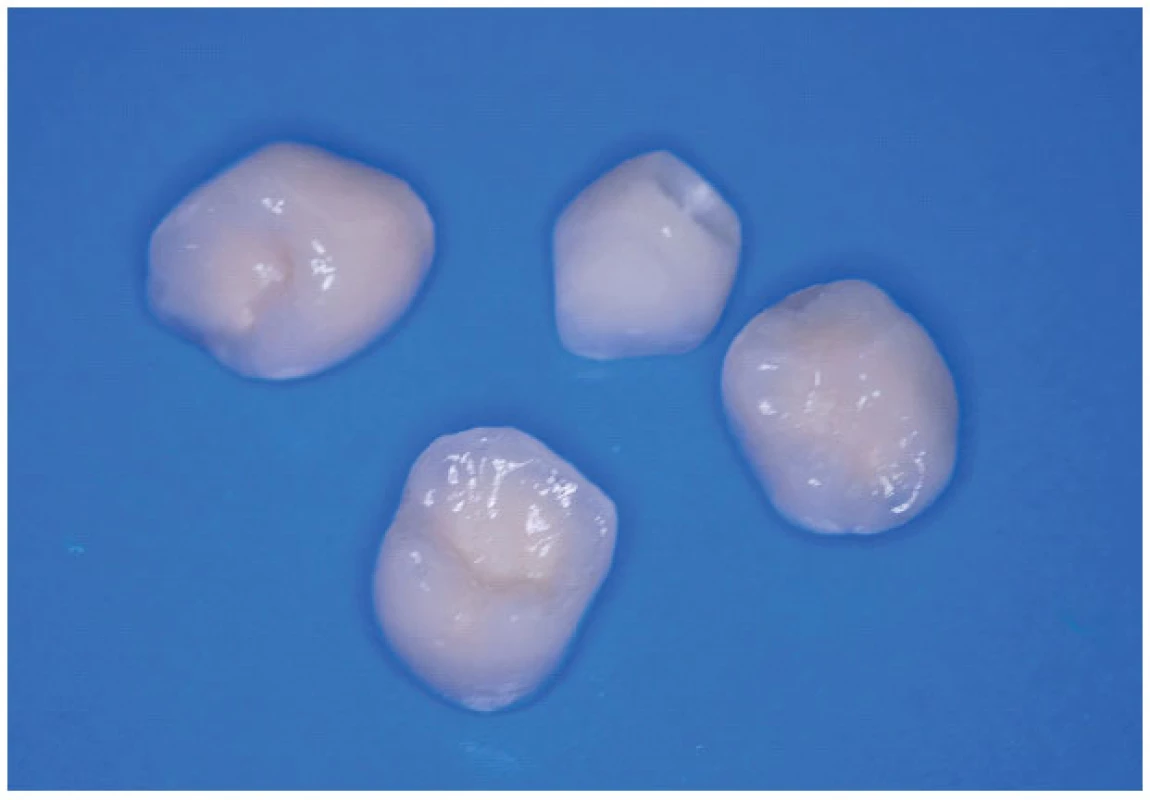
13. Rekonstrukce pravé části zubního oblouku s implantáty 44, 45. 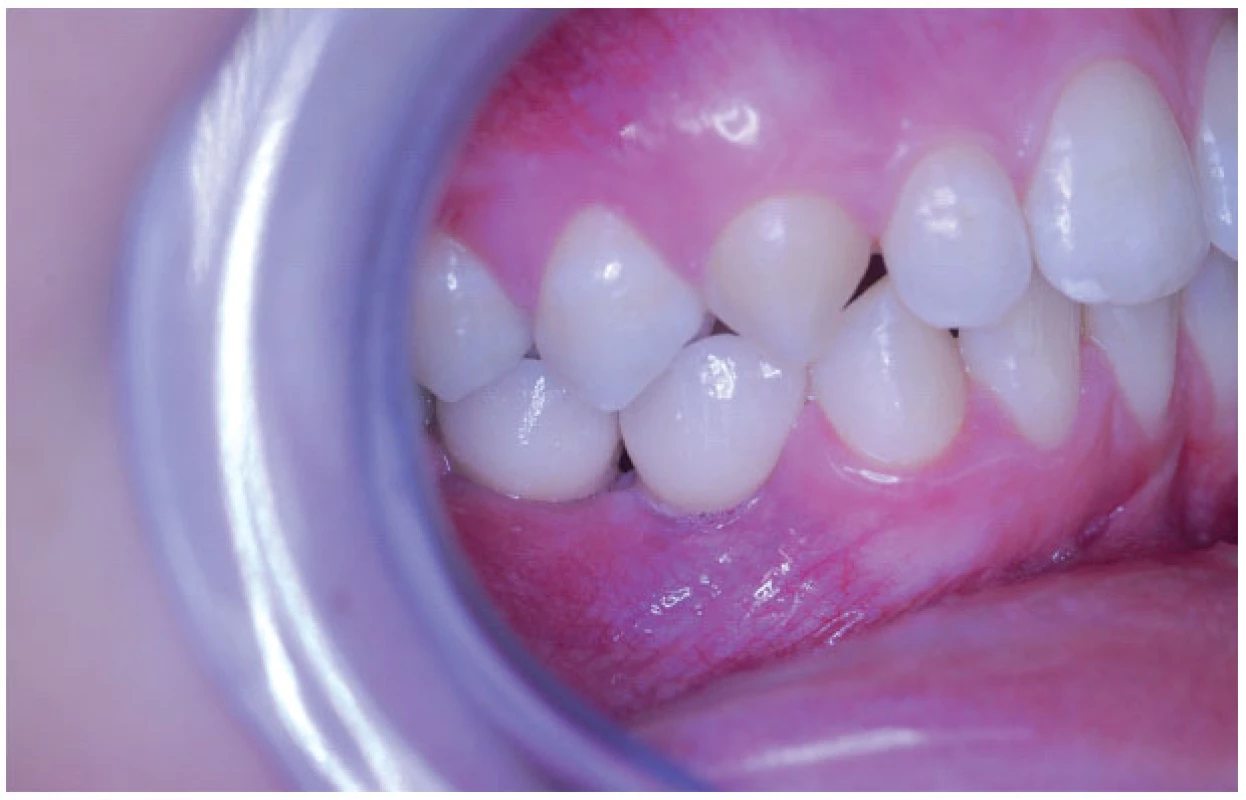
14. Rekonstrukce levé části zubního oblouku s implantáty 23, 34. 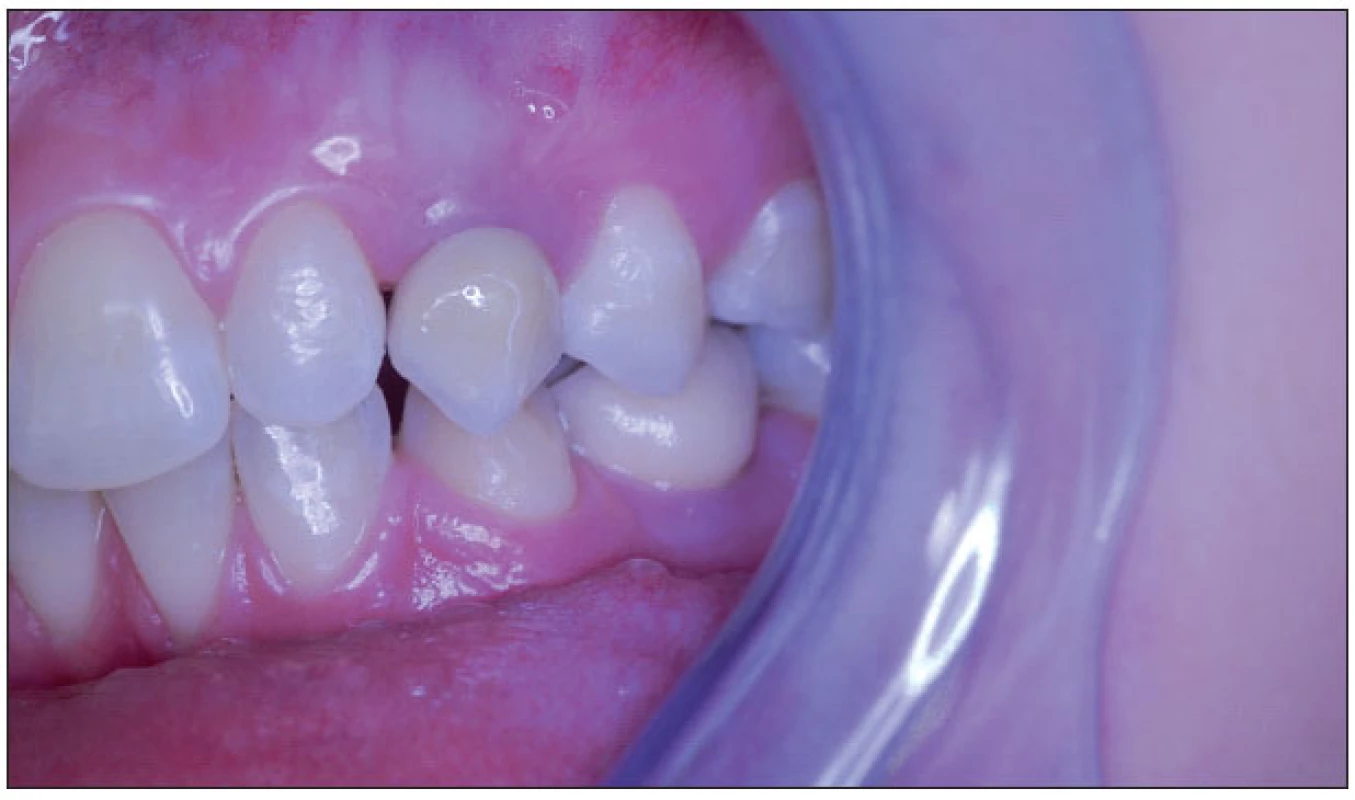
Artikulace v individuálním artikulátoru ukázala, že i atypické tvary zubů při rekonstrukci nejsou překážkou pro provedení celokeramické rekonstrukce, jak ukazuje kontrola po jednom roce od odevzdání fixní náhrady (obr. 15, obr. 16). Dokonalé dotvarování pseudopapil po jednom roce ukazuje na optimální biokompatibilitu celokeramické sanace.
15. Kontrola sanace po jednom roce vlevo. 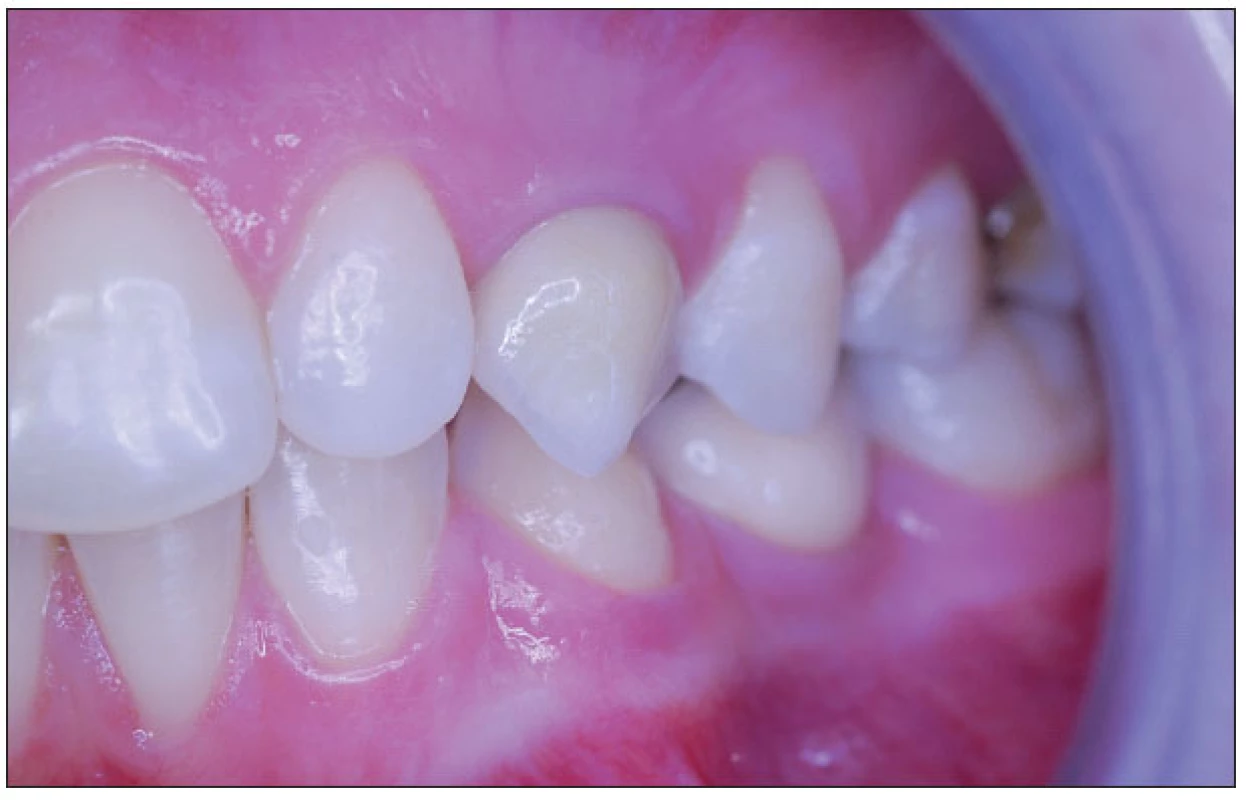
16. Kontrola sanace po jednom roce vpravo. 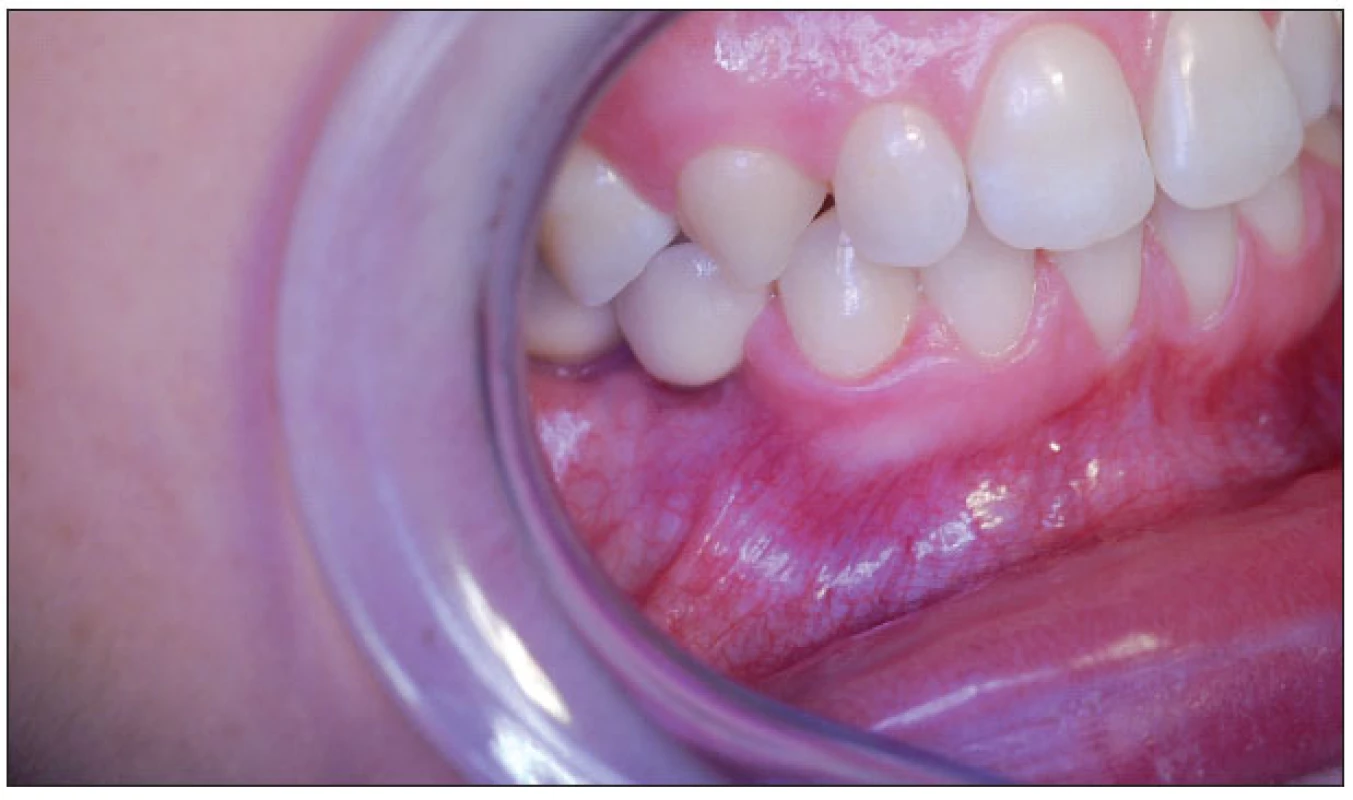
DISKUSE A ZÁVĚR
Hypodoncie je vada, která má značný klinický význam, a to jak z hlediska estetiky, tak i funkce. Častější chybění některých zubů zdůvodňuje tzv. teorie polí. Rozděluje dentici na několik oblastí – polí, které odpovídají jednotlivým morfologickým třídám zubů v každé čelisti. V každém poli je jeden kotevní – stabilní zub, který nepodléhá vývojovým změnám – horní střední řezák, první premolár, první molár. Čím dále od kotevního zubu, tím větší pravděpodobnost, že zub bude chybět nebo bude tvarově změněn. Nejvzdálenější třetí molár nejčastěji chybí nebo je tvarově změněn. Výjimkou je dolní střední řezák – chybí častěji než dolní postranní řezák [5, 6].
S rozvojem molekulární genetiky se potvrdilo, že se jedná o vadu determinovanou několika geny silného účinku. Bylo již detekováno několik genů, jejichž mutace jsou za hypodoncii odpovědné, např. PAX 9, MSX1 [2, 3].
Závěrem lze říci, že genetické inženýrství nám pravděpodobně umožní do budoucna řadu vrozených defektů v ústní dutině eliminovat; v současnosti má však zásadní význam klinická perspektiva pacienta, kdy se snažíme maximálně uchovat zdravé zubní tkáně.
Věnováno doc. MUDr. Jiřímu Bittnerovi, CSc., k jeho životnímu jubileu.
Studie vznikla za podpory projektu IGA MZČR č. 9991-4.
Prof. MUDr. Tatjana Dostálová, DrSc., MBA
Dětská stomatologická klinika 2. LF UK
a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: tatjana.dostalova@fnmotol.cz
Sources
1. Baccetti, T., Franchi, L., McNamara, J. A.: The cervical vertebral maturation method for the assessment of optimal treatment timing in dentofacial orthopedics. Semin Orthod Elsevier Inc., 11, 2005, s. 119-129.
2. Behr, M., Driemel, O., Mertins, V., Berlách, T., Kolbeck, C., Rohr, N., Reichert, T. E., Handel, G.: Concepts for the treatment of adolescent patients with missing permanent teeth. Oral Maxillofac. Surg., 12, 2008, 2, s. 49-60.
3. De Coster, P. J., Marks, L. A., Martens, L. C., Huysseune, A.: Dental agenesis: genetic and clinical perspectives. J. Oral Pathol. Med., 38, 2009, 1, s 1-17.
4. Op Heij, D. G., Opdebeeck, H, van Steenberghe, D., Quirynen, M.: Age as compromising factor for implant insertion.. Periodontol 2000, 33, 2003, s. 172-84.
5. Racek, J., Koťová, M., Sottner, L, Sigmundová, S.: Výskyt anomálií orofaciální oblasti u školních dětí pražské a jindřichohradecké populace. Epidemiologická studie. Čs. Stomat., 79, 1979, 4, s. 271-276.
6. Stewart, R. E., Prescott, G. H.: Oral facial genetics. St. Louis, C. V. Mosby Company, 1976.
7. Thilander, B., Odman, J., Jemt, T.: Single implants in the upper incisor region and their relationship to the adjacent teeth. An 8-year follow-up study. Clin. Oral Implants . Res., 10, 1999, 5, s. 346-355.
8. Thilander, B.: Dentoalveolar development in subjects with normal occlusion. A longitudinal study between the ages of 5 and 31 years. Eur J. Orthod., 31, 2009 , 2, s. 109-120.
9. Welbury, R. R., Duggal, M. S.: Paediatric dentistry. Third edition, Oxford University Press, 2006, s. 295-318.
Labels
Maxillofacial surgery Orthodontics Dental medicine
Article was published inCzech Dental Journal

2010 Issue 5-
All articles in this issue
- Streptococcus Mutans in Oral Cavity and Tooth Decay Rate
- Microbiological Examination and Determination of the Risk of Caries Development in a Patient with Esophageal Reflux Disease
- Teeth Reconstruction in a Female Patient with Hypodontia and Abnormal Shape Teeth
- Fractures of Orbital Floor (Statistics)
- Czech Dental Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Fractures of Orbital Floor (Statistics)
- Streptococcus Mutans in Oral Cavity and Tooth Decay Rate
- Microbiological Examination and Determination of the Risk of Caries Development in a Patient with Esophageal Reflux Disease
- Teeth Reconstruction in a Female Patient with Hypodontia and Abnormal Shape Teeth
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career