-
Medical journals
- Career
Vnímání omezení a nátlaku během nedobrovolné hospitalizace a po propuštění EUNOMIA – konečné výsledky v České republice
: doc. MUDr. Lucie Kališová, Ph.D. 1; J. Raboch 1; L. Číhal 1; E. Kitzlerová 1; Michal Černý 1; Skupina Eunomia 1,2
: Psychiatrická klinika 1. LF UK a VFN, Praha ; přednosta prof. MUDr. J. Raboch, DrSc. Psychiatrická léčebna Bohnice, Praha 1; ředitel MUDr. M. Hollý 2
: Čes. a slov. Psychiat., 105, 2009, No. 1, pp. 5-11.
: Original Article
Mezinárodní projekt EUNOMIA (European Evaluation of Coercion in Psychiatry and Harmonisation of Best Clinical Pratice), zabývající se tématikou používání omezovacích opatření v psychiatrii, probíhal v letech 2002 – 2006. V rámci projektu byla věnována pozornost také problematice vnímání omezení a nátlaku při přijetí, během hospitalizace na psychiatrii a po propuštění. Článek prezentuje data vyplývající z dotazování skupiny nedobrovolně přijatých nemocných, zdravotnického personálu a příbuzných pacientů.
Klíčová slova:
omezovací prostředky, vnímání omezení, nedobrovolná léčba.ÚVOD
Přijetí nemocného do psychiatrického zařízení bez jeho souhlasu (nedobrovolná hospitalizace) je stále jedním z nejvíce kontroverzních problémů v současné psychiatrii.
Nemocní trpící duševní poruchou mohou být při přijetí na psychiatrii vystaveni určitému omezení či nátlaku, který obvykle odráží závažnost vlastní nemoci a potřebu léčby. Pacientova autonomie je však nepochybně omezena nejen prostřednictvím právní procedury týkající se nedobrovolného přijetí, ale nezanedbatelný je také nátlak vyvíjený na pacienta jeho příbuznými a přáteli nebo zdravotnickým personálem. Subjektivní zkušenost nemocného odrážející jeho přijetí a léčbu na psychiatrii může následně sehrávat důležitou roli při jeho další spolupráci.
Pocity omezení a nátlaku při přijetí nemocného na psychiatrii je velmi obtížné objektivně zkoumat, protože se jedná o skutečnosti, které podléhají převážně subjektivnímu hodnocení. McArthurova výzkumná skupina /McArthur Research Network/ se zabývá již několik let výzkumem, který by měl vést k lepšímu porozumění okolností týkajících se přijetí nemocného trpícího akutní duševní poruchou na psychiatrii [20]. Pro získávání informací o vnímání omezení a nátlaku při přijetí vytvořila tato skupina speciální dotazník /McArthur Admission Experience Survey/, který široce monitoruje všechny významné vlivy, které se vztahují k přijetí do psychiatrického zařízení. Součástí zmiňovaného dotazníku je škála /McArthur Perceived Coercion Scale/, která sleduje hlavní dimenze, jež se zdají být synonymem ztráty autonomie v době přijetí. Jde o omezení osobní svobody, ztrátu volby, kontroly a možnosti ovlivnění situace.
Projekt EUNOMIA [11, 12] navázal při sledování vnímání omezení a nátlaku zejména na zkušenosti získané z několika národních projektů, které proběhly v uplynulých letech v severoevropských zemích [14, 15, 24].
U pacientů nedobrovolně přijatých na psychiatrii je určitá míra omezení či nátlaku v době přijetí vždy přítomna. Zajímalo nás, jak hodnotí nedobrovolně přijatí nemocní omezení během hospitalizace a zda pociťují nátlak setrvat v psychiatrické léčbě po propuštění.
METODA
Hodnotili jsme skupinu nemocných z vybrané spádové oblasti Prahy /Praha 2, 3, 4, 8, 10/ přijatých od 1. 9. 2003 do 31. 8. 2005 nedobrovolně k psychiatrické hospitalizaci na celkem 6 příjmových oddělení Psychiatrické kliniky 1. LF UK a VFN a Psychiatrické léčebny Bohnice /pavilony 26, 27, 1, 2/. Celkový soubor tvořily osoby splňující vstupní kritéria projektu EUNOMIA [10, 11].
Pacienti byli dotazováni ve 3 časových obdobích T1 - do 1 týdne /max. 10 dní po přijetí/, T2 - měsíc po přijetí /bez ohledu na to, zda byl pacient stále hospitalizován nebo byl propuštěn/, T3 - 3 měsíce po přijetí /jen osoby již propuštěné z psychiatrického zařízení/.
Situaci přijetí posuzovali navíc, dle možností, také příbuzní nemocného (pokud byl přijetí zúčastnili) a zdravotnický personál. Ošetřující personál hodnotil také období hospitalizace (T2).
Obsah dotazníků použitých v období T1: nemocní se vyjadřovali k okolnostem přijetí prostřednictvím strukturovaných otázek vytvořených skupinou EUNOMIA. Součástí tohoto dotazníku byla McArthurova škála vnímání omezení [5] a tzv. Cantrillova škála vnímání omezení a nátlaku (tab. 1). Cantrillova škála znázorňuje hodnocení subjektivního vnímání omezení a nátlaku při přijetí na stupnici 0 (minimální nátlak) až 10. Stejná škála byla předložena také příbuzným nemocných, pokud se přijetí zúčastnili, a další osobě z řad zdravotnického personálu.
1. Mc Arturova škála vnímání omezení při přijetí. 
Hodnocení v T2: dotazovaní posuzovali vnímání omezení a nátlaku během 4 týdnů hospitalizace na psychiatrii a vyjadřovali se také zpětně k situaci přijetí.
Opět byl použit dotazník obsahující otázky vytvořené v rámci projektu EUNOMIA a Cantrillova škála omezení a nátlaku adaptovaná na situaci hospitalizace. Ošetřující zdravotnický personál hodnotil, zda byl dle jejich názoru dotyčný nemocný během hospitalizace vystaven nátlaku nebo omezení pouze použitím Cantrillovy škály.
V časovém období T3 byl pacientům předložen dotazník, prostřednictvím kterého jsme získali informace o tom, zda vnímají sledované osoby po propuštění určitý nátlak, který vede k jejich setrvání v léčbě. Dotazník obsahoval některé otázky používané již dříve Monahanem a jeho výzkumnou skupinou v USA [19].
VÝSLEDKY
Soubor zahrnuje 202 nedobrovolně přijatých nemocných. Jejich průměrný věk byl 40,3 ± 13,3, mírně převažovaly ženy (53,5 %). Diagnosticky šlo zejména o osoby s diagnózou /dle ICD 10/ z okruhu psychóz (F 2x.x), dále afektivních poruch (F 3x.x, zejména mánií) a onemocnění spojených s abusem alkoholu či drog (F 1x.x). Ostatní diagnostické kategorie byly zastoupeny méně [10] (tab. 2).
2. Základní charakteristiky sledovaného souboru. 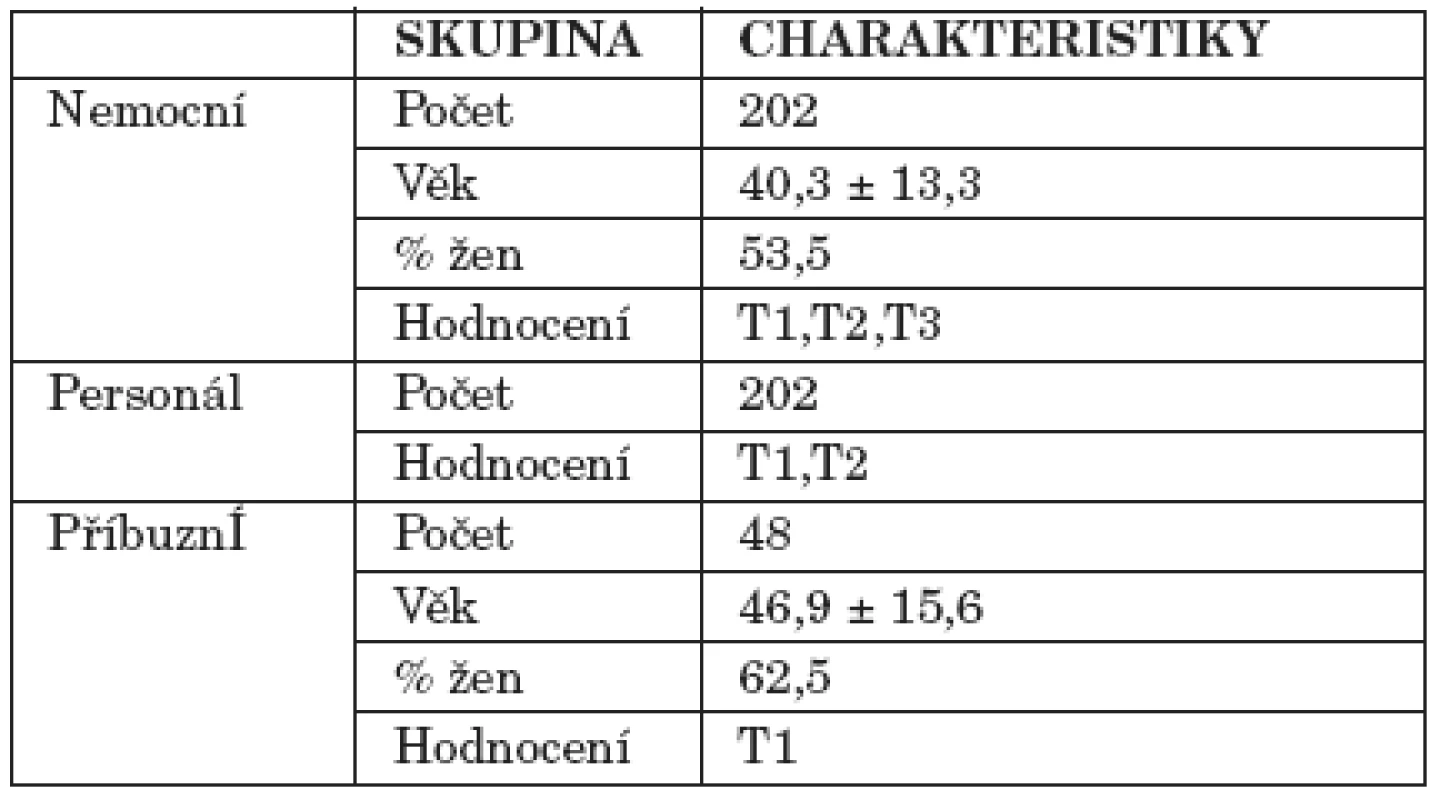
Časové období T1 (do 7 dní po přijetí)
Téměř 80 % nemocných uvedlo, že bylo k hospitalizaci přinuceno jinou osobou. Nejčastěji šlo o příbuzné, ale velkou roli hrál také lékař (převážně psychiatr, zejména ambulantní) a nezanedbatelný byl vliv policie (graf 1).
1. Vnímání nátlaku na zahájení hospitalizace na psychiatrii skupinou nedobrovolně přijatých nemocných. 
Z hodnocení McArthurovy škály vyplývá, že sledovaná skupina nejčastěji vnímala negativně ztrátu kontroly nad situací. Ostatní dimenze ztráty autonomie vykazovaly překvapivě nízké procento kladných odpovědí (graf 2).
2. Procento kladných odpovědí odrážející ztrátu autonomie v 5 dimenzích McArthurovy škály. 
Jednoznačné výsledky přineslo jednoduché stanovení stupně omezení a nátlaku na Cantrillově škále. Zjistili jsme, že nemocní vnímali subjektivně nátlak a omezení při přijetí výrazněji (5,5 ± 3,4) ve srovnání se skupinou příbuzných (5,3 ± 3,7) a zdravotnického personálu (4,0 ± 2,9). Hodnocení příbuzných se blížilo hodnocení nemocných. Personál posuzoval nátlak při přijetí jako výrazně nižší (graf 3).
3. Hodnocení míry nátlaku a omezení při přijetí. 
T2 (4 týdny po přijetí)
50 procent nemocných uvedlo, že se během hospitalizace podrobilo něčemu, co bylo proti jejich vůli /nejčastěji šlo o aplikaci omezovacích prostředků, ale také o různé režimové zákazy jako omezení kouření, telefonování, vycházek/ (tab. 3). Měření nátlaku a omezení během hospitalizace pomocí Cantrillovy škály opět ukázalo podobný fenomén jako při přijetí – nátlak subjektivně vnímaný nemocnými byl vyšší (3,8 ± 2,9) než nátlak hodnocený personálem (2,7 ± 2,2) (graf 4).
3. Podrobil jste se během hospitalizace něčemu, co bylo proti Vaší vůli? 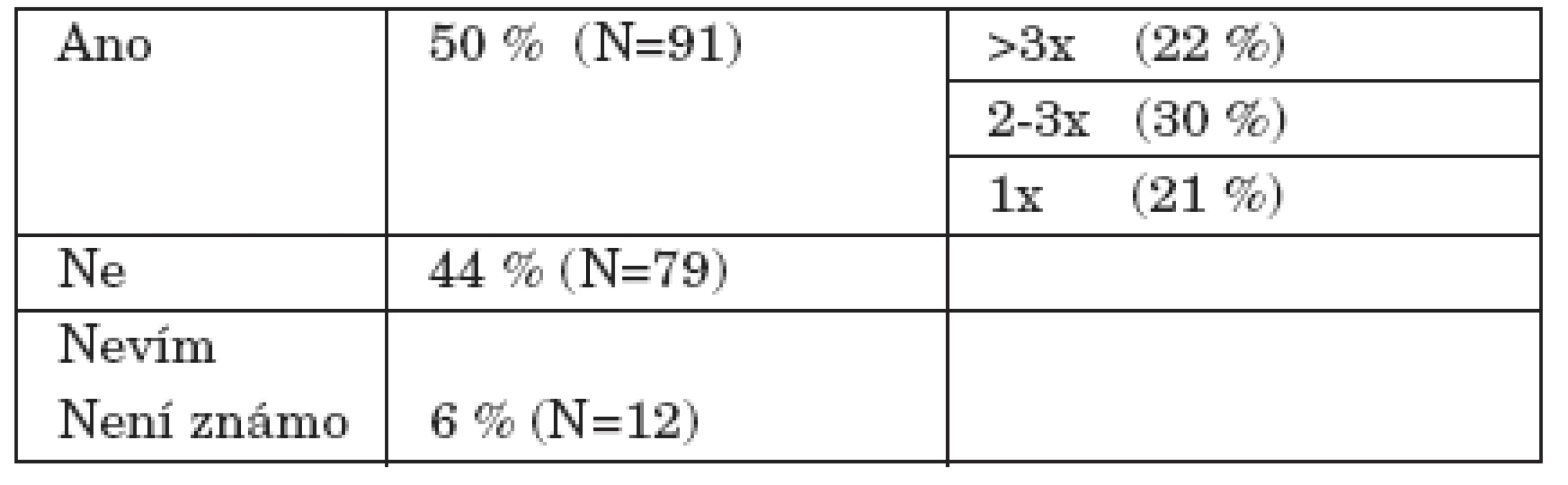
4. Škála hodnocení míry nátlaku a omezení během hospitalizace. 
Zajímavé je zpětné hodnocení situace přijetí. Dotazovaní měli opět na škále 0 (zcela špatně)-10 (zcela správně) klasifikovat přijetí jako správný krok nebo špatný krok. Průměrné hodnocení (6,5 ± 3,4) vypovídá o tom, že většina nemocných byla sice k hospitalizaci donucena, ale myslí si, že bylo správné, že se šli léčit (graf 5). Při detailnějším pohledu na získaná data jsme zjistili, že výrazně negativněji hodnotily situaci osoby s chronickým onemocněním spojeným s nízkou schopností náhledu svého zdravotního stavu.
Další grafy (graf 6, graf 7) zobrazují akceptaci léčby (5,6 ± 3,7), což pravděpodobně souvisí s faktem, že došlo k subjektivně vnímanému zlepšení stavu sledovaných osob (7,5 ± 2,6).
6. Subjektivní hodnocení vývoje zdravotního stavu. 
T3 (3 měsíce po přijetí)
V časovém období T3 se počet probandů snížil na 130 osob (62 % žen, průměrný věk 41,0 ± 13). Důvodem bylo nenaplnění kritérií pro zařazení do hodnocení v T3 (např. byli stále hospitalizovaní nebo rehospitalizovaní), nebyli dostiženi, případně se odmítli dalšího sledování zúčastnit.
Ze získaných dat vyplynulo, že 91 % všech zařazených nemocných navštěvovalo po propuštění ambulantního psychiatra. Z této skupiny pouze menšina (4 osoby) navštívila během tohoto období nějaké zařízení komunitního typu /denní stacionář atd./.
Tabulka 4 znázorňuje vnímání omezení a nátlaku po propuštění. Nemocní hodnotili kladnými nebo zápornými odpověďmi ovlivnění jejich spolupráce v další léčbě. Výsledné hodnocení tedy znázorňuje procentuální reprezentaci pozitivních odpovědí na každou možnost. Je zřejmé, že na setrvání nemocného v psychiatrické léčbě má v první řadě vliv psychiatr /nebo jiný druh zdravotnického nebo sociálního pracovníka/, v menší míře rodina.
4. Vnímání omezení a nátlaku po propuštění. Kdybyste po propuštění nechodil/a na ambulantní kontroly nebo nebral/a předepsanou psychiatrickoumedikaci, tak: 
Poznámka: Dotazovaní mohli odpovědět kladně vícečetně. Procenta vyjadřují počet kladných odpovědí. DISKUSE
Nemocní trpící akutní duševní poruchou jsou často při přijetí a následné léčbě (zejména nedobrovolné) na psychiatrickém oddělení vystaveni situacím, které vnímají jako omezující nebo nátlakové [7, 13]. Studie Lidze a kol. rozlišuje stupňování nátlaku na pozitivní symbolický /přesvědčování, pobízení s pozitivním podtextem/, negativní symbolický /výhružky, podvádění, lhaní, příkazy, demonstrace síly/ a použití síly /fyzické, právní/ [17]. Představitelem pozitivního symbolického nátlaku jsou převážně příbuzní, negativního nátlaku, s případným použitím síly, zdravotnický personál, eventuálně policie.
V předloženém článku sledujeme skupinu nedobrovolně přijatých nemocných, ale z předchozích prací vyplývá, že formální právní akt nedobrovolného přijetí není tím hlavním kritériem, které předurčuje vnímání omezení [17]. Ve studii EUNOMIA jsme sledovali také skupinu 660 dobrovolně přijatých osob, 17 % z nich referovalo o subjektivním vnímání nátlaku před a při přijetí na psychiatrii (pozitivně odpovědělo na 3 otázky z McArthurovy škály). Nicméně je zřejmé, že pocity vnímání omezení se častěji objevují u nemocných osob hospitalizovaných nedobrovolně, což koresponduje s objektivně častějším používáním omezujících prostředků a dalších restriktivních opatření (uzavřené oddělení, přísnější režimová opatření).
Celý proces nedobrovolného přijetí může být jedním z faktorů, které hrají roli v následném negativním postoji nemocného ke zdravotnickému personálu na příjmovém oddělení, a může mít vliv na negativní vnímání další léčby. Elbogen ve své práci poukázal na fakt, že restriktivní právní mechanismy sice zvyšují adherenci k léčbě, ale jsou spojeny s vyšším vnímáním nátlaku [3]. Necitlivý nátlak ze strany příbuzných nebo lékařů může vést k horší spolupráci až nespolupráci při léčbě a může v konečném důsledku ovlivnit souhlas pacienta s případnou další hospitalizací.
Předložená data ukazují, že mnoho pacientů, kteří zprvu nevnímají potřebu být hospitalizováni, po propuštění hodnotí zahájení léčby v psychiatrickém zařízení pozitivně, což koresponduje s předchozími výzkumy [6]. Skutečnost, že přijetí na psychiatrii hodnotí zpětně pacienti většinou kladně, se však nemusí shodovat s vnímáním intenzity nátlaku při přijetí, které zůstává po celou dobu léčby neměnné [20].
Naše práce také ukazuje, že postoj nemocného k nutnosti přijetí do psychiatrického zařízení je spojen s přítomností (resp. absencí) náhledu onemocnění. Nemocní, kteří byli propuštění v remisi, a tudíž s větším náhledem onemocnění, hodnotili zpětně přijetí jako správné. Dle práce Bindmana patří nedostatek náhledu onemocnění spolu s vyšším věkem k prediktorům vnímání nátlaku při přijetí [1].
Britta Olofsson a její kolegové se v sérii zajímavých studií, provedených v letech 1995-2001 ve Švédsku, snažili porozumět pocitům osob, které se nějakým způsobem účastní použití omezovacích prostředků na psychiatrii – tj. jak nemocných, tak zdravotnického personálu.
Nemocní nejčastěji sdělovali, že se cítí být nedostatečně respektováni jako lidské bytosti, že jsou často nahlíženi jako nebezpeční, že jim personál nedostatečně naslouchá, že dostávají málo informací a že na ně má personál málo času [8, 23].
U zdravotnického personálu, pracujícího na akutním oddělení a používajícího omezující opatření, vyvolávají situace omezení a nátlaku také silné negativní emoce. Nemají většinou možnost dodatečné reflexe prožitého (vypovídat se, diskutovat incidenty omezení). Často nemají nebo nedokážou užít alternativu pro omezující opatření [4, 16, 23].
V Norsku na základě výše uvedených studií představili 5týdenní pilotní projekt „Breakthrough series“, jehož cílem bylo různými způsoby redukovat vnímání omezení a nátlaku na akutních psychiatrických odděleních. Zkoušeli zapojení pacienta do plánu léčby, pravidelné evaluace léčby personálem a pacientem. Zejména zapojení pacienta do plánování léčby mělo výrazný efekt. Při použití jmenovaných metod došlo ke snížení vnímání omezení nemocnými (N=190) na Cantrillově škále i v dalších hodnotících nástrojích [24].
Projekt EUNOMIA sledoval skupinu pacientů i po propuštění z psychiatrického zařízení. Řada z nich cítila zevní nátlak na setrvání v léčbě. Na jedné straně může být tento nátlak přínosný, neboť vede k dlouhodobému léčení zvyšující pravděpodobnost udržení remise. S tím můžeme propojit fakt, že zaléčené osoby jsou vystaveny nižší pravděpodobnosti stigmatizace. Na druhé straně může nátlak k léčbě stigma duševní nemocni zvyšovat, když dochází ke narušení autonomie nemocného, a následně vést k negativním pocitům spojeným s léčbou.
Vnímání omezení a nátlaku může být podmíněno také dalšími faktory, např. kulturními a legislativními odlišnostmi, jak prokázal ve své studii Kjellin v roce 2006 [15], kdy srovnával vnímání omezení a nátlaku při přijetí do psychiatrického zařízení v 5 severoevropských zemích. Mezinárodní srovnání dat získaných prostřednictvím projektu EUNOMIA bude publikováno v příštím roce.
ZÁVĚR
Vnímání omezení a nátlaku nemocnými při přijetí, během hospitalizace a po propuštění je jedním z důležitých faktorů, které mají vliv na léčbu osob s duševní poruchou a na spolupráci při ní. Je vhodné pokusit se minimalizovat nátlak, čehož lze dosáhnout prostřednictvím dostatečného počtu profesionálně se chovajícího zdravotnického personálu, který vytvoří nemocnému pocit bezpečí a důvěry. Zdravotnický personál by měl mít své pocity spojené s používáním omezovacích opatření možnost ventilovat.
Subjektivní zkušenost pacientů není vhodné podceňovat, protože může vést k negativnímu postoji nemocného k další léčbě.
Práce byla podpořena grantem EU QLG4-CT-2002-01036.
MUDr. Lucie Kališová, Ph.D.
Psychiatrická klinika 1. LF UK a VFN
Ke Karlovu 11
128 00 Praha 2
e-mail: lucie.kalisova@yahoo.com
Sources
1. Bindman, J., Reid, Y., Szmukler, G. et al.: Perceived coercion at admission to psychiatric hospital and engagement with follow-up – a cohort study. Soc. Psychiatry Psychiatr. Epidemiol., 40, 2005, 2, pp. 160-166.
2. Cantril, H.: The pattern of human concern. New Persey, Rutgers University Press, 1965.
3. Elbogen, E. B., Swanson, J. W., Swartz, M. S.: Effects of legal mechanisms on perceived coercion and treatment adherence among persons with severe mental illness. J. Nerv. Ment. Dis., 191, 2003, 10, pp. 629-637.
4. Ericsson, K., Kjellin, L.: Study of psychiatric care, especially compulsory care, in two Swedish counties. The psychiatric personnel´s attitudes and experience of compulsory care. Nor. J. Psychiatry, 43, 1989, pp. 365-368.
5. Gardner, W., Hoge, S., Bennett, N., Roth, L., Lidz, C., Monahan, J., Mulvey, E.: Two scales for measuring patients’ performance perceptions of coercion during hospital admission. Behavioral Sciences and the Law, 20, 1993, pp. 307-321.
6. Garde, W., Lidz, Ch. et al.: Patients´ revision of their beliefs about the need for hospitalization. Am. J. Psychiatry, 156, 1999, pp. 1385-1391.
7. Iversen, K. I., Hoyer, G., Sexton, H. C.: Coercion and patient satisfaction on psychiatric acute words. Int. J. Law Psychiatry, 30, 2007, 6, pp. 504-511.
8. Johansson, I. M., Lundman, B.: Patients´experiences of involuntary psychiatric care: good opportunities and great losos. J. Psych. Mental Healt Nursing, 2002, 9, pp. 639-647.
9. Kališová, L., Raboch, J., Kitzlerová, E., skupina EUNOMIA: Monitorování použití omezovacích prostředků během hospitalizace – projekt EUNOMIA. Konečné výsledky v České republice. Čes a slov. Psychiat., 104, 2008, 2, s. 52-58.
10. Kališová, L., Raboch, J., Číhal, L., Novotná, I., Kitzlerová E.: Použití omezovacích opatření v psychiatrii – výsledky mezinárodního projektu EUNOMIA, základní charakteristika konečného souboru v ČR. Čes a slov. Psychiat., 104, 2008, 1, s. 4-8.
11. Kališová, L., Raboch, J., Novotná, I., Černý, M., Victorínová, K., Kitzlerová, E., Nawka, A., Chudárek, F.: Užití omezovacích opatření a prostředků v psychiatrii – mezinárodní projekt EUNOMIA. Čes a slov Psychiat., 100, 2004, 7, s. 420-427.
12. Kallert, T. W., Glöckner, M., Onchev, G., Raboch, J., Karastergiou, A., Salomon, Z., Magliano, L., Dembinskas, A., Kiejna, A., Nawka, P., Torres-Gonzáles, F., Priebe, S., Kjellin, L.: The EUNOMIA project on coercion in psychiatry: study design and preliminary data. World Psychiatry, 4, 2005, 3, pp. 168-172.
13. Katsakou, C., Priebe, S.: Patients´experiences of involuntary hospitál admission and treatment: a review of qualitative studies. Epidemiol Psychiatr. Soc., 16, 2007, 2, pp. 172-178.
14. Kjellin, L., Sestřin, C. G.: Involuntary admission and coercive measures in psychiatric care. Int. J. Law Psychiatry, 21, 1998, pp. 31-42.
15. Kjellin, L., Hagyer, G., Engberg, M. et al.: Differences in perceived coercion at admission to psychiatric hospitals in the Nordic countries. Soc. Psychiatry Psychiatr. Epidemiol., 41, 2006, 3, pp. 241-247.
16. Lind, M., Kaltiala-Heino, R., Suominen, T. et al.: Nurses´ethical perceptions about coercion. J. Psychiatr. Ment. Health Nurs., 11, 2004, 4, pp. 349-385.
17. Lidz, C. W., Mulvey, E. P., Hoge, S. K., Kirsch, B. L., Monahan, J., Bennett, N. S., Esienberg, M., Gardner, W., Roth, L. H.: Sources of coercive behaviours in psychiatric admission. Acta Psychiatr. Scand., 101, 2000, pp. 73-79.
18. Monahan, J., Swartz, M., Bonne, R. J.: Mandated treatment in the community for people with mental disorders. Health Aff (Millwood), 22, 2003, 5, pp. 28-32.
19. Monahan, J., Swartz, M., Bonnie, R. J.: Mandated community treatment for mental disorder. Health Affairs Health Aff (Millwood), 22, 2003, 5, pp. 28-38.
20. Monahan, J., Hoge, S., Lidz, C., Roth, L. H., Bennett, N. S., Gardner, W., Mulvey, E. P.: Coercion and committment: Understanding involuntary mental hospital admission. Int. J. Law Psychiatry, 18, 1995, 3, pp. 249-263. Review.
21. Olofsson, B., Jacobsson, L.: A plea for respekt: involuntarily hospitalized psychiatric patients´narratives about being subjected to coercion. J. Psych. and Ment. Health Nursing, 2001, 8, pp. 357-366.
22. Olofsson, B., Gilje, F., Jacobsson, L.: Nurses´narratives using coercion in psychiatric care. J. Adv. Nurs., 28, 1998, pp. 45-53.
23. Olofsson, B., Jacobsson, L., Gilje F.: Being in conflict: physicians´experience using coercion in psychiatric care. Nordic. J. Psychiatry, 53, 1999, pp. 203-210.
24. Saargaard, K. W.: Patients´perception of coercion in acute psychiatric wards. An intervention study. Nord. J. Psychiatry, 58, 2004, 4, pp. 299-304.
Labels
Addictology Paediatric psychiatry Psychiatry
Article was published inCzech and Slovak Psychiatry

2009 Issue 1-
All articles in this issue
- Perception of Restriction and Coercion during Nonvoluntary (Imposed) Hospitalization and after Dismissal
- Patient’s Subjective Well-being with Antipsychotic Treatment
- Possibility of Aggressiveness Evaluation by Means of Projection Tests in Psychiatric Patients
- Stress in the Psychiatric Nursing
- Therapy of Patient with Dementia Directed to Orientation in Reality
- Czech and Slovak Psychiatry
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Possibility of Aggressiveness Evaluation by Means of Projection Tests in Psychiatric Patients
- Stress in the Psychiatric Nursing
- Therapy of Patient with Dementia Directed to Orientation in Reality
- Perception of Restriction and Coercion during Nonvoluntary (Imposed) Hospitalization and after Dismissal
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



