-
Medical journals
- Career
TOPIRAMÁTEM INDUKOVANÝ BILATERÁLNÍ GLAUKOMOVÝ ZÁCHVAT. KAZUISTIKA
Authors: L. Magera; AD. Baxant; P. Studený
Authors‘ workplace: Oftalmologická klinika, Fakultní nemocnice Královské Vinohrady a 3. Lékařská fakulta Univerzity Karlovy, Praha
Published in: Čes. a slov. Oftal., 78, 2022, No. 3, p. 138-142
Category: Case Report
doi: https://doi.org/10.31348/2022/16Overview
Úvod: Topamax (topiramát) je léčivo, které se používá v terapii epilepsie, migrény a chronických bolestí hlavy. Jeho užívání může být vzácně spojeno s výskytem sekundárního glaukomu s uzavřeným úhlem na základě supraciliární efuze. Oční nález sice připomíná primární glaukom s uzavřeným úhlem, nicméně oboustranné postižení by mělo vždy vzbudit podezření, že se jedná o medikamentózně indukovaný glaukom.
Kazuistika: Autoři prezentují případ 51leté pacientky na terapii Topamax s náhle vzniklým vertigem, bolestí hlavy a zastřeným viděním. Očním vyšetřením byl shledán bilaterální glaukom s uzavřeným úhlem, který byl prvotně zaléčen klasickým způsobem podáním lokálních antiglaukomatik a pilokarpinem, dále celkově podáním osmoticky aktivních látek a provedením laserové iridotomie. Teprve následné vysazení Topamaxu a použití lokálních cykloplegik a kortikosteroidů vedlo k uvolnění uzávěru úhlu předního segmentu oka a normalizaci nitroočního tlaku.
Závěr: Indikující lékař a oftalmolog si musí být vědomi možných nežádoucích účinků při užívání Topamaxu, aby byla určena správná diagnóza a léčba vedena odpovídajícím způsobem.
Klíčová slova:
epilepsie – migréna – topiramát – topamax – glaukom s uzavřeným úhlem – akutní myopie
ÚVOD
Léčivý přípravek Topamax (Topiramatum, Janssen Pharmaceutica N.V., Belgie) se používá k terapii epilepsie nebo jako profylaxe migrenózních bolestí hlavy. Mezi vzácné nežádoucí účinky popisované výrobcem patří možný výskyt syndromu akutní myopie provázené sekundárním glaukomem s uzavřeným úhlem. Tento syndrom zřejmě souvisí se supraciliární efuzí a výsledným posunutím čočky a duhovky směrem dopředu, čímž dochází ke vzniku sekundárního glaukomu s uzavřeným úhlem. Oční příznaky se obvykle dostaví do 1 měsíce po zahájení léčby topiramátem. Léčba spočívá v co nejrychlejším ukončení podávání topiramátu ošetřujícím lékařem a v zavedení příslušných opatření ke snížení nitroočního tlaku [1].
KAZUISTIKA
51letá pacientka s anamnézou migrén bez aury, léčena Topamaxem 50 mg/d (2 týdny) a sumatriptanem 50 mg/d, přichází akutně do neurologické ambulance pro vertigo, bolest hlavy a zastřené vidění trvající od rána. Provedená CT angiografie byla bez patologického nálezu, dle neurologického a laboratorního vyšetření nebyl shledán důvod potíží. S nálezem anizokorie a oboustranné areaktivní mydriázy byla pacientka odeslaná k očnímu vyšetření.
Anamnesticky neměla pacientka žádné oční potíže, negativní rodinnou anamnézu, brýle na čtení užívá od 43 let. Při vstupním vyšetření byla zraková ostrost pravého oka (VOP) 5/7,5 naturálně a levého oka (VOL) 5/5 naturálně, dle autorefraktometru bez významné dioptrické vady. Hodnota nitroočního tlaku (NOT) byla změřena aplanačně Goldmanovou tonometrií (Zeiss AT 020, Carl Zeiss Meditec AG, Německo), vpravo 62 a vlevo 74 mmHg. Na předním segmentu (PS) obou očí (OPL) byly klidné spojivky, rohovky s mírným edémem, mělká přední komora s přítomností buněk a mydriatická zornice s obleněnou reakcí. Gonioskopie a předně-segmentový OCT (optická koherenční tomografie) snímek (Spectralis, Heidelberg Engeneering, Německo) (Obrázek 1) ukázaly oboustranně uzavřený úhel, na očním pozadí byla přítomná cirkulární ablace choroidey v periferii.
Image 1. Vstupní OCT snímek předního segmentu pravého oka, uzávěr úhlu (hvězdička), vyklenutí duhovky dopředu (šipka), je přítomný i relativní pupilární blok 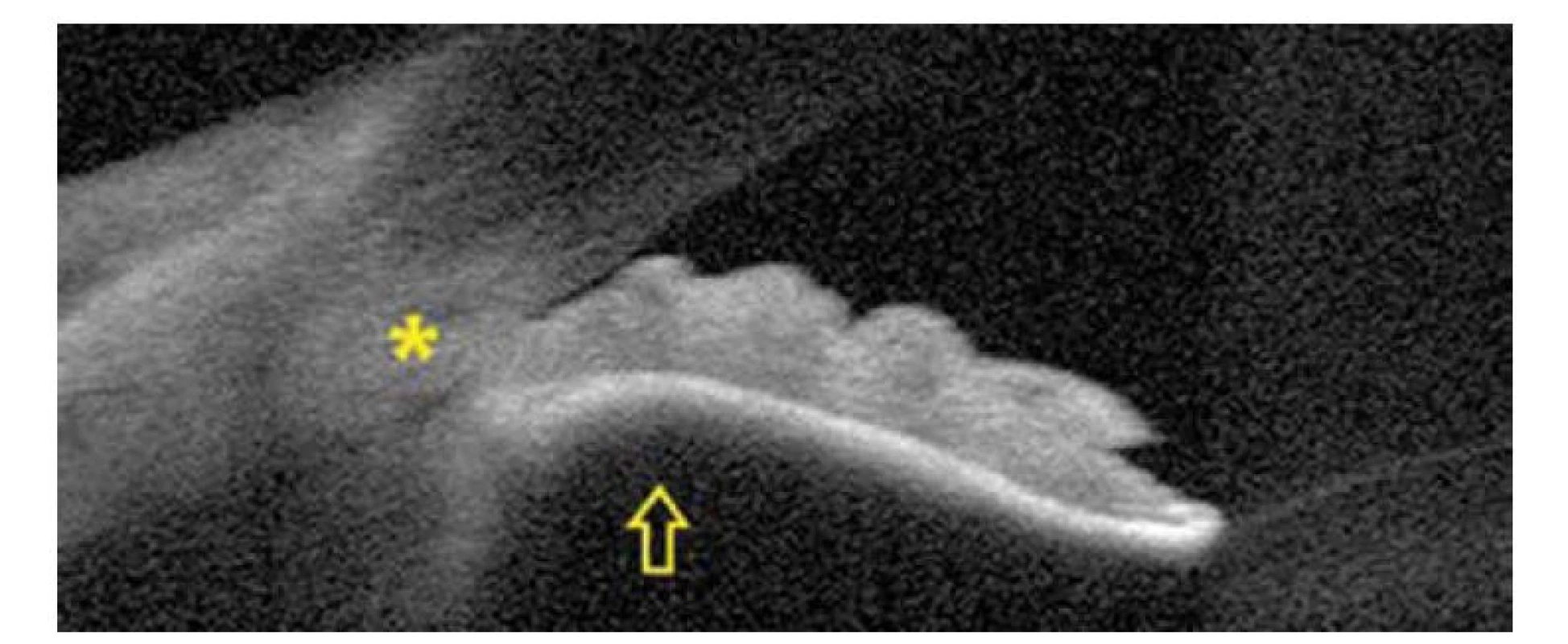
Primárně byly lokálně podány timololum 1x, dorzolamidum 1x, brimonidini tartras 1x a pilocarpinum hydrochloridum 1x a celkově p.o. acetazolamidum a glycerol, následně i.v. mannitolum. Akutně byla taky provedena YAG laserová iridotomie (Ultra Q, Ellex, USA) (LIT) oboustranně. Přes tuto intenzivní terapii poklesl NOT OPL jenom na 60/58 mmHg a pacientka byla odeslána k hospitalizaci. Druhý den se NOT OPL pohyboval na hodnotě 40/40 mmHg při maximální lokální antiglaukomové terapii. Byl doplněn předně-segmentový OCT snímek úhlu obou očí, kde se podařilo zachytit supraciliární efuzi (Obrázky 2 a 4), a také vyšetření na Scheimpflugově kameře (Pentacam HR, Oculus Optikgeräte GmbH, Německo), které dobře ukázalo posun duhovky a čočky dopředu (Obrázek 6). Ultrazvukové vyšetření (Accutome, Keeler, USA) B scan OPL ukázalo hyperechogenní linii odpovídající ablaci choroidey (Obrázek 5). Přistoupili jsme ke změně terapie a do obou očí byla přidána kromě antiglaukomatik (timololum 2x denně + dorzolamidum 2x denně) i cykloplegika homatropini hydrobromidum 3x denně a kortikosteroidy dexamethasonum 5x denně, celkově byla přidána diuretika (p.o. furosemidum) a vysazen Topamax. Tato úprava léčby vedla ke stabilizaci NOT OPL na hodnoty 17/14 mmHg, VOP a VOL byl 5/5 naturálně stenopeicky. Stav PS byl opět zdokumentován na OCT (Obrázek 3) a pacientka byla propuštěna do ambulantní péče. Po 3 dnech byl NOT OPL 15/14 mmHg se stávající terapií. Na další kontrole po týdnu byl NOT OPL stejný, na fundu OPL již nebyla patrna ablace choroidey, dle vyšetření na Scheimpflugově kameře (Obrázek 7) došlo k posunu duhovky a čočky posteriorně. Terapii jsme snížili o cykloplegika, ale dávku lokálních kortikosteroidů jsme kvůli protrahované přítomnosti buněk v PS postupně snižovali další měsíc. NOT OPL zůstal i nadále dobře kompenzován, dlouhodobě byl ponechán do OPL timololum a dorzolamidum 2x denně, kvůli patrnému úbytku ve vrstvě nervových vláken zdokumentovaném na snímku OCT papil. V průběhu další dispenzarizace bylo doplněno i vyšetření perimetru (centrální prahový test 30–2 a 120, Humphrey HFA3, model 840, Carl Zeiss Meditec AG, Německo) vždy bez patologického nálezu. Za 1,5 roku po glaukomovém záchvatu se NOT OPL snížil až k hodnotám 12/14 mmHg, taky došlo ke stabilizaci nálezu na OCT papil, proto jsme již ponechali pacientku bez terapie. NOT OPL zůstává i bez léčby pod 15/15 mmHg, bez známek progrese na zobrazovacích vyšetřeních.
Image 2. OCT snímek předního segmentu pravého oka po zavedení prvotní terapie, stále je přítomný uzávěr úhlu, čočka je posunuta dopředu 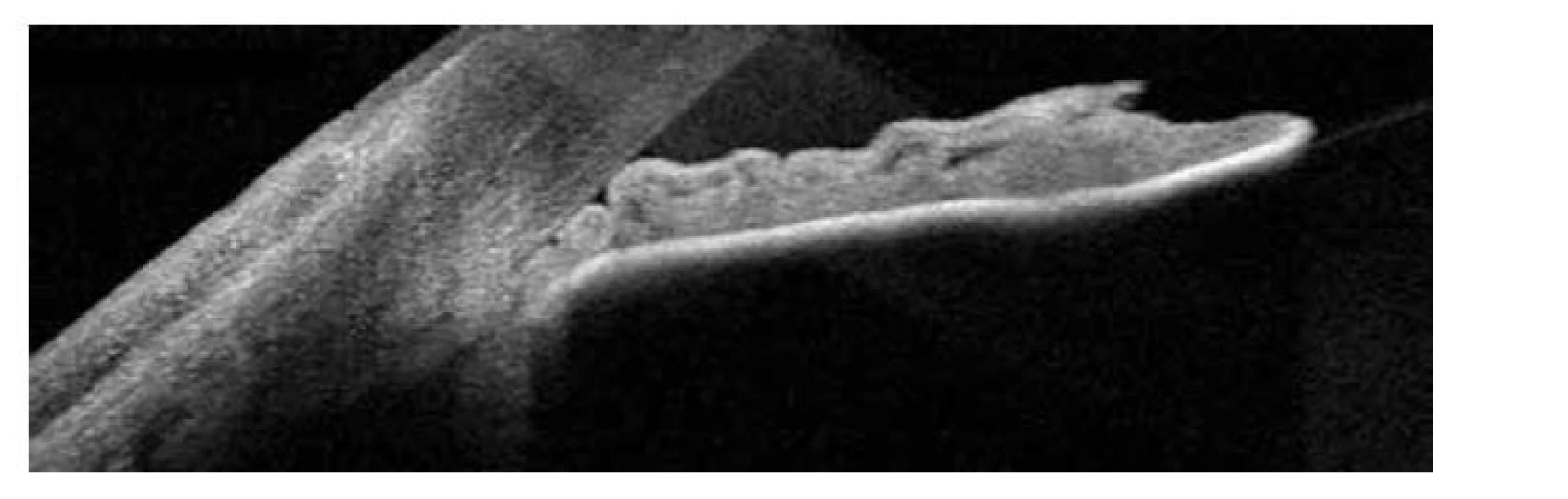
Image 3. OCT snímek předního segmentu pravého oka po změně terapie, uzávěr úhlu, který se začíná otevírat (hvězdička) 
Image 4. OCT snímek předního segmentu levého oka po prvotní terapii, uzávěr úhlu (žlutá šipka), rotace ciliárního tělesa dopředu (bílá šipka), supraciliární efuze (hvězdička) 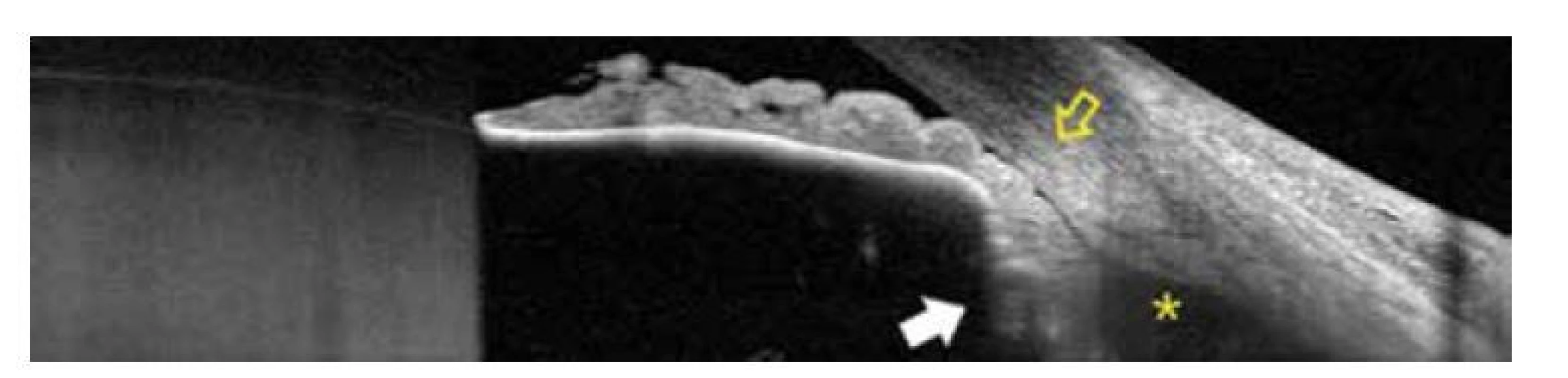
Image 5. Ultrazvukový B scan levého oka, ablace choroidey (hvězdička) 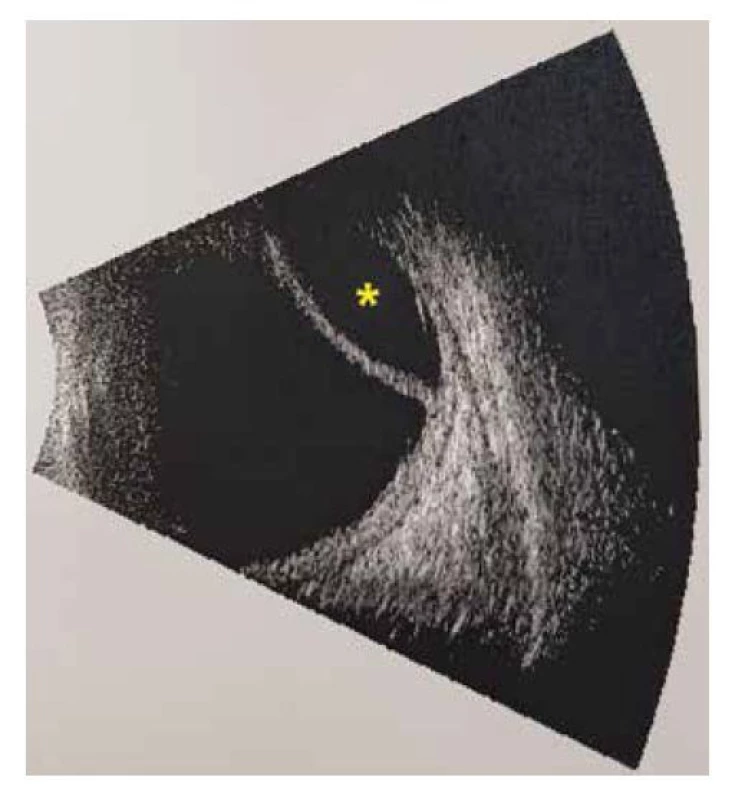
Image 6. Pentacam HR, přední komora, vstupní snímek, posunutí čočky a duhovky dopředu (šipky) a tím změlčení přední komory 
Image 7. Pentacam HR, přední komora, po úspěšné léčbě, prohloubení přední komory, posun duhovky a čočky zpět dozadu 
DISKUZE
Akutní uzávěr úhlu patří mezi akutní stavy v oftalmologii a je způsoben nemožností cirkulace tekutiny mezi zadní a přední komorou oka. Nejčastější příčinou bývá pupilární blok u predisponovaných očí s již existujícím úzkým úhlem [2]. Primární léčebný postup spočívá v medikamentózní terapii. Podání pilokarpinu vede kontrakcí sfinkteru zornice k uvolnění úhlu, kortikosteroidy potlačí projevy zánětu předního segmentu oka a další antiglaukomatika se podají ke snížení NOT. Dále se přistupuje k provedení laserové iridotomie (LIT), která eliminuje efekt pupilárního bloku [3]. Tímto způsobem může být v některých případech akutní stav vyřešen. V našem případě podobná léčba nevedla k zásadnímu zlepšení stavu. Nález pacientky byl od začátku atypický, problém se týkal obou očí a na očním pozadí byla přítomná cirkulární ablace choroidey. Doplněním předně-segmentového OCT jsme získali lepší přehled o stavu přední komory, komorového úhlu a ciliárního tělesa. Setkáme-li se s oboustranně probíhajícím akutním glaukomem uzavřeného úhlu, podle publikovaných informací existuje významná pravděpodobnost, že nepůjde o primární akutní glaukom uzavřeného úhlu, tedy glaukom zahrnující pupilární blok, ale o sekundární glaukom s uzavřeným úhlem, způsobený jiným mechanismem, kde se obvyklá léčba primárního glaukomu s uzavřeným úhlem ukazuje nejen jako neúčinná, ale mnohdy i stav zhoršující [4]. Zvláštní péče by měla být věnována hledání možných sekundárních příčin uzávěru úhlu jako je užívání běžně předepisovaných léků [2]. Řada léků může u citlivých jedinců způsobit akutní uzávěr komorového úhlu. Jedná se o alfa-agonisty, anticholinergika i cholinergika, antidepresiva a anxiolytika, sulfonamidy, antagonisty H1 a H2 histaminových receptorů a o jiné látky. Mechanismus účinku bývá různý. Pokud se jedná o pupilární blok, provedení LIT může stav vyřešit. Pokud se ovšem jedná o suprachoroidální efuzi, nebo o krvácení do sklivce, které způsobí posunutí duhovky a čočky (tzv. čočko - duhovkového diafragmatu) směrem dopředu a tím změlčení přední komory [5], LIT zpravidla nebývá efektivní [5,6].
Mezi známé, ale výjimečné nežádoucí účinky (NÚ) topiramátu, patří vznik glaukomu s uzavřeným úhlem (ACG) na podkladě supraciliární efuze, přesto se nepovedlo prokázat, že by jeho užívání samotné vedlo u asymptomatických pacientů k změlčování přední komory nebo k zúžení úhlu [7]. Stejně tak se neprokázala vyšší incidence ACG u hypermetropů, nebo osob s užším úhlem, kteří užívají topiramát [6]. Pacienti užívající topiramát mladší 50 let mají až 5x vyšší riziko výskytu ACG [8]. Vzhledem k tomu, že se topiramát užívá k léčbě migrény, která má vyšší prevalenci u žen [9], a k léčbě epilepsie, která naopak víc postihuje muže [10], míra rizika vzniku ACG pro dané pohlaví vyplývá z neurologické diagnózy. Studie ukazují, že topiramát způsobuje víc nežádoucích účinků u pacientů s migrénou než u epileptiků a oční NÚ nejsou závislé na dávce [11]. ACG se nejčastěji vyskytuje po 2 týdnech užívání topiramátu, může se však vyskytnout kdykoliv od 1. do 49. dne léčby [6]. Nicméně popisovaný je i pozdější výskyt po 262 dnech léčby [12]. Nejtypičtěji se vyskytne ACG v souvislosti s topiramátem v obou očích najednou, častý je i průkaz akutní bilaterální myopie a suprachoroidální efuze [6]. Pokud je příčina vzniku ACG určena správně, vede úplné vysazení topiramátu k vyřešení potíží. K snížení nitroočního tlaku je vhodné použít jenom některé z topických antiglaukomatik. Sporné je podávání prostaglandinů a pilokarpinu, protože ACG vzniklý na podkladě užívání topiramátu může mít i zánětlivou složku [13], byla popisována přítomnost uveitid [14] a vitritid [15]. Podání pilokarpinu je kontraindikované i z důvodu způsobení spazmu ciliárních svalů a zhoršení ablace choroidey. Naopak vhodné je podání lokálních cykloplegik [4], která uvolní ciliární svaly, zpevní zonulární vlákna a to vede k posunutí čočky posteriorně. Stejně významné je i podávání lokálních kortikosteroidů [4], protože ciliochoroidální efuze pravděpodobně vzniká na alergickém a zánětlivém podkladě. Z celkově působících látek je ke snížení nitroočního tlaku možné použít manitol [16]. Systémové podání acetazolamidu je kontroverzní, protože samo o sobě může způsobit supraciliární efuzi nebo zhoršit stav vznikem uveitidy [17].
ZÁVĚR
Topiramát může velice ojediněle způsobit bilaterální glaukom s uzavřeným úhlem na podkladě supraciliární efuze. Postižené bývají častěji ženy a mladší pacienti. Nejběžnějším příznakem je zamlžené vidění, případně bolest oka a hlavy. Lékař předepisující topiramát by měl poučit pacienta o tomto nežádoucím účinku a jeho příznacích. Oftalmolog má také nelehkou úlohu, aby stav správně odlišil od primárního glaukomu s uzavřeným úhlem a pak vedl léčbu správným způsobem. Vodítkem může být výskyt atypií jako je bilaterální výskyt, přítomnost akutní myopie, nález supraciliární efuze po doplnění předně-segmentového OCT snímku a důkladná farmakologická anamnéza. Léčba spočívá ve vysazení topiramátu, lokálním použití cykloplegik a kortikosteroidů, případně použití lokálních betablokátorů a inhibitorů karboanhydrázy ke snížení nitroočního tlaku.
Autoři práce prohlašují, že vznik a téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou. Práce nebyla zadána jinému časopisu ani jinde otištěna, s výjimkou kongresových abstrakt a doporučených postupů.
Do redakce doručeno dne: 23. 10. 2021
Přijato k publikaci dne: 7. 2. 2022
MUDr. Lukáš Magera
Oftalmologická klinika FNKV a 3. LFUK
Šrobárova 50
100 34 Praha 10
E-mail: lukasmagera@gmail.com
Sources
1. Shank RP, Maryanoff BE. Molecular pharmacodynamics, clinical therapeutics, and pharmacokinetics of topiramate. CNS Neurosci Ther. 2008;14(2):120-142.
2. Flores-Sánchez BC, Tatham AJ. Acute angle closure glaucoma. Br J Hosp Med (Lond). 2019;80(12):174-179.
3. Sun X, Dai Y, Chen Y, et al. Primary angle closure glaucoma: What we know and what we don’t know. Prog Retin Eye Res. 2017;57 : 26-45.
4. Štěpánková J, Kinštová L, Gažová I, et al. Simultaneous bilateral acute angle-closure glaucoma in Miller Fisher syndrome. Cesk Slov Oftalmol. 2019;75(4):210-218.
5. Lachkar Y, Bouassida W. Drug-induced acute angle closure glaucoma. Curr Opin Ophthalmol. 2007;18(2):129-133.
6. Fraunfelder FW, Fraunfelder FT, Keates EU. Topiramate-associated acute, bilateral, secondary angle-closure glaucoma. Ophthalmology. 2004;111(1):109-111.
7. Leung DYL, Leung H, Baig N, et al. Topiramate and asymptomatic ocular angle narrowing: a prospective pilot study. Eye (Lond). 2009;23(11):2079-2081.
8. Symes RJ, Etminan M, Mikelberg FS. Risk of angle-closure glaucoma with bupropion and topiramate. JAMA Ophthalmol. 2015;133(10):1187-1189.
9. Vetvik KG, MacGregor EA. Sex differences in the epidemiology, clinical features, and pathophysiology of migraine. Lancet Neurol. 2017;16(1):76-87.
10. Reddy DS. The neuroendocrine basis of sex differences in epilepsy. Pharmacol Biochem Behav. 2017;152 : 97-104.
11. Gopalakrishna M, Odayappan A, Srinivasan K, Rengaraj V. A case series of topiramate-induced angle closure crisis - an ophthalmic emergency. Cephalalgia. 2020;40(12):1389-1393.
12. Czyz CN, Clark CM, Justice JD, Pokabla MJ, Weber PA. Delayed topiramate - induced bilateral angle-closure glaucoma. J Glaucoma. 2014;23(8):577-578.
13. Lan YW, Hsieh JW. Bilateral acute angle closure glaucoma and myopic shift by topiramate-induced ciliochoroidal effusion: case report and literature review. Int Ophthalmol. 2018;38(6):2639-2648.
14. Acharya N, Nithyanandam S, Kamat S. Topiramate-associated bilateral anterior uveitis and angle closure glaucoma. Indian J Ophthalmol. 2010;58(6):557-559.
15. Viet Tran H, Ravinet E, Schnyder C, Reichhart M, Guex-Crosier Y. Blood-brain barrier disruption associated with topiramate-induced angle-closure glaucoma of acute onset. Klin Monbl Augenheilkd. 2006;223(5):425-427.
16. van Issum C, Mavrakanas N, Schutz JS, Shaarawy T. Topiramate-induced acute bilateral angle closure and myopia: pathophysiology and treatment controversies. Eur J Ophthalmol. 2011;21(4):404-409.
17. Kamal S, Yadava U, Kumar S, Goel R. Topiramate-induced angle-closure glaucoma: cross-sensitivity with other sulphonamide derivatives causing anterior uveitis. Int Ophthalmol. 2014;34(2):345-349.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2022 Issue 3-
All articles in this issue
- INTRAVENÓZNÍ TROMBOLYTICKÁ TERAPIE NEARTERITICKÉ OKLUZE ARTERIA CENTRALIS RETINAE. PŘEHLED
- HODNOTENIE DEMARKAČNEJ LÍNIE V STRÓME ROHOVKY PO AKCELEROVANOM ROHOVKOVOM CROSS-LINKINGU POMOCOU PREDNOSEGMENTOVEJ OCT
- REPORT O OPERAČNOM RIEŠENÍ PERZISTUJÚCEJ DIERY MAKULY POMOCOU PLUGU Z ĽUDSKEJ AMNIOVEJ MEMBRÁNY
- TOPIRAMÁTEM INDUKOVANÝ BILATERÁLNÍ GLAUKOMOVÝ ZÁCHVAT. KAZUISTIKA
- AKÚTNA RETINÁLNA NEKRÓZA PO INTRAVITREÁLNOM PODANÍ IMPLANTÁTU S DEXAMETAZÓNOM. KAZUISTIKA
- MUDR. MIROSLAV UHER DEVADESÁTILETÝ
- AN IN VIVO STUDY OF INTRAVITREAL RANIBIZUMAB FOLLOWING SUBRETINAL INOCULATION OF RB CELLS IN RABBITS’ EYES
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- INTRAVENÓZNÍ TROMBOLYTICKÁ TERAPIE NEARTERITICKÉ OKLUZE ARTERIA CENTRALIS RETINAE. PŘEHLED
- TOPIRAMÁTEM INDUKOVANÝ BILATERÁLNÍ GLAUKOMOVÝ ZÁCHVAT. KAZUISTIKA
- HODNOTENIE DEMARKAČNEJ LÍNIE V STRÓME ROHOVKY PO AKCELEROVANOM ROHOVKOVOM CROSS-LINKINGU POMOCOU PREDNOSEGMENTOVEJ OCT
- AKÚTNA RETINÁLNA NEKRÓZA PO INTRAVITREÁLNOM PODANÍ IMPLANTÁTU S DEXAMETAZÓNOM. KAZUISTIKA
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


