-
Medical journals
- Career
KAROTÍDO-KAVERNÓZNA FISTULA Z POHĽADU OFTALMOLÓGA PREHĽAD
Authors: J. Čmelo
Authors‘ workplace: Centrum neurooftalmológie, Bratislava
Published in: Čes. a slov. Oftal., 76, 2020, No. 5, p. 203-210
Category: Review
doi: https://doi.org/10.31348/2020/8Overview
Karotído-kavernózna fistula (KKF) je abnormálna komunikácia – cievne prepojenie medzi artériami a vénami v oblasti sinus cavernosus. Klasifikácia je podľa etiológie na traumatické vs spontánne. Podľa rýchlosti krvného toku na vysokoprietokové vs nízkoprietokové fistuly. Podľa anatómie na priame vs nepriame: Priama (direktná) KKF vzniká priamou komunikáciou medzi arteria carotis interna (ACI) a sinus cavernosus. Nepriama KKF vzniká komunikáciou nepriamo, cez meningeálne vetvy ACI, arteria carotis externa a sinusu cavernosus (teda nie priamo s ACI) a delenie podľa Barrowa typ A,B,C, D. Subjektívne obtiaže pacienta závisia od typu KKF. Najčastejšie je to pulzujúci tinnitus, synchrónny s krvným tepom. Typickým nálezom je protrúzia a pulzácia bulbu, „caput medusae“ - arterializácia spojivkových a epislerálnych ciev, zvýšený vnútroočný tlak nereagujúci na lokálnu antiglaukomatóznu terapiu, prípadne keratopathia a lagoftalmo, rohovkové vredy. V neskorších neliečených štádiách KKF môže vzniknúť sekundárny glaukóm, venostáza až oklúzia vena centralis retinae. Medzi diagnostické postupy patrí B scan a farebná Doppler ultrasonografia, digitálna oftamodynamometria, computerová tomografia, nukleárna magnetická rezonancia a intracerebrálna digitálna subtrakčná angiografia. KKF môže simulovať orbitopatie, konjuktivitídy, oklúziu karotíd, skleritídu a trombózu sinus kavernosus. Oftalmológ by mal včas rozpoznať a indikovať potrebné vyšetrenia. Terapia je oftalmologická, neurorádiologická, sterotaktická, chirurgická a konzervatívna.
Klíčová slova:
karotído-kavernózna fistula – sinus cavernosus – caput medusae – proptosis – venózna stáza – exoftalmus – okulárne známky – ultrasonografia – corkscrew vessels
Úvod
Karotído-kavernózna fistula (KKF) je abnormálna komunikácia – cievne prepojenie medzi artériami a vénami v oblasti sinus cavernosus (SC). Z topografického hľadiska je SC venózna sieť, hubovitého charakteru. Do SC ústí vena oftalmica. Cez SC prechádzajú arteria carotis interna (ACI) a nervus abducens . Na okraji SC sa nachádzajú oftalmická a maxilárna vetva nervi trigemini, nervus trochlearis a nervus oculomotorius (Obrázok 1).
Image 1. Pohľad na sinus cavernosus 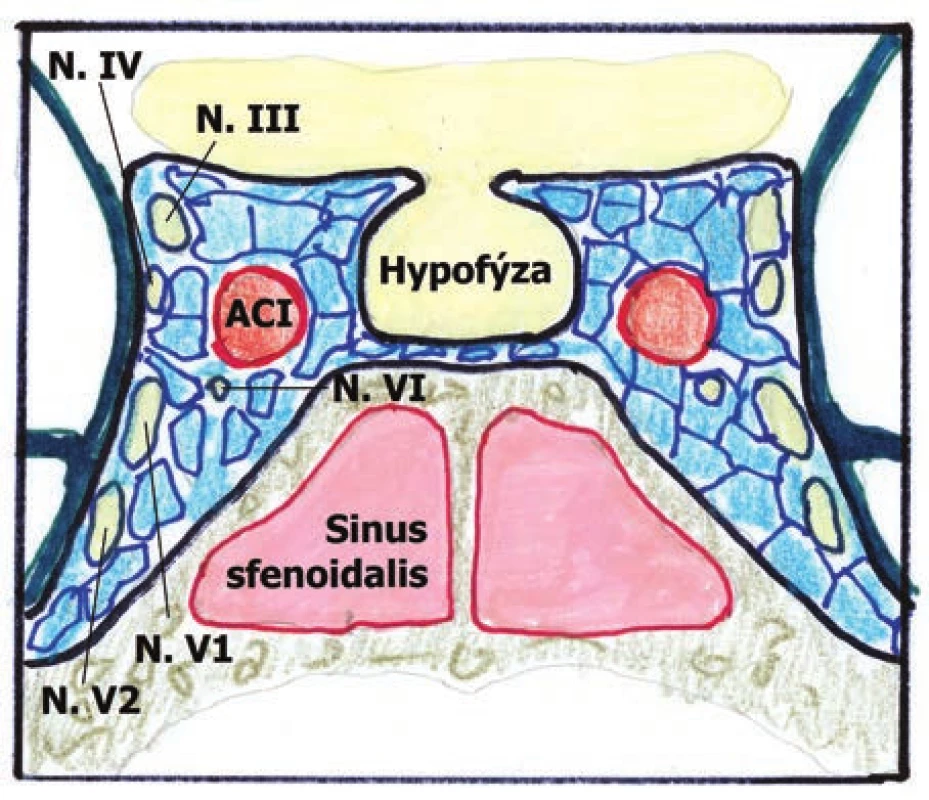
ACI - arteria carotis interna. N. III - nervus oculomotorius. N. IV - nervus trochlearis. N.VI - nervus abducens. N.V1- oftalmická vetva nervi trigemini. N.V2 - maxilárna vetva nervi trigemini. Epidemiológia
Z epidemiologického hľadiska je KKF zriedkavé ochorenie. KKF vzniká u 0,2 % pacientov s kraniocerebrálnym poranením [1] a až u 3,8 % pacientov s bazilárnou fraktúrou lebky [2]. Netraumatická KKF sa vyskytuje viac u žien a v strednom až vyššom veku [3]. V drvivej väčšine sú jednostranné, ale v literatúre boli popísané aj obojstranné KKF [4,5].
Etiopatogenéza
Najčastejšie príčinou (70–90 %) KKF je trauma [6] v intrakraniálnej alebo v periorbitálnej oblasti. Priame karotido-kavernózne fistuly sa vyznačujú priamym spojením medzi intrakavernóznym segmentom arteria carotis interna (ACI) a sínus kavernosus. Tieto fistuly majú zvyčajne vysoký prietok arteriálnej krvi a najčastejšie sú spôsobené traumatickým defektom v arteriálnej stene.
Približne 24 % KKF vzniká netraumaticky - spontánne. Pri nepriamych KKF vzniká komunikácia medzi SC a jednou alebo viacerými meningeálnymi vetvami ACI, arterie carotis externy (ACE) alebo obidvoch arteria carotis interna a externa. Tieto fistuly majú zvyčajne nízky - pomalý prietok. Najčastejšie sa s týmito fistulami môžeme stretnúť pri chorobách spojivových tkanív (Ehlers-Danlos syndróm, kolagenózy), pri poškodení cievnej steny arterie carotis (aneuryzma, disekcia), pri hypertenzii a mozgovej arterioskleróze [7] pri ateroskleróze alebo pri ruptúre aneuryzme. Sú rôzne názory na patogenézu nepriamych KKF. Defekty v stenách ciev vznikajú na základe vrodených arteriovenóznych malformácií, ktoré sa vyvíjajú spontánne alebo v spojení s aterosklerózou, systémovou hypertenziou, vaskulárnym ochorením kolagénu, tehotenstvom a počas alebo po pôrode. V rozsiahlej štúdii od Debrun [9], kde bolo vyšetrených až 132 pacientov s klasifikáciou podľa Barrowa: 75,8 % pripadalo na fistuly typ A, 3 % na fistuly typ C a 21,6 % na fistuly typ D.
Minimálne percento KKF vzniká iatrogenne – pri operačných zákrokoch. Napríklad po operačnom zákroku v oblasti hypofýzy, po terapii neuralgie nervi trigemini, trombektomie arterie karotis, pri operácií etmoideálnych dutín a podobne [8].
Klasifikácia:
- Podľa etiológie na traumatické a spontánne.
- Podľa rýchlosti krvného toku na vysokoprietokové a nízkoprietokové fistuly.
- Podľa anatómie na priame a nepriame: Priama (direktná) KKF vzniká priamou komunikáciou medzi arteria carotis interna a sinus cavernosus. Nepriama KKF vzniká komunikáciou nepriamo, cez meningeálne vetvy ACI, ACE a sinusu cavernosus (teda nie priamo s ACI).
- Presnejšia klasifikácia je podľa Barrowa [10] na 4 typy: Barrow typ A – priama KKF: komunikácia medzi sinus cavernosus a ACI. Barrow typ B – nepriama KKF: durálne spojky medzi sinus cavernosus a menigeálnymi spojkami ACI. Barrow typ C – nepriama KKF: durálne spojky medzi sinus cavernosus a meningeálnymi vetvami ACE. Barrow typ D – nepriama KKF: komunikácia medzi sinus cavernosus a meningeálnymi vetvami ACI a ACE. Prehľadne je klasifikácia zobrazená v tabuľke 1.
Subjektívne obtiaže
Subjektívne obtiaže podobne ako objektívny nález veľmi sú ovplyvnené, či sa jedná o priamu KKF (Barrow KKF typ A) alebo nepriamu KKF (Barrow KKF typ B,C,D). Pri priamej KKF je subjektívne predovšetkým pulzujúci (subjektívne rušivý) tinitus, synchrónny s krvným tepom. Bolesť hlavy býva nešpecifická, väčšinou frontálne a ipsilaterálne ako fistula, niekedy spojená s parestéziou až bolesťou tváre. Pri priamych KKF pacienti udávajú pulzujúci tlak retrobulbárne. Pri nepriamej KKF (Barrow typ B, C, D) je pulzujúci tinitus minimálny, občasný alebo žiaden a nie subjektívne rušivý. Nezriedka sa pacient sťažuje zhoršenie centrálnej zrakovej ostrosti a na diplopiu. Pacient málokedy uvedie lekárovi tieto obtiaže, preto je v rámci differenciálnej diagnózy potrebné aktívne sa pýtať na eventuálnu pulzáciu, tinitus.
Diagnostika
Oftalmologická diagnostika:
Ak dôjde k poškodeniu intrakavernózneho segmentu ACI, ACE a jej vetiev, arteriálna krv z týchto artérii prúdi priamo do venózneho SC. Zvýšený venózny tlak v SC spôsobuje dilatáciu vena orbitalis superior (VOS) a zhoršenie venózneho odtoku z oka a očnice. Zároveň sa zníži perfúzny tlak v arteria oftalmica, čo môže k viesť až k retinálnej ischémii a poruche zraku. Okrem toho zvýšený venózny tlak v SC môže viesť ku kompresii okolitých tkanív ako n.VI, n. IV, n. III a n.V1 - oftalmická vetva nervi trigemini a n.V2 - maxilárna vetva nervi trigemini. Táto kompresia sa môže prejavovať napríklad ako oftalmoplegia [11]. Na základe uvedených patologických zmien sa môže očný lekár stretnúť so širokým rozsahom patologických zmien oka a očnice. Tie niekedy môžu napodobňovať iné očné ochorenia – uvedené v diferenciálnej diagnostike nižšie. Priama KKF má vždy frustnejšie okulárne prejavy ako nepriama KKF.
Typickými symptómami, s ktorými sa oftalmológ stretáva sú:
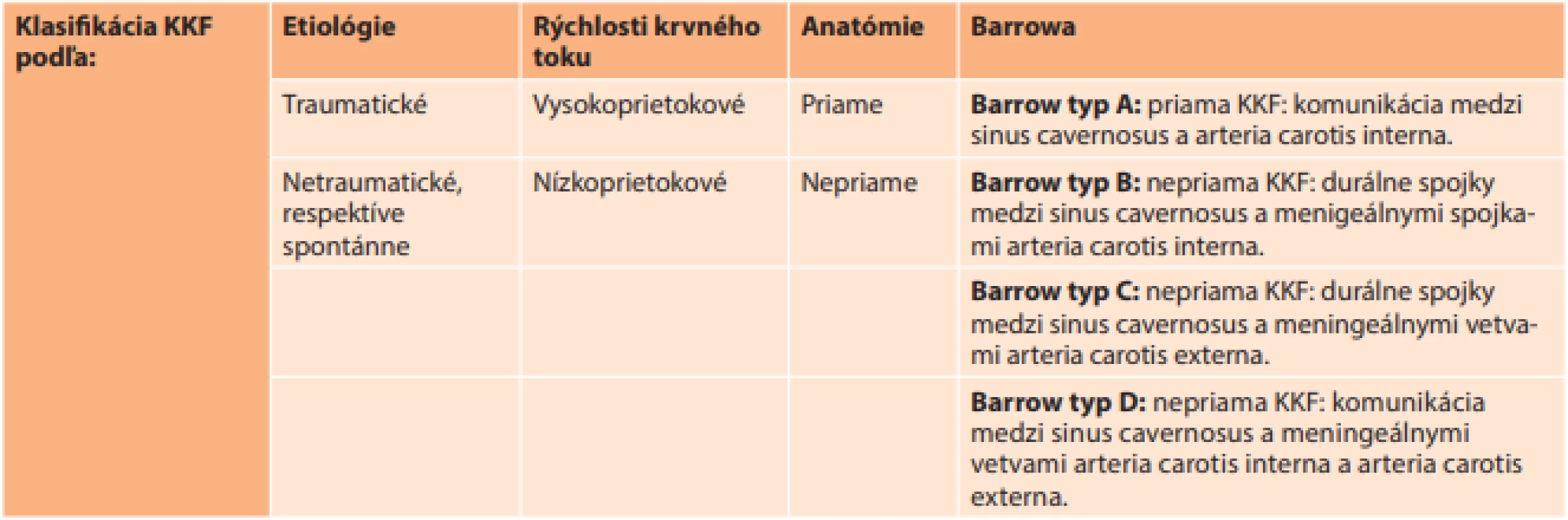
- Pulzujúci šelest ipsilaterálne s KKF v periorbitálnej oblasti. Protrúzia bulbu, takmer vždy unilaterálna (Obrázok 2).
- Pulzácia bulbu (viditeľná alebo detekovateľná palpačne). Pri priamej KKF sa vyskytuje vždy, pri nepriamej KKF niekedy.
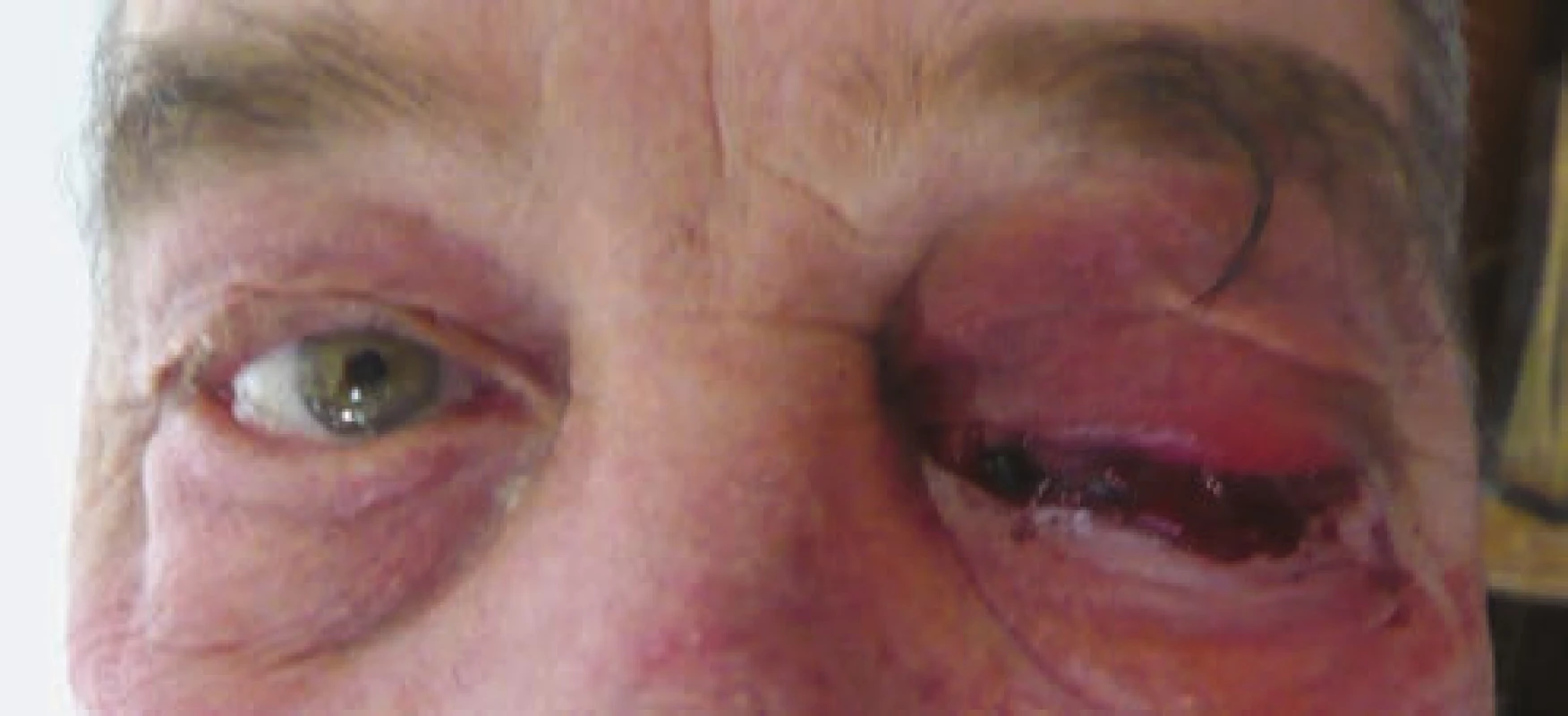
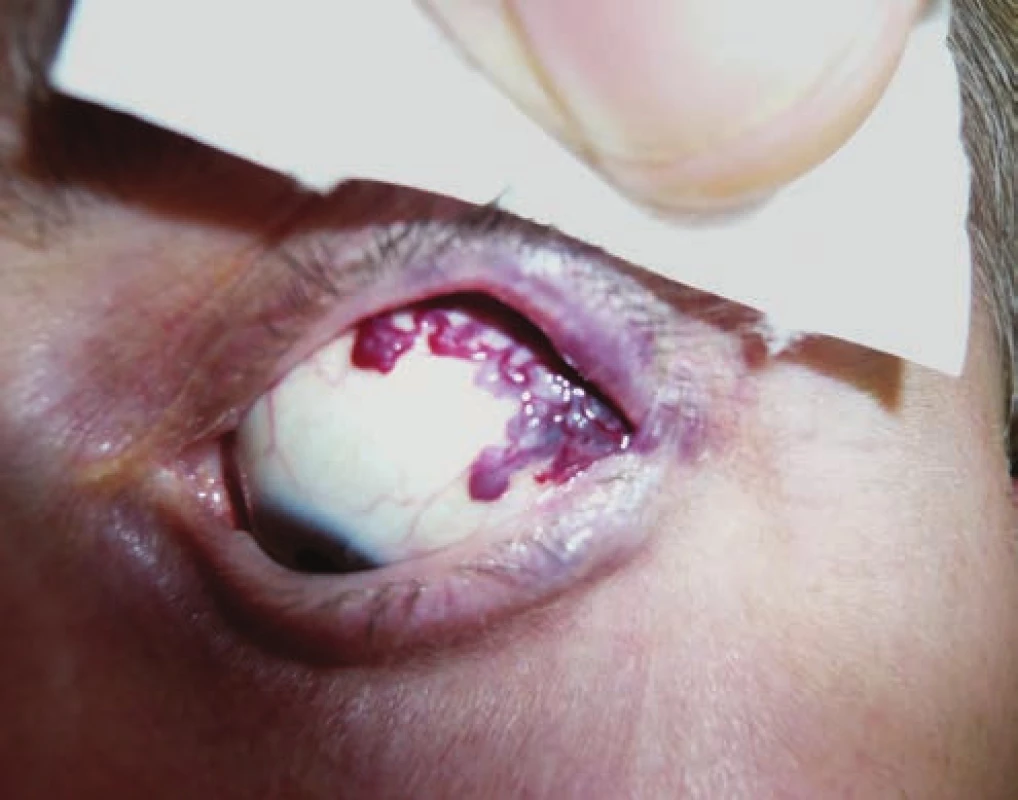
- Caput medusae: arterializácia spojivkových a epislerálnych ciev (Obrázok 3, 4).
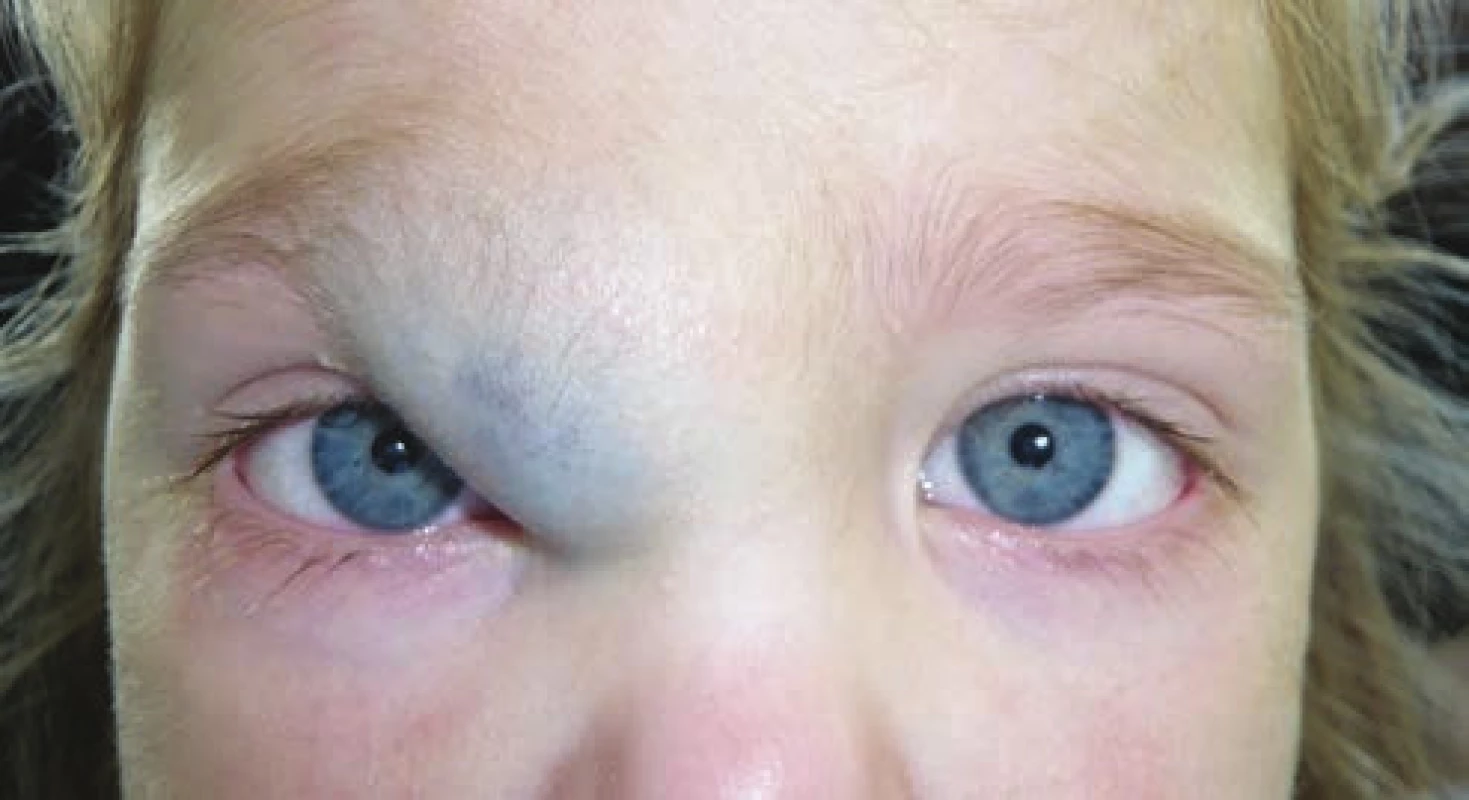
- Chemóza spojovky + opuch mihaľníc (Obrázok 5).
- Zvýšený vnútroočný tlak (VOT) nereagujúci na lokálnu antiglaukomatóznu terapiu.
- S edémom terča zrakového nervu sa môžeme stretnúť len pri priamej KKF [12].
- Diplopia: najčastejšie býva postihnutý n. VI z dôvodu anatomického priebehu v centre SC.
- V závislosti od poškodenia n. III ptóza hornej mihalnice porucha pupilomotoriky.
- Keratopathia a lagoftalmo, rohovkové vredy.
- Krvácanie do sklovca, sietnice.
Image 3. Caput medusae: arterializácia spojivkových a epislerálnych ciev vľavo pri nepriamej karotído-kavernóznej fistule 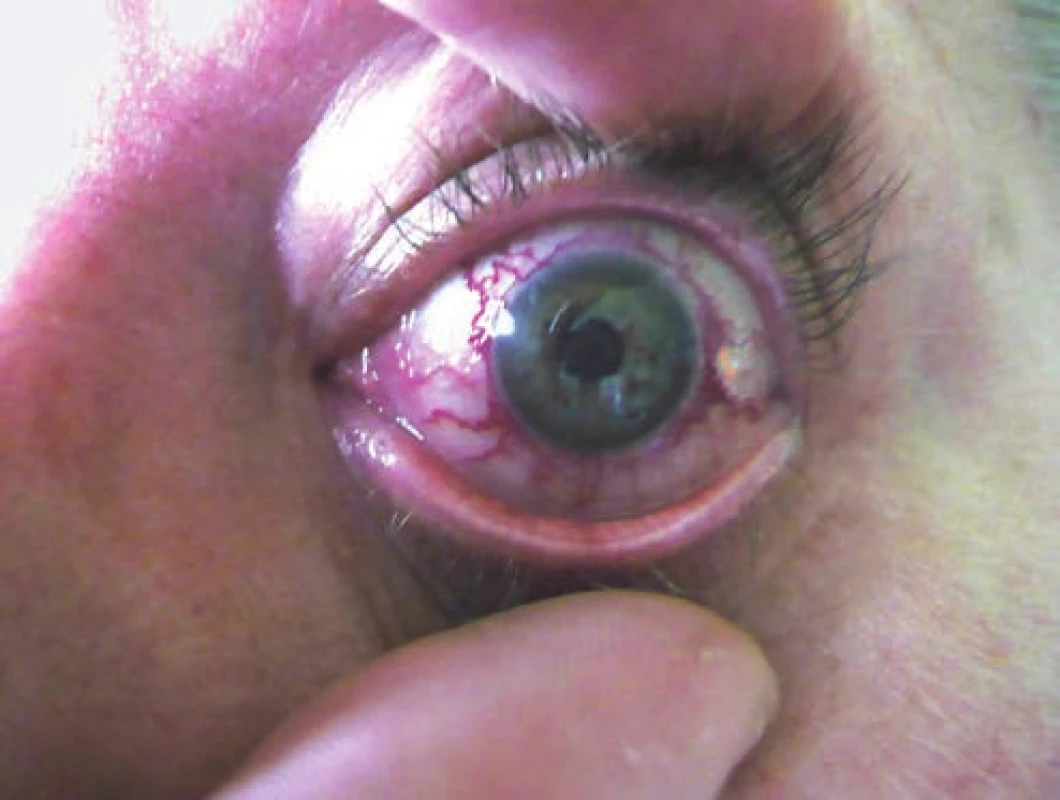
Image 4. Caput medusae: arterializácia spojivkových a epislerálnych ciev vpravo pri priamej karotído-kavernóznej fistule 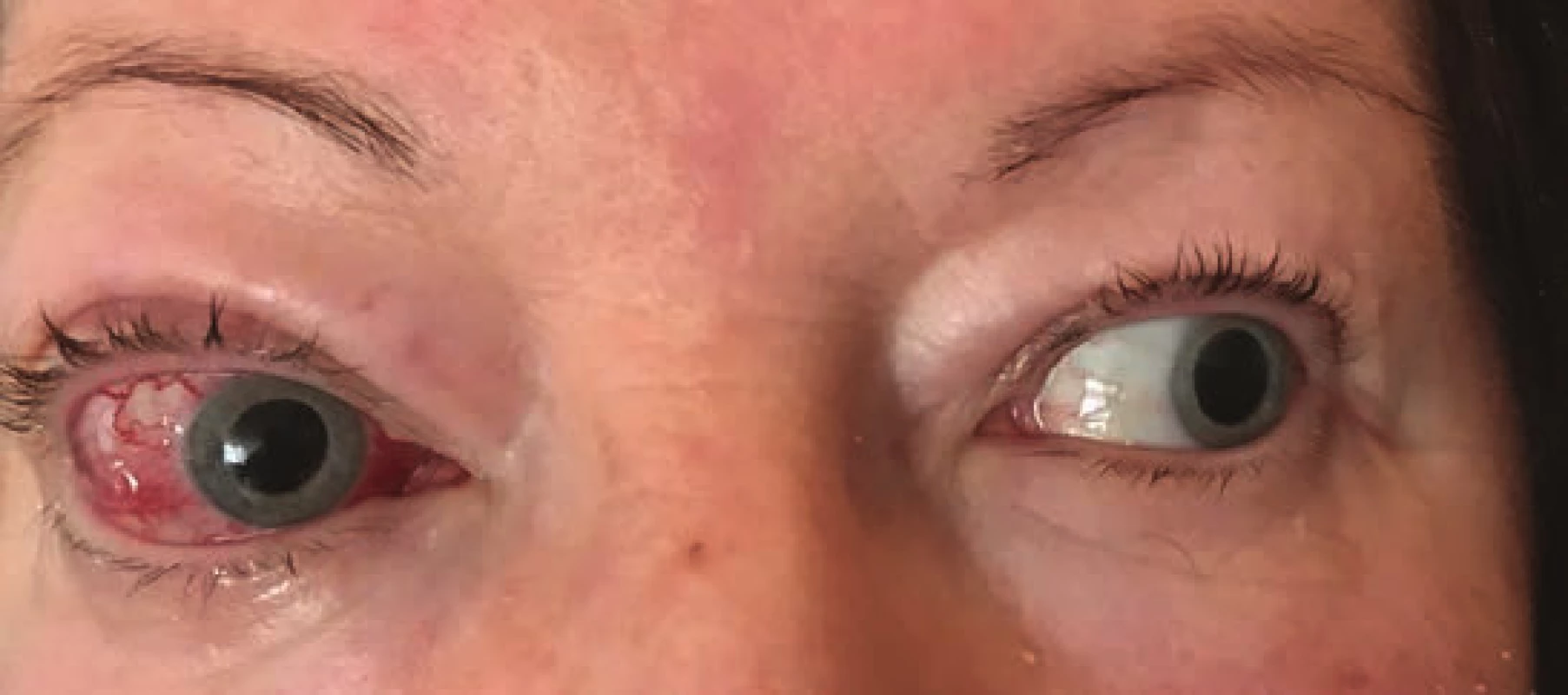
Image 5. Výrazné extraokulárne krvácanie, frustná chemóza so zakrvácaním subjkonjuktiválne, a edémom mihalníc pri priamej karotído-kavernóznej fistule 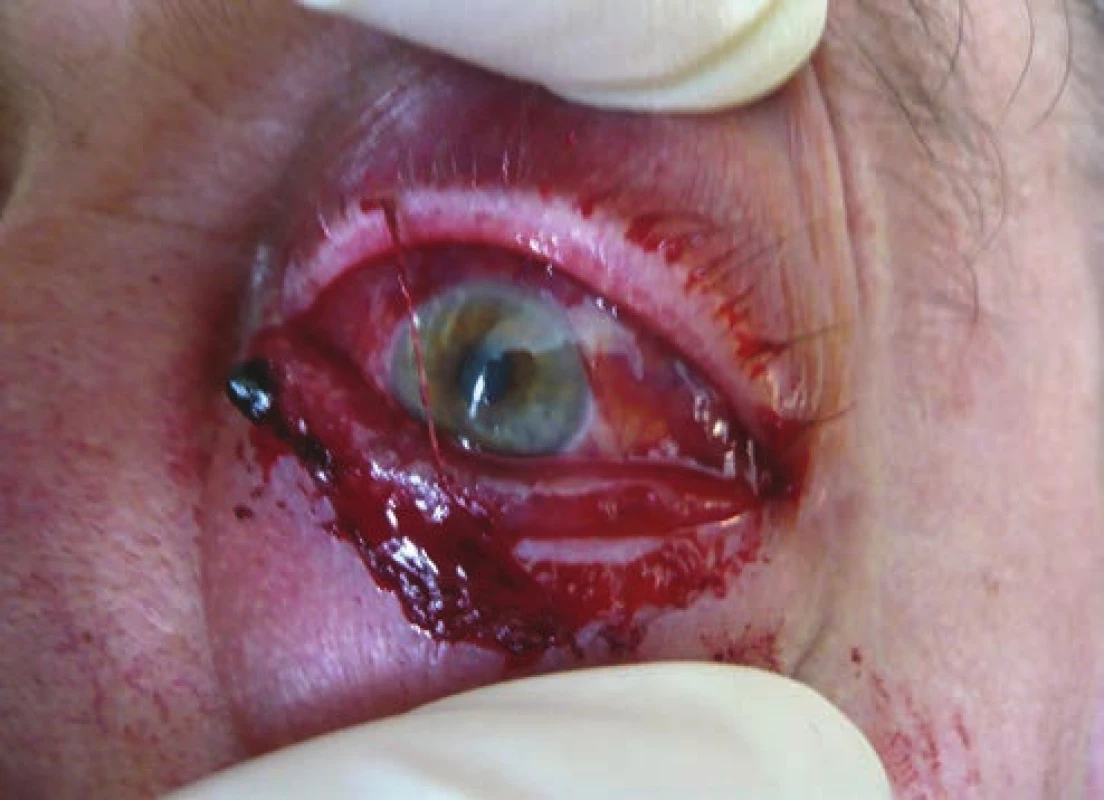
V neskorších neliečených štádiách KKF môže vzniknúť neovaskulárny glaukóm, sekundárny glaukóm so zatvoreným uhlom (zvýšený orbitálny tlak po dlhšej dobe vedie ku kongescii dúhovky [13,14]. Venózna stáza spôsobuje zhoršenie krvného toku sietnice, čo môže viesť k oklúzii vena centralis retinae [15]. Pre uľahčenie včasnej diagnózy KKF boli v jednej klinickej štúdii preukázané takzvané “3 bodové znamenie”: hyperémia terča zrakového nervu (TZN) + dilatácia retinálnej vény a krvácanie do sietnice [16].
Pre spresnenie diagnózy je vhodné indikovať aj ďalšie vyšetrenia:
- Digitálna oftalmodynamometria: KKF zvyšuje tlak vo vena centralis retinae a episklerálny tlak. Po endovaskulárnej terapii sa tieto tlakové parametre normalizujú. Digitálna oftalmodynamometria spoľahlivo priamo umožní merať tlak vo vena centralis retinae a aproximatívny intrakraniálmy tlak [17].
- Ultrasonografia (USG): B-scan zobrazí dilatovanú VOS (Obrázok 6), mierne zväčšenie extraokulárnych svalov (EOS) cca o 1–3 mm ipsilaterálne, kontralaterálne bývajú EOS v norme. Ultrasonografia Color Doppler (UCD: znázorní farebne retrográdny krvný tok vo VOS oproti druhému oku. (Obrázok 7) Typické je patologické zníženie prietokovej rýchlosti v arteria centralis retinae ipsilaterálne oproti druhému oku (Obrázok 8) a tiež zvýšenie indexu rezistencie v arteria centralis retinae ipsilaterálne oproti druhému oku.
- Rádiologická diagnostika: Vzhľadom k tomu, že nukleárna magnetická rezonancia (NMR) lepšie zobrazuje cievne štruktúry ako computerová tomografia (CT) je vhodné indikovať NMR mozgu so zameraním na oblasť SC. NMR bez angiografie môže preukázať len dilatáciu extraokulárnych svalov, dilatáciu vena orbitalis superior a eventuálne zväčšenie poškodenej oblasti SC [18]. Preto pri podozrení na KKF je vhodné indikovať NMR s kontrastom (NMR-AG). Pre rádiológa sú veľmi dôležité informácie ohľadom podozrenia na možnú KKF.
Image 6. Dilatácia echa vena orbitalis superior (VOS) pomocou ultrasonografie B-scan pri karotído-kavernóznej fistule 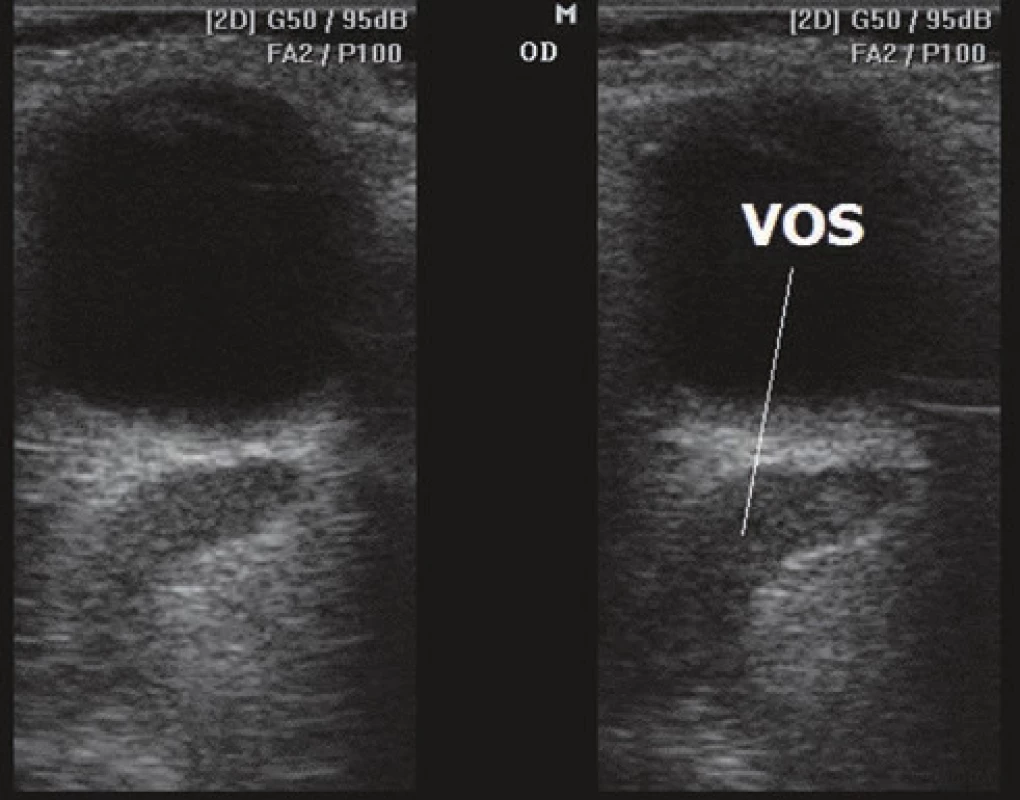
Image 7. Farebné zobrazenie retrográdneho toku a dilatácie vena orbitalis superior (VOS) pri priamej karotído-kavernóznej fistule pomocou ultrasonografie Color Doppler. Obrázok vľavo: Za fyziologických podmienok je venózny krvný tok kódovaný modro a arteriálny červeno. V prípade karotído-kavernóznej fistuly vzniká retrográdny tok krvi, to znamená zmena farebného kódovania z modrej na červenú. Vpravo: záznam spektrálnej analýzy retrográdneho toku krvi vena orbitalis superior – reverzný krvný tok vo VOS 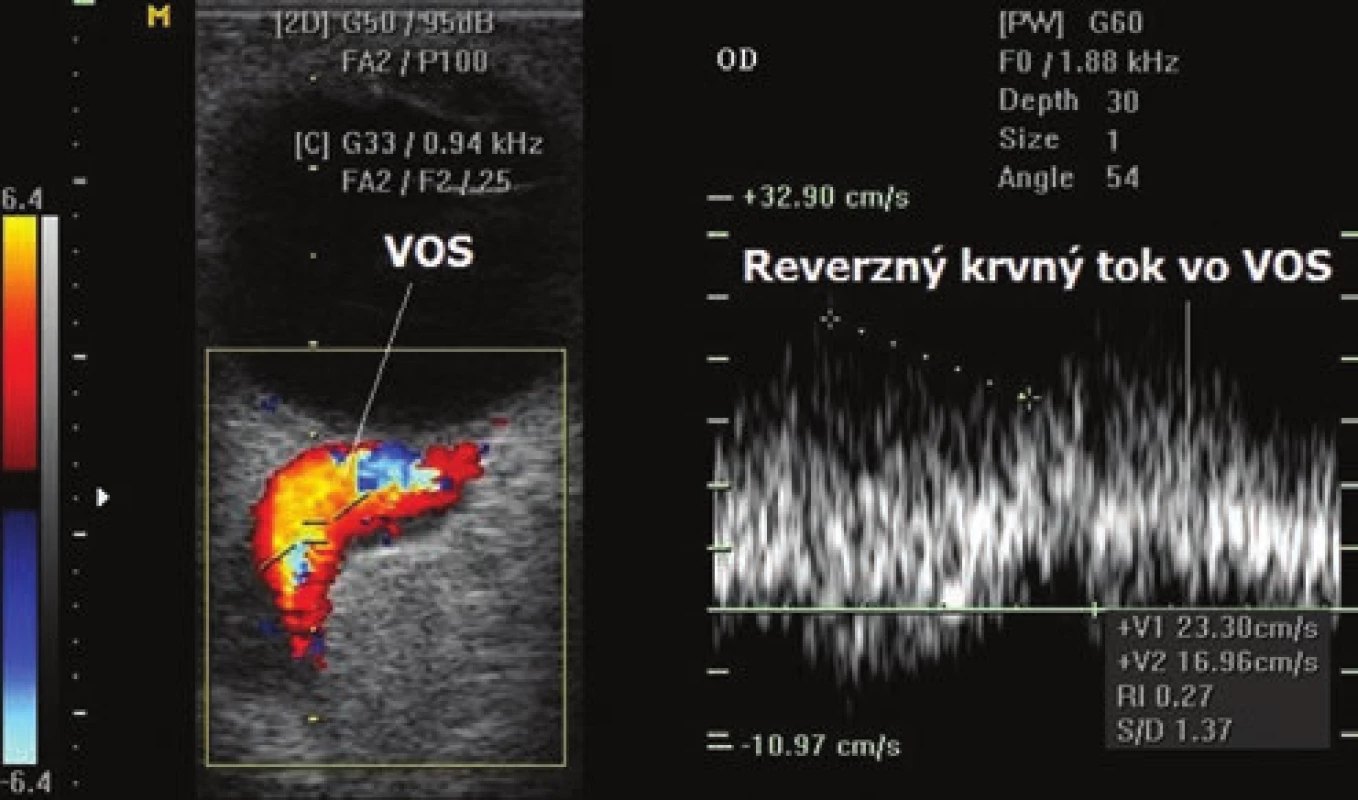
Image 8. Výrazné zníženie prietokovej rýchlosti v arteria centralis retinae pri priamej karotído-kavernóznej fistule ipsilaterálne oproti druhému oku 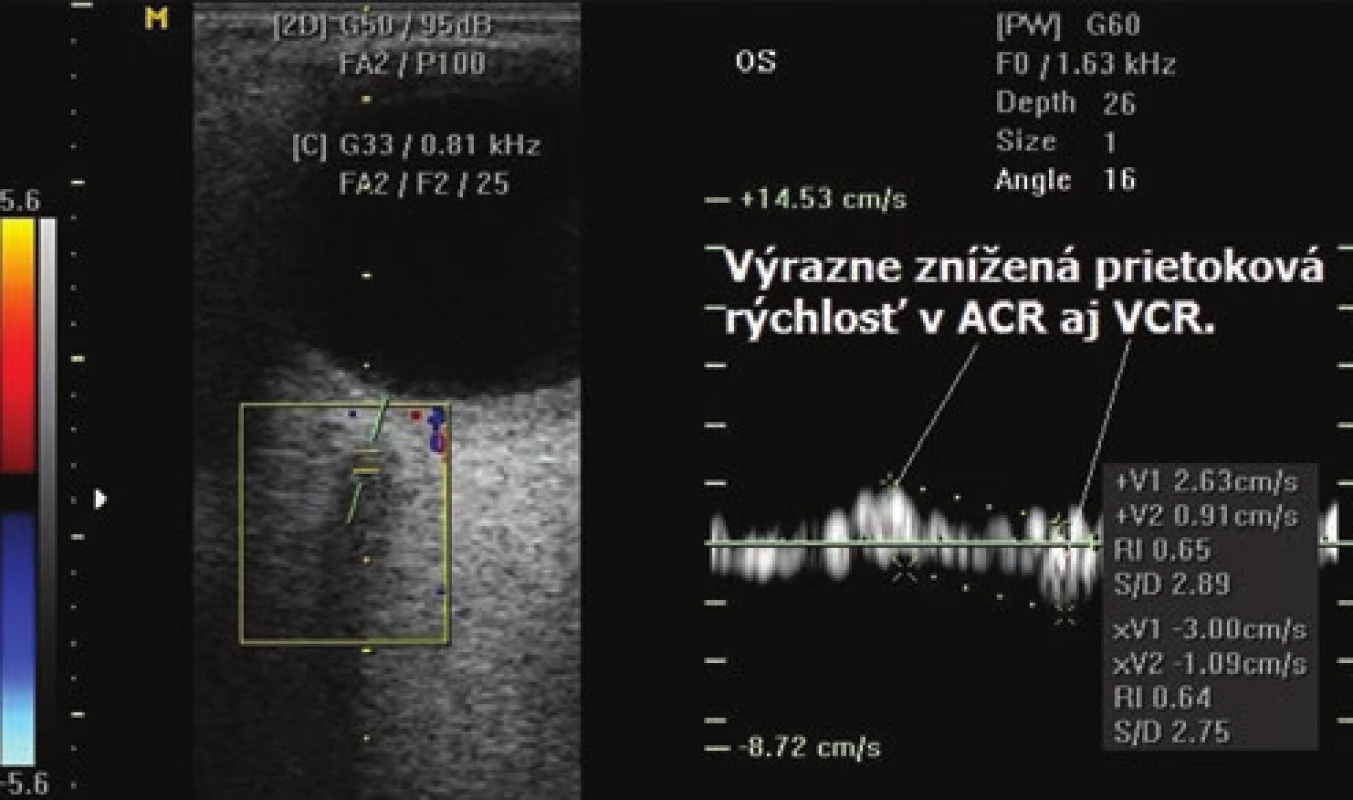
Napriek tomu, že CT, NMR, NMR-AG sú nápomocné, KKF však nestanovujú [19]. V niektorých prípadoch totiž NMR-AG, napriek prítomnosti KKF, fistuláciu nezobrazí [20]. Špecializované oftalmologické vyšetrenia ako sú digitálna oftalmodynamometria, USG oka a orbity, vrátane color Doppler vyšetrenia a CDI, NMR, NMR-AG slúžia ako “odrazový mostík” pre rádiológa, neurológa, neurochirurga. V rámci vzájomnej spolupráce, podobne ako pri intrakraniálnej hypertenzii [21], je následne indikovaná intracerebrálna digitálna subtrakčná angiografia (DSA) [22]. Aj keď je DSA invazívnym testom a má v dnešnej dobe už minimálne komplikácie, ako je trombóza, cerebrálny vazospazmus, poškodenie nervov a krvácanie, stále predstavuje zlatý štandard pre diagnostiku KKF.
Diferenciálna diagnóza
KKF má veľký rozsah klinických prejavov. Preto je dôležité myslieť aj na iné klinické nálezy, alebo opačne, pri nižšie uvedených zmenách v rámci diferenciálnej diagnózy myslieť aj na možnosť KKF.
- Zápal spojovky, episkléry: KKF má typickú monokulárnu hyperémiu (arterializácia spojivkových a epislerálnych ciev) so zvýšeným vnútroočným tlakom. (Obrázok 9) Oproti typickým zápalom spojovky, episkléry pacient neudáva pálenie, svrbenie ani lakrimáciu.
- Endokrinná orbitopatia: „červené“ oko, protrúzia, subjektívne tlak za okom, okulárna hypertenzia býva nielen u KKF ale aj pri endokrinnej orbitopatii (EO). Hyperémia pri EO (pseudoconjuctivitis) je však pasívna na rozdiel od aktívnej arterializácie spojovkových ciev. Hyperémia, opuchy mihalníc pri EO sú najvýraznejšie ráno (respektíve po dlhšej polohe v ľahu). Pri KKF je arterializácia spojovkových ciev konštantná. Protrúzia pri EO nie je nikdy pulzujúca, podobne aj subjektívne tlaky a za očami. Okulárna hypertenzia pri EO býva väčšinou obojstranná a meriame rozdielne hodnoty VOT v rôznych pohľadových smeroch – ortofória, sursumdukcia a deorsumdukcia [23]. Pri KKF je hodnota VOT konštantná v akomkoľvek pohľadovom smere a je taktiež možné vidieť pulzovanie aplanačných polkruhov pri aplanačnej tonometrii. Ultrasonografický nález B scan: dilatácia echa VOS a opuch priamych extraokulárnych svalov [24] a prevšetkým Color Doppler umožní odlíšiť KKF od EO. Rovnako, ak terapia na EO nezaberá, je potrebné myslieť na KKF [25]. Cievne malformácie: pacient neudáva žiaden subjektívny tlak/zvuk retrobulbárne. Metódou voľby je USG a UCD diagnostika (Obrázok 10, 11).
- Retrobulbárne krvácanie: podobne aj tu pacient neudáva, žiaden subjektívny tlak/zvuk retrobulbárne. Metódou voľby je USG a UCD diagnostika.
- Orbitopatie malígneho pôvodu: Žiadna pulzácia, žiaden subjektívny tlak/zvuk retrobulbárne. Metódou voľby je NMR, CT, USG a UCD diagnostika [26].
- Oklúzia karotíd: Metódou voľby je UCD karotického systému, USG / UCD oka a očnice, NMR, CT vyšetrenie.
- Zadná skleritída: Pri skleritíde býva síce retrobulbárna bolesť, ale je nepulzujúca synchrónne s tepom. Jednoznačne tento stav od KKF odlíši USG a UCD.
- Orbitocellulitis: KKF nevykazuje patologické zápalové markery, fyziologický počet leukocytov. Diagnostika je podobne u skleritídy USG + UCD.
- Trombóza SC: vyžaduje rádiologické vyšetrenie NMR s upozornením na diferenciálnu diagnostiku KKF a suspektnej trombózy.
Image 9. Typická monokulárna hyperémia (arterializácia spojivkových a epislerálnych ciev) so zvýšeným vnútroočným tlakom pri karotído-kavernóznej fistule oproti pasívnej hyperémii pri konjuktivitíde 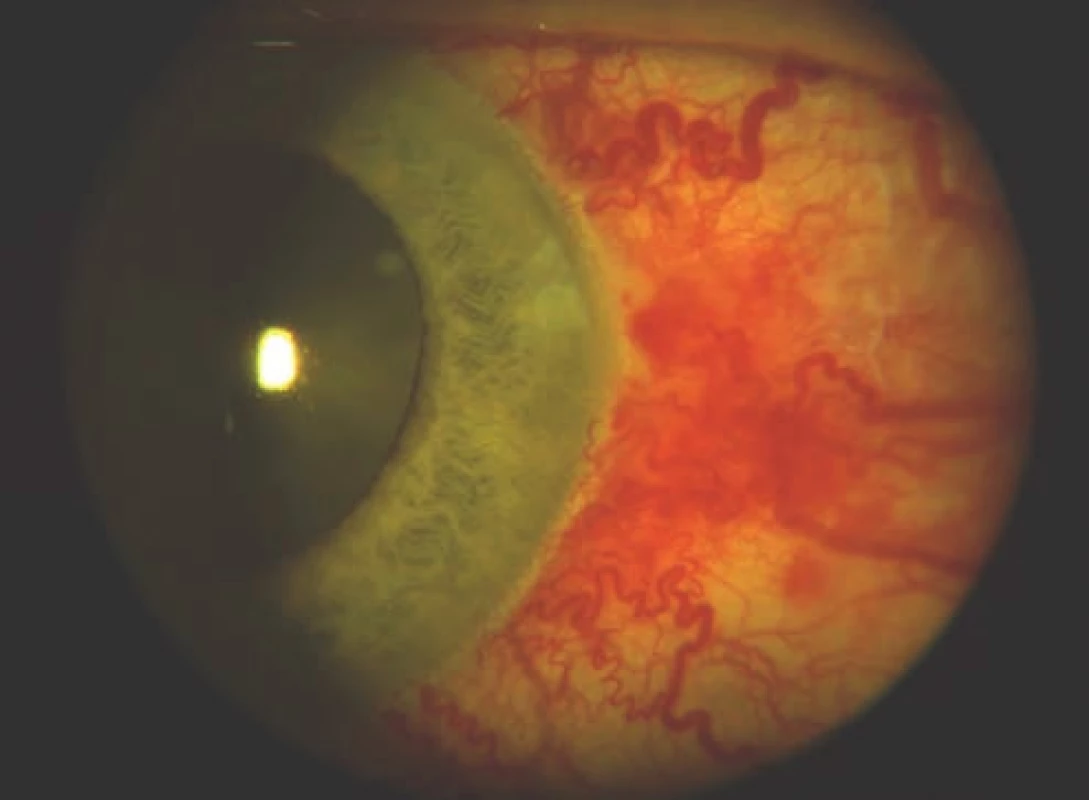
Prevencia
Pokiaľ ide o preventívne opatrenia, neexistujú žiadne. Môžu pozostávať len z dôkladného vyšetrenia všetkých pacientov, ktorí utrpeli poranenia hlavy. Platí to najmä pre tie prípady, ak osoba mala príznaky fraktúry lebky. Medzi tieto príznaky patria periorbitálne hematómy, subkonjuktiválne krvácanie, akútna diplopia a podobne. Pre včasnú terapiu a zároveň vylúčenie vývoja rôznych komplikácií, je potrebné diagnostikovať KKF čo najskôr.
Prognóza:
Oftalmológ býva často prvým lekárom, ktorý príde do kontaktu s pacientom s KKF.
V prípade neliečenej KKF (obzvlášť priamej KKF) hrozí riziko závažných okulárnych zmien. Podľa závažnosti KKF už v priebehu niekoľkých dní až mesiacov vzniká protrúzia bulbu, chemóza spojovky, zvýšený VOT až ischemická neuropatia zrakového nervu, oklúzia centrálnej retinálnej vény a sekundárny glaukóm. Okrem okulárnych komplikácii je veľkým rizikom intracerebrálne krvácanie, pľúcna embólia, neuropatie hlavových nervov prechádzajúcich cez SC.
Približne 20 až 30 percent všetkých duralových fistúl vedie k strate zraku, zvyčajne v dôsledku nekontrolovaného glaukómu, ischemickej neuropatie optickej optiky alebo chorioretinálnej dysfunkcie.
Pri diagnóze nepriamej KKF je potrebné vyšetriť aj hemokoagulačné parametre a sceeningové onkologické vyšetrenia, nakoľko klinická štúdia z roku 2017 zistila spojenie medzi nepriamymi KKF, hyperkoaguláciou a malignitou [27].
Po úspešnom liečebnom zákroku okulárna pulzácia, šelest vymiznú do niekoľkých hodín až dní. Dilatované prekrvené spojovkové cievy, papiloedém, okulárna hypertenzia, retinopatia sa zvyčajne vrátia k normálu v priebehu týždňov až mesiacov. Rýchlosť a rozsah zlepšenia závisia od závažnosti očných príznakov počas vtedy prítomnej KKF. Pri nepriamych KKF je regresia istá najneskôr do 6 mesiacov. Pri priamej KKF nemusí dôjsť k úplnému vymiznutiu protrúzie, oftalmoparézy, prípadnej straty zraku. Vzhľadom k tomu, že duralové karotido-kavernózne fistuly sa po embolizácii niekedy rekanalizujú alebo vytvoria nové abnormálne cievy, je potrebné pacienta dispenzarizovať a pravidelne sledovať psychofyzikálne funkcie, očné pozadie, vnútroočný tlak, eventuálne retrobulbárny tlak digitálnou oftalmodynamometriou. Embolizácia KKF je však spojená s niektorými rizikami, ktoré zahŕňajú trombózu a opätovné otvorenie fistuly. Boli popísané prípady zhoršenia glaukómu s uzavretým uhlom počas dvoch mesiacov po uzavretí karotído-kavernóznej fistuly [28]. Embolizácia tiež zvyšuje riziko trombózy, najmä vo fragilných vénach [29].
Terapia
Oftalmologická:
Liečba je štandardná ako pri iných príčinách. Pri keratopatii sekundárne z protrúzie a nedovretia mihalníc – použiť očné lubrikancia, eventuálne tarzorafiu. Vhodnejšie je lokálna aplikácia medicínskeho botulotoxínu do hornej mihalnice. Pretrvávajúcu diplopiu možno upraviť prizmatickou korekciou alebo ak je oko v protrúzii s keratopatiou - oklúziou oka.
Pri výraznej okulárnej hypertenzii, sekundárnom glaukóme je vhodné správne zvoliť antiglaukomatika. Aj keď väčšina prípadov okulárnej hypertenzie je spôsobená zvýšeným episklerálnym venóznym tlakom, niektoré z nich sú spôsobené uzáverom prednokomorového uhla alebo neovaskularizáciou dúhovky. V prípade zvýšenia episklerálneho venózneho tlaku sú vhodné antiglaukomatika s blokátormi karboanhydrázy. Pokiaľ nedôjde k úprave okulárneho stavu a KKF pretrváva je možné indikovať laser iridoplastiku, prípadne iné operačné postupy. Vo všetkých prípadoch okulárnej hypertenzie pri KKF je vhodné sledovať aj nepriame známky intrakraniálnej hypertenzie (IKH), respektíve aproximatívne hodnoty IKH pomocou digitálnej oftalmodynamometrie.
U pacientov s miernymi očnými symptómami je možné počkať a pozorovať, či sa nepriama KKF uzavrie spontánne, čo pri nepriamych KKF býva v 20–50 percentách [30].
Počas tohto obdobia pozorovania by sa mali pravidelne monitorovať vizuálne funkcie pacientov, VOT a očné pozadie.
V prípade ischémie a následnej proliferatívnej retinopatie, neovaskulárneho glaukómu indikovať panretinálnu fotokoaguláciu, prípadne ďalšiu adekvátnu terapiu.
Konzervatívna:
Ako už bolo spomenuté, klinický priebeh KKF môže spontánne kolísať alebo úplne vymiznúť. Preto pri KKF je možné dočasne – pred chirurgickým riešením využiť aj konzervatívnu liečbu. Tá spočíva v manuálnej kompresii ipsilaterálnej krčnej karotickej artérie niekoľkokrát denne počas 4–6 týždňov.
Pri konzervatívnej liečbe je taktiež potrebné pravidelne sledovať psychofyzikálne funkcie, VOT a očné pozadie. Higashida, Barrow a ďalší [11,31] uviedli, že konzervatívny manažment môže byť účinný v približne 30 % nepriamych KKF a 17 % priamych prípadov KKF.
Neurorádiologická terapia:
Cieľom liečby je uzavrieť fistulu a zároveň udržať priechodnosť karotického cievneho systému. Je viacej terapeutických možností, ktoré sa postupom času zdokonaľujú. Jednou z nich je endovaskulárna embolizácia s kombináciou odnímateľných balónov, cievok, stentov alebo tekutých embolických látok. Aplikácia je buď arteriálnym alebo venóznym prístupom. Týmto spôsobom je možné úspešne vyliečiť viac ako 90 % prípadov [32].
Stereotaktická rádioterapia:
Je minimálne invazívna, ale má dlhú dobu latencie 6–12 mesiacov: čas od realizácie zákroku do uzavretie fistuly [33,34]. Stereotaktická rádioterapia môže byť voliteľnou liečbou nepriamych KKF, pri priamych KKF sa nerealizuje.
Chirurgický zákrok:
Ak pacient nie je schopný zo zdravotného dôvodu embolizácie alebo ak embolizácia zlyhá, prichádza do úvahy chirurgický zákrok - ligácia arteria carotis interna.
Čestné prehlásenie
Autor práce týmto prehlasuje, že vznik aj téma odborného článku a jeho zverejnenie nie je v rozpore záujmov, nie je podporený žiadnou farmaceutickou firmou a nebol zadaný inému časopisu ani inde vytlačený, s výnimkou kongresových abstraktov a doporučených postupov.
Do redakce doručeno dne: 12. 2. 2020
Přijato k publikaci dne: 3. 5. 2020
doc. MUDr. Jozef Čmelo
Centrum neurooftalmológie, Palas-Eye s.r.o.
Škultétyho 1
831 03 Bratislava, Slovensko
Sources
1. Ellis JA, Goldstein H, Connolly ES Jr, Meyers PM. Carotid-cavernous fistulas. Neurosurg Focus. 2012;32(5):1–11.
2. Liang W, Xiaofeng Y, Weiguo L et al. Traumatic carotid cavernous fistula accompanying basilar skull fracture: A study on the incidence of traumatic carotid cavernous fistula in the patients with basilar skull fracture and the prognostic analysis about traumatic carotid cavernous fistula. J Trauma. 2007;63(5):1014–1020.
3. Biousse V, Mendicino ME, Simon DJ, Newman NJ. The ophthalmology of intracranial vascular abnormalities. Am J Ophthalmol. 1998;125 : 527–544.
4. Chynoranský M, Pener V, Čmelo J. Obojstranná spontánna karotido-kavernózna fistula so spontánnym obojstranným uzáverom [Bilateral spontaneous carotical-cavernousus fistula with spontaneous bilateral closure]. Choroby hlavy a krku [Head and Neck Diseases]. 1994;3-4 : 35–37. Slovak.
5. Abu SHM et al. Bilateral indirect carotid cavernous fistula post trivial injury - A case report. Journal of Acute Disease. 2013;66–69. Available from: journal homepage: www.jadweb.org.
6. Zhu L, Liu, B. & Zhong, J. Post-traumatic right carotid-cavernous fistula resulting in symptoms in the contralateral eye: a case report and literature review. BMC Ophthalmol. 2018 18(183); Available from: https://doi.org/10.1186/s12886-018-0863-6.
7. Rwiza HT, Vliet AV, Keyser A et al. Bilateral spontaneous carotid-cavernous fistulas, inatic hypertension and generalised arteriosclerosis: a case report. J.Neurol. Neurosurgery and Psychiatry. 1998 51;7 : 1008-1005.
8. Naesens R, Mestdagh C, Breemersch M, Defreyne L. Direct carotid-cavernous fistula: A case report and review of the litarature. Bull. Soc. Belge Ophtalmol. 2006;299 : 43–54.
9. Debrun GM, Vinuela F, Fox AJ et al. Indications for treatment and classification of 132 carotid-cavernous fistulas. Neurosurgery. 1988;22(2):285–289.
10. Barrow DL, Spector RH, Braun IF, Landman JA, Tindall SC, Tindall GT. Classification and treatment of spontaneous carotid-cavernous sinus fistulas. J Neurosurg. 1985;62(2):248–256.
11. Fattahi TT, Brandt MT, Jenkins WS, Steinberg B. Traumatic carotid-cavernous fistula: pathophysiology and treatment. J craniofacial surgery. 2003;14(2):240–246.
12. Jirásková J, Kadlecová J, Rencová E, Studnička J, Rozsíval P. Hodnocení edému terče zrakového nervu. Cesk Slov Neurol, 2007; 70/103 : 547–551.
13. Barke RM, Yoshizumi MO, Hepler RS, Krauss HR, Jabour BA. Spontaneous dural carotid-cavernous fistula with central retinal vein occlusion and iris neovascularization. Ann Ophthalmol. 1991;23 : 11–17.
14. Ishijima K, Kashiwagi K, Nakano K. et al. Ocular manifestations and prognosis of secondary glaucoma in patients with carotid-cavernous fistula. Jpn J Ophthalmol. 2003; 47 : 603–8.
15. Rehák M, Řehák J, Jurečka T: Venózní okluze sítnice, I. vyd. Praha (Česká republika): Grada Publishing as; 2011. Kapitola 6, Patofyziologie venózního uzávěru v sítnici; p.57–62.
16. Alam MS, Jain M, Mukherjee B et al. Visual impairment in high flow and low flow carotid cavernous fistula. Sci Rep. 2019;9(12872). Available from: https://doi.org/10.1038/s41598-019-49342-3.
17. Jonas JB, Groden C. Spontaneous carotid-cavernous sinus fistula diagnosed by ophthalmodynamometry. Acta Ophthalmol Scand. 2003 Aug;81(4):419–420.
18. Adam CR, Shields CL, Gutman J. et al. Dilated superior ophthalmic vein: clinical and radiographic features of 113 cases. Ophthalmic Plast Reconstr Surg. 2018;34(1):68–73.
19. Henderson AD, Miller NR. Carotid-cavernous fistula: current concepts in aetiology, investigation, and management. Eye (Lond) 2018;32(2):164–172
20. Latt H, Kyaw K, Yin HH, Kapoor D, Aung SSM, Islam R. A Case of Right-Sided Direct Carotid Cavernous Fistula: A Diagnostic Challenge. Am J Case Rep. 2018 Jan;12 : 47–51.
21. Kasl Z, Rusňák Š, Matušková V, Peterka M, Sobotka P, Jirásková N. Současné možnosti oftalmologické diagnostiky a spolupráce oftalmologa s neurologem u pacientů s idiopatickou intrakraniální hypertenzí [The Current Diagnostic Possibilities and Cooperation of Oftalmologist and Neurologist Concerning in Patients with Idiopatic Intracranial Hypertension]. Ces Slov Oftal. 2016;72(2): 32–38. Slovak.
22. Cohen AW, Allen R, Choi D. et al. Acute Post-traumatic Direct Carotid Cavernous Fistula. EyeRounds.org. 2019 December 18; [last updated: 1-13-2020]. Available from: https://webeye.ophth.uiowa.edu/eyeforum/cases/111-Carotid-Cavernous-Fistula.htm.
23. Karhanová M, Kovář R, Fryšák Z. et al. Postižení okohybných svalů u pacientů s endokrinní orbitopatií [Extraocular Muscle Involvement in Patients with Thyroid-associated Orbitopathy]. Ces Slov Oftal. 2014;2 : 66–71. Slovak.
24. Karhanová M, Fryšák Z, Šín M, Zapletalová J, Řehák J, Herman M. Correlation between magnetic resonance imaging and ultrasound measurements of eye muscle thickness in thyroid-associated. Biomedical papers of the Medical Faculty of the University Palacký, Olomouc Czech Republic. 2015;159(2):307–312.
25. Celik O, Buyuktas D, Islak C, Sarici AM, Gundogdu AS. The association of carotid cavernous fistula with Graves' ophthalmopathy. Indian J Ophthalmol. 2013;61(7):349–351.
26. Furdová A, Babál P, Kobzová S. Meningeómy zrakového nervu očnice [Optic nerve orbital meningioma]. Ces Slov Oftal. 2018;74(1):23–30. Slovak.
27. Polster SP, Zeineddine HA, Baron J, Lee S-K, Awad IA. Patients with cranial dural arteriovenous fistulas may benefit from expanded hypercoagulability and cancer screening. J Neurosurg. 2018 Oct;129(4):1–7.
28. Thinda S, Melson MR, Kuchtey RW. Worsening angle closure glaucoma and choroidal detachments subsequent to closure of a carotid cavernous fistula. BMC Ophthalmol. 2012 12(28); Available from: https://doi.org/10.1186/1471-2415-12-28.
29. Yeung, S. W. et al. Spontaneous carotid cavernous fistula complicating pregnancy. Hong Kong Med. J. 2013;19(3):258–261.
30. Debrun GM, Aletich VA, Miller NR. Et al. Carotid-cavernous fistulas. Neurosurg Focus. 2012;32(5):E9. Available from: https://PubMed.gov/22537135. DOI: 10.3171/2012.2.Focus1223].
31. Higashida RT, Hieshima GB, Halbach VV, Bentson JR, Goto K. Closure of carotid cavernous sinus fistulae by external compression of the carotid artery and jugular vein. Acta Radiol Suppl. 1986;369 : 580–583.
32. Chuman H, Trobe JD, Petty EM et al. Spontaneous direct carotid-cavernous fistula in Ehlers-Danlos syndrome type IV: two case reports and a review of the literature. J Neuro-ophthalmol. 2002;22(2):75–81.
33. Furdová A, Juhás J, Šramka M, Králik G. Liečba melanómu corpus ciliare stereotaktickou rádiochirurgiou [Ciliary body melanoma treatment by stereotactic radiosurgery]. Ces Slov Oftal. 2017;73(5–6):204–210. Slovak.
34. Friedman JA, Pollock BE, Nichols DA, Gorman DA, Foote RL, Stafford SL. Results of combined stereotactic radiosurgery and transarterial embolization for dural arteriovenous fistulas of the transverse and sigmoid sinuses. J Neurosurg. 2001;94 : 886–891.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology
2020 Issue 5-
All articles in this issue
- Carotid-cavernous fistula from the perspective of an ophthalmologist A Review
- PRESBYOPIA MANAGEMENT WITH DIFFRACTIVE PHAKIC POSTERIOR CHAMBER IOL
- HIGHLIGHTS OF HYPERTENSIVE AND NORMOTENSIVE GLAUCOMA
- HIGHLIGHTS OF ADVANCES IN MEDICAL RETINA FROM THE VIRTUAL WORLD OPHTHALMOLOGY CONGRESS 2020
- PUPILLOTONIA AND ADIE SYNDROME
- TRANSSCLERAL DIODE CYCLOPHOTOCOAGULATION IN TREATMENT OF GLAUCOMA
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- PUPILLOTONIA AND ADIE SYNDROME
- Carotid-cavernous fistula from the perspective of an ophthalmologist A Review
- TRANSSCLERAL DIODE CYCLOPHOTOCOAGULATION IN TREATMENT OF GLAUCOMA
- HIGHLIGHTS OF HYPERTENSIVE AND NORMOTENSIVE GLAUCOMA
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career