-
Medical journals
- Career
Porucha motility bulbu s diplopií jako první příznak tumoru prorůstajícího do orbity z vedlejších dutin nosních
Authors: J. Jordáková
Authors‘ workplace: Oční oddělení, Oblastní nemocnice Kladno a. s., primář MUDr. Jan Blumenstein
Published in: Čes. a slov. Oftal., 72, 2016, No. 4, p. 157-163
Category: Case Report
Overview
Práce pojednává formou dvou kazuistik o našich zkušenostech s diagnostikou tumorů vedlejších dutin nosních u pacientů, které na naši ambulanci přivedla porucha motility bulbu s diplopií, jež byla prvním příznakem těchto tumorů. Dále je uveden vyšetřovací a terapeutický postup vedený ve spolupráci s pracovišti jiných specializací. V prvním případě se jedná o tumor vycházející primárně z maxilárního sinu, v druhém případě je lokalizace v maxilární dutině sekundární.
Metodika:
Kazuistická sdělení.Klíčová slova:
diplopie, tumory paranazálních dutin, invaze do orbity, spinocelulární karcinomÚVOD
Příčiny diplopie u nádorů prorůstajících do orbity z okolních struktur mohou být buď mechanické (dislokace bulbu a/nebo okohybného svalu ložiskovým procesem v orbitě) nebo neurogenní (parézy okohybných nervů zejména z útlaku v oblasti hrotu očnice). Tumory vedlejších dutin nosních nepatří v rámci diferenciální diagnostiky při vyšetřování pacienta s diplopií na první místo, ale neměli bychom na ně zapomínat.
Při vyšetřování pacienta s diplopií si všímáme postavení a polohy oka. Je třeba zhodnotit deviaci (heterotropii) bulbu (úchylku v postavení oka danou při paralytickém strabismu nejen poruchou funkce postižených svalů, ale především hyperfunkcí antagonistů paretických svalů). Hodnotíme primární a sekundární úchylku. Dále vyšetřujeme hybnost bulbů ve všech pohledových směrech a zjišťujeme korelaci subjektivního vjemu diplopie s úchylkou oka. Povšimnout si musíme též event. kompenzačního postavení hlavy.
Při hodnocení polohy oka posuzujeme dislokaci bulbu v rovině frontální a dále v ose sagitální. Určujeme tedy, zda se jedná o exoftalmus nebo enoftalmus axiální či paraaxiální.
V rámci diferenciálně diagnostické rozvahy při vyšetřování diplopie dále zaměřujeme pozornost na vzhled okolí oka (otoky, retrakce víček, ptóza). Opomenout bychom neměli ani zhodnocení nystagmu, který nemusí být v primárním postavení patrný a objeví se nebo se zvýrazní v krajních pohledových směrech. Na předním segmentu oka se zaměřujeme na injekci, chemózu a zornicové reakce, vyšetřujeme i citlivost rohovky. Na fundu nás zajímá zejména vzhled papily zrakového nervu, při protruzi bulbu hledáme též nařasení sítnice. Vždy je vhodné vyšetřit i perimetr. Vyšetření dokončíme palpačním vyšetřením orbitálního vchodu k vyloučení rezistence.
Z dalších příznaků již nesouvisejících přímo s okem hodnotíme a ptáme se na poruchy čití v inervační oblasti n. V., parézu n. VII., nosní neprůchodnost a sekreci, poruchy pohybu, stability, pocit závratě, nauzeu, tinitus, poruchu sluchu.
Z anamnestických dat pátráme v osobní i rodinné anamnéze po cévních chorobách, diabetu, demyelinizačních onemocněních, neurologických onemocněních (např. epilepsie, myastenia gravis), onemocnění štítné žlázy a nádorových onemocněních (5, 9, 10, 11, 14).
Kazuistika č. 1
Muž, 62 let, přichází pro otok víček levého oka trvající cca 14 dní a pocit rozmazaného a dvojitého vidění. Nikdy se s ničím neléčil, ale u lékaře již 30 let nebyl, nemá ani obvodního lékaře, kuřák 30-40 cigaret/den, pivo pije téměř denně.
Z vyšetření uvádím pouze patologické nálezy:
V primárním postavení oko levé (OL) v hypertropii a lehce exotropii, v alternantním krycím testu dotahuje oko pravé (OP) zdola a zevně, OL shora a zevně. Motilita levého bulbu omezena zejména dolů a temporálně. Pacient udává diplopii v celé levé polovině zorného pole, při pohledu max. dolů i max. nahoru, maximum disparace obrazů udává nahoře vlevo. Obrazy jsou posunuty vertikálně i horizontálně. Pacient opakovaně uvádí, že periferní obraz je z OP. Na Worthových světlech vidí 5 světel. Oční štěrbiny jsou asymetrické, na OL oční štěrbina užší 6 mm, na OP 9 mm, anizokorie, zornice OP užší, OL širší, na osvit reagují, levá obleněně. Papila vlevo s širší exkavací než vpravo.
Pacienta jsme odeslali na CT hlavy. Diferenciálně diagnosticky jsme zvažovali ložiskový proces v očnici vlevo (tumor, pseudotumor)/ tumor prorůstající do orbity z okolí/ zánětlivou afekci paranazálních dutin s provalením obsahu do orbity (méně pravděpodobné, pacient nejeví známky takto rozsáhlého zánětlivého onemocnění)/ endokrinní orbitopatii (méně pravděpodobné, pacient se nikdy neléčil se štítnou žlázou, nemá víčkové příznaky ani protruzi bulbu).
Na CT hlavy byly zachyceny patologické hmoty levé maxilární dutiny, šířící se do etmoidálních dutin vlevo, do levého nosního průduchu a do levé orbity vytlačující levý bulbus, uzurující přilehlý skelet - v.s. tumor, denzní obsah pravé maxilární dutiny - v.s. sinusitis maxilaris l.dx.
Při kontrole s výsledkem CT s odstupem 14 dnů pacient vnímá po nadzdvižení víčka rušivé dvojité vidění. Na cílený dotaz pacient udává asi 1–2 měsíce trvající rýmu, bez příměsi krve, pocit ucpaného nosu. Došlo k drobného zhoršení vizu na 5/6č. s +3,0D sf., J.č.2 s +6,0D sf.,
Image 1. CT hlavy – koronární řez 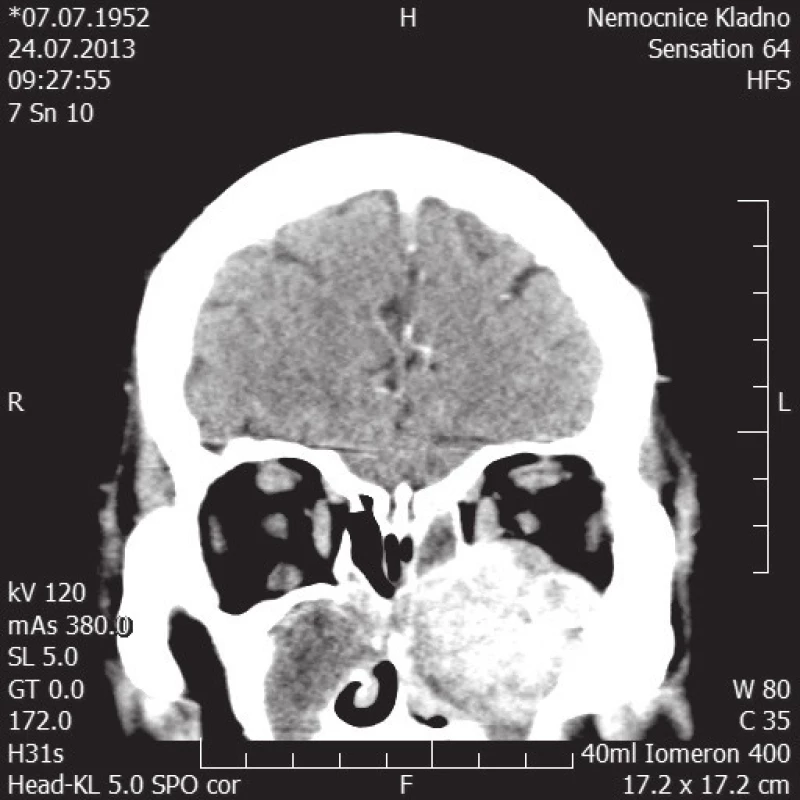
Image 2. MR hlavy – koronární řez 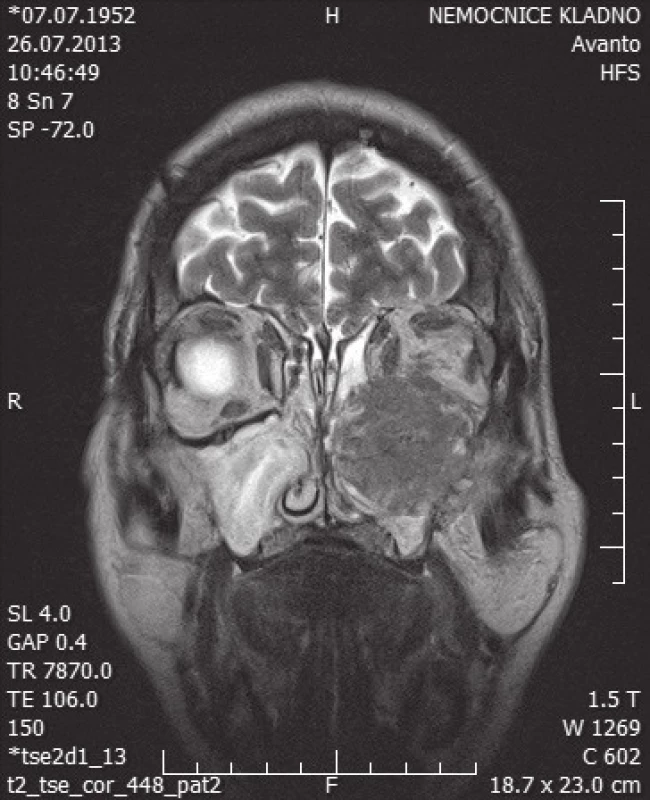
v primárním postavení je bulbus OL již jasně dislokován nahoru a zevně a lehce v exotropii, víčko zakrývá celou zornici, motilita levého bulbu omezena zejména dolů a temporálně, pacient udává diplopii v celé levé polovině zorného pole a při pohledu max. dolů i max. nahoru, oční štěrbiny asymetrické, na OL oční štěrbina užší – 5 mm, na OP 9 mm, palpačně dolní víčko s edémem a tuhými hmotami v hloubi víčka, anizokorie, zornice OP užší, OL širší, na osvit reagují, levá obleněně.
Pacient byl odeslán se suspekcí na tumor k ORL vyšetření, kde byla indikována MR hlavy.
Image 3. MR hlavy – sagitální řez 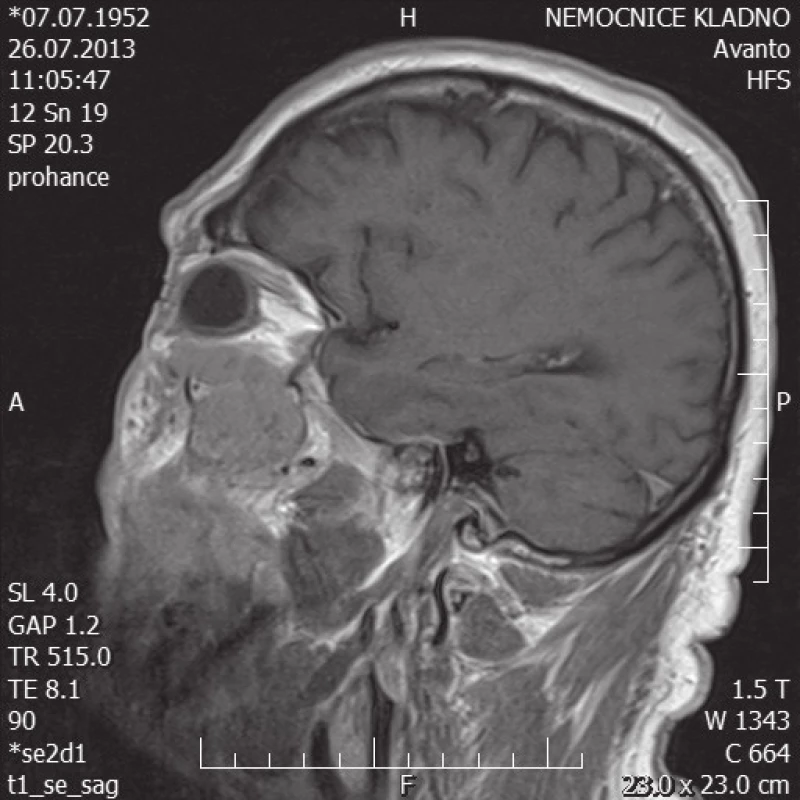
Dle MR hlavy patologický útvar kulovitého tvaru, nerovných kontur, vel. cca 43x45x48mm, T2 i T1 izosignální a postkontrastně se poměrně rovnoměrně sytící, zcela vyplňující levou maxilární dutinu, destruující okolní kosti (stěny a strop levé maxilární dutiny, stěny levostranných etmoidů, částečně i nosní septum, v. s. infiltrující malé křídlo klínové kosti vlevo), šířící se do levostranných nosních průduchů, etmoidálních dutin, do levé orbity, fossa infratemporalis s infiltraci pterygoidálního svalu, ventrálně měkkých tkání levé tváře. Spodina levé orbity je destruována a patologické hmoty se šíří do spodní části levé orbity, mají těsný vztah k m. rectus inferior, dislokují jej i oční bulbus kranioventrálně. Okrajově prominují z nosu do nosohltanu.
Image 5. Nález po skončení operačního výkonu 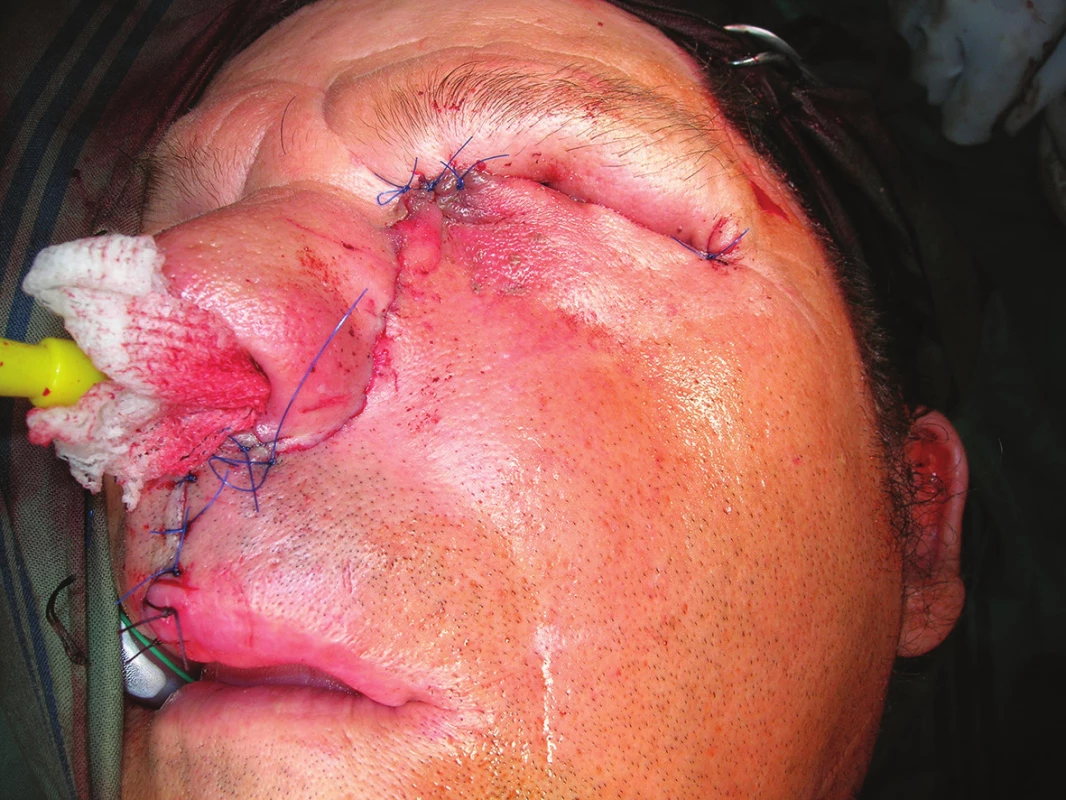
Image 6. Pooperační dutina dva roky po výkonu 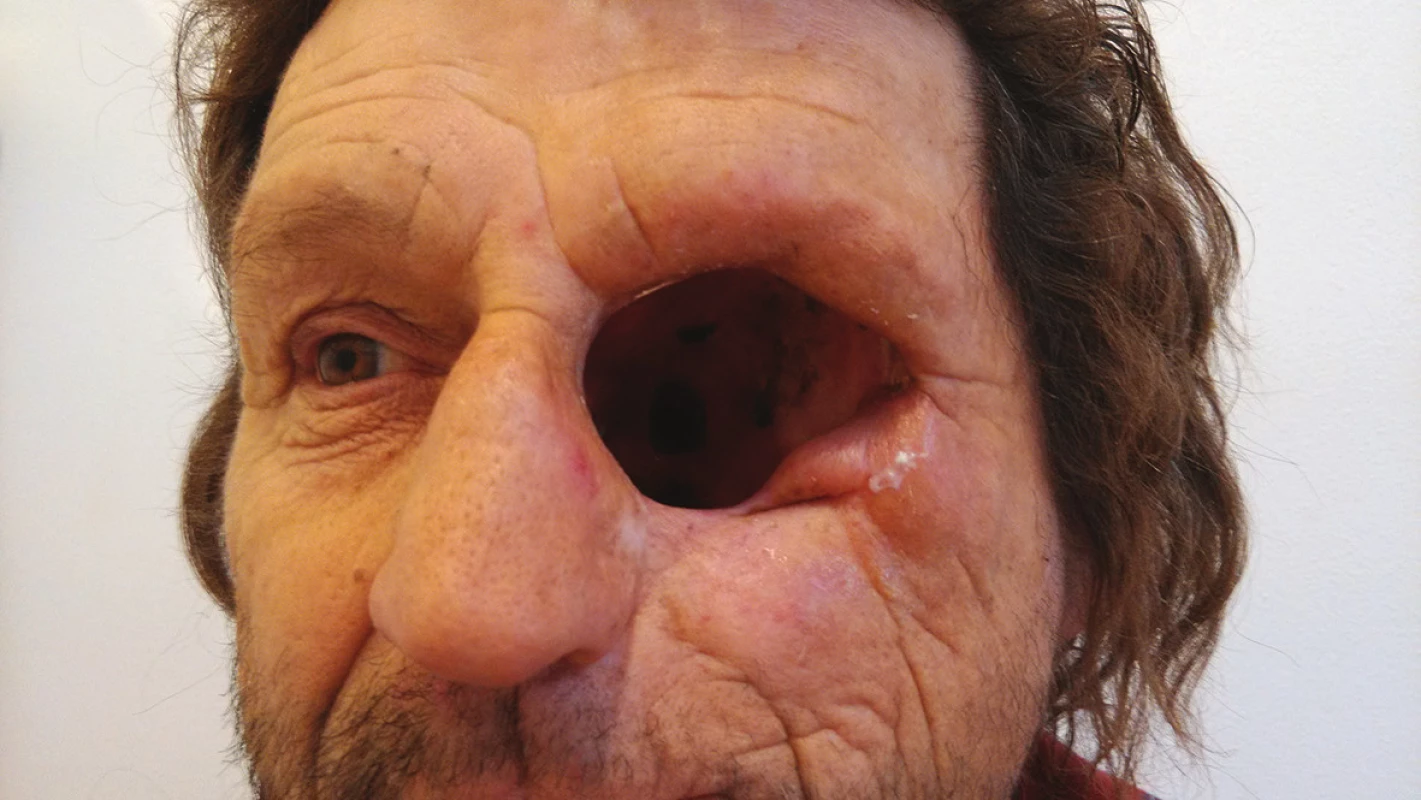
Image 7. Pacient s nasazenou epitézou 
Patologický obsah pravé maxilární dutiny a nástěnné změny frontální dutiny - v.s. sinusitis.
Intrakraniálně jen četná drobná nespecifická ložiska v bílé hmotě frontálně bilat., v.s. postischemická či pozánětlivá.
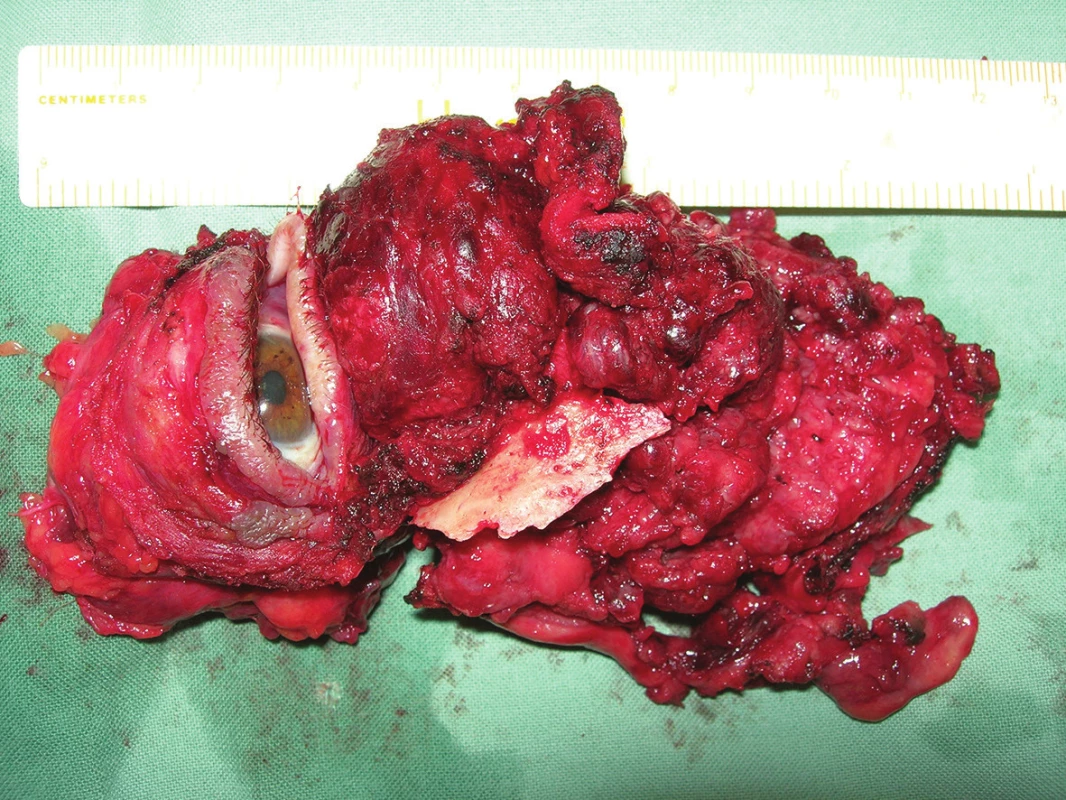
Pacienta kolegové z ORL odeslali k vyšetření a navržení operačního postupu na Kliniku otorhinolaryngologie a chirurgie hlavy a krku do FN Motol. Pacient nejdříve podstoupil odběr vzorku na histologické vyšetření a měsíc od stanovení diagnózy na CT hlavy bylo provedeno definitivní operační řešení (maxillectomia subtotalis, exenteratio orbitae sin., plastica rhinobasis, dissectio nodi lymphatici colli l. sin. I-V).
Histologicky se jednalo o carcinoma spinocelularis sinus maxillaris et orbitae l. sin. pT4pN0. Následně pacient podstoupil chemoterapii i radioterapii, dle kontrolního CT hlavy byl po roce od výkonu bez známek recidivy. V současnosti je po více než 2 letech stále bez známek recidivy, subjektivně bez bolesti, bez obtíží. Pooperační dutina je klidná, zevně na krku má poradiační změny. Pacient pooperační dutinu kryje střídavě obvazem a epitézou, která objektivně vyhovuje, ale subjektivně pacient není zcela spokojen s barvou epitézy, která se mu zejména v zimních měsících jeví příliš tmavá, protože se vyráběla v létě, když byl hodně opálený.
Kazuistika č. 2
Pacientka, 83 let, v naší péči od 5/2014, kdy byla odeslána ambulantním očním lékařem pro lagoftalmus vlevo a nesmáčivou lézi rohovky. Vizus OL prsty na 1 m, certa, byl vysvětlitelný nálezem na rohovce. Paréza n. VII. vznikla po odstranění recidivy spinocelulárního karcinomu na levé tváři v oblasti nad maxilární dutinou na rozhraní s dolním víčkem (první operace 1. 10. 2013, reoperace 30. 10. 2013). Již v době prvního vyšetření u nás pacientka udává také bolesti v inervační oblasti 2. větve trigeminu, které ale spojuje s extrakcí zubu 3/2014. Na našem oddělení byla provedena parciální tarzorafie vlevo, pacientka dochází na pravidelné kontroly, nález na rohovce stabilizován. Současně je pacientka v péči neurologa pro parézu n. VII. a neuralgickou bolest levé tváře.
Image 8. CT hlavy – koronární řez 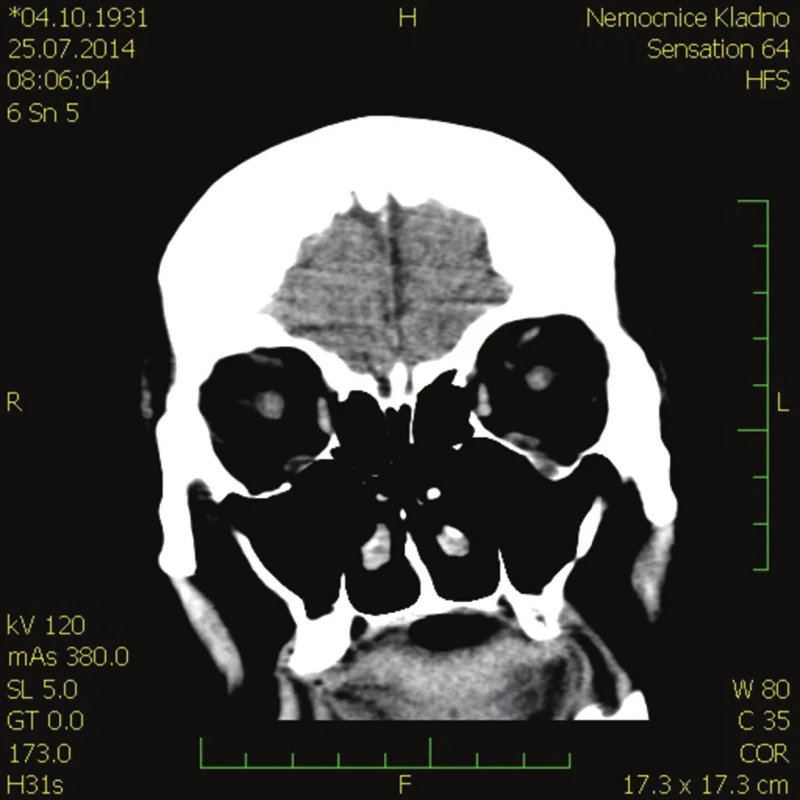
Image 9. MR hlavy – koronární řez 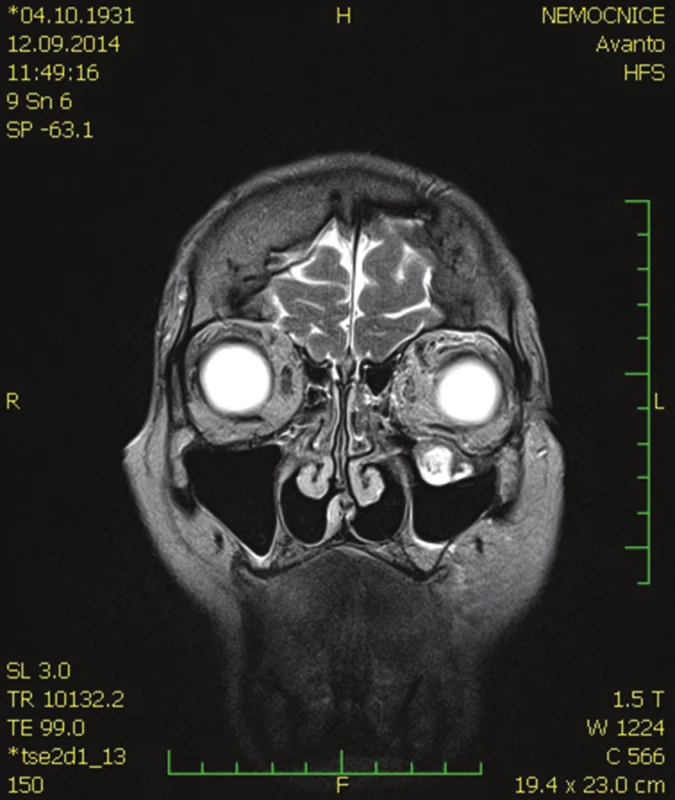
Při plánované kontrole v 6/2014 jsme zjistili zhoršení vizu OL na pohyb, certa, nález na předním segmentu beze změny, nově vázne abdukce OL, oko nepřetáhne přes střední čáru.
Pacientku jsme proto odeslali na kontrolní neurologické vyšetření se susp. parézou n. VI., kde bylo indikováno CT hlavy. Na CT hlavy byly popsány pouze drobné starší ischemické změny vpravo v oblasti bazálních ganglií a periventrikulárně, susp. st.p. otitis media chron. l. sin., kostní ložiska v okcipitální kosti budící spíše dojem benigních lézí, plazmocytom méně pravděpodobný, doporučeno vyloučit laboratorně.
Na přelomu 7–8/2014 se objevil pokles horního víčka OL, pacientka proto vyhledala neurologa. Při naší kontrole koncem 8/2014 pacientka udává zhoršující se pokles horního víčka, které zakrývá celou zornici. Dále jsme zjistili výrazné zhoršení motility levého bulbu, který byl téměř nehybný, diskrétní pohyb pouze do elevace a deprese. Jizva na rozhraní dolního víčka a tváře vlevo klidná, bez známek recidivy kožního tumoru.
Pro progredující ptózu horního víčka a totální oftalmoplegii jsme indikovali MR hlavy. Dle popisu MR hlavy se do báze levé orbity vyklenuje patologické ložisko, které se propaguje z podkoží při dolní části levé očnice, zasahuje do maxilární dutiny a působí defekt kosti stropu levé maxilární dutiny – báze orbity, vyklenuje se částečně do spodiny orbity extrakonálně, dislokuje dolní okohybný sval kraniálně, ložisko zasahuje až za polovinu hloubky orbity, je celkové velikosti přibližně 14x16x35 mm, nepravidelného tvaru, T2 nehomogenního signálu, centrálně převážně T2 hypersignální, T1 hyposignální, postkontrastně dochází k významné opacifikaci ložiska, centrální části se neopacifikují. Susp. atrofie kmene n. V. vlevo.
Pacientka byla vyšetřena kožním lékařem, onkologem a na Klinice otorhinolaryngologie a chirurgie hlavy a krku FN Motol, operační postup nebyl indikován. V 11/2014 byla provedena kontrolní MR hlavy. Při srovnání s MR z 9/2014 je patologické ložisko v oblasti levé tváře v progresi – propaguje se do báze levé orbity a levé maxilární dutiny, intrakraniálně, do žvýkacích svalů vlevo a v.s. infiltrovaná i příušní žláza vlevo. Rozsah infiltrace kosti je rovněž větší, intrakraniálně jsou mírně odtlačeny přilehlé gyry levého temp. laloku, s v.s. drážděním mozkových obalů v této oblasti.
Image 10. MR hlavy – sagitální řez 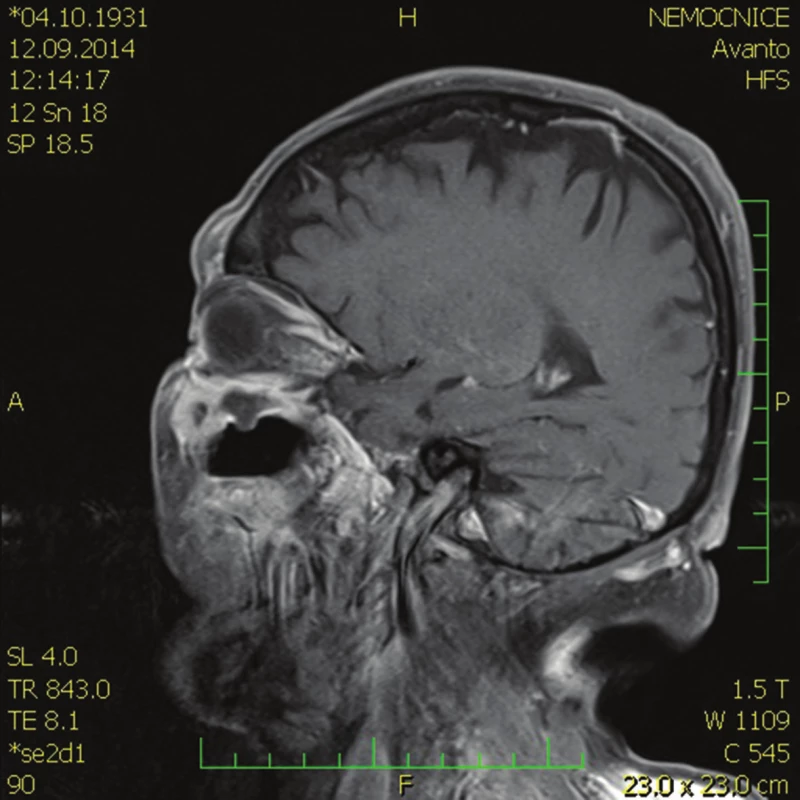
Vzhledem k progresi nálezu byla indikována paliativní radioterapie. Na oční kontrolu pacientka přichází po skončení radioterapie koncem 1/2015, nálezu dominuje výrazná asymetrie obličeje s ptózou obočí vlevo asi o 1,5 cm, totální ptóza horního víčka, bulbus OL je zcela nehybný, nově je přítomen také poradiační erytém víček a levé tváře. Nález na rohovce stabilní.
Koncem 4/2015 došlo k progresi nálezu, objevila se ulcerace kůže nad maxilární dutinou, perforace mezi maxilární dutinou a dutinou nosní a druhá s dutinou ústní. Pacientka zemřela 11 měsíců od vzniku první okohybné poruchy s hlubokým defektem tváře do maxilární dutiny.
Diskuse
Orbitální tumory jak primární, tak i sekundární představují problematiku, která vyžaduje multioborový přístup k terapii. V české a slovenské odborné oftalmologické literatuře nalezneme nemnoho článků věnujících se primárním tumorům orbity, ale statistická data o tumorech sekundárních jsou velmi chudá. Dle třináctileté studie slovenských autorů publikované v r. 1994 tvořili maligní tumory 43 % nádorů očnice. V jejich souboru bylo 30 % tumorů orbity sekundárních, jednalo se nejčastěji o meningeomy 10 %, karcinomy víček (basaliom a epidermoidní karcinom) 10 %, nádory prorůstající z vedlejších dutin nosních tvořily jen 1,4 % (3). K podobnému závěru ohledně počtu maligních tumorů došel i Krásný a kolektiv v desetileté studii nádorů očnice. Dle této studie z r. 2008 lymfomy tvořily 45 %, z dalších malignit se jednalo o karcinomy orbitopalpebrální oblasti ve 31,5 %, prorůstání spojivkového melanomu do orbitální oblasti ve 13 % případů, bazaliom byl diagnostikován v 7,5 % a sarkom ve 2,5 %. Sekundární tumory nebyly v této studii hodnoceny (7). Velkou skupinu ložiskových procesů v očnici tvoří tumor imitující útvary, dle Krásného 40 % tumorózní útvarů očnice tvořil zánětlivý pseudotumor (7). V případě postižení vedlejších dutin nosních a orbity současně bychom v rámci diferenciálně diagnostické rozvahy neměli opomenout nenádorové, ale přesto život i zrak ohrožující onemocnění Wegenerovu granulomatózu (nově granulomatóza s polyangiitidou), u níž se orbitální komplikace objeví asi u 15 % nemocných.
Tumory sinonazální lokalizace jsou poměrně vzácné (v ČR se jejich incidence udává 0,5–0,6/100 000 obyvatel), ale jejich invaze do orbity je relativně častá, protože nádory jsou dlouho asymptomatické nebo se projevují symptomy podobnými zánětlivému onemocnění dutiny nosní a paranazálních dutin. Imitace zánětlivých příznaků vede často k chybné nebo opožděné diagnóze. Na rozdíl od zánětlivých onemocnění však bývají obdobné příznaky tumorů ve většině případů striktně unilaterální. Pacienti proto přicházejí často v pokročilém stadiu onemocnění, kdy tumor prorůstá do okolních tkání a struktur – orbity, mozku a mozkových plen či fossa pterygopalatina. Prorůstání do orbity je přítomno u 10–15 % pacientů (2, 6).
U většiny pacientů patří mezi první projevy unilaterální nosní obstrukce (45 %), exoftalmus (36 %), dislokace bulbu a diplopie (22 %), bolest v obličeji nebo bolest hlavy (20 %), unilaterální epistaxe nebo sekrece z nosu (22 %), dále zhoršení čichu, otok víčka, zduření nebo otok v obličeji a poruchy senzitivity v inervační oblasti 2. větve trigeminu (2).
Medián věku je 40 let, incidence je lehce vyšší u mužů. Nikotinismus a abúzus alkoholu udává více než 50 % pacientů (2).
Z malignit nosu a vedlejších dutin nosních se nejčastěji setkáváme se spinocelulárním karcinomem (70 %), jeho nejčastější lokalizací je laterální stěna dutiny nosní a sinus maxillaris. Regionální metastázy se vyskytují asi ve 20 % případů, vzdálené metastázy tvoří dlaždicobuněčný karcinom u 10 % pacientů (6).
Spinocelulární karcinom invaduje do orbity nejčastěji. Kromě tohoto tumoru mohou do orbity prorůstat i další typy paranazálních malignit – maligní melanom, nazální gliom, adenokarcinom, neuroendokrinní karcinomy, lymfom a dále tumory prorůstající do dutin z jiných částí hlavy a obličeje – rabdomyosarkom (nejčastěji z nosohltanu), kožní tumory nebo karcinom slinných žláz (2).
Invaze do orbity je dle závěrů Chu Y. a kolektivu mírně častější u karcinomů nosní dutiny než u karcinomů vedlejších dutin nosních, čímž se jejich pozorování liší od většiny předchozích studií, což může být ovlivněno typem studie (zda je hlavním kritériem zkoumaného souboru právě orbitální invaze či je to sekundárně zkoumaný znak – dle autorů tohoto článku je většina předchozích studií totiž zaměřena na nosní a paranazální tumory a ne na tumory nazoorbitální, tak jako studie Chu Y. a kolektivu) (2).
V době diagnózy se v 70 % i častěji setkáváme s pokročilým tumorem ve stadiu T3 (nádor porušuje kteroukoli z následujících struktur: kost zadní stěny dutiny čelistní, podkožní tkáně, kůži tváře, spodinu nebo mediální stěnu orbity, fossa infratemporalis, lamely křídlového výběžku kosti klínové, sinus ethmoidales) a T4 (nádor porušuje obsah očnice kromě spodiny a mediální stěny včetně vrcholu a/nebo kteroukoli z následujících struktur: lamina cribrosa, spodinu lebeční, nasopharynx, sinus sphenoidalis, sinus frontalis) (2,6).
U našeho pacienta z první kazuistiky se potvrdilo hned několik charakteristických znaků pro tumor vedlejších dutin nosních prorůstající do očnice. Prvními projevy, kterým ale pacient nepřikládal takovou váhu, aby vyhledal lékaře, byla horší nosní průchodnost vlevo a sekrece z nosu. Prvním projevem, jenž přiměl pacienta k návštěvě lékaře, bylo až dvojité vidění téměř ve všech pohledových směrech. Během našeho vyšetření byla zjištěna dislokace bulbu a otok víčka. Tyto příznaky také korelují se statisticky uváděnými častými očními projevy onemocnění. Pacient je letitý silný kuřák, abusus alkoholu udává téměř denně.
Histologicky byl verifikován spinocelulární karcinom maxilární dutiny v pokročilém stadiu pT4pN0, který patří mezi nejčastější malignity vedlejších dutin nosních a je i nejčastějším tumorem, který se chová lokálně invazivně a prorůstá do orbity.
Při rozboru diplopie pacient udával oproti očekávání periferní obrázek jako obraz oka pravého. Tento vjem si vysvětluji velkou dislokací a deviací bulbu levého oka zevně. Pravé oko není schopno zaujmout takovou krajní polohu při pohledu vlevo, aby se dostalo do stejné polohy jako oko levé.
Dalším nápadným příznakem na oku pacienta byla anizokorie patrná již při prvním vyšetření. Její vznik přisuzuji útlaku parasympatické části dolní větve n. III. v hrotu očnice, který vedl k poruše parasympatické inervace zornice.
Kazuistiku č. 2 jsem zařadila pro srovnání subjektivních potíží, příznaků i terapeutického postupu s prvním případem. Kožní nález v místě jizvy byl po dobu našeho sledování před stanovením diagnózy i několik měsíců poté bez známek recidivy, expanze spinocelulárního karcinomu ale pokračovala přes podkoží a maxilární dutinu až do orbity a dále intrakraniálně. Nabízí se otázka, zda bolesti v oblasti levé tváře opravdu souvisely s extrakcí zubu nebo zda již byly projevem propagace tumoru. Jak uvádí Palmar, chronická idiopatická bolest v obličeji a parestézie v inervační oblasti n. infraorbitalis mohou být snadno podcenitelnými příznaky tumorů maxilární dutiny (12). Během dvou měsíců progredovala porucha motility od omezení abdukce k totální oftalmoplegii a ptóze horního víčka. Diplopii pacientka vzhledem k praktické slepotě levého oka nepozorovala. Posouzení exoftalmu bylo díky parciální tarzorafii obtížné. Na MR hlavy v době vzniku totální oftalmoplegie a ptózy není sice popsána expanze tumoru až do hrotu očnice, ale vzhledem k rozsahu okohybné poruchy ji předpokládáme.
Léčba těchto sekundárních tumorů očnice zahrnuje chirurgické řešení, radioterapii nebo jejich kombinaci a chemoterapii obvykle jako aditivní léčebnou metodu. Z chirurgických možností se nabízí dolní, střední nebo totální maxilektomie, rozšířená exenterace očnice, kraniofaciální nebo koronární resekce, resekce tumoru z laterální rhinotomie, event. kombinace těchto výkonů (2, 6, 8).
Volba nejhodnějšího terapeutického postupu je vždy otázkou multioborovou. Léčba je plánována a vedena ve spolupráci otorinolaryngologa, orbitálního chirurga, onkologa, radiodiagnostika, patologa, event. neurochirurga a dermatologa. Přihlédnout musíme samozřejmě vždy k celkovému zdravotnímu stavu pacienta (13). Rozdílný terapeutický postup byl za této spolupráce plánován i v našich případech a byl volen značně odlišně tak, aby byl pro pacienta vzhledem k věku, zdravotnímu stavu a rozsahu tumoru co nejpřínosnější a zároveň pro pacientku z kazuistiky č. 2 co nejšetrnější. Proto bylo od operačního řešení upuštěno a pacientka podstoupila pouze paliativní radioterapii.
S ohledem na výraznou mutilaci obličeje rozsáhlými operačními výkony je důležitá také následná péče vedoucí ke zlepšení kosmetického vzhledu a tím i zařazení zpět do běžného denního režimu s dostatečně vysokou kvalitou života (1, 2). Již předoperačně je vhodné plánovat kosmetické krytí defektů v obličeji, což přispívá ke zlepšení psychického stavu i motivace pacienta. Kromě rekonstrukčních plastických výkonů k tomuto účelu slouží silikonové protézy a oční protézy. V současnosti vývoj moderních technologií umožňuje výrobu přesných kopií různých částí lidského těla, při běžném pohledu téměř nerozeznatelných od okolní tkáně. Tím se pro některé pacienty stává volba epitézy řešením vhodnějším nejen po stránce terapeutické (nejsou nutné další operační výkony, volná trepanační dutina nekrytá kožním lalokem umožňuje dřívější záchyt případné recidivy tumoru), ale i po stránce kosmetické. Epitézy mohou být fixovány k tělu buď pomocí lepidla, nebo se fixují k obrubě brýlí a pacient si epitézu nasazuje současně s brýlemi. Poslední možností připevnění epitéz je fixace pomocí titanových šroubů a magnetů, která ale není vhodná u pacientů s malignímu tumory, protože tyto materiály mohou limitovat kontrolní vyšetření CT a MR k vyloučení recidivy vznikem artefaktů. (1, 4) U našeho pacienta epitéza velmi pěkně drží při fixaci lepidlem, tvarově odpovídá druhé polovině obličeje, přesto pro nás trochu překvapivě pacient není zcela spokojen, protože má pocit, že barva epitézy není totožná s barvou okolní kůže zejména v zimních měsících, kdy mu připadá přijatelnější krýt si trepanační dutinu obvazem. Objektivně je výsledný kosmetický efekt s epitézou ale více než uspokojivý.
Závěr
Při vyšetřování pacientů s diplopií, poruchou motility a dislokací bulbu bychom problematiku expanzivně se šířících tumorů z vedlejších dutin nosních měli mít na paměti, protože právě tyto oční příznaky patří často mezi první, které pacienta přimějí vyhledat lékaře a jsou obvykle známkou již velmi pokročilého onemocnění. V rámci diferenciálně diagnostické rozvahy nám jsou kromě znalostí topograficko-anatomických poměrů v očnici a okolí užitečná i anamnestická data týkající se nosní průchodnosti a sekrece z nosu, kterým pacient nemusí přikládat takovou váhu, aby je sám uvedl, a dále informace o bolesti v inervační oblasti trojklanného nervu.
Terapeutický postup by měl být volen vždy individuálně za multioborové spolupráce. Při rozhodování musíme brát v úvahu, že před námi stojí pacient s velmi vážným, až život ohrožujícím onemocněním, které chceme radikálně léčit, ale na druhé straně většina chirurgických výkonů vedoucích k totální resekci tumorů je velmi náročná a výrazně mutiluje obličej pacienta. Proto bychom již před výkonem měli pacienta seznámit i s možnostmi následného kosmetického řešení, v němž se nám otevírají nové obzory s používáním stále propracovanějších a anatomicky věrohodnějších silikonových epitéz.
Za připomínky a korekturu velice děkuji primáři MUDr. Pavlu Diblíkovi a primáři MUDr. Janu Blumensteinovi. Za poskytnutou obrazovou dokumentaci děkuji Klinice otorhinolaryngologie a chirurgie hlavy a krku 1. LF a FN Motol a radiodiagnostickému oddělení Oblastní nemocnice Kladno.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne 19. 5. 2016
Do tisku přijato dne 26. 7. 2016
MUDr. Jana Jordáková
Oční oddělení
Oblastní nemocnice Kladno a.s.
Vančurova 1548
272 59 Kladno
e-mail: jana.jordakova@gmail.com
Sources
1. Boleslavská, J., Matoušek, P., Rosický, J. et al.: Obličejové (kraniofaciální) epitézy. Otorinolaryngologie a foniatrie, 63; 2014, No. 3 : 193–197.
2. Chu Y, Liu HG, Yu ZK.: Patterns and incidence of sinonasal malignancy with orbita invasion. Chin Med J (Engl). 2012 May;125(9):1638-42, http://www.ncbi.nlm.nih.gov/pubmed/22800835.
3. Chynoranský, M., Furdová, A., Oláh, Z.: Ochorenie očnice. Čs. Oftalmol, 50; 1994 : 98–104.
4. Furdová, A., Ferková, A., Krásnik, V. et al.: Exenterácia očnice pre malírny melanóm choroidey v štádiu T4; možnosti epitetického riešenia. Čes. a slov. Oftalmol, 71; 2015 : 150–157.
5. Kanski, J.J.: Neuro-ophtalmology, In Kanski, J.J.: Clinical ophthalmology a systematic approach, 5. vydání, Butterworth-Heinemann, 2003, s. 590–655.
6. Klozar, J.: Tumory nosu a vedlejších dutin nosních, http://zdravi.e15.cz/clanek/postgradualni-medicina/tumory-mosu-a-vedlejsich-dutin-nosnich-150743, 12/2002.
7. Krásný, J., Šach, J., Brunnerová, R. et al.: Orbitální tumory u dospělých – desetiletá studie. Čes a slov Oftalmol, 64; 2008 : 219–227.
8. Lin HF., Lui CC., Hsu HC., Lin SA.: Orbital exenteration for secondary orbital malignancy: a series of seven cases. ChangGung Med J 2002; 25 : 599–605.
9. Numenthaler, M., Bassetti, C., Daetwyler, Ch.: Poruchy pohyblivosti očních bulbů, ptóza a anomálie zornic, In Mumenthaler, M., Bassetti, C., Daetwyler, Ch.: Neurologická diferenciální diagnostika. Grada Publishing, Praha, 2008, s. 299–320.
10. Otradovec, J., Diplopie, In Otradovec, J.: Klinická neurooftalmologie. Praha, Grada Publishing 2003, s. 127–132.
11. Otradovec, J.: Periferní (nukleární a infranukleární) okohybné poruchy, In Otradovec, J.: Klinická neurooftalmologie, Praha, Grada Publishing 2003, s. 249–295.
12. Palmar S., Chapple IL., Late diagnosis of occult tumour – what lessons canwe learn? Br Dent J. 2012 Jun 8, 212 (11): 531–4. http://www.ncbi.nim.nih.gov/pubmed/22677840.
13. Šlapák, I.: Chirurgická léčba primárních tumorů orbity. Otorinolaryngie a Foniatrie, 57; 2008 : 206–209.
14. Vanek I., Bartošová J., Bartoš A.: Neurooftalmologie, In Kuchynka, P. a kolektiv, Oční lékařství, Praha, Grada Publishing 2007, s. 501–54
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2016 Issue 4-
All articles in this issue
- Nová diagnostická zobrazovací metoda – shear waves elastografie
- Historický přehled technik zadní lamelární keratoplastiky
- Hodnocení očního povrchu u pacientů léčených analogy prostaglandinů s ohledem na obsaženou konzervační látku
- Genová terapie dědičných onemocnění SÍTNICE A ZRAKOVÉHO NERVU: současný stav poznání
- HEMANGIOMY ORBITÁLNÍ KRAJINY U DĚTÍ
- MUTÁCIA BRAF A MOŽNOSTI IDENTIFIKÁCIE PROGNOSTICKÝCH MARKEROV METASTÁZOVANIA UVEÁLNEHO MELANÓMU
- Porucha motility bulbu s diplopií jako první příznak tumoru prorůstajícího do orbity z vedlejších dutin nosních
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Genová terapie dědičných onemocnění SÍTNICE A ZRAKOVÉHO NERVU: současný stav poznání
- Nová diagnostická zobrazovací metoda – shear waves elastografie
- HEMANGIOMY ORBITÁLNÍ KRAJINY U DĚTÍ
- MUTÁCIA BRAF A MOŽNOSTI IDENTIFIKÁCIE PROGNOSTICKÝCH MARKEROV METASTÁZOVANIA UVEÁLNEHO MELANÓMU
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career