-
Medical journals
- Career
Využití anti VEGF preparátů a PDT v léčbě retinálního juxtapapilárního hemangiomu
Authors: V. Matušková; D. Vysloužilová
Authors‘ workplace: Oční klinika FN a LF MU, Brno přednostka prof. MUDr. Eva Vlková, CSc.
Published in: Čes. a slov. Oftal., 70, 2014, No. 5, p. 196-200
Category: Case Report
Overview
Cíl:
Cílem této práce je prezentovat klinické zkušenosti s terapií retinálního juxtapapilárního hemangiomu pomocí intravitreální aplikace anti VEGF látky (bevacizumabu) a pomocí fotodynamické terapie (PDT) s Visudynem (verteporfinem).Materiál a metodika:
Autoři prezentují případ 34letého pacienta, u kterého byl diagnostikován retinální hemangiom lokalizovaný na papile n. II. Subjektivně pacient udával zhoršení vidění, při klinickém vyšetření byl v makule patrný edém s tvrdými exsudáty šířící se z hemangiomu, nejlépe korigovaná zraková ostrost (NKZO) byla 4/20.Výsledky:
Pacient nejprve absolvoval léčbu pomocí intravitreální aplikace bevacizumabu, po první aplikaci došlo k ústupu edému z makuly a ke zlepšení nejlépe korigované zrakové ostrosti na 4/12. Po měsíci od první aplikace došlo k recidivě edému a byly aplikovány další 2 injekce bevacizumabu, i přes tuto léčbu došlo k dalšímu zhoršení exsudace z hemangiomu a ke zhoršení nejlépe korigované zrakové ostrosti na 4/32. Následně bylo provedeno jedno sezení fotodynamické terapie s verteporfinem. Po této terapii došlo ke stabilizaci nálezu na očním pozadí, NKZO byla 4/40. Ani 1 rok po provedeném PDT nedošlo k recidivě.Závěr:
Na základě našich zkušeností se PDT s Visudynem jeví jako slibná metoda terapie juxtapapilárních kapilárních hemangiomů. PDT snižuje prosakování tekutiny z hemangiomu a redukuje velikost hemangiomu.Klíčová slova:
kapilární hemangiom, PDT, juxtapapilární hemangiom, bevacizumab, verteporfin, Hippel Lindaův syndromÚvod
Retinální hemangiom je benigní cévní nádor vycházející z cév sítnice nebo zrakového nervu. V anglosaské literatuře je někdy používáno synonymum retinální hemangioblastom. Vyskytuje se samostatně (jednostranně) nebo mnohočetně jako součást von Hippel Lindauova syndromu. Objevuje se obvykle u pacientů ve věku 15–35 let, medián věku výskytu hemangiomu u Hippel Lindauova syndromu je 18 let, u izolovaných lézí 31 let [3].
Tumor je složen z cévních struktur podobných kapilárám, proto se užívá označení kapilární. Hemangiom má obvykle endofytický růst. Je charakteristický oválným tvarem, růžovou barvou, dobrým ohraničením a dilatovanou, tortuózní přívodnou tepnou a odvodnou vénou. Často je spojen s přítomností retinálního otoku, serózní elevací sítnice či výskytem tvrdých exsudátů. Může být lokalizován na sítnici nebo na papile zrakového nervu. Méně častý je exofytický růst hemangiomu. V tomto případě je patrna malá dobře ohraničená plakoidní juxtapapilární léze s dilatovanými krevními cévami. Na fluorescenční angiografii lze pozorovat časnou hyperfluorescenci léze s pozdním prosakováním [3, 9].
Kazuistika
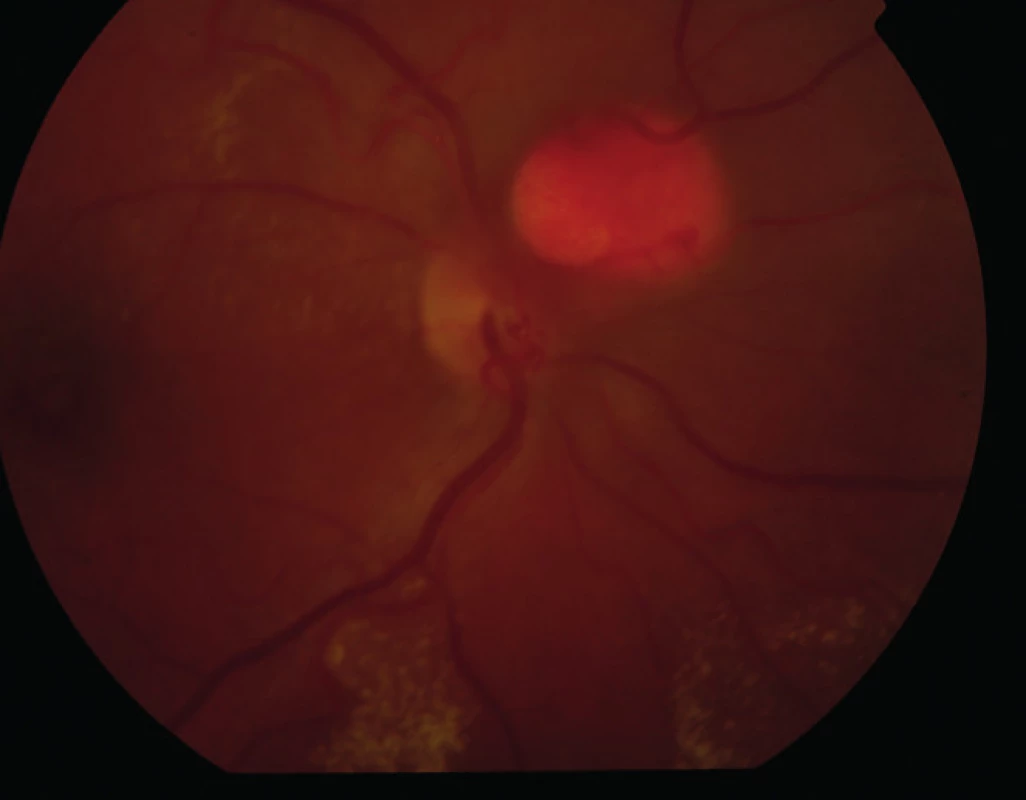
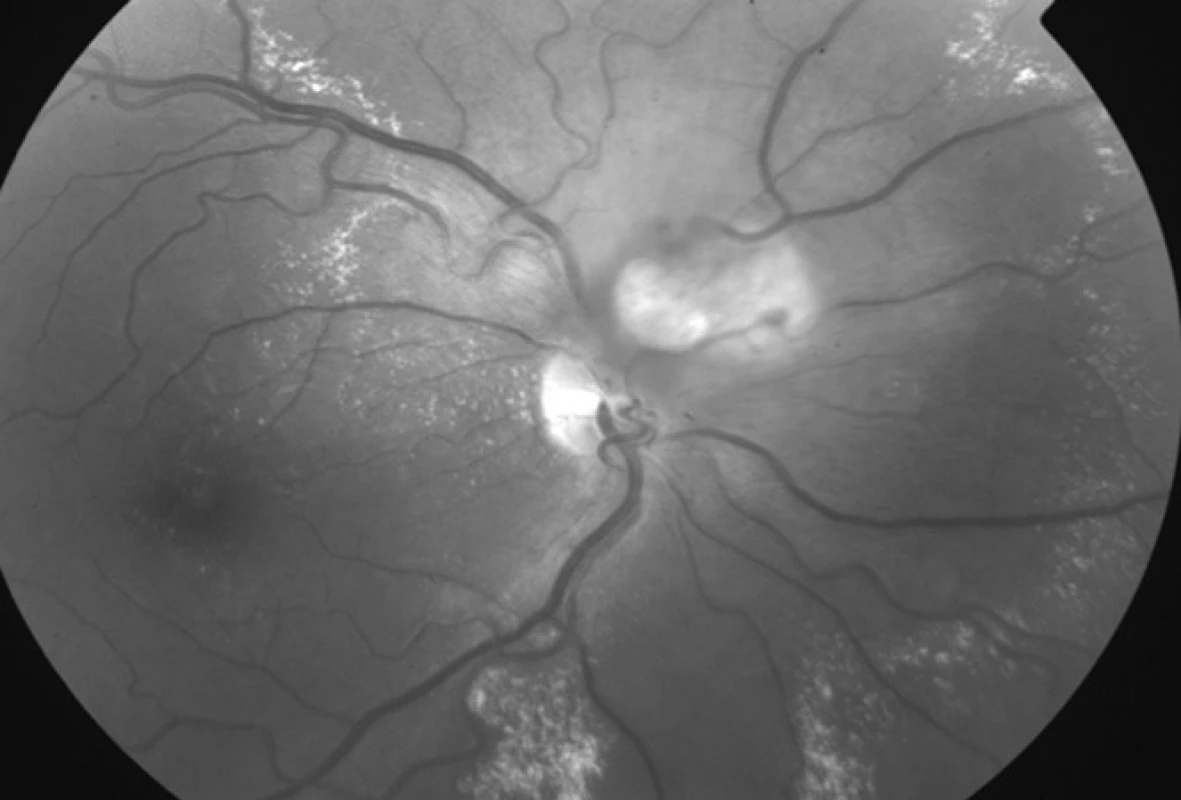
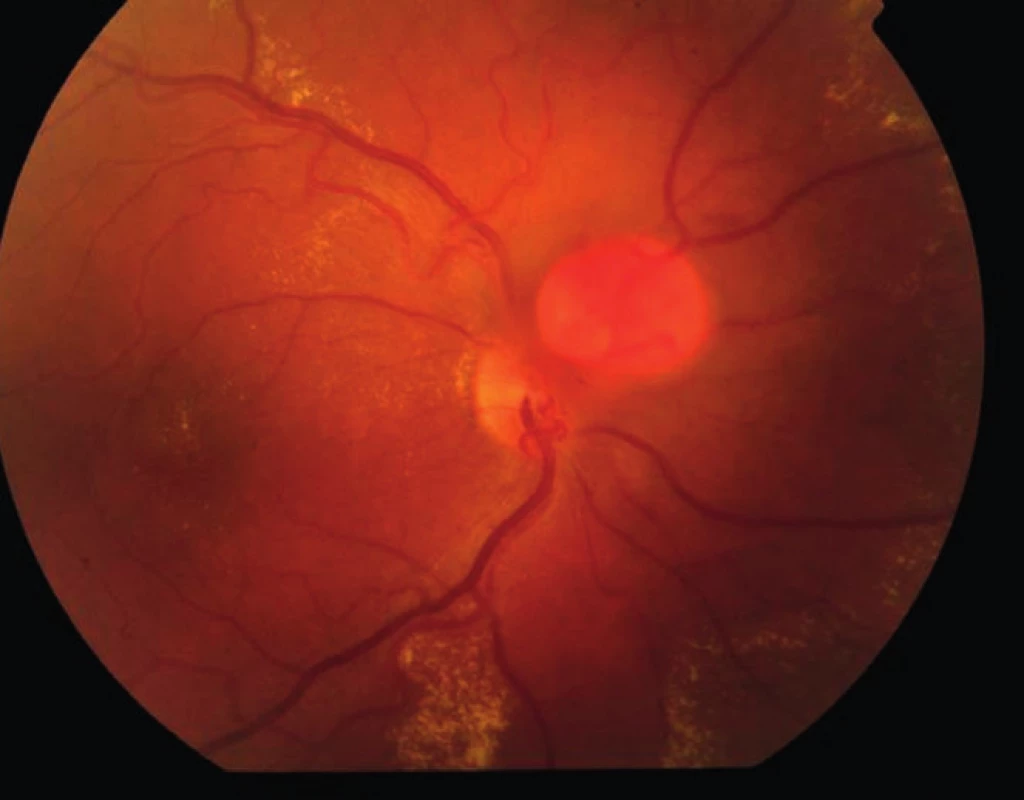
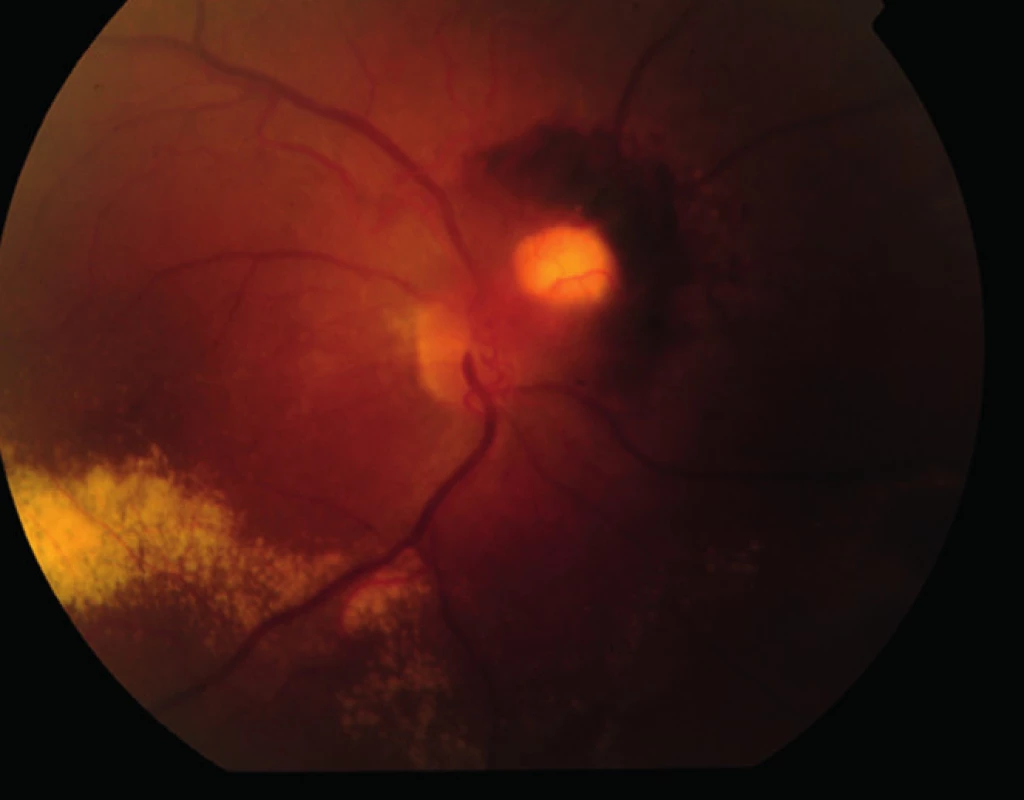
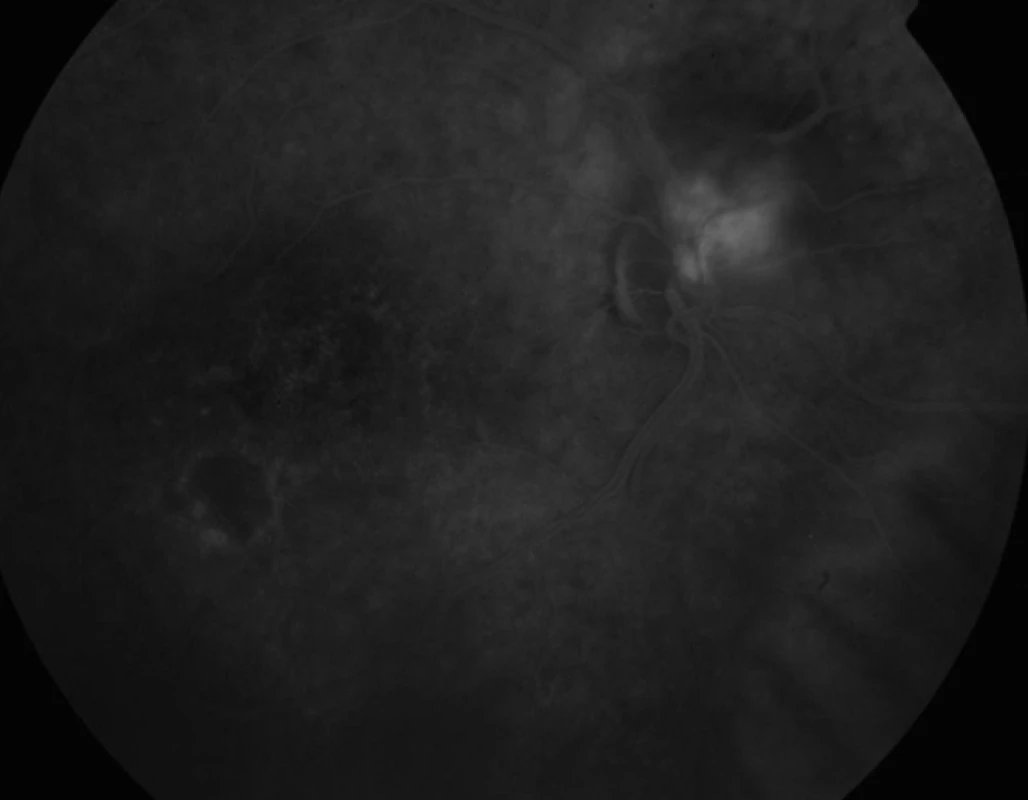
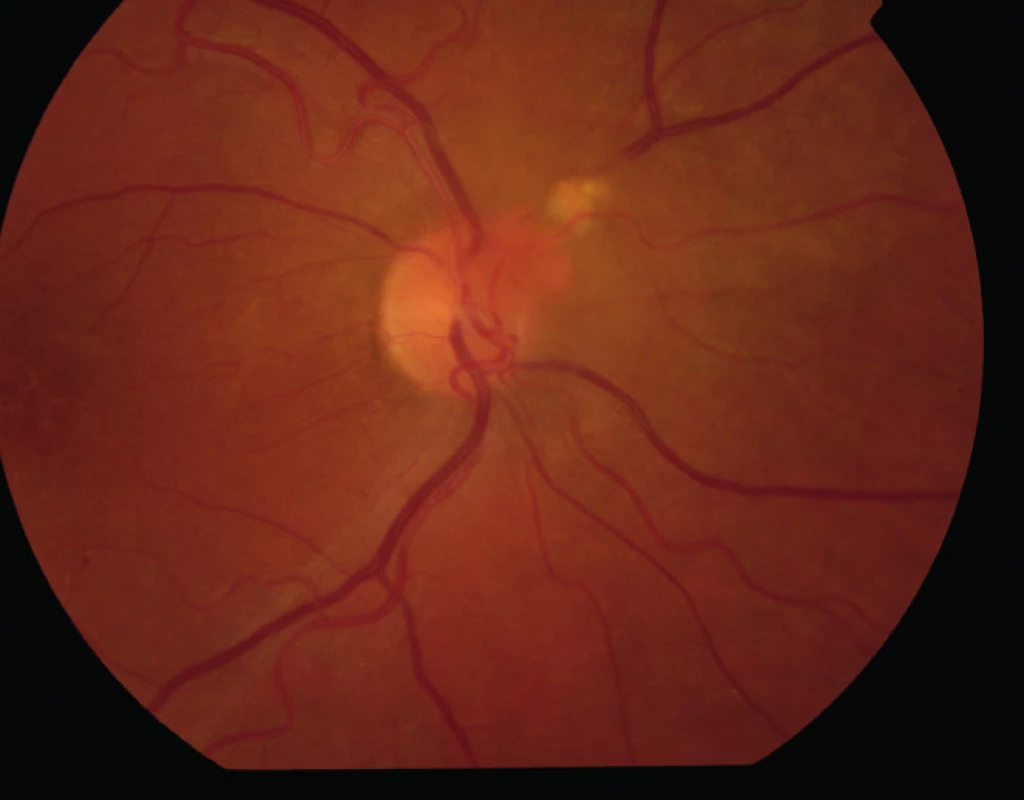
Na ambulanci naší kliniky se dostavil 32letý muž pro měsíc trvající zhoršení vidění na pravém oku. Celkově se léčil s hypertenzí, na zavedené medikaci betaxololi hydrochloridum 20 mg/den měl krevní tlak kompenzován. Při objektivním vyšetření byla zraková ostrost (ZO) pravého oka s korekcí – 0,75 Dsf 4/20, na levém oku byl vizus s -1,0 Dsf 4/4. Nitrooční tlak byl v normě, nález na předním segmentu fyziologický. Po navození arteficiální mydriázy byl na fundu pravého oka na papile zrakového nervu patrný vaskularizovaný prominující útvar průměru 1,5 PD (papilární diametr) s edémem s tvrdými exsudáty šířící se z vaskularizované léze do makuly (obr. 1, 2, 3). Nález na fundu levého oka byl fyziologický. Pro potvrzení diagnózy jsme provedli fluorescenční angiografii (obr. 4). Ložisko na papile se sytilo kontrastní látkou od časné arteriální fáze, postupně bylo patrno prosakování z léze do okolí. Lézi jsme diagnostikovali jako solitární juxtapapilární kapilární hemangiom. K vyloučení hemangiomů v centrální nervové soustavě a v ledvinách jsme provedli magnetickou rezonanci mozku a sonografické vyšetření ledvin, nález by negativní.
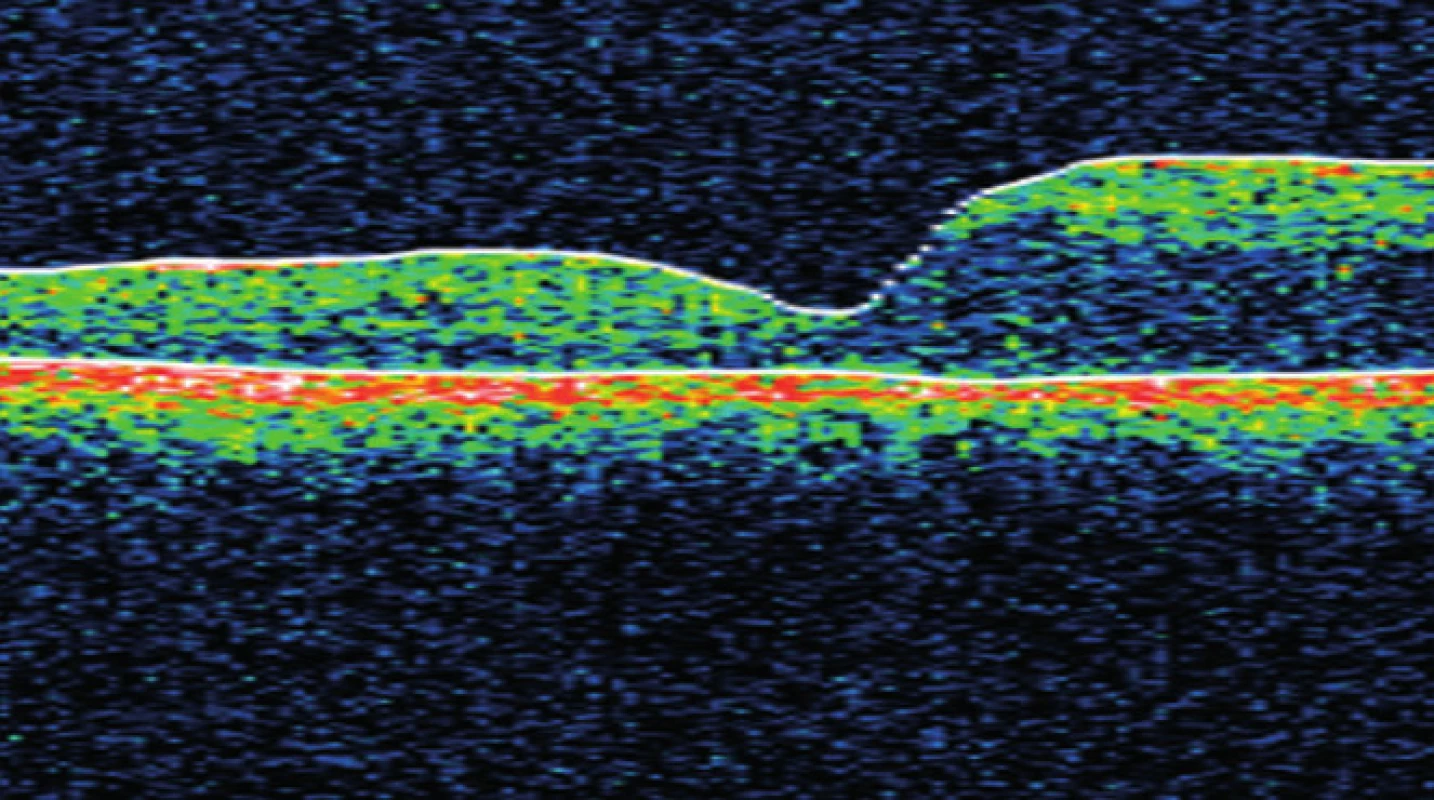
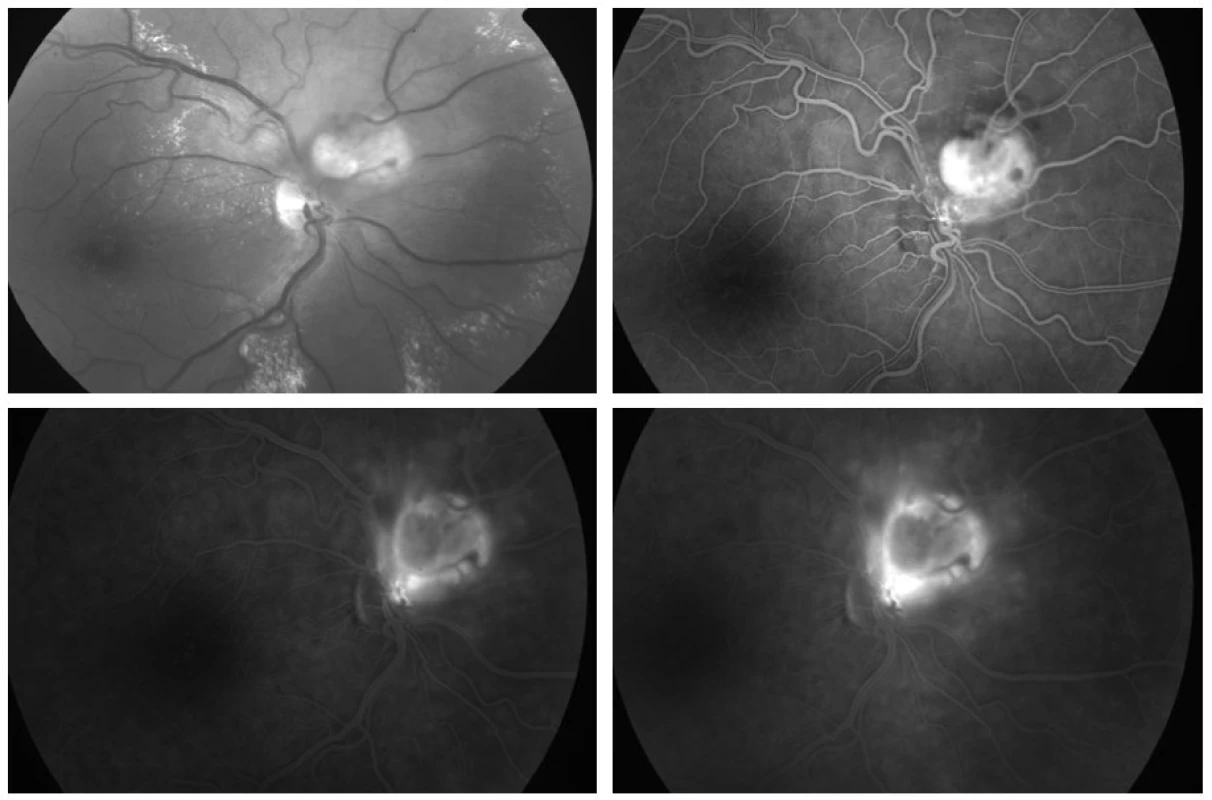
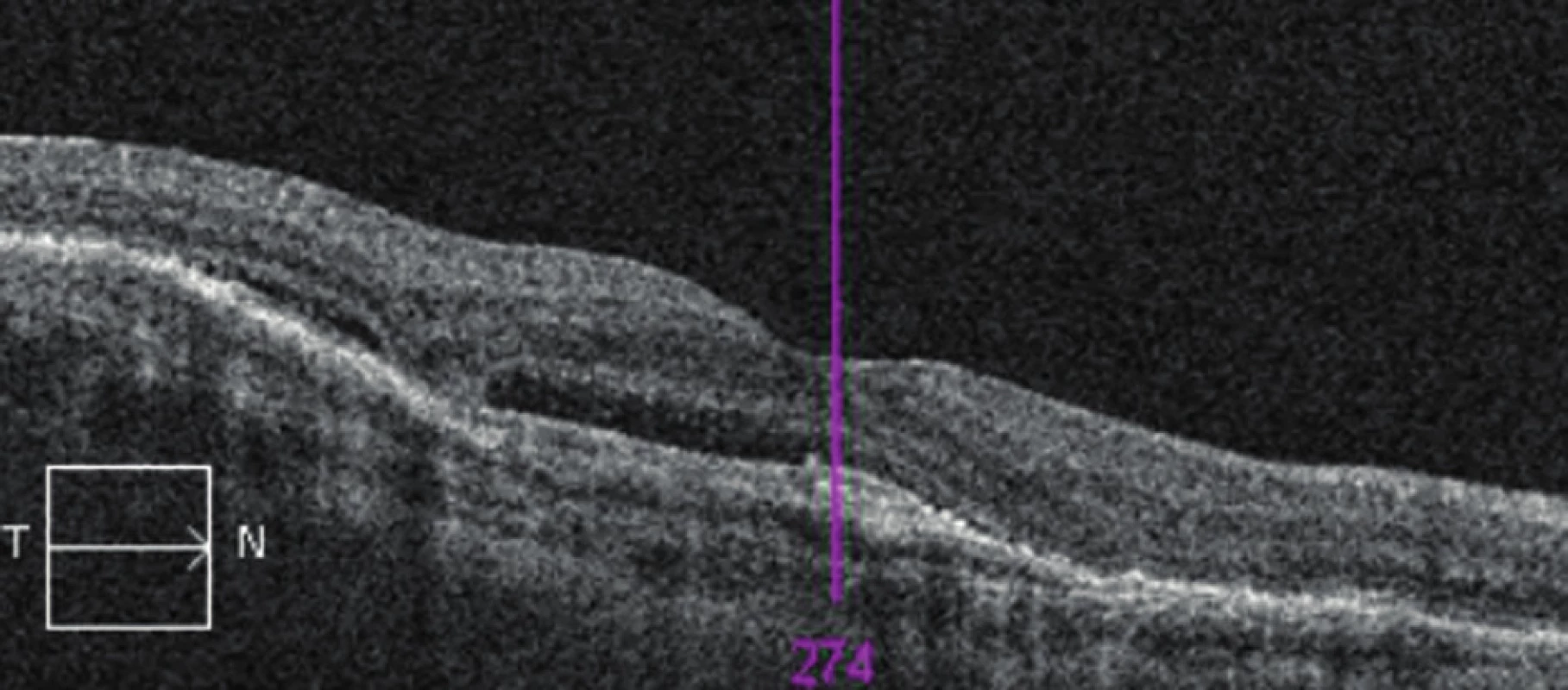
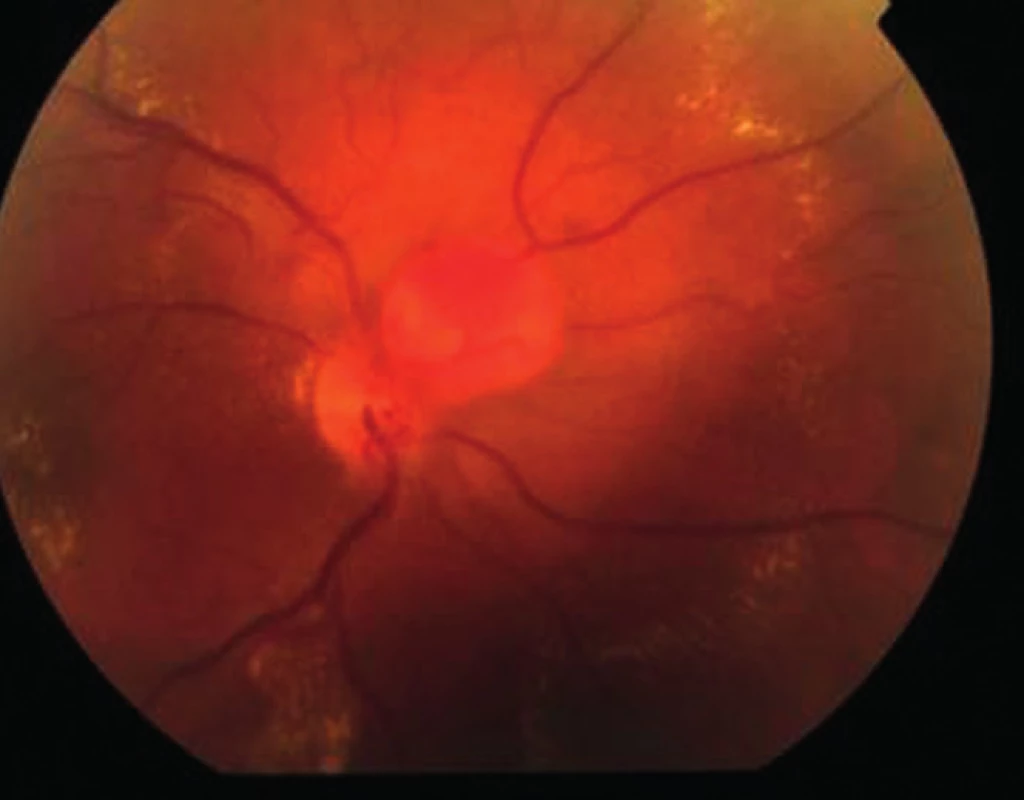
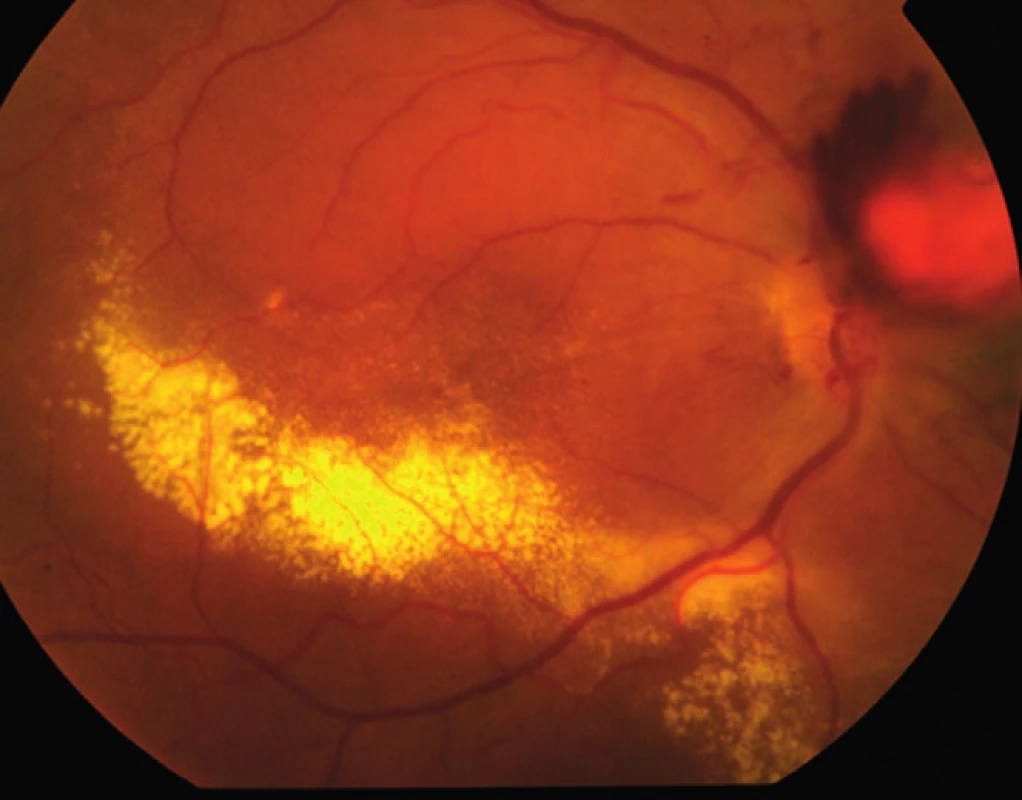
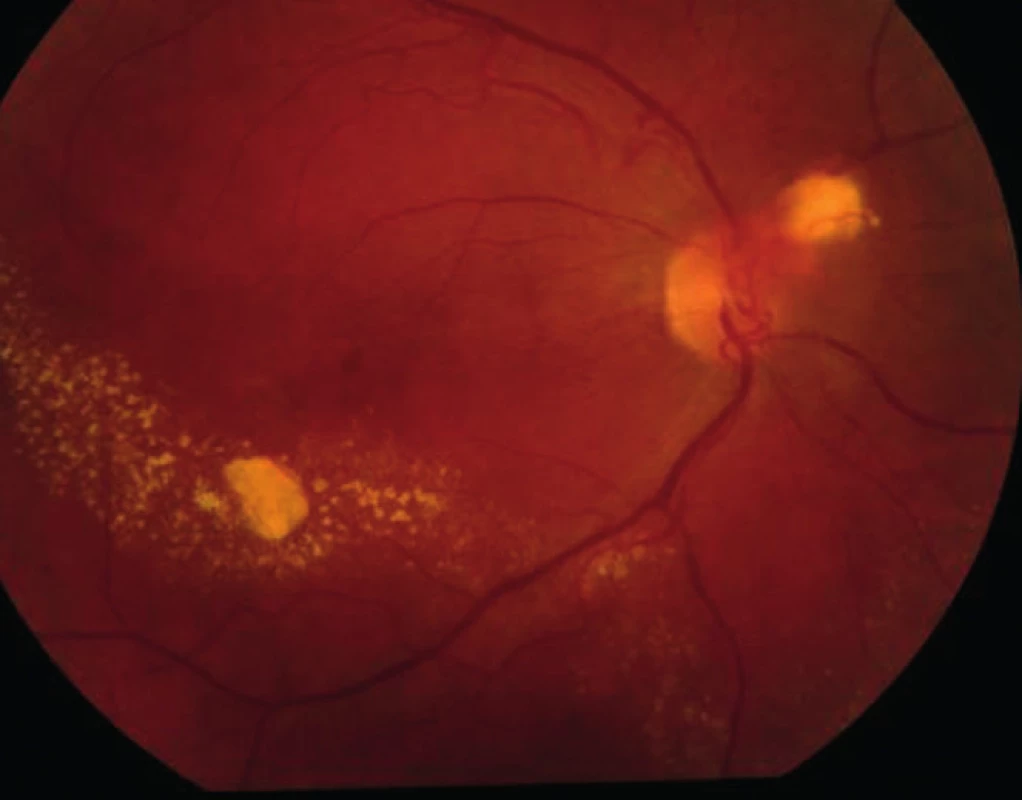
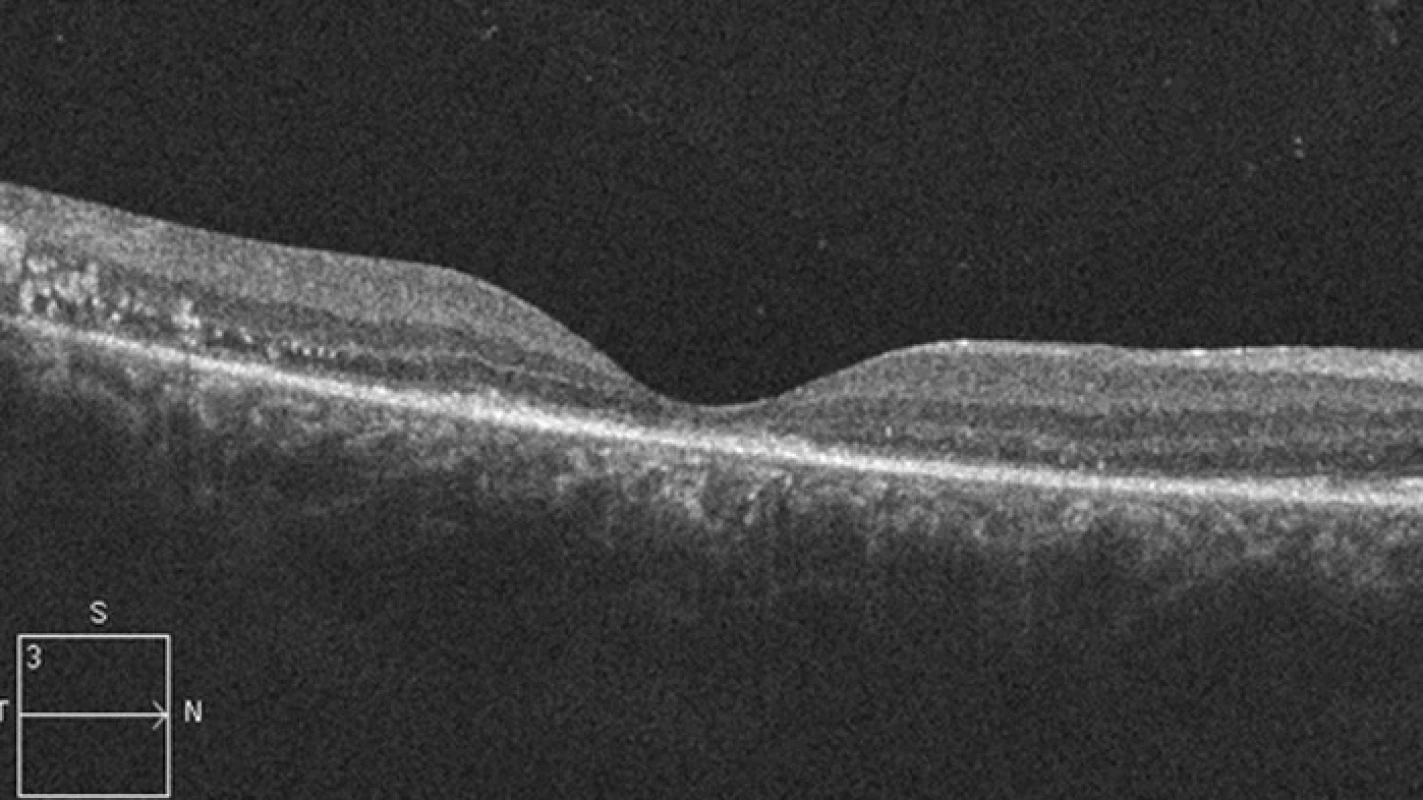
Vzhledem k velikosti a lokalizaci léze na papile zrakového nervu jsme neindikovali provedení laserové fotokoagulace, kryalizace ani brachyterapie. Po zhodnocení nálezu a po prostudování publikovaných prací jsme se rozhodli přistoupit k intravitreálnímu podání bevacizumabu (Avastin, Roche Pharma AG). Aplikovali jsme 2,5 mg bevacizumabu intravitreálně za aseptických kautel na operačním sále. Za týden po aplikaci bylo patrno zlepšení nejlépe korigované zrakové ostrosti (NKZO) na pravém oku na 4/12. Na fundu jsme pozorovali zřetelný ústup edému z makuly, na optické koherenční tomografie (OCT) byla patrna foveolární deprese (obr. 5, 6). Za měsíc od první aplikace došlo k recidivě edému (obr. 7, 8) a vzhledem k první dobré reakci na léčbu byly aplikovány další 2 injekce bevacizumabu (obr. 9, 10). I přes tuto léčbu došlo k další exsudaci z hemangiomu a ke zhoršení NKZO pravého oka na 4/32. Na fundu pravého oka jsme nově pozorovali hemoragie v okolí hemangiomu (obr. 11). Edém zasahoval do oblasti makuly a od počátku léčby přibylo tvrdých exsudátů, především v dolní polovině makuly. Na OCT byl patrný makulární edém (obr. 12). Vzhledem k neúspěšné terapii pomocí látky proti endoteliálnímu cévnímu růstovému faktoru (anti VEGF) jsme se rozhodli přistoupit k provedení fotodynamické terapie (PDT) s Visudynem ve standardním režimu (obr. 13 a,b), NKZO pravého oka v den provedení PDT byla 4/40sl. Na kontrole za měsíc po PDT byla na očním pozadí patrna výrazná redukce hmoty kapilárního hemangiomu, přetrvávala hemoragie při papile, dále jsme pozorovali snížení exsudace z hemangiomu (obr. 14) a na OCT byla patrna foveolární deprese (obr. 15), NKZO pravého oka byla 4/40. Na kontrole za rok po provedení PDT byla na fundu patrna redukovaná masa původního kapilárního hemangiomu, bez doprovodných hemoragií či edému, pod makulou přetrvávaly tvrdé exsudáty (obr. 16). Na OCT byla v makule vytvořena foveolární deprese (obr. 17a). Ve skenu vedeném skrz redukovaný kapilární hemangiom není patra žádná tekutina nad masou původního tumoru (obr. 17b). Na fluorescenční angiografii jsme pozorovali výraznou redukci hmoty kapilárního hemangiomu, jen v pozdních fázích je patrna jemná hyperfluorescence (obr. 18). Tento nález trval i rok a půl po fotodynamické terapii s Visudynem. Byla patrna i další redukce masy hemangiomu (19 a, b).
Diskuse
Spontánní průběh kapilárního retinálního hemangiomu je obvykle progresivní a vede k výraznému zhoršení zrakové ostrosti. V práci Mc Gabe a kol., kteří sledovali přirozený průběh nemoci u 72 pacientů s kapilární juxtapapilárním hemangiomem, je popisován po 5 letech sledování vizus horší než 20/40 u 65 % pacientů [5]. V české literatuře se problematikou terapie Hippelovy angiomatózy sítnice zabývá Karel. Ve své práci publikoval zkušenosti s laserovou fotokoagulací u hemangiomu uloženého mezi makulou a ekvátorem [4].
Všeobecně je doporučováno zahájit terapeutickou intervenci v okamžiku, kdy se hemangiom stane symptomatický (tj. exsudace nebo subretinální tekutina zhoršuje centrální zrakovou ostrost) [9]. V případě malých symptomatických lézí je doporučována laserová fotokoagulace, nejprve koagulace „feeding vessels“ a dále v několika sezeních koagulace léze stopami s nízkou energií a s delším trváním. Pro větší léze v periferii je doporučována kryalizace, u obrovských lézí lze použít i brachyterapii [10]. Pars plana vitrektomie (PPV) s endolaserovou fotokoagulací je rezervována pro hemangiomy kombinované s neresorbujícím se hemoftalmem, s epiretinální fibrózou nebo s trakčním odchlípením sítnice [3]. Terapie juxtapapilárních hemangiomů je jedna z nejsložitějších a nejrizikovějších. Struktura léze uložené uvnitř sítnice a nervových vláken a absence retinálního pigmentového epitelu, jako primárního absorberu, znamenají vysoké riziko poškození nervových struktur při laserové terapii [9]. Vzhledem k tomu, že výše uvedené terapie mají řadu nežádoucích účinků, byly v minulých letech publikovány práce zabývající se systémovou aplikací bevacizumabu [11, 12]. V obou případech systémová aplikace nevedla k dobrému terapeutickému efektu. Další studie se zabývaly intravitreální aplikací bevacizumabu nebo PDT [6, 8, 13]. V literatuře je publikována malá studie s využitím pegaptanibu. U pacientů v této práci došlo ke zmenšení edému a resorpci tvrdých exsudátů, ale léčba nevedla ke zmenšení hemangiomu [2]. Wackenagel a kol. publikovali práci se systémovým podáním bavacizumabu u pacienta s retinálním hemangionem v dávce 5 mg/ kg každý druhý týden. Po 2 měsících léčby došlo ke zlepšení zrakové ostrosti a k regresi makulárního edému. Ale po 7. dávce došlo k tvorbě nového hemangiomu, a proto byla léčba přerušena [12].
Fotodynamická terapie s Visudynem je schválena pro léčbu klasické subfoveolární chorioideální neovaskulární membrány (CNV) u vlhké formy věkem podmíněné makulární degnerace, dále u myopických a pozánětlivých klasických CNV. Do žíly je podána látka verteporfin v dávce 6mg/m2. Po 15 minutách od zahájení infuze s verteporfinem je postižená oblast ozářena laserem o vlnové délce 692 nm po dobu 83 sekund (v dávce 600 mW/cm2). Velikost stopy je volena dle velikosti léze a je přidáván bezpečnostní lem 1000 μm [7]. Mennel a kolektiv u své pacientky aplikovali 5 injekcí bevacizumabu, PDT bylo provedeno 8 dní po první aplikaci bevacizumabu. Za 14 dní po provedení PDT popisují výrazné zlepšení makulárního edému. Pro přetrvávající průsak tekutiny z hemangiomu bylo provedeno za 2 měsíce druhé PDT. Po ukončení léčby během roční sledovací doby došlo ke kompletní resorpci tvrdých exsudátu a intra a subretinální tekutiny. K minimalizaci vazookluzivního efektu Mennel neaplikoval laser na část hemangiomu na papile zrakového nervu [6]. Neúspěšnou terapeutickou kombinaci triamcinolonu a PDT pozorovali u své pacientky von Bulow a kol. Po aplikaci 2 injekcí trimacinolonu a jednom sezení PDT došlo ke zvýšení exsudace z kapilárního hemangiomu. Z tohoto důvodu byl pacientce podán bevacizumab intravenózně v dávce 6 mg/kg v 6 cyklech po 14 dnech. Po této léčbě došlo jen přechodně ke zmenšení množství tekutiny na sítnici, během roční sledovací doby došlo opět k nárůstu edému a progresi exsudativního odchlípení sítnice. Další léčbu pacientka odmítla [11].
Pozitivní zkušenosti s trombotizací novotvořených cév a následkem toho s navozením regrese chorioidální hemangiomů byly publikovány v práci Schmidt –Erfurth a kol. [8]. Stejná autorka publikovala úspěšné využití PDT u retinálních juxtapapilárních hemangiomu na souboru 5 pacientů [9]. U všech pacientů došlo k regresi makulárního edému, u 3 pacientů byl pozorován pokles ZO o 1, resp. 3 a 10 řádků v ročním sledovacím období. Pokles o 10 řádku ETDRS optotypů byl pozorován u pacientky se vstupním vizem 20/40, u které došlo za 2 hodiny po provedení PDT k náhlému poklesu zrakové ostrosti v důsledku krvácení do sklivce. Během 6 týdnů došlo k resorpci hemoftalmu a bylo patrno zvýšení peripapilární exsudace, proto bylo provedeno druhé sezení PDT. Poté došlo k závažné retinální ischémii a poškození zrakového nervu (verifikováno na visuálních evokovaných potenciálech). U všech 5 pacientů byla zvýšena energie PDT na 100 J/cm2. Počet sezení PDT byl 1 až 3 [9]. Pozitivní zkušenosti s bevacizumabem a PDT při léčbě publikovali i Ziemmsen a kolektiv. Dobu aplikace laseru prodloužil na 166 sekund proti standardní době 83 sekund [13]. Uzávěr cévních struktur hemangiomu, i když přechodný, prokazuje ve své práci Bakri a kol. U 11letého chlapce autorka aplikovala dvakrát PDT ve standardním režimu v odstupu 5 týdnů [1].
Klinické experimenty ukazují, že efekt PDT spočívá spíše v remodelaci cévní stěny a ve snížení permeability než v trvalé okluzi [9].
Závěr
Fotodynamická terapie (PDT) s Visudynem je schopna úspěšně redukovat velikost juxtapapilárního kapilárního hemangiomu i jeho aktivitu. Dle našich zkušeností se jeví jako nadějná kombinace PDT s antiVEGF látkami, které vedou k počátečnímu snížení aktivity tumoru, ale samy o sobě nemají potenciál aktivitu eliminovat.
Práce byla přednesena ve formě přednášky na XXI. sjezdu ČOS v Brně v roce 2013.
Do redakce doručeno dne 24. 6. 2014
Do tisku přijato dne 9. 9. 2014
MUDr. Veronika Matušková, Ph.D., FEBO
Oční klinika FN Brno a LF MU
Jihlavská 20
625 00 Brno
v.matuskova@email.cz
Sources
1. Bari, S.J., Sears, J.E., Singh, A.D.: Transient closure of a retina capillary hemangioma with verteporfin photodynamic therapy, Retina, 25, 2005, 8 : 1103–1104.
2. Dahr, S.S., Cusick, M., Roudriguez-Coleman, H. et al.: Intravitreal anti-vascular endothelial growth factor therapy with pegaptanib for advanced von Hippel-Lindau disease of the retina, Retina, 27, 2007; 2 : 150–158.
3. Kanski, J.J.: Clinical Ophthalmology, A Systemic Aproach, 6th Edition, Butterworth Heinemann Elsevier, 2007, 930 str.
4. Karel, I., Kadlecová, J., Otradovec, J.: Fotokoagulace Hippelovy angiomatózy sítnice ve fluoroangiografickém obraze. Čs Oftalmol, 29,1973; 5 : 358–362.
5. Mc Gabe, M.M., Flynn, H.W., Shields, C.L. et al.: Juxtapapillary capillary hemangiomas. Clinical features and visual acuity outcomes. Ophthalmology, 2000;107 : 2240–8.
6. Mennel, S., Meyer, C.H., Callizo, J. et al.: Combined intravitreal anti-vascular endothelial growth factor (Avastin) and photodynamic therapy to treat retinal juxtapapillary capillary haemangioma. Acta Ophthalmol, 88, 2010; 5 : 610–613.
7. Photodynamic therapy of subfoveal choroidal neovascularization in age-related macular degeneration with verteporfin: one-year results of 2 randomized clinical trials—TAP report. Treatment of age-related macular degeneration with photodynamic therapy (TAP) Study Group. Arch Ophthalmol, 117, 1999, 10 : 1329–45.
8. Schmidt-Erfurth, U., Hasan, T., Gragouda., E. et al.: Vascular targeting in photodynamic occlusion of subretina vessels. Ophthalmology, 101; 1994 : 1953–61.
9. Schmidt-Erfurth, U.M., Kusserow, C., Barbazetto, I.A. et al: Benefits and complications of photodynamic therapy of papillary capillary hemangiomas. Ophthalmology, 109, 2002; 7 : 1256–66.
10. Singh, A.D., Shields, C.L., Shields, J.A.: Von Hippel Lindau disease. Surv Ophthalmol, 46, 2001; 2 : 117–142.
11. Von Buelow, M., Pape, s. et Hoerauf, H.: Systemic bevacizumab treatment of a juxtapapillary retinal haemangioma, Acta Ophth Scandinavica, 2007; 85 : 114–116.
12. Wackernagel, W., Lackner, E., Pilz, S. et al.: Von Hippel–Lindau disease: treatment of retinal haemangioblastomas by targeted therapy with systemic bevacizumab. Acta Ophthalmol, 2010; 88 : 271–272.
13. Ziemssen et al.: Combined treatment of a juxtapapillary retinal capillary haemangioma with intravitreal bevacizumab and photodynamic therapy. Eye, 2007; 21 : 1125-1126.
Labels
Maxillofacial surgery Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2014 Issue 5-
All articles in this issue
- Medikamentózní léčba glaukomu a biomechanické vlastnosti rohovky
- Tamponáda sietnice silikónovým olejom – dlhodobé výsledky
- Výskyt endoftalmitidy po aplikaci intravitreálních preparátů na Oftalmologické klinice FNKV s ohledem na různé profylaktické ANTIBIOTICKÉ režimy
- Oční obtíže jako první známka dekompenzované arteriální hypertenze
- Využití anti VEGF preparátů a PDT v léčbě retinálního juxtapapilárního hemangiomu
- Syndróm omrznutých vetiev retinálnych ciev
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Oční obtíže jako první známka dekompenzované arteriální hypertenze
- Tamponáda sietnice silikónovým olejom – dlhodobé výsledky
- Medikamentózní léčba glaukomu a biomechanické vlastnosti rohovky
- Výskyt endoftalmitidy po aplikaci intravitreálních preparátů na Oftalmologické klinice FNKV s ohledem na různé profylaktické ANTIBIOTICKÉ režimy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career