-
Medical journals
- Career
Neskorý rozvoj metastáz u pacientov s malým melanómom choroidey – 2 kazuistiky
Authors: Z. Svetlošáková 1; A. Malclès 2; P. Pommier 3; V. Krásnik 1; J. D. Grange 2
Authors‘ workplace: Klinika oftalmológie LFUK, Bratislava prednosta doc. MUDr. Vladimír Krásnik, PhD. 1; Klinika oftalmológie, Hôpital de la Croix-Rousse, Claude Bernard Université, Lyon, Francúzsko prednosta prof. Philippe Denis, MD, PhD. 2; Oddelenie rádioterapie, Centre Léon Bérard, Lyon, Francúzsko vedúci oddelenia Christian Carrie, MD 3
Published in: Čes. a slov. Oftal., 69, 2013, No. 3, p. 134-137
Category: Case Report
Čiastočne prezentované na XVII. Výročnom kongrese Slovenskej oftalmologickej spoločnosti, 7.10. 2011, Bojnice, Slovensko
Overview
Cieľ:
Poukázať na nedostatočnú spoľahlivosť veľkosti nádoru ako prognostického faktora u pacientov s malígnym melanómom choroidey a prezentovať novú potenciálnu liečbu hepatálnych metastáz.Metodika:
Dve kazuistiky pacientov s malým melanómom choroidey.Výsledky:
Prezentujeme dva prípady malých melanómov choroidey, u ktorých sa rozvinuli metastázy. Liečbu primárneho nádoru predstavovala v oboch prípadoch rádioterapia. Liečba metastáz u prvého pacienta pozostávala z kombinácie viacerých liečebných modalít, kým u druhého pacienta bola aplikovaná nová liečba stereotaktickou rádioterapiou, Cyberknife.
Prvý pacient zomrel v dôsledku diseminácie metastáz 7,6 rokov od primárnej liečby napriek dobrej lokálnej kontrole nádoru. Druhý pacient zomrel 11,3 rokov od primárnej liečby z dôvodu neonkologického ochorenia s veľmi dobrým očným nálezom a s postupným zmenšovaním hepatálnej metastázy.Záver:
Aj malý melanóm choroidey sa môže rozvinúť v metastatické ochorenie, a to s veľkým časovým odstupom od primárnej liečby. Na stanovenie rizikových faktorov metastatického rozsevu malých choroidálnych melanómov sú potrebné ďalšie štúdie. Stereotaktická rádioterapia Cyberknife sa javí ako sľubná liečebná metóda solitárnych hepatálnych metastáz.Kľúčové slová:
melanóm choroidey, metastáza, prognostické faktory, stereotaktická rádioterapiaÚvod
Malígny melanóm uvey (MMU) je najčastejší vnútroočný nádor u dospelých. Metastatické ochorenie sa rozvinie u približne 50 % pacientov (15). Priemerné prežívanie pacientov po objavení metastáz je menej ako 6 mesiacov (20). Najčastejším miestom výskytu metastáz je v 70 % pečeň (2).
Jedným z najdôležitejších prognostických faktorov je veľkosť nádoru v čase stanovenia diagnózy. V tomto článku opisujeme dve kazuistiky malých metastázujúcich melanómov choroidey (MMCH). Taktiež prezentujeme výsledky novej rádioterapeutickej metódy pre solitárne pečeňové metastázy stereotaktickou rádioterapiou (Cyberknife).
Metodika
Retrospektívna kazuistika dvoch pacientov diagnostikovaných ako malý MMCH, u ktorých sa rozvinuli metastázy na Klinike oftalmológie, Hôpital de la Croix-Rousse, Lyon, Francúzsko. Melanóm choroidey s rozmermi 3 mm do hrúbky a ≤ 10 mm v priemere bol považovaný za malý melanóm. Klinické údaje o pacientoch sme získali z nemocničnej zdravotnej dokumentácie.
Výsledky
Opisujeme klinické charakteristiky a priebeh ochorenia dvoch prípadov malých metastázujúcich MMCH.
Pacient 1
Prvý pacient je päťdesiatročný muž, u ktorého bol MMCH pravého oka diagnostikovaný pri preventívnom očnom vyšetrení. V minulosti podstúpil ako 26-ročný chirurgickú liečbu pre odlúpenie sietnice ľavého oka. Úvodná najlepšie korigovaná centrálna zraková ostrosť (NKZO) pravého oka bola 1,0 a ľavého oka 0,9. Oftalmoskopické vyšetrenie preukázalo nález pigmentovanej lézie paramakulárne temporálne s malým intraretinálnym edémom, oranžovým pigmentom, zopár drúzami na periférii tumoru, bez prítomnosti subretinálnej tekutiny. Hrúbka nádoru a najväčší priemer nádoru ultrazvukovým vyšetrením v B-skene boli 3,0 mm a 8,0 mm v tomto poradí. Nádor mal mierne hypoechogénny charakter s choroidálnou exkaváciou.
Primárnu liečbu tohto pacienta predstavovala protónová rádioterapia v dávke ekvivalentnej ku 60 Gy. Naďalej bol sledovaný v 6-mesačných intervaloch vrátane vyšetrenia očného pozadia, ultrazvukového vyšetrenia bulbu ako aj ultrazvukového skríningu pečeňových metastáz s priaznivými nálezmi (Obr. 1).
Image 1. Pacient 1. Temporálne lokalizovaný MMCH s drúzami na periférii, pravé oko. Jeden rok po protónovej rádioterapii 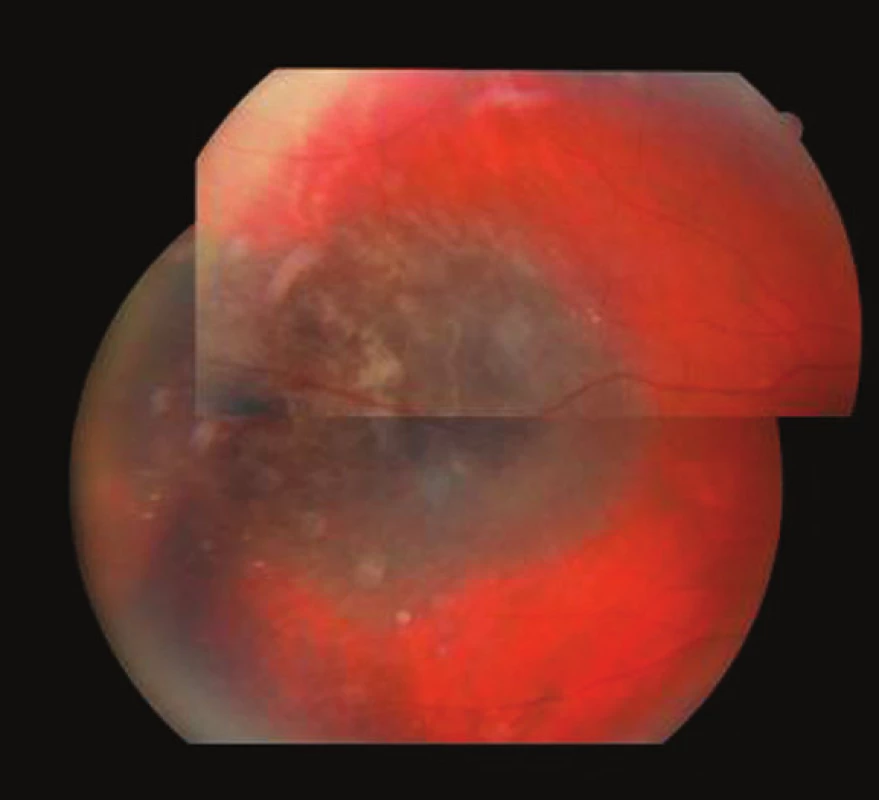
Sedemdesiatpäť mesiacov (6,25 rokov) po primárnej liečbe boli pri ultrazvukovom vyšetrení objavené viacpočetné pečeňové metastázy. Vyšetrenie očného pozadia preukázalo radiačnú retinopatiu lokálne v mieste tumoru a NKZO bola 1,0. Liečba metastáz bola chirurgická a pozostávala z pravostrannej hepatálnej lobektómie s peroperačnou rádiofrekvenčnou deštrukciou dvoch metastatických nodulov a kryoterapie jedného metastatického nodulu (obr. 2). Pacient následne podstúpil celkovú chemoterapiu (dakarbazín, cisplatina a vindezín) a taktiež hepatálnu intraarteriálnu chemoterapiu (fotemustín). Jeden rok po pečeňových metastázach sa objavili pľúcne a podkožné metastázy.
Image 2. Pacient 1. Pravostranná hepatálna lobektómia s nepigmentovaným metastatickým nodulom veľkosti 20 x 15 mm 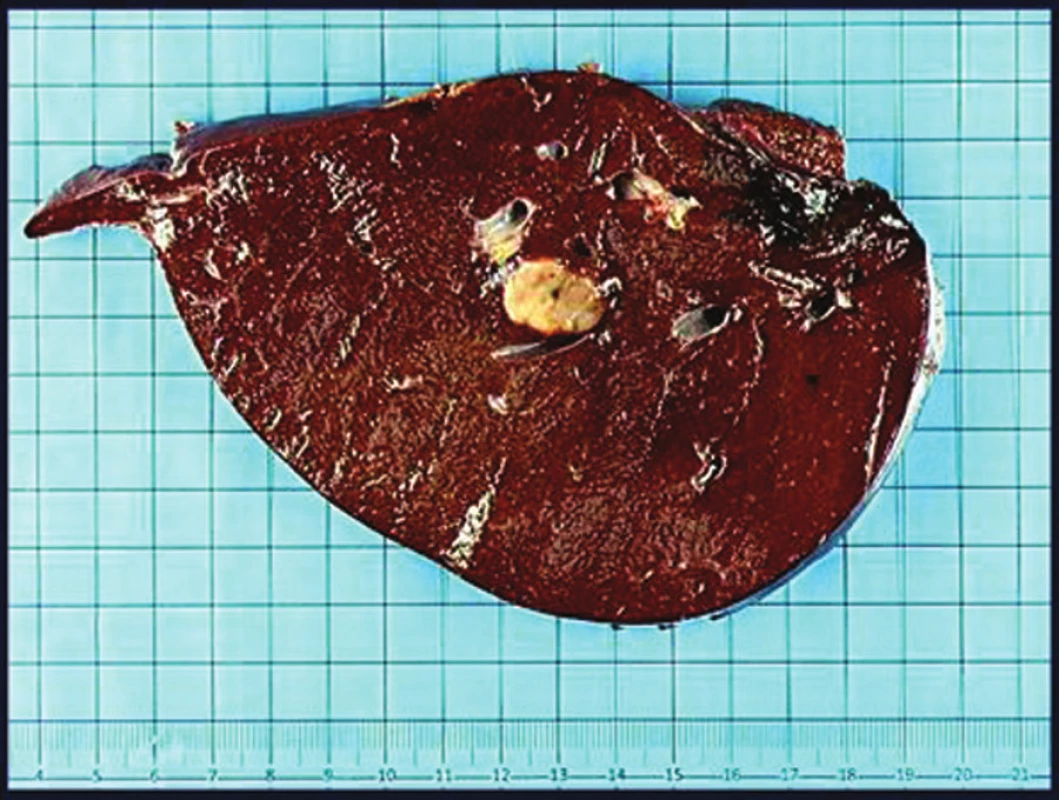
Pacient zomrel vo veku 58 rokov v dôsledku rozvoja metastatického ochorenia, 1,25 roka od diagnostikovania hepatálnych metastáz. Posledné oftalmologické vyšetrenie mal 5 dní pred smrťou s NKZO 1,0 a veľmi dobrým lokálnym nálezom atrofického sfibrotizovaného reziduálneho tumoru s rozmermi menej ako 0,8 mm do hrúbky a 10 mm v najširšom priemere (obr. 3). Doba celkového sledovania od primárnej liečby MMCH bola 7,6 rokov.
Image 3. Pacient 1. Posledné oftalmologické vyšetrenie, 1 týždeň pred úmrtím z metastáz, 7,6 rokov po protónovej rádioterapii preukazuje intaktnú makulu a atrofický tumor s postradiačnými fibrotickými okrajmi 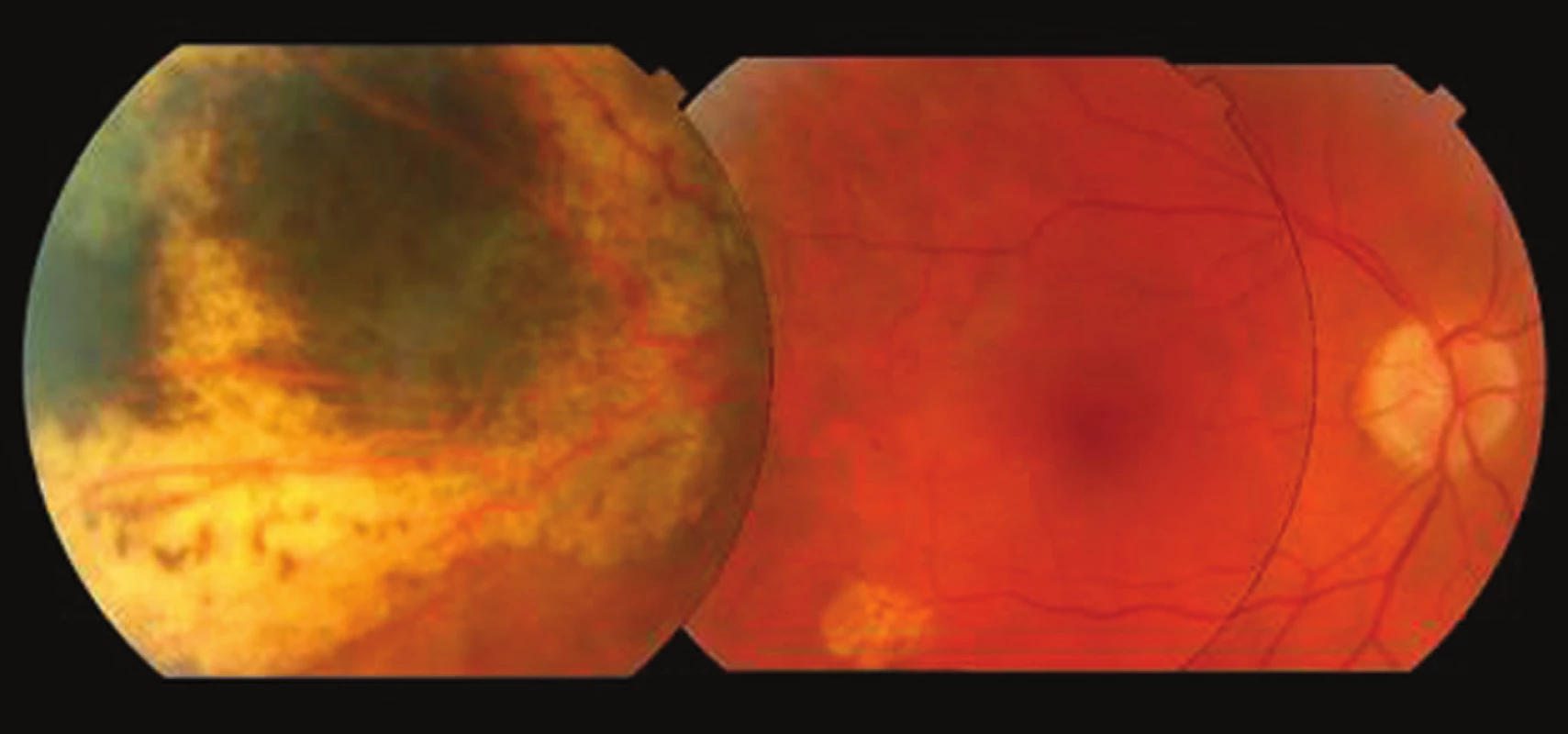
Pacient 2
Osemdesiatročný muž, u ktorého bol diagnostikovaný MMCH ľavého oka pri preventívnom očnom vyšetrení. Pri vyšetrení bola NKZO 0,6 vpravo a 0,8 vľavo. Oftalmoskopicky bol tumor pigmentovaný, lokalizovaný nazálne, bez oranžového pigmentu, drúz, či subretinálnej tekutiny. Nádor mal podľa ultrazvuku v B-skene hrúbku 3,0 mm a najširší priemer 8,0 mm. Diagnóza MMCH bola založená na ultrazvukovom vyšetrení (hypoechogénny charakter lézie a choroidálna exkavácia) a typických zmenách na okraji tumoru (obr. 4).
Image 4. Pacient 2. Nazálne lokalizovaný MMCH v čase stanovenia diagnózy, ľavé oko 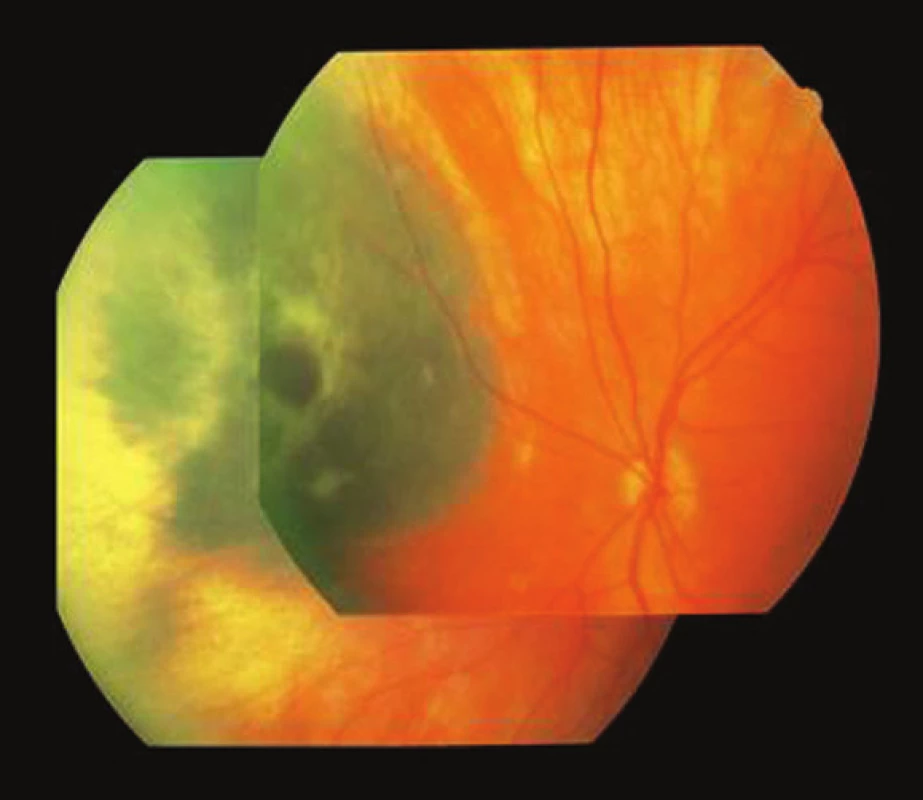
Primárna lokálna liečba pozostávala z brachyterapie Ruténiom 106 (v celkovej dávke 80 Gy). Pacient bol naďalej sledovaný v 6-mesačných intervaloch vrátane vyšetrenia očného pozadia, ultrazvukového vyšetrenia bulbu ako aj ultrazvukového skríningu hepatálnych metastáz s priaznivými nálezmi. Pacient podstúpil operáciu katarakty na oboch očiach 6 rokov od primárnej liečby MMCH s následnou YAG-laser kapsulotómiou na oboch očiach bez akýchkoľvek komplikácií.
Približne 8,6 rokov od primárnej liečby bolo pri ultrazvukovom vyšetrení vyslovené podozrenie na solitárnu metastatickú léziu v pečeni. Následne bola realizovaná biopsia s negatívnym výsledkom. Pre rastovú progresiu (priemer 20 x 26 mm) bola realizovaná druhá biopsia, ktorá potvrdila melanómový pôvod lézie. Lokálny nález na očnom pozadí bol v tom čase priaznivý s nálezom plochého, atrofického tumoru bez radiačnej retinopatie, tumor ultrazvukom nedetegovateľný a NKZO bola 1,0.
Z dôvodu vyššieho veku pacienta a lokalizovaného metastatického ochorenia (solitárny nodulus) bola ako liečba metastázy zvolená nová neinvazívna metóda stereotaktickej rádioterapie Cyberknife s markermi (zlaté zrná). Do hepatálnej lézie bola v troch frakciách aplikovaná celková dávka 45 Gy (obr. 5).
Image 5. Pacient 2. Stereotaktický plán radioterapie hepatálnych metastáz s implantovanými zlatými zrnami 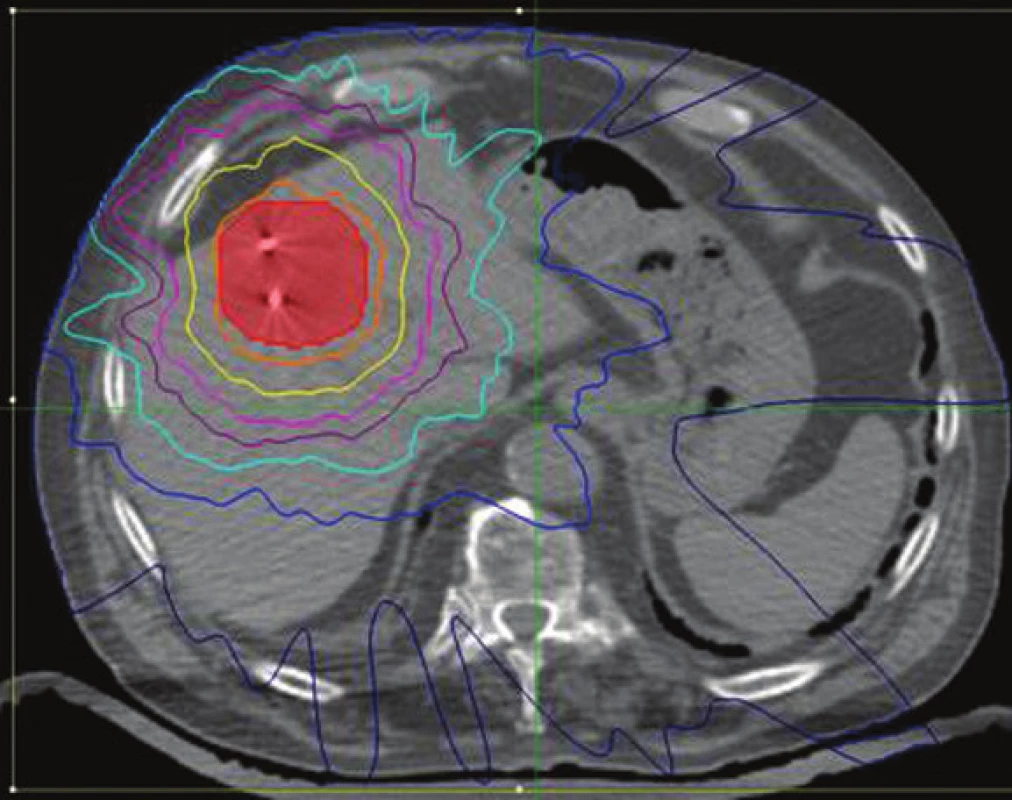
Pacient bol naďalej sledovaný a posledné očné vyšetrenie preukázalo priaznivý nález ultrazvukom nedetegovateľného, atrofického sfibrotizovaného reziduálneho tumoru s NKZO 1,0 (obr. 6). Hepatálna metastáza bola 2 roky po stereotaktickej rádioterapii v regresii. Pacient napriek tomu vo veku 93 rokov zomrel, a to 2,7 roka po objavení metastázy. Príčina úmrtia však nebola onkologického charakteru. Doba celkového sledovania bola 11,3 rokov od primárnej liečby.
Image 6. Pacient 2. Fotografia očného pozadia 9,6 rokov po brachyterapii s intaktnou makulou a atrofickým tumorom 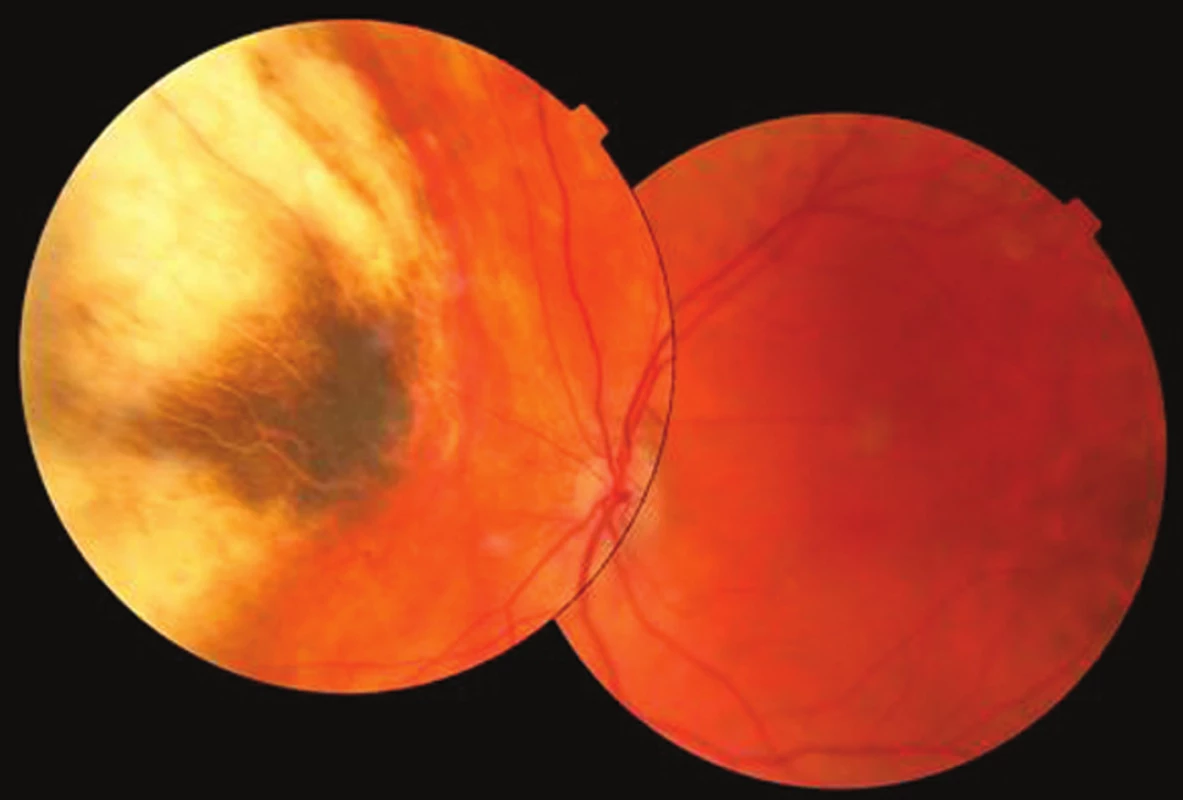
Diskusia
V posledných desaťročiach sa významne rozšírilo spektrum prognostických faktorov MMU. Napriek novoobjaveným spoľahlivým genetickým prognostickým faktorom (monozómia 3, 2. trieda profilácie génovej expresie) veľkosť nádoru stále zohráva dôležitú úlohu pri stanovení prognózy pacienta s MMU. Jedným z dôvodov je aj technicky náročné získanie tkaniva na genetické vyšetrenie, najmä pri malých tumoroch a potenciálne riziko diseminácie melanómových buniek počas biopsie.
Malé melanómy sa vyznačujú priaznivejšou prognózou v porovnaní so stredne veľkými a veľkými MMU (4, 8, 10, 17). Nádor s veľkosťou ≤ 3 mm do hrúbky a ≤ 10 mm v priemere je považovaný za malý MMCH. Eskelin a kol. teoreticky vypočítali veľkosť melanómu v čase prvej mikrometastázy, ktorá by mala byť 1,5 mm v hrúbke a 3,0 mm v priemere (6).
Shields a kol. opísali rozvoj metastáz u malých zadných melanómov (postihujúcich corpus ciliare a/alebo choroideu) pri 3-, 5 - a 10-ročnom sledovaní u 2 %, 6 % a 12 % v tomto poradí, čo je menej ako u stredne veľkých alebo veľkých zadných MMU (18). Nízka mortalita pacientov (5 %) s malým MMU pri 5-ročnom sledovaní bola taktiež opísaná v štúdii Collaborative Ocular Melanoma Study (1).
Medzi v súčasnosti známe klinické znaky, ktoré pomáhajú diagnostikovať a predpovedať rast malej melanocytovej choroidálnej lézie sú hrúbka tumoru viac ako 2 mm, subretinálna tekutina, zrakové príznaky, oranžový pigment a okraj tumoru dotýkajúci sa terča zrakového nervu (19). Narastajúca hrúbka tumoru a subretinálna tekutina sa taktiež ukázali ako prediktory rozvoja metastáz (18). U jedného z našich prípadov (u prvého pacienta) bola pri stanovení diagnózy prítomná subretinálna tekutina a oranžový pigment, avšak u druhého pacienta sme podobné zmeny nezaznamenali.
Vyšší vek v čase stanovenia diagnózy bol ako nepriaznivý prognostický faktor opísaný vo viacerých štúdiách (11, 21). V našom prípade je kontroverzná skutočnosť, že mladší pacient zomrel skôr, a to 1,25 roka po objavení metastáz, kým starší pacient zomrel až 2,7 rokov po detekcii metastázy. Na druhej strane treba zvážiť skutočnosť, že u mladšieho pacienta sa rozvinuli mnohopočetné hepatálne metastázy ako aj extrahepatálne metastázy, ktoré sú považované za nepriaznivý prognostický faktor (13).
Možnosti súčasnej liečby metastáz MMU sú nanešťastie iba paliatívne. Avšak aj napriek tomu dokážeme priaznivo ovplyvniť dĺžku a kvalitu života u dôkladne vybraných pacientov s izolovanými hepatálnymi metastázami (14, 16). Dostupné liečebné modality hepatálnych metastáz predstavuje chirurgická resekcia, rádiofrekvenčná deštrukcia, kryoterapia, intraarteriálna hepatálna chemoterapia, transarteriálna imunoembolizácia, rádioembolizácia, rádioterapia a celková chemoterapia (3, 5, 9, 12, 20). Keďže doposiaľ nebola realizovaná prospektívna, randomizovaná štúdia porovnávajúca efektivitu spomínaných liečebných modalít, výber liečby závisí od možností a skúseností jednotlivých centier.
V druhom prípade prezentujeme novú liečebnú modalitu solitárnej pečeňovej metastázy stereotaktickou rádioterapiou systémom Cyberknife. Systém Cyberknife umožňuje liečbu lézií so sledovaním v reálnom čase. Markery (zlaté zrná) sú implantované okolo lézie pred liečbou za účelom sledovania pohybov lézie pri dýchaní. Z dôvodu vysokej presnosti môže byť dávka vpravená do lézie vyššia ako pri bežnej rádioterapii. Dewas a kol. prezentovali skúsenosti s liečbou Cyberknife u 120 pacientov s hepatálnymi léziami (72 pacientov s metastázami v pečeni) s celkovým 85% prežívaním pri strednej dĺžke sledovania 15 mesiacov (3). Ďalšia štúdia vedená Fumagallim a kol. bola realizovaná u 113 pečeňových a 27 pľúcnych metastáz liečených pomocou Cyberknife s 2-ročným celkovým prežívaním u 70 % pacientov (7).
Naša skúsenosť s touto metódou je pozitívna. Pacient prežil 24 mesiacov po Cyberknife rádioterapii s lokálnou regresiou metastatickej lézie a príčina úmrtia bola neonkologického charakteru.
Záver
Malý tumor je považovaný za priaznivý prognostický faktor MMU. Prezentujeme dva prípady pacientov s malým MMCH, u ktorých došlo k neskorému rozvoju metastatického ochorenia a to aj napriek uspokojivým výsledkom primárnej liečby. Naša skúsenosť zdôrazňuje nutnosť doživotného skríningu metastáz u pacientov s MMU bez ohľadu na iniciálnu veľkosť tumoru. Na objavenie a potvrdenie ďalších rizikových faktorov rozvoja metastáz u malých MMU sú potrebné ďalšie štúdie. Stereotaktická rádioterapia Cyberknife sa ukazuje ako nová sľubná liečebná modalita solitárnych pečeňových metastáz.
Do redakce doručeno dne 18. 3. 2013
Do tisku přijato dne 15. 7. 2013
MUDr. Zuzana Svetlošáková
Klinika oftalmológie LFUK a UNB,
Nemocnica Ružinov
Ružinovská 6
826 06 Bratislava
Slovensko
e-mail: zuzana.svetlosakova@gmail.com
Sources
1. Mortality in patients with small choroidal melanoma. COMS report no. 4. The Collaborative Ocular Melanoma Study Group, Arch Ophthalmol, 115; 1997, 7 : 886–93.
2. Bedikian, A.Y.: Metastatic uveal melanoma therapy: current options. Int Ophthalmol Clin, 46; 2006, 1 : 151–66.
3. Dewas, S., Mirabel, X., Kramar, A. et al.: Stereotactic body radiation therapy for liver primary and metastases: The Lille experience. Cancer Radiother, 16; 2012, 1 : 58-69.
4. Diener-West, M., Reynolds, S.M., Agugliaro, D.J. et al.: Development of metastatic disease after enrollment in the COMS trials for treatment of choroidal melanoma: Collaborative Ocular Melanoma Study Group Report No. 26. Arch Ophthalmol, 123; 2005, 12 : 1639–43.
5. Edelhauser, G., Schicher, N., Berzaczy, D. et al.: Fotemustine chemoembolization of hepatic metastases from uveal melanoma: a retrospective single-center analysis. AJR Am J Roentgenol, 199; 2012, 6 : 1387–92.
6. Eskelin, S., Pyrhonen, S., Summanen, P. et al.: Tumour doubling times in metastatic malignant melanoma of the uvea: tumour progression before and after treatment. Ophthalmology, 107, 2000, 8 : 1443–9.
7. Fumagalli, I., Bibault, J.E., Dewas, S. et al.: A single-institution study of stereotactic body radiotherapy for patients with unresectable visceral pulmonary or hepatic oligometastases. Radiat Oncol, 7; 2012, 164.
8. Furdová, A., Slezák, P., Chorváth, M. et al.: No differences in outcome between radical surgical treatment (enucleation) and stereotactic radiosurgery in patients with posterior uveal melanoma. Neoplasma, 57; 2010, 4 : 377–81.
9. Furdová, A., Strmeň, P., Šramka, M.: Complications in patients with uveal melanoma after stereotactic radiosurgery and brachytherapy. Bratisl Lek Listy, 106; 2005, 12 : 401–6.
10. Furdová, A., Strmeň, P., Waczulíková, I. et al.: One-day session LINAC-based stereotactic radiosurgery of posterior uveal melanoma. Eur J Ophthalmol, 22; 2012, 2 : 226 – 235.
11. Isager, P., Ehlers, N., Overgaard, J.: Prognostic factors for survival after enucleation for choroidal and ciliary body melanomas, Acta Ophthalmol Scand, 82; 2004, 5 : 517–25.
12. Klingenstein, A., Haug, A.R., Zech, C.J. et al.: Radioembolization as locoregional therapy of hepatic metastases in uveal melanoma patients. Cardiovasc Intervent Radiol, 36; 2013, 1 : 158–65.
13. Kodjikian, L., Grange, J.D., Baldo, S. et al.: Prognostic factors of liver metastases from uveal melanoma. Graefes Arch Clin Exp Ophthalmol, 243; 2005, 10 : 985–93.
14. Kodjikian, L., Grange, J.D., Rivoire, M.: Prolonged survival after resection of liver metastases from uveal melanoma and intra-arterial chemotherapy. Graefes Arch Clin Exp Ophthalmol, 243; 2005, 6 : 622–4.
15. Kujala, E., Makitie, T., Kivela, T.: Very long-term prognosis of patients with malignant uveal melanoma, Invest Ophthalmol Vis Sci, 44, 2003, 11 : 4651–9.
16. Rivoire, M., Kodjikian, L., Baldo, S. et al.: Treatment of liver metastases from uveal melanoma. Ann Surg Oncol, 12; 2005, 6 : 422–8.
17. Seregard, S., Kock, E.: Prognostic indicators following enucleation for posterior uveal melanoma. A multivariate analysis of long-term survival with minimized loss to follow-up. Acta Ophthalmol Scand, 73; 1995, 4 : 340–4.
18. Shields, C.L., Furuta, M., Thangappan, A. et al.: Metastasis of uveal melanoma millimeter-by-millimeter in 8033 consecutive eyes. Arch Ophthalmol, 127; 2009, 8 : 989–98.
19. Shields, C.L., Shields, J.A., Kiratli, H. et al.: Risk factors for growth and metastasis of small choroidal melanocytic lesions. Ophthalmology, 102; 1995, 9 : 1351–61.
20. Singh, A.D., Borden, E.C.: Metastatic uveal melanoma. Ophthalmol Clin North Am, 18; 2005, 1 : 143–50.
21. Virgili, G., Gatta, G., Ciccolallo, L. et al.: Survival in patients with uveal melanoma in Europe. Arch Ophthalmol, 126; 2008, 10 : 1413–8.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2013 Issue 3-
All articles in this issue
- Dvouleté výsledky léčby vlhké formy věkem podmíněné makulární degenerace s použitím léků proti vaskulárnímu endotelovému růstovému faktoru
- Chirurgická liečba idiopatickej diery makuly naše skúsenosti
- Nové možnosti léčby vrozených chorob sítnice
- Hodnocení efektivnosti léčby neinfekčních uveitid
- Terapie glaukomu – aktuální přehled dat a informací
- Možnosti využitia včelieho medu v oftalmológii
- Neskorý rozvoj metastáz u pacientov s malým melanómom choroidey – 2 kazuistiky
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Terapie glaukomu – aktuální přehled dat a informací
- Nové možnosti léčby vrozených chorob sítnice
- Možnosti využitia včelieho medu v oftalmológii
- Chirurgická liečba idiopatickej diery makuly naše skúsenosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

