-
Medical journals
- Career
DMEK (Transplantace Descemetovy membrány s endotelem) – časné a pozdní pooperační komplikace
Authors: Z. Hlinomazová; M. Horáčková; L. Pirnerová
Authors‘ workplace: Oční klinika Lékařské fakulty MU a Fakultní nemocnice, Brno, přednosta prof. MUDr. Eva Vlková, CSc.
Published in: Čes. a slov. Oftal., 67, 2011, No. 3, p. 75-79
Category: Original Article
Overview
Autoři referují v průřezové studii o operační technice a o operačních, časných a pozdních pooperačních komplikacích u prvních 30 pacientů po transplantaci Descemetovy membrány (DMEK).
Soubor a metodika:
Soubor tvořilo 17 žen a 13 mužů průměrného věku 62 let (SD 12,2) operovaných na oční klinice v období od 10/2009 do 9/2010. Doba sledování činila 1–12 měsíců (∅ 4,2 měsíce). K DMEK byli indikováni pacienti s bulózní keratopatií, Fuchsovou endoteliální dystrofií a endoteliální nedostatečností po opakované transplantaci rohovky.
U 30 pacientů byla v 50 % provedena operace DMEK a v 50 % kombinovaná operace katarakty s DMEK. 1x jsme ustoupili od transplantace Descemetovy membrány z důvodu nedostatečnosti dárcovské rohovky.Výsledky:
Operační komplikace jsme zaznamenali u 7 očí: 4x obtíže se sloupnutím Descemetovy membrány z dárcovské rohovky, 2x operační decentrace lamely a 1x krvácení do přední komory při provádění periferní iridektomie. Časné pooperační komplikace se vyskytly u 10 pacientů: 3x pupilární blok, 2x fibrinová reakce v přední komoře, 1x stočená lamela v přední komoře 1. pooperační den., 3x shrnutá lamela s lokalizovaným edémem rohovky a 1x zbytek Descemetovy membrány velikosti 2 x 2 mm pod lamelou mimo optickou osu. Pozdní pooperační komplikace jsme zaznamenali celkem u 7 pacientů. 4x se vyskytl sekundární steroidní glaukom a 2x lokalizovaný edém rohovky nezasahující optickou zónu. Jedenkrát došlo ke vzniku přemosťující trakce lamely.
Zraková ostrost se upravila u nekomplikovaných pacientů do 21 dnů po operaci, u pacientů s komplikacemi do 3 měsíců. 1x byla provedena retransplantace Descemetovy membrány (re DMEK) s odstraněním srolované lamely z přední komory, 3x byla provedena do 5 dnů repozice rolujícího se okraje membrány pomocí techniky „big bubble“.Závěr:
DMEK se jeví jako jedna z dobrých možností nápravy poruch endotelu. Při samostatném DMEK jsme zaznamenali o 70 % méně komplikací než u kombinované operace katarakty s DMEK. Pro erudovaného chirurga začínajícího s transplantací Descemetovy membrány je vhodné provádět samostatné transplantace bez kombinace s dalšími výkony (chirurgie katarakty, iridektomie). Provedení laserové iridotomie před operací se jeví jako vhodný postup k eliminaci pooperačního krvácení.Klíčová slova:
DMEK, rohovka, transplantacePředneseno na 2. Rohovkovém kongresu Praha 10. 12. 2010
Úvod
Lamelární rohovkové transplantace prodělaly za posledních několik let významný rozvoj. Výhodou těchto výkonů je především zachování integrity bulbu při operaci. Další výhody se pak již rozcházejí podle typu lamelárních transplantací.
DMEK – z anglického Descemet Membrane Endothelial Keratoplasty – transplantace Descemetovy membrány společně s vrstvou endoteliálních buněk umožňuje výměnu nemocného či nefunkčního endotelu rohovky za dárcovskou lamelu týchž vrstev. Vzhledem k tomu, že endotel představuje metabolicky nejaktivnější vrstvu rohovky, je pro její fungování velmi důležitý.
Umožňuje udržet rohovku ve stabilní hydrataci, se stabilním refrakčním indexem a udržuje její transparenci.
Z historického hlediska existuje několik mezníků v transplantační chirurgii endotelu. Pojem endoteliální keratoplastiky zavedl v roce 1998 Melles se svými spolupracovníky. Dnes existují tři typy endoteliálních transplantací. DLEK (Deep Lamellar Endothelial Keratoplasty) – hluboká lamelární endoteliální transplantace, u které je zadní část příjemcovy rohovky nahrazena dárcovskou tkání. Další formou transplantace endotelu je DSEK/DSAEK (Descemet’s Stripping (Automated) Endothelial Keratoplasty), u které je Descemetova membrána odstraněna z příjemcovy rohovky a nahrazena rohovkovou tkání – připravenou buď ručně (DSEK), nebo pomocí mikrokeratomu (DSAEK – automated), zavedená v roce 2003. Jedná se o transplantaci části zadního rohovkového stromatu s Descemetovou membránou a endotelem. Nejnovější metodu transplantace endotelu přináší technika DMEK – transplantace Descemetovy membrány společně s endotelem – zavedená Mellesem do praxe v roce 2006. Tato metoda umožňuje provádět transplantaci malým řezem a dle literatury zatím s nejlepšími výsledky. I když dlouhodobé výsledky bude možné posoudit v dalších deseti letech, první zprávy ukazují na sice technicky náročnou, zato pro příjemce velmi šetrnou metodu transplantace endotelu.
Materiál a metodika
Průřezová prospektivní nerandomizovaná studie probíhala na Oční klinice FN Brno, pracoviště Bohunice, od září 2009 do prosince 2010. Bylo hodnoceno prvních 30 po sobě následujících endoteliálních transplantací, prováděných jedním chirurgem.
Soubor tvořilo 17 žen a 13 mužů průměrného věku 62 let (SD 12,2). Doba sledování činila 1–12 měsíců, ∅ 4,2 měsíce. K DMEK byli indikováni pacienti s bulózní pseudofakickou keratopatií, Fuchsovou endoteliální dystrofií a endoteliální nedostatečností po opakované transplantaci rohovky. Indikační skupiny uvádí tabulka 1.
Table 1. Indikační skupiny k DMEK 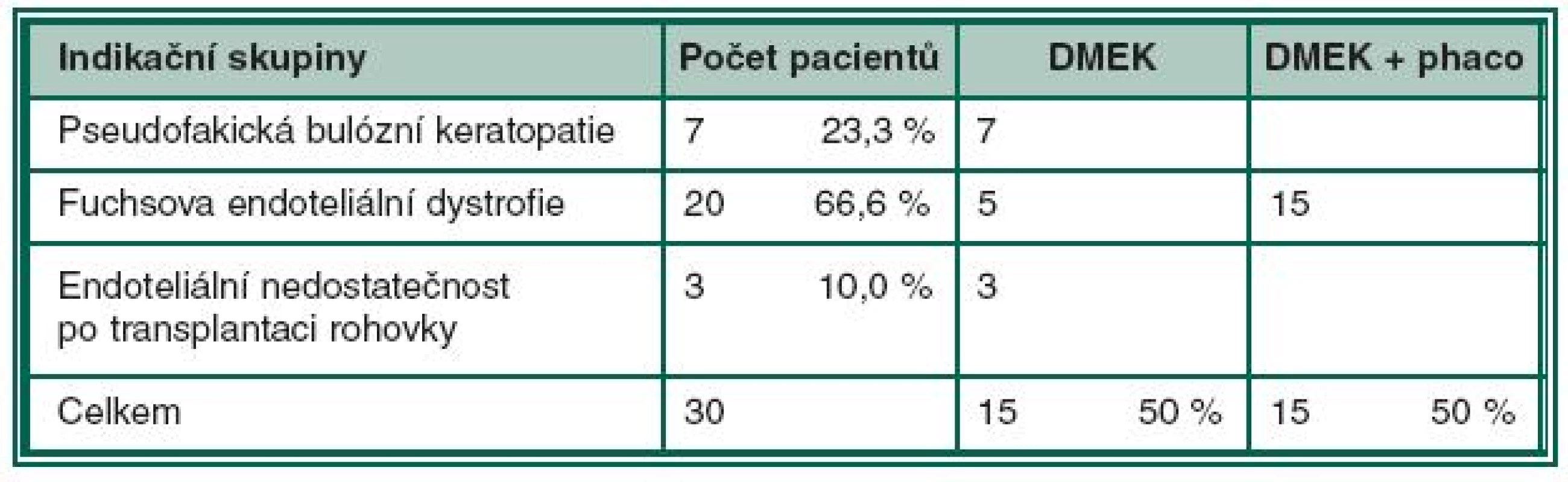
Pseudofakická bulózní keratopatie byla indikovaná k DMEK u 7 pacientů, Fuchsova endoteliální dystrofie byla indikovaná k DMEK u 20 pacientů, z toho u 15 jako kombinovaná operace a u 5 pacientů po předchozí operaci katarakty. Všichni pacienti celého souboru byli artefakičtí.
Operační technika DMEK: Příprava dárcovské rohovky byla provedena ve 28 případech chirurgem metodou sloupnutí (strippingu) Descemetovy membrány z dárcovské rohovky. Velikost dárcovského terče byla 7,5 až 8,5 mm v průměru. Pro dobrou vizualizaci byl rohovkový transplantát obarven tkáňovým barvivem VisionBlue® firmy DORC (obr. 1). Po odloupnutí Descemetovy membrány od stromatu společně s jednovrstevným endotelem se lamela roluje do roličky endoteliální stranou ven. Umístění této roličky v barvivu následně umožňuje dobrou vizualizaci tenké membrány v přední komoře (obr. 2).
Image 1. Příprava dárcovské lamely (sloupnutí Descemetovy membrány) obarvené barvivem Vision Blue 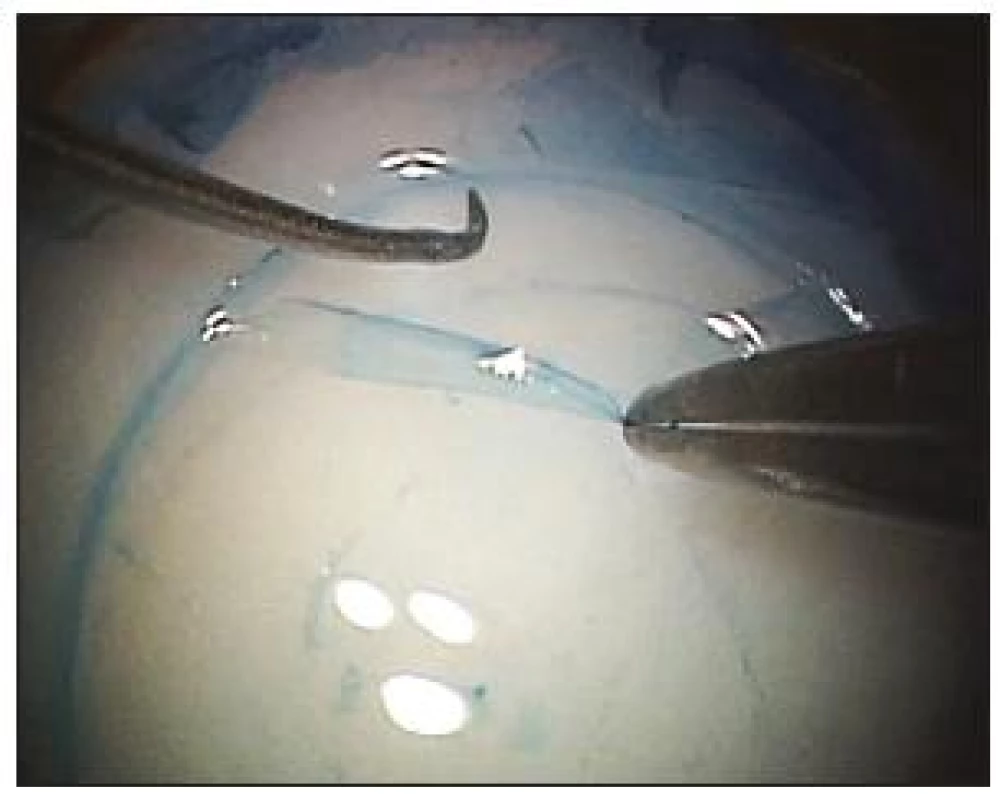
Image 2. Částečně srolovaná lamela rohovky v přední komoře viditelná díky jejímu obarvení 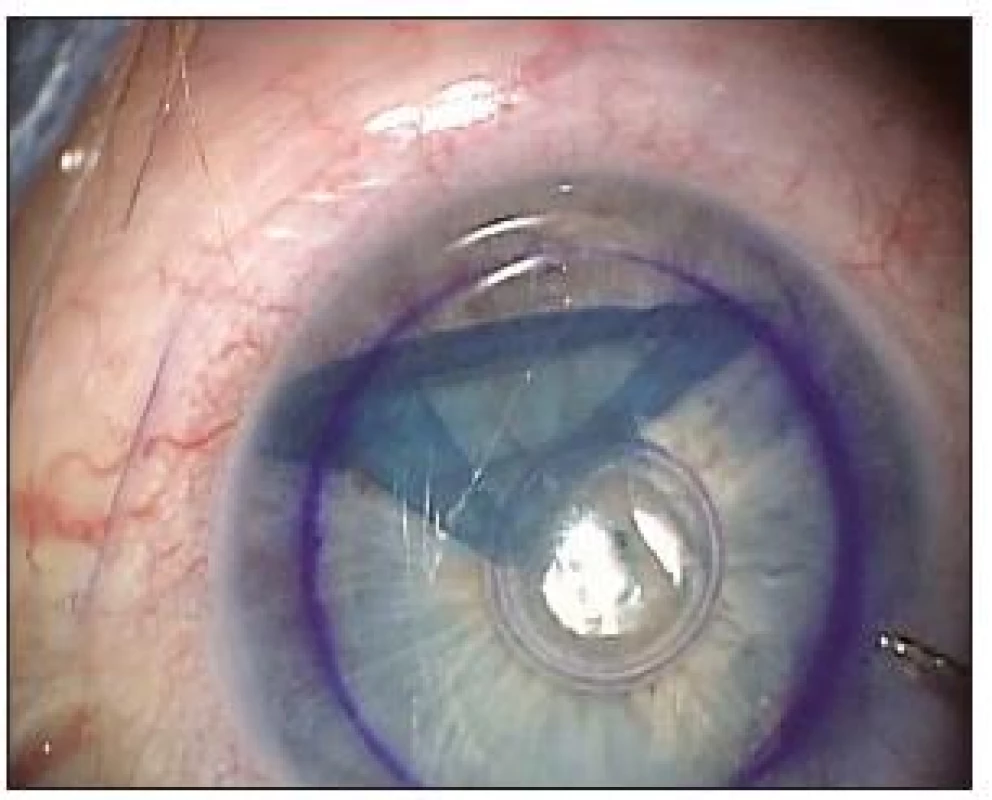
U dvou pacientů byl použit dárcovský terč připravený tkáňovou bankou se stromálním lemem, tzv. DMEK-S [16], o průměru 8 mm s centrální zónou 6 mm s označením stromální a endoteliální strany.
Vlastní operace byla prováděna v celkové anestesii rohovkovým třístupňovým tunelem 2,5 mm se třemi pomocnými paracentézami 1 mm širokými u č. 3,7 a 9, resp. 3,5 a 9 (OD, resp. OS). V rozsahu 7,5–8,5 mm (velikost korespondující s velikostí dárcovské lamely) byla odstraněna Descemetova membrána cirkulární Descemetorhexí z mateřské rohovky pomocí inverzního Sinskeyho háčku a lomené endovitreální špátle DORC. Rohovkový transplantát jsme umístili do jednorázového aplikátoru pro implantaci měkkých nitroočních čoček za pomoci kapilárního vzlínání. Ten byl nasazen spojovací hadičkou na jednorázovou stříkačku 2 ml a proudem vody transplantován do přední komory tzv. torpedo efektem. Lamela byla pomocí nepřímé manipulace vzduchem a BSS otočena endoteliální stranou k duhovce a metodou postupně se zvětšující vzduchové bubliny byl transplantát centrován a velkou bublinou přilepen ke stromatu příjemcovy tkáně (obr. 3 a,b). Po 10 minutách tzv. válečkování byla bublina zmenšena na polovinu a nasazena terapeutická kontaktní čočka bez nutnosti sutury tunelu či paracentéz. Celá operace probíhala bez použití viskoelastického materiálu. Bublina vzduchu přetrvávala v přední komoře 2–5 dnů (obr. 4 a,b).
Obr. 3a. Centrace a rozvinutí lamely metodou zvětšující se bubliny vzduchu 
Obr. 3b. Dokončení centrace lamely s velkou bublinou vzduchu umožňující přilnutí transplantátu k stromatu rohovky příjemce 
Obr. 4a. 1. pooperační den po DMEK, v přední komoře velká bublina vzduchu. Šipka ukazuje okraj lamely 
Obr. 4b. 5. pooperační den pacienta po DMEK, zbytkový edém stromatu rohovky v místě rohovkového tunelu 
Operace DMEK-S (2x) probíhala sklerálním tunelem 4 mm a lamelární transplantát byl nasunut do přední komory pomocí Businovy lopatky a kapsulární MICS pinzety s následnou suturou sklerálního tunelu ihned po transplantaci dárcovské lamely. Umístění lamely bylo vedeno na základě označení stromální strany písmenem pro správnou orientaci lamely, neboť tato lamela nevykazuje schopnost rolovat se do roličky. Obdobně jako u DMEK i u DMEK-S byla lamela centrována a umístěna na stroma příjemcovy rohovky pomocí velké bubliny vzduchu.
V případě kombinované operace DMEK s operací katarakty byla operace katarakty provedena první, standardní cestou, a to metodou fakoemulzifikace rohovkovým tunelem 2,5 mm často s nutností abraze epitelu pro umožnění dobré vizualizace celého zákroku. Implantována byla ve všech případech hydrofilní akrylická monofokální čočka s velikostí optiky 6 mm do pouzdra. Zvláštní pozornost byla věnována výplachu viskomateriálu z přední komory po chirurgii katarakty. Na konci operace byl aplikován Miostat do přední komory. Teprve po zdárně dokončené operaci jsme přistoupili k přípravě rohovkového transplantátu.
V průřezové studii byly v jednotlivých časových úsecích hodnoceny výsledky transplantace v těchto kategoriích: operační komplikace, pooperační komplikace časné (do 6 týdnů) a pozdní (po 6 týdnech), nejlépe korigovaná zraková ostrost (BSCVA) před operací a po transplantaci Descemetovy membrány se zaměřením na prvních 6 týdnů po operaci a dále 3 a 6 měsíců po operaci. Hustota endoteliálních buněk byla hodnocena srovnáním předoperační hodnoty udávané tkáňovou bankou a první pooperační hodnoty snímané bezkontaktní metodou v průběhu prvních 6 týdnů na přístroji Confoscan 4 sondou 20.
Soubor byl hodnocen jako celek a dále ve dvou skupinách – samostatná transplantace Descemetovy membrány (15 pacientů) – skupina A a kombinovaná operace katarakty s transplantací Descemetovy membrány (15 pacientů) – skupina B.
Statistické hodnocení souboru bylo provedeno pomocí Wilcoxonova testu pro parametrické proměnné a Studentova T-testu.
Výsledky
1. Operační komplikace
A/ Příprava dárcovské rohovky
Obtíže s přípravou dárcovské lamely Descemetovy membrány jsme zaznamenali čtyřikrát (13,3 %), kdy jedenkrát kvalita dárcovského terče neumožnila pro trhající se Descemetovu membránu dokončit přípravu lamely a transplantovat ji. Byla proto provedena jen operace katarakty. DMEK byl indikován v dalším sezení 3 týdny po první operaci. Třikrát jsme zaznamenali problémy s odloupáváním Descemetovy membrány (strippingem) ve smyslu obtížné preparace dárcovské lamely při velmi pevných mezibuněčných spojích mezi zadním stromatem a Descemetovou membránou. Transplantace byla dokončena, ale u obou pacientů přetrvával edém rohovky pooperačně déle než tři měsíce. Šetrná manipulace s dárcovskou rohovkou a její excelentní kvalita je zásadně důležitá pro úspěšnost lamelární transplantace.
B/ Peroperační komplikace
Peroperačně jsme zaznamenali celkem 10,0 % komplikací – dvakrát operační decentraci lamely pro obtížnou manipulaci (mělká přední komora) a malé zkušenosti chirurga s touto manipulací (3. a 5. pacient v pořadí). Jedenkrát krvácení do přední komory při provedení periferní iridektomie. Celkem peroperačních komplikací včetně problémů s přípravou dárcovského terče bylo 23,3 %.
2. Časné pooperační komplikace
Časné pooperační komplikace se vyskytly u 10 pacientů (33,3 %): třikrát pupilární blok, který byl zvládnut medikamentosní cestou společně s provedením laserové iridotomie 1., resp. 3. pooperační den. Dvakrát se jednalo o fibrinovou reakci v přední komoře, a to u pacientů s kombinovanou operací katarakty. Po lokální aplikaci kortikosteroidů a antibiotik tato reakce do 3 týdnů ustoupila. Jedenkrát byla pozorována stočená lamela v přední komoře 1. pooperační den, 3x shrnutá lamela s lokalizovaným edémem rohovky, 1x zbytková Descemetova membrána velikosti 2 x 2 mm pod lamelou mimo optickou osu (bez nutnosti chirurgické intervence).
V tomto časovém období (do 6 týdnů po zákroku) byly provedeny tyto reoperace: 1x re DMEK po nalezení lamely rohovky srolované v úhlu v přední komoře 2 týdny po primární operaci, 3x repozice lamely metodou rebubblingu (opakovaná insuflace bubliny vzduchu do přední komory) s narovnáním okrajů lamely 3.–5. týden po první operaci.
Hustota endoteliálních buněk před operací byla 3156 buněk /mm2 (SD 294). Hustota endoteliálních buněk po transplantaci (měřena v centru rohovky u 24 pacientů) byla 2856 buněk /mm2 (SD 469). Při statistickém hodnocení poklesu endoteliální buněk v časném pooperačním období se nejednalo o statisticky významný pokles (p = 0,1) i přesto, že se jedná o pokles o 10,3 %.
3. Pozdní pooperační komplikace
V pozdním pooperačním období jsme zaznamenali sekundární glaukom u 4 pacientů, lokalizovaný edém rohovky nezasahující do centrální 5 mm optické zóny u 4 pacientů bez nutnosti reoperace, 2x rohovkový edém přetrvávající 9 týdnů, do 12. týdne se spontánně upravil. U jedné pacientky po transplantaci Descemetovy membrány se stromálním lemem (pacientka po opakovaných transplantacích s endoteliální nedostatečností) došlo k přemosťující (tzv. bridgingové) trakci lamely. Rohovka však zůstala semitransparentní a pacientka subjektivně bez bolesti, proto jsme k další reoperaci nepřistoupili.
Při porovnání všech komplikací souboru, kde jsme prováděli DMEK (Soubor A), a souboru s kombinovaným výkonem operace katarakty s DMEK (soubor B) je signifikantně více komplikací u kombinované operace (p > 0,001). Procento komplikací v souboru A představuje jen jednu třetinu (33,3 %) ze všech komplikací ve srovnání s dvěmi třetinami (66,6 %) u souboru B.
Zraková ostrost v souboru před a 1., 3. a 6. měsíc po operaci byla hodnocena takto: BSCVA (nelépe brýlemi korigovaná zraková ostrost před) se pohybovala v rozmezí 0,05–0,5 (medián 0,1). Zraková ostrost po operaci se nacházela v prvním měsíci v rozmezí 0,1–0,5 (medián 0,35) ve třetím měsíci 0,1–0,5 (medián 0,4) a v 6. měsíci (hodnoceno je 50 % souboru) 0,1–1,0 (medián 0,5). Graf 1 ukazuje schematicky zisk a ztrátu řádků po transplantaci Descemetovy membrány v časovém sledu prvních šesti týdnů po operaci. Je dobře patrný pokles vidění pacientů v prvním měsíci po transplantaci, tedy v době, kdy Descemetova membrána integruje do rohovkového celku a funkce endotelu se jen zvolna vrací k plné funkci.
Graph 1. Nejlépe korigovaná zraková ostrost (BSCVA) po operaci 
Diskuse
Lamelární výkony na rohovkách zaznamenaly v posledním desetiletí veliký rozvoj. Transplantace Descemetovy membrány společně s jednovrstevným endotelem (DMEK) je v literatuře velmi diskutovanou otázkou. K základním problémům této transplantace se řadí především ochrana monovrstvy endoteliálních buněk při manipulaci s transplantátem a dále obtíže se stranovou orientací lamely [4, 16]. Existuje celá řada zastánců transplantaci endotelu se zadním stromatem rohovky v různé tloušťce, a to především pro menší obtížnost manipulace s takovýmto transplantátem a dále snad pro větší ochranu endotelu při této manipulaci [3, 7, 9, 16, 17]. Práce Mellese, Hama a Bahara [5, 8, 1] jasně dokazují podobné ztráty endoteliálních buněk po transplantaci Descemetovy membrány samotné (DMEK) v porovnání s transplantacemi se stromatem (DSAEK). Velmi záleží na technice manipulace s transplantátem. Nově popsaná metodika standardizace tzv. „bezdotykové“ techniky DMEK se jeví jako velký pokrok v technice této transplantace a některé kroky využívá i námi používaný způsob této operace [6, 11, 12, 13]. I v našem souboru jsme zaznamenali 10% úbytek endoteliálních buněk způsobený operační manipulací s lamelou. Ve skutečnosti tento úbytek bude podstatně větší, neboť snímání endotelu se děje z centra rohovkové lamely. Po remodelaci periferie endotelu, která je podstatně více zatížena přímou ztrátou buněk, dojde v dalším průběhu zcela jistě k významně vyšší ztrátě endoteliálních buněk i v centru rohovky.
Při výběru typu lamelární tranplantace jsou rozhodující klinické a operační zkušenosti chirurga. Z dlouhodobého sledování operačních výsledků přechází řada autorů od lamelárních transplantací se stromatem právě k DMEK pro lepší funkční a anatomické výsledky [1, 5, 7, 15].
Někteří autoři hodnotí ve svých pracích jako důležitý parametr délku operace. Je třeba se dívat na problém z několika hledisek. Část operačního času (minimálně 1/3–1/2) zabírá příprava dárcovské lamely. Zde je možno postupovat dvojím způsobem: buď si chirurg připraví lamelu sám – viz naše metodika, nebo použije lamelu připravenou v tkáňové bance. V tkáňové bance (ne každé) umí připravit lamelu jak se stromálním lemem, tak bez něj. Takto připravený transplantát je finančně náročnější (přibližně o 1/3 ceny celého transplantátu), a měl by zaručovat vysokou kvalitu, neboť hustota endoteliálních buněk by měla být kontrolována i po lamelárním výkonu na kadaveru [16]. Následuje však transport a další prodlení od přípravy k transplantaci. Při přípravě rohovky chirurgem z kadaverózního sklerokorneálního terče ví sám chirurg do jaké míry traumatizuje transplantát a zda si dovolí jej transplantovat nebo zda od transplantace ustoupí. Přibližně 6 % dárcovských terčů je nepoužitelných [14]. Nám se velmi dobře osvědčila technika osobní přípravy. Čas strávený na operačním sále pro tuto chirurgii nepovažujeme za rozhodující. Důležitý je výsledek transplantace, který právě u těchto lamelárních výkonů vykazuje velmi rychlou funkční rehabilitaci. Jak ukazují jednotlivé práce, u operací DMEK má v procentu komplikací naprosto zásadní význam počet provedených transplantací. Melles, Price, Busin a další autoři uvádějí ve svých publikacích podstatně vyšší riziko komplikací u prvních 20, resp. 50 operací [4, 7, 10, 15]. Melles dále uvádí velmi nízké procento komplikací u druhé stovky provedených operací [6].
Dalším velmi důležitým aspektem operace je možnost transplantace bez systémové imunosuprese nejen u primotransplantací, ale i u opakovaných výkonů, resp. i u pacientů po perforující keratoplastice, kde z důvodu endoteliální nedostatečnosti vyměňujeme jen Descemetovu membránu s endotelem. Prednison, případně cyclosporin A (CSA) a mykofenolát mofetyl (MFM) jsou systémová imunosupresiva s celou řadou nežádoucích účinků. Průměrný věk pacientů přesahuje ve většině publikovaných souborů šedesát let. Mezi nežádoucí vedlejší účinky podávání Prednisonu patří osteoporóza (zvláště u žen), u diabetiků dochází ke zvyšování hladiny glykémie (u některých pacientů s nutností přechodu z perorálních antidiabetik na inzulin). U kombinované imunosuprese s CSA a MFM, především u pacientů s ischemickou chorobou srdeční, může dojít k progresi obtíží vzhledem k výraznému nárůstu hladiny cholesterolu vlivem těchto léků.
Zajímavou a diskutovanou otázkou je u endoteliálních transplantací funkční rehabilitace pacienta. V našem souboru jsme zaznamenali pokles vizu v prvních týdnech po transplantaci s následným zlepšováním zrakové ostrosti s maximem v průběhu třetího měsíce. Důvodů netransparentní rohovky po transplantaci může být několik: nepřihojení, resp. nedolehnutí transplantátu do lůžka dárce a tím neumožnění zapojení všech metabolických reakcí k zajištění funkčnosti endotelu. Tento fakt lze dobře ozřejmit vyšetřením pomocí OCT předního segmentu. Pokud se rohovka během prvního týdne postupně nezprůhledňuje, pak indikace tohoto vyšetření je na místě. Při zjištění nedolehnutí je nutné rychlé znovupřiložení transplantátu metodou velké bubliny (tzv. rebubbling). Dalším důvodem neprůhlednosti rohovky pacientů po DMEK je nefunkčnost dárcovské lamely. Tento jev popisuje více autorů a uvádějí spontánní zlepšení transparence po několika týdnech po transplantaci [2, 7]. Vysvětlení je zřejmě v masivním traumatu lamely při transplantaci a delší doba potřebná k rehabilitaci lamely. My jsme v našem souboru pozorovali dva takové pacienty, u obou došlo ke zprůhlednění rohovky po třech, resp. čtyřech měsících po transplantaci.
Závěr
DMEK se jeví jako jedna z možných alternativ lamelární chirurgie u onemocnění endotelu a Descemetovy membrány. Je indikovaná všude tam, kde kromě onemocnění zadní vrstvy rohovky nepředpokládáme žádné jizvení stromatu rohovky či změny v oblasti epitelu a Bowmanovy vrstvy. Její velkou výhodou oproti konvenční penetrující keratoplastice je velmi rychlá funkční rehabilitace pacienta, bez nutnosti změny korekce po operaci, a nízká antigenní aktivita transplantátu. Ta zajišťuje vysokou imunologickou toleranci bez častých známek rejekčních reakcí v pooperačním období a nevyžaduje žádnou systémovou imunosupresivní léčbu. Laserové iridotomie se jeví jako vhodný postup pro prevenci pupilárního bloku a peroperačního krvácení. Samostatná transplantace Descemetovy membrány vykazuje výrazně méně operačních a pooperačních komplikací než kombinovaný výkon s chirurgií katarakty.
Do redakce doručeno dne 29. 3. 2011
Do tisku přijato dne25. 6. 2011
Doc. MUDr. Zuzana Hlinomazová, Ph.D.
Oční klinika LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: zhlinom@fnbrno.cz
Sources
1. Bahar, I., Kaiserman, I., McAllum, P., et al.: Comparison of posterior lamellar keratoplasty techniques to penetrating keratoplasty. Ophthalmology, 115, 2008; 9 : 1525–33.
2. Balachandran, C., Ham, L., Verschoor, C.,A. et al.: Spontaneous corneal clearance despite graft detachment in descemet membrane endothelial keratoplasty. Am J Ophthalmol, 148, 2009; 2 : 227–234.
3. Busin, M., Patel, A.,K., Scorcia, V., Galan, A. et al.: Stromal support for Descemet’s membrane endothelial keratoplasty. Ophthalmology, 117, 2010; 12 : 2273–2277. Ophthalmology, 117, 2010; 12 : 2273–2277.
4. Cursiefen, C., Kruse, F.,E.: DMEK: Descemet membrane endothelial keratoplasty Ophthalmologe, 107, 2010 ; 4 : 370–6.
5. Dapena, I., Ham, L., Melles, G., R.: Endothelial keratoplasty: DSEK/DSAEK or DMEK – the thinner the better? Curr Opin Ophthalmol, 20, 2009; 4 : 299–307.
6. Dapena, I., Moutsouris, K., Droutsas, K. et al.: Standardized „no-touch“ technique for descemet membrane endothelial keratoplasty. Arch Ophthalmol, 2011, 129; 1 : 88–94.
7. Da Reitz Perena, C., Guerra, F.,P., Price, F.,W., Jr. et al.: Descemet’s membrane automated endothelial keratoplasty (DMAEK): visual outcomes and visual quality. Br J Ophthalmol, 2010, Dec. 22. [Epub ahead of print].
8. Ham, L., van der Wees, J., Melles, G.,R.: Causes of primary donor failure in Descemet membrane endothelial keratoplasty. Am J Ophthalmol, 145, 2008; 4 : 639–644.
9. Ham, L., Dapena, I., van der Wees, J., et al.: Secondary DMEK for poor visual outcome after DSEK: donor posterior stroma may limit visual acuity in endothelial keratoplasty.Cornea. 29, 2010; 11 : 1278–1283.
10. Chen, E., S., Terry, M., A., Shamie, N. et al.: Descemet-stripping automated endothelial keratoplasty: six-month results in a prospective study of 100 eyes. Cornea, 27, 2008; 5 : 514–520.
11. Melles, G.,R., Eggink, F.,A., Lander, F. et al.: A surgical technique for posterior lamellar keratoplasty. Cornea, 17, 1998; 6 : 618–626.
12. Melles, G., R., Wijdh, R., H., Nieuwendaal, C., P.: A technique to excise the Descemet membrane from a recipient cornea (descemetorhexis). Cornea, 23, 2004; 3 : 286–288.
13. Melles, G., R., Lander, F., Nieuwendaal, C.: Sutureless, posterior lamellar keratoplasty: a case report of a modified technique. Cornea, 21, 2002; 3 : 325–327.
14. Nieuwendaal, C., P., Lapid-Gortzak, R., van der Meulen I., J. et al.: Posterior lamellar keratoplasty using descemetorhexis and organ cultured donor corneal tissue (Melles technique). Cornea, 25, 2006; 8 : 933–936.
15. Price, F., W. Jr., Price, M., O.: Descemet’s stripping with endothelial keratoplasty in 50 eyes: a refractive neutral corneal transplant. J Refract Surg, 21, 2005; 4 : 339–345.
16. Studeny, P., Farkas, A., Vokrojova, M., et al.: Descemet membrane endothelial keratoplasty with a stromal rim (DMEK-S). Br J Ophthalmol, 94, 2010; 7 : 909–914.
17. Tappin, M.: A method for true endothelial cell (Tencell) transplantation using a custom –made cannula for the treatment of endothelial cell failure. Eye, 21 2007; 6 : 775–779.
18. Williams KA, Muehlberg SM, Lewis RF, Coster DJ.: How successful is corneal transplantation? a report from the Australian Corneal Graft Register. Eye, 9,1995; 2 : 219–227.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2011 Issue 3-
All articles in this issue
- DMEK (Transplantace Descemetovy membrány s endotelem) – časné a pozdní pooperační komplikace
- Využití konfokální mikroskopie rohovky v diagnostice Coganovy mikrocystické dystrofie a sledování ultrastrukturálních změn po fototerapeutické keratektomii
- Lasik po rohovkovém vředu
- Oko a idiopatické střevní záněty
- Rekonštrukcia spojovkového vaku po enukleácii očného bulbu v minulosti – dva spôsoby chirurgického riešenia
- Odontogénna dermoidná cysta orbity
- Lyellův syndrom
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- DMEK (Transplantace Descemetovy membrány s endotelem) – časné a pozdní pooperační komplikace
- Lyellův syndrom
- Rekonštrukcia spojovkového vaku po enukleácii očného bulbu v minulosti – dva spôsoby chirurgického riešenia
- Lasik po rohovkovém vředu
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

