-
Medical journals
- Career
Purtscher-like retinopatia pri akútnej alkoholovej pankreatitíde: nález na fluoresceínovej angiografii a optickej koherentnej tomografii
Authors: J. Štefaničková 1; J. Hasa 1; S. Hlinšťáková 2; K. Peško 1; B. Krahulec 2; P. Strmeň 1
Authors‘ workplace: Klinika oftalmológie LFUK a FNsP, Bratislava, prednosta prof. MUDr. Peter Strmeň, CSc. 1; II. Interná klinika LFUK a FNsP, Bratislava, prednosta prof. MUDr. Andrej Dukát, CSc. 2
Published in: Čes. a slov. Oftal., 66, 2010, No. 4, p. 165-169
Category: Original Article
Overview
27-ročná pacientka s anamnestickým údajom alkoholizmu po konzumácii mastného jedla a vína a následnými bolesťami v epigastriu spozorovala náhle zhoršenie centrálnej ostrosti zraku na obidvoch očiach: vpravo logMar 0, 94, vľavo logMar 1, 22. Bilaterálne na zadnom póle pozorujeme masívny opuch, peripapilárne početné belavé vatovité ložiská i plameňovité krvácania. Na OCT bol opuch najmä vo vnútorných vrstvách sietnice, ale i subretinálne, vo vrstve nervových vlákien sú hyperreflektívity, ktoré zodpovedajú masívnym belavým ložiskám. Na fluoresceínovej angiografii v skorých fázach sme pozorovali hypofluorescentné ischemické oblasti s následným presakovaním v neskorých fázach. Ihneď po zahájení antibiotickej a spazmoanalgetickej liečby pankreatitídy sa centrálna zraková ostrosť u pacientky začala upravovať a 2 mesiace od začiatku liečby je bilaterálne logMar 0. Predpokladáme, že najpravdepodobnejšou príčinou vzniku Purtscher - like retinopatie v tomto prípade je tuková embolizácia.
Kľúčové slová:
Purtscher-like retinopatia, akútna alkoholová pankreatitída, fluoresceínová angiofrafia, optická koherentná tomografia, edém makuly, belavé ischemické ložiskáPráca bola prednesená na 4. bilaterálnom česko – slovenskom kongrese v Banskej Bystrici 27. – 29. 9. 2007
Úvod
V roku 1910 Otmar Purtscher prvýkrát opísal syndróm náhleho zhoršenia centrálnej ostrosti zraku (COZ) v spojení s ťažkým poranením hlavy. Bilaterálne pozoroval mnohopočetné belavé ložiská na sietnici najmä na zadnom póle, krvácania a papilitídu spolu s ťažkým poškodením COZ. Purtscher nazval túto nozologickú jednotku angiopathia retinae traumatica (10). Purtscherova retinopatia bola v nasledujúcom období pozorovaná i u iných foriem traumy ako napríklad pri tupom poranení hrudníka alebo zlomeninách dlhých kostí (8). Pri náleze Purtscherovej retinopatie na sietnici u prípadov, ktoré nesúvisia s traumou – pri akútnej pankreatitíde, embólii plodovou vodou, preeklampsii, po retrobulbárnej anestéze a systémových vaskulitídach hovoríme o Purtscher-like retinopatii (2, 7). Pri akútnej pankreatitíde bol takýto obraz na sietnici prvýkrát popísaný Inkelesom a Walshom v roku 1975 (4).
Klinický nález
Pacienti s Purtscherovou alebo s Purtscher-like retinopatiou spozorujú zhoršovanie COZ ihneď alebo do 48 hodín od vzniku vyvolávajúcej príčiny. Centrálna ostrosť zraku môže poklesnúť na 20/200 a menej a výskyt môže byť bilaterálny, ale i unilaterálny. K zlepšeniu COZ dochádza v priebehu niekoľkých mesiacov v závislosti od rozsahu poškodenia sietnice (ischémie), ale u niektorých pacientov zníženie COZ pretrváva (2, 4, 8).
Oftalmoskopický obraz pri Purtscherovej retinopatii (2)
Belavé ischemické ložiská na sietnici (cotton – wool spots) – belavé ischemické oblasti vo vrstve nervových vlákien (RNFL) predstavujú opuch axónov nervových vlákien, kde dochádza k inhibícii axoplazmatického prenosu, ložiská môžu prekrývať arterioly
„Purtscher flecken“ – žltobelavé ložiská, typicky polygonálneho tvaru, nikdy neprekrývajú susednú arteriolu; pravdepodobne vznikajú v dôsledku mikroinfarktov kapilárnej siete, lokalizované vo vnútornej nukleárnej vrstve
Krvácania na sietnici – plameňovité v RNFL, bodkovité v hlbších vrstvách sietnice
Opuch sietnice – prítomný najmä v akútnom štádiu
Opuch terča zrakového nervu (TZN) – niekedy môže byť prítomný v akútnom štádiu ochorenia; pri dlhodobom priebehu ochorenia bola popísaná atrofia TZN
Všetky tieto nálezy sa môžu vyskytovať samostatne alebo v rôznych kombináciách.
Na fluoresceínovej angiografii sa zobrazuje:
- a) Blokáda choroidálnej fluorescencie
- b) Okludované arterioly
- c) Oblasti kapilárnej neperfúzie
- d) Neskoré perivenózne presakovanie
- e) Hyperfluorescencia s presakovanim v neskorých fázach v oblasti TZN, ak je prítomný opuch TZN (1)
V OCT obraze je nárast hrúbky sietnice, hyperreflektívne zhrubnutie vrstvy RNFL najmä peripapilárne. Ischemické oblasti sa zobrazujú ako drobné hyporeflektívne oblasti v RNFL, ale pri rozsiahlom poškodení môžu byť prekryté hyperreflektívnymi zhrubnutými axónmi v RNFL. Opuch je prítomný najmä vo vnútorných vrstvách. Pri masívnom poškodení môže nastať zrútenie vnútornej aj vonkajšej hematookulárnej bariéry, vtedy sa opuch nachádza intraretinálne i subretinálne (3). Krvácania sa často nachádzajú blízko belavých ložísk a môžu byť prekryté ich výraznou hyperreflektivitou. Hrúbka sietnice v jednotlivých kvadrantoch a jej postupné zmenšovanie pri liečbe je v koreláte i so zmenami na fluoresceínovej angiografii.
Kazuistika
27-ročná pacientka bola hospitalizovaná s dva dni trvajúcim výrazným zhoršovaním COZ. Deň predtým skonzumovala mastné jedlo (hamburger) s 4 dcl červeného vína a vyfajčila 40 cigariet. Následne mala bolesti v oblasti pupka a nauzeu. Po ambulantnom podaní spazmolytickej infúznej liečby pre iritáciu pankreasu sa jej dyspeptické ťažkosti zlepšili, ale začala pozorovať zhoršovanie COZ na obidvoch očiach. Pred pol rokom prekonala prvýkrát záchvat akútnej pankreatitídy bez poruchy COZ. Udáva pravidelnú konzumáciu alkoholu a nikotinizmus.Pri prijatí bola COZ na pravom oku logMAR 0, 94 na ľavom logMAR 1, 22. Pri vyšetrení sietnice zisťujeme na obidvoch očiach prítomnosť mnohopočetných belavých ložísk peripapilárne s plameňovitými krvácaniami a rozsiahlym opuchom v centrálnej oblasti sietnice, TZN bol normálneho vzhľadu. Centrálna hrúbka sietnice bola 835 um, objem 18,7 mm3 na pravom oku a 868 um, objem 19,94 mm3 na ľavom oku. Bilaterálne vidíme na zadnom póle rozsiahly edém so zhrubnutou vrstvou RNFL najmä peripapilárne. Opuch sietnice dosahuje maximum vo fovee (obr. 1 a, b; 2 a, b; 5 a, b). V laboratórnom obraze pri prijatí bola vysoká hladina CRP 160,8 mg/l, ktorá sa postupne do jedného týždňa upravila, mierne zvýšené GMT 1,66 ukat/l, ostatné hepatálne testy, cholesterol a nález v moči boli v norme. Glykémia bola v norme, len jedenkrát výstup na 12, 9 mmol/l. Hladina urey, kreatinínu, celkových bielkovín a albumin v norme. AMS v sére pri prijatí 7,53 ukat/l, v moči 21,6 ukat/l, lipáza v sére 3,78 ukat/l. V krvnom obraze je mierne znížený počet erytrocytov 3,04 x 1012/l pri zvýšenom strednom objeme erytrocytov 108 fl, leukogram je v norme, sedimentácia 6/16. Hemokoagulačné parametre sú taktiež v norme. Hodnoty C3 a C4 v norme. Bola zahájená celková antibiotická liečba (Ciprofloxacin) s podávaním spazmoanalgetických infúzií (No-Spa, Mesocain), Quamatel a hladovkou. Kontrolné laboratórne výsledky po dvoch týždňoch preukázali hranične zvýšenú lipázu na 1, 18 ukat/l a GMT 1, 28 ukat/l. Krvný obraz bol v norme. Mesiac od začiatku ochorenia sa hladiny lipázy a GMT v sére normalizovali (6). Pri poslednom vyšetrení 2,5 mesiaca od ataky ochorenia bola COZ logMAR 0 bilaterálne, belavé ložiská i krvácania sa skoro úplne vstrebali, opuch vymizol. Centrálna hrúbka sietnice na pravom oku 142 um, objem 6,05 mm3 a na ľavom oku 125 um a objem 5,76 mm3. Intraretinálna tekutina sa úplne vstrebala, vymizli hyperreflektívne oblasti vo vrstve RNFL a vytvorila sa foveolárna depresia na obidvoch očiach (obr. 3 a, b; 4 a, b; 5 c, d)
Image 1. Farebná fotografia fundu obidvoch očí. a, b) Bilaterálne vidno mnohopočetné belavé vatovité ložiská miestami až splývajúce, nachádzajúce sa najmä peripapilárne. Intraretinálne krvácania sú prítomné na obidvoch očiach, výraznejšie vľavo. Terč zrakového nervu je bez opuchu 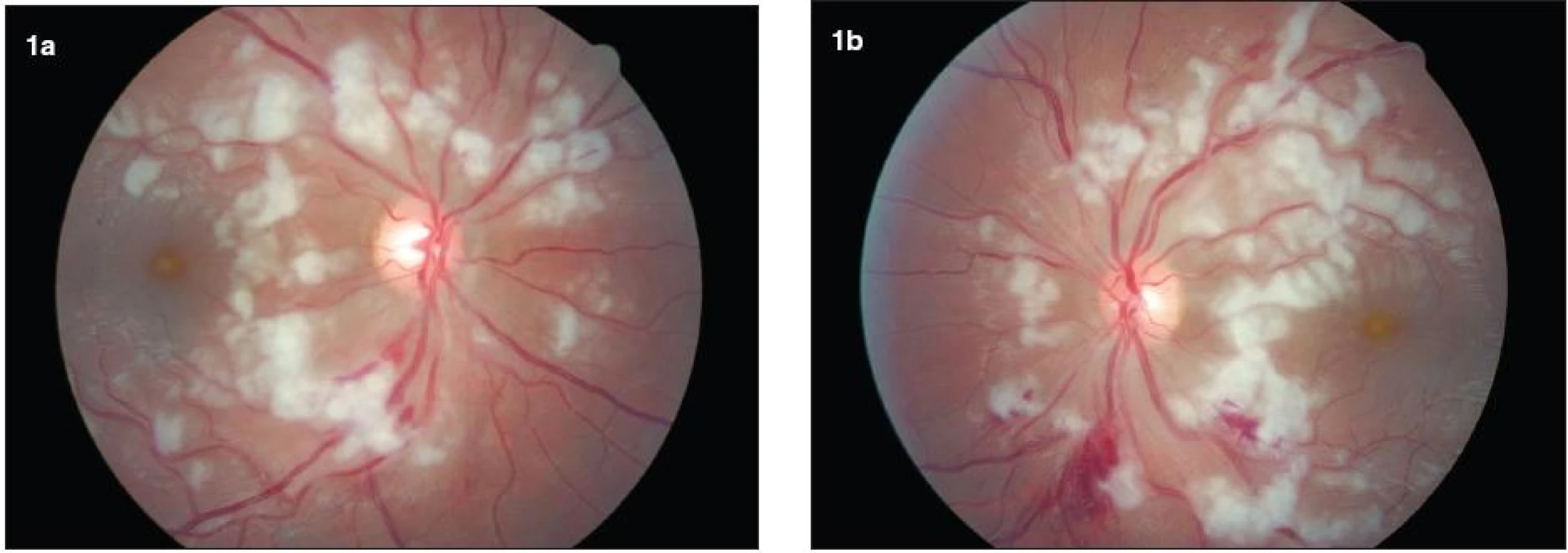
Image 2. Horizontálne skeny pravé a ľavé oko (OCT III Stratus Zeiss) pred začatím liečby. a, b) Nárast centrálnej hrúbky fovey, v peripapilárnej oblasti v mieste nahromadenia vatovitých ložísk sa nachádzajú výrazne hyperreflektívne oblasti.Tekutina je prítomná intra i subretinálne. Intraretinálne sa nachádzajú cystické priestory nízkej reflektivity. Nahromadenie intraretinálnej tekutiny je evidentné v celej oblasti makuly 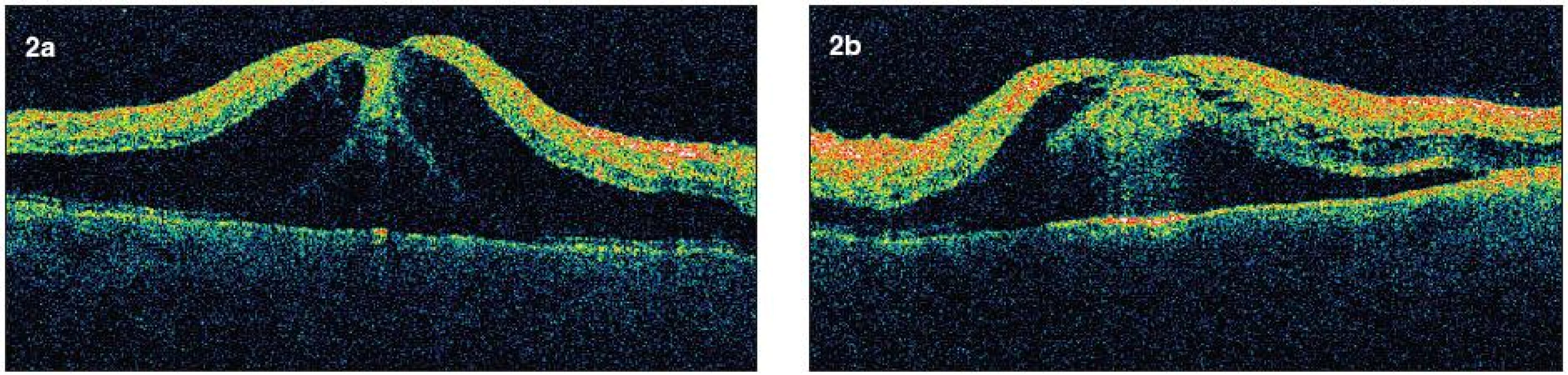
Image 3. a, b. Farebná fotografia fundu 6 týždňov od ataky akútnej alkoholovej pankreatitídy. Bilaterálne ešte prítomné zbytky vstrebávajúcich sa vatovitých ložísk. Krvácania vymizli. Terč zrakového nervu bilaterálne bez opuchu a známok atrofie 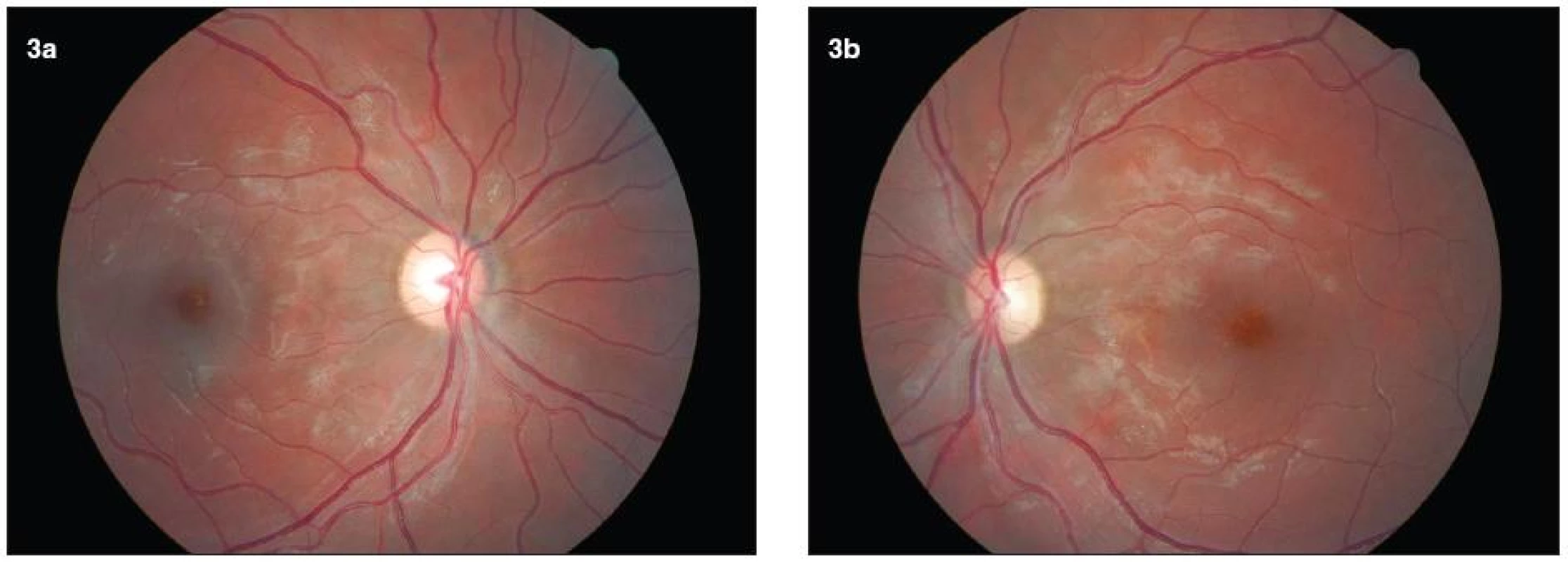
Image 4. a, b. Horizontálne skeny obraz pravého a ľavého oka ( OCT III Stratus Zeiss) po 6 týždňoch vidno vymiznutie masívneho opuchu sietnice, vytvorenie foveolárnej depresie. Pretrváva diskrétny opuch vo vonkajšej i vnútornej plexiformnej vrstve – hyporeflektívne cystické oblasti, výraznejší opuch je v peripapilárnej oblasti, vľavo v mieste vstrebávajúcich sa vatovitých ložísk ešte zhrubnutie vrstvy nervových vlákien 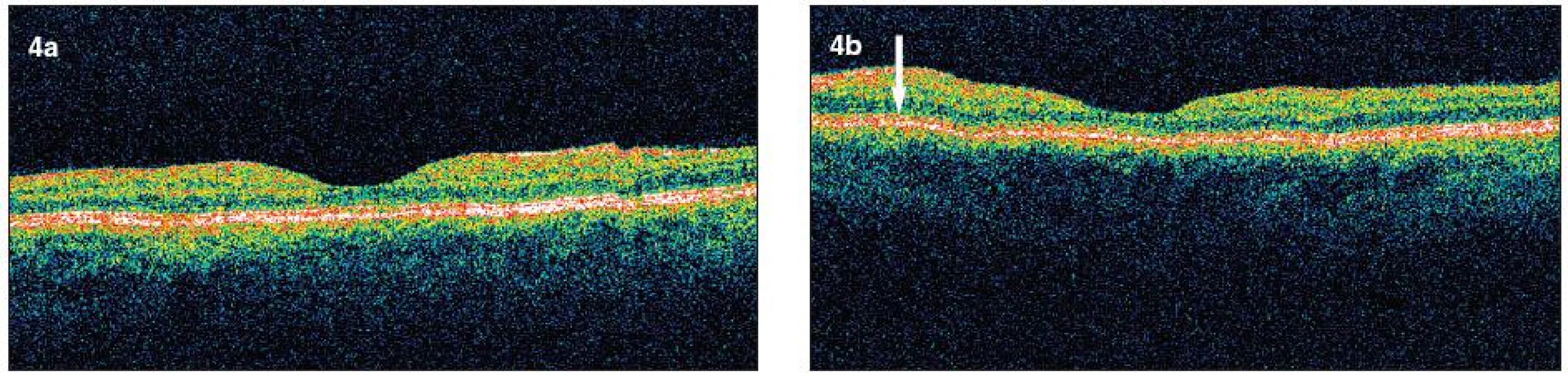
Image 5. a, b. Na fluoresceínovej angiografii ľavého oka v skorej fáze pozorujeme hypofluorescenciu spôsobenú nedostatočným plnením kapilár i výrazne blokovanú hypofluorescenciu v mieste „cotton wool spots“. V neskorých fázach vidno oblasti hyperflourescencie s presakovaním. c, d: Po 6 týždňoch vymizli rozsiahle oblasti kapilárnej neperfúzie i hyperflourescencie, avšak ešte pretrvávajú drobné oblasti hypofluorescencie 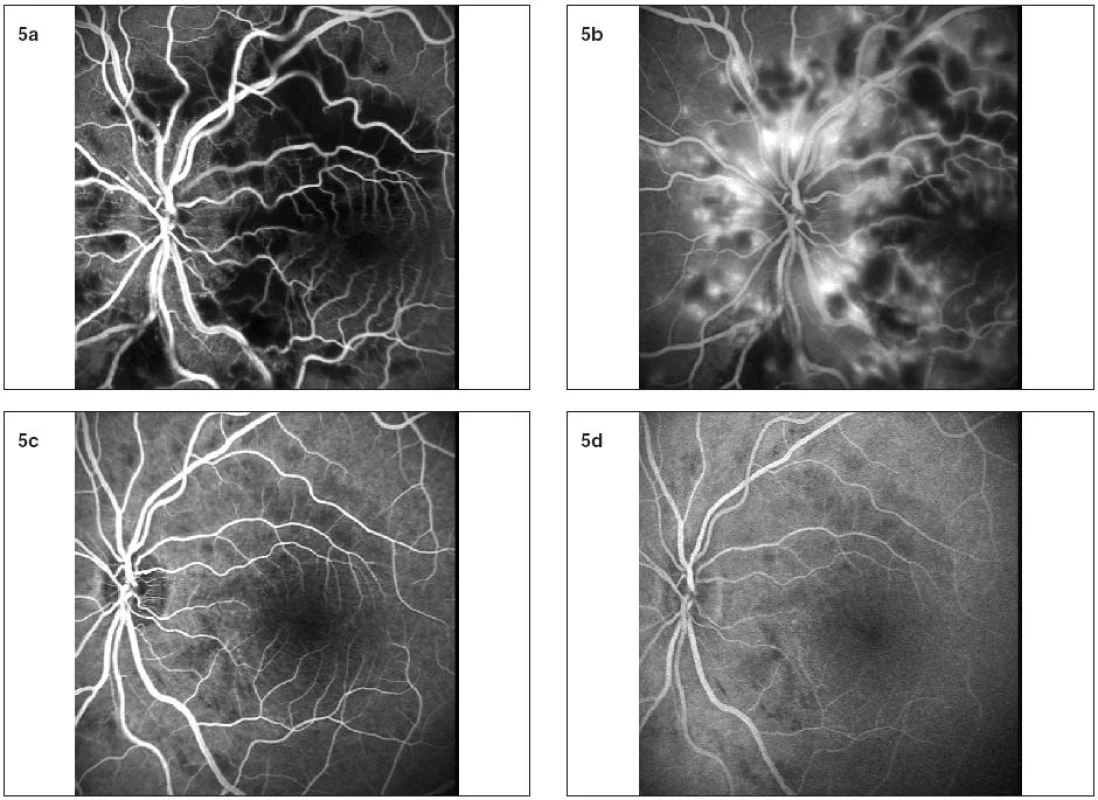
Pacientka sa na ďalšie kontroly nedostavila.
Diskusia
Purtscherova retinopatia je vazookluzívna vaskulopatia spojená najčastejšie s úrazom hlavy alebo hrudníka. Purtscher-like retinopatia má podobný oftalmoskopický nález u pacientov so systémovým poškodením, napríklad pri akútnej pankreatitíde, renálnom zlyhávaní alebo v postpartálnom období (3). Bol popísaný prípad, keď Purtscher-like retinopatia vznikla 6 mesiacov pred objavením sa príznakov akútnej pankreatitídy (11).
Presný patofyziologický mechanizmus vzniku Purtscherovej retinopatie nie je doteraz známy. Pôvodná Purtscherova teória bola založená na predpoklade, že biele ložiská v sietnici vznikajú ako následok presakovania lymfy z ciev sietnice počas náhleho vzostupu intrakraniálneho tlaku pri traume (10).
Inkeles a Walsh (4) vo svojej práci referovali o 3 prípadoch vzniku Purtscher-like retinopatie pri akútnej alkoholovej pankreatitíde. Predpokladali, že príčinou poškodenia sietnice môže byť oklúzia arteriol na zadnom póle i prekrytie arteriol masívnymi splývajúcimi belavými ložiskami (cotton wool spots). Na fluoresceínovej angiografii v skorých fázach pozorovali mnohopočetné oblasti neperfúzie a niekoľko oblastí blokovanej fluorescencie v mieste krvácaní. V neskorých fázach bolo prítomné presakovanie. Predpokladajú, že príčinou vzniku tejto retinopatie je tuková embólia.
Iní autori (8) predpokladajú, že pri ťažkých kompresívnych poraneniach hrudníka, náhly vzostup vnútrohrudného tlaku môže spôsobovať venózny reflux, poškodenie endotelu ciev a arteriolárny spazmus. Avšak táto teória nevysvetľuje unilaterálny výskyt retinopatie pri takýchto poraneniach.
V posledných rokoch sa predpokladá, že v patogenéze Purtscherovej i Purtscher like retinopatie hrá dôležitú úlohu oklúzia arteriol a vznik mikroinfarktov ako následok abnormálnej aktivácie komplementu C5 a agregácie granulocytov (2, 3, 5, 9). Trauma, rozsiahle krvácania, akútna pankreatitída, sepsa (najmä spôsobená Gram-negatívnymi baktériami) môžu masívne aktivovať komplementový systém (2). V experimente in vivo aktivácia komplementu u krýs viedla k vzniku zhlukov granulocytov, ktoré boli schopné okludovať cievy až do priemeru 60 um so vznikom intersticiálneho edému a krvácaní (5).
Iným zdrojom embolizácie do arteriolárnej peripapilárnej siete môže byť aj vzduch uvoľňujúci sa do ciev pri ťažkých poraneniach hrudníka, ale pravdepodobne i pri retrobulbárnej anestézii (7). Tuková embolizácia sa môže vyskytovať pri zlomeninách dlhých kostí a pravdepodobne pri akútnej pankreatitíde, kedy dochádza k enzymatickému natráveniu omentálneho tuku. Ďaľšími zdrojmi embolizácie môžu byť zhluky fibrínu pri diseminovanej intravaskulárnej koagulopatii, plodová voda počas pôrodu a v postpartálnom období (2, 4).
Patomechanizmus ochorenia u sledovaného prípadu nie je jednoznačný. V zhode s inými autormi (9) najpravdepodobnejšou príčinou vzniku ochorenia je tuková embolizácia. Pri mierne zvýšenej hladine granulocytov sa zdá teória agregácie nepravdepodobná (6).
OCT je veľmi presná metóda na monitorovanie liečby pacienta. Na základe zmien hrúbky sietnice v jednotlivých kvadrantoch môžeme sledovať odpoveď sietnice na liečbu, čo sa často odrazí i na zmene COZ. Holak a Mayer (3, 9) pozorovali vo vrstve nervových vlákien i ischemické hyporeflektívne oblasti, ktoré sme my u našej pacientky nepozorovali. Predpokladáme, že tieto ischemické oblasti boli prekryté opuchnutými axónmi vo vrstve nervových vlákien, ktoré sú hyperreflektívne.
Tak ako nie je doteraz známy presný patomechanizmus vzniku ochorenia, nie je doteraz známa ani osvedčená liečba Purtscherovej retinopatie. V terapii sa doporučuje najmä rýchla a čo najrazantnejšia liečba základného ochorenia, aby sa predišlo chronickým zmenám. U veľkej väčšiny pacientov sa COZ zlepší aj bez špeciálnej liečby samotnej Purtscherovej retinopatie. Belavé ložiská na sietnici a hemorágie sa i bez liečby vstrebú za niekoľko týždňov až mesiacov. Holak a kol. (3) sledovali viacerých pacientov s Purtscherovou retinopatiou a Purtscher-like retinopatiou. Na základe svojich pozorovaní predpokladajú, že dĺžka trvania opuchu sietnice v akútnej fáze ochorenia je rozhodujúcim prognostickým faktorom pre výslednú zrakovú ostrosť v neskoršom období. V liečbe doporučujú vysoké dávky metylprednisolonu, ktorý pôsobí antiedematózne, ale inhibuje aj migráciu granulocytov a tým zabraňujú vzniku mikrotrombov a oklúzii ciev. Ako sme už spomenuli je aktivácia komplementového systému najmä C5 a agregácia granulocytov jedným z možných faktorov, ktoré pôsobia pri vzniku Purtscherovej retinopatie . Z morfologického hľadiska sa za nepriaznivý prognostický faktor považuje pribudnutie masívnych „Purtscher flecken“ (2).
Záver
U našej pacientky bola celková liečba akútnej pankreatitídy zahájená dva dni od nástupu očných príznakov a pri celkovej liečbe základného ochorenia nastala i rýchla rehabilitácia COZ a ústup opuchu na sietnici obidvoch očí. Kortikoidy celkovo ani lokálne neboli podávané. Podľa nás u Purtscher-like retinopatie spojenej s akútnou pankreatitídou je najdôležitejšie začať čo najrýchlejšie s liečbou základného ochorenia. Pri tejto intenzívnej liečbe nastala veľmi rýchla úprava COZ i vymiznutie masívneho opuchu sietnice.
Do redakce doručeno dne 19. 4. 2010
Do tisku přijato dne 18. 8. 2010MUDr. Jana Štefaničková
Klinika oftalmológie FNsP a LFUK
Ružinovská 6
826 06 Bratislava
jstefanicka@gmail.com
Sources
1. Beckingsale AB, Rosenthal AR: Early fundus fluorescein angiographic findings and sequelae in traumatic retinopathy: case report. Br. J. Ophthalmol., 67, 1983 : 119–123.
2. Buckley SA, James B: Eponymous in medicine revisited. Postgrad. Med. J., 72, 1996 : 409–412.
3. Holak HM, Holak S: Prognostic factors for visual outcome in Purtscher retinopathy. Surv. Ophthalmol., 52, 2006 : 117–118.
4. Inkeles DM, Walsh JB: Retinal fat emboli as a sequelae to acute pancreatitis. Am. J. Ophthalmol., 80, 1975 : 935–938.
5. Jacob HS, Goldstein IM, Shapiro I, et al.: Complement induced granulocyte aggregation. An unsuspected mechanism. N. Engl. J. Med., 302, 1980 : 789–94.
6. Krahulec B, Štefaničková J, Hlinšťáková et al.: Purtscher-like retinopatia – zriedkavá komplikácia akútnej pankreatitídy: kazuistika. Vnitř. Lék., 54 (3), 2008 : 276–281.
7. Lim BA, Ang CL: Purtscher-like retinopathy after retrobulbar injection. Ophthalmic Surg. Lasers, 32 (6), Nov – Dec, 2001 : 477–478.
8. Mar WG, Mar EG: Some observations on Purtscher’s disease: traumatic retinal angiopathy. Am J Ophthalmol, 54, 1962 : 693–705.
9. Mayer CH, Callizo JC, Schmidt JC, et al: Functional and anatomical findings in acute Purstcher’s retinopathy. Ophthalmologica, 220, 2006 : 343–346.
10. Purtscher O: Noch unbekannte befunde nach schadeltrauma. Ber. Otsch. Ophthalmol. Ges., 36, 1910 : 294–303.
11. Sharma AG, Kazim NA, Elliot D, et al: Purtscher’s retinopathy that occurred 6 months before acute pancreatitis. Am. J. Ophthalmol., 141, 2006 : 205–207.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2010 Issue 4-
All articles in this issue
- Výskyt recidív po chirurgickej liečbe bazaliómu kože mihalníc
- Celkový stav nedonošených dětí ošetřených pro retinopatii nedonošených v letech 2007–2009
- Zanorený pohyblivý orbitálny implantát z methylmetakrylátu „Hydron“ – klinický a histopatologický obraz 25 rokov po implantácii
- Non-arteritická predná ischemická optická neuropatia pri drúzach zrakového nervu
- Diagnostika tapetoretinálnych dystrofií pomocou elektrofyziologických vyšetrovacích metód
- Purtscher-like retinopatia pri akútnej alkoholovej pankreatitíde: nález na fluoresceínovej angiografii a optickej koherentnej tomografii
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Non-arteritická predná ischemická optická neuropatia pri drúzach zrakového nervu
- Diagnostika tapetoretinálnych dystrofií pomocou elektrofyziologických vyšetrovacích metód
- Výskyt recidív po chirurgickej liečbe bazaliómu kože mihalníc
- Zanorený pohyblivý orbitálny implantát z methylmetakrylátu „Hydron“ – klinický a histopatologický obraz 25 rokov po implantácii
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

