-
Medical journals
- Career
Civilní a válečná střelná poranění hlavy
Authors: N. Svoboda 1; V. Beneš 1; D. Netuka 1; M. Sokol 1,2; K. Langová 3; M. Májovský 1
Authors‘ workplace: Neurochirurgická a neuroonkologická klinika 1. LF UK a ÚVN Praha 1; Vojenský ú stav soudní ho lé kař ství , Ú VN – VFN Praha 2; Ústav lékařské biofyziky a Ústav molekulární a translační medicíny, LF UP, Olomouc 3
Published in: Cesk Slov Neurol N 2019; 82(6): 670-676
Category: Original Paper
doi: https://doi.org/10.14735/amcsnn2019670Overview
Úvod: Střelná poranění hlavy patří mezi nejzávažnější kraniální poranění s vysokou letalitou a morbiditou. Vhodně indikované extenzivní chirurgické ošetření vede ke zlepšení prognózy pacientů. Je proto nezbytné zhodnocení předoperačních prediktivních faktorů, které předurčí prognózu pacienta v době příjmu do nemocnice.
Metodika: Byla provedena retrospektivní analýza výsledků pacientů se střelným poraněním hlavy hospitalizovaných v ÚVN v Praze v období 2000–2018. Byly hodnoceny a statisticky zpracovány epidemiologické údaje, příčina, typ a motiv poranění, Glasgow Coma Scale (GCS) při příjmu, nález na CT, typ intervence a konečný stav pacientů dle Glasgow Outcome Scale Extended (GOSE).
Výsledky: Do studie bylo zařazeno 81 pacientů. Z těchto 81 pacientů bylo pacientů s civilním poraněním 71 (88 %) a s válečným 10 (12 %). Průměrná iniciální hodnota GCS dosahovala 5,8 (3–15). Operováno bylo 18 pacientů a průměrná hodnota GOSE všech pacientů byla 2,8 (1–8). Pacienti s průstřelem, nízkým GCS při příjmu, vyšším počtem postižených laloků a středových rovin, kterými trajektorie pronikla, měli statisticky významně horší konečný stav (p ≤ 0,0001).
Závěr: Hodnota GCS při příjmu, příčina a motiv poranění a nález na CT byly prokázány jako statisticky významné prediktivní faktory. Další terapeutický postup by měl reflektovat tyto faktory, protože korelují s prognózou.
Klíčová slova:
traumatické poranění mozku – sebevražda – zranění – střelné – válečná medicína
Úvod
Střelná poranění hlavy tvoří specifickou skupinu kraniocerebrálních poranění. Ve většině případů se jedná o těžké poranění s vysokou letalitou a morbiditou [1 – 5]. Základně se dělí dle příčiny na civilní a válečné. Civilní poranění mají významně horší prognózu než ta válečná [1 – 4]. Chirurgické ošetření bylo dlouho vyhrazeno především pro pacienty v relativně dobrém klinickém stavu, a tedy s dobrou prognózou [3,6,7]. V případě devastujícího mozkového poranění bývá chirurgický zákrok indikován zřídka, zejména pokud se jedná o sebevražedný pokus. Stanovení prognózy v čase příjmu do nemocnice je proto naprosto zásadní pro stanovení adekvátního terapeutického přístupu. Jako vodítko slouží několik prediktivních faktorů, které je možné získat z anamnézy, stavu vědomí a radiologického nálezu [1,3,4,8 – 10]. Nicméně současná odborná literatura se kloní k názoru, že aktivní chirurgický přístup k pacientům s těžkým střelným kraniocerebrálním poraněním vede ke snížení celkové morbidity a letality [11 – 13].
V ČR dochází ke střelným poraněním hlavy poměrně vzácně [14] a pouze ojediněle se jedná o válečná poranění [15 – 22]. Výsledky pacientů s válečným poraněním hlavy pak nejsou v novodobém českém písemnictví zpracovány vůbec. Předkládáme soubor pacientů hospitalizovaných v ÚVN se střelným poraněním hlavy. Výjimečností naší instituce je fakt, že ošetřuje vojáky Armády České republiky zraněné v zahraničních misích, a proto naše sestava zahrnuje data několika pacientů s válečným střelným poraněním hlavy.
Metodika
Provedli jsme retrospektivní sběr dat pacientů se střelným poraněním hlavy hospitalizovaných v ÚVN za období od roku 2000 do roku 2018. Rozdělili jsme pacienty do hlavních skupin v závislosti na příčině (civilní a válečné), na motivu (sebevražedný pokus, nehoda a násilný čin) a na typu poranění (střepinové, poraněním rázovou vlnou – blast, zástřel, průstřel). Hodnotili jsme iniciální stav vědomí pomocí Glasgow Coma Scale (GCS). Na první provedené CT jsme hodnotili počet postižených laloků, zda střelný kanál prochází přes mid-sagitální či mid-koronární rovinu nebo oběma. Dále jsme hodnotili poranění „kritických struktur“: střelný kanál pronikající postranní či III. komorou, strukturami zadní jámy nebo přes tzv. fatální zónu. Jako zona fatalis byl stanoven bod 4 cm nad tuberculum sellae [23]. Mezi „kritické struktury“ jsme zařadili i výskyt přidruženého intrakraniálního hematomu – intracerebrální krvácení větší než 30 cm3, subdurální a epidurální hematom širší než 1 cm. Jako operované pacienty jsme označili ty, kteří podstoupili operační zákrok z důvodu penetrujícího poranění hlavy, který měl větší rozsah než pouze povrchový debridement a sešití kůže. Konečný stav pacienta jsme zhodnotili pomocí Glasgow Outcome Scale Extendend (GOSE) v době úmrtí, překladu či dimise pacienta z ÚVN. Konečný stav jsme ohodnotili jako dobrý, pokud měl pacient GOSE ≥ 4.
Statistika
Shapiro-Wilkovými testy normality bylo ověřeno, že kvantitativní data nemají normální distribuci. Pro zpracování byly použity neparametrické metody. Korelace s kvantitativními a ordinálními veličinami byla ověřena pomocí Spearmanova korelačního koeficientu. Rozdíly mezi dvěma nezávislými vzorky byly ověřeny pomocí Mann-Whitneyho U testu (MWt). Pro porovnání více nezávislých vzorků byl použit Kruskal-Wallisův test s následně provedenými post hoc testy s Bonferroniho korekcí signifikance. Vztahy mezi kategoriálními daty byly ověřeny Fisherovým přesným testem. Všechny testy byly provedeny na hladině statistické významnosti 0,05. Ke statistickému zpracování byl použit statistický software IBM SPSS Statistics for Windows, Version 23.0 (IBM, Armonk, NY, USA).
Výsledky
Celkově bylo v ÚVN od roku 2000 do roku 2018 hospitalizováno 81 pacientů se střelným poraněním hlavy, z nichž 76 (94 %) byli muži (tab. 1). Průměrný věk pacientů byl 45 (18 – 83) let. O válečné poranění šlo v 10 případech (12 %). Nejčastějším motivem byl sebevražedný pokus v 59 (73 %), v dalších 21 případech (26 %) se jednalo o násilný čin a v jednom případě (1 %) šlo o nehodu. Nejvíce pacientů (41; 50 %) bylo hospitalizováno pro zástřel, méně s průstřelem (32; 40 %), s poraněním rázovou vlnou 6 pacientů (7 %) a nejméně bylo pacientů se střepinovým poraněním (2; 3 %). Průměrná hodnota GCS při příjmu dosahovala 5,8 (3 – 15) bodů. Nejčastěji byly poraněny dva mozkové laloky (34; 42 %). Žádný lalok nebyl poškozen ve 20 případech (25 %) a stejně často byl poškozen jen jeden lalok. Pouze výjimečně došlo k poškození tří laloků 6 (7 %) a v jednom případě bylo poškozeno pět laloků (1 %). Celkem u 41 pacientů (50 %) střelný kanál neprocházel ani přes jednu středovou rovinu. U 24 pacientů (30 %) střelný kanál procházel jednou a u 16 pacientů (20 %) dvěma středovými rovinami (mid-koronární a mid-sagitální). Kritické struktury byly zasaženy u 39 (48 %) pacientů. Pacienti byli operováni v 18 případech (23 %) (tab. 2). Medián doby hospitalizace činil 4 dny (1 – 275 dní). Průměrná hodnota GOSE dosahovala 2,8 (1 – 8) bodů. Ze všech pacientů se pouze 21 (26 %) zotavilo do dobrého konečného stavu. U 48 pacientů (59 %) se jednalo o smrtelné poranění. Rozděleno do skupin, letalita civilních poranění dosahovala 65 % (46 pacientů) a válečných 20 % (2 pacienti).
Table 1. Popisná charakteristika souboru 
* počet rovin; ** kritické struktury, kterými trajektorie pronikla Table 2. Typy operačních zákroků. 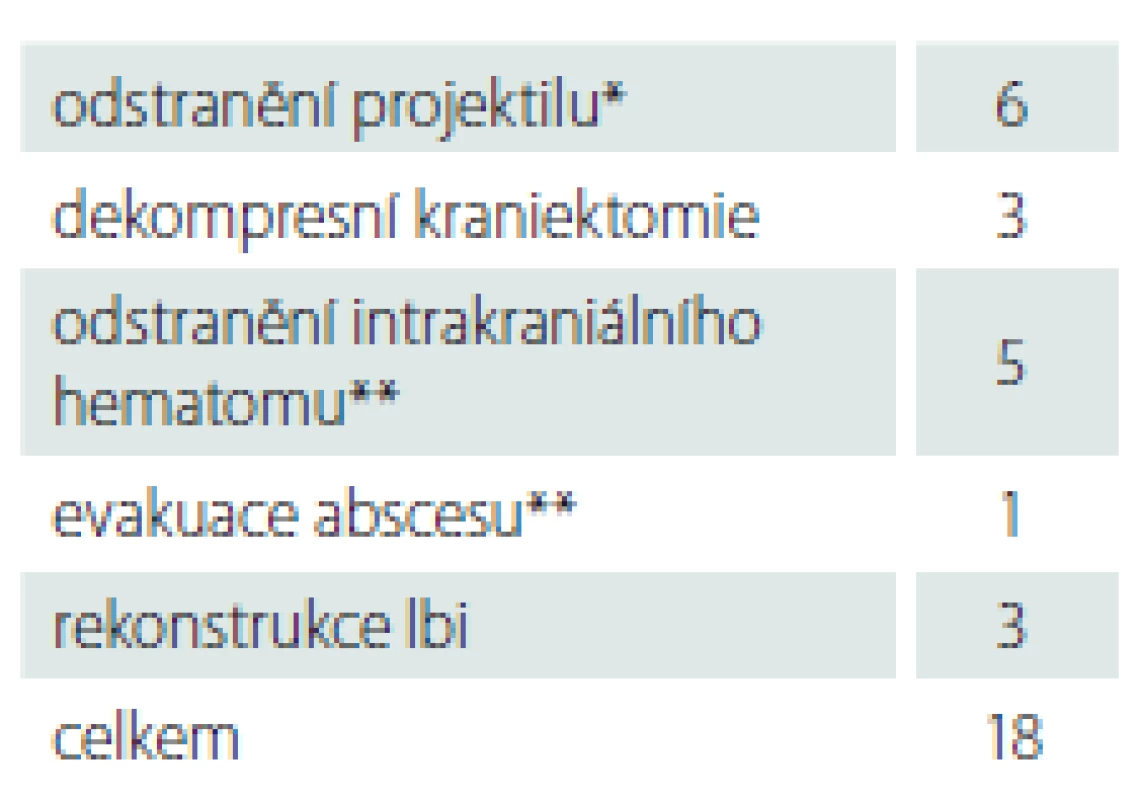
* vč. debridement rány a sutury tvrdé pleny; ** spolu nebo bez dekompresní kraniektomie Korelace pomocí Spearmanova korelačního koeficientu ukazuje, že výsledná hodnota GOSE koreluje statisticky významně s hodnotou GCS při příjmu – středně silná pozitivní korelace (r = 0,569; p < 0,0001), středně silně negativně s počtem postižených laloků (r = – 0,577; p < 0,0001) a počtem rovin, kterými trajektorie pronikla (r = – 0,532; p < 0,0001).
Mann-Whitneyho U testem byly prokázány signifikantně vyšší hodnoty GOSE ve skupině pacientů s motivem násilný čin či nehoda (p = 0,003). Pomocí MWt byly prokázány signifikantně nižší hodnoty GOSE ve skupině pacientů, kteří měli zasaženy „kritické“ struktury (p < 0,0001). Signifikantní rozdíly mezi výslednou hodnotou GOSE pacientů s civilním a válečným poraněním prokázány nebyly, nicméně hodnota p = 0,064 naznačuje trend, že pacienti s válečným poraněním měli vyšší hodnoty GOSE. MWt byly zároveň prokázány signifikantně vyšší hodnoty GOSE ve skupině pacientů, kterým byla provedena neurochirurgická operace (p = 0,009). Bylo prokázáno, že na konečný stav mají významný vliv GCS při příjmu, počet postižených laloků a počet rovin, kterými trajektorie pronikla (ve všech případech p < 0,0001).
Kruskal-Wallisovým testem a následně provedenými post hoc testy s Bonferroniho korekcí bylo prokázáno, že pacienti poranění průstřelem měli významně nižší hodnoty GOSE než pacienti poranění zástřelem (p = 0,0001) nebo jiným typem poranění, tj. poraněním rázovou vlnou nebo střepinou (p = 0,009).
Fisherovy testy prokázaly, že na konečný stav mají významný vliv typ poranění (p = 0,001) a dále to, zda byly zasaženy „kritické“ struktury (p < 0,0001). Pacienti s dobrým výsledkem utrpěli významně častěji zástřel a neměli (kromě jednoho pacienta se střelným kanálem procházejícím postranní komorou po poranění jateční pistolí) zasaženy kritické struktury.
Univariantní logistická regrese prokázala, že dobrý konečný stav je výslednicí několika závislých proměnných: hodnoty GCS při příjmu, počtu postižených laloků, počtu rovin, kterými trajektorie pronikla, zda se jedná o průstřel a zda byly poraněny kritické struktury (tab. 3). Pacienti mají 1,4× vyšší šanci na dobrý výsledný stav za každou jednotku na iniciálním GCS. Pacienti, kteří prodělali zástřel, mají 10× vyšší šanci na dobrý konečný stav než pacienti s průstřelem. S každým postiženým lalokem se snižuje šance na dobrý konečný stav 0,2× a za každou rovinu, kterou trajektorie pronikla, 0,04×. Pacienti se zasaženými „kritickými“ strukturami mají 0,03× nižší šanci na dobrý konečný stav. Pomocí multivariantní logistické regrese metodou Forward Stepwise byly z nezávislých prediktorů (motiv, hodnota GCS při příjmu, počet postižených laloků, počet středových rovin, kterými trajektorie pronikla a zasažené kritické struktury) stanoveny dva významné nezávislé prediktory hodnoty GOSE: hodnota GCS při příjmu a zasažení kritických struktur (tab. 4).
Table 3. Prediktory výsledného klinického stavu dle univariantní logistické regrese 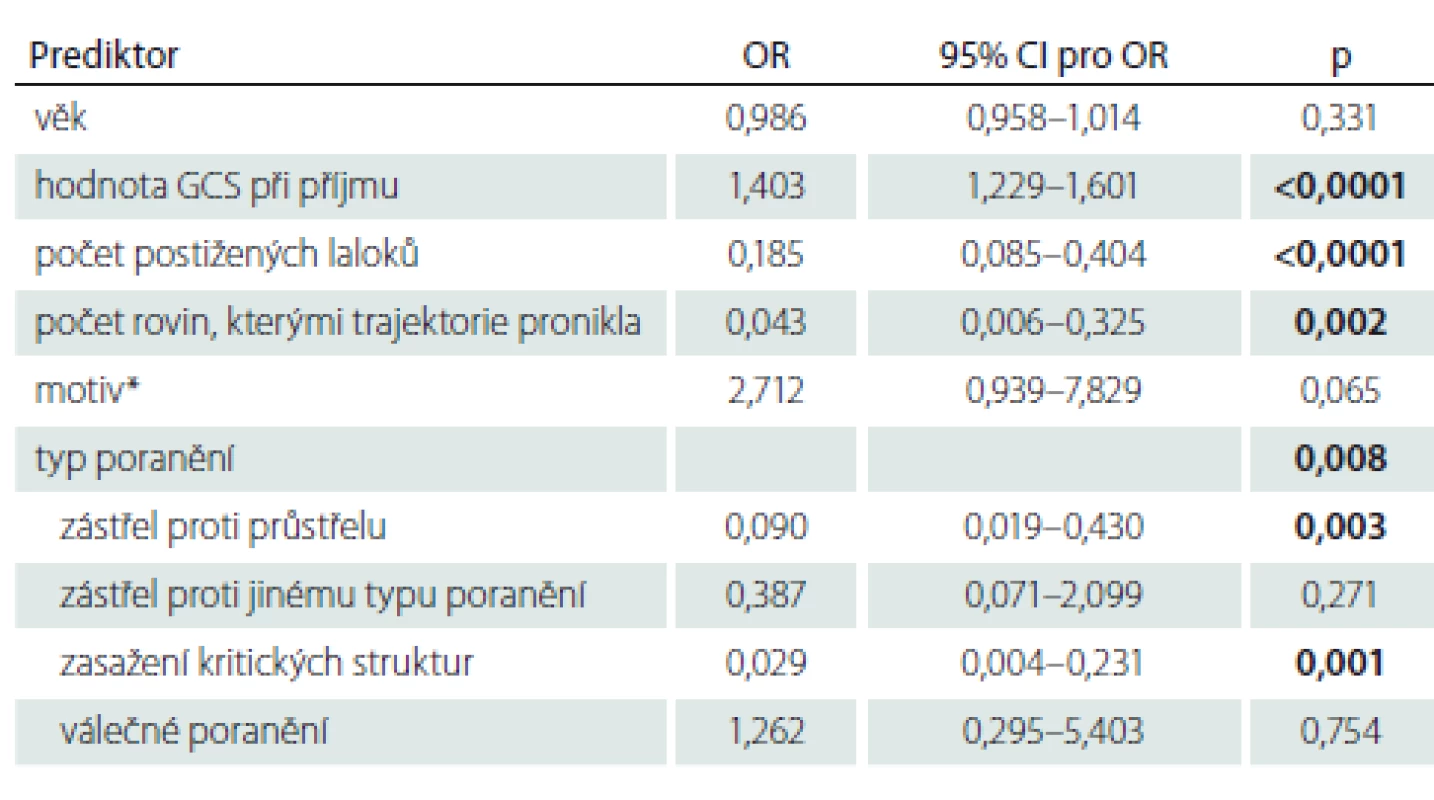
*porovnání dvou skupin – sebevražedný pokus proti nehodě a násilnému činu nezávislý prediktor CI – interval spolehlivosti; GCS – Glasgow Coma Scale; OR – odds ratio Table 4. Statisticky významné prediktory výsledného klinického stavu dle multivariantní logistické regrese 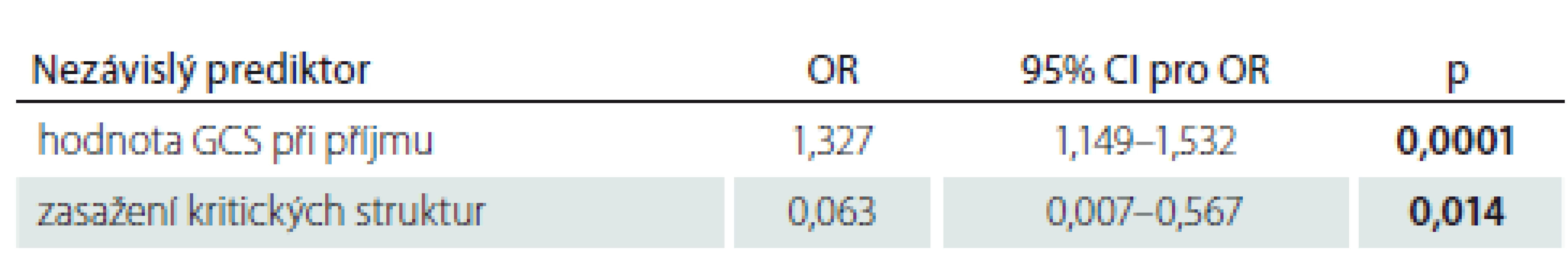
CI – interval spolehlivosti; GCS – Glasgow Coma Scale; OR – odds ratio Kazuistiky
Kazuistika 1
Pacient (50 let) byl přijat na Emergency ÚVN po sebevražedném pokusu. Poranění si způsobil jateční pistolí přiloženou na čelní kost v mid-sagitální rovině. Iniciální hodnota GCS pacienta byla 14 bodů. Bezodkladná CT mozku (obr. 1A) prokázala penetrující poranění mozku se vstřelem v čelní kosti. Střelný kanál tečoval sinus sagittalis superior a pronikal do mozkové tkáně. Kanál byl vyplněn krví a byly v něm uloženy úlomky kostí. Vzhledem k vysoké iniciální hodnotě GCS a příznivému nálezu na CT byla prognóza pacienta hodnocena jako příznivá, a byla proto indikována operační revize. Během operace byly provedeny debridement rány, odstranění kostních úlomků a vodotěsná sutura tvrdé pleny. Na pooperačním snímku CT (obr. 1B) bylo patrné odstranění kostních úlomků a částečná evakuace hematomu. Pacient byl propuštěn do domácí péče samostatný, chodící, bez hrubého neurologického deficitu. Přetrvávala kolísající dezorientace a organický psychosyndrom. Jeho stav odpovídal v době propuštění hodnotě 5 bodů dle škály GOSE.
Image 1. 1. CT mozku 50letého pacienta po zástřelu jateční pistolí. Vlevo (1A) je znázorněn předoperační axiální snímek. Vstřel je umístěn v čelní kosti (černá šipka). Střelný kanál tečuje sinus sagittalis superior a proniká do mozkové tkáně paralelně s falxem. Kanál je vyplněn krví a jsou v něm uloženy úlomky kostí (bílá šipka). Vpravo (1B) je pooperační axiální snímek. Je patrná parciální evakuace hematomu a odstranění kostních úlomků. Dutina je vyplněna vzduchem (zelená šipka). Reziduální interhemisferální hemoragie zůstává nedotčena. Hypodenzita v okolí střelného kanálu je způsobena posttraumatickou ischemií a otokem okolní mozkové tkáně.
Fig. 1. CT scan of a 50-year-old patient after self-inflicted captive bolt gun injury. Left (1A): preop axial scan. The entry of the projectile is in the frontal bone (black arrow). The trajectory caused tangential involvement of the superior sagittal sinus and penetrated the brain tissue parallel to the falx. The trajectory is filled with blood and bone fragments (white arrow). Right (1B): postop axial scan. The bullet trajectory is filled by air (green arrow), partial evacuation of hematoma is visible and bone fragments are removed. The residual interhemispheric hemorrhage is left intact. Perilesional hypodensity is due to post-traumatic ischemia and brain edema.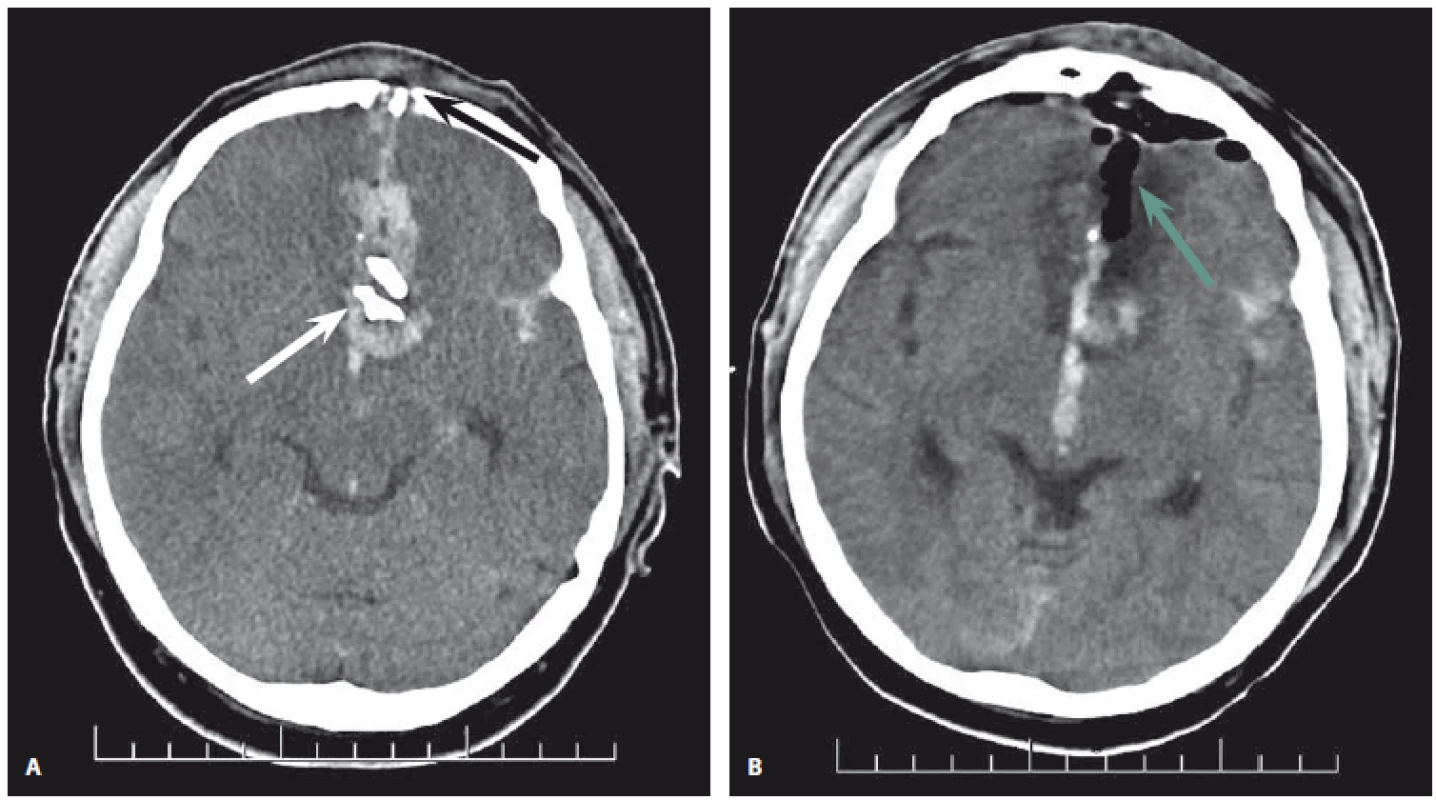
Kazuistika 2
Pacient (34 let) také přijat po sebevražedném pokusu, tentokrát byla užita střelná zbraň, kterou si pacient přiložil k pravé spánkové kosti. Iniciální hodnota GCS dosahovala 3 body. Ihned po příjmu na Emergency ÚVN byla provedena CT mozku, která prokázala těžké perforující poranění hlavy (obr. 2). Střelný kanál pronikal přes postranní komory celým mozkem. Na snímcích byl patrný i přidružený intracerebrální hematom. Prognóza pacienta byla hodnocena jako infaustní (iniciální hodnota GCS 3 body, průstřel mozku, poraněné kritických struktur). Operace proto nebyla indikována. Pacient zemřel do 43 h od CT (hodnota GOSE 1 bod).
Image 2. CT mozku 34letého pacienta s průstřelem hlavy. Vlevo (2A) je axiální řez. Vstřel je umístěn ve spánkové krajině vpravo (zelená šipka). Střelný kanál proniká přes postranní komory celým mozkem. Temporo-frontálně vpravo je umístěn přidružený intracerebrální hematom (žlutá šipka). Přesun středočárových struktur dosahuje 15 mm, patrna je také setřelá gyrifikace mozku. Na snímku vpravo (2B) je koronární řez poraněným mozkem. Zelená šipka ukazuje na střelný kanál prostupující komorovým systémem.
Fig. 2. CT scan of a 34-year-old patient after penetrating brain injury in a suicidal attempt. Left (2A): CT axial scan. The bullet entry is located in the temporal bone (green arrow). The bullet trajectory goes through the brain perforating ventricles and the bullet exits in the contralateral parietal bone. The frontal and temporal brain lobes are compromised by associated intracerebral hematoma (yellow arrow). The midline shift is as high as 15 mm and the brain is swollen. Right (2B): coronal CT scan shows the trajectory of the bullet with hemorrhage within the ventricles (green arrow).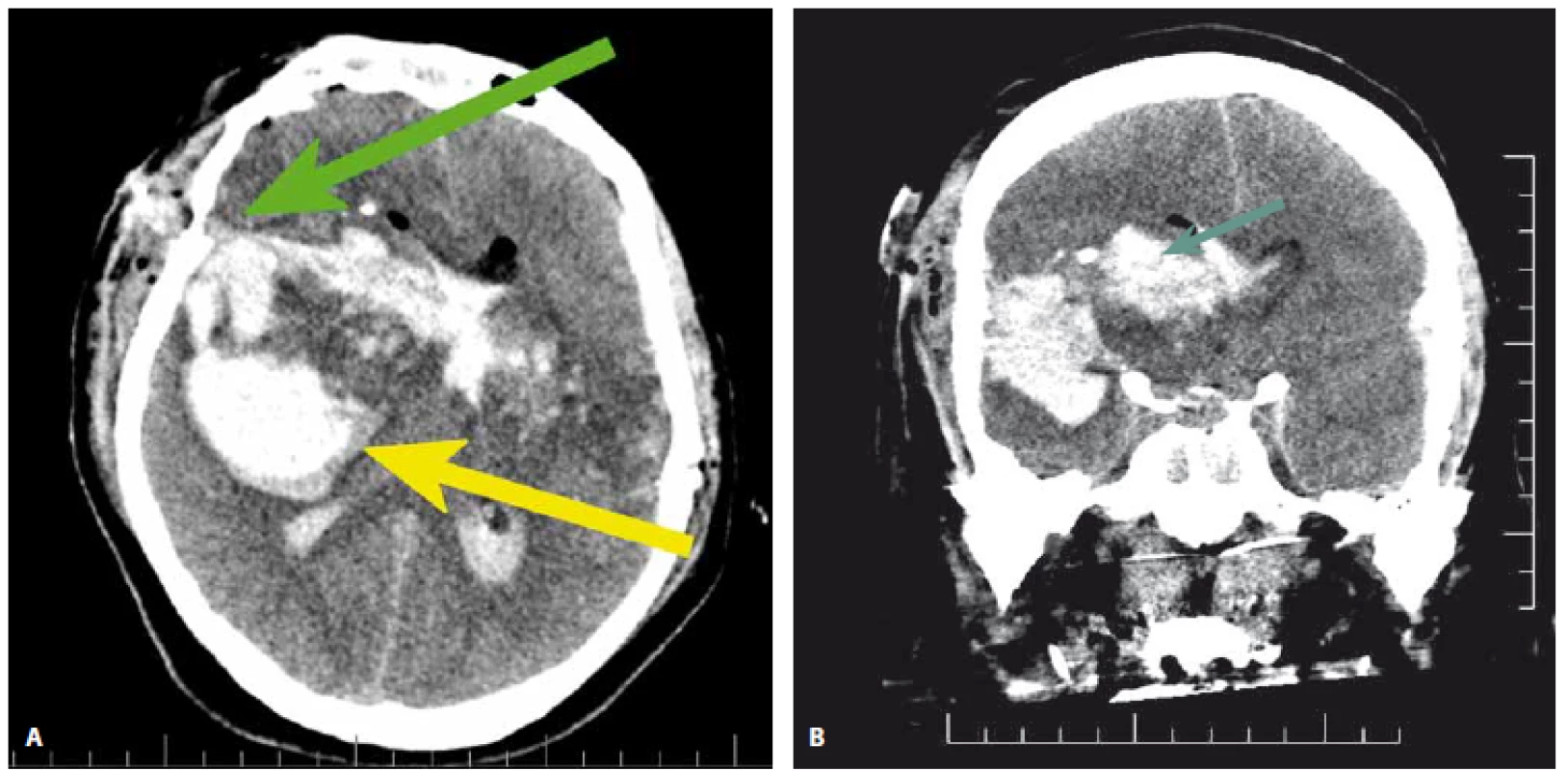
Diskuze
Studovaná skupina pacientů je pozoruhodná vysokou mírou smrtnosti, která dosahuje nejvyšší hranice publikovaných článků [2,24,25]. Tento fakt zřejmě odpovídá skutečnosti, že většina civilních poranění (82 %) byla způsobena v sebevražedném záměru. Podobné zastoupení v ČR (85 %) analyzovali i Sova et al [19] ve svém souboru 20 operovaných pacientů se střelným poraněním hlavy. To je vysoké v porovnání s incidencí sebevražedného střelného poranění v USA dosahující 49 % [24]. Patrně se jedná o regionální odchylku, která je dána celkově nízkým počtem střelných poranění s motivem násilného činu, což vede k procentuálnímu nárůstu sebevražedných poranění. Při sebevražedném pokusu je zbraň přiložena nejčastěji na spánkovou krajinu [26]. Devastační poranění mozkové tkáně je způsobeno nejen střelou samotnou, ale i doplňkovými faktory střelby, jako jsou úlomky kostí a, u kontaktních střel, především plyny z hlavně. Tyto doplňkové faktory vedou k dalšímu poškození mozkové tkáně [27,28]. Sebevražedný pokus je proto motivem s největší letalitou dosahující 90 % [29]. Vzhledem k vysoké smrtnosti Skarupa et al pokládali sebevražedný pokus za jeden ze dvou nejvýznamnějších negativních prediktivních faktorů [24]. Špatná prognóza takového pacienta chirurga často vybízí k ustoupení od extenzivního chirurgického zákroku. Ovšem i pacienti s těžkým střelným poraněním mozku mají významně vyšší šanci na snížení letality a morbidity, pokud je raněný časně chirurgicky ošetřen – dekompresní kraniektomií, debridementem dosažitelných měkkých tkání, odstraněním dosažitelných cizích těles a fragmentů, evakuací intrakraniálních hematomů [11 – 13]. Navzdory tomuto faktu časná chirurgická intervence u pacientů se střelným poraněním hlavy v sebevražedném záměru a s těžkým poraněním mozku zůstává morálním i terapeutickým dilematem (obr. 3, 4).
Table 5. 3D rekonstrukce lbi pacienta po střelném poranění. Obrázek znázorňuje devastační poranění skeletu po suicidálním pokusu. Pacient se poranil zbraní přiloženou pod bradu, následný výstřel způsobil dislokovanou zlomeninu dolní čelisti (černá šipka). Bílá šipka ukazuje na frakturu čelní kosti v kontinuitě s výstřelem pokračující přes orbitu do horní čelisti.
Fig. 3. 3D skull reconstruction of the patient after a gunshot wound. The picture shows a devastating injury of the skull. The suicidal patient put the gun behind the mental tubercle of the mandible and shot. The bullet exited from the frontal bone. The mandible (black arrow) and the frontal bone were shattered by the impact of the shot. The biggest fracture of the frontal bone (white arrow) spreads from the bullet exit through the orbit to the maxilla.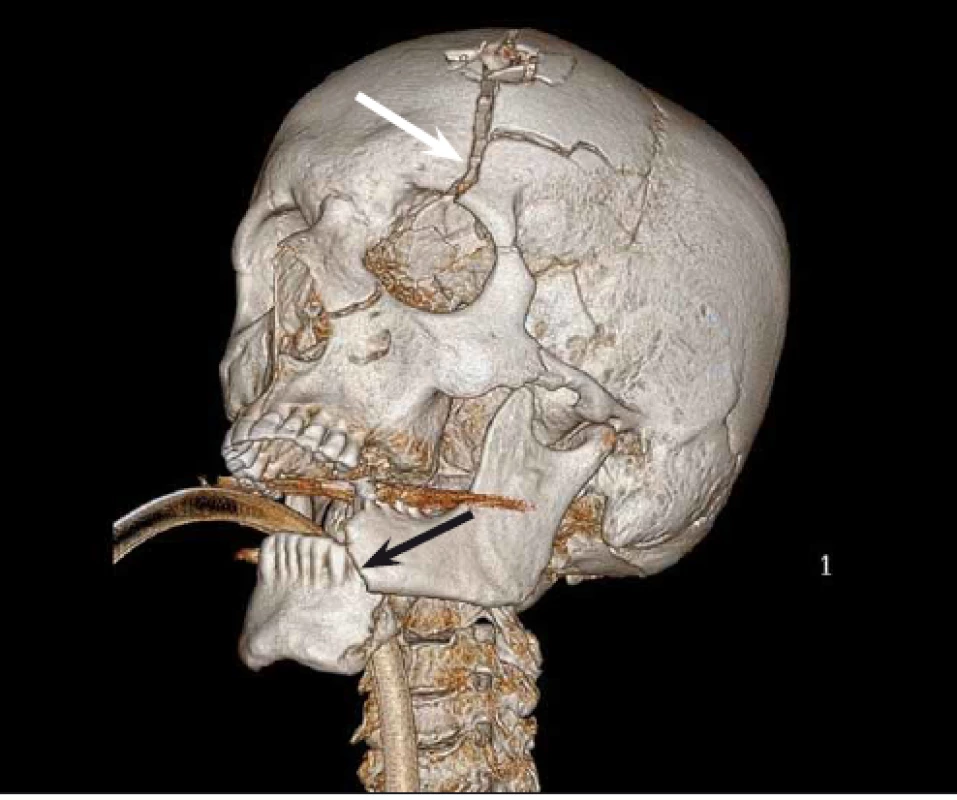
Image 3. Řez mozku po průstřelu v sebevražedném záměru. Bílé šipky ukazují na střelný kanál. Za pozornost stojí průměr vstřelu, který je významně větší než průměr projektilu. Tento jev je podmíněn tzv. kavitací, která vzniká při střelných poraněních o vysoké energii. Nejen okolí vstřelu, ale celé hemisféry jsou difusně prostoupeny otokem.
Fig. 4. Photograph of the cavity (white arrows) of the brain after perforating self- -infl icted gunshot injury. It is of the notion that the diameter of the permanent cavity is greater than that of the bullet. This phenomenon is called cavitation and is presented in high-velocity brain injury. Most importantly, a gunshot wound to the brain is not only a local injury along the bullet trajectory but of the whole brain. As shown in the photograph, both hemispheres are diffusely swollen.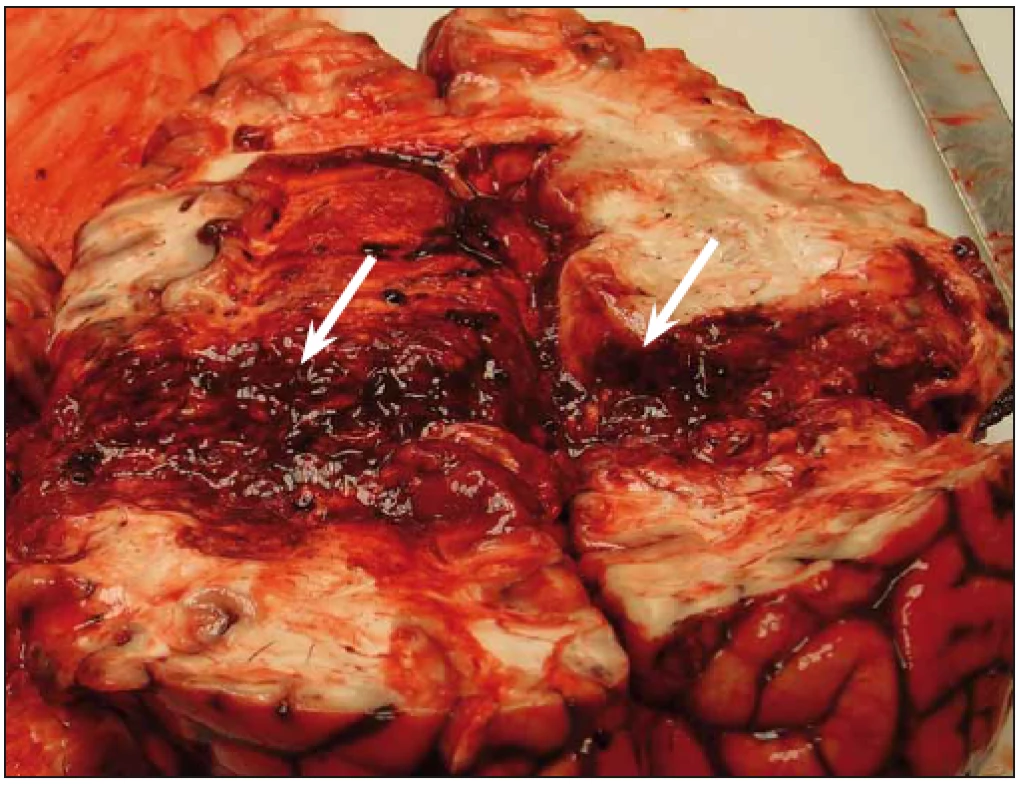
Vyšetřením první volby při střelném poranění hlavy je CT [30]. Z toho důvodu bylo stanoveno několik prediktivních faktorů, které je možné odečíst z běžných snímků CT, a díky nimž je možné odhadnout závažnost poranění. Je logické, že pacienti s rozsáhlejším poraněním mozku mají horší prognózu. Proto jsme rozsah poranění kvantitativně hodnotili pomocí dvou parametrů, a to počtu laloků a středových rovin, kterými trajektorie pronikla. Dalším negativním prediktivním faktorem CT je poranění „kritických struktur“. „Kritické struktury“ byly vybrány na základě dříve publikovaných studií, které spojovaly poranění daných anatomických struktur s významně horší prognózou – trajektorie přes komorový systém či zadní jámu lební [5] a poranění fatální zóny [23]. Do skupiny byl zařazen i přidružený intracerebrální hematom a, jelikož se jedná o typický negativní prediktivní faktor [31,32], byl zařazen do skupiny, ačkoli se nejedná o anatomickou strukturu. Všechny tři zmíněné nálezy na CT – počet laloků, středových rovin, jimiž trajektorie proniká, a poranění „kritických struktur“ – se i v naší studii ukázaly jako statisticky významné negativní prediktivní faktory.
Rozdělení do skupin civilních a válečných poranění je naprosto zásadní pro stanovení adekvátního terapeutického přístupu [33]. Tyto dvě skupiny se neliší pouze v příčině. Ve skupině válečných poranění se setkáváme s jiným typem užitého projektilu, jinou ráží zbraně, často s větší vzdáleností střelce, přítomností ochranných pomůcek (helma) a s časnou dostupností lékařské péče. V neposlední řadě se liší od civilních poranění vysokým výskytem infekčních komplikací [34]. Je patrné, že se obě skupiny znatelně liší jak v mechanizmu poranění, tak v následném terapeutickém přístupu. Výsledkem je významně lepší prognóza válečných poranění [1 – 3,5]. Celková letalita civilních střelných poranění hlavy je kolem 91 % [2]. Smrtnost civilních střelných poranění hlavy na místě činu dosahuje 70 %, následně letalita v nemocniční péči čítá 8 – 70 % [35]. U válečných těžkých kraniálních poranění je však smrtnost až 3× nižší než u civilních [13]. Fakt, že se jedná o civilní či válečné střelné poranění, je tak jedním ze zásadních prognostických parametrů. V naší studii, na vrub malého vzorku pacientů s válečným poraněním, nicméně nebyl prokázán statisticky významný rozdíl mezi oběma skupinami. Je však zřetelně naznačen odpovídající trend, že válečná poranění mají lepší prognózu než civilní.
Jako jeden z prediktivních faktorů byl stanoven typ poranění. Vzhledem k rozdílnému mechanizmu poškození tkáně byl typ poranění kategorizován na poranění vzniklá při explozi a na střelná poranění. Poranění, která vznikla při explozi, byla rozdělena na dva typy – poranění střepinou a poranění rázovou vlnou. Do skupiny poranění rázovou vlnou byli zařazeni pacienti se zavřeným poraněním mozku typu lehkého mozkového poranění, kontuze či intrakraniálního krvácení, které vzniklo v důsledku exploze. V české literatuře se z didaktických důvodů rozdělují typy střelného poranění na zástřel a průstřel [15,19,30,36] a stejně byli pacienti rozděleni i v této studii. Takové rozdělení má nicméně diskutabilní prediktivní hodnotu. V naší skupině pacientů se vyskytovalo 5 pacientů, u nichž byl projektil umístěn v měkkých tkáních kontralaterálně. Takoví pacienti, ačkoliv prodělali průstřel mozku, byli zařazeni do skupiny se zástřelem. Na druhou stranu ze 40 pacientů se zástřelem 12 pacientů (30 %) prodělalo pouze poranění měkkých tkání nebo krania bez poškození mozkové tkáně. Jak již bylo dříve řečeno, rozsah postižení mozku je základním negativním prognostickým ukazatelem. Zmínění pacienti tak významně ovlivnili konečný stav své skupiny. Pro zpřesnění prediktivní hodnoty je výhodnější třídit typ poranění podle dodnes užívané Matsonovy klasifikace [37] z roku 1948 (což je upravená Cushingova klasifikace z první světové války [38]). V ní rozděluje střelná poranění hlavy do čtyř tříd: I. poranění skalpu; II. lebeční zlomenina bez poranění dury; III. lebeční zlomenina s poraněním dury a mozkové tkáně a konečně IV., která zahrnuje všechna poranění ze skupiny III., pokud došlo zároveň k poranění komor, žilních splavů, zlomenině orbity nebo sinu anebo se vyskytuje přidružený intracerebrální hematom.
Limitace studie
Limitacemi studie jsou její retrospektivní design a dále pak relativně nízký počet pacientů s válečným poraněním hlavy.
Závěr
Tato studie představuje soubor pacientů se střelným poraněním hlavy léčených jak chirurgicky, tak konzervativně. Soudě dle výsledků, pacienti se střelným poraněním hlavy mají v českém prostředí velmi špatnou prognózu s vysokou smrtností. Je tomu zejména pro vysoké procentuální zastoupení sebevražedného pokusu. Prognóza pacienta se dá stanovit v čase příjmu do nemocnice pomocí několika prediktivních faktorů a zejména pak jejich kombinací. Mezi tyto faktory patří: GCS při příjmu, typ poranění, počet laloků a rovin, kterými trajektorie proniká, a zasažení kritických struktur. Stanovení prognózy je zcela zásadní pro zvolení příhodného terapeutického postupu, což bývá obzvláště náročné v případě sebevražedného pokusu.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Podpořeno granty: MO1012, progres Q25.
MUDr. Norbert Svoboda
Neurochirurgická a neuroonkologická klinika
1. LF UK a ÚVN Praha
U Vojenské nemocnice 1200/1
169 02 Praha
e-mail: norbert.svoboda@uvn.cz
Přijato k recenzi: 5. 4. 2019
Přijato do tisku: 3. 10. 2019
Sources
1. Aarabi B. Surgical outcome in 435 patients who sustained missile head wounds during the Iran-Iraq War. Neurosurgery 1990; 27(5): 692 – 695.
2. Aarabi B, Tofighi B, Kufera JA et al. Predictors of outcome in civilian gunshot wounds to the head. J Neurosurg 2014; 120(5): 1138 – 1146. doi: 10.3171/ 2014.1.JNS131869.
3. Aldrich EF, Eisenberg HM, Saydjari C et al. Predictors of mortality in severely head-injured patients with civilian gunshot wounds: a report from the NIH Traumatic Coma Data Bank. Surg Neurol 1992; 38(6): 418 – 423. doi: 10.1016/ 0090-3019(92)90109-z.
4. Fathalla H, Ashry A, El-Fiki A. Managing military penetrating brain injuries in the war zone: lessons learned. Neurosurg Focus 2018; 45(6): E6. doi: 10.3171/ 2018.8.FOCUS18371.
5. Gressot LV, Chamoun RB. Patel AJ et al. Predictors of outcome in civilians with gunshot wounds to the head upon presentation. J Neurosurg 2014; 121(3): 645 – 652. doi: 10.3171/ 2014.5.JNS131872.
6. Clark WC, Muhlbauer MS, Watridge CB et al. Analysis of 76 civilian craniocerebral gunshot wounds. J Neurosurg 1986; 65(1): 9 – 14. doi: 10.3171/ jns.1986.65.1.0009.
7. Martins RS, Siqueira MG, Santos MT et al. Prognostic factors and treatment of penetrating gunshot wounds to the head. Surg Neurol 2003; 60(2): 98 – 104. doi: 10.1016/ s0090-3019(03)00302-1.
8. Chamoun RB, Robertson CS, Gopinath SP. Outcome in patients with blunt head trauma and a Glasgow Coma Scale score of 3 at presentation. J Neurosurg 2009; 111(4): 683 – 687. doi: 10.3171/ 2009.2.JNS08817.
9. Kong VY, Odendaal J, Sartorius B et al. Developing a simplified clinical prediction score for mortality in patients with cerebral gunshot wounds: The Maritzburg Score. Ann R Coll Surg Engl 2018; 100(2): 97 – 100. doi: 10.1308/ rcsann.2017.0141.
10. Levy ML. Outcome prediction following penetrating craniocerebral injury in a civilian population: aggressive surgical management in patients with admission Glasgow Coma Scale scores of 6 to 15. Neurosurg Focus 2000; 8(1): e2.
11. Joseph B, Aziz H, Pandit V et al. Improving survival rates after civilian gunshot wounds to the brain. J Am Coll Surg 2014; 218(1): 58 – 65. doi: 10.1016/ j.jamcollsurg.2013.08.018.
12. Valadka AB, Gopinath SP, Mizutani Y et al. Similarities between civilian gunshot wounds to the head and non--gunshot head injuries. J Trauma 2000; 48(2): 296 – 302. doi: 10.1097/ 00005373-200002000-00017.
13. DuBose JJ, Barmaparas G, Inaba K et al. Isolated severe traumatic brain injuries sustained during combat operations: demographics, mortality outcomes, and lessons to be learned from contrasts to civilian counterparts. J Trauma 2011; 70(1): 11 – 18. doi: 10.1097/ TA.0b013e318207c563.
14. Naghavi M, Marczak LB, Kutz M et al. Global mortality from firearms 1990 – 2016. JAMA 2018; 320(8): 792 – 814. doi: 10.1001/ jama.2018.10060.
15. Häckel M. Střelná poranění mozku. Rozhl Chir 2013; 92(6): 353 – 356.
16. Hirt M, Krajsa J. Krvácení v perivaskulárních prostorech mimo oblast střelného kanálu u poranění mozku. Cesk Slov Neurol N 2005; 68/ 101(1): 26 – 28.
17. Klener J, Zvěřina E, Houšťava L et al. Střelná poranění hlavy a možnosti neurochirurgické léčby. Naše zkušenosti za 10 let. Vojen zdr listy 1993; 62(6): 197 – 202.
18. Komenda J, Juříček L. Ranivá balistika. Brno: Vojenská akademie 2003.
19. Sova MD, Vybíhal V, Šprláková A et al. Střelná poranění hlavy a mozku. Cesk Slov Neurol N 2010; 73/ 106(5): 547 – 551.
20. Fusek I, Vladyka V. Extrakce cizích těles z mozku stereotaktickou metodou: k 60. narozeninám genm. prof. MU Dr. Zdeňka Kunce, DrSc. Vojen zdr listy 1968; 37 : 46 – 51.
21. Haninec P, Houstava L, Klener J. Shotgun pellet embolus of the middle cerebral artery treated by emergency embolectomy. Br J Neurosurg 1996; 10(3): 311 – 314. doi: 10.1080/ 02688699650040214.
22. Kuchyňová Z, Zvěřina E, Pipková R. Úraz frontálních dutin způsobený zábavnou pyrotechnikou. Otorinolarynol 1999; 48(4): 241 – 244.
23. Kim KA, Wang MY, McNatt SA et al. Vector analysis correlating bullet trajectory to outcome after civilian through-and-through gunshot wound to the head: using imaging cues to predict fatal outcome. Neurosurgery 2005; 57(4): 737 – 747.
24. Skarupa DJ, Khan M, Hsu A et al. Trends in civilian penetrating brain injury: a review of 26,871 patients. Am J Surg 2018; 218(2): 255 – 260. doi: 10.1016/ j.amjsurg.2018.11.034.
25. Rosenfeld JV, Bell RS, Armonda R. Current concepts in penetrating and blast injury to the central nervous system. World J Surg 2015; 39(6): 1352 – 1362. doi: 10.1007/ s00268-014-2874-7.
26. Nikolic S, Zivkovic V, Babic D et al. Suicidal single gunshot injury to the head: differences in site of entrance wound and direction of the bullet path between right - and left-handed – an autopsy study. Am J Forensic Med Pathol 2012; 33(1): 43 – 46. doi: 10.1097/ PAF.0b013e31823a8a32.
27. Oehmichen M, Meissner C, Konig HG, Brain injury after gunshot wounding: morphometric analysis of cell destruction caused by temporary cavitation. J Neurotrauma 2000; 17(2): 155 – 162. doi: 10.1089/ neu.2000.17.155.
28. Schyma C. Wounding capacity of muzzle-gas pressure. Int J Legal Med 2012; 126(3): 371 – 376. doi: 10.1007/ s00414-011-0641-y.
29. Elnour AA, Harrison J. Lethality of suicide methods. Inj Prev 2008; 14(1): 39 – 45. doi: 10.1136/ ip.2007.016246.
30. Smrcka M. Poranění mozku: střelná poranění. Praha: Grada 2001 : 72 – 74.
31. Mancuso P, Chiaramonte I, Passanisi M et al. Craniocerebral gunshot wounds in civilians. Report on 40 cases. J Neurosurg Sci 1988; 32(4): 189 – 194.
32. Shaffrey ME, Polin RS, Phillips CD et al. Classification of civilian craniocerebral gunshot wounds: a multivariate analysis predictive of mortality. J Neurotrauma 1992; 9 (Suppl 1): S279 – S285.
33. Bizhan A, Mossop C, Aarabi JA. Surgical management of civilian gunshot wounds to the head. Handb Clin Neurol 2015; 127 : 181 – 193. doi: 10.1016/ B978-0-444-52892-6.00012-X.
34. Aarabi B, Taghipour M, Alibali E et al. Central nervous system infections after military missile head wounds. Neurosurgery 1998; 42(3): 500 – 509. doi: 10.1097/ 00006123-199803000-00014.
35. Maragkos GA, Papavassiliou E, Stippler M et al. Civilian gunshot wounds to the head: prognostic factors affecting mortality: meta-analysis of 1774 patients. J Neurotrauma 2018; 35(22): 2605 – 2614. doi: 10.1089/ neu.2018.5682.
36. Zverina E. Systems for classifying head and brain injuries, isolated or combined with general trauma, at different stages of operation. IRAFMS 1990; 63 (No 7/ 8/ 9): 207.
37. Matson DD. The treatment of acute craniocerebral injuries due to missiles. Springfield: Charles C Thomas 1948.
38. Cushing H. Notes on penetrating wounds of the brain. Br Med J 1918; 1(2982): 221 – 226. doi: 10.1136/ bmj. 1.2982.221.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2019 Issue 6-
All articles in this issue
- Střelná poranění mozku
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP? ANO
- Představují tikagrelor a prasugrel alternativu v protidestičkové léčbě ischemických CMP? NE
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP?
- Klinické syndromy z oblasti cervikálního plexu
- Neurorehabilitace poruch chůze s využitím funkční elektrické stimulace – aktuální poznatky z randomizovaných klinických studií
- Úskalí při respektování autonomie u pacientů s Parkinsonovou nemocí
- Současný management pacientů s degenerativní kompresí krční míchy
- Chirurgická terapie oboustranné farmakorezistentní Menièrovy choroby
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Osmdesátiny doc. MU Dr. Jiřího Bauera, CSc.
- Krvácení do aterosklerotického plátu u symptomatické a asymptomatické progredující stenózy vnitřní karotidy – pilotní studie
- Významné rizikové faktory pádu v osobnej anamnéze u hospitalizovaných pacientov s neurologickým ochorením
- Spinální meningiomy – 92 pacientů operovaných na našem pracovišti
- Civilní a válečná střelná poranění hlavy
- Epidurální aplikace kortikoidů Část 1 – Profil pacientů před aplikací
- Rekonstrukce lícního nervu štěpem z nervus auricularis magnus při resekci recidivujícího bazaliomu parotideomasseterické krajiny
- Porovnání perioperačního měření tlaku ve vaku aneuryzmatu a v mateřské tepně u prasklých a neprasklých aneuryzmat
- Systematická analýza klinické efektivity stabilizace sakroiliakálního skloubení v rámci terapie bolestí zad
- Mění se při Parkinsonově nemoci tloušťka cévnatky?
- Konzervativní management prasklé Galassi III arachnoideální cysty střední jámy lební
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Klinické syndromy z oblasti cervikálního plexu
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Střelná poranění mozku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

