-
Medical journals
- Career
Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
Authors: Jana Šatanková 1; Jana Dědková 2; Viktor Chrobok 1
Authors‘ workplace: LF UK a FN Hradec Králové Klinika otorinolaryngologie LF UK a FN Hradec Králové a chirurgie hlavy a krku 1; LF UK a FN Hradec Králové Radiologická klinika 2
Published in: Cesk Slov Neurol N 2017; 80/113(4): 457-463
Category: Short Communication
doi: https://doi.org/10.14735/amcsnn2017457Overview
Úvod:
Zlomeniny spánkové kosti se podle tradiční klasifikace (podle směru lomné linie) rozdělují na příčné (transverzální), podélné (longitudinální) a smíšené. Tato klasifikace však méně koreluje s klinickou symptomatologií a pozdějším vývojem příznaků. Díky rozvoji radiologických zobrazovacích metod (High-Resolution Computed Tomography; HRCT) byla vyvinuta nová klasifikace zahrnující fraktury jednotlivých částí spánkové kosti (processus mastoideus, pars squamosa, pars tympanica, pars petrosa) s postižením nebo ušetřením otické kapsuly (vestibulum, kochlea, polokruhovité kanálky).Metodika:
Ve spolupráci s radiologem jsme zpracovali retrospektivní soubor 89 pacientů s diagnostikovanou zlomeninou spánkové kosti na základě HRCT snímků od ledna 2003 do září 2013. Hodnotili jsme korelaci nové klasifikace fraktur spánkové kosti s klinickou symptomatologií (typ nedoslýchavosti a její závažnost, přítomnost nebo absenci parézy lícního nervu, závratí, tinnitu, perforace bubínku, hemotympana a otorey).Výsledky:
Pro pacienty s petrózním typem fraktury s postižením otické kapsuly byla charakteristická vyšší incidence percepční ztráty sluchu. Lomná linie přes otickou kapsulu byla současně spojena se závažnějším postižením sluchu až hluchotou. Incidence parézy lícního nervu byla vyšší u pacientů s frakturou postihující otickou kapsulu. Výskyt závratí, tinnitu a perforace bubínku byl vyšší u petrózních zlomenin, především s postižením otické kapsuly. Ve výskytu otorey a hemotympana nebyl zaznamenán signifikantní rozdíl mezi nepetrózním a petrózním typem zlomeniny.Závěr:
Nová klasifikace zlomenin podle postižení jednotlivých částí spánkové kosti lépe koreluje s klinickou symptomatologií u pacienta.Klíčová slova:
spánková kost – fraktura – otická kapsula –petrózní kost – radiologické zobrazovací metodySpánková kost (os temporale)
Spánková kost embryonálně vzniká spojením několika částí různého původu. Skládá se ze skvamózní, tympanické, mastoidní a petrózní kosti. Pars petrosa tvoří součást baze lební. Má podobu čtyřboké pyramidy orientované podélnou osou šikmo zezadu ke hrotu mediálně a dopředu. Zasahuje šikmo zezadu mezi tělo kosti týlní a velké křídlo kosti klínové. Kosti se při hrotu nestýkají zcela těsně. Os petrosum obsahuje polokruhovité chodbičky, vestibulum, hlemýždě a vnitřní karotickou artérii. Šupina spánkové kosti (squama temporalis) je zevně připojena k pars petrosa. Tvoří hlavní část laterální stěny, vpředu přechází v zygomatický výběžek. Formuje horní část přední a zadní stěny zvukovodu [1].
Os tympanicum vytváří dolní, většinu přední a zadní stěny zevního zvukovodu. Na obou vrcholech kosti jsou přítomny srůsty s kostí skvamózní a mastoidní. Laterálně se k tympanické kosti upíná chrupavka zevního zvukovodu [1,2].
Processus mastoideus je lokalizován v zadní a dolní části spánkové kosti. Na hrot se upíná přední horní část m. sternocleidomastoideus. Na mediální straně výběžku je sulcus digastricus (incisura mastoidea), kde je vloženo zadní bříško dvoubříškového svalu (m. digastricus) [1].
Lícní nerv prochází spánkovou kostí v kostěném kanálku – canalis Fallopii, který má tři části: labyrintový, tympanický a mastoidní segment [1,3]. Fallopiův kanál je nejužší v labyrintovém úseku, kde lícní nerv zabírá až 83 % jeho průměru, ve srovnání s tympanickým (23 %) a mastoidním segmentem (64 %), kde je uložení lícního nervu méně těsné. Z těchto poznatků je zřejmé, že při traumatu je nerv nejzranitelnější právě v labyrintovém úseku, a to především v místě tzv. prvního kolénka, kde přechází v tympanický (horizontální) úsek lícního nervu [3].
Tradiční klasifikace fraktur spánkové kosti
Rozděluje zlomeniny na longitudinální (podélné), transverzální (příčné) a smíšené (kombinované). Longitudinální zlomeniny (obr. 1) jsou nejčastější (60 – 80 %). Je pro ně charakteristický průběh lomné linie podélně s dlouhou osou pyramidy skalní kosti. Nejrozšířenější je převodní typ nedoslýchavosti v souvislosti s tímto typem zlomeniny, což může být důsledkem přerušení řetězu středoušních kůstek při daném mechanizmu úrazu. U 1/ 3 nemocných je možná i percepční nebo smíšená nedoslýchavost [4 – 6]. V otoskopickém nálezu je přítomno hemotympanum, častěji se vyskytuje perforace bubínku nebo otorea. Porucha lícního nervu se v literatuře uvádí kolem 10 – 20 % [5,7,8]. Transverzální zlomenina (obr. 2) spánkové kosti se vyskytuje asi ve 20 – 40 %. Lomná linie je kolmá na dlouhou osu pyramidy skalní kosti. Typické je postižení labyrintu, případně kochley. Je spojena především s percepční nedoslýchavostí [4,5]. V otoskopickém nálezu je bubínek většinou intaktní. Ve srovnání s podélnou zlomeninou je častější postižení lícního nervu, v literatuře se uvádí 40 – 50 % [5,8].
Image 1. Longitudinální fraktura spánkové kosti, HRCT, axiální rovina. Fig. 1. Longitudinal fracture of temporal bone, HRCT, axial plane. 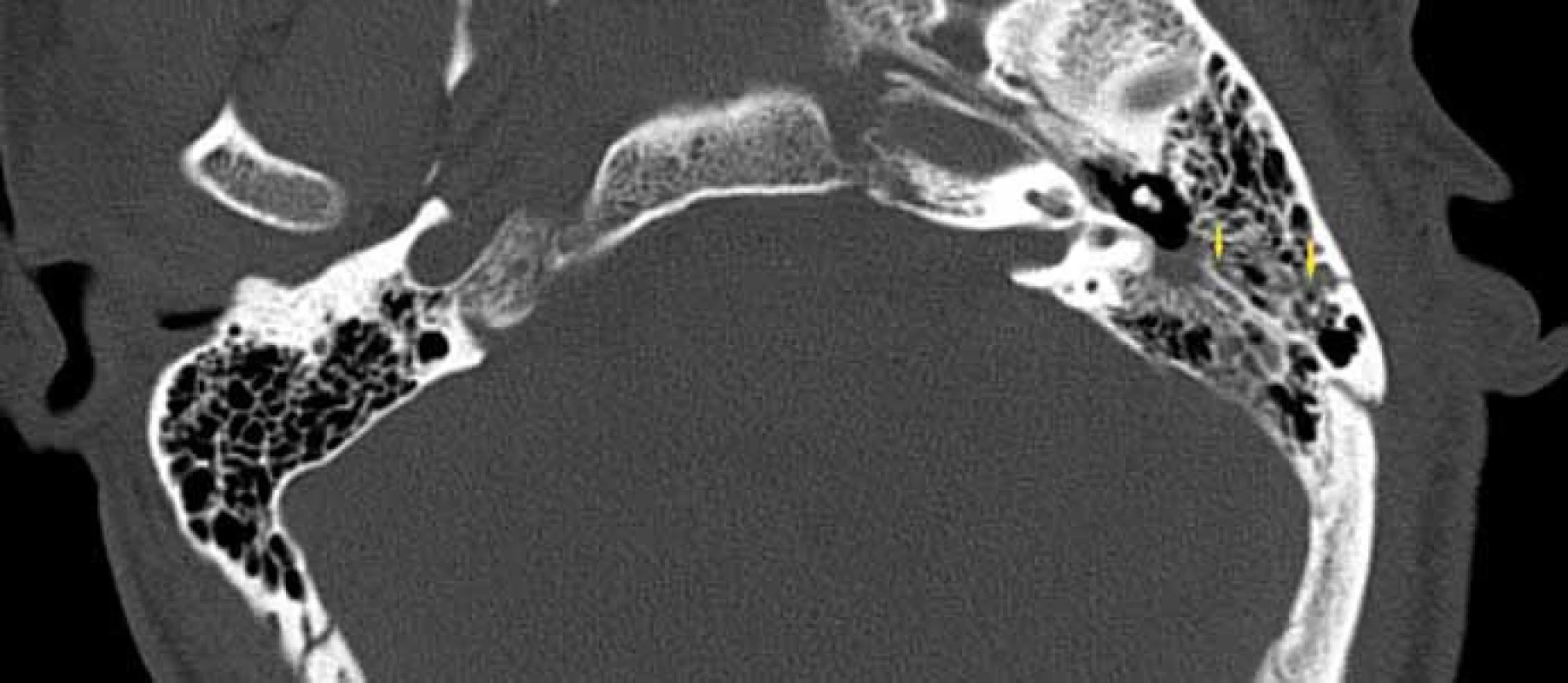
Image 2. Transverzální fraktura spánkové kosti, HRCT, axiální rovina. Fig. 2. Transversal fracture of temporal bone, HRCT, axial plane. 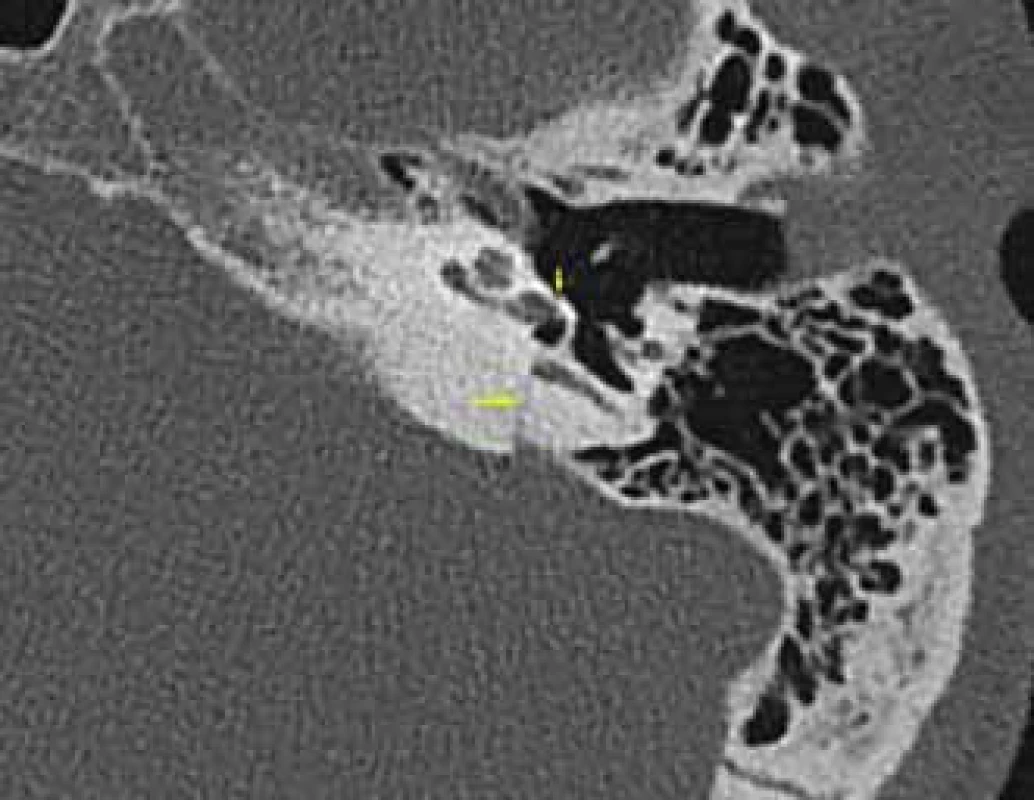
Fraktury spánkové kosti, které vznikají působením vnějšího násilí na spánkovou kost, se vyskytují v anatomicky nejzranitelnějších místech – sutury, případně v místech ztenčené kortikalis, pneumatizované kosti [9,10]. Obtížnější je hodnocení zlomenin spánkové kosti u dětí, kde zvýraznění lebečních švů může nezkušený rentgenolog chybně popsat jako zlomeninu [11,12]. Díky rozvoji zobrazovacích metod nová klasifikace, která vychází z postižení jednotlivých částí spánkové kosti, rozděluje zlomeniny na petrózní a nepetrózní [4,5]. Petrózní zlomeniny je ještě možné rozdělit do dvou podskupin: procházející přes otickou kapsulu (vestibulum, kochlea a polokruhovité kanálky (obr. 3)) nebo procházející mimo otickou kapsulu (obr. 4). Nepetrózní zlomeniny klasifikujeme do dalších tří podskupin, podle postižení jednotlivých části spánkové kosti (processus mastoideus (obr. 5), pars squamosa (obr. 6), pars tympanica (obr. 7) [5].
Image 3. Petrózní fraktura s postižením otické kapsuly (*pneumovestibulum), HRCT, axiální rovina. Fig. 3. Petrous bone fracture with involvement of the otic capsule (*pneumovestibule), HRCT, axial plane. 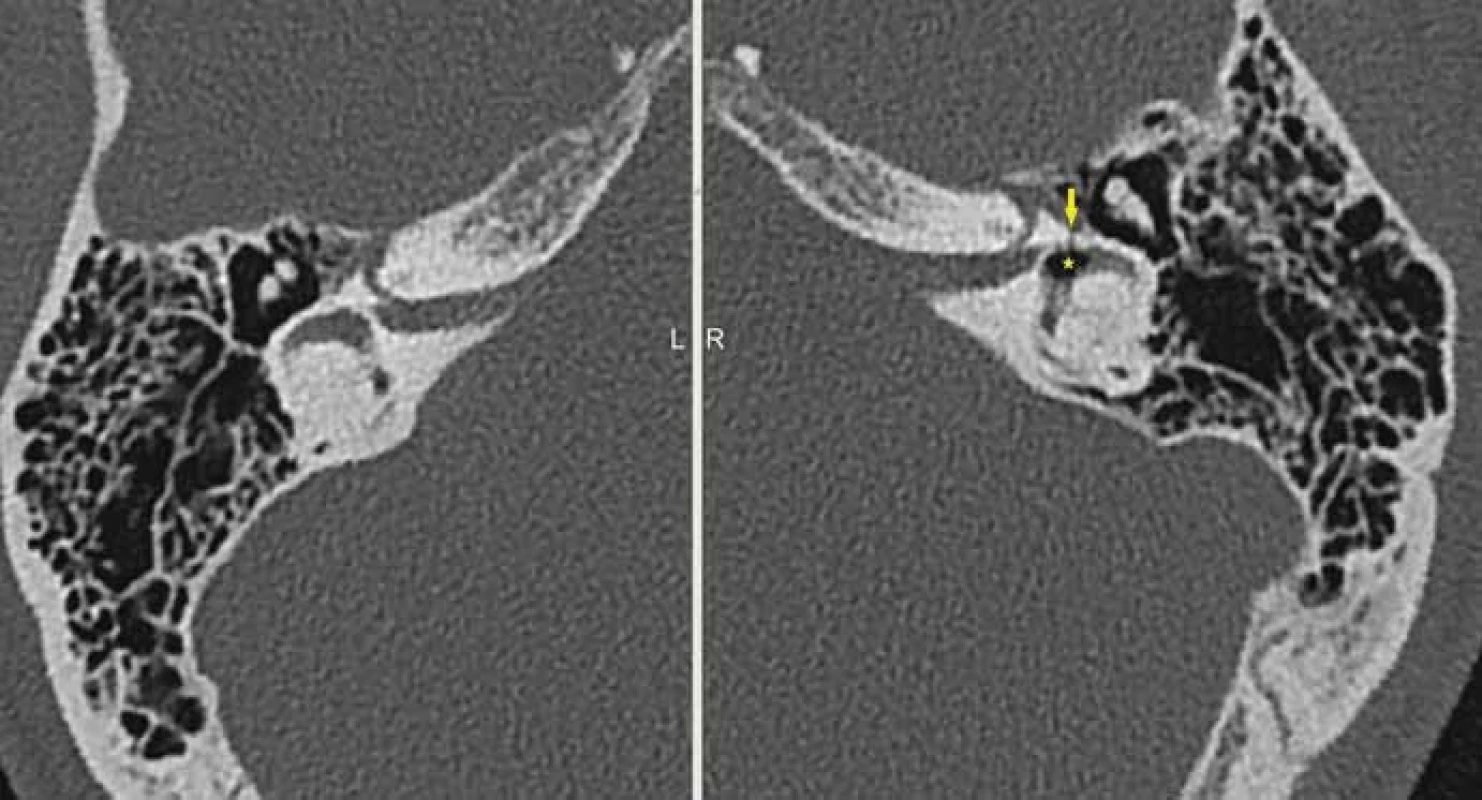
Image 4. Petrózní fraktura bez postižení otické kapsuly, HRCT, axiální rovina. Fig. 4. Petrous bone fracture without involvement of the otic capsule, HRCT, axial plane. 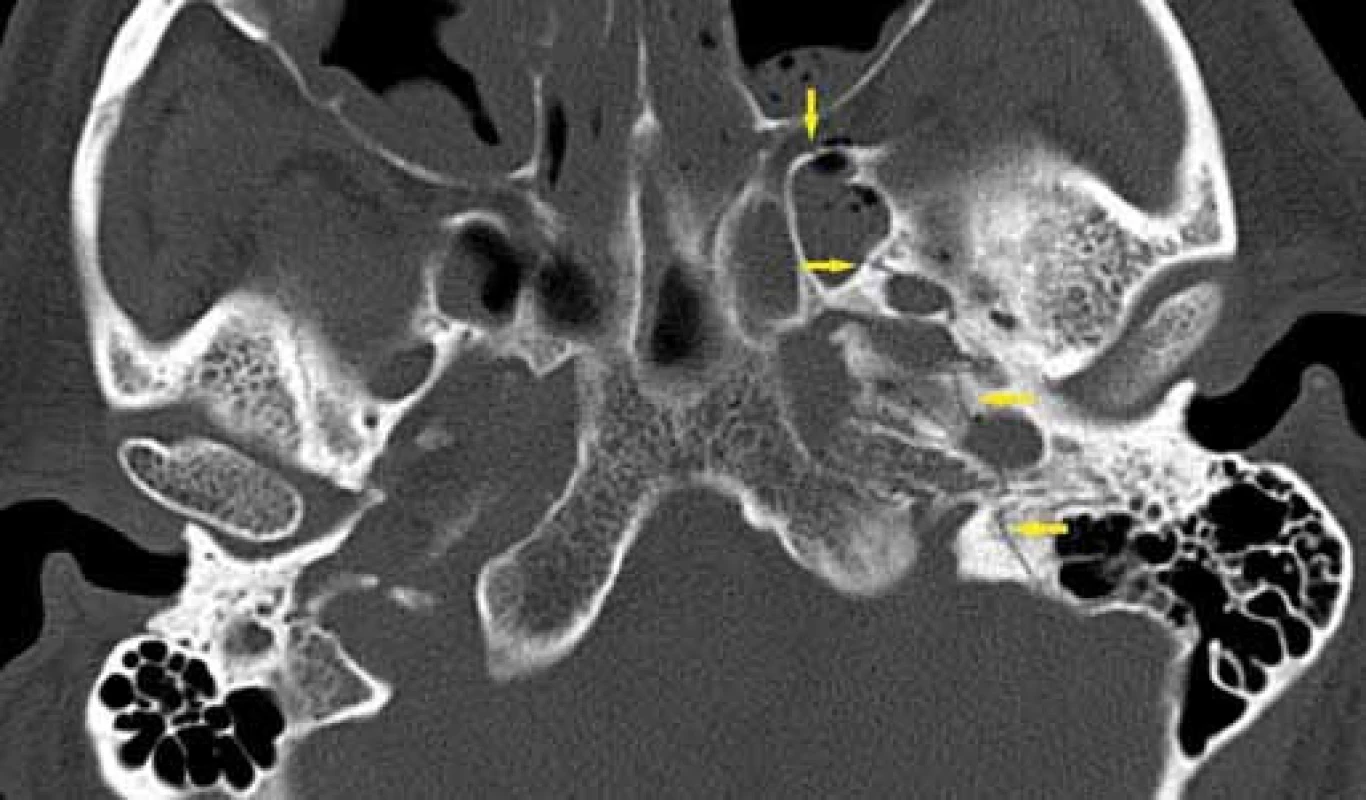
Image 5. Nepetrózní fraktura – mastoidní segment, HRCT, axiální rovina. Fig. 5. Non-petrous bone fracture (mastoid), HRCT, axial plane. 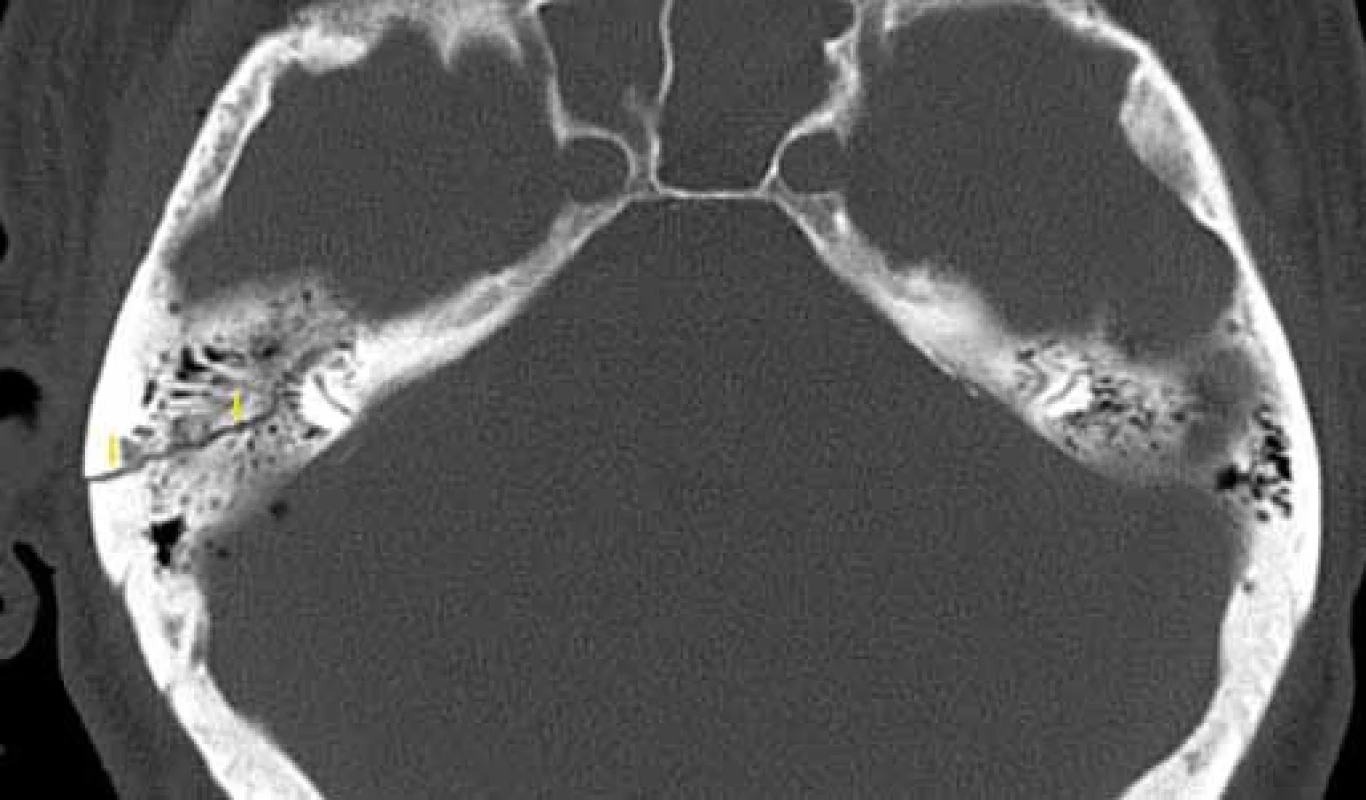
Image 6. Nepetrózní fraktura – squama, HRCT, axiální rovina. Fig. 6. Non-petrous bone fracture (squama), HRCT, axial plane. 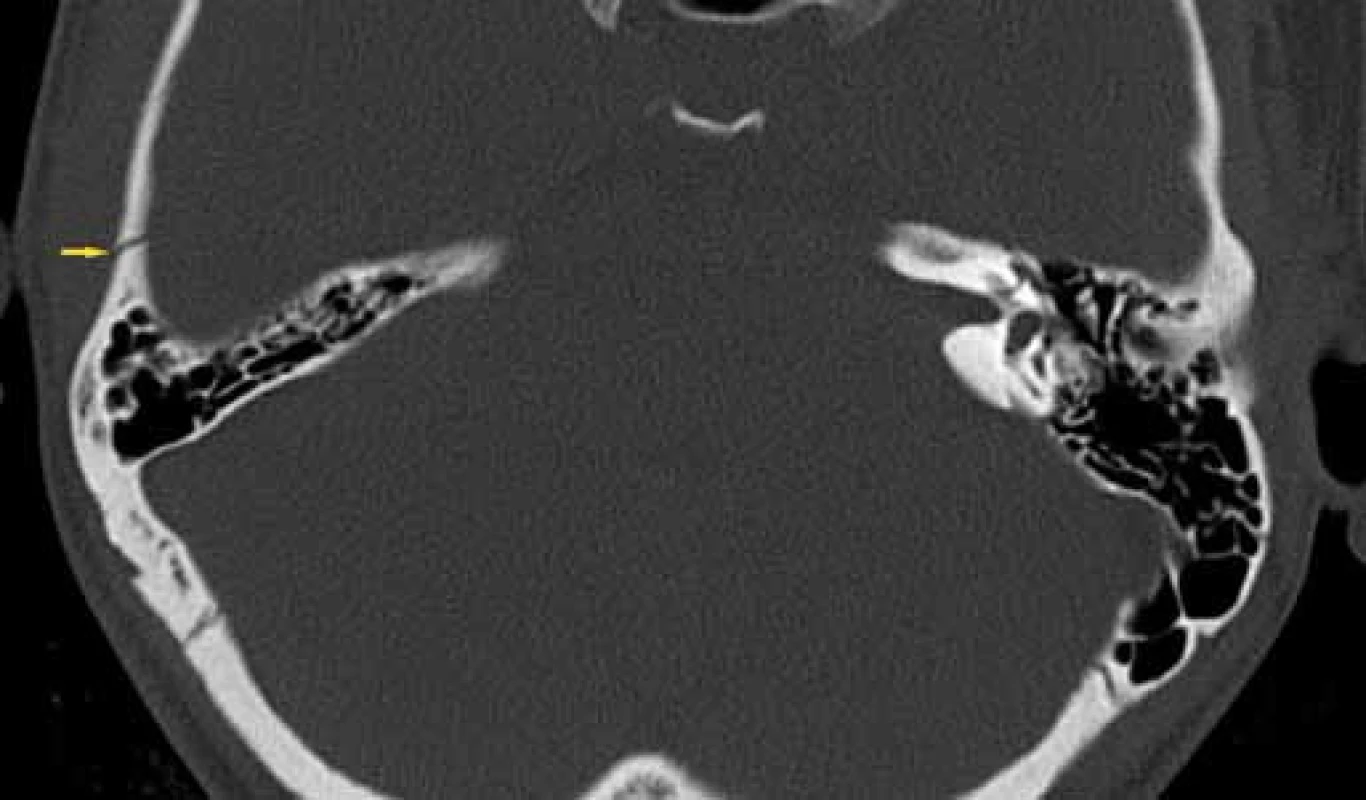
Image 7. Nepetrózní fraktura – os tympanicum, HRCT, axiální rovina. Fig. 7. Non-petrous bone fracture (tympanic), HRCT, axial plane. 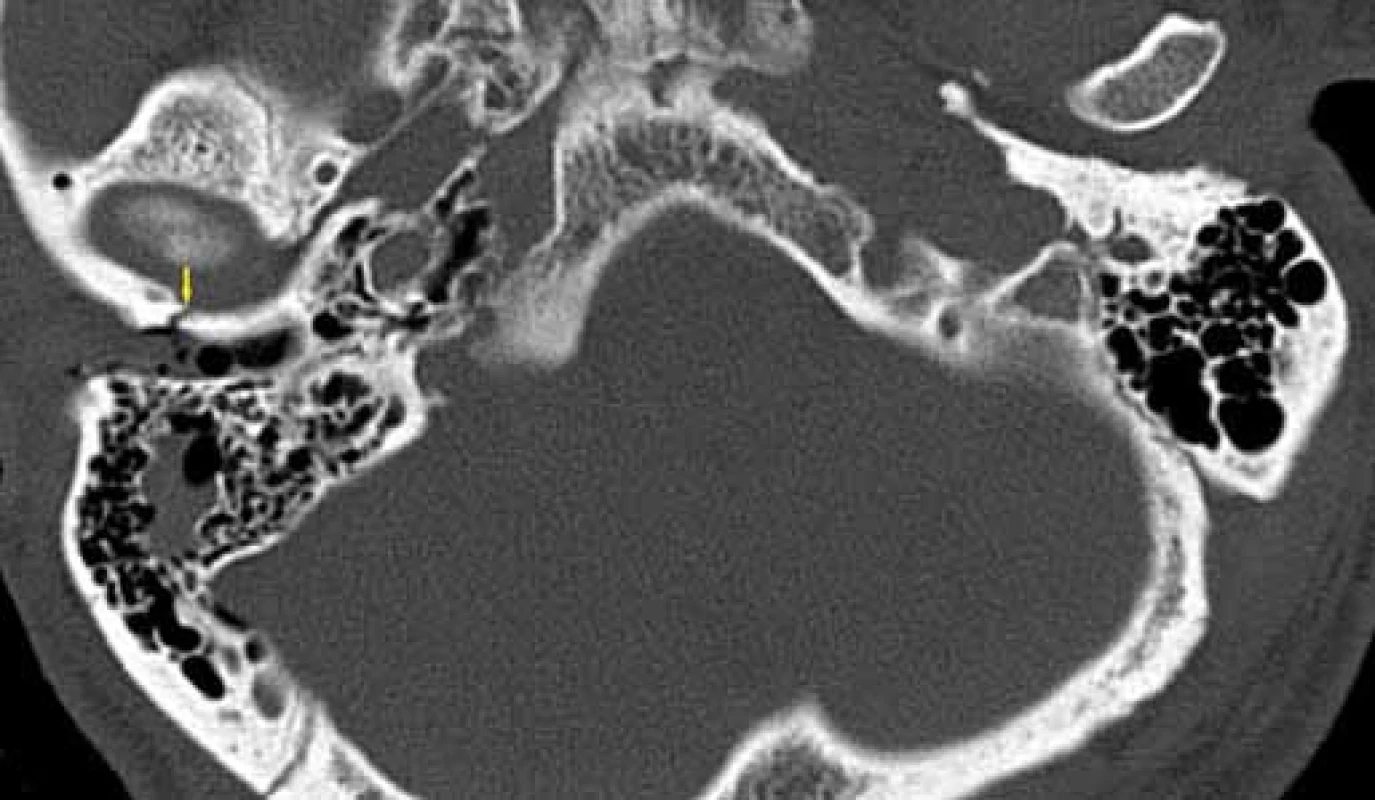
Materiál a metodika
Retrospektivně jsme zpracovali soubor pacientů za období 10 let (1/ 2003 – 9/ 2013), u nichž byla diagnostikována zlomenina spánkové kosti. Jednalo se celkem o 89 pacientů primárně vyšetřených na Klinice otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové (ORL kliniky), ambulantních i hospitalizovaných, případně hospitalizovaných na jiném oddělení v rámci FN, kteří byli vyšetřeni v rámci konziliární služby. Podmínkou zařazení do souboru bylo zhotovení CT hlavy podle tzv. polytraumatického protokolu (u všech pacientů bylo CT zhotoveno ve FN Hradec Králové). Spolu s radiologem jsme hodnotili skelet lbi a baze lební v tzv. kostním okně s využitím radiologické zobrazovací metody (High-Resolution Computed Tomography; HRCT) [11,13].
Ambulantně v rámci konziliárních vyšetření bylo vyšetřeno 56 pacientů (63 %). Šlo o pacienty s polytraumatem, kteří byli hospitalizováni na neurochirurgickém oddělení. Na lůžkovém oddělení ORL kliniky bylo hospitalizovaných celkem 33 pacientů (37 %) se zlomeninou spánkové kosti. Hodnotili jsme následující faktory: pohlaví, věk, strana a lokalizace fraktury, mechanizmus vzniku fraktury a klinickou symptomatologii (porucha sluchu a její závažnost, přítomnost nebo absenci parézy n. VII, závratí, tinnitu, perforace bubínku, hemotympana a otorey).
Porucha sluchu byla klasifikována jako převodní, percepční nebo smíšená, hodnocena pomocí prahové tónové audiometrie do pěti stupňů (ISO standard 1964): normální sluch ≤ 25 dB, lehká nedoslýchavost 26 – 40 dB, střední nedoslýchavost 41 – 55 dB, středně těžká nedoslýchavost 56 – 70 dB, těžká nedoslýchavost 71 – 90 dB, velmi těžká sluchová vada ≥ 91 dB [14].
Stupeň obrny lícního nervu jsme hodnotili podle škály House-Brackmanna – stupeň I – VI (I – normální funkce, II – mírná porucha, III – středně těžká porucha, IV – těžká porucha, V – velmi těžká porucha, VI – plegie) [3]. Petrózní zlomeniny byly děleny podle postižení nebo šetření otické kapsuly. Do skupiny zlomenin s postižením otické kapsuly jsme zařadili ty, kde lomná linie prochází přes kochleu, vestibulum nebo polokruhovité kanálky. Nepetrózní zlomeniny jsme klasifikovali podle lokalizace lomné linie – squama, mastoid a os tympanicum. Dále jsme soubor pacientů rozdělili podle počtu částí spánkové kosti, kterými lomná linie procházela (squama, mastoid, tympanická kost, petrózní kost), na ty s postižením jedné, dvou nebo více částí spánkové kosti [3,5].
Na statistické zpracování souboru jsme použili software SPP verze: 8.0.4. Pomocí Fisherova exaktního testu jsme vyjádřili statistickou významnost porovnávaných parametrů (p < 0,05 statisticky významné).
Technika
Metodou volby zobrazení fraktur spánkové kosti v současné době představuje CT vyšetření s využitím „high-resolution algoritmu“ – HRCT. Jde o kolimaci tenkých vrstev zpracovaných v rekonstrukčním algoritmu s vysokým prostorovým rozlišením. Od standardních CT skenů se HRCT liší šířkou zobrazené vrstvy s použitím rekonstrukčního programu. S využitím HRCT spánkové kosti získáme submilimetrové (0,6 – 0,8 mm) prostorové anatomické zobrazení drobných kostěných struktur spánkové kosti [11,12,15] ve srovnání s konvenčním CT mozku (dle polytraumatického protoku), kde šířka vrstvy je 2 mm. Rozsah zobrazení u HRCT je od dolního okraje mastoidního výběžku po horní okraj spánkové kosti v axiální rovině rovnoběžné se stropem očnice, u CT je zobrazení celé hlavy rovnoběžně s dolním okrajem mandibuly. Nález je hodnocen v kostním okně přibližně 2 000 HU se středem 500 HU. Parametry přístroje u HRCT spánkových kostí (CT Siemens Definition AS: 120 kV, 100 mA, pitch 0,6). Rekonstrukční parametry: šíře vrstvy 0,6 mm, FOW 8 cm, axiální rekonstrukce 0,6 – 0,8 mm každé strany zvlášť, koronární rekonstrukce 1 mm společná pro obě strany [12,15].
Výsledky
Z celkového počtu 89 nemocných převažovali muži v poměru 4 : 1 (80 %). Věkový průměr byl 37,4 let, věkové rozpětí od 2 – 78 let (graf 1). Frakturu spánkové kosti vpravo mělo 41 pacientů (46,1 %), 38 pacientů (42,7 %) na levé straně a 10 pacientů (11,2 %) oboustranně. Nejčastější příčinou traumatu byly dopravní nehody 28 (31,5 %) zahrnující 11 pacientů (12,4 %), kteří řídili automobil, 8 pacientů (9 %), kteří řídili motorku, 5 (5,6 %) sražených cyklistů a 4 (4,5 %) sražené chodce. a druhém místě se jednalo o pády z výšky u 22 pacientů (24,7%) (tab. 1).
Graph 1. Věkové složení souboru pacientů s frakturou spánkové kosti. 
Table 1. Mechanizmus úrazu s následkem fraktury spánkové kosti. 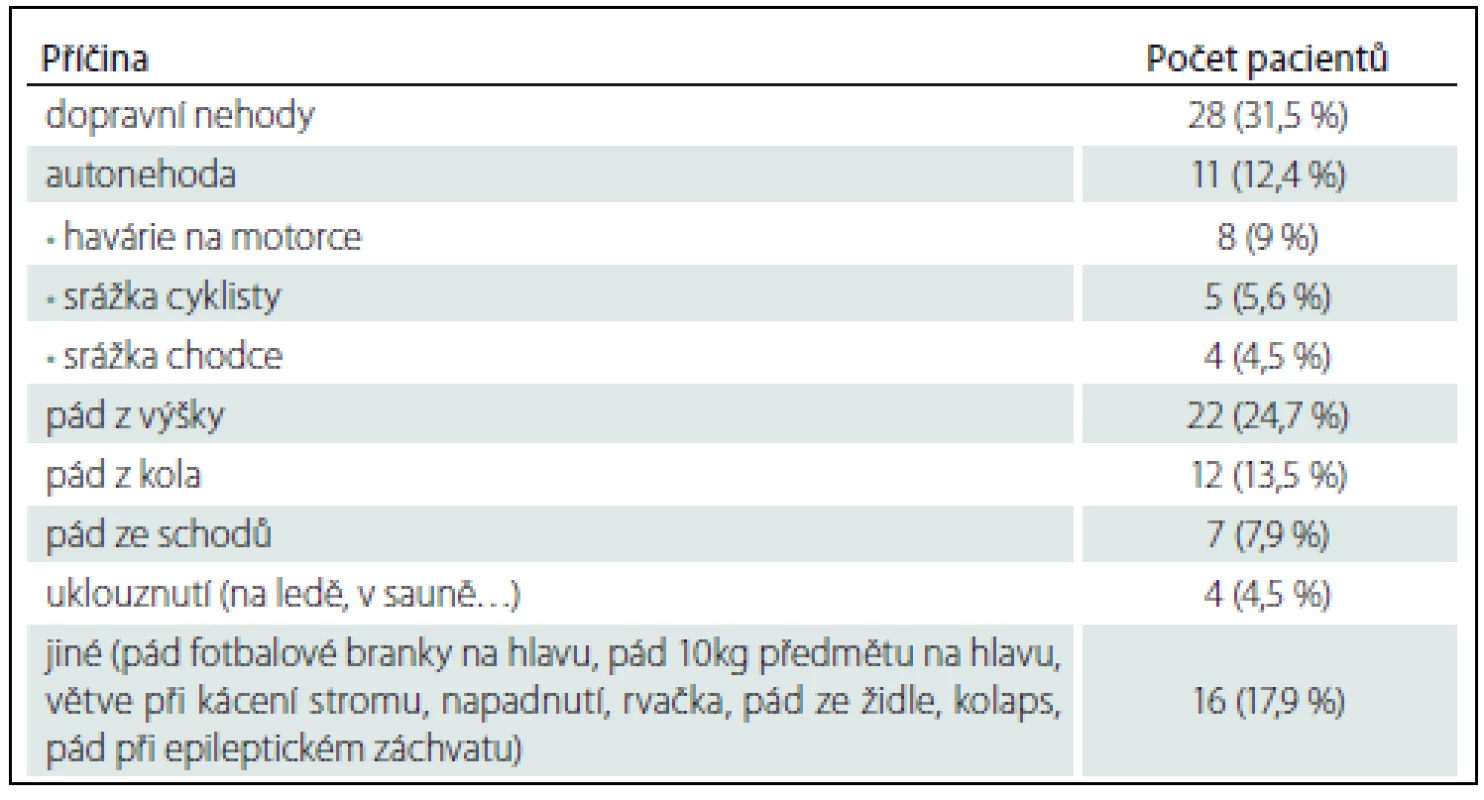
Podle tradiční klasifikace bylo 63 zlomenin (70,8 %) podélných, 20 (22,5 %) příčných a 6 (6,7 %) smíšených. Pokud jsme klasifikovali zlomeniny na základě postižení petrózní kosti, 38 pacientů (42,7 %) mělo petrózní zlomeniny a 51 (57,3 %) nepetrózní typ zlomeniny. V klasifikaci podle postižení otické kapsuly mělo 9 pacientů (10,1 %) zlomeninu s postižením otické kapsuly a 80 (89,9 %) s ušetřením otické kapsuly (tab. 2, 3). Na základě postižení jednotlivých části spánkové kosti jsme rozlišovali izolovanou zlomeninu, která se vyskytla u 35 nemocných (39,3 %), z toho 8 pacientů (22,8 %) s postižením squamy, 5 (14,3 %) s postižením tympanické kosti, 15 (42,9 %) s postižením mastoidu a 7 zlomenin (20 %), kde byla izolovaně postižena pouze petrózní kost. U 32 nemocných (36 %) byly postiženy současně dvě části spánkové kosti. Postižení tří a více častí spánkové kosti jsme identifikovali u 22 nemocných (24,7 %) (tab. 4).
Table 2. Symptomatologie nepetrózních fraktur spánkové kosti. 
Table 3. Symptomatologie petrózních fraktur spánkové kosti (s a bez postižení otické kapsuly). 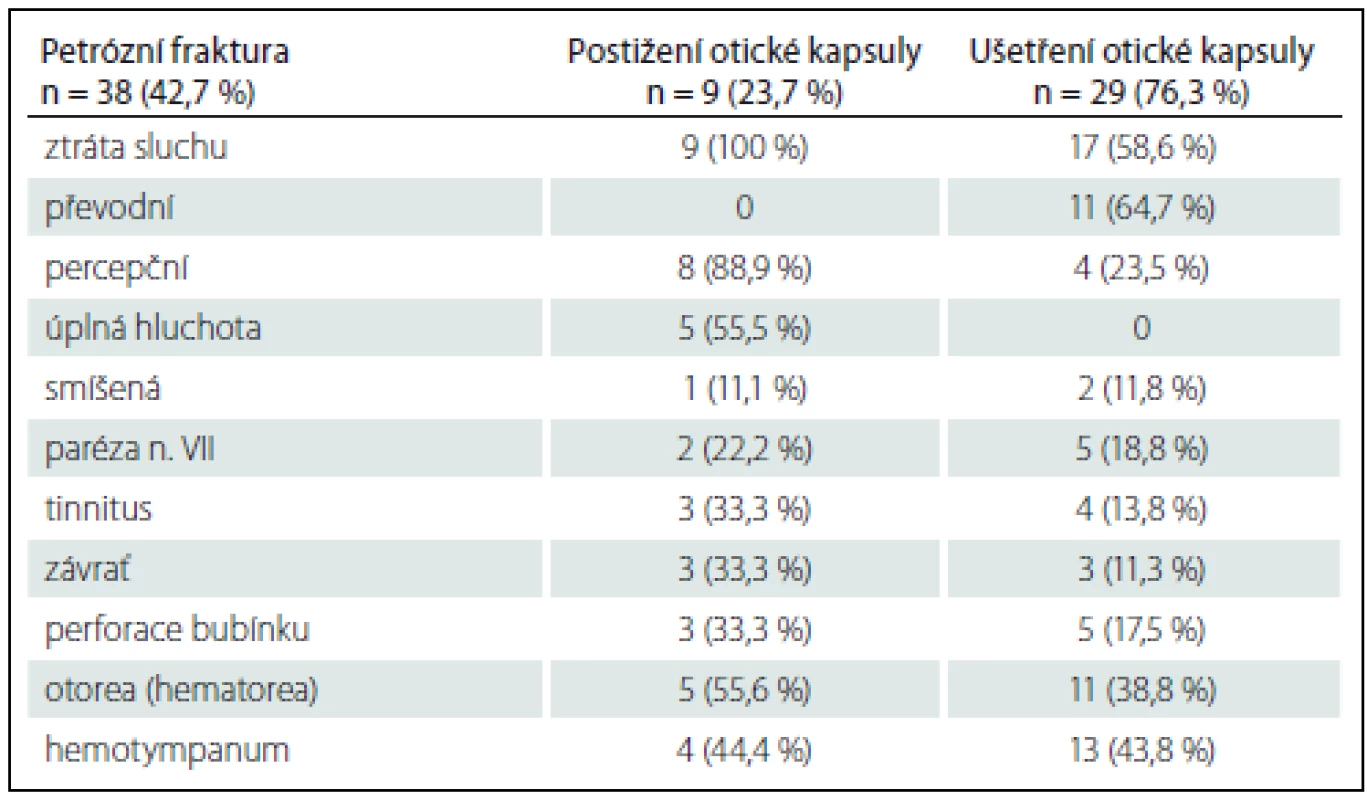
Table 4. Lokalizace fraktur spánkové kosti. 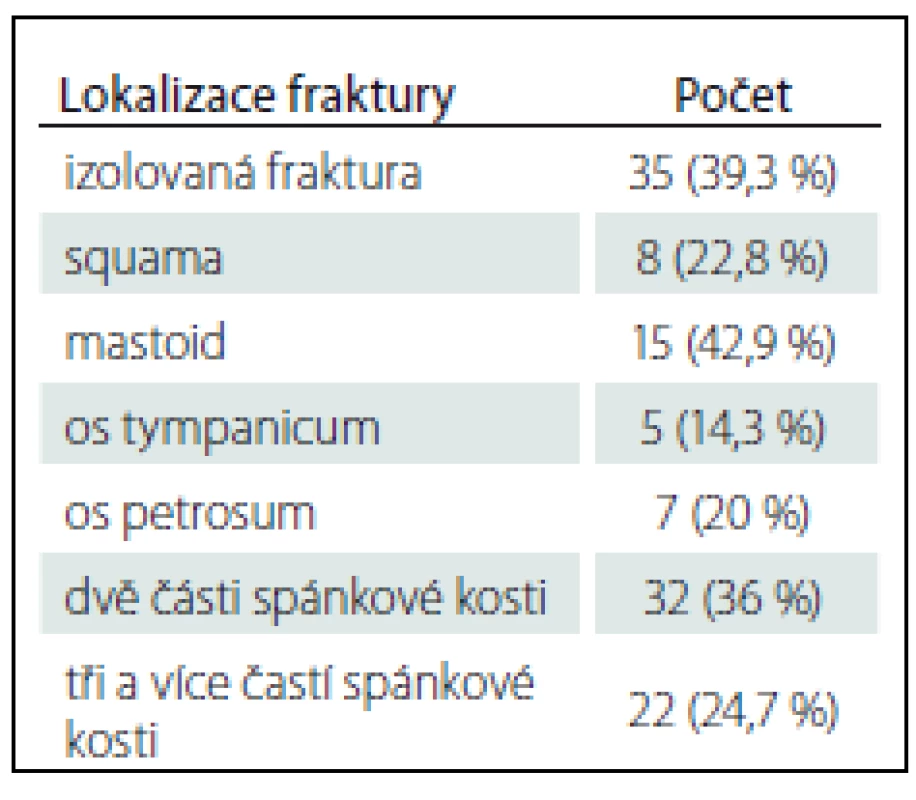
Z celkového počtu 89 nemocných mělo ztrátu sluchu 51 (57,3 %) pacientů, u 14 pacientů (15,7 %) se objevovala závrať a 16 pacientů (18 %) udávalo tinnitus. Paréza lícního nervu byla zjištěna u 15 pacientů (16,9 %), krvácení z ucha (hematorea) u 39 pacientů (43,8 %), hemotympanum u 47 nemocných (52,8 %) a 16 pacientů (18 %) mělo perforaci bubínku při otoskopickém vyšetření.
Z celkového počtu 51 (57,3 %) pacientů s audiometricky potvrzenou ztrátou sluchu, u 28 (54,9 %) nemocných byla převodní nedoslýchavost, u 18 (35,3 %) percepční ztráta sluchu, z nichž u 5 (9,8 %) nastala úplná hluchota a u dalších 5 pacientů (9,8%) byla smíšená nedoslýchavost. Lehká, střední, středně těžká, těžká a velmi těžká sluchová vada byla potvrzena audiometrickým vyšetřením u 20 (39,2 %), 14 (27,5 %), 8 (15,7 %), 4 (7,8 %) a 5 (9,8 %) nemocných. Použitím tradiční klasifikace jsme poruchu sluchu zaznamenali u 36/ 63 (57,1 %) nemocných s podélnou zlomeninou, 11/ 20 (55 %) s příčnou zlomeninou a u 4/ 6 (66,7 %) s kombinovaným (smíšeným) typem fraktury. Převodní typ nedoslýchavosti byl u 23/ 36 nemocných s podélnou zlomeninou (63,9 %) a 5/ 20 s příčnou zlomeninou (25 %). Percepční ztráta sluchu byla u 9/ 36 nemocných s podélnou zlomeninou (25,0 %) a 8/ 12 s příčnou frakturou (66,7 %). Výskyt percepční nedoslýchavosti byl signifikantně vyšší u příčné (transverzální) zlomeniny (p = 0,006).
Podle nové, již zmíněné klasifikace, která rozděluje zlomeniny na petrózní a nepetrózní, byla porucha sluchu u 26/ 38 pacientů (68,4 %) s petrózním typem zlomeniny a 25/ 51 s nepetrózní zlomeninou (49,0 %). Převodní typ nedoslýchavosti byl u 17/ 25 s nepetrózní zlomeninou (68 %) a 11/ 26 s petrózním typem zlomeniny (42,3 %). Percepční nedoslýchavost jsme zaznamenali u 6/ 25 pacientů (24 %) s nepetrózní zlomeninou a 12/ 26 nemocných (46,2 %) s petrózním typem zlomeniny. Z výsledků vyplývá, že nebyl zjištěn signifikantní rozdíl mezi výskytem převodní a percepční nedoslýchavosti u obou typů zlomenin (p = 0, 463).
Pokud je hodnocena nedoslýchavost při petrózním typu zlomeniny, postižení nebo ušetření otické kapsuly, ztráta sluchu byla 100% (9/ 9) pacientů se zlomeninou, kde lomná linie procházela přes otickou kapsulu ve srovnání se ztrátou sluchu u zlomenin šetřících otickou kapsulu 17/ 29 nemocných (58,6 %). Převodní typ nedoslýchavosti nebyl vůbec zaznamenán v první skupině petrózních zlomenin, ve srovnání s druhou skupinou zlomenin s ušetřením otické kapsuly, kde se převodní nedoslýchavost vyskytla u 11 pacientů (37,9 %). Percepční typ nedoslýchavosti dominoval v první skupině pacientů s postižením otické kapsuly u 8 (88,9 %), z toho u 5 (55,5 %) byla hluchota úplná. V druhé skupině byla percepční ztráta sluchu u 4 pacientů (13,8 %). Výskyt percepční nedoslýchavosti byl signifikantně vyšší u zlomenin s postižením otické kapsuly (p = 0,002).
S ohledem na závažnost sluchové ztráty bylo v našem souboru zjištěno signifikantně závažnější postižení sluchu u nemocných se zlomeninou, kde lomná linie prházela přes otickou kapsulu (p = 0,038). Navíc bylo signifikantně závažnější postižení sluchu u pacientů se zlomeninou spánkové kosti, kde lomná linie procházela přes dvě části spánkové kosti ve srovnání se zlomeninou postihující pouze jednu část spánkové kosti (p = 0,002).
V našem souboru nebyl signifikantní rozdíl v závažnosti sluchové ztráty mezi pacienty s frakturou, kde lomná linie procházela přes dvě části spánkové kosti a pacienty se zlomeninou postihující tři části spánkové kosti (p = 0,329).
Z celkového počtu 89 nemocných se u 15 (16,9 %) vyvinula paréza lícního nervu, z toho u 7 (46,7 %) ihned po úrazu a u 8 (53,3%) s určitým časovým odstupem od úrazu. Dva pacienti s okamžitou parézou lícního nervu podstoupili chirurgickou dekompresní operaci lícního nervu. Pokud jsme hodnotili závažnost parézy lícního nervu (dle H-B klasifikace), 4 pacienti měli III. stupeň parézy, 6 pacientů IV. stupeň, 3 pacienti V. stupeň a u 2 nemocných byla zaznamenána plegie lícního nervu (VI. stupeň). Závažnější postižení lícního nervu bylo u pacientů s petrózním typem fraktury ve srovnání s nepetrózní zlomeninou (p = 0,025) a u zlomenin s postižením otické kapsuly (p = 0,004). Z ostatních sledovaných parametrů jsme zaznamenali ještě signifikantní rozdíl mezi petrózní a nepetrózní zlomeninou ve výskytu tinnitu, závratí a perforace tympanické membrány. Signifikantně vyšší výskyt byl u petrózních zlomenin s postižením otické kapsuly (p = 0,002; p = 0,007; p = 0,001).
Ve výskytu otorey a hemotympana jsme nenašli signifikantní rozdíl mezi nepetrózním a petrózním typem zlomeniny (p = 0,756; p = 0,431).
Diskuze
Naše výsledky jsme porovnávali s výsledky již publikované práce (tab. 5).
Table 5. Porovnání výsledku našeho souboru pacientů s výsledky publikované práce [5]. ![Porovnání výsledku našeho souboru pacientů s výsledky publikované práce [5].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/81783386c8e9b6b33e69de2688f332ab.png)
Pozn.: Zelenou barvou je značena shoda mezi naším souborem a publikovanou prácí, černou barvou neshoda ve sledovaných parametrech. Z naší retrospektivní studie byl prokázán statisticky signifikantní rozdíl ve výskytu percepční nedoslýchavosti mezi petrózním typem zlomeniny s ušetřením a postižením otické kapsuly. Signifikantně vyšší je výskyt percepční nedoslýchavosti u zlomeniny s postižením otické kapsuly (p = 0,002), což je ve shodě s publikovanou prací (p = 0,001). Při tomto typu zlomeniny bylo postižení sluchu závažné, až v téměř 56 % byla úplná hluchota. Jedná se o zlomeniny postihující vestibulokochleární systém (vestibulum, kochleu a polokruhovité kanálky), což je obsahem otické kapsuly. Pokud lomná linie nezasahovala přes otickou kapsulu, byla zaznamenána ve většině případů převodní ztráta sluchu (64,7 %), co je především důsledek rozpojení středoušních kůstek, ale i hemotympana nebo perforace bubínku. Nebyl zjištěn signifikantní rozdíl mezi převodní a percepční nedoslýchavostí u dvou základních typů zlomenin dle nové klasifikace (nepetrózní vs. petrózní; p = 0,463). Naše výsledky jsou ve shodě s publikovanou prací (nepetrózní vs. petrózní; p = 0,269).
Podle tradiční klasifikace je signifikantně vyšší výskyt percepční nedoslýchavosti u příčné (transverzální) fraktury (p = 0,006), což koreluje s publikovanou prací (p = 0,007). Dle závažnosti postižení sluchu bylo zjištěno signifikantně závažnější postižení sluchu u nemocných se zlomeninou, kde lomná linie procházela přes otickou kapsulu (p = 0,038), což je ve shodě s publikovanou prací (p = 0,043). Z hlediska počtu jednotlivých částí spánkové kosti bylo signifikantně závažnější postižení sluchu u pacientů se zlomeninou spánkové kosti, kde lomná linie procházela přes dvě části spánkové kosti ve srovnání se zlomeninou postihující pouze jednu část spánkové kosti (p = 0,002). Tento výsledek není ve shodě s již zmíněnou prací, v níž závažnější postižení sluchu zaznamenali u zlomenin postihujících jednu část spánkové kosti (p = 0,000).
V našem souboru nebyl signifikantní rozdíl v závažnosti sluchové ztráty mezi pacienty s frakturou, kde lomná linie procházela přes dvě části spánkové kosti a pacienty se zlomeninou postihující tři části spánkové kosti (p = 0,329). Výsledek je ve shodě s publikovanou prací (p = 0,437).
Při hodnocení parézy lícního nervu k závažnějšímu postižení došlo u pacientů s petrózním typem fraktury ve srovnání s nepetrózní zlomeninou (p = 0,025), podobně jako v publikované práci (p = 0,017). Zaznamenali jsme signifikantně závažnější stupeň parézy lícního nervu u zlomenin s postižením otické kapsuly ve srovnání se zlomeninami s intaktní otickou kapsulou (p = 0,004). V publikované práci nebyl ve zmíněných parametrech signifikantní rozdíl (p = 0,627).
Z ostatních sledovaných parametrů jsme zjistili signifikantní rozdíl mezi petrózní a nepetrózní zlomeninou ve výskytu tinnitu, závratí a perforace tympanické membrány. Signifikantně vyšší výskyt byl u petrózních zlomenin s postižením otické kapsuly (p = 0,002; p = 0,007; p = 0,001). Zde je neshoda ve srovnání s již publikovanou prací, kde ve výskytu tinnitu a závratí nebyl signifikantní rozdíl mezi petrózní a nepetrózní zlomeninou (p = 0,627; p = 0,265). Ve výskytu otorey a hemotympana jsme nenašli signifikantní rozdíl mezi nepetrózním a petrózním typem zlomeniny (p = 0,756; p = 0,431), což je v korelaci s výsledky publikované práce (p = 0,420; p = 0,869). Podobné práce byly publikovány i dalšími autory. Stewart et al popsali 25× častější výskyt závažné percepční nedoslýchavosti, 8× častější výskyt otolikvorey a 5× častější výskyt parézy lícního nervu u pacientů s postižením otické kapsuly ve srovnání s pacienty, kde lomná linie nepřecházela přes otickou kapsulu [17]. Brodie et al popsali u 10/ 21 (47 %) pacientů s postižením otické kapsuly parézu lícního nervu, u všech pacientů těžkou percepční ztrátu sluchu, přičemž 2× častější byl výskyt otolikvorey [18]. Dahiya et al popsali soubor 55 pacientů s frakturou spánkové kosti [19]. Z jejich výsledků vyplývá, že u pacientů s postižením otické kapsuly byla až 2× častější paréza lícního nervu, 4× častější otolikvorea a 7× častější senzorineurální ztráta sluchu. Ze všech tří studií vyplývá, že v tradiční klasifikaci (rozdělení zlomenin spánkové kosti na podélné, příčné a kombinované) není statisticky významný rozdíl mezi výskytem parézy lícního nervu, otolikvoreou nebo poškozením sluchu.
Závěr
Z našich výsledků vyplývá, že rozdělení fraktur spánkové kosti podle nové klasifikace lépe koreluje s klinickou symptomatologií, především s typem nedoslýchavosti, její závažností, ale i se závažností postižení lícního nervu, výskytem závratí, tinnitu i perforace bubínku. Pro klinika je velmi důležitá spolupráce s radiologem, který anatomii spánkové kosti musí znát natolik, aby byl schopen přesného popisu lokalizace linie fraktury se zvýrazněním jejího vztahu k otické kapsule. Od toho se odvíjí především závažnost postižení sluchu. Důležitou podmínkou jsou HRCT snímky spánkových kostí, které poskytují submilimetrové (0,6 – 0,8 mm) řezy a přesnější interpretaci nálezu. V případě polytraumatu by HRCT mělo být indikováno především při výskytu obrny lícního nervu nebo u závažné percepční nedoslýchavosti (případně posttraumatické hluchotě) a dále dle indikace otologa, zvláště před chirurgickým řešením k detailnějšímu zobrazení struktur spánkové kosti.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Jana Šatanková
Klinika otorinolaryngologie a chirurgie hlavy a krku
LF UK a FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: jana.satankova@fnhk.cz
Přijato k recenzi: 15. 2. 2016
Přijato do tisku: 9. 5. 2017
Sources
1. Čihák R, Grim M, et al. Anatomie I. Praha: Grada Publishing 2001 : 147 – 54.
2. Wood CP, Hunt CH, Bergen DC, et al. Tympanic plate fractures in temporal bone trauma: Prevalence and associated injuries. AJNR AM J Neuroradiol 2014;35(1);186 – 90. doi: 10.3174/ ajnr.A3609.
3. Kovaľ J, Hajtman A, Hroboň M, et al. Nervus Facialis. Bratislava: Remar s.r.o. 2002 : 11 – 3,20 – 1.
4. Ishman SL, Friedland DR. Temporal bone fractures: traditional classification and clinical relevance. Laryngoscope 2004;114(10);1734 – 41.
5. Kang HM, Kim MG, Boo SH, et al. Comparison of the clinical relevance of traditional and new classification systems of temporal bone fractures. Eur Arch Otorhinolaryngol 2012;269(8):1893 – 9. doi: 10.1007/ s00405-011-1849-7.
6. Bacciu A, Vincenti V, Prasad SC, et al. Pneumolabyrinth secondary to temporal bone fracture: a case report and review of the literature. Int Med Case Rep J 2014;7 : 127 – 31. doi: 10.2147/ IMCRJ.S66421.
7. Park SY, Yang JW, Kim SI, et al. Clinical study on the reliable temporal bone fracture classification scheme. Korean J Otolaryngol 2007;50 : 491 – 5.
8. Rajati M, Rad M, Irani S, et al. Accuracy of high-resolution computed tomography in locating facial nerve injury sites in temporal bone trauma. Eur Arch Otorhinolaryngol 2014;271(8):2185 – 9. doi: 10.1007/ s00405-013-2709-4.
9. Skoloudik L, Vokurka J, Simakova E. Mechanical treatment and autoclaving of middle ear ossicles from cholesteatomatous ears. Cent Eur J Med 2012;7 : 194 – 19. doi: 10.2478/ s11536-011-0140-z.
10. Skoloudik L, Kalfert D, Zborayova K, et al. Autoclaving of the middle ear ossicles in an animal experimental model. Acta Otolaryngol 2013;133(12):1273 – 7. doi: 10.3109/ 00016489.2013.825378.
11. Lim JH, Jun BC, Song SW. Clinical Feasibility of Mul-tiplanar Reconstruction Images of Temporal Bone CTin the diagnosis of temporal bone fracture with otic – capsule – sparing facial nerve paralysis. Indian J Otolaryngol Head Neck Surg 2013;65(3):219 – 24. doi: 10.1007/ s12070-011-0471-8.
12. Collins JM, Krishnamoorthy AK, Wayne SK, et al. Multidetector CT of temporal bone fractures. Semin Ultrasound CT MR 2012;33(5):418 – 31. doi: 10.1053/ j.sult.2012. 06.006.
13. Zayas JO, Feliciano YZ, Hadley CR, et al. Temporal bone trauma and the role of multidetector CT in the emergency department. Radiographics 2011;31(6):1741 – 55. doi: 10.1148/ rg.316115506.
14. Hahn A, Čoček A, et al. Otorinolaryngologie a foniatrie v současné praxi. Praha: Grada Publishing 2007 : 49.
15. Little SC, Kesser BW. Radiographic classification of temporal bone fractures: clinical predictability using a new system. Arch Otolaryngol Head Neck Surg 2006;132(12):1300 – 4.
16. Rafferty MA, Walsh R, Walsh MA. A comparison of temporal bone fracture classification systems. Clin Otolaryngol 2006;31(4):287 – 91.
17. Stewart C, Little MD, Bradley W et al. Radiographic classification of temporal bone fractures: clinical predictability using a new system. Arch Otolaryngol Head Neck Surg 2006;132(12):1300 – 4.
18. Brodie HA, Thomson TC. Management of complications from 820 temporal bone fractures. Am J Otol 1997;18(2):188 – 97.
19. Dahiya R, Keller JD, Litofsky NS, et al. Temporal bone fractures: Otic capsule sparing versus otic capsule violating clinical and radiographic considerations. J Trauma 1999;47(6):1079 – 83.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2017 Issue 4-
All articles in this issue
- Ataxie
- Pacient s hemiplegií má být vezen přímo do KCC
- Pacient s hemiplegií nemá být vezen přímo do KCC
- Má být pacient s hemiplegií vezen přímo do KCC?
- Kognitivní funkce u pacientů s nízkostupňovými gliomy – přehledová studie
- Klinický přínos radiologických parametrů u lumbální spinální stenózy
- Neurosonologické markery predikce kognitivní deteriorace
- Český národní registr Guillainova-Barrého syndromu
- Možné využití spánkové endoskopie pro zvýšení efektivity léčby (operační i neoperační) u pacientů s obstrukční spánkovou apnoí
- Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
- Systematická evaluace center provádějících mechanické trombektomie u akutního mozkového infarktu v České republice za rok 2016
- Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
- Zkušenosti s použitím thuliového laseru RevoLix Jr při resekci glioblastomu – kazuistiky
- Disekce všech čtyř přívodných mozkových tepen v terénu fibromuskulární dysplazie – kazuistika
- Intravenózní trombolýza po zrušení účinku dabigatranu specifickým antidotem idarucizumabem
- Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist
- Prevalence Martin-Gruberovy anastomózy – elektrofyziologie studie
- Predikce úmrtnosti na neurochirurgické jednotce intenzivní péče
- Vliv různých technik pracovních terapií na pacienty po mozkové mrtvici
- Comment of Article The Effect of Different Occupational Therapy Techniques on Post-stroke Patients
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Český národní registr Guillainova-Barrého syndromu
- Klinický pohled otorinolaryngologa a radiologa na klasifikaci zlomenin spánkové kosti
- Doporučený postup České pneumologické a ftizeologické společnosti a České společnosti dětské pneumologie pro dlouhodobou domácí léčbu poruch expektorace pomocí přístroje CoughAssist
- Poranění periferních nervů při suprakondylických zlomeninách humeru u dětí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

