-
Medical journals
- Career
Radi ofrekvenční terapi e facetových bolestí bederní páteře
Authors: T. Gabrhelík 1; M. Adamus 1; M. Pi eran 1; P. Michálek 2; E. Berta 1
Authors‘ workplace: Klinika anestezi ologi e a resuscitace LF UP a FN Olomo uc, 2Department of Anaesthetics, AntrimAre a Hospital, United Kingdom 1
Published in: Cesk Slov Neurol N 2009; 72/105(2): 125-131
Category: Original Paper
Overview
Cíl:
Cílem této studi e bylo ověřit úspěšnost radi ofrekvenční facetové denervace v bederní oblasti.So ubor a metodika:
Perkutánní minimálně invazivní metody léčby nabízejí nové perspektivy pro paci enty trpící chronicko u vertebrogenní bolestí nere agující na konvenční terapii. Nejčastěji po užívano u metodo u je radi ofrekvenční léčba bolesti, která využívá působení střídavého elektrického pole o vysoké frekvenci na nervovo u tkáň. Do studi e bylo zařazeno 76 paci entů s bolestmi bederní páteře, kteří podsto upili radi ofrekvenční facetovo u denervaci. Efektivitu léčby jsme objektivizovali sledováním intenzity bolesti podle vizu ální analogové škály, spotřeby analgetické medikace podle škály Medicati on Qu antificati on Scale a subjektivního hodnocení omezení běžných denních činností vlivem bolestí podle Oswestry Disability Index vždy tři a 12 měsíců po léčbě.Výsledky:
Na so uboru 76 paci entů jsme prokázali signifikantní pokles intenzity bolestí (p < 0,001) podle vizu ální analogové škály tři měsíce (3,0 ± 1,9) i 12 měsíců po léčbě (3,6 ± 1,8) ve srovnání se stavem před zákrokem (6,1 ± 1,3). Statisticky signifikantní ve srovnání se stavem před léčbo u (11,2 ± 3,6) byl i pokles spotřeby analgetické medikace podle škály Medicati on Qu antificati on Scale tři měsíce (7,3 ± 5,0, p < 0,001) a 12 měsíců po zákroku (9,3 ± 7,1, p < 0,05). Omezení běžných denních činností podle dotazníku Oswestry Disability Index se zlepšilo tři (24 ± 7 %, p < 0,001) i 12 měsíců po léčbě (26 ± 7 %, p < 0,01) proti výchozí hodnotě (32 ± 5 %). Nezaznamenali jsme žádno u vážno u komplikaci.Závěr:
Radi ofrekvenční bederní facetová denervace je účinná a bezpečná léčebná metoda a často umožňuje redukovat chronicko u analgeticko u léčbu.Klíčová slova:
bolest v bederní oblasti – minimálně invazivní terapi e – radi ofrekvenční termo ablace – facetová denervaceÚvod
Chronickými bolestmi bederní páteře (low back pain) trpí přibližně 6 % populace [1]. Ačkoli dnes víme, že prožívání bolesti a individuální reakce na bolest jsou výsledkem psychologických, sociálních a etnicko‑kulturních faktorů, na začátku procesu dominují pocity nociceptivní, neuropatické nebo smíšené bolesti. Proto je obecnou snahou léčit akutní bolest a předejít vzniku chronické bolesti. Pokud bolest přejde do chronické fáze, je nutno k její léčbě přistupovat multidisciplinárně, protože na jejím udržování se podílí mnoho komponent. Chronická bolest bederní páteře se vyvine jen u 8 % pacientů s akutní symptomatikou, přesto tato skupina nemocných spotřebuje 75 % zdrojů vynaložených na léčbu tohoto problému [2].
V léčbě chronických bolestí zad je užívána celá řada farmakologických, rehabilitačních, psychologických a invazivních postupů. Léčba vertebrogenních bolestí se řídí modifikovanou stupňovitou terapií dle WHO, kde farmakologická léčba představuje základní stavební kameny a intervenční terapie ji flexibilně doplňuje (obr. 1) [3]. Jestliže konzervativní postupy selžou nebo mají příliš mnoho nežádoucích účinků, je třeba zvážit použití intervenčních metod. Mezi minimálně invazivní postupy léčby vertebrogenní bolesti patří především radiofrekvenční (RF) léčba bolesti, dále vertebroplastika, kyfoplastika, adheziolýza či epiduroskopie. V léčebných algoritmech mají minimálně invazivní techniky přednost před neuromodulačními a chirurgickými postupy, které jsou náročnější a podstatně dražší. Ve snaze předejít rozvoji chronických potíží a centralizaci bolesti rychlým snížením bolestivého vjemu může být RF terapie v některých případech i metodou první volby. Metody léčby se vhodně doplňují, vše závisí na postupu zvoleném terapeutem. RF terapie má své místo v multidisciplinárních postupech léčby chronické bolesti jako bezpečná, cílená, minimálně invazivní metoda.
Image 1. Zařazení radiofrekvenční léčby do schématu terapie bolesti. Volně podle van Zundert et al [3]. ![Zařazení radiofrekvenční léčby do schématu terapie bolesti.
Volně podle van Zundert et al [3].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/61784e629b55d09f2ab3599fed95d550.jpeg)
Facetová bolest
Nociceptivní a neuropatická složka bolestí páteře se velmi často prolínají. Nociceptivní vertebrogenní bolest vychází z pohybujících se segmentů páteře. V předním kompartmentu páteře se jedná především o diskogenní bolest, příčinou bolestí v zadním kompartmentu je postižení facetových kloubů. Kombinace obou typů není běžná. Disk je považován za velmi častý zdroj bolestivého dráždění, je zodpovědný přibližně za 39 % bolestí zad. Incidence facetové bolesti v populaci je různými studiemi uváděna mezi 15 a 45 % [4]. Sluijter uvádí, že přibližně 20 % vertebrogenních bolestí vychází čistě ze zygoapofyzeálního skloubení [5]. Nociceptivní bolest často provází změny měkkých tkání jako entezopatie, projevy svalové dysbalance nebo lokální svalové hypertonie. Neuropatická bolest může být vyvolána spinální stenózou, radikulárním drážděním, neuropatií nebo myelopatií. Na bolestech zad se mohou dále podílet aktivita sympatického nervového systému a psychologické faktory, které ovlivňují zpracování bolestivého vjemu.
Pečlivá anamnéza a fyzikální vyšetření umožní stanovit přesnou diagnózu a určit segment potíží. Pacienti s typickou facetovou bolestí udávají nárůst bolestí zad při dlouhém stání, sezení a při hyperextenzi trupu, předklon jim však potíže nečiní. Během fyzikálního vyšetření bývá přítomna lokální citlivost při pružení nad bolestivými klouby nebo transverzálními výběžky. Může se též vyskytovat propagace pseudoradikulární bolesti do laterální části hýždě a stehna, potíže distálně od kolene nejsou časté [6]. Inervace facetových kloubů je multisegmentální. Každý kloub je bohatě inervován větvemi (rami mediales) ze dvou až tří nervových kořenů. Ramus posterior se odděluje od spinálního nervu ihned po opuštění foramen intervertebrale a dělí se na mediální a laterální větev. Ramus medialis inervuje facetové klouby a musculi multifidi, zatímco laterální větev inervuje dlouhé zádové svaly a kůži. Pouzdro intervertebrálních kloubů je bohatě inervováno a při degenerativních procesech kloubu se zde uvolňuje značné množství prozánětlivých cytokinů, prostaglandinů, leukotrienů, substance P a dalších mediátorů. Facetová artróza je častější u pacientů s traumatem v anamnéze, avšak mezi stupněm spondylartrózy a intenzitou bolesti je slabý vztah. Zobrazovací metody doplňují diagnostiku, bohužel je jen malá korelace mezi radiologickým nálezem a symptomy. Specifická příčina bolestí zad bývá nalezena jen u 15 % pacientů s bolestmi bederní páteře [1]. Ve většině případů zůstává zdroj bolestí nejasný nebo neodpovídá radiologickému nálezu [7].
Perkutánní RF facetová denervace
Perkutánní elektrická léčba trigeminální neuralgie byla poprvé provedena v roce 1931 Kirchnerem. RF léčbu spinální bolesti zahájil Shealy, který v roce 1975 popsal RF denervaci lumbárních facet [8]. V roce 1980 byly vyvinuty nové elektrody malých rozměrů pro léčbu spinální bolesti (SMK-systém). Tím se RF stala metodou minimálně invazivní a velmi bezpečnou. Pro dobré klinické výsledky a nízký výskyt nežádoucích účinků zaznamenala RF terapie rychlý rozvoj v celosvětovém měřítku. Od roku 2003 je dostupná i v České republice.
RF terapie je minimálně invazivní metoda léčby bolesti, která využívá působení střídavého elektrického pole o vysoké frekvenci na nervovou tkáň. Elektrický proud prochází k cílové struktuře přes perkutánně zavedenou izolovanou jehlu s aktivní špičkou. Při průchodu RF proudu tkání je produkováno teplo, protože okolní tkáň působí jako odpor. Míra produkce tepla závisí na impedanci tkáně, její vodivosti a vaskularizaci [9]. Analgetického účinku je dosaženo tepelnou destrukcí nervových vláken (RF termoablace). Teplota snímaná z aktivního konce elektrody se rovná teplotě v místě léze. Neurodestruktivní působení tepla začíná od 60 °C, kdy jsou koagulovány bílkoviny, za reverzibilní jsou považovány účinky teploty nižší než 45 °C. Tepelný gradient klesá směrem od centra do periferie, takže vzdálenější struktury jsou vystaveny jen nízkým teplotám. Analgetický efekt není dán pouze RF neuroablací, ale také neuromodulačním působením RF pole na nervovou tkáň, při kterém dochází k dočasným elektrofyziologickým změnám ve vedení bolesti. Neuromodulace je základem účinku novější RF metody (pulzní RF terapie), která byla poprvé představena Sluijterem v roce 1998 [10]. Pulzní RF je izotermická, nedestruktivní metoda léčby bolesti, která je využívána především v léčbě bolesti vedené smíšenými nervy.
Indikacemi RF termoablace jsou facetová, diskogenní a sympatikem zprostředkovaná bolest. Neuromodulační efekt pulzní RF se používá především v léčbě neuropatických bolestí smíšených nervů. RF terapie není vhodná pro nekonstantně lokalizovanou nebo generalizovanou bolest, pro pacienty s centrální formou bolesti nebo pro nemocné s výraznou psychickou nadstavbou nebo bolestivým chováním. Před provedením zákroku bývá vhodné provedení psychologického vyšetření. Kontraindikacemi jsou poruchy srážlivosti krve, místní infekce nebo implantované elektronické systémy. Při diagnostické nejistotě je vhodné provést reverzibilní blokádu intraartikulární injekcí lokálního anestetika nebo blokádu nervového zásobení kloubu [11]. Definitivní RF ošetření je pak provedeno na základě výsledku diagnostické blokády. Komplikace léčby mohou být spojeny pouze s mechanickým zaváděním elektrody (poranění cévy nebo nervu).
Základem vybavení je mikroprocesorově řízený generátor RF proudu (obr. 2), jehož součástí je neurostimulátor motorických a senzitivních vláken. Selektivní neurostimulace umožňuje dokonalou kontrolu uložení aktivního hrotu jehly vzhledem k cílové struktuře. Přístroj měří během procedury teplotu na špičce elektrody a impedanci tkáně, což zvyšuje bezpečnost zákroku. Izolovaná jehla se k cílové struktuře zavádí pod skiaskopickou kontrolou C-ramenem v lokální anestezii, směr jehly je paralelní s rentgenovými paprsky (Tunnel Vision Technique).
Image 2. Radiofrekvenční generátor Radionics RFG-3C Plus, Radionics Inc., USA. 
Materiál a metodika
Do klinické studie bylo zařazeno 124 nemocných s facetovou bolestí provázející degenerativní změny zygoapofyzeálních kloubů bederní páteře trvající déle než čtyři měsíce. Ze sledování byli na počátku vyjmuti pacienti s bilaterální facetovou bolestí, se současnou diskogenní bolestí nebo kořenovým drážděním nebo bolestí vyvolanou spinální stenózou. 18 nemocných bylo vyřazeno v průběhu sledování, protože žádali opakování RF léčby pro výskyt facetových bolestí kontralaterálně nebo pro bolesti jiného typu dříve než za 12 měsíců po výkonu. Výsledný soubor tvořilo 76 nemocných. Jestliže klinický obraz nebo nález na CT či MR nebyl indikací k operaci (např. stabilizace páteře při olistéze) a konzervativní terapie nevedla k ústupu obtíží, byla indikována RF terapie. Při diagnostické nejistotě byla provedena blokáda lokálním anestetikem (celkem 14 nemocných). Sledovali jsme intenzitu bolesti dle vizuální analogové škály (VAS), kde 0 znamená žádnou bolest a 100 maximální bolest. Pacienti vyplňovali ODI dotazník, ve kterém subjektivně hodnotili, do jaké míry bolest omezuje jejich běžné denní činnosti (Oswestry Disability Index, tab. 1) [12]. Dotazník ODI patří ve světě mezi nejpoužívanější testy hodnotící vliv vertebrogenních bolestí na kvalitu života nemocných. Pro naše výzkumné účely jsme test přeložili do češtiny a nezávislý překladatel jej přeložil zpětně do angličtiny ve snaze zajistit obsahovou shodu anglické a české verze. Zpětně jsme hodnotili spotřebu analgetické medikace podle škály MQS (Medication Quantification Scale – Version III.) [13]. Škála umožňuje srovnání úrovně analgetické medikace (neopioidních analgetik, opioidů, antiepileptik a antidepresiv), která je podle své analgetické potence a denní dávky přepočítána na číselnou hodnotu umožňující statistické srovnávání. Všechny sledované parametry jsme zaznamenávali před zákrokem, 3 a 12 měsíců po RF ošetření. Hodnoceny byly také případné komplikace léčby. Všichni nemocní byli poučeni o povaze zákroku i jeho rizicích a podepsali informovaný souhlas schválený etickou komisí. Kontraindikacemi RF terapie byly poruchy srážlivosti krve, místní infekce a implantované elektronické systémy.
Table 1. Oswestry Disability Index (ODI), verze 2.0. Volně dle Fairbank et al [12]. ![Oswestry Disability Index (ODI), verze 2.0. Volně dle Fairbank et al [12].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/019eeb1f684927a4d43f1b4701f6377f.png)
RF termoléze ramus medialis k denervaci bederního facetového kloubu byly prováděny podle stejného protokolu na operačním sálku pod skiaskopickou navigací. Pacienti byli při zákrocích na bederní páteři v pronační poloze s elevovanými pažemi. Skiaskopicky byly lokalizovány příslušné obratle v zadopřední projekci. Zesilovač C-ramene byl posunut kraniokaudálně tak, aby došlo k zarovnání krycích ploch obratlů. Poté byl zesilovač rotován do šikmé projekce v úhlu přibližně 10°. Po označení místa vpichu jsme provedli místní anestezii 1% trimekainem. Souběžně s osou C-ramene (Tunnel Vision Technique) byla zavedena 20-G radiofrekvenční izolovaná jehla s 5mm aktivním hrotem (TycoHealthcare, USA) a směřována k horní hraně baze procesus transversus obratle (obr. 3). Vzhledem k multisegmentální inervaci facetových kloubů byla cílovou strukturou postižená etáž bederní páteře a vždy i segment nad místem potíží. Po kontaktu hrotu jehlové elektrody s kostí jsme správné uložení jehly zkontrolovali skiaskopicky v laterální projekci mobilním C-ramenem. Hrot jehly v boční projekci nesmí nikdy ležet před imaginární linií spojující zadní okraje intervertebrálních foramen. Selektivní stimulace senzitivních a motorických vláken poskytuje další kontrolu správného uložení elektrody a vylučuje blízkost kořene spinálního nervu. Při stimulaci senzitivních vláken (50 Hz) byla hledanou odpovědí bolest nebo tlak v místě vpichu při napětí menším než 0,5 V. Stimulace motorických vláken (2 Hz) vyvolala svalové záškuby musculi multifidi při napětí dvojnásobném než byl senzitivní stimulační proud nebo větším než 0,8 V. Pokud se objevily svalové záškuby vyvolané drážděním spinálních nervů, změnili jsme místo uložení jehlové elektrody. Po pozitivním výsledku neurostimulace jsme aplikovali 1ml 1% trimekainu k zajištění analgezie během neuroablace ramus medialis spinálního nervu. Po jedné minutě jsme v každé etáži provedli RF termolézi při teplotě 80 °C po dobu 60 s ve dvou cyklech (RF generátor Radionics 3, Radionics Inc., USA). Po zákroku byly sledovány vitální funkce pacientů po dobu dvou hodin na expektačním lůžku. Před propuštěním byla zhodnocena bolest, dále stav místa vpichu jehly a celkové neurologické funkce. Nemocný obdržel kontaktní telefonní číslo pro nahlášení případných komplikací léčby.
Image 3. Perkutánní bederní facetová denervace – skiaskopický snímek v šikmé projekci 10° se zavedenými jehlovými elektrodami k bázím příčných výběžků obratlů. 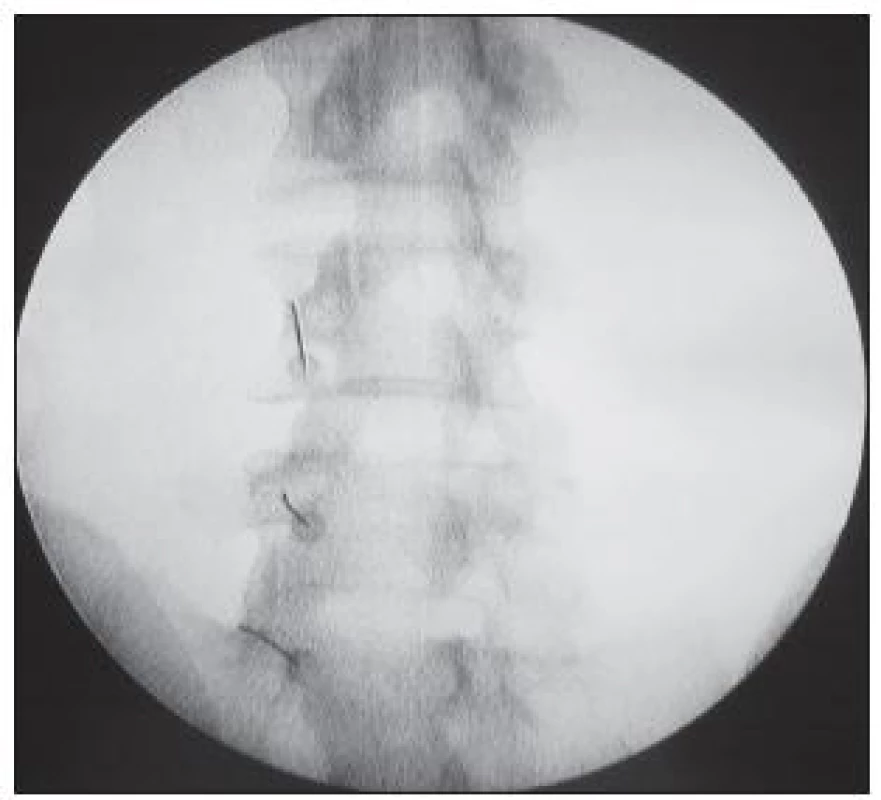
Získané údaje jsme analyzovali pomocí statistického softwarového balíku InStat® (GraphPad, v. 3,06; http://www.graphpad.com). Normalitu rozložení dat jsme posuzovali testem dle Kolmogorova-Smirnova. K určení významnosti rozdílů mezi muži a ženami jsme použili nepárový t‑test nebo Mann‑Whitney test. Vývoj intenzity bolesti (VAS), parametry MQS a ODI jsme porovnali analýzou rozptylu opakovaných měření (ANOVA) nebo Friedmanovým testem s příslušnými post‑hoc testy. Výsledky jsou vyjádřeny jako průměr ± směrodatná odchylka, za statisticky významnou jsme považovali hodnotu p < 0,05.
Výsledky
V období od ledna 2006 do května 2008 jsme ošetřili 76 nemocných (32 mužů, 44 žen), průměrný věk byl 52,6 ± 10,9 let, BMI 32,94 ± 4,74kgm–2. Jediným parametrem, u kterého jsme prokázali rozdíly mezi muži a ženami, byl ODI 3 (muži 22,0 ± 6,4; ženy 25,6 ± 7,6; p = 0,032). V ostatních sledovaných parametrech, včetně demografických, jsme neprokázali rozdíly mezi pohlavími. Proto jsme obě skupiny (muži, ženy) analyzovali jako jediný soubor.
VAS před léčbou 6,1 ± 1,3; po třech měsících byl patrný výrazný pokles na 3,0 ± 1,9 (p < 0,001). Po 12 měsících byla hodnota VAS 3,6 ± 1,8. Ve srovnání se stavem před léčbou tedy efekt po roce stále přetrvával (p < 0,001), ve srovnání se stavem tři měsíce po léčbě však byl o něco slabší (ale na hranici statistické významnosti ve srovnání se stavem tři měsíce po léčbě).
ODI před léčbou byl průměrně 32 ± 5 %, tři měsíce po ošetření poklesl na 24 ± 7 % (p < 0,001) a po roce od ošetření o něco vzrostl (26 ± 7 %, p < 0,01 vs stav po třech měsících), ale stále byl významně nižší než před ošetřením (p < 0,01; graf 1).
Graph 1. Hodnoty Oswestry Disability Index (ODI) před ošetřením, 3 měsíce a 12 měsíců po něm (průměr a směrodatná odchylka). 
Při hodnocení parametru MQS nebyla jeho hodnota u některých nemocných k dispozici. Tito sledovaní analgetika neužívali vůbec nebo jen nárazově při nesnesitelné bolesti, proto jsme je z hodnocení vyřadili a výpočet provedli u redukovaného vzorku nemocných (21 mužů, 33 žen). Před ošetřením byla hodnota indexu MQS 11,2 ± 3,6. Tři měsíce po léčbě index významně poklesl (7,3 ± 5,0; p < 0,001). Tento pokles oproti stavu před léčbou přetrvával v menší míře i po roce (9,3 ± 7,1; p < 0,05). Prokázali jsme opětovné zvyšování indexu MQS – jeho nárůst od třetího do 12. měsíce po léčbě je statisticky významný (p < 0,05; graf 2).
Graph 2. Hodnoty Medication Quantification Scale (MQS) před ošetřením, 3 měsíce a 12 měsíců po něm (průměr a směrodatná odchylka). 
Nezaznamenali jsme žádnou vážnou komplikaci. Čtyři nemocní udávali bolest v místě vpichu po dobu delší než dva dny, jeden pacient referoval prodloužené krvácení z vpichu (před léčbou nezastavil užívání kyseliny acetylsalicylové).
Diskuze
Chronické bolesti bederní páteře jsou nejčastější diagnózou mezi bolestmi nenádorového původu. Pokud selžou konzervativní postupy (farmakoterapie, rehabilitace), je vhodné do léčebného algoritmu zařadit intervenční terapii. Běžně užívaným a relativně nenáročným postupem je injekce lokálního anestetika (LA) s kortikoidem nebo bez něho intraartikulárně nebo k mediální větvi spinálního nervu. Někteří autoři preferují intraartikulární aplikaci LA s kortikoidem [14]. Je nezbytné zdůraznit, že při této metodě je kladen striktní požadavek na aplikaci maximálně 0,5ml směsi intraartikulárně, neboť hrozí ruptura kloubního pouzdra. Manchikanti et al naopak ve své prospektivní randomizované studii prezentují nejméně 50% úlevu od bolestí u 82 % sledovaných po dobu průměrně 15 týdnů po provedené blokádě ramus medialis s aplikací LA s kortikoidem i bez něho [15].
Radiofrekvenční denervace facet je minimálně invazivní perkutánní metoda, která snižuje bolest aplikací radiofrekvenčního proudu. Po pozitivní diagnostické blokádě následuje RF termoléze či pulzní RF mediální větve ramus posterior spinálního nervu. Sluijter preferuje pulzní RF ramus medialis [8] jako bezpečnou nedestruktivní neuromodulační metodu. Jiní autoři naopak považují za efektivnější RF facetovou rizotomii [16]. Dosud nebyla publikována rozsáhlejší randomizovaná studie porovnávající efektivitu obou metod. Sanders pak používá intraartikulární facetovou RF denervaci [17], tato metoda je však kritizována pro možné iatrogenní poškození kapsuly kloubu jehlou.
Efektivita RF facetové denervace prezentované v různých studiích je kontroverzní. Dvě randomizované dvojitě slepé studie neprokázaly signifikantní efekt ve srovnání s placebem, i když v obou skupinách došlo ke snížení bolestí [18,19]. Jiné prokázaly pozitivní krátkodobé i dlouhodobé snížení bolestí a funkční disability [16,20]. V roce 2007 prezentovali Gofeld et al výsledky desetiletého prospektivního auditu sledujícího efektivitu facetové denervace. Z celkového počtu 174 nemocných vykázalo 68,4 % sledovaných nejméně 50% snížení bolestí dle VAS, které trvalo 6 až 24 měsíců [21]. Podobně Nath et al uvádějí ve dvojitě slepé studii z roku 2008 signifikantně vyšší úspěšnost RF rizotomie ve srovnání s placebem [22]. Délka efektu RF terapie facetové bolesti se pohybuje mezi 3 až 24 měsíci se střední hodnotou kolem 10 měsíců [23]. Retrospektivní studie provedená Northem et al ukázala, že 45 % pacientů udávalo více než 50% úlevu od bolestí po dvou letech [24].
V roce 2003 byly prezentovány dvě review studie do té doby publikovaných randomizovaných studií [25,26]. Obě prokázaly, že úroveň studií sledujících efektivitu RF facetové denervace je dle medicíny založené na důkazech (EBM) na stupni III a IV, a to především kvůli rozdílným vstupním a vylučovacím kritériím, krátké době sledování a nestandardizovaným postupům léčby. Také poslední review studie z roku 2008 poukazuje na nedostatečnou úroveň důkazů dle EBM především díky rozdílům ve výběru nemocných, rozdílné diagnostice a technice léčby [27].
RF léčba bolesti je v České republice používána od roku 2003 [28]. Největší zkušenosti byly získány právě v oblasti bederní páteře, kde jsou prováděny všechny uvedené procedury kromě anuloplastiky a nukleoplastiky. Klinické zkušenosti s výsledky léčby facetové bolesti jsou i přes dosud chybějící evidenci dle zásad EBM velmi dobré. Při správné indikaci a vyloučení psychogenní nadstavby a centralizace chronické bolesti se jedná o efektivní metodu léčby bolesti při minimálních rizicích. Naše studie jednoznačně prokázala efekt RF denervace facet v léčbě bolestí bederní páteře po třech měsících ve všech hodnocených parametrech (VAS, ODI, MQS). Všechny však mají tendenci při sledování po 12 měsících odeznívat (i když je toto vyhasínání efektu někdy na hranici statistické významnosti). Protože však RF facetová denervace patří mezi minimálně invazivní a relativně nenáročné metody léčby chronických bolestí zad, můžeme terapii bez problémů opakovat. V praxi se léčba opakuje většinou dle klinického stavu pacientů, při nárůstu bolestí. Závěry naší studie ukazují na možnost načasování opakované RF léčby podle pravidelných kontrol některých ukazatelů úrovně bolestí bederní páteře (VAS, MQS, ODI).
Závěr
Minimálně invazivní metody léčby nabízejí nové perspektivy pro pacienty trpící chronickou vertebrogenní bolestí, která nereaguje na konvenční terapii. RF terapie je účinná, velmi bezpečná a často umožňuje redukovat analgetickou léčbu. V případě návratu potíží je snadno opakovatelná. Tato metoda by měla pro svou nenáročnost, bezpečnost a nižší nákladnost předcházet použití invazivnějších metod, jako jsou implantace epidurálních či subarachnoidálních katétrů s porty, neuromodulační techniky nebo chirurgická léčba. Nezanedbatelným argumentem je i snížení preskripce analgetik, počtu hospitalizačních dní a operačních zákroků.
MUDr. Tomáš Gabrhelík, Ph.D.
Klinika anesteziologie a resuscitace
LF UP a FN Olomouc
I. P. Pavlova 6
775 20 Olomouc
e‑mail: gabrhelikt@post.cz
Sources
1. Spitzer WO, LeBlanc FE, Dupuis M. Sci entific appro ach to the assesment and management of activity‑related spinal disorders. Report of the Quebec Task Force on Spinal disorders. Spine 1987; 12 (Suppl 7): S1 – S59.
2. Masqueli er E, le Polain B, Vissers K, Crombez G, De Laat A. Rugpijn in Belgi e: een epidemi ologische enquete. Newsletter Belgi an Pain Soci ety 2002 : 11.
3. van Zundert J, Raj P, Erdine S, van Kleef M. Applicati on of radi ofrequency tre atment in practical pain management: state of the art. Pain Practice 2002; 2(3): 269 – 278.
4. Manchikanti L, Manchikanti KN, Manchukonda R,Cash KA, Damron KS, Pampati V et al. Evalu ati on of lumbar facet jo int nerve blocks in the management of chronic low back pain: preliminary report of a randomized, do uble - blind controlled tri al: clinical tri al NCT00355914. Pain Physici an 2007; 10(3): 425 – 440.
5. Sluijter ME. Mechanisms of back pain and sci atica. Abstracts of The First Maastricht Workshop on Radi ofrequency in the tre atment of spinal pain 1997 : 70.
6. Fukui S, Ohseto K, Shi otani M, Ohno K, Karasawa H,Naganuma Y. Distributi on of referred pain from the lumbar zygo apophyse al jo ints and dorsal rami. Clin J Pain 1997; 13(4): 303 – 307.
7. Jensen MC, Brant - Zawadzki MN, Obuchowski N, Modic MT, Malkasi an D, Ross JS. Magnetic resonance imaging of the lumbar spine in pe ople witho ut back pain. New Engl J Med 1994; 331(20): 69 – 73.
8. She aly CN. Percutane o us radi ofrequency denervati on of spinal facets. Tre atment for chronic back pain and sci atica. J Ne urosurg 1975; 43(4): 448 – 451.
9. Sluijter ME. Radi ofrequency, part I. Meggen: FlivoPress SA 2001.
10. Sluijter ME, van Kleef M. Characteristics and mode of acti on of radi ofrequency lesi ons. Curr Rev Pain 1998; 2 : 143 – 50.
11. Marks RC, Ho uston T, Thulbo urne T. Facet jo int injecti on and facet nerve block: a randomised comparison in 86 pati ents with chronic low back pain. Pain 1992; 49(3): 325 – 328.
12. Fairbank JC, Pynsent PB. The Oswestry Disability Index. Spine 2000; 25(22): 2940 – 2952.
13. Harden RN, Weinland SR, Remble TA, Ho ule TT, Coli o S, Steedman S et al. Medicati on Qu antificati on Scale Versi on III: update in medicati on classes and revised detriment weights by survey of American Pain Soci ety Physici ans. J Pain 2005; 6(6): 364 – 371.
14. Ackerman WE jr, Ahmad M. Pain reli ef with intraarticular or medi al branch nerve blocks in pati ents with positive lumbar facet jo int SPECT imaging: a 12 - week o utcome study. So uth Med J 2008; 101(9): 931 – 934.
15. Manchikanti L, Singh V, Falco FJ, Cash KA, Pampati V.Lumbar facet jo int nerve blocks in managing chronic facet jo int pain: one - ye ar follow‑up of a randomized, do uble - blind controlled tri al. Pain Physici an 2008; 11(2): 121 – 132.
16. Tzaan WC, Tasker RR. Percutane o us radi ofrequency facet rhizotomy-experi ence with 118 procedures and re appraisal of its value. Can J Ne urol Sci 2000; 27(2): 125 – 130.
17. Sanders M. Applicati on of radi ofrequency lesi ons in pati ents suffering from chronic pain. Thesis Vrije Universiteit Amsterdam 1998 : 77 – 86.
18. Leclaire R, Fortin L, Lambert R, Bergeron YM, Rossignol M. Radi ofrequency facet jo int denervati on in the tre atment of low back pain: a placebo - controlled clinical tri al to assess efficacy. Spine 2001; 26(13): 1411 – 1416.
19. van Wijk RM, Ge urts JW, Wynne HJ, Hammink E,Buskens E, Lo usberg R et al. Radi ofrequency denervati on of lumbar facet jo ints in the tre atment of chronic low back pain: a randomized, do uble - blind, sham lesi on - controlled tri al. Clin J Pain 2005; 21(4): 335 – 344.
20. Van Kleef M, Barendse GA, Kessels A, Voets HM, Weber WE, de Lange S. Randomized tri al of radi ofrequency lumbar facet denervati on for chronic low back pain. Spine 1999; 24(18): 1937 – 1942.
21. Gofeld M, Jitendra J, Facli er G. Radi ofrequency denervati on of the lumbar zygapophyse al jo ints: 10 - ye ar prospective clinical a udit. Pain Physici an 2007; 10(2): 291 – 300.
22. Nath S, Nath CA, Pettersson K. Percutane o us lumbar zygapophyse al (facet) jo int ne urotomy using radi ofrequency current, in the management of chronic low back pain: a randomized do uble-blind tri al. Spine 2008; 33(12): 1291 – 1297.
23. Schofferman J, Kine G. Effectiveness of repe ated radi ofrequency ne urotomy for lumbar facet pain. Spine 2004; 29(21): 2471 – 2473.
24. North RB, Han M, Zahurak M, Kidd DH. Radi ofrequency lumbar facet denervati on: analysis of prognostic factors. Pain 1994; 57(1): 77 – 83.
25. Slipman CW, Bhat AL, Gilchrist RV, Issac Z, Cho u L,Lenrow DA. A critical revi ew of the evidence for the use of zygapophyse al injecti ons and radi ofrequency denervati on in the tre atment of low back pain. Spine J 2003; 3(4): 310 – 316.
26. Ni emisto L, Kalso E, Malmivaara A, Seitsalo S, Hurri H.Radi ofrequency denervati on for neck and back pain. A systematic revi ew of randomized controlled tri als. Cochrane Database Syst Rev 2003; 1: CD004058.
27. van Boxem K, van Eerd M, Brinkhuize T, Patijn J, van Kleef M, van Zundert J. Radi ofrequency and pulsed radi ofrequency tre atment of chronic pain syndromes: the available evidence. Pain Pract 2008; 8(5): 385 – 393.
28. Gabrhelík T, Michálek P. Radi ofrekvenční léčba bolesti. Anest intenziv Med 2004; 15(4): 197 – 203.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2009 Issue 2-
All articles in this issue
- Neurodegenerativní demence
- Krční myelopatie – diagnostický problém
- Longitudinální sledování růstu po operačních reziduí afunkčních adenomů hypofýzy
- Radi ofrekvenční terapi e facetových bolestí bederní páteře
- Indikace přední náhrady meziobratlové ploténky u zlomenin hrudní a bederní páteře s využitím magnetické rezonance – prospektivní studie
- Extra- intrakraniální arteri ální mikro anastomóza
- Počítačem modelované náhrady kostních defektů lební klenby
- Časná karotická endarterektomi e pro reziduální kriticko u stenózu krkavice po intravenózní trombolýze
- Myasthenia gravis – kritické zhodnocení přínosu svalové biopsie prováděné během thymektomie
- Leberova hereditární optická neuropatie s oligoklonálními pásy v likvoru považovaná za roztro ušeno u sklerózu – kazuistika
- Progresivní multifokální leukoencefalopatie jako komplikace léčby lymfomu – kazuistika
- Maligní tumor z pochvy periferního nervu – dvě kazuistiky
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Krční myelopatie – diagnostický problém
- Neurodegenerativní demence
- Maligní tumor z pochvy periferního nervu – dvě kazuistiky
- Radi ofrekvenční terapi e facetových bolestí bederní páteře
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

