-
Medical journals
- Career
Současný stav kontinuálního sledování glukózy. Minirewiew.
Authors: B. Friedecký 1; J. Kratochvíla 2
Authors‘ workplace: Ústav klinické biochemie a diagnostiky Fakultní nemocnice Hradec Králové 1; SEKK spol. s r. o., Pardubice 2
Published in: Klin. Biochem. Metab., 28, 2020, No. 3, p. 117-120
Overview
Práce shrnuje současné základní literární poznatky o kontinuálním sledování glukózy (CGM) v intersticiální tekutině, založené na textech mezinárodních doporučení a konsensů. Cílem sdělení je podat souhrnné informace o tomto moderním, personalizovaném přístupu k terapii diabetu personálu klinických laboratoří. Předmětem souhrnu jsou metody CGM, způsoby kalibrace, analytická kvalita a srovnatelnost měření, standardizace statistických metod hodnocení, ambulantní glukózové profily pacientů a odhad dalšího vývoje procesu.
Klíčová slova:
CGM – analytická kvalita – ambulantní glykemický profil – standardizace – cílové hodnoty
Úvod
V práci jsou uvedena základní analytická a interpretační data, ve kterých by měl být personál klinických laboratoří orientovaný. Metody a systémy CGM (continuous glucose monitoring) jsou totiž považované za moderní nástroje personalizované terapie diabetu a jejich rychlý rozvoj a široká aplikace jsou na pořadu dne. Uvedená data by měla poskytnout základní informace o analytické kvalitě systémů CGM a o stavu a možnostech jejich standardizace. Uvádíme aktuálně vypracovaný mezinárodní konsensus standardizace hodnot a parametrů ambulantního glykemického profilu (AGP), který směřuje ke zlepšení klinické efektivity CGM, do doby před ním nedostatečné [1, 2].
Typy CGM a kalibrace
Glukóza se stanovuje v podkožní intersticiální tekutině a výsledky měření jsou vyjádřeny jako hodnoty koncentrace glukózy v plasmě. Doba, potřebná k dosažení rovnováhy mezi koncentracemi v krvi a intersticiální tekutině je 15 až 20 minut a tuto časovou prodlevu je nutné při práci se systémy CGM respektovat.
Metoda rt-CGM (real time – v reálném čase) snímá hodnoty průběžně a zobrazuje výsledky formou ambulantního glykemického profilu (AGP). Metoda intermitentní is-CGM (intermittent scanning – označovaná někdy jako flash-FGM) zaznamenává koncentraci glukózy jen po přiložení detektoru pacientem [2, 3, 4], tedy posuzuje okamžitý stav koncentrace glukózy, podobně jako u glukometru, ale bez nutnosti vpichu a odběru vzorku. Souhrn současných poznatků o možnostech a omezeních CGM nalezneme v souboru článků autorů, vydaných péči American Diabetes Association [3, 4]. Základní vlastností CGM jsou pak aktuálně shrnuty v práci Freckmanna a Mendeho a dalších [5, 6, 7]. V řadě případů jsou systémy CGM rovněž vybaveny alarmy, detekujícími překročení kritických hodnot a možnostmi aplikace telemedicíny.
Kalibrace měření se provádí zatím trvale pomocí glukometrů. Z technických důvodů je nutno u systémů is-CGM používat firemního kalibračního faktoru, u systémů rt-CGM je možná kalibrace jak pomocí glukometru (vyžadující odběr vzorku kapilární krve), tak i kalibračního faktoru, odvozeného a ověřeného však rovněž pomocí měření glukometrem. Při použití manuálního vložení kalibrace se obvykle používá dvanáctihodinových časových intervalů. První kalibrace se v tomto případě provádí obvykle po dvou hodinách od počátku měření. Kalibrační měření je nezbytné provádět mimo “dynamickou fázi“, tedy mimo období podání léku nebo jídla a podobně, aby bylo dosaženo rovnováhy mezi krví a intersticiální tekutinou.
Z detailnějších studií kalibrace glukometrů a vlastního systému CGM [8, 9] plyne, že firemní kalibrace bez použití glukometrů podle některých údajů nevede k snížení správnosti měření, pokud je respektována doba životnosti senzoru. Aktuálně však pracovníci IDT (Institut für Diabetes und Technologie Forschung, Ulm Germany) zjistili, že testovaný systém rt CGM (Dexcom DG 5 s kalibrací pomocí glukometru Contour Ascentia) poskytuje vyšší pravdivost výsledků měření a nižší MARD (mean absolute relative difference) MARD < 10, než systém is-CGM (Free Style Libre) s firemním kalibračním faktorem MARD > 13 [10]. Glukózový analyzátor YSI 2300 STAT Plus s prokázanou metrologickou návazností na referenční metodu byl použit (jako ve většině ostatních srovnávacích studií k získání hodnot bias a MARD).
Nedávno byly prvně zveřejněny výsledky studie rt CGM Eversense s dlouhodobým devadesátidenním sledováním implantovaného senzoru v reálném čase. Vyhodnocení bylo založené na výsledcích 290 pacientů, z toho 129 s diabetem 1. typu. Jsou přijatelně srovnatelné s obvyklými výsledky, sledujícími analytickou spolehlivost v intervalech 7-14 dní životnosti detektoru [11]. Rovněž zcela recentně byla zveřejněna rozsáhlá studie efektu is-CGM u velkého počtu dospělých pacientů s diabetem 1. typu. Podrobilo se jí 1913 pacientů ze tří belgických nemocnic a byla vyhodnocena data, získaná za jeden rok. Četnost snímání dat byla dána pouze volbou pacientů a pohybovala se v rozmezí ≤ 6, 7-10, >10 x za den (v poměru zhruba 1 : 1:1). Počet výsledků měření pod 3, 9 mnol/L (hypoglykémií) poklesl za rok o 1,1%, počet pacienty hlášených hypoglykemických stavů a kómat poklesl za rok o více než 50 %, koncentrace HbA1c se za rok testování nezměnily [12].
Pacienti a CGM [3, 4]
Princip CGM představuje nástroj personalizovaného přístupu k diabetikovi. Hlavními kandidáty používání CGM jsou pacienti s T1DM a pacienti s intenzivní léčbou insulinem i při T2DM. Zejména jsou preferovány děti a adolescenti. Poslední redakce Doporučení péče o diabetiky ADA pro rok 2020 [4] doporučuje CGM u všech dětí a adolescentů s diabetem 1. typu.
Za rozhodující kritérium efektivity použití CGM jsou považovány snižující se hodnoty glykovaného hemoglobinu HbA1c. Použití is-CGM (namísto glukometrů) přichází v úvahu u pacientů k redukci počtu odběrových vpichů. Doporučení ADA 2020 [4] stanovuje jako minimum frekvence měření u is-CGM po osmi hodinách. Velkou roli při využití a aplikaci CGM a zejména u aplikace insulinových pump hraje politika zdravotnických pojišťoven. Ideální koncepcí a cílem použití CGM je „trojúhelník péče o diabetiky - triangle of Diabetes Care“ [13].
Je vyjádřen třemi rolemi CGM u terapie diabetu:
- Udržením / zlepšením hodnot glykovaného hemoglobinu HbA1c
- Snížením variability hodnot koncentrace glukózy
- Eliminací stavů hypoglykémie.
Preciznost dávek insulinu při dávkování bolusu [14] byla hodnocena u deseti druhů pump. Velikost dávek byla přitom měřena gravimetricky. Rychlost dávkování byla 1U/hod, doba měření 72 hod. Nebyly zjištěné významné diference.
Standardizace statistických parametrů CGM [1, 2] a ambulantní glukózový profil (AGP)
Tři základní parametry, popisující efektivitu CGM jsou:
• TIR – „Time in Range“ je čas, po který jsou výsledky měření koncentrace glukózy pacienta v intervalu 3,9 až 10 mmol/L
• TAR – „Time after Range“ je čas, po který jsou výsledky měření koncentrace glukózy nad 10 mmol/L
• TBR – „Time below Range“ je čas, po který jsou výsledky nižní než 3,9 mmol/L glukózy. Přitom interval TBR je shodný s pojetím definice hypoglykémie podle ADA-2020 [3, 4].
V Tabulce 1 jsou uvedeny jejich cílové hodnoty po 14denním vyhodnocení podle mezinárodního konsensu z roku 2019 [1, 2].
Table 1. Target values of statistical parameters of AGP 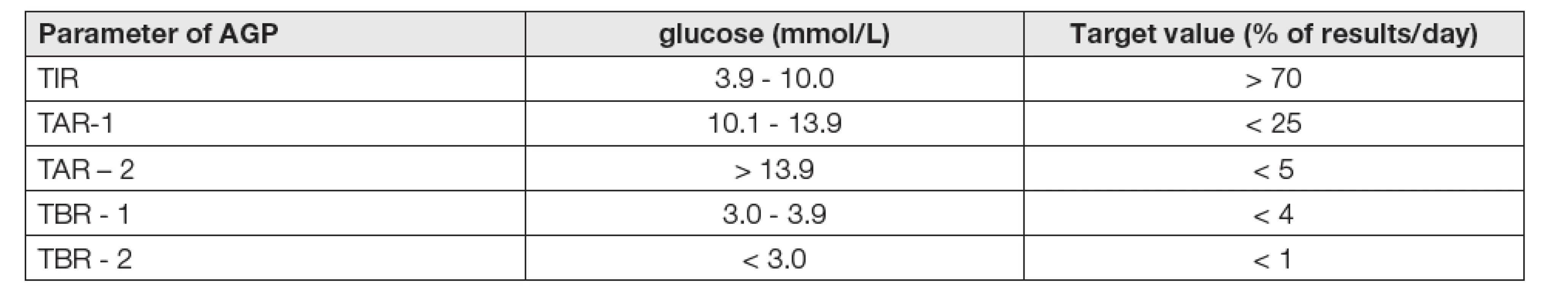
Přístroje CGM pořizují většinou grafický, vizualizovaný záznam průběhu jednoho dne (od půlnoci do půlnoci) zobrazením mediánu a hodnot 5., 25., 75. a 95. percentilu.
Konsensus doporučení standardizace statistických dat CGM pracuje s daty vyhodnocení TIR, TAR a TBR na podkladě výsledků za 14 dní formou procentuálních frekvencí za jeden den (Tabulka 1). Doporučuje se dále doplnit tyto údaje i daty měření koncentrace glukózy (průměru a variačního koeficientu) a GMI (Glucose Management Indicator). GMI je novotvar dřívějšího odhadu hodnot glykovaného hemoglobinu HbA1c (eA1C) v %, což je ovšem problémem tam, kde se používá při měření HbA1c jednotky mmol/mol [15]. Dlouhodobé (14denní) shrnutí veličin a dat CGM je podle soudobého názoru potřebné a postačující k validnímu klinickému posouzení stavu diabetika.
Přístroje CGM jsou vybaveny alarmy, oznamujícími hypoglykemické hodnoty, případně hodnoty registrující velké změny výsledků měření koncentrace glukózy. Hodnoty alarmů jsou volitelné podle zvolených cílů terapie [16]. Autoři uvádějí, že alarmy s hodnotou 4,0 mmol/L glukózy příznivě omezí hodnotu TBR na menší než 1 % a naopak alarmy, nastavené na hodnotu nad 11,4 mmol/L glukózy zase omezí hodnotu TAR na velikost pod 5 %. Regulace alarmů je tedy dalším možným efektivním nástrojem personalizovaného přístupu k pacientům s diabetem typu 1.
Diskutovaným tématem u CGM je vztah mezi hodnotami TIR a HbA1c. V doporučení o standardizaci statistiky CGM je uvedena tabulka, odhadující vzájemné číselné hodnoty obou parametrů. Je tam uvažováno i o možné náhradě hodnot HbA1c hodnotami TIR [17].
Pozoruje se významná míra korelace TIR s hodnotami glykovaného hemoglobinu HbA1c. Další současná studie [18] vyhodnotila tuto korelaci a výsledky jsou uvedeny v tabulce 2. Je zřejmé, že zatímco výsledky hodnot TIR korelují s HbA1c těsně, hodnoty TBR a HbA1c u hypoglykémií však nekorelují vůbec! (Tabulka 2).
Table 2. Correlation between TIR and HbA1c 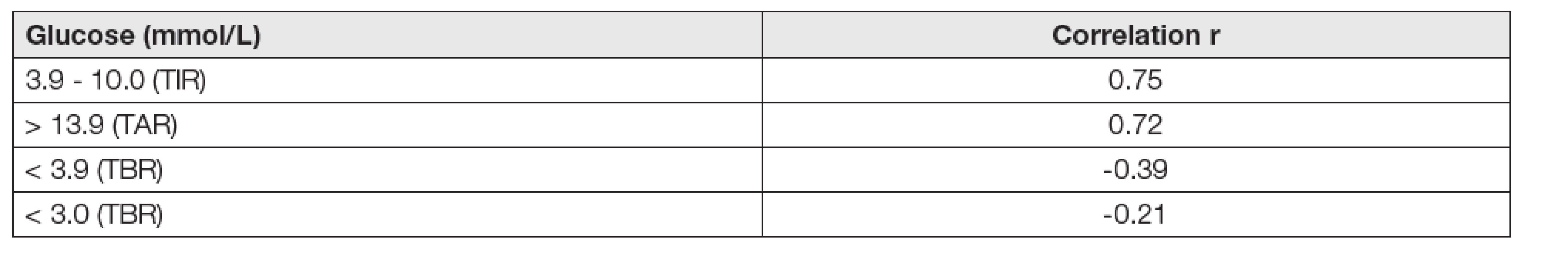
Německá diabetologická společnost (DDG) ve spolupráci s Německou společností laboratorní medicíny (DGKL) [19] zaujaly v květnu 2019 stanovisko, že TIR a HbA1c jsou parametry se zcela specifickým významem, které spolu sice korelují, doplňují se, ale nejsou zaměnitelné. Hodnota TIR má personalizovaný charakter vztažený výhradně k pacientovi monitorovanému pomocí CGM a glykovaný hemoglobin HbA1c je zase veličina populačního charakteru. Navíc jsou výsledky stanovení hodnot HbA1c velmi dobře celosvětově standardizované a podložené referencí, což hodnotám TIR chybí. Není tedy vůbec žádný důvod a ani opodstatnění nahrazovat jeden parametr druhým, avšak použití obou je vhodné.
Metaanalytická studie analytické kvality CGM
Obecně používaným ukazatelem analytické kvality měření CGM je hodnota MARD, jako kvantifikace diferencí CGM od skutečných hodnot koncentrace plasmatické glukózy. Aktuální metaanalytické vyhodnocení 58 studií hodnot MARD u 11 nejfrekventovaněji používaných systému CGM jak typu real time, tak i typu is-CGM [11]. Vyhodnocena byla data systémů Dexcom, Abbott Navigator a Free Libre, Meditron, Eversense. Jsou zaznamenány významné rozdíly mezi systémy a zejména pak extrémně vysoké hodnoty těchto rozdílů v případě hypoglykémií. Hodnoty MARD u různých systémů se podle autorů pohybovaly v hodnotách 9 až 21 % a u hypoglykémií dokonce v intervalu 19 až 42 % [20]. Příčinou rozdílů může být kvalita kalibrace, rozdíly kvality senzorů u různých šarží a další. Zásadním problémem je velmi omezená, ne-li neexistující možnost dostatečné analytické kontroly kvality.
Nová pracovní skupina IFCC WG-CGM [6]
Tato pracovní skupina má za cíl zajištění a zlepšení analytické kvality výsledků CGM. Ustanovena byla v roce 2019. Obsahem činnosti jsou:
- Dosažení návaznosti výsledků CGM na referenci
- Vyhodnocení analytických parametrů CGM
- Návrh systému sledování kvality měření CGM
- Vytvoření kritérií přijetí CGM pro potřeby efektivního klinického používání (vzorem je přitom analog k normě ISO 15197).
Autoři prohlašují, že nejsou ve střetu zájmů.
Do redakce došlo 7. 1. 2020.
Adresa pro korespondenci
RNDr. Bedřich Friedecký, Ph.D.
Střelničná 1680
182 00 Praha 8
e-mail: friedecky@sekk.cz
Sources
1. Bode, B. W., Battelino, T. Continuous Glucose Monitoring in 2018. Diab. Technol. Ther., 2019, 21/Suppl. 1, S13-S31.
2. Battelino, T., Danne, T., Bergenstal, R. M., Amiel, S. A., Beck, R. et al. Clinical targets for continuous glucose monitoring data interpretation: Recommendations from the international consensus on time in range. Diabetes Care 2019, 42/8, p. 1593-1603.
3. Role of continuous glucose monitoring in diabetes treatment. ADA 2018. Aug. Arlinghton VA.
4. Standards of medical care in diabetes. ADA -2020. Diabet. Care, 2020, 43/Suppl. 1, S1-S212.
5. Freckmann, G., Mende, J. Continuous glucose monitoring: data management and evaluation by patients and health care professionals - current situation and development. J Lab. Med., 2018, 42/6, p. 225-233.
6. Working Group on Continuous Glucose Monitoring (WG-CGM) IFCC. Dostupné na: https://www. ifcc. org/ifcc-scientific-division/sd-working-groups/wg-cgm/
7. Seufert, J., Deiss, D., Gölz, S., Haak, T., Klausmann, G. et al. Neue Therapieoptionen mit kontinuierlich gemessen Glukosedaten. Empfehlungen für die Praxis. Diabetologie, 2019, 14, p. 388-398.
8. Ekhlaspour, L., Mondesir, D., Lautsch, N., Balliro, C., Hillard, M. et al. Comparative accuracy of 17 point-of-care glucose meters. J Diabetes Sci. Technol., 2017, 11/3, p. 558-566.
9. Forlenza, G. P., Kushner, T., Messer, L. H., Wadwa, P., Sankaranarayanan, S. Factory-calibrated Continuous Glucose Monitoring: How and Why it works, and the Dangers of Reuse beyond approved duration of wear. Diab Technol Ther 2019, 21/4 : 222-229.
10. Link, M., Kamecke, U., Waldenmaier, D., Pleus, S., Garcia, A. et al. Comparative Accuracy Analysis of a Real-time and an Intermittent-Scanning Continuous Glucose Monitoring System. J Diabetes Sci. Technol., 2020, https://doi. org/10. 1177/1932296819895022.
11. Sanchez, P., Ghosh-Dastidar, P., Tweden, K. S., Kaufmanm, F. R. Real-Word Data from the First U. S. Commercial User of an Implantable Continuous Glucose Sensor. Diabetes Technol. Ther., 2019, 21/12 : 677-681.
12. Charleer, S., De Blak, C., Van Huffel, L. et al. Quality of Life and Glucose Control After 1 Year of Nationwide Reimbursement of Intermittently Scanned Continuous Glucose Monitoring in Diabetes Living With Type 1 Diabetes (FUTURE) :A Response observational Real-World Cohort Study. Diabetes Care, 2020, 43/2 : 389-397.
13. Rayman, G. Glycaemic control glucose variability and the triangle of Diabetes Care. The British Journal of Diabetes, 2016, 16, p. 53-56. https://doi.org/10. 2337/dc19-1610
14. Freckmann, G., Kamecke, U., Waldenmaier, D., Haug, C., Ziegler, R. et al. Accuracy of bolus and basal rate delivery of different Insulin pump systems. Diabetes Technol. Ther., 2018, 21/4, p. 201-208.
15. Bergenstal, R. M., Beck, R. W., Close, K. L., Grunberger, D., Sacks, D. B. et al. Glucose management indicator (GMI): A New term for estimating A1C from continuous glucose monitoring. Diabetes Care, 2018, 41/11, p. 2275-2280.
16. Lin, Y. K., Groat, D., Chan, O., Hung, M., Sharma, A. et al. Alarm settings of continuous glucose monitoring system and associations to glucose outcomes in Type 1 Diabetes. J Endocr. Soc., 2019, https://doi. org/10. 1210/jendso/bvz005.
17. Beck, R. W., Bergenstal, R. M., Cheng, P., Kollman, C., Carlson, A. L. et al. The Relationship between time in range, hyperglycemia metrics and HbA1c. J Diabetes Sci. Technol., 2019, 16/4, p. 314-626.
18. Hirsch, I. B., Welsh, J. B., Calhoun, P., Puhr, S., Walker, T. C. et al. Association between HbA1c and continuous glucose monitoring-derived glycaemic variables. Diabet. Med., 2019, 36/12, p. 1637-1642.
19. Stellungnahme der Kommission Labordiagnostik in der Diabetologie der DDG und DGKL: Zur Nutzung des „Time in Range“: Alternative oder sinnvolle Ergänzung zum HbA1c? 7. Mai 2019. Dostupné na: https://www. deutsche-diabetes-gesellschaft. de/home. html
20. Heinemann, L., Schoemaker, M., Schmelzeisen-Redecker, G., Hinzmann, R., Kassab, A. et al. Benefits and limitations of MARD as a performance parameter for continuous glucose monitoring in the intestitial space. J Diabetes Sci. Technol., 2020, 14/1 : 135-150.
Labels
Clinical biochemistry Nuclear medicine Nutritive therapist
Article was published inClinical Biochemistry and Metabolism

2020 Issue 3-
All articles in this issue
- Editorial
- Laboratory diagnostics of COVID-19
- Laboratory aspects of COVID-19. Diagnosis, epidemiology, prognosis of patients.
- Vitamin D – prevention and treatment in children and adolescents
- Vitamin D and cardiovascular disease. What do we know about this in 2020?
- Vitamin D 2019 - standardization and chaos. Miniature model of the presentation of laboratory science at present.
- Současný stav kontinuálního sledování glukózy. Minirewiew.
- Liquid biopsies are approaching routine clinical laboratories
- Čestné členství ČSKB pro doc. RNDr. Kristiana Šafarčíka
- Clinical Biochemistry and Metabolism
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Laboratory diagnostics of COVID-19
- Vitamin D – prevention and treatment in children and adolescents
- Vitamin D 2019 - standardization and chaos. Miniature model of the presentation of laboratory science at present.
- Vitamin D and cardiovascular disease. What do we know about this in 2020?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

