-
Medical journals
- Career
Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
Authors: J. Špinar 1; J. Pařenica 1; L. Špinarová 2; J. Vítovec 2; F. Málek 3
Authors‘ workplace: Interní kardiologická klinika LF MU a FN Brno 1; I. interní kardioangiologická klinika LF MU a FN u sv. Anny v Brně 2; Kardiocentrum, Nemocnice Na Homolce, Praha 3
Published in: Kardiol Rev Int Med 2017, 19(2): 84-88
Overview
Hypertenze je významný rizikový faktor vzniku srdečního selhání a společně s věkem, pohlavím a cholesterolem je základem tabulek SCORE. Tento vztah ale není asi jasně kauzální, ale k vzniku srdečního selhání vede přes rozvoj ischemické choroby srdeční. Účinná léčba hypertenze v mladším a středním věku je jednoznačně preventivní pro rozvoj ischemické choroby srdeční a srdečního selhání. Anamnestický výskyt hypertenze u nemocných se srdečním selháním převyšuje 50 %, velkou měrou se na tom ale podílí věk, kdy průměrný věk nemocných se srdečním selháním je kolem 70 let. Bez ohledu na srdeční selhání je výskyt hypertenze vysoce nad 50 %. Cílové hodnoty krevního tlaku jsou obecně udávány < 140/ 90 mm Hg, u nemocných s ischemickou chorobou srdeční a/ nebo srdečním selháním je však upozorňováno na fenomén tzv. J křivky, kdy nižší hodnoty krevního tlaku mohou prognózu srdečního selhání zhoršovat. Toto potvrdily i velké klinické studie, např. s ACE inhibitory. Cílové hodnoty krevního tlaku u srdečního selhání nejsou konkrétně uvedeny ani v doporučeních pro hypertenzi ani v doporučeních pro srdeční selhání. V českém registru srdečního selhání FAR NHL u 1 100 nemocných byla jednoletá mortalita či hospitalizace pro srdeční selhání nejnižší u nemocných s prvním stupněm hypertenze, tedy s krevním tlakem 140 – 159/ 90 – 99 mm Hg.
Klíčová slova:
hypertenze – krevní tlak – ischemická choroba srdeční – srdeční selhání – mortalita
Hypertenze je jeden z hlavních rizikových faktorů vzniku srdečního selhání (SS) a nikdo nepochybuje, že současná doporučení pro diagnostiku a léčbu hypertenze jak evropská, tak česká říkají, že nejúčinnější prevencí vzniku SS je dobrá kontrola krevního tlaku (TK).
Arteriální hypertenze představuje ve vyspělých zemích závažný zdravotní problém. Spolu s kouřením, diabetem, dyslipidemií a obezitou (zejména abdominální) je jedním z nejzávažnějších rizikových faktorů cévních mozkových příhod (CMP), ischemické choroby srdeční (ICHS) a dalších projevů aterosklerózy [1].
Prevalence hypertenze v ČR ve věku 25 – 64 let se pohybuje kolem 35 % se zřetelným nárůstem prevalence ve vyšších věkových skupinách (v dekádě od 55 do 64 let má hypertenzi 72 % mužů a 65 % žen), přičemž asi 3/ 4 hypertoniků o své nemoci vědí. Úspěšná kontrola hypertenze, tj. dosažení cílového TK, se daří zhruba u 30 % hypertoniků. Tyto údaje vycházejí ze screeningového vyšetření rozsáhlého náhodně vybraného vzorku obecné populace (průměr ze 2. a 3. měření při jedné návštěvě, definice hypertenze TK ≥ 140/ 90 mm Hg nebo užívání antihypertenziv) v letech 2007/ 2008 [2,3].
Definice hypertenze: za arteriální hypertenzi označujeme opakované zvýšení TK ≥ 140/ 90 mm Hg naměřené minimálně při dvou různých návštěvách. Vedle této systolicko-diastolické hypertenze je nutno diagnostickou a léčebnou pozornost věnovat i tzv. izolované systolické hypertenzi, definované jako systolický TK ≥ 140 mm Hg a současně diastolický TK < 90 mm Hg [1,3].
SS je klinický syndrom charakterizovaný typickými symptomy (např. dušností, otoky kotníků a únavou), jež mohou být doprovázeny známkami (např. zvýšený TK v krčních žilách, chrůpky na plicích a otoky končetin) vyvolanými strukturálními a/ nebo funkčními srdečními abnormalitami vedoucími ke sníženému srdečnímu výdeji a/ nebo ke zvýšeným nitrosrdečním tlakům v klidu nebo při zátěži.
Chronické SS (CHSS) se v evropských zemích vyskytuje u 1 – 2 % populace s výrazným nárůstem ve vyšších věkových skupinách. Na základě výsledků průzkumu EUROHEART Survey je pro východní Evropu udávána prevalence 1,3 % [4,5]. Zlepšená léčba akutních stavů (hlavně akutního infarktu myokardu) umožňuje, aby více nemocných dospělo do CHSS. Onemocnění má špatnou prognózu, diagnostika i léčba jsou náročné, a to nejen medicínsky, ale i ekonomicky.
Pro stanovení diagnózy CHSS musí být přítomny symptomy SS + známky SS + objektivně prokázaná porušená srdeční funkce. Nově byla zavedena i klasifikace podle ejekční frakce (EF) na tři typy SS (tab. 1) [4,6 – 8]. Z tabulky je patrné, že pro symptomatické nemocné je dostačující snížená EF, pro nemocné s EF ≥ 40 % je potřeba ještě průkaz zvýšených natriuretických peptidů a strukturální echokardiografické změny.
Table 1. Dělení srdečního selhání podle ejekční frakce. 
EF LK – ejekční frakce levé komory, HFmrEF – srdeční selhání s ejekční frakcí ve středním pásmu, HFpEF – srdeční selhání se zachovanou ejekční frakcí, HFrEF – srdeční selhání se sníženou ejekční frakcí, HLK – hypertrofie levé komory, LAE – zvětšení levé síně, a v časných stadiích srdečního selhání (zvláště u HFpEF) a u pacientů léčených diuretiky nemusí být známky přítomny b BNP > 35 pg/ml a/nebo NT-proBNP > 125 pg/ml Na základě nové definice SS se stávají informace o incidenci tohoto onemocnění značně nejasné, protože dříve uváděná data platila spíše jen pro skupinu nemocných se sníženou EF a neurohumorální či echokardiografická kritéria nebyla v žádné epidemiologické studii použita. Proto dnes odhadujeme výskyt SS u nemocných se sníženou EF na 2 % populace a s EF ≥ 40 % na další 2 %, tedy pro ČR odhadem 400 000 nemocných [8,9].
Budeme-li vycházet z velkých epidemiologických dat přelomu století, tak ve studii Euro-Heart Failure Survey mělo hypertenzi 53 % nemocných, ve studii Improvement 57 % nemocných a v ČR dokonce 59 % nemocných (graf 1) [5]. Průměrný TK ve studii Improvement v ČR byl 139/ 82 mmHg. Ovšem jako příčina SS ve studii Improvement nebyla hypertenze označena prakticky nikdy a převažovala ICHS s 84 % následovaná chlopenními vadami a dilatační kardiomyopatií. Vztah hypertenze a SS tedy můžeme považovat za velmi úzký, ne však přímo kauzální, ale zprostředkovaný, především přes ischemickou chorobu srdeční [10]. Situace se možná mírně změní pro nemocné s hypertenzí a hypertrofií levé komory, kdy lze předpokládat vyšší výskyt SS se zachovanou EF. Velké klinické studie s ACEI ze začátku 21. století ukázaly, že vhodný TK pro nemocné s ischemickou chorobu srdeční je v oblasti tzv. prehypertenze, tedy 130 – 140/ 80 mm Hg) (tab. 2).
Graph 1. Výskyt hypertenze a hodnoty krevního tlaku ve studii IMPROVEMENT. 
Table 2. Konečný krevní tlak ve studiích s ACE inhibitory u ischemické choroby srdeční – HOPE, EUROPE a PEACE. 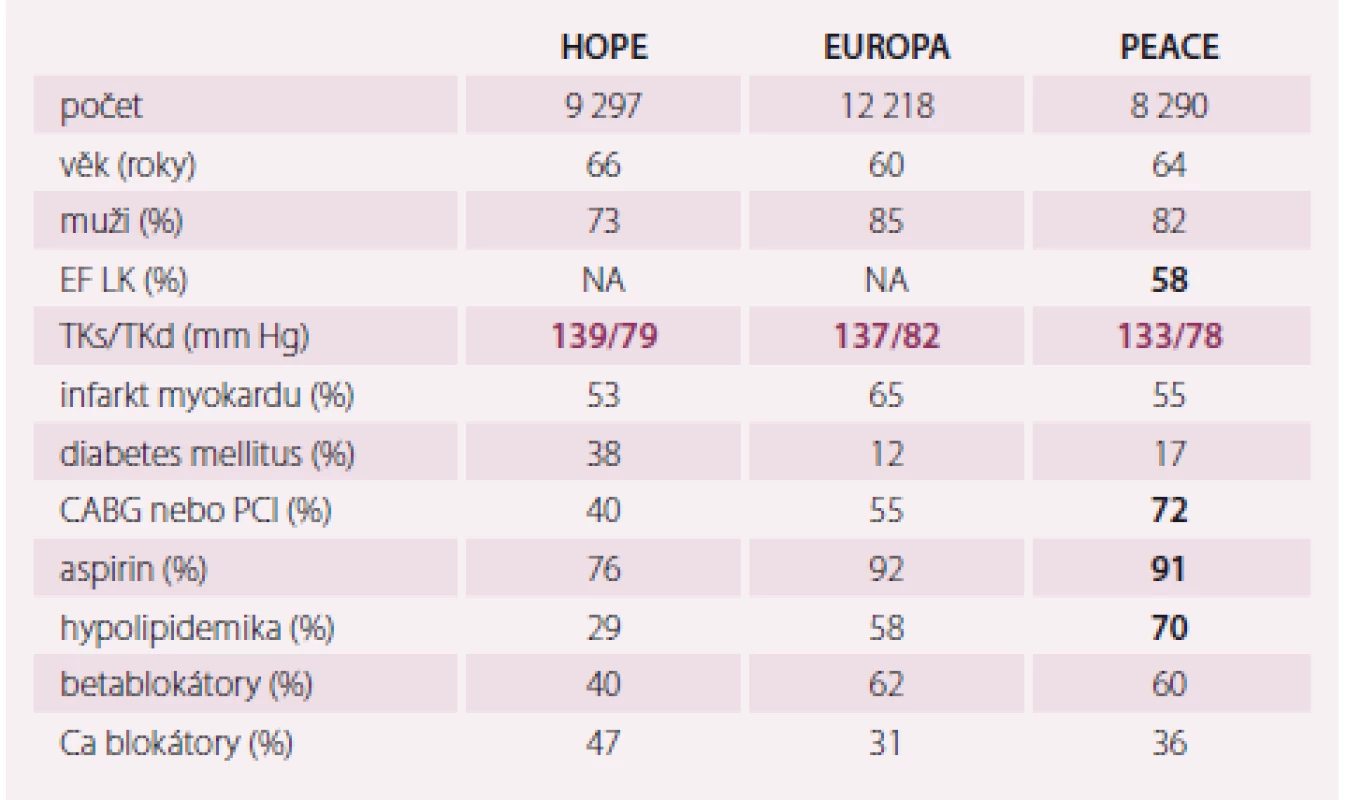
EF LK – ejekční frakce levé komroy, TKs/TKd – systolický/diastolický krevní tlak, CABG – chirurgické revaskularizace, PCI – katetrizační intervence, Ca blokátory – blokátory kalciových kanálů Co říkají česká doporuční pro diagnostiku a léčbu hypertenze o cílovém TK [3]?
Obecným cílem je snížit riziko vzniku kardiovaskulárních (KV) příhod. Proto kromě snížení TK vždy zvažujeme režimové či farmakologické ovlivnění dalších rizikových faktorů. Z antihypertenzních léků používáme přednostně preparáty ze skupin, pro které jsou k dispozici data ze studií vyhodnocujících morbiditu a mortalitu na KV příhody. Co se týká cílového TK, je obecnou zásadou jej snížit pod hodnotu 140/ 90 mm Hg u všech pacientů s hypertenzí. Přísnější cílový TK < 130/ 80 mm Hg volíme u vybraných skupin nemocných, kteří mají vysoké riziko KV příhod. Otázka, zda snižováním TK na velmi nízké hodnoty můžeme nemocnému zvýšit riziko KV příhod – tzv. fenomén J křivky – zůstává předmětem diskuzí. Tento jev je nejpravděpodobnější u nemocných s pokročilou koronární aterosklerózou, kde teoreticky hrozí hypoperfuze koronárního řečiště, avšak ani u těchto nemocných nejsou výsledky studií jednoznačné. Podobná situace je u SS, kde nejčastější příčinou je právě pokročilá a difuzní ateroskleróza [11 – 14]. Pokud tedy léčbu vedeme citlivě, tj. navyšujeme dávky léků pomalu a sledujeme výskyt nežádoucích účinků, pravděpodobnost zvýšení rizika se zdá být malá i při dosažení hodnot kolem 120/ 75 mm Hg. Pokud má nemocný nízký diastolický TK při léčbě (např. 60 – 70 mm Hg), jsme při léčbě obezřetní a volíme individuální přístup. J křivka je jiná v primární a jiná v sekundární prevenci a jiná u mladých a jiná ve stáří. Neexistuje univerzální J křivka a mladý zdravý toleruje i 110/ 60 mm Hg, ale 80letý po infarktu má mít hodnoty 130 – 139/ 80 – 89 mm Hg nebo i vyšší.
SS a TK je z velké části problematika seniorů. Cílový TK dle guidelines je stejně jako u mladších pod 140/ 90 mm Hg [6,7]. V klinické praxi je však často obtížné těchto hodnot dosáhnout, zejména u izolované systolické hypertenze, a navíc řada studií hypertenze ve stáří měla za cílový systolický TK hodnotu 150 mm Hg (SHEP, Syst-Eur, HYVET, EWPHE) [15]. Proto u starších nemocných ve věku nad 65 let, kteří nemají závažnou komorbiditu, nemusíme cílový TK < 140/ 90 mm Hg chápat zcela striktně, a pokud mají závažné komorbidity, je situace ještě komplikovanější [16,17]. Jiný bude doporučený cílový TK nemocných po CMP a jiný u nemocných se SS.
Naše národní doporučení uvádějí, že u CHSS je výhodné použití ACEI nebo AT1-blokátorů, betablokátorů (carvedilol, bisoprolol, metoprolol ZOK, nebivolol), kličkových či sulfonamidových diuretik a blokátorů mineralokortikoidních receptorů (MRA) (spironolakton, event. eplerenon) [3]. Blokátory kalciového kanálu dihydropyridinového typu by měly být podávány jen v případě těžké hypertenze nezvladatelné výše uvedenými vhodnějšími antihypertenzivy nebo při současném výskytu anginy pectoris; verapamil a diltiazem jsou kontraindikovány [4,18]. Cílové hodnoty TK ale uvedeny nejsou.
Hypertenze je spojena se zvýšeným rizikem rozvoje SS; antihypertenzní léčba incidenci SS výrazně snižuje (s vyjímkou α-adrenoceptorovych blokátorů, které brání rozvoji SS méně účinně než jiná antihypertenziva). Blokátory vápníkového kanálu diltiazem a verapamil se nesmí pacientům se SS podávat pro svůj negativně inotropní účinek (předpokládá se však, že u zachovalé EF jsou bezpečné); podávání moxonidinu je třeba se u SS vyvarovat. Pokud nestačí k úpravě TK ACEI (nebo sartan), betablokátory, MRA a diuretikum, jsou dalšími antihypertenzivy hydralazin (není v ČR k dispozici) a amlodipin/ felodipin, u nichž byla při léčbě systolického SS prokázána bezpečnost. O cílovém TK není opět žádná zmínka.
V roce 2016 jsme se opakovaně věnovali vztahu hypertenze a akutního SS, kdy jsme na základě literárních poznatků i vlastních výsledků ze studie AHEAD uváděli, že hypertenze je nejčastější komorbidita u SS [11 – 13,19].
Hypertenze je nejčastější komorbiditou nemocných s akutním SS s odhadovaným výskytem 63 – 73 %. Přítomnost hypertenze zvyšuje pravděpodobnost vzniku SS dvojnásobně u mužů a trojnásobně u žen, a to mechanizmem diastolické a/ nebo systolické dysfunkce levé srdeční komory. Hlavním determinantem TK před vznikem SS je zejména vaskulární rezistence a působení neurohumorálních systémů [9]. Po vzniku SS je hodnota TK spíše ukazatelem srdečního výdeje. V posledním období pozorovaný příznivý vliv vyšších hodnot TK na mortalitu nemocných se SS – tzv. fenomén reverzní epidemiologie SS – se týká spíše hodnot TK než hypertenze jako nemoci v užším slova smyslu. Data z českého registru AHEAD naznačují, že úmrtnost hypertoniků s akutním SS je vyšší než u nemocných bez dlouhodobé hypertenze.
Podle registru AHEAD se výskyt dlouhodobé hypertenze u nemocných s akutním SS v podmínkách ČR odhaduje na 73,1 %, a je tak nejčastější komorbiditou těchto pacientů. Hypertenzní krize jako bezprostřední vyvolávající příčina akutního SS představuje mezi jednotlivými syndromy 4,3 %.
Ve vícerozměrné analýze nezávislý vliv hypertenze na mortalitu prokázán nebyl. Hodnota TK při přijetí je ale kruciální zejména pro krátkodobou hospitalizační mortalitu. Je součástí definice kardiogenního šoku, jehož přítomnost představuje v registru AHEAD nejsilnější prediktor mortality. Přítomnost nízké hodnoty TK při přijetí je taktéž nezávislým nepříznivým faktorem i ve skupině pacientů bez kardiogenního šoku nebo plicního edému a tento vliv je patrný i pro dlouhodobou prognózu, a je tak nepřímým klinickým ukazatelem nízkého srdečního výdeje [19].
Na podzim roku 2015 byl ukončen sběr vstupních dat do registru Farmakologie a neurohumorální aktivace (FAR NHL). Data byla sbírána od 1. října 2014 do 30. listopadu 2015 ve třech kardiologických centrech, a to na I. interní kardioangiologické klinice Fakultní nemocnice u sv. Anny v Brně, na Interní kardiologické klinice Fakultní nemocnice Brno a v Kardiocentru Nemocnice Na Homolce. Všechna tři centra se specializují i na SS. Zařazováni byli pacienti sledovaní ambulantně i hospitalizovaní na jednotlivých klinikách. Zařazeni byli pacienti s CHSS se sníženou EF levé komory, která byla menší než 50 % (HFrEF a HFmrEF).
U všech nemocných jsme sledovali věk, pohlaví, rok diagnózy SS, komorbidity, základní parametry pacientů a při zařazení jsme odebrali krev a vyhodnotili základní parametry a dále jsme zamrazili krevní vzorky ke zhodnocení dalších působků [20]. Pacienti jsou nadále sledováni na našich specializovaných ambulancích, v případě potřeby pak i pomocí celostátního registru, k čemuž podepsali písemný souhlas.
Bylo zařazeno 1 100 pacientů se středním věkem 65 let, 80,8 % mužů. Etiologie SS byla v 50,5 % ICHS, ve 42,5 % dilatační kardiomyopatie, v 0,5 % hypertrofická kardiomyopatie, 7,4 % pacientů mělo jinou příčinu CHSS. Medián TK byl 120/ 80 mm Hg, tepové frekvence 72/ min. Nejčastěji podávanými léky byly betablokátory, v našem souboru je dostávalo 93,8 % pacientů [21,22]. Druhou nejvíce zastoupenou skupinou byly ACEI s blokátory receptorů pro angiotenzin II (ARB) v 88,4 %, dále pak furosemid v 80,6 %, spironolakton či eplerenon v 67,8 %, statiny v 64,1 %, antiagregace v 45,6 %, antikoagulace v 34,7 %, digoxin v 33,1 %. Pod 10 % byly zastoupeny blokátory vápníkových kanálů (9,8 %), hydrochlorothiazid (9,5 %), nitráty (6,7 %), ivabradin (5,2 %) a indapamid (2,8 %) [21].
V prosinci 2016 bylo ukončeno jednoleté sledování nemocných, kdy se hodnotila především mortalita a hospitalizace jak pro SS, tak pro jakoukoli jinou příčinu, a sledovali jsme vztah k základním KV parametrům, vč. TK. Rozložení systolického a diastolického TK u stabilizovaných nemocných se SS při ambulantním vyšetření ukazuje graf 2 a 3. Jednoletou mortalitu a hospitalizace znázorňuje graf 4 a 5. Grafy ukazují, že nejnižší mortalita a výskyt kombinovaného cíle byl u nemocných se systolickým TK 140 – 159 mm Hg (6,4 %), u nemocných s TK 130 – 139 mm Hg byl 8,1 %. Pokud systolický TK byl < 120 mm Hg, byl výskyt kombinovaného cíle 21,5 %. Nejnižší výskyt kombinovaného cíle mortalita a hospitalizace byl u nemocných s diastolickým TK 90 – 99 mm Hg (7,7 %), při TKd > 100 mm Hg stoupl na 13,7 %, při TKd 80 – 89 mm Hg 11,6 % a při diastolickém TK < 80 mm Hg opět dosahoval hodnot na 13,5 %.
Graph 2. Vstupní hodnoty systolického krevního tlaku u pacientů s chronickým srdečním selháním zařazených v registru FAR NHL. 
Graph 3. Vstupní hodnoty diastolického krevního tlaku u pacientů s chronickým srdečním selháním zařazených v registru FAR NHL. 
Graph 4. Roční výskyt kombinovaného cíle (hospitalizace pro SS, úmrtí) u pacientů s chronickým SS zařazených v registru FAR NHL podle hodnoty systolického krevního tlaku při zařazení do studie. 
SS – srdeční selhání Graph 5. Roční výskyt kombinovaného stavu (hospitalizace pro srdeční selhání, úmrtí) u pacientů s chronickým srdečním selháním zařazených v registru FAR NHL podle hodnoty diastolického krevního tlaku při zařazení do studie. 
Závěr
Z uvedených výsledků můžeme uzavřít, že nejlepší prognóza byla u nemocných s prvním stupněm hypertenze, tedy s TK 140 – 159/ 90 – 99 mm Hg. Tento výsledek je velmi obtížně interpretovatelný i z toho důvodu, že v této kategorii jsme také pozorovali nejvyšší dávky betablokátorů a ACEI (sartanů), tedy že nemocní s nižším TK nemuseli doporučované dávky tolerovat, a mohli mít tedy těžší formy SS. Je potřeba taktéž provést multivariantní analýzu a vyhodnotit význam izolované systolické hypertenze, věku, neurohumorální aktivace či EF.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno).
Doručeno do redakce: 16. 5. 2017
Přijato po recenzi: 22. 5. 2017
prof. MUDr. Jindřich Špinar, CSc.
www.fnbrno.cz
spinar.jindrich@fnbrno.cz
Sources
1. 2013 ESH/ ESC Guidelines for the management of arterial hypertension. J Hypertens 2013; 31(7): 1281 – 1357. doi: 10.1097/ 01.hjh.0000431740.32696.cc.
2. Cífková R, Bruthans J, Adámková V et al. Prevalence základních kardiovaskulárních rizikových faktorů v české populaci v letech 2006 – 2009. Studie Czech post-MONICA. Cor Vasa 2011; 53 : 220 – 229.
3. Filipovský J, Widimský J jr., Ceral J et al. Diagnostické a léčebné postupy u arteriální hypertenze – verze 2012. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2012; 58(10): 785 – 801.
4. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart silure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Eur Heart J 2016; 37(2): 2129 – 2200. doi: 10.1093/ eurheartj/ ehw128.
5. Komajda M, Follath F, Swedberg K et al. The EUROHEART survey programme – a survey on the quality of care among patients with heart failure in Europe. Eur Heart J 2003; 24(5): 464 – 474.
6. Špinar J, Hradec J, Špinarová L et al. Summary of the 2016 ESC Guidelines on the diagnosis and treatment of acute and chronic heart failure. Prepared by the Czech Society of Cardiology. Cor Vasa 2016; 58(5): e530 – e568.
7. Špinar J, Hradec J, Špinarová L et al. Souhrn doporučených postupů ESC pro diagnostiku a léčbu akutního a chronického srdečního selhání z roku 2016. Cor Vasa 2016; 58(5): 597 – 636. doi: 10.1016/ j.crvasa.2016.09.004.
8. Špinar J. Komentář k Doporučeným postupům ESC/ ČKS. Farmakoterapie srdečního selhání. Kardiol Rev Int med 2016; 18(4): 235 – 240.
9. Vítovec J. Komentář k Doporučeným postupům ESC/ČKS Poruchy srdečního rytmu a přidružená onemocnění. Kardiol Rev Int Med 2016; 18(4): 241 – 245.
10. Piepoli MF, Hoes AW, Agewall S et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts). Eur Heart J2016; 37(29): 2315 – 2381. doi:10.1093/eurheartj/ ehw106.
11. Felšöci M, Pařenica J, Špinar J et al. Does previous hypertension affect outcome in acute heart failure? Eur J Intern Med 2011; 22(6): 591 – 596. doi: 10.1016/ j.ejim.2011.09.006.
12. Felšöci M, Pařenica J, Miklík R et al. Vliv věku, krevního tlaku, body mass indexu, základních laboratorních parametrů a ejekční frakce levé komory na hospitalizační mortalitu hypertoniků s akutním srdečním selháním. Cardiology Letters 2012; 21(4): 288 – 294.
13. Felšöci M, Špinar J. Hypertenze a akutní srdeční selhání 163 – 172. In: Widimský J jr. Arteriální hypertenze – současné klinické trendy XIV. Praha: Triton 2016; 19 – 27.
14. Vítovec J, Špinar J. Diuretika a betablokátory v léčbě hypertenze. Interní Med 2012; 14(12): 458 – 460.
15. Grandi AM, Bignotti M, Gaudio G et al. Ambulatory blood pressure and left ventricular changes during antihypertensive treatment: perindopril versus isradipine. J Cardiovasc Pharmacol 1995; 26(5): 737 – 741.
16. Mancia G, Laurent S, Agabiti-Rosei E et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009; 27(11): 2121 – 2158. doi: 10.1097/ HJH.0b013e328333146d.
17. Špinar J, Souček M. Přehodnocení doporučení pro diagnostiku a léčbu hypertenze. Vnitř Lék 2010; 56(2): 157 – 161.
18. Yancy CW, Jessup M, Bozkurt B et al. 2016 ACC/ AHA/ HFSA Focused Update on New Pharmacological Therapy for Heart Failure: An Update of the 2013 ACCF/ AHA Guideline for the Management of Heart Failure. J Am Coll Cardiol 2016; 68 (13): 1476 – 1488. doi: 10.1016/ j.jacc.2016.05.011.
19. Tomcikova D, Felsoci M, Spinar J et al. Risk of in-hospital mortality identified according to the typology of patients with acute heart failure: Classification tree analysis on data from the Acute Heart Failure Database – Main registry. J Crit Care 2013; 28(3): 250 – 258. doi: 10.1016/ j.jcrc.2012.09.014.
20. Špinarová L, Špinar J, Pařenica J et al. Prognostic impact of new humoral substances in chronic heart failure. Eur Heart J 2017; 38: Abstr. 81538. In press.
21. Lábr K, Špinar J, Pařenica J et al. Betablokátory v registru chronického srdečního selhání FAR NHL. Kardiol Rev Int Med 2017; 19(1): 68 – 72.
22. Labr K, Spinar J, Parenica J et al. Beta-blockers in chronic heart failure registry FAR NHL and one year follow up. Eur J Heart Fail 2017; 19 (Suppl 1): 118.
Labels
Paediatric cardiology Internal medicine Cardiac surgery Cardiology
Article was published inCardiology Review

2017 Issue 2-
All articles in this issue
- Léčba hypertenze ve stáří
- Kontrola krevního tlaku v primární a sekundární prevenci cévní mozkové příhody
- Endokrinní hypertenze
- Vztah mezi krevním tlakem a bolestí – co už víme?
- Vybrané poznámky ke studii FOURIER
- Implementace Doporučení pro diagnostiku a léčbu srdečního selhání 2016 do klinické praxe – úloha ivabradinu
- Farmakologická léčba srdečního selhání se zachovalou ejekční frakcí
- Elektrokardiogram a kardiostimulace
- Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
- Nové fixní kombinace antihypertenziv
- Hypertenze a srdeční selhání
- Hypertenze a ischemická choroba srdeční – dva nebezpeční sourozenci
- Cardiology Review
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Jaké jsou cílové hodnoty krevního tlaku u srdečního selhání?
- Nové fixní kombinace antihypertenziv
- Elektrokardiogram a kardiostimulace
- Farmakologická léčba srdečního selhání se zachovalou ejekční frakcí
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

